Pankreatocholangiografia retrograde endoskopike: çfarë është?

Kolangiopankreatografia retrograde endoskopike (ERCP) është një nga metodat më moderne dhe efektive të diagnozës mjekësore, e cila ju lejon të bëni një diagnozë të saktë dhe të përshkruani terapi dhe procedura efektive të drogës për pacientin. Më poshtë do të shqyrtojmë karakteristikat kryesore të kësaj metode diagnostikuese, indikacionet për zbatimin e tij dhe tiparet e tjera me të cilat përballen mjekët dhe pacientët.
Farë është dhe cili është parimi i veprimit?
ERCP është një teknikë e veçantë ekzaminimi që përdoret për sëmundjet e kanaleve biliare dhe të pankreasit. Ai përfshin përdorimin e instrumenteve me rreze X dhe endoskopike, një kombinim i të cilave ju lejon të identifikoni më saktë gjendjen aktuale të organeve të ekzaminuara. Kjo metodë e sondazhit u aplikua për herë të parë në vitin 1968. Deri më tani, duke marrë parasysh zhvillimin e ilaçit, është përmirësuar ndjeshëm. ERCP ju lejon të diagnostikoni me besueshmëri të lartë, të identifikoni figurën e sëmundjes dhe të zbatoni masa terapeutike.
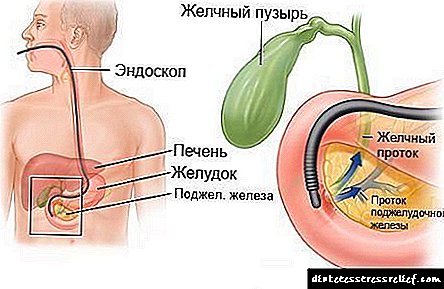
Kolangiopankreatografia retrograde endoskopike kryhet duke futur një endoskop në duoden, ku është ngjitur në gojën e papillës së madhe duodenale të madhe, përmes sondës endoskopi tërhiqet një sondë me një kanal të veçantë për furnizimin e një mediumi kontrasti. Pasi kjo substancë hyn në trup përmes kanalit, specialisti fotografon zonën e studiuar duke përdorur pajisje me rreze x. Bazuar në imazhet e marra, diagnostikohet një sëmundje e veçantë. Kryerja e ERCP mund të ndahet në fazat e mëposhtme:
- Kontrolli i duodenit dhe papilla duodenale
- Kanosja e papilës dhe futja e mediumit kontrast për rrezet x të mëvonshme,
- Mbushja e kanaleve të sistemeve të studiuara,
- Imazhe me rreze X,
- Nxjerrja e mesme e kontrastit nga kanalet,
- Parandalimi i efekteve të padëshiruara.
Për të kryer një ERCP, nevojitet një pajisje me vendosje anësore të optikës - kjo konfigurim lejon ekzaminimin e organeve të brendshme në perspektivën më të përshtatshme. Sonda, e cila kalohet përmes endoskopit, ka një kanululë të veçantë të bërë nga një substancë e dendur, e cila rrotullohet në një drejtim të caktuar për mbushjen më të plotë të kanaleve me një substancë radiopaque. Si rregull, kolangiopankreatografia retrograde endoskopike kryhet në një dhomë me rreze X në një spital.
Karakteristikat e përgatitjes për procedurën
 Siç kemi thënë më lart, një ERCP është e mundur vetëm në një ambient spitalor. Para se të kryeni një ndërhyrje endoskopike, duhet të bëhet një injeksion qetësues, i cili do të lehtësojë tensionin dhe nervozizmin e pacientit. Meqenëse procedura është mjaft komplekse dhe nganjëherë e dhimbshme, një injeksion i tillë bëhet një kërkesë e domosdoshme në përgatitjen e ERCP. Në disa raste, futja e qetësuesve është e mundur jo vetëm në ditën e procedurës, por edhe në prag, nëse ka një nervozizëm nervor të rritur të pacientit.
Siç kemi thënë më lart, një ERCP është e mundur vetëm në një ambient spitalor. Para se të kryeni një ndërhyrje endoskopike, duhet të bëhet një injeksion qetësues, i cili do të lehtësojë tensionin dhe nervozizmin e pacientit. Meqenëse procedura është mjaft komplekse dhe nganjëherë e dhimbshme, një injeksion i tillë bëhet një kërkesë e domosdoshme në përgatitjen e ERCP. Në disa raste, futja e qetësuesve është e mundur jo vetëm në ditën e procedurës, por edhe në prag, nëse ka një nervozizëm nervor të rritur të pacientit.
Para procedurës, pacienti nuk duhet të hajë ushqim dhe të pijë ujë - ERCP kryhet ekskluzivisht në stomak bosh. Gjysmë ore para fillimit të procedurës së kolangiopankreatografisë retrograde, zgjidhje të injektuara intramuskulare të sulfatit të atropinës, platifillinës ose metacinës në kombinim me zgjidhjet e difenhidraminës dhe promedolit. Kjo do të ndihmojë në arritjen e relaksimit maksimal të duodenit dhe lejimin e procedurës së pakonkuruar të ERCP. Sidoqoftë, në të njëjtën kohë, përgatitjet morfinë dhe ato që përmbajnë morfinë nuk rekomandohen në mënyrë kategorike si qetësues për qetësimin, pasi ato mund të shkaktojnë ulje të sfinkterit Oddi. Nëse, përkundër prezantimit të zgjidhjeve të mësipërme, lëvizshmëria e zorrëve vazhdon, atëherë para kolangiopankreatografisë retrograde, rekomandohet të administrohen barna që shtypin funksionin e motorit të zorrëve. Më të zakonshmet prej tyre janë buscopan dhe benzohexonium.
Indikacionet kryesore për procedurën
 ERCP është një procedurë mjaft e komplikuar pushtuese, e përshkruar në mënyrë rigoroze në përputhje me indikacionet. Si rregull, simptomat kryesore që tregojnë nevojën për një diagnozë të tillë janë prania e dhimbjes së barkut për shkak të dëmtimit të patentës së kanalit biliare për shkak të gurëve, tumoreve dhe formacioneve të tjera. Në këtë rast, indikacionet duhet të justifikohen rreptësisht për të shmangur gabimet e mundshme në diagnozë dhe në trajtimin pasues.
ERCP është një procedurë mjaft e komplikuar pushtuese, e përshkruar në mënyrë rigoroze në përputhje me indikacionet. Si rregull, simptomat kryesore që tregojnë nevojën për një diagnozë të tillë janë prania e dhimbjes së barkut për shkak të dëmtimit të patentës së kanalit biliare për shkak të gurëve, tumoreve dhe formacioneve të tjera. Në këtë rast, indikacionet duhet të justifikohen rreptësisht për të shmangur gabimet e mundshme në diagnozë dhe në trajtimin pasues.
Nëse merremi me këtë në më shumë detaje, atëherë arsyet më të zakonshme për kryerjen e ERCP janë llojet e mëposhtme të sëmundjeve:
- Verdhëza obstruktive për shkak të formimit të shtrëngimit (ngushtimit) të kanalit biliare të zakonshëm, stenozës së papillës duodenale ose koledokolithiasis. Kjo e fundit, manifestohet si një ndërlikim pas sëmundjes së tëmthit, kur gurët mbërthehen në kanalet biliare kryesore dhe prishin patentën e tyre. Dhimbja në sëmundje të tilla lokalizohet në hipokondriumin e duhur dhe mund t’i jepet rajonit të dorës së djathtë, lumbale, skapulare dhe nënkapulare.
- Rreziku i kancerit të pankreasit. Në thelb, prania e një tumori malinj përcaktohet duke përdorur ultratinguj ose tomografi të llogaritur, por ndonjëherë metoda të tilla diagnostikuese mund të mos jenë mjaft informuese. Vetëm për situata të tilla, është e mundur të përdoret ERCP si një metodë provimi.
- Pankreatiti kronik me acarime periodike.
- Prania e fistulës së pankreasit dhe identifikimi i metodave për trajtimin e tyre optimal.
- Identifikimi i indikacioneve për masa shtesë terapeutike.
Një mënyrë ose tjetër, para se të kryeni këtë procedurë, duhet të kontrolloni me kujdes praninë e simptomave të përshtatshme. Kjo është arsyeja pse së pari duhet të përcaktoni pacientin në një spital dhe të siguroni kontroll mbi gjendjen e tij.
Kundërindikimet dhe komplikimet kryesore
Meqenëse metoda ERCP shoqërohet kryesisht me ndërhyrjen pushtuese, ekzistojnë një numër kufizimesh dhe veçorish të zbatimit të saj. Në këtë rast, kundërindikacioni kryesor mund të konsiderohet çdo gjendje e trupit në të cilën nuk lejohet ndërhyrja endoskopike.
Përveç kësaj, nëse pacienti ka intolerancë ndaj ilaçeve që futen në trup gjatë përgatitjes dhe sjelljes së ERCP, atëherë diagnoza me këtë metodë do të jetë e pamundur.
Një nga kundërindikacionet është pankreatiti akut ose përkeqësimi i pankreatitit kronik.
Nëse sëmundjet e mësipërme mund t'i atribuohen kundërindikacioneve të rrepta, kushtet e mëposhtme të trupit vendosin kufizime të caktuara, por nuk anulojnë mundësinë e një diagnoze të tillë:
- barrë
- Sëmundjet e sistemit kardiovaskular,
- Diabeti dhe insulina
- Pranimi i antikoagulantëve (llojet më të zakonshme përfshijnë aspirinën).
Në dy kushtet e fundit, mjekët rekomandojnë rregullimin e dozës së barit ose ndryshimin e tij në substanca të ngjashme medicinale që nuk ndërhyjnë në ERCP.
Në përgjithësi, procedura e ERCP nuk i përket ekzaminimeve mjekësore të rrezikshme për jetën, megjithatë, komplikimet e gjenezës së ndryshme mund të ndodhin pas tij. Komplikimet më të zakonshme janë infeksioni i zorrëve, shpimi i zorrëve dhe gjakderdhja.
Sidoqoftë, profesionistë të kualifikuar mjekësorë argumentojnë se ka të ngjarë të minimizojnë komplikimet e mundshme nëse merren masa parandaluese. Para së gjithash, pasi të përfundojë diagnoza, pacienti duhet të kalojë disa orë në spital nën mbikëqyrjen e rreptë të mjekëve. Ndjesitë e pakëndshme në laring pas futjes së sondës mund të minimizohen nga gypat në fyt. Gjendja e pacientit duhet të mbetet e qëndrueshme për 24 orë pas përfundimit të diagnozës. Nëse vërehen simptoma të tilla si të dridhura, kollë, vjellje dhe të vjella, dhimbje të forta në bark dhe gjoks, atëherë është urgjente të njoftoni mjekun për to. Prania e simptomave të tilla, si rregull, tregon gabime të bëra gjatë diagnozës.
Kështu, sjellja kompetente dhe e aftë e ERCP do t'ju lejojë të merrni informacion të besueshëm në lidhje me gjendjen e trupit të pacientit pa dëmtuar shëndetin dhe pasoja të tjera të padëshirueshme.
ERCP (pankreatocholangiografia retrograde endoskopike)
ERCP është një ekzaminim endoskopik me rreze X të organeve të zonës pankreatobilionare (duoden, duo papenën duodenale, kanalet biliare, kanalin pankreatik).
Thelbi i metodës është një ekzaminim vizual i lumenit të duodenit, papilla duodenale, nëse është e nevojshme, marrja e mostrave mikro të mukozës (biopsisë) për ekzaminim laboratorik, si dhe marrja e imazheve me rreze x të strukturës së sistemit të kanalit pankreatobiliary. Kjo arrihet duke futur një ezofagogastroduodenodenoskop në duoden, përmes kanalit të punës i të cilit kalohet një kanulë në lumen e biliare dhe / ose kanalet pankreatike përmes papillës duodenale, duke i mbushur ato me një material kontrasti me rreze X, e ndjekur nga radiografia me rreze. Kjo është një metodë e përbashkët studimi endoskopike dhe radiologjike. Esophagastroduodenoscopy është një pajisje e veçantë, e cila është një sondë fleksibël, elegante, e gjatë me një fibër optike të integruar ose çip video, e cila ju lejon të transferoni imazhin nga pjesa e brendshme e trupit tuaj në monitor.
Mjete speciale kryhen përgjatë kanalit të punës të ezofagogastroduodenoskopit (kanulat për prezantimin e zgjidhjeve, forceps, shporta për nxjerrjen e gurëve, thika papillotomie për disektimin e indeve dhe shtrëngimeve, etj.).
Informacioni mbi gjendjen e shëndetit tuaj, i marrë me ndihmën e ezofagogastroduodenoskopisë, është unik dhe do të bëjë të mundur, pasi keni bërë një diagnozë të saktë, të zgjidhni një metodë të përshtatshme të trajtimit.
Një ezofagogastroduodenoskopi kryhet brenda ezofagut, stomakut dhe duodenit, duke përsëritur përkuljet e tyre. Ky është një studim pa dhimbje, por ju mund të përjetoni gagging dhe mund të pësoni siklet.
Në varësi të patologjisë së identifikuar, ndërhyrje të ndryshme ose kombinime të tyre në organet e zonës pankreatobiliare:
- ERPHG (kolangiopankreatografia retrograde) - futja e kontrastit me rreze X në sistemin e kanalit dhe transmetimin,
- EPT (papillosfincterotomi endoskopike) - diseksion i papilla duodenale dhe kanaleve proksimale,
- EPD (papillosfincterodilimi endoskopik) - shtrirja e papilës duodenale dhe kanaleve proksimale,
- LITHOTRIPSY DHE LITHOEXTRACTION - shkatërrimi dhe nxjerrja e gurëve nga kanalet,
- Stentimi dhe protetika e kanaleve - futja e tubave specialë (stentë, proteza) për të siguruar një rrjedhje adekuate të biliare dhe / ose lëng pankreasit në lumen e duodenit.
Ky lloj i ndërhyrjes endoskopike të përbashkët dhe ekzaminimi me rreze X është realizuar për disa dekada, teknika dhe teknika janë studiuar sa duhet, mjekët kanë fituar përvojë të punës së suksesshme, megjithatë, në një numër shumë të vogël të rasteve, ndërhyrjet mund të kryhen në mënyrë jo të plotë ose me komplikime. Shumë varet nga struktura anatomike e organeve tuaja, prania e divertikulave, sëmundjet e mëparshme, ngushtimi, ndryshimet në organet ngjitur, toni i rritur i murit të zorrëve dhe niveli i dhimbjes dhe ndjeshmërisë tuaj emocionale. Ndonjëherë këto ndryshime bëhen të pakapërcyeshme për kryerjen e një ndërhyrje endoskopike dhe është e mundur të zbulohen ato vetëm gjatë vetë ndërhyrjes. Një ndërlikim i kësaj ndërhyrje (e paraqitur në tabelën më poshtë) është një përkeqësim i pankreatitit. Pa dështuar, ne kryejmë aktivitete që synojnë parandalimin e komplikimeve. Ne kemi gjithçka (përvojë, aftësi, njohuri, pajisje, ilaçe, një ekip i afërt me kirurgë profesionistë dhe anestezistë) për të korrigjuar dhe minimizuar pasojat e komplikimeve.
Metoda e hulumtimit endoskopik me rreze X është një lloj i saktë dhe i besueshëm i diagnozës dhe një lloj trajtimi minimalisht invaziv për shumë sëmundje të zonës pankreatobiliare, e cila shmang operacionin abdominal. Prandaj, rreziku i komplikimeve në këtë metodë është shumë më i ulët, dhe tolerimi i pacientit është më i lehtë me shërim të shpejtë.
Procedura e ERCP
Pasi të jetë futur një pajisje e veçantë në fyt, mjeku e kalon me kujdes atë nëpër ezofag, stomak dhe duoden. Pajisja duhet të arrijë në vendin ku tubi biliare dhe kanali pankreatik janë të lidhura së bashku. Në këtë vend, formohet një ampulë e papillës së madhe duodenale, dhe në gojën e saj ka një lumen të duodenit.
Pasi që pajisja të jetë në fillim të këtij organi, gastroenterologu kryen manipulimet e mëposhtme:
- Një substancë e veçantë radiopaque injektohet në pankreas dhe kanalet biliare.
- Pajisjet me rreze X ju lejojnë të merrni një imazh të sistemit të kanalit.
- Nëse gurët gjenden në zonën e shikimit, menjëherë do të kryhet një operacion endoskopik, për shkak të të cilit patenta do të restaurohet dhe formacionet shkatërrohen.
Periudha e rehabilitimit
Pas ERCP, pacienti duhet të jetë në spital ditor për periudhën e treguar nga mjeku që merr pjesë. Ky përfundim bëhet në bazë të gjendjes së përgjithshme të trupit të pacientit dhe rezultateve të marra pas diagnozës. Si rregull, gjendja duhet të bëhet e qëndrueshme gjatë ditës. Luzhina e kollës do të ndihmojë të heqni qafe siklet në fyt.
Indikacionet dhe kundërindikacionet
Kjo diagnozë kryhet në rast të indikacioneve të mëposhtme:
- pezmatimi akut i gypave pankreatik,
- pankreatiti kronik
- verdhëza obstruktive
- tumori i dyshuar në pankreas ose sëmundje të fshikëzës së tëmthit ose sëmundjes së tëmthit,
- ngushtimi i tubave të fshikëzës,
- identifikimi i indikacioneve për papillosfincterotominë endoskopike.
Contraindications
Procedura është kundërindikuar për sëmundje të tilla:
- pankreatiti akut
- kanceri i pankreasit
- stenoza e papilës së madhe duodenale,
- patologji e rëndë organesh,
- hepatiti akut viral,
- cistet e komplikuara nga gjakderdhja.
Në disa kushte të pacientit, metoda është e pranueshme, por e padëshirueshme:
- shtatzënisë,
- sëmundjet e sistemit kardiovaskular,
- duke marrë antikoagulantë
- diabeti mellitus.
Komplikime
Ekspertët thonë se një diagnozë e tillë është absolutisht e sigurt. Sidoqoftë, në raste të rralla, komplikimet e mëposhtme mund të ndodhin:
- perforimi i zorrëve
- gjakderdhje,
- infeksion i zorrëve.
Disa simptoma sugjerojnë se janë bërë gabime gjatë procedurës. Ndër këto ndërlikime mund të identifikohen:
- të përzier,
- dridhura,
- të vjella,
- dhimbje në gjoks ose në bark.
Sindroma e Mirizzit
 Pajisje teknike. Metoda ERPC është komplekse, që konsiston në një ekzaminim endoskopik të pjesëve të poshtme të ezofagut, stomakut, duodenit dhe BSC dhe ekzaminimit me rreze X të kanaleve pankreatike dhe biliare.
Pajisje teknike. Metoda ERPC është komplekse, që konsiston në një ekzaminim endoskopik të pjesëve të poshtme të ezofagut, stomakut, duodenit dhe BSC dhe ekzaminimit me rreze X të kanaleve pankreatike dhe biliare.
Për të kryer ERCP Endoscopes, duke ndryshuar nga të tjerët nga rregullimi lateral i optikës dhe prania e një kanali instrumental të pajisur me një ashensor, me pjesëmarrjen e të cilave manipulimet kryhen në thithjen duodenale.
Gastroduodenoskopët prodhohen nga disa kompani të huaja. Aktualisht ekzistojnë 5 modele të kësaj pajisje. Dallimi strukturor më i rëndësishëm i tyre, i cili përcakton gamën e aplikimit, është diametri i kanalit të instrumentit (nga 2.2 në 5.5 mm).
Kanali i instrumentit me diametër të vogël ju lejon të kryeni: 1) kanulacion të thithkës duodenale me një kateter për injeksion retrograde të një mediumi kontrasti, 2) diseksionimin endoskopik të thithkës duodenale, 3) heqjen e kalkulave të vendosura në hepatiko-koledokus, shporta Dormia, 4) kullimi nasobiliar me tuba me jo më shumë.
Gama e aplikimit të pajisjeve me një kanal instrumentesh me diametër të mesëm (3.2-3.7 mm) është më domethënës, sepse, përveç manipulimeve të mësipërme, këto pajisje mund të përdoren për të shkatërruar gurët brenda kanalit biliar kryesor me nxjerrjen e mëvonshme të fragmenteve. Këto modele janë gjithashtu të destinuara për stentim, endoprostetikë dhe kullimin e hundës së hundës me diametër më të madh.
Endoskopët me një kanal mjetesh me një diametër prej 4.2 deri 5.5 mm nuk janë aq të gjithanshëm.
- Përdorimi i këtyre modeleve të pajisjeve për ERPC ose EPST pengohet nga manovrimi i kufizuar i skajit distal të gastroduodenoskopit dhe një mospërputhje domethënëse midis diametrit të kanalit dhe dimensioneve të kateterit dhe diatermosondit të përdorur për këtë qëllim.
- Në të njëjtën kohë, endoskopët e këtij dizajni janë të domosdoshëm për shkatërrimin e gurëve me diametër të madh. Për më tepër, një kanal i gjerë instrumental është projektuar për përdorimin e kullimeve me diametër më të madh, bougienage dhe stentimin e seksioneve të stenozuar të kanalit biliare ekstrhepatik.
- Bazuar në këto pajisje, kompleksi mater-foshnjë është dizajnuar, i destinuar fillimisht për koledokoskopinë transduodenale, dhe kohët e fundit është përdorur për shkatërrimin intraduktiv të gurëve duke përdorur teknologjinë lazer.
- Përveç endoskopëve, instrumente të tjerë kërkohen gjerësisht për kryerjen e ndërhyrjeve endoskopike me rreze X, të cilat përfaqësohen gjerësisht në specifikimet e Olympas, Pentax, Cook, dhe Fujinon.
Nuk është e mundur të karakterizohet secila prej këtyre mjeteve në detaje për shkak të bollëkut të dallimeve të tyre në projekt, prandaj ne do të ndalemi në tiparet më të rëndësishme të rëndësisë praktike.
të gjithë catheters, të destinuara për ERPC, mund të ndahen në 3 grupe kryesore: 1) me një fund distal cilindrik ose sferik, 2) me një fund distal konik, 3) me një përcjellës.
Pavarësisht nga forma e skajit distal, në secilin prej grupeve të paraqitura ka kateter pozitiv me rreze x, gjë që lehtëson shumë kontrollin e rrezeve x për drejtimin e përparimit të tyre dhe lejon kateterizimin selektiv dhe kontrastimin e sistemit të kanalit "të dëshiruar".
E njëjta detyrë kryhet nga përcjellës fleksibël që kalojnë brenda kateterit, si dhe karakteristikat strukturore të skajit distal. Pra, kateteret e paraqitura në grupin e parë janë më pak të përshtatshme për ekzaminim selektiv.
Unazore diatermike, e domosdoshme për diseksionin e thithkës duodenale mund të ndahet edhe në 3 grupe: 1) një papillotom në formë qepë, ku "harku" është pjesa e punës e instrumentit, i cili shkon përgjatë sipërfaqes anësore të seksionit distal të mbështjellësit vinyl, i cili duhet të tërhiqet kur disekton BSS, 2) Papillotus Soma ", Në të cilën vargu metalik ndodhet në mënyrë të ngjashme, por për të kryer operacionin është e nevojshme të shtrihet nga lumeni i kateterit, duke formuar një lak hemisferik, 3) një papillotome të gjilpërës, në të cilën metali vepron si pjesë e punës eskaya varg daljes në një distancë të rregullueshëm nga hapjes së fundi i kateterit. Papillotomat e dy modeleve të para kanë një formë të ndryshme të skajit distal, ndryshojnë në nivelin dhe metodën e fiksimit të pjesës prerëse, gjatësia e së cilës është nga 15 në 35 mm. Forma konike e kateterit, e vendosur sipër pjesës prerëse të diatermosondit, lehtëson selektivitetin kur futet në pjesën terminale të kanalit biliare të zakonshëm, ndërsa papillotomat pa këtë kanë për qëllim të kryejnë "para-disektim" nën kushte kur përpjekjet për të prezantuar instrumentin në thellësinë e kërkuar janë të pasuksesshme. Një sondë diatermike në formë gjilpërash është e domosdoshme për të hapur lumenin e ampulës BSS nga duoden, dhe më pas operacioni endoskopik është thelbësisht i ndryshëm nga të dy më lart dhe quhet papillotomi jo-cannuluese.
dizajni Shporta Dormia, të dizajnuara për të nxjerrë gurë nga lumen e hepaticoholedoch, janë po aq të larmishëm sa mjetet e paraqitura më lart. Para së gjithash, ato ndryshojnë në numrin e kabllove metalike që formojnë pjesën e punës të mjetit, drejtimin e tyre, formën e shportës, materialin nga i cili janë bërë dhe diametrin e jashtëm.
Sa më shumë degë të ketë shporta, aq më i vogël është diametri i gurit që mund të kapet në lumen e tij dhe ulet në duoden. I njëjti rezultat mund të arrihet kur kapni kalkulat e vogla dhe kalkulat më të rëndësishme duke vepruar me një mjet si një pistoni, d.m.th.
duke mos marrë gurë brenda shportës. Sa më i vogël të jetë numri i kabllove metalike që formojnë pjesën e punës të mjetit, aq më i madh mund të vendoset guri brenda tij.
Për shembull, në një shportë të përbërë nga 3 kabllo, mund të kapet një kalkuloz me diametër rreth 2 cm, megjithatë, përpjekjet për të rregulluar një kalkuloz me një diametër më të vogël se 1 cm në të janë zakonisht të pasuksesshme.
Drejtimi i kabllove metalike që formojnë shportën përcakton kryesisht manovrimin e tij.
Kështu, shportat me një drejtim të zhdrejtë të kabllove, përveç lëvizjes përkthimore karakteristike të të gjitha mjeteve kur mbyllen, në kohën e hapjes së pjesshme ose të plotë, kanë aftësinë të rrotullohen paksa rreth boshtit gjatësor, gjë që ndihmon mjetin të kalojë mbi gur, kur skajet e tij vijnë në kontakt me muri i brendshëm i kanalit kryesor. Ky efekt përdoret për të nënshtruar struktura të kolerokut hepatik proksimal. Për më tepër, përdorimi i një shporte të këtij dizajni është më efektive kur hiqni gurë me diametër të vogël krahasuar me të tjerët me një drejtim vertikal të kabllove.
Ekzistojnë 3 forma kryesore të shportës së Dormia, të dizajnuara për të hequr gurët nga trakti biliare: sferike, poligonale dhe parashutë. Forma e shportës mund të përcaktohet vetëm pas hapjes së plotë të saj, e cila ju lejon të keni një ide mbi kapacitetin e mjetit.
Duhet të theksohet se, megjithë rëndësinë e tipareve të projektimit të instrumenteve, informacioni endoskopik dhe radiologjik është thelbësor për zgjidhjen e suksesshme të koledokolithiasis.
- Për më tepër, jo vetëm patogjeneza, madhësia, sasia, forma, vendndodhja e gurëve në kanalin biliare, por edhe kushtet anatomike kanë rëndësinë më të madhe për rezultatin.
- Më shumë detaje në lidhje me rolin e secilit prej këtyre faktorëve do të diskutohen më poshtë, dhe në këtë seksion ne ndalemi në karakteristikat e pajisjeve për shkatërrimin brenda-rrjedhës së gurëve.
- Ndërtime mekanike Lithotripters kanë dallime shumë domethënëse, disa prej të cilave varen nga prodhuesi, ndërsa të tjerët karakterizohen kryesisht me efikasitet terapeutik.
- Pajisjet më të fuqishme kanë një bishtalec metalik, diametri i jashtëm i të cilit është nga 2.2 në 3 mm, i cili rregullon zgjedhjen e endoskopit. Aktualisht, dy modele të endoskopëve mund të përdoren për instrumente me një diametër më të vogël, ndërsa për një litotripter me diametër 3 mm, vetëm TJF nga Olimpus mund të përdoret.
- Me një fuqi relativisht të barabartë, mjetet me një diametër më të vogël janë më të lëvizshëm, por aftësia e shportës së pajisjeve të grupit të dytë është më e rëndësishme.
- Për shkatërrimin mekanik të kalkulave brenda kanalit biliar, janë hartuar dy modele dorezash: njëra prej tyre është një daulle dhe për këtë arsye ka një aftësi shkatërruese më të madhe se tjetra, e projektuar në formën e një cilindri
Vini re se kur përdorni dorezën e llojit të parë, pjesa e punës e pajisjes, me përjashtim të bishtalecit, pëson ndryshime të pakthyeshme pas një përdorimi të vetëm dhe nuk mund të rikthehet. Në një rast tjetër, ripërdorimi i mjetit është i mundur, megjithë deformimin mjaft të rëndësishëm të shportës.
Kateterët e dizajnuar për të kryer kullimi nasobiliar ndryshojnë në diametrin e jashtëm, i cili është nga 2 në 2.8 mm, si dhe forma e skajit distal.
Forma unazore e skajit distal, si dhe ajo pjesë e saj që është në duoden, kontribuon në fiksimin më të besueshëm të kullimit në lumen e koledokut hepatik.
Ju mund të merrni një ide mbi formën e tubit të kullimit vetëm pasi të keni hequr një përcjellës metalik prej tij.
Saktësia e diagnozës, si dhe rezultatet e ndërhyrjes endoskopike me rreze x, në masë të madhe varen nga përdorimi Pajisje me rreze X në të njëjtën kohë, kërkesat për të nuk janë veçanërisht specifike.
Përbërësit e tij të nevojshëm janë një konvertues elektron-optik (EOP), aftësia për të kryer një studim polipozicioniv, për të bërë fotografi, përfshirë qëllimin, si dhe mbrojtje të besueshme të pacientit dhe stafit nga rrezatimi jonizues.
Aktualisht, shumica e makinave me rreze x i plotësojnë këto kërkesa.
Zbatimi i ekzaminimeve dhe operacioneve endoskopike me rreze x duhet të arrihet në mënyrë gjithëpërfshirëse, duke pasur parasysh mundësinë e zgjidhjes së detyrave kryesore të mëposhtme:
- 1) organizimi i një dhome operative të pajisur me pajisje me rreze x,
- 2) sigurimi i mjeteve të nevojshme,
- 3) disponueshmëria e stafit të nevojshëm - një endoskopist me rreze X, një radiolog dhe një infermier,
- 4) para fillimit të punës, mjeku duhet të kalojë trajnime në një qendër të specializuar.
Përgatitja e pacientëve për REV. Gjatë përgatitjes së pacientëve për REV, është e nevojshme të merret parasysh se ndarja në kohë e metodës diagnostike (ERCP) dhe kirurgjisë endoskopike (EPST) nuk është vetëm praktike, por edhe e mbushur me zhvillimin ose përkeqësimin e rrjedhës së komplikimeve të tilla si kolangiti akut dhe pankreatiti.
Ky model shpjegohet me faktin se në shumicën dërrmuese të rasteve, ndërhyrja endoskopike me rreze X është ndërmarrë për të përjashtuar hipertensionin biliare të rrymës latente ose për të eleminuar shkakun e saj në rastet kur manifestohet nga verdhëza obstruktive.
Natyrisht, futja e mediumit të kontrastit në kanalet ushtarake, madje edhe në sasi të vogla, do të përkeqësojë hipertensionin nëse nuk merren masa për ta zgjidhur atë.
Prandaj, përgatitja e pacientëve, në veçanti premedikimi, duhet të bëhet me shpresën e kryerjes së jo vetëm ERCP dhe EPST, por edhe duke marrë parasysh mundësinë e përdorimit të litotripsisë mekanike dhe kullimit nasobiliar.
Përgatitja e pacientëve për REV është mjaft e thjeshtë dhe konsiston në lirimin e pjesëve të sipërme të traktit gastrointestinal nga përmbajtja gjatë një studimi urgjent ose, e cila është shumë më e zakonshme, në refuzimin e vakteve të mëngjesit në ditën e studimit, d.m.th. në stomak bosh.
Premedikimi konsiston në përshkrimin e ilaçeve që kanë një efekt qetësues dhe, përveç kësaj, shkaktojnë frenim afatshkurtër të peristaltikës së duodenit. Kjo e fundit ka një rëndësi më të madhe për diseksionin endoskopik të thithkës duodenale.
Sipas të dhënave tona, bllokuesit ganglio-bllokues (benzohexonium, pentamine) kontribuojnë në arritjen e një efekti më të madh - 0.5-1 ml 10-15 minuta para ekzaminimit endoskopik. Përdorimi i këtyre ilaçeve për 19 vjet asnjëherë nuk është shoqëruar me ndonjë komplikacion të dukshëm, duke përfshirë një rënie të ndjeshme të presionit të gjakut.
Në të njëjtën kohë, përdorimi i ilaçeve të tilla si buscopan dhe metacin jep një efekt më pak të përhershëm dhe të theksuar kur arrihet pareza e duodenit.
Në praktikën klinike të një spitali kirurgjikal, rastet e një gjendje të rëndë të pacientëve, të shkaktuar jo vetëm nga veçoritë e kursit kryesor, por edhe nga sëmundjet shoqëruese, veçanërisht sistemi kardiovaskular, nuk janë të rralla.
Në këto kushte, përgatitja dhe sjellja e REV-ve nuk ndryshojnë nga ato para operacionit, d.m.th. përfshijnë ilaçe që ndihmojnë në normalizimin e organeve dhe sistemeve vitale.
Në varësi të situatës specifike, këto barna mund të përdoren para, gjatë dhe pas ndërhyrjes, siç përcaktohet nga anestezisti i përfshirë në studim.
Nevoja për anestezi të përgjithshme për REV është jashtëzakonisht e rrallë dhe, sipas të dhënave tona, vetëm tek njerëzit me sëmundje mendore të vazhdueshme të vazhdueshme. Përdorimi i kësaj metode gjatë operacionit në organet e zgavrës së barkut, megjithëse është e mundur, është, sipas mendimit tonë, shumë e padëshirueshme për shkak të mungesës së mundësisë së një kontrolli të plotë dhe të sigurt të rrezeve.
Përfundimi i kësaj pjese, vërejmë se në përgatitjen e pacientëve për REV nuk ka nevojë për përdorimin e ilaçeve.
Kolangiopankreatografia Retrograde (RCHP)

Kolangiopankreatografia Retrograde (RCHP) Shtë një metodë që kombinon endoskopinë me një ekzaminim të njëkohshëm fluoroskopik. Kjo teknikë përdoret për koledokolitizën e dyshuar, për të përcaktuar natyrën e verdhëzës obstruktive dhe për të studiuar anatominë e kanaleve para operacionit.
Meqenëse RCHP është një procedurë pushtuese, indikacionet për të duhet të argumentohen rreptësisht.Kolangiopankreatografia Retrograde u krye për herë të parë në 1968. Aktualisht, lloje të ndryshme të RCP terapeutike kryhen në shumë klinika.
Sidoqoftë, siç është përmendur tashmë, provat nuk duhet të diskutohen, pasi zbatimi i kësaj ndërhyrje mund të shoqërohet me zhvillimin e komplikimeve të rënda dhe madje të çojë në vdekje (përqindja e komplikimeve varion nga 4.0% në 4.95% në grupin endoskopik të papillosfincterotomisë ( PST) arrin 9.8%).
Janë propozuar disa teknika për të zvogëluar incidencën e komplikimeve, siç është pankreatiti, pas RCP.
Në thelb, këto janë sigurisht pika teknike: shmangni kandulimin e përsëritur të kanalit pankreatik me ose pa kontrast, përdorni një rrymë të përzier me një mbizotërim të prerjes kur kryeni PST, kur kryeni një PST paraprake, diseksioni nuk është nga goja e BDS dhe farmakoterapia.
Kolangiopankreatografia retrograde endoskopike (ERCP) është një metodë instrumentale për ekzaminimin e kanalit biliare dhe kanalit pankreatik duke përdorur arritjet më të fundit të teknikave endoskopike dhe rreze x.
Kjo metodë ju lejon të zbuloni sëmundje të ndryshme të pankreasit (inflamacion akut ose kronik, një tumor, një kist), si dhe ndryshime në kanalin biliare dhe fshikëzën e tëmthit (gurët, ngushtimi i kanaleve, tumoret).
Ky studim ndryshon nga të gjitha metodat e tjera të hulumtimit diagnostik për nga përmbajtja e lartë e informacionit dhe besueshmëria, si dhe nga aftësia për të kryer një numër ndërhyrjesh terapeutike.E ERCP kryhet vetëm në një ambient spitalor. Para një studimi të tillë, bëhet gjithmonë një injeksion qetësues.
Pas anestezisë lokale të gojës dhe faringut, një aparat optik i posaçëm (duodenofibroskopi) kalohet përmes gojës, ezofagut dhe stomakut në duoden, në vendin ku bashkohet tubi biliare i zakonshëm dhe kanali pankreatik (gypi duodenal), goja e të cilit hapet në lumen e duodenumit . Me ndihmën e një tubi të veçantë, i cili kalohet nëpër kanalin e endoskopit, goja e papilës injektohet në kanalet biliare dhe kanalin pankreatik me një substancë radiopaque. Pastaj, duke përdorur pajisje me rreze X, specialisti merr një imazh të sistemit të kanalit. Nëse zbulohet ndonjë patologji, ngushtim i kanalit ose gurëve, në të kryhet një operacion endoskopik, i cili ka për qëllim eliminimin e obstruksionit dhe patentës normale të kanaleve biliare. Për këtë qëllim, duke përdorur mjete të ndryshme të posaçme të kryera përmes kanalit të endoskopit, bëhet një prerje nga priza e kanalit përmes së cilës gurët janë hequr.
Kolangiopankreatografia retrograde endoskopike është një nga metodat më të rëndësishme moderne për diagnostikimin e sëmundjeve të zonës pankreatobiliare.
Kolangiopankreatografia retrograde endoskopike në Novorossiysk
Kolangiopankreatografia retrograde endoskopike (RCHP) është një nga metodat e diagnostikimit instrumental, në Izrael shpesh përdoret për të diagnostikuar sëmundjet e traktit gastrointestinal.
Në kuadrin e RCHP, është e mundur të zbulohen çrregullimet e patentës (bllokim i pjesshëm dhe i plotë) i kanalave biliare dhe pankreasit, prania e gurëve, tumoreve dhe kushteve të tjera patologjike. Në Qendrën Mjekësore Meir, RCP kryhen jo vetëm për qëllime diagnostikuese, por edhe për qëllime terapeutike.
Gjatë procedurës, ju mund të rivendosni patentën e kanaleve, për shembull, për të nxjerrë gurë ose implantuar një stent mbështetës.
Indikacione për kolangiopankreatografi
- Verdhëza ose dhimbje kronike abdominale të etiologjisë së panjohur
- Gurë në tëmth të dyshuar ose gurë biliare
- Sëmundjet e mëlçisë, pankreasit, traktit biliare
- Pengimi ose pezmatimi i kanaleve biliare të zhvilluara si rezultat i kolelithiasis
- pankreatiti
- Biopsi ose Stenting
- Manometria - presion matës në kanalin e fshikëzës së tëmthit dhe në kanalin biliare të zakonshëm
Përgatitja për kolangiopankreatografinë retrograde endoskopike
Nëse keni një procedurë HRCG, ju lutemi ndiqni rekomandimet më poshtë:
- Vakti i fundit lejohet 8 orë para procedurës. Pas kësaj, përmbaheni nga ngrënia dhe, nëse është e mundur, nga pirja. Nëse ju rekomandohen ilaçe për hipertension ose sëmundje të tjera kardiovaskulare rregullisht, jo më vonë se tre orë para RCP, mund të merrni ilaçin e nevojshëm dhe ta pini atë me një gllënjkë ujë. Pas kësaj, pirja e lëngjeve është rreptësisht e ndaluar.
- Përdorimi i ilaçeve që zvogëlojnë koagulimin e gjakut (Coumadin, sinthroma) duhet të ndalet një javë para datës së RCP. Marrja e aspirinës mund të vazhdohet pa kufizime. Diskutoni për këtë çështje me ofruesin tuaj të kujdesit shëndetësor.
- Procedura shoqërohet me përdorimin e qetësuesve, duke shkaktuar një mbyllje të vetëdijës afatshkurtër. Prandaj, këshillohet të vini në qendrën mjekësore me një përcjellje dhe të mos drejtoni një makinë atë ditë.
- Pacientët që marrin insulinë nuk duhet të kenë një injeksion të rregullt në mëngjes. Shiringa e insulinës duhet të sillet me vete.
- Ejani në procedurë me rroba të rehatshme dhe pa bizhuteri.
- Para procedurës, është e nevojshme të zbrazni fshikëzën, të hiqni protezat dhe lentet e kontaktit.
Procedura RCHP
ECHO specializohet në kryerjen e kolangiopankreatografisë diagnostikuese dhe terapeutike duke përdorur pajisje moderne - endoskopë të hollë fleksibël fleksibël që përmbajnë fibër optike.
Endoskopi është i pajisur me një aparat fotografik miniaturë që transmeton imazhe me rezolucion të lartë në një monitor të instaluar në dhomën e trajtimit.
Gjithashtu, me ndihmën e një endoskopi, mjetet e posaçme mund të futen në traktin tretës të pacientit për të kryer manipulimet e nevojshme.
Kohëzgjatja e procedurës është nga 30 deri në 60 minuta. Pas përfundimit të tij, pacienti do të ketë nevojë për mbikëqyrje të personelit mjekësor për 1-2 orë. Nëse manipulimet mjekësore janë kryer gjatë RCHP, pacientit mund t'i kërkohet të qëndrojë në klinikë deri në mëngjesin tjetër.
Për të lehtësuar kalimin e endoskopit përmes zgavrës me gojë dhe faringut, përdoret një anestezion lokal. Para fillimit të procedurës, qetësuesit dhe qetësuesit e qetësuesve qetësohen në mënyrë intravenoze te pacienti. Në përgjithësi, procedura është pa dhimbje dhe shoqërohet me siklet të lehtë. Diametri i endoskopit është i vogël dhe nuk tejkalon madhësinë e gungës së ushqimit që një person gëlltitet me ushqim.
Mjeku e kalon me kujdes endoskopin përmes ezofagut dhe stomakut, duke ekzaminuar sipërfaqen e tyre të brendshme dhe arrin në duoden, në të cilin hapet kanali biliare i zakonshëm dhe kanali pankreatik.
Pak ajër injektohet në zgavrën duodenale, dhe një agjent kontrasti futet në kanalet e fshikëzës së tëmthit dhe pankreasit. Pastaj kryeni një seri rrezesh x. Gjatë procedurës, pozicioni i pacientit mund të ndryshohet: kthejeni atë në anën e tij ose në stomakun e tij.
Kjo është e nevojshme për vizualizimin e strukturave anatomike gjatë radiografisë.
Përmes kanalit në endoskop, ju mund të vizatoni instrumente të posaçme miniaturë për të kryer një biopsi - merrni një mostër indesh nga një zonë e dyshimtë për analiza. Me ndihmën e tyre, në disa raste, ju mund të hiqni gurin që parandalon rrjedhjen e biliare, ose implantimin e një stent.
Një stent është një tub metalik ose plastik. Mbështet muret e kanalit biliare ose kanalit pankreatik, duke parandaluar bllokimin (pengimin) e tij.
Një nga indikacionet për stentimin është prania e një tumori që bllokon lumenin e kanalit ose zonën e thithkës së Vater - vendi ku kanalet hyjnë në duoden.
Pas përfundimit të procedurës, endoskopi hiqet me kujdes.
Periudha e rikuperimit
Rreth një orë pas RCP, mund të filloni të pini. Në ditën e parë rekomandohet të përdorni vetëm lëngje dhe ushqim të butë me qull.
Kontaktoni dhomën e urgjencës së klinikës nëse përjetoni një nga simptomat e mëposhtme:
- Temperatura mbi 38 gradë
- Dhimbje barku
- Të vjella me gjurmë gjaku
- Gjakderdhje rektale, feçe të zeza
Ligimi i venave me variçe të ezofagut
Një metodë endoskopike për trajtimin dhe parandalimin e gjakderdhjes nga venat e ezofagut dhe stomakut.
Pas një gastroskopi me një grykë të posaçme, lidhja endoskopike fillon me zonën e tranzicionit të ezofagokardit, pikërisht sipër vijës së dhëmbit. Unazat vendosen në një spirale, dhe hidhen pasi nyja venoze e zgjedhur është thithur në cilindër të paktën gjysmën e lartësisë.
Për seancën (në varësi të ashpërsisë së venave me variçe) vendosni 6-10 ligaturë.
Si rregull, ligjerimi kryhet nga unaza të lateksit. Roli i unazës elastike mund të kryhet gjithashtu nga një lak najloni me diametër 11 dhe 13 mm, që korrespondon me madhësinë e kapakut distal.
Një javë pas procedurës, bëhet një endoskopi kontrolluese për të vlerësuar rezultatet e ndërhyrjes kirurgjikale.
Në rast përsëritje të gjakderdhjes, lidhja endoskopike duhet të përsëritet.
Lidhja endoskopike e venave të ezofagut të dilatuar
Aktualisht, vërehet një rritje e dukshme e numrit të sëmundjeve të mëlçisë, në veçanti, dëmtimi i mëlçisë në hepatiti kronik viral dhe abuzimi i alkoolit dhe ilaçeve hepatotoksike, gjë që me kalimin e kohës çon në zhvillimin e cirrozës.
Një nga ndërlikimet më të zakonshme dhe më të frikshme të hepatitit kronik dhe cirrozës është formimi i venave me variçe të ezofagut dhe stomakut, për shkak të rrjedhjes së dëmtuar të gjakut përmes mëlçisë, e cila në 50% të rasteve shoqërohet me gjakderdhje të rëndë masive. Vdekshmëria, pa ndihmë urgjente, me episodin e parë të gjakderdhjes është 30-40%, dhe me gjakderdhje të përsëritur 70%.
Fibrogastroskopia duhet të bëhet për të gjithë pacientët me cirrozë të mëlçisë me origjinë të ndryshme, si dhe për pacientët me hepatit kronik viral, sepse Shpesh zhvillimi i venave me variçe ndodh edhe para zhvillimit të fazës cirrozike të hepatitit kronik.
Ekzistojnë një numër i madh i operacioneve komplekse kirurgjikale që synojnë eliminimin e venave me variçe, të cilat tolerohen dobët nga pacientët me insuficiencë të mëlçisë, janë traumatike dhe shoqërohen me vdekshmëri të lartë postoperative.
Prandaj, endoskopia tani ka zënë një vend kryesor në diagnostikimin dhe trajtimin e venave me variçe të ezofagut dhe stomakut.Më së shpeshti, kryhet lidhja endoskopike e venave të dilatuara të ezofagut.
Lidhja endoskopike e venave të ezofagut të dilatuar
Lidhja endoskopike e venave të dilatuara të ezofagut konsiston në lidhje të nyjeve varikoze me ndihmën e unazave të vogla elastike. Një gastroskop i zakonshëm me pamje nga fundi në fund futet në pjesën e poshtme të ezofagut dhe një kontroll shtesë kryhet nën kontrollin e tij. Pastaj gastroskopi hiqet dhe pajisja lidhëse është e fiksuar në fund të saj.
Pas kësaj, gastroskopi është ri-futur në ezofagun distal, vena e varikozës zbulohet dhe aspirohet në lumen e aparatit lidhës. Pastaj, duke shtypur levën e telit të bashkangjitur me të, një unazë elastike është vendosur në një venë. Procesi përsëritet deri sa të ligatohen të gjitha venat.
Në secilën prej tyre vendosni nga 1 deri në 3 unaza.
Lidhja endoskopike e venave të dilatuara të ezofagut jep më pak komplikime sesa skleroterapia, megjithëse kërkohen më shumë seanca për të liguar venat me variçe. Komplikimi më i zakonshëm është disfagia kalimtare, përshkruhet gjithashtu zhvillimi i bakteremisë.
Një sondë shtesë mund të shkaktojë perforim të ezofagut. Në vendet e unazave të mbivendosura, ulcerat më pas mund të zhvillohen. Unazat ndonjëherë rrëshqiten, duke shkaktuar gjakderdhje masive.
Prandaj, ne rekomandojmë lidhjen e venave të dilatuara të ezofagut vetëm në institucione të specializuara mjekësore.
Lidhja e nyjeve të venave me variçe duke përdorur unaza përdoret në operacionin urgjent për të ndaluar gjakderdhjen nga nyjet e venave me variçe të ezofagut. Megjithatë, për të kryer operacionin në kushte të gjakderdhjes në vazhdim është shumë më e vështirë, dhe nuk arrihet radikalizmi maksimal.
Prandaj, ju rekomandojmë që të gjithë pacientët me cirrozë të mëlçisë dhe hepatitit kronik viral t’i nënshtrohen gastroskopisë në kohën e duhur, nëse, nëse është e nevojshme, të kryejnë ligation dhe të parandalojnë gjakderdhjen.
Pankreatocholangiografia retrograde endoskopike dhe papillosfincterotomia për verdhëzën obstruktive


Bregel A. I. (shef i departamentit endoskopik, profesor i departamentit të kirurgjisë fiktive),
Andreev V.V. (endoskopist), Yevtushenko V.V. (endoskopist), Borkhonova O. R. (radiolog) Spitali Klinik MAUZ Nr.1 i Irkutsk,
Universiteti Shtetëror Mjekësor Irkutsk
Pankreatocholangiografia retrograde endoskopike (ERCP) është metoda më e besueshme për diagnostikimin e shkakut të verdhëzës, dhe papillosphincterotomy (EPST) është ndihma më e mirë minimale invazive për shkeljen e kalimit të biliare në duodenum (duodenum). Studimi zakonisht kryhet sipas indikacioneve urgjente në 1-3 ditët e para të qëndrimit të pacientëve në spital.
Rezultatet e ERCP dhe EPST për 5 vjet në 312 pacientë u analizuan.
Në 240 pacientë u krye një analizë e historive të çështjeve, dhe në 72 - vetëm protokolle të studimeve endoskopike. Studimet u kryen në raste të vështira për diagnostikimin klinik të sëmundjes dhe, nëse është e nevojshme, zbatimin e EPST. Nëse do të kishte indikacione në 265 pacientë, EPST ishte kryer. Kishte 86 burra (27.56%), 226 gra (72.44%).
Pacientët u shpërndanë sipas moshës si vijon: 14 (4,49%) pacientë ishin më të rinj se 30 vjeç, 6 (1.92%) ishin të moshës 31-40 vjeç, 24 (7.69%) pacientë ishin 41-50 vjeç, 58 (18.59%) pacientë - 51-60 vjeç, 76 (24.36%) pacientë - 61-70 vjeç, 89 (28.53%) pacientë - 71-80 vjeç dhe 45 (14.42%) pacientë mbi 80 vjeç.
Në 3 vitet e fundit, përqindja e pacientëve të moshuar dhe të moshuar është rritur nga 62.67% në 68.13%.
Në pjesën dërrmuese të pacientëve, ashpërsia e gjendjes u përkeqësua nga prania e sëmundjeve të ndryshme shoqëruese: hipertensioni (75), sëmundja koronare e zemrës (73), dështimi kronik i zemrës (4), infarkti i miokardit (4), ulçera duodenale (4), diabeti (3) ) dhe të tjerët.
Ekzaminimi me ultratinguj (ultratinguj) i traktit biliare zbuloi gurë kanalesh biliare në 16.67% të pacientëve, koledokolithiaza nuk u konfirmua në 60.83% të pacientëve, dhe prania ose mungesa e kalkulave në koledokus nuk u përcaktua në mënyrë të besueshme në bazë të ekzaminimit me ultratinguj në 22.20% të pacientëve. Në shumicën e pacientëve me ultratinguj, kanali biliare i zakonshëm u zgjerua në shkallë të ndryshme.
Skanimi i tomografisë informatike (CT) është kryer në 13 (5.42%) pacientë.
Në 5 prej tyre, CT u diagnostikua me pankreatit destruktiv, në 3 - koledocholithiasis, dhe në 2 pacientë ndryshime të tjera në rajonin hepatopancreatoduodenal.
- Diametri i thithkës së madhe duodenale (BDS) zakonisht nuk kalonte 5 mm. Dallojmë disa lloje të formës së gojës së BDS. Në pjesën më të madhe të pacientëve (266) ose në 85.26% ishte i rrumbullakët, në 33 (10.58%) pacientë goja ishte e çarë, në 5 (1.60%) pacientë ishte e lezetshme, dhe në 3 (0.96%) - forma e pikës, dhe 4 (1.28%) kishin një formë të ndryshme.
- Lokalizimi atipik i vrimës BDS u gjet në 39 pacientë (12.50%). Në 15 (4.81%) prej tyre, hapja e thithkës ishte e vendosur në divertikulën parapapilare të duodenit dhe në 24 (7.69%) pacientë në buzë të divertikulës.
- Në 19 (5.56%) pacientë, studimi është i kufizuar në një wirsungography. Në 2 prej tyre, BDS ishte vendosur në diverticulum, në 4 - afër diverticulum, dhe në 13 pacientë kishte arsye të tjera për të kryer vetëm një wirsungography.
- Në 30 pacientë të tjerë, kanalet nuk mund të kanullohen, më shpesh me një vendndodhje atipike të BDS.
- Pasi kateteri u fut në vrimën e BDS, u krye një injeksion provë prej 1-2 ml i një kontrasti të tretshëm në ujë me përqendrim 50% (verografinë, urografinë, etj.). Kur fundi i kateterit ishte në sistemin e kanalit, i konfirmuar nga imazhi i koledokut të kundërt në monitor, ai ishte avancuar në drejtim të mëlçisë.
Thellësia e futjes së kateterit në kanalet biliare ishte shumë e ndryshueshme dhe shkonte nga 1 deri në 12 cm, në varësi të natyrës së procesit patologjik, marrëdhënieve anatomike të sistemit të kanalit, duodenumit, BDS dhe faktorëve të tjerë.
Kanalet biliare dhe fshikëza e tëmthit ishin të kundërta nga administrimi i 20-30 ml prej 50% kontrast i tretshëm në ujë me kontroll vizual të shpërndarjes së tij përgjatë kanalet biliare në monitor. Pas mbushjes së sistemit të kanalit dhe fshikëzës së tëmthit me një agjent kontrasti, u mor 1 deri në 3 rreze x.
Pas radiografisë, kanalet janë larë me një zgjidhje 0.5% të novokainës. Sipas indikacioneve për shenjat e kolangitit, lumeni i koledokut u injektua me një zgjidhje antibiotike.
Diagnoza pas pankreatocholangiografisë retrograde endoskopike u vendos mbi bazën e shenjave endoskopike të sëmundjes, rezultatet e kanalizimit të BDS dhe avancimin e kateterit përgjatë tubave biliare, natyrën e përhapjes së kontrastit përgjatë kanaleve në ekranin e monitorit dhe sipas të dhënave me rreze x.
Sipas ERPC, diametri i kanalit biliare të zakonshëm në 32 pacientë (10.92%) ishte më pak se 6 mm, në 73 (24.91%) pacientë ishte nga 7 në 10 mm, në 100 (34.13%) pacientë ishte 11-15 mm, 68 (23.21%) pacientë kishin 16-20 mm, dhe 20 (6.83%) pacientë kishin më shumë se 20 mm.
Sipas rezultateve të ERCP, u diagnostikuan shkaqet e mëposhtme të verdhëzës.
Më shpesh - në 193 (61.86%) pacientë me gurë u gjetën në kanalin biliare të zakonshëm, në 46 (14.74%) pacientë - mikrokolecholithiasis, në 5 (1.60%) pacientë - tumore të kanalit biliare, në 3 (0.96%) - Adenoma BDS, në 2 (0.64%) pacientë u diagnostikua një bllok intrahepatik dhe në 1 (0.32%) pacient u diagnostikua një tumor pankreatik. Në 50 (16.03%) pacientë me ERPC, shkaku i verdhëzës nuk është vërtetuar, ose natyra mekanike e verdhëzës është përjashtuar.
Papillosfincterotomia endoskopike (EPST) është kryer si me kanosje ashtu edhe nga jo-cannulacion në 265 (77.49%) pacientë. Gjatësia e prerjes papillotomisë ishte deri në 10 mm në 126 (47.55%) pacientë, 11-15 mm në 114 (43.02%) pacientë, dhe 16-20 mm në 25 (9.43%) pacientë (Fig. 1 ).
Pas EPST, gjatë ekzaminimit endoskopik, gurët nga kanalet biliare u hoqën në 133 pacientë (Fig. 2), dhe në 110 pacientë, nuk u gjetën gurë në kanalet.
Në 69 pacientë, gurët nga kanali biliare i zakonshëm nuk u hoqën.
Arsyet që nuk lejuan që gurët të hiqen nga kanali biliare i zakonshëm gjatë endoskopisë ishin madhësia e madhe e gurëve (54), fiksimi i fortë i gurëve në kanalet biliare (13) dhe arsyet e tjera (2).
Komplikimet pas ERCP janë vërejtur në 36 (15.00%) pacientë.
Gjakderdhja nga një prerje papillotomie ndodhi në 23 (9.58%) pacientë, në 22 pacientë u ndalua gjatë duodenoskopisë, në 2 përsëritet pas përfundimit të studimit. Me një rikthim të gjakderdhjes në një pacient, u bë me sukses hemostaza endoskopike dhe u operua 1 pacient.
Pankreatiti akut i zhvilluar në 5 (2.08%) pacientë, perforimi i kanalit biliare të zakonshëm ka ndodhur në 6 pacientë (2.50%), perforim të duodenit në 1 (0.42%) dhe papillit në 1 (0.42%) të pacientit.
Më pas, 104 (43.33%) pacientë u operuan. Ai kreu një kolecistektomi, e cila në pacientët chastobolny ishte e kombinuar me koledokotominë, heqjen e kalkulave nga kanali biliare i zakonshëm, imponimi i koledokoduodenostomisë dhe opsione të ndryshme për kullimin e kanaleve biliare. Në 9 pacientë u vendos një mikrokolecistostomi dhe 2 pacientë u operuan për pankreatitit akut.
Kështu, përvoja jonë me pankreatocholangiography retrograde endoskopike dhe papillosfincterotomy konfirmon përmbajtjen e tyre të lartë të informacionit dhe efikasitetin terapeutik. ERPC dhe ultratinguj për koledokolithiizë lejojnë në shumicën e rasteve të përcaktojnë shkakun e verdhëzës, madhësive, numrin e gurëve dhe diametrin e koledokut.
Përmbajtja informative e ERCP me koledokolithiasis është më e lartë se ultrazërit.
Në prani të llogaritjeve në koledokus, ERPC duhet të përfundojë EPST me nxjerrjen e gurëve nga kanalet biliare.
Në të njëjtën kohë, është e nevojshme të theksohet mundësia e komplikimeve serioze gjatë ERCP dhe HEPT. Performanca e këtyre studimeve është e mundur me pajisje moderne endoskopike, anestezikë adekuat, endoskopistë dhe kirurgë shumë të kualifikuar.
Përfundim. Përvoja jonë në diagnostikimin endoskopik dhe trajtimin e ulçerave gastroduodenale të gjakderdhjes akute konfirmon efikasitetin e tyre të lartë. Endoskopia terapeutike në kombinim me terapinë tradicionale konservatore bëri të mundur arritjen e hemostazës në 98.3% të pacientëve dhe të shmanget ndërhyrja kirurgjikale në 95.5% të pacientëve.