Sindroma diabetike e këmbës çfarë duhet të dini
Sindroma diabetike e këmbës është një gjendje patologjike e këmbës në diabet mellitus, e cila ndodh përkundrejt sfondit të dëmtimit të nervave periferikë, lëkurës dhe indeve të buta, eshtrave dhe nyjeve dhe manifestohet me ulcerat akute dhe kronike, lezione kockore-artikulare dhe procese purulent-nekrotike.
Ekzistojnë tre forma të sindromës diabetike të këmbës:
të përziera (neuroishemike). 60-70% e rasteve të zhvillimit të sindromës diabetike të këmbës janë forma neuropatike.
Forma neuropatike. Fillimisht, me zhvillimin e neuropatisë diabetike, nervat distal preken dhe nervat më të gjatë preken. Si rezultat i dëmtimit të fibrave vegjetative që përbëjnë këto nerva, një mungesë e impulsit trofik zhvillohet tek muskujt, tendonet, ligamentet, kockat dhe lëkura, gjë që çon në hipotrofinë e tyre. Rezultati i kequshqyerjes është deformimi i këmbës së prekur. Në këtë rast, ngarkesa në këmbë është rishpërndarë, e cila shoqërohet me një rritje të tepruar të tij në zona të caktuara. Zona të tilla mund të jenë kokat e kockave metatarsale, të cilat do të manifestohen me trashje të lëkurës dhe formimin e hiperkeratozave në këto zona. Si rezultat i faktit se këto zona të këmbës pësojnë presion të vazhdueshëm, indet e buta të këtyre zonave i nënshtrohen një autolize inflamatore. Të gjithë këta mekanizma përfundimisht çojnë në formimin e një ulçeri peptik. Meqenëse ekziston një shkelje e funksionit të gjëndrave të djersës, lëkura bëhet e thatë dhe mbi të shfaqen lehtësisht çarje. Si rezultat i një shkelje të llojit të ndjeshmërisë së dhimbjes, pacienti mund të mos e vërejë këtë. Në të ardhmen, infeksioni i zonave të prekura ndodh, gjë që çon në shfaqjen e ulcerave. Imuniteti i mungesës që vjen nga dekompensimi i diabetit kontribuon në formimin e tyre. Mikroorganizmat patogjenë, që në shumicën e rasteve infektojnë plagë të vogla, janë stafilokokët, streptokokët dhe bakteret e grupit të zorrëve. Zhvillimi i formës neuropatike të këmbës diabetike shoqërohet me një shkelje të tonit të enëve të ekstremiteteve të poshtme dhe hapjes së shkurreve arteriovenoze. Kjo ndodh si rezultat i një çekuilibri midis përtypjes së enëve me natyrë adrenergjike dhe kolinergjike. Si rezultat i zgjerimit të enëve të këmbës, zhvillohet ënjtja e saj dhe një rritje e temperaturës.
Për shkak të hapjes së shunts, zhvillohet hipoperfuzioni i indeve dhe fenomeni i grabitjes. Nën ndikimin e edemës së këmbës, mund të ketë një rritje të kompresimit të enëve arteriale dhe ishemisë së pjesëve distale të këmbës (simptomë e gishtit blu).
Klinika karakterizohettre lloje të lezioneve. Këto përfshijnë ulçera neuropatike,osteoartropatia dhe edema neuropatike. Ulçera ndodhet më së shpeshti në zonën e vetme, si dhe në hapësirat midis gishtërinjve. Osteoartropatia neuropatike zhvillohet si rezultat i osteoporozës, osteolizës dhe hiperostozës, d.m.th, nën ndikimin e proceseve dystrofike në aparatet osteoartikulare të këmbës. Me neuropati mund të ndodhin fraktura spontane të kockave. Në disa raste, këto thyerje janë pa dhimbje. Në këtë rast, me palpim të këmbës, vërehet ënjtje dhe hiperemia e saj. Shkatërrimi në aparatin ligamentoz të kockave mund të zgjasë një kohë mjaft të gjatë. Kjo zakonisht shoqërohet me formimin e një deformimi të rëndë të kockave, i cili quhet nyja Charcot. Edema neuropatike zhvillohet si rezultat i rregullimit të dëmtuar të tonit në enët e vogla të këmbës dhe hapjen e shkurreve.
Trajtimi nëAi përfshin disa masa: arritjen e kompensimit për diabet mellitus, terapi me antibiotikë, trajtimin e plagëve, pushimin dhe shkarkimin e këmbës, heqjen e vendit të hiperkeratozës dhe veshjen e këpucëve të zgjedhura posaçërisht.
Kompensimi i proceseve metabolike në diabet arrihet nga doza të mëdha të insulinës. Një terapi e tillë për diabetin tip II është e përkohshme.
Terapia me ilaçe bakteriale kryhet si një parim i përgjithshëm. Në shumicën e rasteve, infeksioni i defekteve të këmbëve kryhet nga cokët gram-pozitive dhe gram-negative, Escherichia coli, clostridia dhe mikroorganizmat anaerobe. Si rregull, përshkruhet një antibiotik me spektër të gjerë ose një kombinim i disa ilaçeve. Kjo për faktin se zakonisht flora patogjene është e përzier.
Kohëzgjatja e këtij lloji të terapisë mund të jetë deri në disa muaj, e cila përcaktohet nga thellësia dhe mbizotërimi i procesit patologjik. Nëse terapia me antibiotikë kryhet për një kohë të gjatë, atëherë është e nevojshme të kryhet përsëri hulumtim mikrobiologjik, qëllimi i të cilit është zbulimi i shtameve rezultuese që janë rezistente ndaj këtij ilaçi. Me një këmbë diabetike neuropatike ose të përzier, është e nevojshme ta shkarkoni atë deri në rikuperim.
Me këtë teknikë, ulcera mund të shërohet brenda disa javësh. Nëse pacientët kanë fraktura ose një nyje Charcot, atëherë shkarkimi i gjymtyrëve duhet të bëhet derisa kockat të shkrihen plotësisht.
Përveç këtyre metodave, është e detyrueshme të kryhet trajtim lokal i plagës, i cili përfshin trajtimin e skajeve të ulçerës, heqjen e indeve nekrotike brenda të shëndetshëmve, si dhe sigurimin e aseptikut të sipërfaqes së plagës. Një zgjidhje mjaft e përhapur e dioksidinës është 0.25 - 0.5% ose 1%. Ju gjithashtu mund të përdorni një zgjidhje të klorheksidinës. Nëse ka një pllakë të përbërë nga fibrinë në sipërfaqen e plagës, atëherë përdoren proteolitikë.
Forma ishemike e sindromës këmba diabetike zhvillohet në kundërshtim me rrjedhën kryesore të gjakut në gjymtyrët, e cila ndodh me zhvillimin e lezioneve aterosklerotike të arterieve.
Lëkura në këmbën e prekur merr një ngjyrim të zbehtë ose cianotik. Në raste më të rralla, si rezultat i zgjerimit të kapilarëve sipërfaqësorë, lëkura fiton një nuancë të kuqërremtë. Zgjerimi i këtyre anijeve ndodh me iskemi.
Me një formë ishemike të një këmbë diabetike, lëkura bëhet e ftohtë nga prekja. Ulçera formohen në majat e gishtërinjve dhe në buzë të thembra. Në palpimin e arteries së këmbës, si dhe në arteriet popliteale dhe të femurit, pulsi dobësohet ose mund të mungojë krejt, gjë që vërehet me stenozë të anijes, e cila tejkalon 90% të lumenit të saj. Me auskultation e arterieve të mëdha, në disa raste, përcaktohet murmuritje sistolike. Në shumë raste, kjo formë e ndërlikimit të diabetit karakterizohet nga shfaqja e simptomave të dhimbjes.
Metodat instrumentale studimet përdoren për të përcaktuar gjendjen e rrjedhjes së gjakut arterial në enët e ekstremiteteve të poshtme. Duke përdorur metodën e dopplerografisë, kryhet një matje e indeksit shkallë-brachial. Ky tregues matet nga raporti i presionit sistolik të arteries së këmbës dhe arterisë brachial.
Normalisht, ky raport është 1.0 ose më shumë. Në rastin e lezioneve aterosklerotike të arterieve të ekstremiteteve të poshtme, vërehet një ulje e këtij treguesi në 0.8. Nëse treguesi është i barabartë me 0.5 ose më pak, atëherë kjo tregon një probabilitet të lartë të zhvillimit të nekrozës.
Përveç dopplerografisë, nëse është e nevojshme, kryhet angiografia e enëve të ekstremiteteve të poshtme, tomografia e llogaritur, imazhet e rezonancës magnetike, si dhe skanimi me ultratinguj i këtyre anijeve.
Ashtu si me formën neuropatike, është e nevojshme të arrihet kompensimi i diabetit. Dëmtimi i gjymtyrëve të poshtme me këtë formë të këmbës diabetike mund të jetë me ashpërsi të ndryshme.
Ashpërsia e procesit përcaktohet zakonisht nga tre faktorë, duke përfshirë ashpërsinë e stenozës arteriale, shkallën e zhvillimit të rrjedhës kolaterale të gjakut në gjymtyrët dhe gjendjen e sistemit të koagulimit të gjakut.
Metoda e zakonshme e trajtimit, e cila preferohet në formën ishemike të këmbës diabetike, është një operacion revaskularizimi. Operacione të tilla përfshijnë: formimin e anastomozave anashkaluese dhe trombendarterektomisë.
Mund të përdoret gjithashtu operacioni minimal invaziv, duke përfshirë angioplastinë lazer, angioplastinë perkutane transluminale, dhe një kombinim të fibrinolizës lokale me angioplastikë perkutane transluminale periferike dhe trombektominë aspiruese. Në rast se mungojnë lezione nekrotike dhe ulcerative, rekomandohet ecja, e cila zgjat 1-2 orë në ditë, gjë që kontribuon në zhvillimin e rrjedhës kolaterale të gjakut në gjymtyrë (ergoterapi). Për parandalimin e trombozës rekomandohet përdorimi i aspirinës në dozë 100 mg në ditë dhe antikoagulantë. Nëse mpiksjet e gjakut janë tashmë të pranishme, përdoren fibrinolitikë. Në rastin kur procesi purulent-nekrotik me ndonjë variant të këmbës diabetike është mjaft i gjerë, çështja e amputimit të gjymtyrëve të poshtme po zgjidhet.
Metoda kryesore për parandalimin e zhvillimit të sindromës diabetike të këmbës është trajtimi adekuat i diabetit mellitus dhe mirëmbajtja e kompensimit metabolik në një nivel optimal. Në secilën vizitë te mjeku, është i nevojshëm një ekzaminim i gjymtyrëve të poshtme të pacientit.
Provimet e tilla duhet të bëhen të paktën 1 herë në 6 muaj. Shtë gjithashtu e rëndësishme të edukohen pacientët me diabet, i cili përfshin rregullat e kujdesit për këmbët. Shtë e nevojshme të ruani pastërtinë dhe thatësinë e këmbëve, të bëni banjë të ngrohtë për këmbë, të aplikoni kremra për të parandaluar shfaqjen e çarjeve në lëkurë.
Lista e shkurtesave
DPN - Polineuropati Diabetike
DOAP - Osteoartropati Diabetike
DR - Retinopatia diabetike
DN - Nefropatia diabetike
ZANK - sëmundje e arterieve të gjymtyrëve të poshtme
CINC - Iskemia kritike e gjymtyrëve të poshtme
LPI - Indeksi kyçin e këmbës-brachial
MRI - Imazhe me rezonancë magnetike
MSCT - Tomografi e llogaritur multispirale
PPI - indeksi i shpatullave të gishtave
Diabeti Mellitus
T1DM - Diabeti tip 1
T2DM - diabeti tip 2
SDS - Sindromë Diabetike e Këmbëve
SCF - Shkalla e Filtrimit Glomerular
UZDS - Skanim tejzanor tejzanor
CKD - Sëmundja kronike e veshkave
TsRO2 - Matja e oksigjenit transkutan / Matja e oksigjenit perkutane
TOD - Terapi me presion negativ
HbA1c - Hemoglobinë A1c e glukuar
Kushtet dhe përkufizimet
Polneuropatia diabetike - dëmtimi i sistemit nervor periferik të shoqëruar me metabolizëm të dëmtuar të karbohidrateve.
Neuropatia shqisore-motorike - dëmtimi i sistemit nervor somatik, i shoqëruar me një rënie të llojeve të ndryshme të ndjeshmërisë, atrofi të muskujve ndërveprues, nyjeve të ngurta dhe deformim karakteristik të këmbës.
Neuropatia autonome - humbja e ndarjes simpatike dhe parasimpatike të sistemit nervor periferik.
Ulçera neuropatike - shkelje e integritetit të lëkurës, duke u zhvilluar kryesisht në vendet e presionit të tepërt të ngarkesës në këmbë dhe shoqëruar me një shkelje të ndjeshmërisë në sfondin e polenuropatisë diabetike.
Ulçera neuro-iskemike - shkelje e integritetit të lëkurës që shoqërohet me një shkelje të qarkullimit kryesor të gjakut në arteriet e ekstremiteteve të poshtme në sfondin e polenuropatisë diabetike.
ishemi - Shenjat dhe simptomat që shoqërohen me një rënie të furnizimit me gjak arterial, të zbuluar gjatë ekzaminimit klinik dhe / ose instrumental.
Iskemia kritike e gjymtyrëve të poshtme - një gjendje në të cilën ka një rënie të theksuar të rrjedhës së gjakut përgjatë arterieve kryesore të ekstremiteteve të poshtme, gjë që çon në hipoksi të indeve të buta dhe kërcënon qëndrueshmërinë e tyre.
Osteoartropatia diabetike (neuroartropatia, këmba e Charcot) është një shkatërrim pa dhimbje, progresive e një ose më shumë nyjeve të këmbës në sfondin e neuropatisë.
1.1 Përkufizimi
Sindroma diabetike e këmbëve (CDS) të përcaktuara si infeksion, ulçerë dhe / ose shkatërrim të indeve të thella të shoqëruara me çrregullime neurologjike dhe / ose ulje të rrjedhës kryesore të gjakut në arteriet e ekstremiteteve të poshtme të ashpërsisë së ndryshme (Konsensusi në këmbën diabetike International Diabetic Foot Study Group International, 2015).
1.2 Etiologjia dhe patogjeneza
Shkaku kryesor i ulcerave të këmbëve në diabet është neuropatia, ishemia dhe infeksioni. Lëndimi në sfondin e neuropatisë shqisore-motorike dhe / ose sëmundjeve të arterieve periferike, me një shkelje të integritetit të lëkurës, shoqërohet me formimin e inflamacionit infektiv. Në pacientët me dëmtim të rëndë të sistemit nervor periferik, probabiliteti i ulçerave të këmbëve të formuar për herë të parë është 5% në vit, shtatë herë më i lartë se në pacientët me diabet pa polenuropati diabetike (DPN). Dëmtimi i sistemit nervor autonom çon në lëkurë të thatë, plasaritje të lëkurës, në mungesë të një rënie të konsiderueshme të qarkullimit periferik, rritje të qarkullimit të këmbës si rezultat i "autosympatectomy". Këmba është e ngrohtë në prekje, me ndjeshmëri të humbur është jashtëzakonisht e ndjeshme ndaj rrezikut të plagës. Një ulje e funksionit motorik në kombinim me një shkelje të propriocepsionit çon në formimin e zonave në pjesën e vetme të këmbës me presion të lartë ngarkimi gjatë ecjes dhe në një pozicion në këmbë. Në këto zona vërehet një trashje e epidermës, formimi i hiperkeratozës, hemorragjia nënlëkurore, autoliza e indeve të buta dhe formimi i ulçerës peptike. Një tjetër faktor etiologjik jashtëzakonisht i rrezikshëm në formimin e ulçerave të këmbëve në diabet është ZPA, e cila çon në isheminë e indeve, dhe në prani të neuropatisë shqisore shoqëruese, mbetet asimptomatike dhe pa u vënë re 1, 2, 6, 7.
1.3 Epidemiologjia
Prevalenca e defekteve kronike të plagës së indeve të buta të ekstremiteteve të poshtme tek pacientët me diabet është nga 4 deri në 15% 1, 2, 5, 6, 9, 10, 53. Pacientët me ulçera trofike diabetike të këmbëve përbëjnë 6-10% të të gjithë personave të shtruar në spital me diabet, dhe kohëzgjatja e qëndrimit të tyre në spital është 60% më e gjatë se në njerëzit pa integritet të lëkurës. SDS mund të jetë manifestimi i parë i diabetit tip 2, në lidhje me praninë e defekteve ulcerative të këmbëve të etiologjisë së panjohur, është e nevojshme të bëhet një studim për praninë e çrregullimeve të metabolizmit të karbohidrateve. Pasoja më e frikshme e SDS është amputimi i gjymtyrëve të poshtme 24, 32, 34. Pacientët me diabet mellitus kanë një rrezik të lartë të sëmundshmërisë dhe vdekshmërisë, ekuivalent me disa forma të kancerit, veçanërisht për pacientët pas amputimeve të ekstremiteteve të poshtme dhe që i nënshtrohen terapisë renale të zëvendësimit.
1.4 Kodimi sipas ICD-10
E10.4 - Diabeti mellitus i varur nga insulina me komplikime neurologjike,
E10.5 - Diabeti mellitus i varur nga insulina me çrregullime të qarkullimit të periferisë,
E10.6 - Diabeti mellitus i varur nga insulina me komplikime të tjera të specifikuara,
E 10.7 - Diabeti mellitus i varur nga insulina me komplikime të shumta,
E11.4 - Diabeti mellitus jo-i varur nga insulina me komplikime neurologjike,
E11.5 - Diabeti mellitus që nuk varet nga insulina me çrregullime të qarkullimit të periferisë,
E11.6 - Diabeti mellitus që nuk varet nga insulina me komplikime të tjera të specifikuara,
E 11.7 - Diabeti mellitus që nuk varet nga insulina me ndërlikime të shumta,
E13.4 - forma të tjera të specifikuara të diabetit mellitus me komplikime neurologjike,
E13.5 - forma të tjera të specifikuara të diabetit me çrregullime të qarkullimit të periferisë,
E13.6 - Forma të tjera të specifikuara të diabetit mellitus me komplikime të tjera të specifikuara,
E13.7 - Forma të tjera të specifikuara të diabetit mellitus me komplikime të shumta,
E14.4 - Diabeti mellitus i paspecifikuar me komplikime neurologjike,
E14.5 - Diabeti mellitus i paspecifikuar me çrregullime të qarkullimit të periferisë,
E14.6 - Diabeti mellitus i paspecifikuar me komplikime të tjera të specifikuara,
E14.7 - Diabeti mellitus i paspecifikuar me komplikime të shumta.
1.5 Klasifikimi
Rekomandohet të përdorni klasifikimin e lezioneve të këmbëve në diabet mellitus që plotësojnë kërkesat e mëposhtme: të lehtë për t’u përdorur, gjë që bën të mundur diferencimin e llojit të lezionit, bazuar në të dhënat nga një ekzaminim objektiv i pacientit, i riprodhueshëm.
Aktualisht, janë propozuar një numër klasifikimesh të sindromës diabetike të këmbës, të cilat bazohen në ide në lidhje me mekanizmat kryesorë patogjenikë të zhvillimit të këtij komplikacioni të diabetit, duke marrë parasysh ashpërsinë e dëmtimit të sistemit nervor periferik, shtratin arterial periferik, vlerësimin e madhësisë së defektit të plagës dhe ashpërsinë e procesit të infeksionit.
Klasifikimi i propozuar nga Grupi i Studimit të Këmbëve Diabetike dhe i aprovuar nga Konsensusi për Këmbën Diabetike të vitit 2015 bazohet në të kuptuarit e patogjenezës së defekteve të këmbëve të plagës në diabet mellitus. Sipas saj, dallohen format e mëposhtme klinike të sindromës diabetike të këmbës:
- Forma neuropatike e SDS
- Forma ishemike e VDS
- Forma neuroishemike
Sipas thellësisë së defektit ulcerativ, lezionet mund të ndahen në 5 gradë (klasifikimi Wagner):
0 shkallë - lëkura e paprekur e paprekur
Shkalla I - ulçera sipërfaqësore (procesi kap epidermën, dermën)
Shkalla II - procesi infektiv kap lëkurën, indin nënlëkuror, muskujt
Shkalla e III - ulçerë e thellë, abscesi, osteomieliti, artriti septik
Shkalla IV - gangrenë e thatë / e lagësht: nekroza e të gjitha shtresave të lëkurës së pjesëve individuale të këmbës (për shembull, pjesë e gishtit / gishtit)
Shkalla V - gangrenë e thatë / e lagësht e pjesës së këmbës / këmbës së tërë
Disa nga klasifikimet e SDS të përdorura në praktikën klinike moderne marrin parasysh disa parametra që karakterizojnë një defekt ulçeroz.
Klasifikimi i Universitetit të Teksasit (TU) bazohet në një vlerësim të thellësisë së ulçerës peptike (shkallës), shkallës së infeksionit, pranisë dhe ashpërsisë së një ulje të rrjedhës së gjakut (fazë), (tabela 1).
Tabela Nr. 1. Klasifikimi i ulcerave peptike në SDS të Universitetit të Teksasit
Shkalla e
0
unë
II
III
Lezione para - ose pas ulçerës në fazën e epitelizimit të plotë
Plagë sipërfaqësore pa përfshirje të tendinave, kapsulave të nyjeve ose kockave
Plagët, tendonet tërheqëse ose nyjet e kapsulës
Plagët që përfshijnë kockat ose nyjet
Lezione pre- ose pas ulçerave në fazën e epitelizimit të plotë me shenja të infeksionit
Plagë sipërfaqësore pa përfshirje të tendinave, kapsulave të nyjeve ose kockave me shenja të infeksionit
Plagët që përfshijnë tendinet ose kapsulën e nyjeve me shenja të infeksionit
Plagët që përfshijnë kockat ose nyjet me shenja të infeksionit
Lezione pre- ose pas ulçerave në fazën e epitelizimit të plotë në sfondin e ishemisë së gjymtyrëve
Plagë sipërfaqësore pa përfshirje të tendinave, kapsulave të nyjeve ose eshtrave në sfondin e ishemisë së gjymtyrëve
Plagët, tendonet tërheqëse ose kapsulën e nyjeve në sfondin e ishemisë së gjymtyrëve
Plagët që përfshijnë kockat ose nyjet kundër ishemisë së gjymtyrëve
Lezione pre- ose pas ulçerave në fazën e epitelizimit të plotë në sfondin e ishemisë së gjymtyrëve me shenja të infeksionit
Plagët sipërfaqësore pa përfshirje të tendinave, kapsulave të nyjeve ose kockave në sfondin e ishemisë së gjymtyrëve me shenja të infeksionit
Plagët, tendonet tërheqëse ose kapsula e nyjeve në sfondin e ishemisë së gjymtyrëve me shenja të infeksionit
Plagët që përfshijnë kocka ose nyje kundër ishemisë së gjymtyrëve me shenja të infeksionit
Klasifikimi PEDIS (perfuzion, shtrirje, thellësi, infeksion, ndjesi), i propozuar në 2003. dhe i rishikuar në vitin 2011, merr parasysh jo vetëm thellësinë e dëmtimit të indeve të buta (siç ishte rasti me klasifikimet e zhvilluara më parë), por edhe gjendjen e rrjedhjes së gjakut periferik, brendësimin dhe ashpërsinë e procesit të infeksionit (tabela 2). Përdorimi i tij siguron informacion të detajuar në lidhje me humbjen e mjekëve të specialiteteve të ndryshme të përfshira në trajtimin e një pacienti me sindromën e këmbës diabetike në faza të ndryshme (spitali kirurgjik dhe endokrinologjik, klinika).
Tabela Nr. 2. Klasifikimi i defekteve ulcerative të PEDIS.
Perfuzion - perfuzion
Nuk ka shenja të PPS në gjymtyrën e prekur (1). Në këtë rast:
pulsimi në palpatet e arteries tibiale plantare dhe posterioze
-TsRO 2 (4)> 60 mmHg
Ka shenja të PPP në gjymtyrën e prekur (1), por nuk ka iskemi kritike.
- i shqetësuar për klaudicionin intermittent
- PLI (2) (3) 30 mmHg
- TSRO 2 (4) 30-60 mmHg
- ndryshime të tjera në testet jo-pushtuese
Ishemia kritike e gjymtyrës së prekur, e cila përfshin simptomat e mëposhtme:
- presioni sistolik i këmbës 2 (4) 2 (matur pas trajtimit fillestar nga njëra skaj i lëkurës së paprekur në tjetrën)
Dthellësia e episodit
Ulçera sipërfaqësore që dëmton dermin
Një ulçerë e thellë që dëmton dermin dhe strukturat nënlëkurore, duke përfshirë edhe fascinë, muskujt dhe tendinat
Ulçera e thellë që dëmton dermin, strukturat nënlëkurore, kockat dhe / ose nyjet
unënfeksione - infeksione
Nuk ka shenja të infeksionit
Procesi infektues dëmton lëkurën dhe indin nënlëkuror (pa përfshirë struktura të thella dhe pa shenja të përgjithësimit të procesit). Së paku 2 nga simptomat e mëposhtme duhet të jenë të pranishme:
- edemë lokale ose induksion
eritema rreth ulçerës> 0.5-2 cm
- tensioni lokal ose dhimbja
- rritja e temperaturës lokale
Eritema> 2 cm në ndërthurje me shenjat që lidhen me artin II. ose një proces infektiv që shtrihet më thellë se lëkura dhe indi nënlëkuror, për shembull, një abscesi, osteomieliti, artriti septik, fasciiti pa shenja të përgjithësimit të procesit.
procesi në këmbë me praninë e një përgjithësimi të procesit:
temperatura e trupit> 38 0 С
- rrahjet e zemrës (5)> 90 rrahje për min.
- NPV (6)> 20 për min.
Qelizat e papjekura 10%
Ssigurim - ndjeshmëri
Humbja e ndjeshmërisë mbrojtëse në gjymtyrën e prekur, e përcaktuar si
- mungesa e ndjesisë për prekjen e 10 g monofilamentit në 2 nga 3 pikat e studiuara (siç përshkruhet në udhëzuesin praktik të Marrëveshjes Ndërkombëtare për Këmbën Diabetike),
- mungesa e ndjeshmërisë së dridhjeve në gishtin e madh kur ekzaminohet me një pirun akordimi me një frekuencë 128 Hz ose ndjeshmëri dridhjeje në gishtin e madh> 25 V kur ekzaminohet me biotheziometër (metoda gjysm sasiore)
(1) PPS - patologji vaskulare periferike
(2) PLI - indeksi brachio-kyçin e këmbës (presioni arterial mbi arteriet e studiuara / presioni arterial mbi arterinë brachial)
(3) PPI - indeksi brachio-gisht (presioni arterial mbi arteriet e gishtit të madh / presioni arterial mbi arteriet brachial)
(4) TSRO2 - tensioni transkutan i oksigjenit
(5) Ritmi i zemrës - rrahjet e zemrës
(6) Shkalla e frymëmarrjes NPV
Klasifikimi WIFI (Plagë, Iskemi, Infeksion në këmbë) i paraqitur në tabela merr parasysh thellësinë e plagës, gjendjen e furnizimit me gjak periferik dhe ashpërsinë e procesit infektiv (tabela 3).
Tabela Nr. 3. Klasifikimi WIFI
Shenjat klinike të infeksionit
Shkalla (ashpërsia)
Nuk ka simptoma ose shenja të infeksionit.
Ekziston një infeksion nëse vërehen 2 nga simptomat e listuara:
- edemë lokale ose infiltrim
- eritema> 0,5 deri në 2 cm rreth ulçerës
- tensioni lokal ose dhembja
- hipertermia lokale
- shkarkim purulent
Infeksion lokal me hipereminë> 2 cm ose që përfshin struktura më të thella se lëkura dhe indi nënlëkuror (abscesi, osteomieliti, artriti septik, fasciiti).
Mungesa e shenjave sistemike të inflamacionit
2 (e moderuar)
Infeksion lokal me shenja të inflamacionit sistemik (prania e dy prej simptomave të listuara ose më shumë)
- temperatura e trupit> 380? C ose 90 bpm
- BH> 20 për min. ose PaCO2 12,000 ose 6 për gram indesh ose zbulimin e streptokokut β-hemolitik (niveli i provës 1B). Identifikimi i agjentit shkaktar të infeksionit të plagës kryhet me ekzaminim bakteriologjik të materialit nga plaga. Materiali për hulumtim mund të merret me anë të biopsisë ose shërimit të pjesës së poshtme të plagës. Më pak informues është studimi i eksudatit të plagës ose njollosjes nga një pastrues dhe i larë më parë me solucion të kripur steril të pjesës së poshtme të plagës.
11 11 2.4.2. Identifikimi i çrregullimeve të rrjedhës së gjakut arterial (makroangiopatia e ekstremiteteve të poshtme)
- Rekomandohet të diagnostikoni isheminë e gjymtyrëve duke përdorur dopplerografi ultratinguj (ultratinguj Doppler) me përcaktimin e indeksit të kyçit të këmbës-brachial (LPI), i cili normalisht tejkalon 0.9. LPI> 1.3 tregon ngurtësinë e murit arterial. 47, 48, 49, 50
Klasa e rekomandimit I (niveli i provës A)
- Rekomandohet të konfirmoni gjendjen e qarkullimit të gjakut arterial në pacientët me një ABI> 1.2 duke matur presionin e gjakut në arteriet dixhitale (vlera e indeksit gisht-brachial, IPI) ose të dhënave oximetry transkutane (TcpO2> 40 mmHg). 47, 48, 49, 50
Klasa e rekomandimit I (niveli i provës A)
- Rekomandohet përdorimi i oximetrisë transkutane për të objektivizuar ashpërsinë e ishemisë së gjymtyrëve në pacientët me diabet.
Rekomandimet e klasës I (niveli i provës B)
komente:Oksimetria transkutane bën të mundur vlerësimin e ashpërsisë së ishemisë së gjymtyrëve në pacientët me simptoma klinike të ZANK, parashikimin e shërimit të ulçerave, efektivitetin e trajtimit konservativ dhe rezultatet e revaskularizimit, si dhe përcaktimin e nivelit të amputimit të gjymtyrëve. Skanimi tejzanor dyfish i arterieve konfirmon okluzionin arterial, zbulon lokalizimin dhe shtrirjen e tij anatomike.
- Rekomandohet të diagnostikoni isheminë kritike të gjymtyrëve të poshtme bazuar në të paktën një nga simptomat e mëposhtme:
1) dhimbje konstante ishemike në pushim, që kërkon analgjezi të rregullt për më shumë se dy javë,
2) prania e ulcerave ose gangrenës së gishtërinjve ose këmbëve në sfondin e presionit sistolik në arteriet tibiale? 50 mmHg apo presionin e gishtit? 30 mmHg
Klasa e rekomandimeve I (niveli i provës A) 11%
2.4.3. Diagnoza e dëmtimit të kockave
- Radiografia e nyjeve të këmbëve dhe kyçit të këmbës në dy projeksione rekomandohet për të gjithë pacientët me sindromën diabetike të këmbës. 9, 10, 38, 45
Rekomandimet e klasës I (niveli i provës B)
Comments:Radiografia mbetet metoda kryesore për vlerësimin e gjendjes së eshtrave dhe nyjeve, duke lejuar identifikimin e fokave të osteolizës (osteomielitin) me besueshmëri të lartë.
- MSCT e këmbëve dhe kyçeve të këmbës rekomandohet për pacientët me defekte afatgjata jo shëruese të plagës dhe osteoartropatinë diabetike. 9, 10, 38, 45
Klasa e rekomandimeve I (niveli i provës B)
komente:Tomografia e llogaritur multispirale ju lejon të sqaroni lokalizimin dhe madhësinë e fokusit të osteomielitit kur planifikoni vëllimin e ndërhyrjes kirurgjikale.
4. Rehabilitimi
- Rekomandohet konsultimi i detyrueshëm i një ortopedi për të gjithë pacientët me sindromën diabetike të këmbës pas shërimit të defekteve të plagës. 9, 10, 43, 53
Klasa e rekomandimit I (niveli i provës B)
komente:Për të parandaluar përsëritjen e plagëve te njerëzit me diabet pas shërimit të plagëve, pacienti duhet të ekzaminohet nga një ortoped për të zgjedhur një ndihmë ortopedike individuale (këpucë terapeutike, RPI, prodhim i një çarje ose ortozë, rrobaqepësi këpucëve ortopedike individuale).
- Rekomandohet që pacientët dhe anëtarët e familjeve të tyre të aftësohen në rregullat e kujdesit të këmbëve, dhe në prani të një defekti të plagës, në rregullat për ndryshimin e veshjeve dhe kujdesit të lëkurës për gjymtyrën e prekur. 15, 35, 47
Klasa e rekomandimit I (niveli i provës B)
komente:Një kusht i domosdoshëm për parandalimin e përsëritjes së ulçerave trofike dhe amputimin e mundshëm të gjymtyrëve në pacientët me sindromën diabetike të këmbës është sigurimi i vazhdimësisë dhe një qasje multidisiplinare në organizimin e ndjekjes afatgjatë të kësaj kategorie të pacientëve.
Roli parandalues luhet nga trainimi individual i pacientëve me defekte ekzistuese të plagës dhe / ose një rrezik i lartë i zhvillimit të tyre, si dhe (nëse është e nevojshme) të afërmit dhe miqtë e tyre, rregullat e kujdesit për këmbët (niveli i provës 2C). Qëllimi i trajnimit është të formulojë sjelljen e saktë të pacientit në kujdesin ditor të këmbëve dhe të rritet aderimi në terapinë e përshkruar nga mjeku. Vëmendje e veçantë duhet t'u kushtohet personave të një grupmoshe më të vjetër, veçanërisht atyre me dëmtim të shikimit. Si rregull, ata nuk mund të kujdesen vetë për këmbët e tyre dhe të kërkojnë ndihmë profesionale nga jashtë.
Duhet mbajtur mend që pacientët e çdo moshe me ulcera trofike të ekstremiteteve të poshtme nuk i nënshtrohen trajnimeve në grup. Klasat me ta mbahen vetëm individualisht.
- Veshja e vazhdueshme e këpucëve ortopedike speciale për pacientët me diabet rekomandohet për të gjithë pacientët me rrezik të lartë të zhvillimit të ulcerave trofike të këmbëve (insuficienca e konsiderueshme arteriale, neuropatia e rëndë, ulcerat e këmbëve dhe amputimi në anamnezë), dhe për pacientët që kanë amputim brenda këmbës, këpucë ortopedike komplekse 9, 10, 17, 27, 53
Klasa e rekomandimit I (niveli i provës B)
komente:Një tregues për emërimin e këpucëve ortopedike komplekse është faza kronike e osteoartropatisë diabetike, amputime të një vëllimi mjaft të madh (parakrahu, disa gishtërinj). Përshtatshmëria e këpucëve ortopedike të prodhuara duhet të vlerësohet rregullisht nga mjeku pjesëmarrës (endokrinolog, kirurg, specialist i kabinetit diabetik të këmbëve) dhe të ndryshojë të paktën 1 herë në vit.
5. Parandalimi dhe përcjellja
Frekuenca e përsëritjes së plagëve të ekstremiteteve të poshtme zvogëlohet me ekzaminimin ditor të këmbëve nga pacienti (ose i afërmi i tij), respektimi i rregullave të kujdesit për këmbët. Një rol të rëndësishëm luajnë procedurat e kujdesit profesional pediatrik, i cili duhet të kryhet nga një infermiere e trajnuar posaçërisht në një kabinet diabetik të këmbëve.
- Rekomandohet lista e mëposhtme e masave parandaluese:
- identifikimin e pacientëve me rrezik të lartë për ulcerat e këmbës,
- ekzaminimi i rregullt dhe ekzaminimi i pacientëve me një rrezik të lartë ulqerimi,
- trajnimi i pacientëve, familjeve të tyre dhe personelit mjekësor për rregullat e kujdesit për këmbët,
- zgjedhja ose prodhimi i këpucëve të përshtatshme,
trajtimi i patologjisë bashkekohore, e cila nuk është një shkak i drejtpërdrejtë i defekteve ulcerative, por kontribuon në përparimin e SDS (për shembull, kontrolli i hipertensionit arterial, dislipidemia). 1, 2, 15, 16, 53
Klasa e rekomandimeve I (niveli i provës B)
- Rekomandohet një ekzaminim depistues për të gjithë pacientët me diabet për zbulimin në kohë të çrregullimeve të rrjedhës së gjakut periferik dhe të brendshëm. Rreziku më i lartë i zhvillimit të plagëve kronike të ekstremiteteve të poshtme është tek pacientët me një histori ulçerash dhe amputimesh (veçanërisht brenda këmbëve).
Klasa e rekomandimit I (niveli i provës B)
komente:Sipas rezultateve të ekzaminimit, pacienti mund të caktohet në një kategori të veçantë rreziku. Nga ana tjetër, shkalla (ose kategoria) e rrezikut të identifikuar sugjeron një shumëfish të duhur të vizitave (tabela 5).
Tabela Nr. 5. Shumësia e vizitave në zyrën e një këmbë diabetike, në varësi të kategorisë së rrezikut për zhvillimin e SDS
ka një shkelje të ndjeshmërisë
1 herë në 6 muaj
ekziston një shkelje e ndjeshmërisë në kombinim me shenjat e një shkelje të rrjedhës kryesore të gjakut dhe / ose deformimeve
1 herë në 3 muaj
historia e ulcerave dhe amputimeve
- çdo 1-3 muaj
6. Informacione shtesë që ndikojnë në rrjedhën dhe rezultatin e sëmundjes
Osteoartropatia diabetike, përmbledhje
6.1.1. përcaktim
Osteoartropatia diabetike (DOAP), neuroartropatia ose këmba e Charcot - Shkatërrim pa dhimbje, progresive të një ose më shumë nyjeve të këmbës, në një sfond të neuropatisë. Si rezultat i demelelinimit të fibrave motorike, dobësia e aparatit ligamentoz të këmbëve zhvillohet, gjë që çon në paqëndrueshmëri të përbashkët. Neuropatia autonome çon në denoncimin e murit vaskular dhe, si pasojë, zhvillimin e shungujve arteriovenozë dhe, si rezultat, rritjen e rrjedhës së gjakut, e cila çon në aktivizimin e rezorbimit të kockave dhe osteopenisë. Kocka humbet jo vetëm densitetin, por edhe elasticitetin, gjë që e bën skeletin e këmbës më pak rezistent ndaj dëmtimit. Si rregull, faktori nxitës i DAP është një dëmtim i vogël mekanik që nuk vërehet nga pacienti. Forca e parëndësishme e jashtme çon në thyerje të eshtrave, subluksacione dhe zhvendosje të nyjeve. Situata përkeqësohet nga mungesa e ndjeshmërisë mbrojtëse të dhimbjes. Pacienti vazhdon të mbështetet në një gjymtyrë të dëmtuar, gjë që çon në përfshirjen e eshtrave dhe nyjeve të reja në proces. Fragmentimi osteokondral dhe degjenerimi i rëndë i nyjeve zhvillohet. Në raste të rënda, këmba mund të humbasë plotësisht funksionin e saj mbështetës, i cili mund të kërkojë amputim. Përveç traumës, çdo proces inflamator në aparatin osteoartikular të këmbëve (për shembull, një ulçer trofik i ekzistuar prej kohësh i komplikuar nga osteomieliti i kockës themelore) që ndodh kundër sfondit të neuropatisë mund të çojë në zhvillimin e DAP për shkak të rritjes së fluksit të gjakut gjatë inflamacionit.
6.1.2 Etiologjia dhe patogjeneza
6.1.3. epidemiologji
6.1.4. Kodimi i ICD - 10
6.1.5. klasifikim
Në pamjen klinike të këmbës së Charcot, dallohen fazat akute dhe kronike. Faza akute karakterizohet nga një mbizotërim i proceseve inflamatore në përgjigje të dëmtimit ekzistues
Një ankesë tipike në fazën akute të një ndërlikimi është prania e edemës së njërës nga këmbët. Ndonjëherë, kur merret në pyetje, është e mundur të gjurmoni një marrëdhënie të qartë midis shfaqjes së edemës së këmbës dhe një faktori traumatik të jashtëm, por më shpesh pacienti nuk mund të thotë se çfarë i parapriu shfaqjes së edemës.
Në ekzaminim, zbulohet edema dhe hipertermia e gjymtyrëve të prekura. Hyperthermia është një shënues i procesit shkatërrues dhe inflamator në vazhdim. Si rregull, temperatura lokale e gjymtyrëve të prekura është 2-5 ° C më e lartë se e kundërta. Deformimi i këmbës përcaktohet nga vendndodhja dhe kohëzgjatja e procesit. Pra, në fazat e hershme, pavarësisht nga vendndodhja e lezionit, zbulohet puffiness e lehtë e këmbës dhe hipertermia. Deformimet e këmbës dhe ndryshimet karakteristike radiografike, si rregull, nuk janë. Pasoja e kësaj mund të jetë një gabim ose vonesë në trajtim, e cila do të çojë në deformim të këmbës.
Tabela Nr. 8. Klasifikimi i neuroosteartropatisë bazuar në klinikë, imazhet MRI / MSCT (E.A. Shantelau, G. Crutzner, 2014).
Inflamacion i moderuar i rëndë (edemë, hipertermia lokale, ndonjëherë dhimbje, rritje e rrezikut të traumës kur ecni), nuk ka deformime të theksuara
kërkohet: ënjtje e palcës së eshtrave dhe indeve të buta, nuk ka asnjë shkelje të shtresës kortikale.
të jetë e mundur: mikrokrava trabekulare nënkondrale, dëmtimi i ligamenteve.
Inflamacion i rëndë (edemë, hipertermia lokale, ndonjëherë dhimbje, rritje e rrezikut të traumës kur ecni), deformim i rëndë
kërkohet: fraktura me një shkelje të shtresës kortikale, edemë të palcës kockore dhe / ose edemë të indeve të buta.
të jetë e mundur: osteoartriti, cistat, dëmtimi i kërcit, osteokondroza, rrjedhja intraartikulare, akumulimi i lëngjeve në nyje, erozioni / nekroza e kockave, lisa e kockave, shkatërrimi dhe copëzimi i kockave, zhvendosja / subluksimi i nyjeve, dëmtimi i ligamenteve, tenosynoviti, zhvendosja e kockave.
Asnjë shenjë e inflamacionit, as deformim
Mungesa e ndryshimeve ose edemë e lehtë e palcës së eshtrave, skleroza subkondrale, cistat e eshtrave, osteoartroza, dëmtimi i ligamenteve.
Pa inflamacion, deformim të vazhdueshëm të rëndë, ankylosis
Edemë e palcës kockore të mbetjeve, kallusit kortikal, efuzionit, kisteve subkondrale, shkatërrimit dhe zhvendosjes së nyjeve, fibrozës, formimit të osteofiteve, rimodelimit të kockave, shqetësimeve të kërcit dhe ligamenteve, ankylosis, pseudoartrozës.
6.2 Diagnostifikimi
6.2.3 Ankesat dhe historia mjekësore
- Rekomandohet që diagnoza e DAP të formulohet në bazë të ekzaminimit klinik dhe instrumental.
Klasa e rekomandimit I (niveli i provës A)1,48,49
komente:Diagnoza e DAPA përcaktohet në bazë të historisë karakteristike, ankesave dhe figurës klinike (hipertermia, deformimi, edemë e gjymtyrëve të prekura), rezultatet e metodave të kërkimit instrumental dhe laboratorik. Në raste tipike, diagnoza është e drejtpërdrejtë.
6.2.4 Metodat laboratorike
Aktualisht nuk ka shënues specifik të metabolizmit të kockave dhe teste laboratorike diagnostikuese specifike për osteoartropatinë.
6.2.5 Metodat instrumentale
- Radiografia e këmbëve dhe këmbëve rekomandohet për të gjithë pacientët me ADA të dyshuar.
Klasa e rekomandimit I (niveli i provës A)9, 10, 38, 45
- MRI i nyjës së këmbës dhe kyçit të këmbës rekomandohet për verifikimin e fazës akute të osteoartropatisë diabetike.
Klasa e rekomandimit I (niveli i provës B)9, 10, 38, 45
komente:Metoda kryesore e diagnostikimit instrumental të këmbës së Charcot është radiografia. Në këtë rast, ndryshimet hipertrofike ose atrofike që ndodhin në përgjigje të dëmtimit reflektohen në radiografi. Në raste tipike, për diagnozën në fazën kronike të DOAP, nuk kërkohen metoda të tjera shtesë të ekzaminimit instrumental. Vështirësitë kryesore lindin në diagnostikimin e fazës akute të komplikimeve, kur, në prani të një tabloje klinike tipike, nuk ka ndryshime radiografike, si dhe në diagnozën diferenciale të këmbës së Charcot dhe osteomielitit. Në këtë drejtim, vëmendje e veçantë duhet t'i kushtohet faktit se mungesa e ndryshimeve në radiografi në prani të një tabloje klinike (edemë, hipertermi, deformim i këmbës) nuk do të thotë mungesë e neuroosteoartropatisë.
Mospërputhja midis fotove klinike dhe radiologjike është vërejtur në fazat e hershme të zhvillimit të komplikimeve mjaft shpesh ("faza paraprake", "faza 0"). Në një situatë të tillë, një histori mjekësore e mbledhur me kujdes, ekzaminimi klinik me teste neurologjike dhe vlerësimi i rrjedhës kryesore të gjakut do të ndihmojnë me një shkallë të lartë të probabilitetit për të diagnostikuar këmbën e Charcot.
- Imazhe rezonancë magnetike (MRI) e këmbëve rekomandohet për konfirmim instrumental të neuroosteoartropatisë.
Klasa e rekomandimit II (niveli i provës B)9, 10, 38, 45
6.2.3 Diagnostifikime të tjera
- Rekomandohet të kryeni fistulografi dhe / ose tomografi të llogaritur multispirale gjatë diagnostikimit diferencial të DAPA dhe osteomielitit.
Klasa e rekomandimit II (niveli i provës B)9, 10, 38, 45
komente:Në prani të osteoartropatisë me ulçerë plantare, është e nevojshme të bëhet një diagnozë diferenciale midis fazës akute të këmbës së Charcot dhe osteomielitit. Kjo është thelbësore për të përshkruar terapinë e duhur antibiotike dhe zgjedhjen e taktikave të korrigjimit kirurgjik. Për kërkimin diagnostik, tregohen metoda shtesë të ekzaminimit (fistulografia, tomografia e llogaritur multispirale). Kombinimi i tomografisë së emetimit të pozitronit dhe tomografisë së llogaritur (PET / CT) bën të mundur zbulimin me saktësi të lartë lokalizimin e procesit në fazat më të hershme, për të monitoruar fazat e zhvillimit dhe për të matur sasinë e aktivitetit metabolik të procesit për të kontrolluar përparimin e komplikimit.
6.3 Trajtimi
6.3.1. Trajtimi konservativ
- Rekomandohet që gjymtyrët e prekura të shkarkohen duke përdorur një salcë individuale për shkarkim (IRP, TSS) ose orthosis në të gjithë pacientët me fazë akute të DOAP.
Klasa e rekomandimit I (niveli i provës B)3, 27, 46
komente:Kompleksi i masave terapeutike për DOAP përcaktohet nga faza e komplikimit. Qëllimi kryesor i trajtimit në i mprehtë faza e procesit është të ndalojë përparimin e proceseve shkatërruese në aparatin osteoartikular të këmbës, duke parandaluar zhvillimin e deformimit të mëtejshëm dhe traumës në këmbë. Për të arritur këtë qëllim, aplikohen metodat e shkarkimit maksimal të gjymtyrëve të prekura - aplikimi i një salcë individuale për shkarkim (IRP) ose përdorimi i një aparati ortopedik (orthosis). Imobilizimi i gjymtyrëve duhet të fillohet sa më shpejt që të jetë e mundur. Në prani të një tabloje klinike që korrespondon me fazën akute të këmbës së Charcot (edemë, hipertermiinë e këmbës) dhe mungesës së konfirmimit instrumental (faza negative e rrezeve X, pamundësia e MRI), taktikat e trajtimit duhet të jenë të njëjta si me diagnozën e vendosur të osteoartropatisë.
Një kundërindikacion relativ për imponimin e një opsioni IRP jo të heqshëm për këmbën e Charcot është prania e një ulçeri peptik që kërkon monitorim të përditshëm dhe ndryshimin e veshjes. Një kundërindikacion absolut për aplikimin e një IRP (si opsione jo të lëvizshme ashtu edhe lëvizshme) është prania e një procesi të gjerë purulent-destruktiv që kërkon trajtim të detyrueshëm kirurgjikal.
- Rekomandohet të përdorni IRP para kalimit të fazës akute të neuroosteoartropatisë në atë kronike. Mesatarisht, kohëzgjatja e imobilizimit është 4-8 muaj. Kjo periudhë varet nga lokalizimi dhe shtrirja e procesit.
Klasa e rekomandimit II (niveli i provës B)3, 27,28 46
Aktualisht, nuk ka asnjë provë bindëse për efektivitetin e përdorimit të barnave për trajtimin e neuroosteartropatisë (bisfosfonate, kalcitoninë). Për më tepër, bisfosfonatet janë kundërindikuar në rastet e funksionit ekskretor të azotit të dëmtuar të veshkave, i cili shpesh zbulohet në pacientët me diabet afatgjatë dhe të kontrolluar dobët.
- Veshja e vazhdueshme e këpucëve ortopedike komplekse rekomandohet për të gjithë pacientët me një fazë kronike të DAP.
Klasa e rekomandimit II (niveli i provës B)
komente:Qëllimi i trajtimit dhe masave profilaktike në fazën e konsolidimit (faza kronike) është parandalimi i traumës në këmbë, frakturave të reja dhe formimi i defekteve ulçerative plantare. Në këtë fazë, nuk ka nevojë për imobilizim maksimal të përhershëm të gjymtyrëve. Pas heqjes së IRP, rekomandohet një zgjerim gradual i regjimit të motorit. Si metoda të ndërmjetme për rregullimin dhe shkarkimin e këmbës, mund të përdorni një IRP të heqshëm jo për tërë ditën, si dhe të përdorni pajisje ortopedike. Me rëndësi themelore në fazën kronike është zgjedhja e këpucëve. Kërkesat për këpucë varen nga lloji i lezionit dhe deformimi që rezulton në këmbë. Nëse deformimi i këmbës është minimal, mjafton që vazhdimisht të vishni këpucë parandaluese për pacientët me diabet. Nëse është formuar një deformim i theksuar i këmbës ose deformim i llojit të "lëkundjes në këmbë", atëherë është e nevojshme një konsultë ortopedike dhe prodhimi i këpucëve ortopedike komplekse.
6.3.2 Trajtimi kirurgjikal
- Konsultimi i një kirurgu ortoped u rekomandua për të gjithë pacientët me deformim të rëndë të gjymtyrëve për shkak të DAP për të zgjidhur çështjen e ndërhyrjes korrigjuese kirurgjikale.
Klasa e rekomandimeve II (niveli i provës C)29.
komente:Kohët e fundit, operacioni rindërtues i këmbës së Charcot është bërë më i përhapur. Treguesi kryesor për ndërhyrjet kirurgjikale në këmbë është joefektiviteti i metodave konservative të trajtimit, i cili manifestohet me përsëritje të defekteve ulçerative plantare dhe / ose pamundësinë për të ruajtur stabilitetin e këmbës gjatë ecjes. Kirurgjia duhet të korrespondojë qartë me detyrën. Nëse paqëndrueshmëria mbizotëron në kyçin e këmbës ose në nyjet e tjera, artrodeza përdoret me fiksim të ngurtë të brendshëm. Në rastin e përsëritjes së defekteve ulcerative, kryhet një ekzostektomi, e ndjekur nga trajtimi kirurgjik i plagës. Nëse një ulçerë peptike është e ndërlikuar nga osteomieliti, kryhet terapi antimikrobike, një ekzostektomi dhe trajtim kirurgjik i plagës. Shpesh, zbulohet shkurtimi i tendinit të Akilit, gjë që çon në deformim shtesë të këmbës dhe një rritje të presionit të ngarkesës në pjesën e përparme. Pacientëve të tillë u tregohet operacioni për të zgjatur tendinën e Akilit.
Taktikat terapeutike në periudhën pas operacionit janë plotësisht në përputhje me menaxhimin e një pacienti me një fazë akute të këmbës së Charcot: imobilizimi, përfshirë prodhimin e një IRP, zgjerimi i dozuar i regjimit motorik pas shërimit.
Farë është sindroma diabetike e këmbës
Nëse ju, i dashuri juaj ka dëgjuar diagnozën "diabete", mos e humbni shpresën. Me këtë sëmundje, njerëzit jetojnë për shumë vite dhe dekada. Por duhet të ndiqni të gjitha rekomandimet e mjekut, të kontrolloni sasinë e sheqerit në gjak, t'i kushtoni vëmendje të madhe shëndetit tuaj. Dhe, natyrisht, nuk duhet të “varrosni kokën në rërë”: nëse shikoni realitetin me një vështrim objektiv, kritik, do të jeni në gjendje të kuptoni se çfarë ju pret. Mos harroni thënien: "Ai që paralajmërohet është i armatosur"?
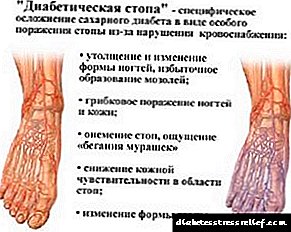
Këmba diabetike - një gjendje patologjike e këmbës tek diabetikët, e cila provokohet nga ndryshimet në nervat periferikë, enët e gjakut, shoqërohet me lezione të ndryshme (nga ulçera trofike, procese purulente nekrotike dhe duke përfunduar me deformime kockore-artikulare) të integrimeve të lëkurës, nyjeve dhe eshtrave. Ky përkufizim i sëmundjes u dha në vitin 1987 në Simpoziumin e OBSH-së në Gjenevë.
Shtë e rëndësishme të theksohet se rreziku i komplikimeve nuk përcaktohet nga lloji i diabetit, por nga kohëzgjatja e tij. Sipas OBSH-së, rreth pesëmbëdhjetë përqind e diabetikëve me një "përvojë" prej pesë vjet përvojë të SDS. Nëse "përvoja" është 15-20 vjet, atëherë është pothuajse e pamundur të shmangni këtë ndërlikim - 90% e pacientëve të tillë gjejnë gëlbazë, ulçera dhe abscese në këmbët e tyre.
Shkaqet e sindromës
Nëse është dashur të përballeni me një problem kaq serioz si një këmbë diabetike, shkaqet e komplikimit duhet të identifikohen sa më shpejt që të jetë e mundur. Vetëm duke i eliminuar ato, ju mund të prisni që sëmundja mund të mposhtet (ose të paktën të ngadalësojë rrjedhën e saj), dhe dëmtimi i lëkurës së këmbëve mund të eliminohet.
Siç është përmendur tashmë, dëmtimi i këmbës në diabet është një dukuri mjaft e zakonshme. Arsyet e ndryshme mund të provokojnë zhvillimin e komplikimeve:
- neuropatia sensuale autonome dhe periferike (diabetikët shpesh vuajnë nga kjo sëmundje),
- pamjaftueshmëria kronike arteriale e këmbëve, e cila shpesh shoqërohet me aterosklerozë,
- deformimi i kembeve,
- demtime te ndryshme te kembeve
- një histori e amputimeve dhe / ose ulcerave,
- arsyet socio-psikologjike (në rrezik - pacientët e moshuar),
- që i përkasin disa racave,
- të pakëndshme, këpucë fërkimi,
- "përvojë" e gjatë e diabetit.
Ndikim serioz në mekanizmin e zhvillimit të sëmundjes kanë:
- neuropatia periferike,
- lezione të enëve të gjakut të këmbëve të pacientit,
- infeksion sekondar
- osteoartropatia (lezione artikulare bashkkohore) në sfondin e dëmtimit të nervave të vegjël.
Në varësi të asaj shkaku të veçantë të shkaktuar VDS, ndodhin ndryshime të ndryshme në indin e këmbës. Shtë ky faktor në ndërthurje me të tjerët (natyra dhe thellësia e ndryshimeve të indeve) që përcakton zgjedhjen e metodave të trajtimit, sjelljen e mëtejshme të njeriut.
Llojet e sindromës diabetike të këmbës
Vini re se klasifikimi i dëmtimit të këmbës në mjekësinë moderne përfaqësohet nga disa forma (në përputhje me idetë e komunitetit mjekësor botëror):
- forma ishemike, e karakterizuar nga një shkelje e furnizimit të gjakut në enët e këmbëve,
- formohen neuropatike (të dyja me osteoartropati dhe pa të). Mund të ndikojë në indet nervore në lidhje me kockën ose veçmas,
- neuro-ishemike (kombinon shenjat e të dy formave).
Para përshkrimit të trajtimit, mjeku duhet të përcaktojë formularin - për këtë, kryhet një ekzaminim dhe përcaktohen testet.

Ekzistojnë klasifikime shtesë të nevojshme për një mjek për të përcaktuar taktikat e trajtimit:
- sistematizimi, vlerësimi i rreziqeve të ulcerave, nevoja për amputim,
- një sistem ulcerash diabetike, duke marrë parasysh shkallën dhe fazën e ulçerës peptike.
Së pari, zbulohen shenjat e jashtme të këmbës diabetike, atëherë diabeti dërgohet në një MRS ose rreze X të këmbëve për të zbuluar ndryshimet në indet e brendshme, kockat. Nëse pacienti ka ulçera në këmbët e tij, specialisti do të marrë një njollë dhe do ta dërgojë atë në laborator për të përcaktuar llojin e baktereve dhe të përshkruajë terapi efektive me antibiotikë.
Tjetra, faza përcaktohet bazuar në klasifikimin Wagner (nga zero në të pestën), dhe trajtimi është i përshkruar.
Fazat diabetike të këmbës
Dëmtimi i këmbëve në diabet është një ndërlikim që mund të zhvillohet shumë shpejt. Problemi qëndron edhe në faktin se ndonjëherë këmbët humbasin ndjeshmërinë e tyre (neuropatia shqisore) - ju duhet të ekzaminoni këmbët çdo ditë: nëse vëreni ndryshimet e para, menjëherë kontaktoni një kirurg ose një pediatër.
Në varësi të shkallës, fazës, specialistët ofrojnë metoda të ndryshme terapeutike dhe kirurgjike. Shtë e qartë se sa më shpejt të vëreni zhvillimin e sëmundjes, aq më lehtë do të jetë të ndaloni përparimin e saj.
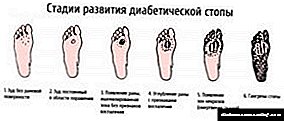
- Në këtë fazë, pacienti mund të vërejë zbehje të lëkurës, të shikojë misra të mëdhenj, të identifikojë deformimin e këmbës. A i keni këto simptoma? Konsultohuni me një mjek - shanset për të eleminuar sëmundjen tani janë më të larta se kurrë.
- Nëse tashmë shihni një ulçerë në këmbë - kjo është faza fillestare (fotot janë paraqitur në faqen tonë të internetit). Nuk është tepër vonë të shkosh te mjeku.
- Deri në kohën kur ulçera tashmë është përhapur brenda këmbës, duke ndikuar në indet e muskujve dhe në tendinat, mund të themi me siguri se trajtimi është serioz.
- Në fazën e tretë, ulçera çon në deformim të kockave.
- Në fazën e katërt, gangrena fillon të zhvillohet. Një zonë e vogël është ende e mbuluar, por mos u mashtroni - kjo sëmundje përhapet shumë shpejt.
- Më në fund, faza e pestë karakterizohet nga një lokalizim i gjerë i gangrenës - e gjithë këmba tashmë ka filluar të kalbet, dhe nëse nuk ndërmerret ndonjë veprim, e gjithë zona e këmbës është në rrezik.
Do të shihni në fotografi se si këmba shikon në të gjitha fazat - fotografitë ilustrojnë lloje të ndryshme të VDS. Faqja jonë paraqet foto të ndryshme të këmbës diabetike - nga faza fillestare deri në finale. Për të shmangur defektet e tilla të indeve, është e nevojshme që vazhdimisht të monitorohet nga një endokrinolog, podiatrist dhe kirurg.
Simptomat dhe trajtimi
Një problem tjetër mund të formulohet si më poshtë: shpesh me këmbë diabetike simptomat janë të paqarta - për shkak të humbjes së ndjeshmërisë në ekstremitetet e poshtme, diabetikët thjesht nuk mund të vërejnë plagë, gërvishtje, prerje në këmbë.
Dëshironi të zvogëloni rrezikun e zhvillimit të sëmundjes? Shtë e nevojshme të vëzhgoni gjendjen e këmbëve të tyre. Në rast të ndonjë deformimi të lëkurës, është e nevojshme të kontaktoni një profesionist (mjek i përgjithshëm, ortoped, podiatrist i specializuar). Sot, ekzistojnë standarde të verifikuara qartë për trajtimin e diabetit mellitus, SDS, kështu që trajtimi në kohë na lejon të shpresojmë me një shkallë të lartë të probabilitetit për një kurë të plotë për dëmtimin e këmbëve.
Diagnostics
Në shenjën e parë të CDS, duhet të konsultoheni me një mjek të specializuar. Mënyra më e mirë për të dalë është të vizitoni një podiatrist. A ka një? Bëni një takim me një terapist, endokrinolog ose kirurg.
Shtë mirë kur ekziston një zyrë Diabetic Foot në spitalin ku po vëzhgoni, nëse nuk e keni një të tillë, mos e humbni dëshpërimin dhe panikun: një mjek kompetent në cilindo prej drejtimeve të mësipërme do të përshkruajë teste për të identifikuar burimin e problemit dhe të zgjedhë trajtimin e duhur.
Në çdo rast, specialisti do të kryejë studime të përgjithshme klinike, do të ekzaminojë sistemin nervor, do të vlerësojë rrjedhën e gjakut në këmbë, do të ekzaminojë ulcerat dhe zonat e prekura me rreze X. Të gjitha këto analiza dhe studime do t'i lejojnë mjekut të marrë një pamje të plotë të gjendjes tuaj dhe të përshkruajë terapi adekuate.
Disa vjet më parë, diagnoza e "këmbës diabetike" dukej si një fjali - pothuajse gjithmonë shfaqja e një ulçere në këmbën e një diabeti përfundoi me amputim. Sot situata ka ndryshuar në mënyrë dramatike: nëse pacienti monitoron gjendjen e këmbëve, kryen të gjitha veprimet parandaluese, udhëzimet e mjekut, monitoron nivelin e sheqerit në gjak, atëherë prognoza është e favorshme. Monitoroni me kujdes gjendjen e lëkurës në këmbë, mos lejoni shfaqjen e misrave dhe misrave, plagëve. Në shenjat e para të VDS, shikoni në zyrën e mjekut të profilit dhe do të jeni në gjendje të shmangni problemet serioze.
Pa i kushtuar vëmendje të duhur gjendjes së këmbëve, mund të humbasë momentin kur sëmundja ende mund të shërohet terapeutikisht. Si mund të zhvillohet një skenar më i keq? Në procesin e ecjes, pacienti mund të shkaktojë një dëmtim të lehtë (për shembull, fërkim nga këpucët). Qarkullimi joadekuat i gjakut në këmbë do të çojë në shfaqjen e një ulçeri, e cila së pari prek indet e buta, dhe pastaj kockat, do të rriten gjithnjë e më shumë. Infeksioni përhapet shumë shpejt, kështu që ekziston rreziku që këmba të duhet të amputohet.
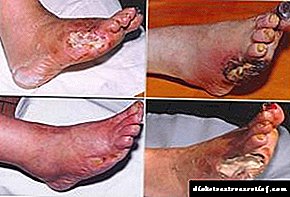
Gangrene e lagur
Gangrena e këmbës diabetike mund të jetë e thatë ose e lagësht. Nëse gangrena e thatë nuk kërcënon jetën e pacientit (zakonisht ajo shtrihet në gishtat e këmbës dhe amputimi bëhet, përkundrazi, për qëllime kozmetike), atëherë lagështi çon në pasoja katastrofike: nekroza me gangrene të këmbës shoqërohet me shfaqjen e produkteve të dekompozimit që helmojnë trupin, duke rezultuar në helmim të gjakut kjo mund të jetë fatale. Trajtimi për gangrenën e lagësht përfshin amputimin e organit të prekur dhe terapi me antibiotikë. Në raste veçanërisht të avancuara, mjekët detyrohen të amputojnë jo vetëm këmbën, por këmbën në nivelin e gjurit dhe madje edhe kofshën.
Profilaksia diabetike e këmbës

Mënyra më e mirë për të trajtuar çdo sëmundje është parandalimi i saj. SDS nuk ishte përjashtim. Nëse nuk doni të bëheni vizitorë të shpeshtë të zyrës së kirurgut, merrni masa paraprake dhe kurrë nuk mund të dini se si është të trajtoni ulcerat në këmbë në diabet.
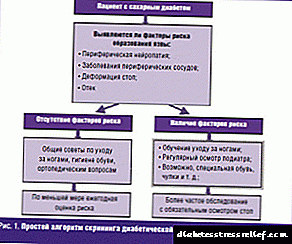
Rregulli më i rëndësishëm është të përcaktoni nëse rrezikoni të zhvilloni VDS. Nëse jeni diagnostikuar me neuropati, vërehen lezione aterosklerotike të enëve të këmbëve, nëse një specialist ka zbuluar ndryshime destruktive në këmbë, probleme të veshkave për shkak të diabetit, nëse keni ulur mprehtësinë vizuale ose keni një histori të sëmundjeve të gjymtyrëve të poshtme, rreziku i marrjes së SDS, për fat të keq, është i pranishëm.
Thjesht merrni parasysh këto informacione dhe përfshiheni në parandalimin e sëmundjeve. Kontaktoni me një specialist, ai do t'ju mësojë të monitoroni dhe kontrolloni sheqerin tuaj në gjak (me ndihmën e dietave, insulinës, ilaçeve për uljen e glukozës), zgjidhni programe me aktivitet fizik optimal, përcaktoni regjimin tuaj të përditshëm. Vëmendje duhet t'i kushtohet zgjedhjes së këpucëve të përditshme - preferohet të porosisni këpucë në një punëtori të veçantë ortopedike.
Pedikyr diabeti
Pedikyrët për këmbën diabetike tregohen ekskluzivisht të padëgjuara - çdo, madje edhe shkurtimet e vogla mund të çojnë në pasoja katastrofike. Maksimumi që mund të bëjë një mjeshtër salloni është të formësoni thonjtë e këmbëve (skedarin e thonjve), të mbuloni pllakat e thonjve me llak, të hiqni zonat e vdekura të lëkurës, misrat me shtufë ose një skedar kozmetik.
Karakteristikat e higjenës së këmbës për një diabetik
Lëkura e këmbëve duhet të mbahet gjithmonë në një gjendje të përkryer të pastër dhe të thatë. Lani këmbët çdo ditë, duke i kushtuar vëmendje të madhe boshllëqeve midis gishtërinjve dhe pastroni shumë butësisht me një peshqir dush. Ndryshoni çorape dhe çorape çdo ditë, kontrolloni temperaturën e ekstremiteteve të poshtme (shmangni mbinxehjen dhe hipoterminë). Mos u bëni dembel të inspektoni këmbët çdo ditë në mënyrë që të vëreni një çarje, zeroja, prerje ose ndonjë dëmtim tjetër në kohë.
Metodat e trajtimit
Referimi në kohë tek një specialist jo vetëm që do të ndalojë zhvillimin e CDS, por edhe do të shërojë pacientin. Mjetet juridike popullore në trajtimin e këmbës diabetike nuk do të ndihmojnë (ato madje mund të bëjnë dëm) - vetëm trajtimi i drogës i kryer në mënyrë korrekte do të arrijë rezultatin e dëshiruar.
- Larje, ointments. Në fazat e hershme, fashë dhe ointments do të ndihmojnë: mjeku do të heq indin e vdekur, i cili do të parandalojë përhapjen e infeksionit, do ta larë plagën me antiseptikë të kripur ose të butë. Gjithashtu, specialisti patjetër do të përshkruajë antibiotikë që parandalojnë përhapjen e infeksioneve - ata do të duhet të merren për një periudhë të gjatë.
- Surgery. Kirurgu mund të propozojë masa të ndryshme kirurgjikale: për shembull, kullimi i ndjekur nga pastrimi i ulcerave. Nëse pacienti ka kocka të dobëta, ato duhet të hiqen. Ndonjëherë tregohet kirurgji plastike dhe shunting. Dhe rasti më ekstrem, kur pacienti u kthye shumë vonë dhe këmba nuk mund të shpëtohet më, tregohet amputimi i këmbës.
- Relievi, i shprehur në trajtimin e sëmundjeve shoqëruese, gjithashtu jep një kontribut të madh në eliminimin e SDS. Specialistët i kushtojnë vëmendje të veçantë trajtimit të sëmundjeve të mëlçisë, tumoreve malinje dhe gjithashtu është e nevojshme të korrigjohen kequshqyerja dhe kushtet depresive tek pacientët - të gjithë këta janë faktorë që ngadalësojnë shkallën e shërimit të ulcerave, duke rritur rrezikun e gangrenës. Mjekët kujtojnë: terapia jo vetëm që duhet të jetë efektive, por duhet të jetë e rehatshme.
- Shkarkimi i gjymtyrëve. Presioni i vazhdueshëm mbi ulcerat çon në vështirësi në shërimin e plagëve. Fatkeqësisht, në shumë diabetikë, gjymtyrët kanë një ndjeshmëri të zvogëluar, kështu që ngarkesa në këmbë shpesh tejkalon kufijtë e kërkuar. Mjekët rekomandojnë të minimizoni kohën që pacienti kalon në këmbë; gjithashtu duhet të përpiqeni të shmangni këpucët në natyrë.
- Kontrolli i sheqerit në gjak. Tejkalimi i normës në këtë parametër jo vetëm që ngadalëson procesin e shërimit të ulcerave, por edhe provokon shfaqjen e të reja. Mjeku do të zgjedhë dozën e duhur të insulinës dhe do të përshkruajë ilaçe të sigurta hipoglikemike.
Mos harroni, SDS nuk është një shkak për dëshpërimin. Ndiqni rekomandimet, shihni mjekun tuaj dhe shanset që ky artikull të jetë kujtesa e vetme e DS do të rritet ndjeshëm.