Ndihmë për Nefropatinë Diabetike
Nefropatia diabetike është emri i zakonshëm për shumicën e komplikimeve në veshka të diabetit. Ky term përshkruan lezionet diabetike të elementeve filtrues të veshkave (glomeruli dhe tubulat), si dhe enët që i ushqejnë ato.
Nefropatia diabetike është e rrezikshme sepse mund të çojë në fazën përfundimtare (terminale) të insuficiencës renale. Në këtë rast, pacienti do të duhet të kryejë dializë ose transplantim të veshkave.
Arsyet e zhvillimit të nefropatisë diabetike:
Diabeti mund të zgjasë shumë, deri në 20 vjet, të ketë një efekt shkatërrues në veshkat, ndërsa nuk i shkakton pacientit ndonjë ndjesi të pakëndshme. Simptomat e nefropatisë diabetike ndodhin kur dështimi i veshkave tashmë është zhvilluar. Nëse pacienti ka shenja të dështimit të veshkave. kjo do të thotë që produktet e mbeturinave metabolike grumbullohen në gjak. Sepse veshkat e prekura nuk mund të përballojnë filtrimin e tyre.
Nefropatia diabetike në fazë. Testet dhe diagnostifikimi
Pothuajse të gjithë diabetikët duhet të testohen çdo vit për të monitoruar funksionimin e veshkave. Nëse zhvillohet nefropatia diabetike, atëherë është shumë e rëndësishme ta zbuloni atë në një fazë të hershme, ndërsa pacienti ende nuk ndjen simptoma. Fillon trajtimi i mëparshëm për nefropatinë diabetike, aq më e madhe është mundësia e suksesit, domethënë që pacienti do të jetë në gjendje të jetojë pa dializë ose transplantim të veshkave.
Në vitin 2000, Ministria e Shëndetësisë e Federatës Ruse miratoi klasifikimin e nefropatisë diabetike sipas fazave. Ai përfshin formulimet e mëposhtme:
Më vonë, ekspertët filluan të përdorin një klasifikim më të detajuar të huaj të komplikimeve të veshkave të diabetit. Në të, dallohen jo 3, por 5 faza të nefropatisë diabetike. Shikoni fazat e sëmundjes kronike të veshkave për më shumë detaje. Cila fazë e nefropatisë diabetike në një pacient të veçantë varet nga shkalla e filtrimit të tij glomerular (përshkruhet në detaje se si përcaktohet). Ky është treguesi më i rëndësishëm që tregon se si funksionon mirë ruajtja e veshkave.
Në fazën e diagnostikimit të nefropatisë diabetike, është e rëndësishme që mjeku të kuptojë nëse veshkat preken nga diabeti ose shkaqe të tjera. Duhet të bëhet një diagnozë diferenciale e nefropatisë diabetike me sëmundje të tjera në veshka:
Shenjat e pyelonefritit kronik:
Karakteristikat e tuberkulozit të veshkave:
Dieta për komplikimet në veshka të diabetit
Në shumë raste me probleme diabetike të veshkave, kufizimi i marrjes së kripës ndihmon në uljen e presionit të gjakut, zvogëlimin e ënjtjes dhe ngadalësimin e përparimit të nefropatisë diabetike. Nëse tensioni juaj i gjakut është normal, atëherë hani jo më shumë se 5-6 gram kripë në ditë. Nëse tashmë keni hipertension, atëherë kufizoni marrjen e kripës tuaj në 2-3 gram në ditë.
Tani gjëja më e rëndësishme.Mjekësia zyrtare rekomandon një dietë “të ekuilibruar” për diabetin, dhe madje edhe konsum më të ulët të proteinave për nefropatinë diabetike. Ne sugjerojmë që të konsideroni të përdorni një dietë me karbohidrate të ulët për të ulur në mënyrë efektive sheqerin në gjak në normalitet. Kjo mund të bëhet me një normë filtrimi glomerulare mbi 40-60 ml / min / 1.73 m2. Në artikullin "Dieta për veshkat me diabet", kjo temë e rëndësishme përshkruhet në detaje.
Mënyra kryesore për të parandaluar dhe trajtuar nefropatinë diabetike është ulja e sheqerit në gjak, dhe më pas ruajtja e tij afër normales për njerëzit e shëndetshëm. Më lart, ju mësuat si ta bëni këtë me një dietë të ulët karboni. Nëse niveli i glukozës në gjak i pacientit është ngritur në mënyrë kronike ose gjatë gjithë kohës varion nga lart tek hipoglikemia, atëherë të gjitha aktivitetet e tjera do të jenë me pak përdorim.
Ilaçet për trajtimin e nefropatisë diabetike
Për kontrollin e hipertensionit arterial, si dhe hipertensionit intrakranial në veshkat, diabeti shpesh përshkruhet ilaçe - frenuesit ACE. Këto ilaçe jo vetëm që ulin presionin e gjakut, por mbrojnë edhe veshkat dhe zemrën. Përdorimi i tyre zvogëlon rrezikun e dështimit të veshkave terminale. Ndoshta, frenuesit e ACE të veprimit të zgjatur janë më të mirë se kapopril. e cila duhet të merret 3-4 herë në ditë.
Nëse një pacient zhvillon një kollë të thatë si rezultat i marrjes së një ilaçi nga grupi i inhibitorëve ACE, atëherë ilaçi zëvendësohet me një bllokues të receptorëve angiotensin-II. Droga në këtë grup është më e shtrenjtë se frenuesit ACE, por shumë më pak të ngjarë të shkaktojnë efekte anësore. Ata mbrojnë veshkat dhe zemrën me pothuajse të njëjtën efektivitet.
Tensioni i gjakut i synuar për diabetin është 130/80 dhe më poshtë. Në mënyrë tipike, në pacientët me diabet tip 2, mund të arrihet vetëm duke përdorur një kombinim të barnave. Mund të përbëhet nga një frenues ACE dhe ilaçe “nga presioni” i grupeve të tjera: diuretikët, beta-bllokuesit, antagonistët e kalciumit. Frenuesit e ACE dhe bllokuesit e receptorëve të angiotenzinës së bashku nuk rekomandohen. Ju mund të lexoni në lidhje me ilaçet e kombinuara për hipertension, të cilat rekomandohen për përdorim në diabet, këtu. Vendimi përfundimtar, cilat tableta për të përshkruar, merret vetëm nga mjeku.
Si ndikojnë problemet e veshkave në kujdesin e diabetit
Nëse një pacient diagnostikohet me nefropati diabetike, atëherë metodat e trajtimit të diabetit ndryshohen në mënyrë të konsiderueshme. Për shkak se shumë ilaçe duhet të anulohen ose doza e tyre të zvogëlohet. Nëse shkalla e filtrimit glomerular zvogëlohet ndjeshëm, atëherë doza e insulinës duhet të zvogëlohet, sepse veshkat e dobëta e ekskretojnë atë shumë më ngadalë.
Ju lutemi vini re se ilaçi popullor për metforminën e diabetit tip 2 (siofor, glukofage) mund të përdoret vetëm në normat e filtrimit glomerular mbi 60 ml / min / 1.73 m2. Nëse funksioni i veshkave të pacientit është dobësuar, atëherë rreziku i acidozës laktike, një ndërlikim shumë i rrezikshëm, është rritur. Në situata të tilla, metformina anulohet.
Nëse analizat e pacientit treguan anemi, atëherë ajo duhet të mjekohet, dhe kjo do të ngadalësojë zhvillimin e nefropatisë diabetike. Pacienti është i përshkruar ilaçe që stimulojnë eritropoezën, d.m.th., prodhimin e qelizave të kuqe të gjakut në palcën e eshtrave. Kjo jo vetëm që ul rrezikun e dështimit të veshkave, por edhe në përgjithësi përmirëson cilësinë e jetës në përgjithësi. Nëse diabeti nuk është ende në dializë, shtesat e hekurit gjithashtu mund të përshkruhen.
Nëse trajtimi profilaktik i nefropatisë diabetike nuk ndihmon, atëherë zhvillohet dështimi i veshkave. Në këtë situatë, pacienti duhet t'i nënshtrohet dializës, dhe nëse është e mundur, atëherë të bëjë një transplant të veshkave. Për çështjen e transplantimit të veshkave, kemi një artikull të veçantë. dhe hemodializës dhe dializës peritoneale do të diskutojmë shkurtimisht më poshtë.
Hemodializë dhe dializë peritoneale
Gjatë procedurës së hemodializës, një kateter futet në arteriet e pacientit.Ajo është e lidhur me një pajisje të jashtme filtri që pastron gjakun në vend të veshkave. Pas pastrimit, gjaku dërgohet përsëri në qarkullimin e gjakut të pacientit. Hemodializa mund të bëhet vetëm në një ambient spitalor. Mund të shkaktojë një rënie të presionit të gjakut ose infeksion.
Dializa peritoneale është kur tubi nuk futet në arterie, por në zgavrën e barkut. Pastaj, një sasi e madhe e lëngshme ushqehet në të me metodën e pikësimit. Ky është një lëng i veçantë që tërheq mbeturinat. Ata hiqen ndërsa lëngu derdhet nga zgavra. Dializa peritoneale duhet të kryhet çdo ditë. Ka një rrezik infeksioni në vendet ku tubi hyn në zgavrën e barkut.
Në diabetin mellitus, mbajtja e lëngjeve, shqetësimet në azot dhe ekuilibri i elektroliteve zhvillohen me ritme më të larta të filtrimit glomerular. Kjo do të thotë që pacientët me diabet duhet të kalohen në dializë më herët se pacientët me patologji të tjera renale. Zgjedhja e metodës së dializës varet nga preferencat e mjekut, por për pacientët nuk ka shumë dallim.
Kur të fillohet terapia e zëvendësimit të veshkave (dializë ose transplantim i veshkave) në pacientët me diabet mellitus:
Treguesit e synuar për testet e gjakut tek pacientët me diabet të cilët trajtohen me dializë:
Nëse zhvillohet anemi renale tek pacientët diabetikë në dializë, përshkruhen stimuluesit eritropoizës (epoetin-alfa, epoetin-beta, metoksipolietilen glikoli epoetin-beta, epoetin-omega, darbepoetin-alfa), si dhe tableta hekuri ose injeksione. Ata përpiqen të mbajnë presionin e gjakut nën 140/90 mm Hg. Art. Frenuesit e ACE dhe bllokuesit e receptorëve angiotensin-II mbeten ilaçet e zgjedhur për trajtimin e hipertensionit. Lexoni artikullin "Hipertensioni në diabetin tip 1 dhe tip 2" në mënyrë më të detajuar.
Hemodializa ose dializa peritoneale duhet të konsiderohet vetëm si një hap i përkohshëm në përgatitjen e transplantimit të veshkave. Pas një transplanti të veshkave për periudhën e funksionimit të transplantit, pacienti shërohet plotësisht nga dështimi i veshkave. Nefropatia diabetike po stabilizohet, mbijetesa e pacientit po rritet.
Kur planifikoni një transplant të veshkave për diabetin, mjekët po përpiqen të vlerësojnë se sa ka të ngjarë që pacienti të ketë një aksident kardiovaskular (sulm në zemër ose goditje në tru) gjatë ose pas operacionit. Për këtë, pacienti i nënshtrohet ekzaminimeve të ndryshme, duke përfshirë një EKG me një ngarkesë.
Shpesh rezultatet e këtyre ekzaminimeve tregojnë se enët që ushqejnë zemrën dhe / ose trurin janë shumë të prekur nga arterioskleroza. Shikoni artikullin "Stenoza e arteries renale" për detaje. Në këtë rast, para transplantimit të veshkave, rekomandohet të riktheni kirurgjikalisht patentën e këtyre anijeve.
A mund të shpëtoj nga diabeti përgjithmonë?
Statistikat e sëmundshmërisë po bëhen më të trishtueshme çdo vit! Shoqata Ruse e Diabeteve pretendon se një në dhjetë persona në vendin tonë ka diabet. Por e vërteta mizore është se nuk është vetë sëmundja ajo që është e frikshme, por komplikimet e saj dhe mënyra e jetesës në të cilën ajo çon. Si ta kapërceni këtë sëmundje tregohet në një intervistë. Mësoni më shumë "
Nefropatia diabetike: çfarë është?
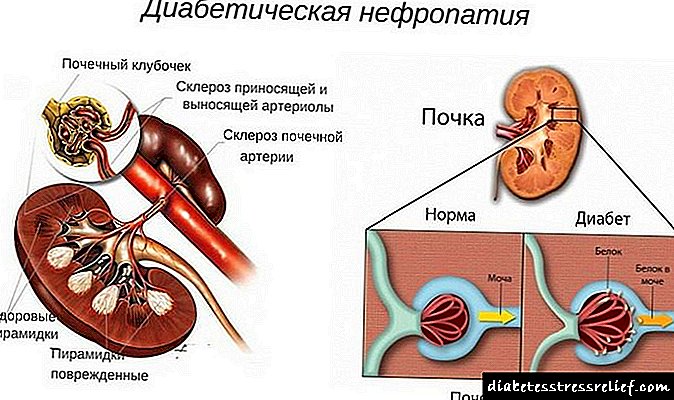
Nefropatia diabetike (DN) është një patologji e funksionit të veshkave që është zhvilluar si një ndërlikim i vonë i diabetit.Si rezultat i DN, aftësitë filtruese të veshkave janë zvogëluar, gjë që çon në sindromën nefrotike, dhe më vonë në dështimin e veshkave.
Nefropatia e shëndetshme në veshka dhe diabetike
Për më tepër, burrat dhe diabetikët e varur nga insulina kanë më shumë të ngjarë se ata që vuajnë nga diabeti jo-insulinë i varur. Kulmi i zhvillimit të sëmundjes është kalimi i saj në fazën e dështimit kronik të veshkave (CRF), i cili zakonisht ndodh për 15-20 vjet me diabet.
Duke përmendur shkakun rrënjësor të zhvillimit të nefropatisë diabetike, përmendet shpesh hiperglicemia kronike. e kombinuar me hipertension arterial. Në fakt, kjo sëmundje nuk është gjithmonë pasojë e diabetit.
Nefropatia diabetike është një lezion i indit në veshkë që ndërlikon rrjedhën e diabetit. Më tipike për diabetin tip 1, ndërsa fillimi i sëmundjes në adoleshencë përcakton rrezikun maksimal të zhvillimit të shpejtë të komplikimeve. Kohëzgjatja e sëmundjes ndikon gjithashtu në shkallën e dëmtimit të indeve në veshka.
Zhvillimi i dështimit kronik të veshkave ndryshon në mënyrë dramatike manifestimet e diabetit. Shkakton një përkeqësim të mprehtë të gjendjes së pacientit, mund të jetë një shkak i drejtpërdrejtë i vdekjes.
Vetëm monitorimi i vazhdueshëm, trajtimi në kohë dhe monitorimi i efektivitetit të tij ngadalësojnë përparimin e këtij procesi.
Mekanizmat e origjinës dhe zhvillimit
Patogjeneza e nefropatisë është për shkak të dëmtimit të arterieve të vogla të veshkave. Ekziston një rritje e epitelit që mbulon enët nga sipërfaqja e brendshme (endoteli), trashje e membranës së glomerulave vaskulare (membrana bodrum). Zgjerimi lokal i kapilarëve (mikroaneurizmat) ndodh. Hapësirat ndërkapilare janë të mbushura me molekula të proteinave dhe sheqernave (glikoproteina), rritet indi lidhor. Këto fenomene çojnë në zhvillimin e glomerulosklerozës.
Në shumicën e rasteve, zhvillohet një formë difuze. Karakterizohet nga një trashje uniforme e membranës së bodrumit. Patologjia përparon për një kohë të gjatë, rrallë çon në formimin e dështimit renal të manifestuar klinikisht. Një tipar dallues i këtij procesi është zhvillimi i tij jo vetëm në diabet mellitus, por edhe në sëmundje të tjera, të cilat karakterizohen nga dëmtimi i enëve renale (hipertensioni).
Forma nodulare është më pak e zakonshme, më karakteristike e diabetit mellitus tip 1, ndodh edhe me një kohëzgjatje të shkurtër të sëmundjes, dhe përparon me shpejtësi. Observedshtë vërejtur një lezion i kufizuar (në formën e nyjeve) të kapilarëve, lumenja e anijes zvogëlohet dhe zhvillohet rindërtimi strukturor i aneurizmave. Kjo krijon shqetësime të pakthyeshme të rrjedhës së gjakut.
Klasifikimi Ndërkombëtar i Sëmundjeve Revizioni 10 përmban kode të veçanta të ICD 10 për ndryshime difuze, sklerozë intravaskulare të indit renal dhe për një variant nodular të quajtur sindromi Kimmelstil-Wilson. Sidoqoftë, nefrologjia tradicionale shtëpiake nën këtë sindromë i referohet të gjitha dëmtimeve të veshkave në diabet.
Me diabetin, të gjitha strukturat e glomerulave preken, gjë që gradualisht çon në shkelje të funksionit kryesor të veshkave - filtrimi i urinës
Nefropatia në diabet karakterizohet gjithashtu nga dëmtimi i enëve arteriale të mesme që çojnë gjak në glomeruli, zhvillimi i proceseve sklerotike në hapësirat midis enëve. Tubulat renale, si glomeruli, humbasin qëndrueshmërinë. Në përgjithësi, një shkelje e filtrimit të plazmës së gjakut zhvillohet dhe rrjedhja e urinës brenda veshkave përkeqësohet.
Natyra e shfaqjes
Nuk ka fakte të sakta në lidhje me shkaqet e nefropatisë diabetike në këtë fazë në zhvillimin e mjekësisë. Përkundër faktit se problemet me veshkat nuk lidhen drejtpërdrejt me nivelin e glukozës në gjak, shumica e pacientëve me diabet që janë në listën e pritjes për transplantim të veshkave. Në disa raste, diabeti nuk zhvillon kushte të tilla, kështu që ekzistojnë disa teori për shfaqjen e nefropatisë diabetike.
Teoritë shkencore të zhvillimit të sëmundjes:
- Teoria gjenetike.Njerëzit me një predispozitë të caktuar gjenetike nën ndikimin e çrregullimeve hemodinamike dhe metabolike karakteristike të diabetit mellitus zhvillojnë patologji të veshkave.
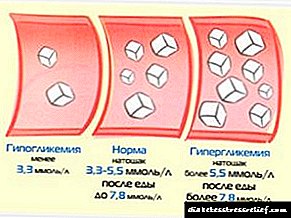
- Teoria metabolike. Teprica e përhershme ose e zgjatur e sheqerit në gjak normal (hiperglicemia), provokon shqetësime biokimike në kapilarë. Kjo çon në procese të pakthyeshme në trup, në veçanti, duke dëmtuar indin e veshkave.
- Teoria hemodinamike. Në diabetin mellitus, fluksi i gjakut në veshka është i dëmtuar, gjë që çon në formimin e hipertensionit intrakavitar. Në fazat e hershme, formohet hiperfiltrimi (ngritja e formimit të urinës), por kjo gjendje zëvendësohet shpejt nga mosfunksionimi për shkak të faktit që pasazhet bllokohen nga indi lidhës.
 Zhvillimi i patologjisë promovohet më shumë nga hiperglicemia e zgjatur, mjekimi i pakontrolluar, pirja e duhanit dhe zakone të tjera të këqija, si dhe gabimet në të ushqyerit, mbipesha dhe proceset inflamatore në organet afër (për shembull, infeksionet e sistemit gjenitourinar).
Zhvillimi i patologjisë promovohet më shumë nga hiperglicemia e zgjatur, mjekimi i pakontrolluar, pirja e duhanit dhe zakone të tjera të këqija, si dhe gabimet në të ushqyerit, mbipesha dhe proceset inflamatore në organet afër (për shembull, infeksionet e sistemit gjenitourinar).
Dihet gjithashtu që burrat kanë më shumë të ngjarë të formojnë këtë lloj patologjie sesa gratë. Kjo mund të shpjegohet me strukturën anatomike të sistemit gjenitourinar, si dhe me ekzekutimin më pak të ndërgjegjshëm të rekomandimit për mjekun në trajtimin e sëmundjes.
Faktorët e rrezikut për nefropatinë diabetike
Përkundër faktit se shkaqet kryesore të shfaqjes së sëmundjes duhet të kërkohen në punën e sistemeve të brendshme, faktorë të tjerë mund të rrisin rrezikun e zhvillimit të një patologjie të tillë. Kur administrohen pacientët me diabet, shumë mjekë pa dështuar rekomandojnë që të monitorojnë gjendjen e sistemit gjenitourinar dhe të kryejnë rregullisht ekzaminime me specialistë të ngushtë (nefrolog, urolog, dhe të tjerët).
Faktorët që kontribuojnë në zhvillimin e sëmundjes:
- Sheqeri i lartë i rregullt dhe i pakontrolluar i gjakut,
- Anemia që madje nuk çon në probleme shtesë (niveli i hemoglobinës nën 130 në pacientët e rritur),
- Presioni i lartë i gjakut, sulmet hipertensionale,
- Rritja e kolesterolit dhe triglicerideve në gjak,
- Pirja e duhanit dhe alkooli (abuzimi i drogës).


Simptomat e sëmundjes
Përcaktimi i një sëmundjeje në një fazë të hershme do të ndihmojë në zhvillimin e sigurt të trajtimit, por problemi është fillimi asimptomatik i sëmundjes. Për më tepër, disa tregues mund të tregojnë probleme të tjera shëndetësore. Në veçanti, simptomat e nefropatisë diabetike janë shumë të ngjashme me sëmundje të tilla si pyelonephritis kronike, glomerulonefriti ose tuberkulozi i veshkave. Të gjitha këto sëmundje mund të klasifikohen si patologji të veshkave, prandaj, për një diagnozë të saktë, është e nevojshme një ekzaminim gjithëpërfshirës.
- Një rritje e vazhdueshme e presionit të gjakut - hipertensioni,
- Siklet dhe dhimbje në pjesën e poshtme të shpinës,
- Anemia me shkallë të ndryshme, ndonjëherë në një formë latente,
- Disordersrregullime të tretjes, nauze dhe humbje të oreksit,
- Lodhje, përgjumje dhe dobësi e përgjithshme,
- Ënjtje e gjymtyrëve dhe fytyrës, posaçërisht drejt fundit të ditës,
- Shumë pacientë ankohen për lëkurë të thatë, kruajtje dhe skuqje në fytyrë dhe trup.
Në disa raste, simptomat mund të jenë të ngjashme me ato të diabetit, kështu që pacientët nuk u kushtojnë vëmendje atyre. Duhet të theksohet se të gjithë diabetikët duhet të kenë periodikisht shfaqje speciale që tregojnë praninë e proteinave dhe gjakut në urinën e tyre. Këta tregues janë gjithashtu shenja karakteristike të zhvillimit të mosfunksionimit të veshkave, të cilat do të ndihmojnë në përcaktimin e sëmundjes sa më shpejt të jetë e mundur.
Diagnoza e nefropatisë diabetike
Zbulimi i sëmundjes në një fazë të hershme do të ndihmojë në kontakt me kohë një specialist - një nefrolog. Përveç studimeve laboratorike që ndihmojnë në përcaktimin e parametrave të urinës dhe gjakut në pacientë, përdoren gjerësisht studime speciale instrumentale dhe mikroskopike të indeve të organit të prekur.Për të konfirmuar një diagnozë të saktë, ju mund të duhet të kryeni disa procedura, shumëllojshmërinë dhe përshtatshmërinë e të cilave përcaktohen nga mjeku.
Willfarë do të ndihmojë në identifikimin e sëmundjes:
- Ekzaminimi me ultratinguj i veshkave. Një lloj ekzaminimi pa dhimbje dhe shumë informues. Ultratingulli tregon patologji të mundshme të zhvillimit të organit, një ndryshim në madhësinë, formën dhe gjendjen e kanaleve renale.
- Dopplerografia e enëve të veshkave. Carriedshtë kryer për të përcaktuar patentën dhe për të identifikuar patologjitë e mundshme dhe proceset inflamatore.
- Biopsia e indeve në veshka. Ajo kryhet nën anestezi lokale, të dhënat ekzaminohen nën një mikroskop për të identifikuar patologjitë e mundshme.
Trajtimi i nefropatisë diabetike
Aktivitetet kryesore kanë për qëllim normalizimin e sheqerit në gjak dhe mirëmbajtjen e përgjithshme të trupit. Shumë procese metabolike në diabet mellitus ndodhin krejtësisht ndryshe, gjë që çon në dëmtim të shikimit, dëmtim të enëve të gjakut dhe probleme të tjera karakteristike. Në fazat e hershme të sëmundjes, ekziston një shans i vërtetë për të korrigjuar situatën me ushqimin dietik dhe kompensimin e diabetit.
Masat parandaluese për zhvillimin e nefropatisë diabetike:
- Stabilizimi i presionit të gjakut,
- Kontrolli i sheqerit
- Ushqimi i Kripës dhe Dieta,
- Ulja e kolesterolit në gjak,
- Zbatimi i zakoneve të këqija,
- Aktiviteti fizik i mundshëm,
- Refuzimi për të marrë ilaçe që ndikojnë në funksionimin e veshkave,
- Vizita të rregullta te nefrologu dhe testimi.
Kur shfaqen simptoma karakteristike, vetëm masat parandaluese nuk do të jenë të mjaftueshme, kështu që patjetër që duhet të këshilloheni me mjekun tuaj për ilaçe të përshtatshme. Përveç kësaj, është e nevojshme të monitoroni numërimin e urinës dhe gjakut për të verifikuar efektivitetin e terapisë.
Ilaçet përfshijnë:
- Marrja e frenuesve të enzimës konvertuese të angiotenzinës (ACE). Këto përfshijnë ilaçe të tilla si Enalapril, Ramipril dhe Thrandolapril.
- Antagonistë të veçantë të receptorëve të angiotenzinës (ARA). Ndër më të njohurit janë: Irbesartan, Valsartan, Losartan.
- Për të ruajtur sistemin kardiovaskular, përdoren agjentë që normalizojnë spektrin lipidik të përbërjes së gjakut.
- Me dëmtim të rëndë të veshkave, rekomandohet të merrni ilaçe detoksifikuese, sorbents dhe agjentë anti-azotemikë.
- Për të rritur nivelin e hemoglobinës, përdoren barna speciale, si dhe disa metoda alternative. Përdorimi i një recetë duhet të bihet dakord me mjekun tuaj.
- Diuretikët do të ndihmojnë në luftën kundër puffiness, si dhe uljen e sasisë së lëngut të konsumuar.




Fondet e listuara normalizojnë hipertensionin sistemik dhe intrakranial, zvogëlojnë presionin e gjakut dhe ngadalësojnë përparimin e sëmundjes. Nëse vetëm terapia mjekësore nuk është e mjaftueshme, çështja e më shumë metodave kardinal të mbështetjes së veshkave po adresohet.
Trajtimi i vonë
Simptomat tipike të dështimit renal fillestar jo vetëm që përkeqësohen testet laboratorike, por edhe gjendja e pacientit. Në fazat e vona të nefropatisë diabetike, funksioni i veshkave është jashtëzakonisht i dobësuar, kështu që zgjidhjet e tjera për problemin duhet të merren parasysh.
Metodat kardinal janë:
- Hemodializë ose veshkë artificiale. Ndihmon për të hequr produktet e kalbjes nga trupi. Procedura përsëritet pas rreth një ditë, terapi e tillë mbështetëse ndihmon pacientin të jetojë me këtë diagnozë për një kohë të gjatë.
- Dializë peritoneale. Një parim pak më ndryshe se hemodializa e pajisjeve. Një procedurë e tillë kryhet pak më rrallë (rreth një herë në tre deri në pesë ditë) dhe nuk kërkon pajisje mjekësore të sofistikuara.
- Transplantimi i veshkave. Transplantimi i një organi dhurues tek një pacient. Një operacion efektiv, për fat të keq, nuk është shumë i zakonshëm në vendin tonë.
Në fazat e mëvonshme të sëmundjes, pacientët kanë një rënie të kërkesave për insulinë.Kjo është një shenjë alarmante e përparimit të sëmundjes. Kjo është arsyeja pse është shumë e rëndësishme të ruani nivelet normale të sheqerit në gjak. Në këtë fazë, edhe pacientët që nuk varen nga insulina transferohen në terapi të përshtatshme.
Prognoza për nefropatinë diabetike
Megjithë ndërhyrjet e krijuara posaçërisht për parandalimin dhe trajtimin e nefropatisë diabetike, shumica e diabetikëve përballen me pasoja të rënda të kësaj sëmundje. Në disa raste, mënyra e vetme për të shpëtuar jetën e një pacienti është të bëni një transplant të veshkave dhurues. Operacione të tilla kanë një numër karakteristikash, një periudhë të gjatë rehabilitimi dhe një kosto të lartë. Përveç kësaj, rreziku i ri-zhvillimit të nefropatisë është mjaft i lartë, kështu që është më mirë të mos lejoni kalimin e sëmundjes në një fazë të përparuar.
Prognoza për pacientët që vuajnë nga nefropatia diabetike është mjaft e favorshme. Sëmundja zhvillohet shumë ngadalë, dhe nëse ndiqni rekomandimet e mjekut dhe kontrolloni sheqerin në gjak, pacientët madje nuk mund të jenë të vetëdijshëm për probleme të tilla.
Nefropatia në diabet mellitus ndodh mjaft shpesh, ndërsa askush nuk e di përcaktimin e saktë të shkaqeve të një patologjie të tillë. Dihet se me nivele të ngritura të sheqerit në gjak, insuficienca renale zhvillohet më shpesh, dhe faktorë shtesë provokues kontribuojnë në këtë. Për të përjashtuar zhvillimin e dështimit të rëndë renal dhe rrezikun e vdekjes, është e nevojshme të monitoroni nivelin e urinës, si dhe të përdorni terapi mirëmbajtjeje për normalizimin e sheqerit në gjak.
Shkaqet e dëmtimit të veshkave në diabet
 Faktori kryesor që çon në nefropati diabetike në veshka është një mospërputhje në tonin e arteriolave glomerulare renale në hyrje dhe dalje. Në gjendjen normale, arteriola është dy herë më e gjerë se efektivja, e cila krijon presion brenda glomerulusit, duke promovuar filtrimin e gjakut me formimin e urinës primare.
Faktori kryesor që çon në nefropati diabetike në veshka është një mospërputhje në tonin e arteriolave glomerulare renale në hyrje dhe dalje. Në gjendjen normale, arteriola është dy herë më e gjerë se efektivja, e cila krijon presion brenda glomerulusit, duke promovuar filtrimin e gjakut me formimin e urinës primare.
Disordersrregullimet e shkëmbimit në diabet mellitus (hiperglicemia) kontribuojnë në humbjen e forcës dhe elasticitetit të enëve të gjakut. Gjithashtu, një nivel i lartë i glukozës në gjak shkakton një rrjedhje të vazhdueshme të lëngut të indeve në rrjedhën e gjakut, e cila çon në zgjerimin e enëve sjellëse, dhe ata që kryejnë ruajnë diametrin e tyre ose madje edhe të ngushtë.
Brenda glomerulusit, rritet presioni, i cili përfundimisht çon në shkatërrimin e glomerulave renale funksionuese dhe zëvendësimin e tyre me ind lidhës. Presioni i ngritur promovon kalimin nëpër glomerulat e komponimeve për të cilat ata normalisht nuk janë të përshkueshëm: proteina, lipide, qelizat e gjakut.
Nefropatia diabetike mbështetet nga presioni i lartë i gjakut. Me presion të rritur vazhdimisht, simptomat e proteinurisë rriten dhe filtrimi brenda veshkave zvogëlohet, gjë që çon në përparimin e dështimit të veshkave.
Një nga arsyet që kontribuon në nefropati në diabet është një dietë me një përmbajtje të lartë proteine në dietë. Në këtë rast, proceset patologjike të mëposhtme zhvillohen në trup:
- Në glomeruli, presioni rritet dhe filtrimi rritet.
- Eksretimi i proteinave urinare dhe depozitimi i proteinave në indet e veshkave po rriten.
- Spektri lipidik i gjakut ndryshon.
- Acidoza zhvillohet për shkak të rritjes së formimit të komponimeve azotike.
- Aktiviteti i faktorëve të rritjes që përshpejtojnë glomerulosklerozën rritet.
Nefriti diabetik zhvillohet kundër një sfondi të sheqerit në gjak të lartë. Hiperglikemia jo vetëm që çon në dëmtim të tepërt të enëve të gjakut nga radikalet e lira, por gjithashtu zvogëlon edhe vetitë mbrojtëse për shkak të glikacionit të proteinave antioksiduese.
Në këtë rast, veshkat i përkasin organeve me ndjeshmëri të shtuar ndaj stresit oksidativ.
Simptomat e nefropatisë
 Manifestimet klinike të nefropatisë diabetike dhe klasifikimi sipas fazave pasqyrojnë përparimin e shkatërrimit të indeve në veshka dhe një ulje të aftësisë së tyre për të hequr substancat toksike nga gjaku.
Manifestimet klinike të nefropatisë diabetike dhe klasifikimi sipas fazave pasqyrojnë përparimin e shkatërrimit të indeve në veshka dhe një ulje të aftësisë së tyre për të hequr substancat toksike nga gjaku.
Faza e parë karakterizohet nga funksioni i rritur i veshkave - shkalla e filtrimit të urinës rritet me 20-40% dhe rritja e furnizimit me gjak të veshkave. Në këtë fazë të nefropatisë diabetike nuk ka shenja klinike, dhe ndryshimet në veshkat janë të kthyeshme me normalizimin e glicemisë afër normales.
Në fazën e dytë, fillojnë ndryshimet strukturore në indet e veshkave: membrana e bodrumit glomerular trashet dhe bëhet e përshkueshme ndaj molekulave më të vogla të proteinave. Nuk ka simptoma të sëmundjes, testet e urinës janë normale, presioni i gjakut nuk ndryshon.
Nefropatia diabetike e fazës së mikroalbuminuria manifestohet me lëshimin e albumines në një sasi ditore nga 30 deri në 300 mg. Në diabetin tip 1, ndodh 3-5 vjet pas fillimit të sëmundjes, dhe nefriti në diabetin tip 2 mund të shoqërohet me shfaqjen e proteinave në urinë që nga fillimi.
Përhapja e rritur e glomerulave të veshkave për proteina shoqërohet me kushte të tilla:
- Kompensimi i dobët i diabetit.
- Presioni i lartë i gjakut.
- Kolesterol i lartë në gjak.
- Mikro dhe makroangiopatitë.
Nëse në këtë fazë arrihet një mirëmbajtje e qëndrueshme e treguesve të synuar të glicemisë dhe presionit të gjakut, atëherë gjendja e hemodinamikës renale dhe përshkueshmërisë vaskulare ende mund të kthehet në normale.
Faza e katërt është proteinuria mbi 300 mg në ditë. Ndodh tek pacientët me diabet pas 15 vjet sëmundje. Filtrimi i glomerulës zvogëlohet çdo muaj, gjë që çon në dështim të veshkave terminale pas 5-7 vjetësh. Simptomat e nefropatisë diabetike në këtë fazë shoqërohen me presion të lartë të gjakut dhe dëmtim të enëve të gjakut.
Diagnoza diferenciale e nefropatisë diabetike dhe nefritit, me origjinë imune ose bakteriale, bazohet në faktin se nefriti ndodh me shfaqjen e leukociteve dhe qelizave të kuqe të gjakut në urinë, dhe nefropatinë diabetike vetëm me albuminuria.
Diagnoza e sindromës nefrotike gjithashtu zbulon një ulje të proteinave të gjakut dhe kolesterolit të lartë, lipoproteinave me densitet të ulët.
Edemë në nefropatinë diabetike është rezistente ndaj diuretikëve. Ata fillimisht shfaqen vetëm në fytyrë dhe këmbën e poshtme, dhe pastaj shtrihen në zgavrën e barkut dhe gjoksit, si dhe në qesen e perikardit. Pacientët përparojnë në dobësi, vjellje, gulçim, dështimi i zemrës bashkohet.
Si rregull, nefropatia diabetike ndodh së bashku me retinopatinë, polenuropatinë dhe sëmundjen koronare të zemrës. Neuropatia autonome çon në një formë pa dhimbje të infarktit të miokardit, atoni të fshikëzës, hipotension ortostatik dhe mosfunksionim ngrerë. Kjo fazë konsiderohet e pakthyeshme, pasi që më shumë se 50% të glomerulave janë shkatërruar.
Klasifikimi i nefropatisë diabetike dallon fazën e fundit të pestë si uremike. Dështimi kronik i veshkave manifestohet me një rritje të gjakut të komponimeve azotike toksike - kreatininës dhe ure, një rënie të kaliumit dhe një rritje të fosfateve në serum, një rënie në shkallën e filtrimit glomerular.
Simptomat e mëposhtme janë karakteristike për nefropatinë diabetike në fazën e dështimit të veshkave:
- Hipertensioni arterial progresiv.
- Sindromë e rëndë edematoze.
- Gulçim, takikardi.
- Shenjat e edemës pulmonare.
- Anemi e rëndë e vazhdueshme në diabet.
- Osteoporozën.
Nëse filtrimi glomerular zvogëlohet në nivelin e 7-10 ml / min, atëherë shenja të dehjes mund të jenë kruajtje të lëkurës, të vjella, frymëmarrje të zhurmshme.
Përcaktimi i zhurmës së fërkimit perikardial është tipik për fazën terminale dhe kërkon lidhje të menjëhershme të pacientit me aparatin e dializës dhe një transplant të veshkave.
Metodat për zbulimin e nefropatisë në diabet
 Diagnoza e nefropatisë kryhet gjatë analizës së urinës për shkallën e filtrimit glomerular, praninë e proteinave, qelizave të bardha të gjakut dhe qelizave të kuqe të gjakut, si dhe përmbajtjen e kreatininës dhe ure në gjak.
Diagnoza e nefropatisë kryhet gjatë analizës së urinës për shkallën e filtrimit glomerular, praninë e proteinave, qelizave të bardha të gjakut dhe qelizave të kuqe të gjakut, si dhe përmbajtjen e kreatininës dhe ure në gjak.
Shenjat e nefropatisë diabetike mund të përcaktohen nga prishja e Reberg-Tareev nga përmbajtja e kreatininës në urinën e përditshme.Në fazat e hershme, filtrimi rritet 2-3 herë në 200-300 ml / min, dhe pastaj bie dhjetëfish ndërsa sëmundja përparon.
Për të identifikuar nefropatinë diabetike, simptomat e së cilës ende nuk janë manifestuar, diagnostikohet mikroalbuminuria. Analiza e urinës kryhet në sfondin e kompensimit të hiperglicemisë, proteina është e kufizuar në dietë, diuretikët dhe aktiviteti fizik janë të përjashtuara.
Shfaqja e proteinurizmit të vazhdueshëm është dëshmi e vdekjes së 50-70% të glomerulave të veshkave. Një simptomë e tillë mund të shkaktojë jo vetëm nefropati diabetike, por edhe nefrit me origjinë inflamatore ose autoimune. Në raste të dyshimta, bëhet biopsia perkutane.
Për të përcaktuar shkallën e dështimit të veshkave, ekzaminohet ureja e gjakut dhe kreatininës. Rritja e tyre tregon fillimin e dështimit kronik të veshkave.
Masat parandaluese dhe terapeutike për nefropatinë
 Parandalimi i nefropatisë është për diabetikët që kanë një rrezik të lartë të dëmtimit të veshkave. Këto përfshijnë pacientë me hiperglicemi të kompensuar dobët, një sëmundje që zgjat më shumë se 5 vjet, dëmtim të retinës, kolesterol të lartë në gjak, nëse në të kaluarën pacienti kishte nefrit ose ishte diagnostikuar me hiperfiltrim të veshkave.
Parandalimi i nefropatisë është për diabetikët që kanë një rrezik të lartë të dëmtimit të veshkave. Këto përfshijnë pacientë me hiperglicemi të kompensuar dobët, një sëmundje që zgjat më shumë se 5 vjet, dëmtim të retinës, kolesterol të lartë në gjak, nëse në të kaluarën pacienti kishte nefrit ose ishte diagnostikuar me hiperfiltrim të veshkave.
Në diabetin mellitus tip 1, nefropatia diabetike parandalohet me terapi të intensifikuar të insulinës. Provedshtë vërtetuar se një mirëmbajtje e tillë e hemoglobinës së glikuar, si një nivel nën 7%, zvogëlon rrezikun e dëmtimit të enëve të veshkave me 27-34 përqind. Në diabetin mellitus tip 2, nëse një rezultat i tillë nuk mund të arrihet me pilula, pacientët transferohen në insulinë.
Trajtimi i nefropatisë diabetike në fazën e mikroalbuminuria kryhet gjithashtu me kompensim të detyrueshëm optimal për metabolizmin e karbohidrateve. Kjo fazë është e fundit kur mund të ngadalësoni dhe nganjëherë të anuloni simptomat dhe trajtimi sjell një rezultat pozitiv të prekshëm.
Drejtimet kryesore të terapisë:
- Terapia me insulinë ose trajtimi i kombinuar me insulinë dhe tableta. Kriter është hemoglobina e glikuar nën 7%.
- Frenuesit e enzimës konvertuese të angiotenzinës: me presion normal - doza të ulta, me rritje - terapeutike mesatare.
- Normalizimi i kolesterolit në gjak.
- Ulja e proteinave dietike në 1g / kg.
Nëse diagnoza tregoi fazën e proteinurit, atëherë për nefropatinë diabetike, trajtimi duhet të bazohet në parandalimin e zhvillimit të dështimit kronik të veshkave. Për këtë, për llojin e parë të diabetit, terapia me insulinë intensive vazhdon, dhe për zgjedhjen e pilulave për uljen e sheqerit, efekti i tyre nekrotoksik duhet të përjashtohet. Nga emërimet më të sigurta Glurenorm dhe Diabeton. Gjithashtu, sipas indikacioneve, me diabet tip 2, insulinat përshkruhen përveç trajtimit ose transferohen plotësisht në insulinë.
Presioni rekomandohet të ruhet në 130/85 mm Hg. Art. Pa arritur një nivel normal të presionit të gjakut, kompensimi i glicemisë dhe lipideve në gjak nuk sjell efektin e dëshiruar, dhe është e pamundur të ndalohet përparimi i nefropatisë.
Aktiviteti maksimal terapeutik dhe efekti nephroprotective është vërejtur në frenuesit e enzimës konvertues angiotensin. Ato janë të kombinuara me diuretikë dhe beta-bllokues.
Në fazën kur kreatinina në gjak është ngritur në 120 dhe më shumë μmol / L, kryhet trajtim simptomatik i dehjes, hipertensionit dhe shkelje të përmbajtjes së elektrolitit në gjak. Në vlerat mbi 500 μmol / L, faza e insuficencës kronike konsiderohet terminale, e cila kërkon lidhjen e një veshka artificiale në pajisje.
Metodat e reja për të parandaluar zhvillimin e nefropatisë diabetike përfshijnë përdorimin e një ilaçi që pengon shkatërrimin e glomerulave të veshkave, duke ndikuar në përshkueshmërinë e membranës së bodrumit. Emri i kësaj droge është Wessel Douay F. Përdorimi i tij lejohet të zvogëlojë ekskretimin e proteinave në urinë dhe efekti vazhdoi 3 muaj pas tërheqjes.
Zbulimi i aftësisë së aspirinës për të zvogëluar glikacionin e proteinave çoi në kërkimin e ilaçeve të reja që kanë një efekt të ngjashëm, por mungojnë efekte irrituese të theksuara në mukozën. Këto përfshijnë aminoguanidinë dhe një derivat të vitaminës B6. Informacioni mbi nefropatinë diabetike jepet në video në këtë artikull.
Shkaqet e nefropatisë
Veshkat filtrojnë gjakun tonë nga toksinat rreth orës, dhe ai pastron shumë herë gjatë ditës. Vëllimi i përgjithshëm i lëngjeve që hyjnë në veshka është rreth 2 mijë litra. Ky proces është i mundur për shkak të strukturës speciale të veshkave - të gjithë ata depërtohen nga një rrjet mikrokapilarësh, tubulash, enëve të gjakut.
Para së gjithash, akumulimi i kapilarëve në të cilët futet gjaku shkaktohet nga sheqeri i lartë. Quhen glomeruli renale. Nën ndikimin e glukozës, aktiviteti i tyre ndryshon, rritet presioni brenda glomerulave. Veshkat fillojnë të punojnë në një mënyrë të përshpejtuar, proteinat që nuk kanë kohë për të filtruar tani hyjnë në urinë. Pastaj kapilarët shkatërrohen, në vendin e tyre rritet indi lidhës, shfaqet fibrozë. Glomeruli ose ndalojnë plotësisht punën e tyre, ose ulin ndjeshëm produktivitetin e tyre. Dështimi i veshkave ndodh, rrjedhja e urinës zvogëlohet, dhe trupi bëhet dehës.
Diabeti dhe zmadhimi i presionit do të jetë një gjë e së kaluarës
Diabeti është shkaku i gati 80% të të gjitha goditjeve dhe amputimeve. 7 nga 10 persona vdesin për shkak të arterieve të bllokuara të zemrës ose trurit. Pothuajse në të gjitha rastet, arsyeja për këtë fund të tmerrshëm është e njëjta - sheqeri i lartë në gjak.
Sheqeri mund dhe duhet të rrëzohet, përndryshe asgjë. Por kjo nuk kuron vetë sëmundjen, por ndihmon vetëm për të luftuar hetimin, dhe jo shkakun e sëmundjes.
I vetmi ilaç që rekomandohet zyrtarisht për diabetin dhe përdoret nga endokrinologët në punën e tyre është Ji Dao Diabetes Adezive.
Efektiviteti i ilaçit, i llogaritur sipas metodës standarde (numri i pacientëve që shëruan numrin e përgjithshëm të pacientëve në grupin e 100 personave që iu nënshtruan trajtimit) ishte:
Prodhuesit e Ji Dao nuk janë një organizatë tregtare dhe financohen nga shteti. Prandaj, tani çdo banor ka mundësinë që ta marrë ilaçin me 50% zbritje.
Përveç rritjes së presionit dhe shkatërrimit vaskular për shkak të hiperglicemisë, sheqeri ndikon edhe në proceset metabolike, duke shkaktuar një numër çrregullimesh biokimike. Proteinat glikozilizohen (reagojnë me glukozë, me sheqer), përfshirë brenda membranave renale, aktivitetin e enzimave që rrisin përshkueshmërinë e mureve të enëve të gjakut, formimin e radikalëve të lirë. Këto procese përshpejtojnë zhvillimin e nefropatisë diabetike.
Përveç shkakut kryesor të nefropatisë - sasi të tepërt të glukozës në gjak, shkencëtarët identifikojnë faktorë të tjerë që ndikojnë në gjasat dhe shpejtësinë e sëmundjes:
- predispozicion gjenetik. Besohet se nefropatia diabetike shfaqet vetëm tek individë me prejardhje gjenetike. Disa pacientë nuk kanë ndryshime në veshkat madje edhe me mungesë të zgjatur të kompensimit për diabet mellitus, dmth.
- tension i lartë
- infeksione të traktit urinar
- trashje
- gjinia mashkullore
- pirja e duhanit.
Simptomat e shfaqjes së DN
Nefropatia diabetike zhvillohet shumë ngadalë, për një kohë të gjatë kjo sëmundje nuk ndikon në jetën e një pacienti me diabet. Simptomat mungojnë plotësisht. Ndryshimet në glomerulat e veshkave fillojnë vetëm pas disa viteve të jetës me diabet. Manifestimet e para të nefropatisë shoqërohen me dehje të butë: letargji, shije të keqe në gojë, oreks të dobët. Vëllimi ditor i urinës rritet, urinimi bëhet më i shpeshtë, veçanërisht gjatë natës. Graviteti specifik i urinës është zvogëluar, një test gjaku tregon hemoglobinë të ulët, kreatininë të rritur dhe ure.
Simptomat e nefropatisë diabetike rriten me fazën e sëmundjes.Manifestimet klinike të qarta dhe të theksuara ndodhin vetëm pas 15-20 vjetësh, kur ndryshimet e pakthyeshme në veshkat arrijnë një nivel kritik. Ato shprehen në presion të lartë, edemë të gjerë, dehje të rëndë të trupit.
Klasifikimi i nefropatisë diabetike
Nefropatia diabetike i referohet sëmundjeve të sistemit gjenitourinar, kodi sipas ICD-10 N08.3. Karakterizohet nga dështimi i veshkave, në të cilën shkalla e filtrimit në glomerulët e veshkave (GFR) zvogëlohet.
GFR është baza për ndarjen e nefropatisë diabetike sipas fazave të zhvillimit:
- Me hipertrofinë fillestare, glomerulat bëhen më të mëdha, rritet vëllimi i gjakut të filtruar. Ndonjëherë mund të vërehet një rritje në madhësinë e veshkave. Nuk ka manifestime të jashtme në këtë fazë. Testet nuk tregojnë një sasi të rritur të proteinave në urinë. GFR>
- Shfaqja e ndryshimeve në strukturat e glomerulave vërehet disa vjet pas debutimit të diabetit mellitus. Në këtë kohë, membrana glomerulare trashet, dhe distanca midis kapilarëve rritet. Pas stërvitjes dhe një rritje të konsiderueshme të sheqerit, proteina në urinë mund të zbulohet. GFR bie nën 90.
- Fillimi i nefropatisë diabetike karakterizohet nga dëmtim të rëndë të enëve të veshkave, dhe si rezultat, një sasi e vazhdueshme e rritur e proteinave në urinë. Tek pacientët, presioni fillon të rritet, në fillim vetëm pas punës fizike ose ushtrimeve. GFR bie në mënyrë dramatike, ndonjëherë në 30 ml / min, gjë që tregon fillimin e dështimit kronik të veshkave. Para fillimit të kësaj faze, të paktën 5 vjet. Gjatë gjithë kësaj kohe, ndryshimet në veshkat mund të kthehen me trajtimin e duhur dhe respektimin e rreptë të dietës.
- MD i shprehur klinikisht diagnostikohet kur ndryshimet në veshkat bëhen të pakthyeshme, zbulohet proteina në urinë> 300 mg në ditë, GFR 90
300 10-15 5 Diagnoza e nefropatisë
Gjëja kryesore në diagnostikimin e nefropatisë diabetike është zbulimi i sëmundjes në ato faza kur mosfunksionimi i veshkave është akoma i kthyeshëm. Prandaj, diabetikët që janë regjistruar te endokrinologu u caktohen teste një herë në vit për të zbuluar mikroalbuminuria. Me ndihmën e këtij studimi, është e mundur të zbulohen proteina në urinë, kur ende nuk është përcaktuar në analizën e përgjithshme. Analiza është planifikuar çdo vit 5 vjet pas fillimit të diabetit tip 1 dhe çdo 6 muaj pas diagnostikimit të diabetit tip 2.
Nëse niveli i proteinës është më i lartë se normalja (30 mg / ditë), kryhet një test Reberg. Me ndihmën e tij, vlerësohet nëse glomeruli i veshkave funksionon normalisht. Për provën, mblidhet i gjithë vëllimi i urinës që prodhoi veshkat brenda një ore (si opsion, vëllimi ditor), dhe gjaku merret gjithashtu nga një venë. Bazuar në të dhënat për sasinë e urinës, nivelin e kreatininës në gjak dhe urinë, niveli i GFR llogaritet duke përdorur një formulë të veçantë.

Për të dalluar nefropatinë diabetike nga pyelonefriti kronik, përdoren testet e përgjithshme të urinës dhe gjakut. Me një sëmundje infektive të veshkave, zbulohet një numër i rritur i qelizave të bardha të gjakut dhe baktereve në urinë. Tuberkulozi renal karakterizohet nga prania e leukocyturia dhe mungesa e baktereve. Glomerulonefriti dallon në bazë të një ekzaminimi me rreze X - urografi.
Kalimi në fazat e ardhshme të nefropatisë diabetike përcaktohet në bazë të një rritje të albuminës, shfaqjes së proteinave në OAM. Zhvillimi i mëtutjeshëm i sëmundjes ndikon në nivelin e presionit, ndryshon ndjeshëm pikat e gjakut.
Nëse ndryshimet në veshkat ndodhin shumë më shpejt sesa numrat mesatarë, proteina rritet fuqimisht, gjaku shfaqet në urinë, kryhet një biopsi e veshkave - një mostër e indit të veshkave merret me një gjilpërë të hollë, gjë që bën të mundur sqarimin e natyrës së ndryshimeve në të.
Si trajtohet sëmundja?
Për të diagnostikuar sëmundjen, vizitat tek mjekët e një specialiteti nuk kërkohen; nefropatia diabetike zbulohet në ekzaminimin mjekësor vjetor nga një terapist ose endokrinolog. Ata përshkruajnë trajtim.Qëllimi në këtë fazë është ulja e sheqerit, kolesterolit, triglicerideve në gjak në normalitet, uljen e presionit të gjakut.
Nivelet e synuara të sheqerit:
- 4-7 mmol / l - në stomak bosh
- 6-8 mmol / l - në kohën e gjumit,
- deri në 10 mmol / l - një orë pas një vakt.
Duke filluar nga faza 3, kërkohen konsulta me një nefrolog. Me zhvillimin e mëtutjeshëm të nefropatisë, një pacient me diabet regjistrohet te nefrologu dhe vazhdimisht e viziton atë.
Marrja e ilaçeve
Sapo një test i nefropatisë diabetike fillon të zbulojë proteina në urinë, përshkruani barna nga grupi i frenuesve ACE. Ata kanë aftësinë të stimulojnë vazodilimin dhe të frenojnë enzimën, e cila ndikon në ngushtimin e tyre. Kështu, arrihet një ulje në presionin e gjakut dhe mbrojtjen e veshkave. Frenuesit e ACE gjithashtu zvogëlojnë lëshimin e albumines në urinë, zvogëlojnë rrezikun e sëmundjeve të zemrës dhe enëve të mëdha. Droga të tilla si enalapril, captopril, lisinopril mund të ndalojnë zhvillimin e dëmtimit të veshkave edhe në ata pacientë me diabet që nuk kanë presion të lartë të gjakut. Në këtë rast, dozat e tyre rregullohen në mënyrë që të mos ketë ulje të tepruar të presionit.
Grupi i dytë i barnave për trajtimin e nefropatisë diabetike janë bllokuesit e receptorëve AT1. Ata janë në gjendje të zvogëlojnë tonin vaskular dhe presionin në to. Shtë e mjaftueshme për të marrë këto ilaçe një herë në ditë, ato lehtësisht tolerohen dhe kanë një minimum kundërindikimesh. Në Rusi, regjistrohen losartan, eprosartan, valsartan, candesartan. Për një mbrojtje më të mirë të veshkave, trajtimi kompleks zakonisht përshkruhet me barna nga të dy grupet.
Quiteshtë mjaft e vështirë për pacientët hipertensivë me nefropati diabetike për të ulur presionin, kështu që ato janë gjithashtu të përshkruara ilaçe të tjera. Do kombinim përzgjidhet individualisht në mënyrë që në total ata të zvogëlojnë presionin në 130/80 ose edhe më të ulët, me tregues të tillë rreziku i dëmtimit të veshkave është minimal - Rreth hipertensionit dhe diabetit.
Droga për uljen e presionit të gjakut në diabet
| Grupi | përgatitjet | efekt |
| diuretics | Oxodoline, Hydrochlorothiazide, Hypothiazide, Spirix, Veroshpiron. | Rritni sasinë e urinës, zvogëloni mbajtjen e ujit, lehtësoni ënjtjen. |
| Beta bllokues | Tenonorm, Athexal, Logimax, Tenorik. | Ulni pulsin dhe sasinë e gjakut që kalon në zemër. |
| Antagonistët e kalciumit | Verapamil, Vertisin, Caveril, Tenox. | Ulja e përqendrimit të kalciumit, i cili çon në vazodilim. |
Në fazën 3, agjentët hipoglikemikë mund të zëvendësohen nga ata që nuk do të grumbullohen në veshkat. Në fazën 4, diabeti tip 1 zakonisht kërkon rregullim të insulinës. Për shkak të funksionimit të dobët të veshkave, ajo ekskretohet më gjatë nga gjaku, kështu që tani kërkohet më pak. Në fazën e fundit, trajtimi i nefropatisë diabetike konsiston në detoksifikimin e trupit, rritjen e nivelit të hemoglobinës, zëvendësimin e funksioneve të veshkave jo-funksionuese nga hemodializa. Pas stabilizimit të gjendjes, konsiderohet çështja e mundësisë së transplantimit nga një organ donator.
Ekzistojnë veçori në përdorimin e antibiotikëve. Për trajtimin e infeksioneve bakteriale në veshkat me nefropati diabetike, përdoren agjentë shumë aktivë, trajtimi është më i gjatë, me kontroll të detyrueshëm të niveleve të kreatininës.
Përshkrimi i shkurtër
diabetiknefropatia (Sëmundja diabetike e veshkave) - një sindrom klinik i karakterizuar nga albuminuria e vazhdueshme (AU) më shumë se 30 mg / ditë, e zbuluar të paktën 2 herë brenda 3-6 muajsh me një rënie progresive të GFR dhe një rritje të presionit të gjakut (BP).
NB! Në prani të DN, një diagnozë e Sëmundjes Kronike të Veshkave bëhet domosdoshmërisht me një përcaktim të fazës së saj, duke treguar gjendjen funksionale të veshkave (shih CP "CKD tek të rriturit").
Raporti i kodeve ICD-10 dhe ICD-9:
| ICD-10 | ICD-9 | ||
| E.10.2 Diabeti mellitus i tipit 1 me dëmtim të veshkave | 39.27 - arteriovenostomi për dializën renale, 39.42 - rishikimi i shunt arterovenoz, i kërkuar për dializën renale, 39.43 - heqja e shuntit arteriovenoz të domosdoshëm për dializën renale, 54.98 - dializë peritoneale, 39.95 - hemodializë | ||
| E.11.2 Diabeti mellitus i tipit 2 me dëmtim të veshkave | 39.27 - arteriovenostomi për dializën renale, 39.42 - rishikimi i shunt arterovenoz, i kërkuar për dializën renale, 39.43 - heqja e shuntit arteriovenoz të domosdoshëm për dializën renale, 54.98 - dializë peritoneale, 39.95 - hemodializë. | ||
| E.12.2 Diabeti mellitus i shoqëruar me kequshqyerjen dhe dëmtimin e veshkave | 39.27 - arteriovenostomi për dializën renale, 39.42 - rishikimi i shunt arterovenoz, i kërkuar për dializën renale, 39.43 - heqja e shuntit arteriovenoz të domosdoshëm për dializën renale, 54.98 - dializë peritoneale, 39.95 - hemodializë. | ||
| E.13.2 Forma të tjera të specifikuara të diabetit mellitus me dëmtim të veshkave | 39.27 - arteriovenostomi për dializën renale, 39.42 - rishikimi i shunt arterovenoz, i kërkuar për dializën renale, 39.43 - heqja e shuntit arteriovenoz të domosdoshëm për dializën renale, 54.98 - dializë peritoneale, 39.95 - hemodializë. | ||
| E.14.2 Diabeti i paspecifikuar me dëmtim të veshkave | 39.27 - arteriovenostomi për dializën renale, 39.42 - rishikimi i shunt arterovenoz, i kërkuar për dializën renale, 39.43 - heqja e shuntit arteriovenoz të domosdoshëm për dializën renale, 54.98 - dializë peritoneale, 39.95 - hemodializë. |
Data e zhvillimit / rishikimit të protokollit: Viti 2016
Përdoruesit e protokollit: mjekë të përgjithshëm, terapistë, nefrologë, endokrinologë, urologë, mjekë obstetër-gjinekologë, reanimatorë.
Kategoria e Pacientëve: të rriturit.
Shkalla e provave
| A | Met-analizë me cilësi të lartë, rishikim sistematik i RCT-ve ose RCT-ve në shkallë të gjerë me një probabilitet shumë të ulët (++) të gabimit sistematik, rezultatet e të cilave mund të përhapen në popullatën përkatëse. |
| Studime të cohortit sistematik me cilësi të lartë (++) ose të kontrollit të rasteve ose studime të grupit me cilësi të lartë (++) ose rasteve të kontrollit të rasteve me një rrezik shumë të ulët të gabimit sistematik ose RCT me një rrezik të ulët (+) të gabimit sistematik, rezultatet e të cilave mund të shpërndahen tek popullata përkatëse . | |
| C | Një studim i grupit ose i kontrollit të çështjeve ose një studim i kontrolluar pa rastësi me një rrezik të ulët të paragjykimit (+) Rezultatet e të cilave mund të shpërndahen tek popullata përkatëse ose RCT me një rrezik shumë të ulët ose të ulët të gabimit sistematik (++ ose +), rezultatet e të cilave nuk mund të shpërndahen drejtpërdrejt te popullata përkatëse. |
| D | Një përshkrim i një seri çështjesh ose një studimi të pakontrolluar ose një opinioni ekspert. |
Diagnoza (klinika ambulatore)
Diagnostifikimi ambulant
Kriteret diagnostikuese
ankesa:
Ulur oreksin
· Thirst,
Kruarje të lëkurës
Shije e pakëndshme në gojë,
· Përzier,
· Dobësi
· Lodhja,
· Të qenët i përgjumur,
Urinim i shpeshtë.
historia:
· Diagnostikimi klinik i vendosur i diabetit mellitus.
Kontrolli fizik:
Ellingnjtje (nga minimale periferike deri në bark dhe anasarkë).
Hulumtimi laboratorik:
urinalysis:
· Albuminuria (testi i albuminurisë duhet të bëhet me diabet tip 1 pas 5 vjetësh, me diabet tip 2 menjëherë pas diagnozës),
· Rritja e raportit të Albuminit / Kreatininës (A: C) në urinë,
· Proteinuria nga niveli minimal në nefrotik (më shumë se 3G / ditë),
· Glycosuria,
· Hypoalbuminemia,
· Hypoproteinemia,
Testi biokimik i gjakut:
· Hiperglicemia,
· Hyperlipidemia,
Nivele të rritura të ure dhe kreatininës,
Rritje të niveleve të acidit urik
· Rritje të niveleve të kaliumit, fosforit,
Nivele të rritura të hormonit paratiroide,
· Një rritje në GFR (hiperfiltrim) dhe një rënie në GFR,
· Rritje e hemoglobinës së glikoziluar,
Shkelje e profilit të glicemisë.
Hulumtim instrumental:
Ultratinguj i zgavrës së barkut - prania e lëngut të lirë (ascites) mund të zbulohet,
· Ultratinguj i veshkave - një rritje në madhësinë e veshkave, zgjerim dhe ngecje të urinës në CSF.
Algoritmi Diagnostikues:
Figura 1 Algoritmi diagnostikues për nefropatinë diabetike
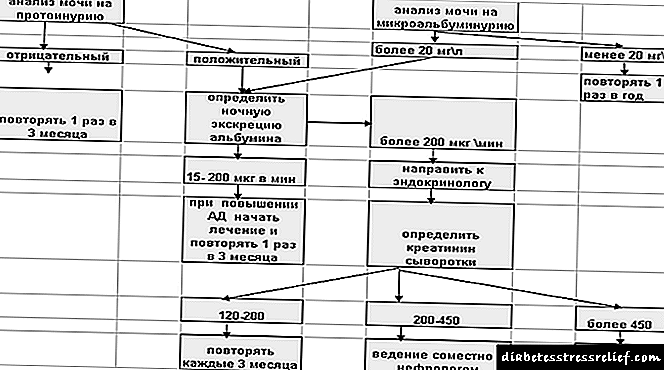
NB! Një test për albuminurinë duhet të bëhet me diabet tip 1 pas 5 vjetësh, me diabet tip 2 menjëherë pas diagnostikimit.
Diagnostifikimi (spitali)
DIAGNOSTIKA N LE Nivelin Stacionar
Kriteret diagnostikuese në nivelin e palëvizshëm:
Ankesat dhe anamneza:
· Një histori e një diagnoze të vendosur klinikisht të diabetit mellitus,
Ndryshimet në urinalizë në formën e proteinurit ose një rritje në shkallën e saj,
· Rritja e presionit të gjakut, rënia e presionit të gjakut,
Shfaqja e edemës,
· Ndryshimet në testet e gjakut në formën e kreatininës në rritje, ure.
Kontrolli fizik:
Vlerësimi i pranisë dhe ashpërsisë së edemës (nga minimale periferike deri te kaviteti dhe anasarka), matja ditore e peshës, vëllimi i lëngut të marrë (brenda dhe parenteral) dhe urina e ekskretuar. Identifikimi i fokave të infeksionit. Matja e presionit të gjakut ulur / në këmbë ose shtrirë / në këmbë.
Hulumtimi laboratorik:
OAM - albuminuria, proteinuria. Leukocituria, cilindruria, eritrocituria, (albuminuria / proteinuria e lartë ditore),
· Një numërim gjithëpërfshirës i gjakut - leukocitoza, rritje e ESR, anemi,
· Analiza biokimike e gjakut: një ulje në albumin dhe proteina totale, hiperglicemia (ose hipoglikemia), një rritje e kolesterolit dhe fraksioneve të tij, një rritje e ure, kreatininës, acidit urik, një rritje në kalium, një ulje e kalciumit, një rritje e fosforit,
Nivele të rritura të hormonit paratiroide,
· Ulje në GFR,
Profili glycemic etiketues,
· Në prani të NS rezistente, një periudhë diabeti më pak se 5 vjet dhe GFR> 60 ml / min - biopsi e veshkave me birë perkutane, e ndjekur nga ekzaminimi morfologjik (dritë, imunofluoreshencë dhe mikroskopi elektronike) me një diagnozë morfologjike
Hulumtim instrumental:
Ultratinguj i veshkave - veshkat nga madhësi normale deri në zmadhim me zgjerim dhe ngecje të urinës në CSF.
Ultratinguj i zgavrës së barkut - prania e lëngut të lirë (ascites) mund të zbulohet,
Algoritmi Diagnostikues:
· Nëse ka një histori të albuminuria pozitive më shumë se 2 herë brenda 3-6 muajve, vendoset një diagnozë e DN,
· Në prani të NS rezistente, një periudhë diabeti më pak se 5 vjet dhe GFR> 60 ml / min - biopsi e birjes perkutane e veshkave e ndjekur nga ekzaminimi morfologjik (dritë, imunofluoreshencë dhe mikroskopi elektronike) me një diagnozë morfologjike.
Lista e masave kryesore diagnostikuese:
· OAM,
· Një numërim gjithëpërfshirës i gjakut,
· Testi biokimik i gjakut,
Ultratinguj i veshkave.
Lista e masave shtesë diagnostike:
Ultratinguj i zgavrave të barkut, pleural,
· Ekokardiografia,
· Ultratinguj i enëve të veshkave
· Biopsia e veshkave dhe ekzaminimi morfologjik në prani të NS rezistente, një periudhë diabeti më pak se 5 vjet dhe GFR> 60ml / min
Diagnostifikimi diferencial
| shenjë | nefrotik sindromë | kronik nefritik sindromë | hypertensive/ nefropatia diabetike |
| Fillimi i sëmundjes | Me shfaqjen e edemës në këmbë, fytyra mund të marrë një kurs të ngjashëm me valë | Nga mikrohematuria / proteinuria e zbuluar aksidentalisht, deri te episodet e makrohematuria, shfaqja e edemës dhe presioni i rritur i gjakut | Një histori e diabetit mellitus për më shumë se 5-10 vjet, hipertension i zgjatur arterial |
| Edemë dhe lëkurë | +++ | + | –/+/++/+++ Në prani të dështimit të zemrës dhe një këmbë diabetike, mund të ketë ndryshime trofike në lëkurë |
| Presioni i gjakut | N (50%), ndonjëherë hipotension | Me hematuri / proteineurinë të izoluar, mund të jetë –N, me sindromë nefritike më shpesh | hipertensioni i shkallëve të ndryshme |
| hematuria | Jo karakteristike. Shfaqet me sindromën e përzier nefro + nefritike | Konstante nga mikroematuria në episodet e makrohematuraturës | Mikrohematuria +/– |
| proteinuria | Më shumë se 3.5 g / ditë | Më pak se 3 g / ditë | Nga albuminuria te proteinuria nefrotike |
| hyperasotemia | Kalimtare në sfondin e aktivitetit të NS, rritet në varësi të periudhës së kufizimit të sëmundjes | Me hematuri të izoluar / proteinuria nuk është karakteristike. Me sindromën nefritike, rritet gradualisht me përparimin e sëmundjes | Varet nga kohëzgjatja e sëmundjes dhe koha e diagnostikimit |
| Ndryshimet nga organet dhe sistemet e tjera | Simptomat e mbipeshtimit | Vaskuliti sistemik | Dëmtimi i organit të synuar: retinopatia, LVH, këmbë diabetike |
Barnat (substancat aktive) të përdorura në trajtim
| Aliskiren (Aliskiren) |
| Amlodipina (Amlodipina) |
| Bisoprolol (Bisoprolol) |
| Valsartan (valsartan) |
| Verapamil (Verapamil) |
| Diltiazem (Diltiazem) |
| Indapamide (Indapamide) |
| Indapamide (Indapamide) |
| Analog i insulinës së veprimit njerëzor, ultra të shkurtër |
| Insulinë glarginë |
| Insulinë degludec (insulinë degludec) |
| Detemir i insulinës |
| Insulinë njerëzore me veprim të shkurtër |
| Kandesartani (kandesartani) |
| Carvedilol (Carvedilol) |
| Clonidine (Clonidine) |
| Lisinopril (Lisinopril) |
| Liraglutide (Liraglutide) |
| Losartan (losartan) |
| Losartan (losartan) |
| Metildopa (metildopa) |
| Metoprololi (Metoprololi) |
| Metformin (Metformin) |
| Moxonidine (Moxonidine) |
| Nadolol (Nadolol) |
| Nebivolol (Nebivolol) |
| Nifedipina (Nifedipina) |
| Perindopril (Perindopril) |
| Perindopril (Perindopril) |
| Pindolol (Pindolol) |
| Pioglitazone (Pioglitazone) |
| Propranolol (Propranolol) |
| Ramipril (ramipril) |
| Repaglinide (Repaglinide) |
| Sotalol (Sotalol) |
| Spironolactone (Spironolactone) |
| Talinolol (Talinolol) |
| Timolol (Timolol) |
| Fosinopril (Fosinopril) |
| Furosemide (Furosemide) |
| Eprosartan (Eprosartan) |
| Esmolol (Esmolol) |
Trajtimi (klinika ambulatore)
TRAJTIMI I DYT
Taktikat e trajtimit
| Emri i skenës | Taktikat e trajtimit |
| CKB C1-3 A2 | • Arritja e vlerave individuale të synuar të HbА1c, • Kufizim i moderuar i proteinave shtazore (jo më shumë se 1.0 g / kg peshë trupore në ditë), • Frenuesit e ACE ose ARB si ilaçe të zgjedhur (kundërindikuar në shtatëzani), • Terapi e kombinuar antihipertensive për të arritur presionin e gjakut të synuar ( |
| CKB C1-3 A3 | • Arritja e vlerave individuale të synuar të HbA1c, • Kufizoni proteina shtazore (jo më shumë se 0.8 g / kg peshë trupore) ne dite) • Frenuesit e ACE ose ARB si ilaçe të zgjedhur (kundërindikuar në shtatëzani), • Hipertension i kombinuar për të arritur presionin e gjakut të synuar ( |
| CKD C4 | • Arritja e vlerave individuale të synuar të HbA1c, • Kufizoni proteina shtazore (jo më shumë se 0.8 g / kg peshë trupore në ditë), • Frenuesit e ACE ose ARB si ilaçe të zgjedhura, ulje të dozës në GFR 2, • Hipertension i kombinuar për të arritur presionin e gjakut të synuar ( |
| CKD C5 | • Hemodializë, • dializë peritoneale, • Transplantimi i veshkave. |
NB! Trajtimi i DN duhet të bazohet në një vlerësim dhe korrigjim në kohë të faktorëve kryesorë të rrezikut për zhvillimin e DN - hiperglicemia dhe hipertensionit (UD - 1A).
NB! Në pacientët me DN duhet konsideroni nivelin e synuar të HbA1C 6.5-7.0% rregulluar për karakteristikat individuale të pacientit (UD - 2B)
NB! Qëllimi kryesor i terapisë për DN të zhvilluar është parandalimi i zhvillimit të ESRD dhe zvogëlimi i rreziqeve kardiovaskulare.
NB! Masat terapeutike duhet të ndikojnë në mekanizmat kryesorë patogjenetikë dhe faktorët e rrezikut që ndikojnë në zhvillimin dhe përparimin e DN, efektiviteti më i madh në ngadalësimin e përparimit të DN mund të arrihet me një qasje multifaktoriale (UD - 2C).
Trajtimi jo-ilaç
· Ndryshimet e stilit të jetës. Pacientët me NAM duhet të këshillohen për ndryshimet e stileve terapeutike që përfshijnë kufizimin e marrjes së tyre të klorurit të natriumit dhe proteinave me ushqim, ndalimin e pirjes së duhanit dhe korrigjimin e peshës së trupit.
· Ndryshimet e dietës: kufizime në marrjen e NaCl dhe proteinave. Mbajtja e veshkave dhe një rritje e grupit të natriumit të shkëmbyer janë karakteristikë e diabetit, i cili është shkaku i hipertensionit dhe një ulje në efektivitetin e një numri të barnave antihipertensivë (frenuesit ACE, ARBs, BCC).
· Futja ditore e NaCl duhet të reduktohet në 3-5 g / ditë.
· Kufizoni marrjen e proteinave në 0.8 g / kg / ditë mund të ngadalësojë disi përparimin e DN (Pedrini MT et al., 1996; Andersen S etal., 2000). Këshillohet që pjesërisht proteinat shtazore të zëvendësohen me ato perime. Kufizimi në dietën e kafshëve me një rritje të përmbajtjes së yndyrnave të ngopura është gjithashtu i rëndësishëm (Gross JL et al., 2002, Ros E et al., 2004). Futja e kalorive duhet të jetë rreth 30-35 kcal / kg / ditë.
· Ndërprerja e duhanit është një nga aspektet e domosdoshme të ndryshimit të stilit të jetës së një pacienti me diabet, pasi është treguar përfundimisht se ky zakon i keq shoqërohet edhe me rrezikun e zhvillimit të DN dhe përparimin e tij të përshpejtuar (Orth S.R., 2002).
· Humbje peshe e domosdoshme për BMI> 27 kg / m 2.
Trajtimi i drogës
Kontrolli i glicemisë.
Në çdo fazë të DN, dëshira për të ulur hemoglobinën e glikuar në një nivel të synuar individual (6.5-7.0%) është e nevojshme. Kur planifikoni kontrollin metabolik, niveli i GFR (UD-1A) duhet të merret parasysh.
Në pacientët me diabet tip 2: me GFR 30% të nivelit fillestar për 4 javë, dhe / ose një rritje të hiperkalemisë> 5.5 mmol / L.
NB! Barnat për uljen e sheqerit të pranueshme për përdorim në faza të ndryshme të CKD shihni CP CKD.
Korrigjimi i dislipidemisë:
· Në pacientët me DN, qëllimi i terapisë për uljen e lipideve është niveli i LDL Emri i grupit
enzimë konvertuese
Lisinopril 10 mg, 20 mg
Ramipril 2.5 mg, 5 mg 10 mg,
Fosinopril 10 mg, 20 mg,
Valsartan 80 mg, 160 mg,
Candesartan 8 mg, 16 mg
• Tiazide-si
• Rikthim
• Kursimi i kaliumit (antagonistët e al-
dosterona)
Indapamide 2.5 mg, 5 mg,
Furosemide 40 mg, Torasemide 5 mg, 10 mg
Spironolactone 25 mg, 50 mg
• Dihidropiridina,
• Jo-dihidropiridina,
Nifedipina 10 mg, 20 mg, 40 mg
Amlodipina 2.5 mg, 5 mg, 10 mg
Verapamil, Verapamil SR, Diltiazem
• Jo-selektive (β1, β2),
• Cardioselective (β1)
• e kombinuar (β1, β2 dhe α1)
metoprololatartrat 50 mg, 100 mg,
bisoprololi 2.5 mg, 5 mg, 10 mg,
nebivolol 5 mg
esmolol, talinolol, carvedilol.
Ilaçet antihipertensive: përdorni si pjesë e terapisë së kombinuar
| Grupi | përgatitjet |
| α-bllokues (AB) | Doxazosin, prazosin |
| Droga me veprim qendror • agonistë të receptorit α2 • Agonistët e receptorëve I2-imidazoline |
moxonidine
Konsultimi optometrist - për verifikimin e retinopatisë diabetike,
· Konsultimi i endokrinologut - për kontrollin e diabetit mellitus,
· Konsultim me një kardiolog - në prani të simptomave të dështimit të zemrës dhe shqetësimeve të ritmit,
· Konsultimi i një kirurgu vaskular - për të krijuar qasje vaskulare për hemodializë.
Masat parandaluese:
· Trajnimi i pacientit për dietën, kontrollin dhe arritjen e niveleve të synuara të presionit të gjakut dhe hemoglobinës së glikuar,
· Trajnim për parandalimin e komplikimeve infektive në dializën peritoneale.
Monitorimi i pacientëve
| GFR, ml / min | rekomandimet |
| Për të gjithë pacientët me diabet | · Përcaktimi i hershëm i kreatininës në serum, raporti i aluminit / kreatininës në diabetin tip 1 pas 5 vjetësh, në diabetin tip 2 kur diagnostikohet, përcaktimin e nivelit të kaliumit. |
| 45-60 | · Referojuni një nefrolog nëse ekziston dyshimi për dëmtim të veshkave joiabetike (diabeti tip 1 zgjat më pak se 10 vjet, proteinarenia e rëndë, gjetjet anormale me ultratinguj të veshkave, hipertensioni rezistent, një ulje e shpejtë e GFR ose sedimentit urinar aktiv), · Kontabiliteti i dozës së ilaçeve · Monitorimi i GFR çdo 6 muaj, · Monitorimi i elektroliteve, bikarbonatit, hemoglobinës, kalciumit, fosforit, PTH së paku 1 herë në vit, · Monitorimi i nivelit të 25-hidroksikolekalciferol dhe eliminimi i mungesës së vitaminës D, · Studimi i dendësisë minerale të eshtrave, · Konsultime me një dietolog. |
| 30-40 | · Monitorimi i GFR çdo 3 muaj, · Monitorimin e elektroliteve, bikarbonatit, hemoglobinës, kalciumit, fosforit, PTH, peshës së pacientit çdo 3-6 muaj, · Konsiderimi i ulur i funksionit renal gjatë dozimit të ilaçeve. |
| Referojuni një nefrolog. |
Treguesit e efektivitetit të trajtimit:
· Normalizimi i ekuilibrit të elektroliteve, kontrolli 1 herë në javë,
· Ulja dhe / ose konvergjenca e plotë e edemës, kontrolli - peshimi ditor,
Një tendencë për të ulur dhe / ose normalizim të ferrit, kontroll 2 herë në ditë,
· Korrigjimi i acidozës, kontrolli 1 herë në javë,
· Një tendencë për të rritur dhe / ose normalizimin e niveleve të hemoglobinës me anemi, kontroll 2 herë në muaj,
· Një tendencë për të ulur dhe / ose normalizuar nivelin e fosforit, ptg, kontrollit të paktën 1 herë në 3 muaj,
· Përmirësimi i mirëqenies së përgjithshme, rritja e oreksit, IMT,
· Ngadalësimi i përparimit të dështimit të veshkave, kontrolli - dinamika vjetore e GFR.
Trajtimi (ambulanca)
DIAGNOSTIKA DHE TRAJTIMI N THE FUQN E EMERGJENCS S EM EMERGJENCIS
Masat diagnostikuese: nr.
Trajtimi i drogës:
Trajtimi i drogës i siguruar në fazën e ambulancës emergjente (shiko CP për nosologjitë përkatëse):
· Trajtimi i dështimit akut të zemrës (edemë pulmonare),
· Lehtësimi i krizës hipertensionale,
· Korrigjimi i HH për CKD.
Trajtimi (spitali)
TRAJTIMI STACIONAL
Terapia e komplikimeve të mosfunksionimit progresiv të veshkave përfshin diagnozën dhe korrigjimin e anemisë, acidozës metabolike, çrregullimet e metabolizmit fosfat-kalcium, diselektroliteminë, shiko PK "CKD tek të rriturit".
Taktikat e trajtimit: shiko nivelin e ambulantit.
Trajtimi jo-ilaç: shiko nivelin e ambulantit.
Trajtimi i drogës: shiko nivelin e ambulantit.
ndërhyrje kirurgjikale
Lloji i operacionit:
Transplantimi i veshkave të donatorëve,
Kirurgjia Bariatrike
· Formimi i fistulës arteriovenoze dhe implantimi i kateterit (për dializën peritoneale),
· Instalimi i një kateteri të përkohshëm të dializës (për indikacione emergjente),
· Formimi i AVF (për hemodializën e programit),
· Instalimi i protezës vaskulare sintetike,
· Instalimi i një kateteri të përhershëm (indikacione),
· Instalimi i një kateteri peritoneal (për dializë peritoneale),
Angioplastikë / stentim i tullumbaceve të enëve të veshkave (me stenozë).
Llojet e tjera të trajtimit:
Terapia e zëvendësimit të veshkave (hemodializë, hemodiafiltrim, dializë peritoneale, shiko CP CKD),
· Vaksinimi kundër hepatitit "B",
· Trajnim psikologjik,
· Edukimi i pacientëve.
Indikacionet për transferim në departamentin e kujdesit intensiv dhe ringjalljes:
Ashpërsia e gjendjes (oliguria, azotemia, edemë),
Patologji e komplikuar ekstrarenale (krizë hipertensionale, aksident akut cerebrovaskular akut, dështim akut i zemrës dhe / ose mëlçisë, sepsë, etj.).
Treguesit e shkallës kuruese
· Normalizimi i ekuilibrit të elektroliteve, kontrolli 1 herë në javë,
· Ulja dhe / ose konvergjenca e plotë e edemës, kontrolli - peshimi ditor,
· Një tendencë për të ulur dhe / ose normalizim të presionit të gjakut, kontroll 2 herë në ditë,
· Korrigjimi i acidozës, kontrolli 1 herë në javë,
· Një tendencë për të rritur dhe / ose normalizimin e niveleve të hemoglobinës me anemi, kontroll 2 herë në muaj,
· Një tendencë për të ulur dhe / ose normalizuar nivelin e fosforit, PTH, kontrollit të paktën 1 herë në 3 muaj,
Përmirësimi i mirëqenies së përgjithshme, rritja e oreksit, BMI,
· Ngadalësimi i përparimit të dështimit të veshkave, kontrolli - dinamika vjetore e GFR.
Informacion
| AVF | – | fistula arteriovenoze, |
| AG | – | hipertension arterial |
| HELL | – | tensioni i gjakut |
| BPC | – | bllokuesit e kanaleve të kalciumit, |
| ARB | – | bllokuesit e receptorëve të angiotenzinës, |
| DSB | – | sëmundje diabetike në veshka, |
| NAM | – | nefropatia diabetike, |
| PTA | – | terapi zëvendësuese renale, |
| Frenuesit e ACE | – | frenuesit e enzimës konvertuese të angiotenzinës, |
| ICD | – | Klasifikimi Ndërkombëtar i Sëmundjeve, |
| NA | – | sindromi nefrotike |
| GFR | – | shkalla e filtrimit glomerular, |
| Skanimi i ultrazërit | – | ekzaminimi me ultratinguj |
| CKD | – | sëmundje kronike të veshkave. |
Lista e zhvilluesve të protokollit:
1) Sultanova Bagdat Gazizovna - Doktor i Shkencave Mjekësore, Profesor, Shef i Departamentit të Nefrologjisë, Kardiologjisë, KazMUNO.
2) Tuganbekova Saltanat Kenesovna - MD, nefrolog kryesor i pavarur i Ministrisë së Shëndetësisë së Republikës së Kazakistanit.
3) Kabulbaev Kairat Abdullaevich - doktor i shkencave mjekësore, profesor i modulit "Nefrologjia" KazNMU me emrin SD Asfendiyarov.
4) Taubaldieva Zhannat Satybaevna - kandidate e shkencave mjekësore, drejtuese e departamentit të endokrinologjisë, SH.A. "Qendra Kombëtare e Mjekësisë Shkencore".
5) Dyusenbaeva Nazigul Kuandykovna - kandidat i shkencave mjekësore, profesor i asociuar i Departamentit të Farmakologjisë së Përgjithshme dhe Klinike të SHA "MIA".
Konflikti i interesit: jo
Lista e recensentëve:
1) Nurbekova Akmaral Asylovna - Doktor i Shkencave Mjekësore, Profesor i Departamentit të Endokrinologjisë, KazNMU me emrin SD Asfendiyarov,
2) Duren Kazhebaevich Turebekov - Doktor i Shkencave Mjekësore, Shef i Departamentit të Nefrologjisë së Spitalit të Qytetit Astana Nr.1.
Kushtet e rishikimit të protokollit: rishikimi i protokollit 3 vjet pas botimit të tij dhe nga data e hyrjes në fuqi të tij ose në prani të metodave të reja me një nivel provash.
Artikuj të ekspertëve mjekësorë
Diagnoza dhe përcaktimi i fazës së nefropatisë diabetike bazohet në anamnezën (kohëzgjatjen dhe llojin e diabetit mellitus), rezultatet laboratorike (zbulimi i mikroalbuminuria, proteinuria, azotemia dhe uremia).
Metoda më e hershme diagnostikuese për diagnostikimin e nefropatisë diabetike është zbulimi i mikroalbuminuria. Kriter për mikroalbuminuria është ekskretimi shumë i selektuar i albumines urinare në një sasi prej 30 deri 300 mg / ditë ose 20 deri 200 μg / min në një pjesë të natës. Mikroalbuminuria gjithashtu diagnostikohet nga raporti i albuminës / kreatininës në urinën e mëngjesit, gjë që përjashton gabimet në mbledhjen e përditshme të urinës.
Treguesit e dëmtimit të veshkave "preklinike" në nefropatinë diabetike janë mikroalbuminuria, zvogëlimi i rezervës funksionale të veshkave ose një rritje në fraksionin e filtrimit më shumë se 22%, tejkalim i vlerave të GFR më shumë se 140-160 ml / min.
Mikroalbuminuria konsiderohet kriteri paraprak më i besueshëm për dëmtimin e glomerulës renale. Ky term i referohet sekretimit të albuminës me urinë në sasi të ulëta (nga 30 deri në 300 mg / ditë), i cili nuk përcaktohet me një test tradicional të urinës.
Stadi i mykoralbuminuria është faza e fundit e kthyeshme e nefropatisë diabetike me trajtim në kohë. Përndryshe, në 80% të pacientëve me diabet tip 1 dhe 40% të pacientëve me diabet tip 2 me mikroalbuminuria, zhvillohet një fazë e theksuar e nefropatisë diabetike.
Mikroalbuminuria është një thelbësore jo vetëm e fazës së përparuar të nefropatisë diabetike, por edhe sëmundjeve kardiovaskulare. Prandaj, prania e mikroalbuminuria në pacientët shërben si një indikacion për ekzaminim me qëllim të identifikimit të patologjisë kardiovaskulare, si dhe për terapi aktive që synon faktorët e rrezikut për sëmundjet kardiovaskulare.
Për përcaktimin cilësor të mikroalbuminuria, përdoren shirita të provës, ndjeshmëria e të cilave arrin 95%, specifikiteti është 93%. Një test pozitiv duhet të konfirmohet me një metodë më të saktë imunokimike. Duke pasur parasysh luhatjet e përditshme në ekskretimin e albuminës, për të konfirmuar mikroalbuminurinë e vërtetë, duhet të keni të paktën dy rezultate pozitive dhe mëkat për 3-6 muaj.
, , , , , , , , , , , , , , ,
Klasifikimi i Albuminuria
Ekskretimi i albumines urinare
Përqendrimi i albumines urinare
Raporti i urinës së albumines / kreatinës
në pjesën e mëngjesit
3.5-25 mg / mmol 2
1 - tek burrat. 2 - tek gratë.
Sipas rekomandimeve të Shoqatës Amerikane të Diabeteve (1997) dhe të Grupit Evropian për Studimin e Diabetit (1999), studimi i mikroalbuminuria përfshihet në listën e metodave të detyrueshme për ekzaminimin e pacientëve me diabet tip 1 dhe tip 2.
Përcaktimi i rezervës renale funksionale është një nga metodat indirekte për diagnostikimin e hipertensionit intrakranial, i cili konsiderohet si mekanizmi kryesor për zhvillimin e nefropatisë diabetike. Rezerva funksionale e veshkave kuptohet si aftësia e veshkave për të reaguar duke rritur GFR në stimul (ngarkesa e proteinave orale, administrimi i dozave të ulëta të dopaminës, administrimi i një grupi specifik të aminoacideve). Teprica e GFR pas futjes së stimulit me 10% në krahasim me nivelin bazal tregon një rezervë funksionale të ruajtur të veshkave dhe mungesë të hipertensionit në glomeruli renal.
Një informacion i ngjashëm sigurohet nga treguesi i fraksionit të filtrimit - përqindja e GFR në rrjedhën e plazmës renale. Normalisht, madhësia e fraksionit të filtrimit është rreth 20%, vlera e saj mbi 22% tregon një rritje të GFR për shkak të presionit të rritur brenda glomerulus renal.
Vlerat absolute të GFR, duke tejkaluar vlerat e 140-160 ml / min, shërbejnë gjithashtu si një shenjë indirekte e zhvillimit të hipertensionit intrakranial.
Në fazën I dhe II të zhvillimit të nefropatisë diabetike, përfshirja e veshkave në procesin patologjik tregohet indirekt nga treguesit që pasqyrojnë gjendjen e hipertensionit në glomerulus renal - vlera të larta GFR që tejkalojnë 140-160 ml / min, mungesë ose rënie e theksuar e rezervës renale funksionale dhe / ose vlerave të larta të filtrimit fraksionet. Zbulimi i mikroalbuminuria bën të mundur diagnostikimin e nefropatisë diabetike në fazën e III të zhvillimit.
, , , , , , ,
Fazat e zhvillimit të procesit patologjik
Klasifikimi i nefropatisë në diabet bazohet në përparimin vijues dhe përkeqësimin e funksionit të veshkave, manifestimet klinike dhe ndryshimet në parametrat laboratorikë.
Faza e nefropatisë diabetike:
Në fazën e parë, vërehet një rritje e fluksit të gjakut, filtrimit të urinës në nefronet renale në sfondin e një rritje në madhësinë glomerulare. Në këtë rast, sekretimi i proteinave me peshë molekulare të ulët (kryesisht albumin) me urinë është brenda normës ditore (jo më shumë se 30 mg).
Në fazën e dytë, shtohet një trashje e membranës së bodrumit, përhapja e indit lidhës në hapësirat midis enëve të kalibrave të ndryshëm. Ekskretimi i albuminës në urinë mund të tejkalojë normën me nivele të larta të glukozës në gjak, dekompensimin e diabetit mellitus dhe aktivitetin fizik.
Në fazën e tretë, vërehet një rritje e vazhdueshme e lëshimit ditor të albuminës (deri në 300 mg).
Në fazën e katërt, së pari shfaqen simptomat klinike të sëmundjes. Shkalla e filtrimit të urinës në glomeruli fillon të ulet, përcaktohet proteinuria, domethënë lëshimi i proteinave më shumë se 500 mg gjatë ditës.
Faza e pestë është përfundimtare, shkalla e filtrimit glomerular zvogëlohet ndjeshëm (më pak se 10 ml në 1 minutë), skleroza difuze ose nodulare është e përhapur.
Dështimi i veshkave shpesh bëhet shkak i drejtpërdrejtë i vdekjes tek pacientët me diabet
Diagnoza e fazës klinike të nefropatisë diabetike
Faza klinike e nefropatisë diabetike fillon me fazën IV sipas Mogensen. Zhvillohet, si rregull, në 10-15 vjet nga fillimi i diabetit mellitus dhe manifestohet:
- proteinuria (në 1/3 e rasteve me zhvillimin e sindromës nefrotike),
- hipertension arterial
- zhvillimi i retinopatisë,
- një rënie në GFR në rrjedhën natyrale të sëmundjes mesatarisht me një normë prej 1 ml / muaj.
Sindroma nefrotike, e cila ndërlikon rrjedhën e nefropatisë diabetike në 10-15% të rasteve, konsiderohet si një shenjë klinike negative prognostike e nefropatisë diabetike.Zakonisht zhvillohet gradualisht; në disa pacientë shfaqet rezistencë e edemës ndaj ilaçeve diuretike. Sindroma nefrotike në sfondin e nefropatisë diabetike karakterizohet nga një rënie e theksuar e GFR, këmbëngulje e sindromës edemë dhe proteinurisë së lartë, pavarësisht zhvillimit të dështimit kronik të veshkave.
Faza e pestë e nefropatisë diabetike korrespondon me fazën e dështimit kronik të veshkave.
, , , , , ,
Karakteristikat e manifestimeve klinike
Tri fazat e para të zhvillimit të nefropatisë karakterizohen vetëm nga ndryshimet në strukturat renale dhe nuk kanë simptoma të dukshme, domethënë ato janë faza preklinike. Në dy fazat e para, nuk vërehen ankesa. Në fazën e tretë, gjatë ekzaminimit të pacientit, zbulohet herë pas here një rritje e presionit të gjakut.
Faza e katërt është një simptomatologji e detajuar.
Më shpesh identifikohen:
Me këtë lloj të hipertensionit arterial, pacientët rrallë mund të pësojnë një rritje të presionit. Si rregull, në sfondin e numrave të lartë (deri në 180-200 / 110-120 mm Hg), dhimbje koke, marramendje, dobësi të përgjithshme nuk shfaqen.
Mënyra e vetme e besueshme për të përcaktuar praninë e hipertensionit arterial, nivelin e luhatjeve të presionit gjatë ditës është matja ose monitorimi periodik i tij.
Në fazën e fundit, uremike, ndryshimet zhvillohen jo vetëm në pamjen klinike të dëmtimit të veshkave, por edhe gjatë diabetit mellitus. Dështimi i veshkave manifestohet me dobësi të rëndë, oreks të dëmtuar, sindromën e dehjes, lëkura kruarëse është e mundur. Jo vetëm veshkat preken, por edhe organet e frymëmarrjes dhe tretjen.
Rritje karakteristike e vazhdueshme e presionit të gjakut, edemë e theksuar, konstante. Nevoja për insulinë zvogëlohet, niveli i sheqerit në gjak dhe urinës bien. Këto simptoma nuk tregojnë një përmirësim të gjendjes së pacientit, por flasin për shkelje të pakthyeshme të indit renal, një prognozë të mprehtë negative.
Nëse një pacient me diabet fillon të rritet presioni arterial, është e nevojshme të kontrolloni funksionimin e veshkave
Diagnoza e nefropatisë diabetike
Miratohen formulimet e mëposhtme për diagnostikimin e nefropatisë diabetike:
- nefropatia diabetike, mikroalbuminuria fazore,
- nefropatia diabetike, faza e proteinuritia, me funksion renal të ekskretuar të azotit të ruajtur,
- nefropatia diabetike, faza e insuficiencës renale kronike.
Skanimi i nefropatisë diabetike
Për diagnostikimin e hershëm të nefropatisë diabetike dhe parandalimin e komplikimeve vaskulare të vonshme të diabeti mellitus, u zhvillua dhe u propozua një program ekzaminimi për nefropatinë diabetike te pacientët me diabet, si pjesë e Deklaratës së Shën Vincentit. Sipas këtij programi, zbulimi i nefropatisë diabetike fillon me një analizë klinike të përgjithshme të urinës. Nëse zbulohet proteinuria, konfirmohet nga studime të përsëritura, atëherë ato diagnostikohen me nefropati diabetike, përshkruhet faza e proteinurisë dhe trajtimi i duhur.
Në mungesë të proteinurisë, bëhet një test i urinës për praninë e mikroalbuminuria. Nëse sekretimi i albumines urinare është 20 μg / min ose raporti i aluminit / kreatininës me urinë më pak se 2.5 mg / mmol tek burrat dhe më pak se 3.5 mg / mmol tek gratë, atëherë rezultati konsiderohet negativ dhe një urinalizë e dytë për mikroalbuminuria përshkruhet në një vit. Nëse sekretimi i albuminës me urinë tejkalon vlerat e specifikuara, atëherë për të shmangur një gabim të mundshëm, studimi duhet të përsëritet tre herë brenda 6-12 javësh. Pas marrjes së dy rezultateve pozitive, ata diagnostikohen me nefropati diabetike, fazën e mikroalbuminurisë dhe trajtimi është i përshkruar.
Zhvillimi i nefropatisë diabetike shoqërohet gjithmonë me një përkeqësim në rrjedhën e komplikimeve të tjera vaskulare të diabetit mellitus dhe vepron si një faktor rreziku për zhvillimin e IHD. Prandaj, përveç studimeve të rregullta të albuminurisë, pacientët me diabet tip 1 dhe tip 2 kanë nevojë për monitorim të rregullt nga një okulist, kardiolog dhe neuropatolog.
Studimet e nevojshme në pacientët me diabet mellitus në varësi të fazës së nefropatisë diabetike
Shkaqet e nefropatisë diabetike
Faktori kryesor provokues në zhvillimin e nefropatisë diabetike është një rritje e glukozës në gjak, e cila çon në zëvendësimin e enëve të gjakut me ind lidhës të dendur dhe funksionin vijues të dëmtuar të veshkave.
Në fazën e fundit të sëmundjes, zhvillohet dështimi i veshkave. Shtë shumë e rëndësishme të gjesh në kohë me pacientin në mënyrë që të parandalosh ndërlikimet.
● Insidiousness e nefropatia qëndron në faktin se ajo nuk zhvillohet menjëherë, por gjatë një duzine vjet, praktikisht pa e treguar veten në asgjë. Dhe procesi po vazhdon!
Ne shkojmë te mjeku vetëm kur godet bubullima dhe trajtimi kërkon përpjekje të jashtëzakonshme jo vetëm të pacientit, por edhe të mjekut. Kjo është arsyeja pse ju duhet të dini rrjedhën klinike të sëmundjes.
Simptomat e nefropatisë diabetike
● Ekzistojnë pesë faza të zhvillimit të sëmundjes:
— Faza e 1-të ndodh në fazën fillestare të diabetit mellitus dhe shprehet me hiperfunksionim të veshkave, qelizat e enëve të gjakut rriten në madhësi, filtrimi dhe sekretimi i urinës rritet.
Në këtë rast, proteina në urinë nuk përcaktohet, dhe nuk ka manifestime të jashtme (ankesat e pacientit),
— Faza e 2-të ndodh rreth dy vjet pasi të diagnostikohet. Enët e veshkave vazhdojnë të trashen, por, si në fazën e parë, sëmundja ende nuk manifestohet,
— Faza e 3-të zakonisht zhvillohet pesë vjet pas diagnostikimit të diabetit. Si rregull, në këtë fazë, në procesin e diagnostikimit të sëmundjeve të tjera ose gjatë një ekzaminimi rutinë, një sasi e vogël e proteinave zbulohet në urinë - nga 30 në 300 mg / ditë.
Dhe ky është një sinjal alarmues për veprimin, sepse nga jashtë nefropatia përsëri nuk e bën veten të ndjehet. Në lidhje me sa më sipër, të tre fazat quhen paraklinike . Në këtë kohë pacienti ka nevojë për trajtim të menjëhershëm,
— Faza e 4-të të përcaktuara 10-15 vjet pas fillimit të diabetit. Në këtë fazë, ka simptoma të ndritshme klinike: një sasi e madhe e proteinave zbulohet në urinë, shfaqet ënjtje që nuk mund të hiqet me ndihmën e barnave diuretike.
Pacienti dukshëm humbet peshë, ka përgjumje, dobësi të përgjithshme, ndjenjën e nauzës, etjes, oreksit zvogëlohet dhe tensioni i gjakut rritet periodikisht.
- Faza e 5-të, ose uremike. Në fakt, ky është fundi i nefropatisë diabetike ose faza terminale e dështimit të rëndë të veshkave: enët sklerozohen plotësisht në veshkat, ato nuk mund të kryejnë një funksion ekskretues, dhe shkalla e filtrimit glomerular është më pak se 10 ml / min.
Simptomat e fazës së mëparshme të 4 vazhdojnë, por ato marrin një karakter kërcënues për jetën. Masa e vetme për të shpëtuar pacientin është terapia e zëvendësimit të veshkave (hemodializë, dializë peritoneale), si dhe një transplantim i veshkave (transplant) ose një kompleks i dyfishtë: veshka + pankreas.
Nefropatia diabetike - receta të mjekësisë tradicionale
● Për të përmirësuar funksionin e veshkave, merrni koleksionin, i cili përfshin lule në pjesë të barabarta nga pesha dhe, hipotekë fushore,. Bluajini të gjitha dhe përzieni mirë:
- një lugë gjelle e përzierjes derdh 200 ml ujë të valë, lihet të injektohet për një orë dhe pihet ⅓ filxhan tre deri në katër herë në ditë për tre javë, pas një pushimi të shkurtër, përsërisni rrjedhën e trajtimit.
Ju mund të përdorni një mundësi tjetër për mbledhjen e drogës: derdhni 300 ml ujë 2 lugë, sillni në një çiban, hiqeni nga sobë, derdhni në një termos dhe lëreni për gjysmë ore.
Pini në një formë të ngrohtë 3-4 herë në ditë, 50 ml para ngrënies për dy javë.
● Kjo koleksion përmirëson punën jo vetëm të veshkave, por edhe të mëlçisë, gjithashtu ul glukozën në gjak:
- Derdhni 50 g gjethe fasule të thata me një litër ujë të valë, lëreni të piqet për tre orë dhe pini gjysmë gote 6 ose 7 herë në ditë për 2-4 javë.
● Ekziston një mundësi tjetër:
- derdhni një lugë gjelle bari 200 ml ujë të vluar, insistoni për një orë, filtroni dhe merrni një filxhan të vetëm për dy javë para ngrënies tre herë në ditë.
Le të përpiqemi për këtë në mënyrë që të jetojmë lumtur ndonjëherë më pas. Bëhu i shëndetshëm, Zoti të bekoftë!
Artikulli përdori materiale të një mjeku-endokrinolog të kategorisë më të lartë O. V. Mashkova.
Nefropatia diabetike është emri i zakonshëm për shumicën e komplikimeve në veshka të diabetit. Ky term përshkruan lezionet diabetike të elementeve filtrues të veshkave (glomeruli dhe tubulat), si dhe enët që i ushqejnë ato.
Nefropatia diabetike është e rrezikshme sepse mund të çojë në fazën përfundimtare (terminale) të insuficiencës renale. Në këtë rast, pacienti do të duhet të dializojë ose.
Nefropatia diabetike është një nga shkaqet e zakonshme të vdekshmërisë së hershme dhe paaftësisë në pacientë. Diabeti është larg nga i vetmi shkak i problemeve me veshkat. Por në mesin e atyre që i nënshtrohen dializës dhe qëndrojnë në linjë për një veshkë dhuruese për transplant, më diabetikët. Një arsye për këtë është një rritje e konsiderueshme e incidencës së diabetit tip 2.
Arsyet e zhvillimit të nefropatisë diabetike:
- sheqer i lartë në gjak tek pacienti,
- kolesterolin e keq dhe trigliceridet në gjak,
- tension i lartë (lexoni faqen tonë "motër" për hipertension),
- anemia, madje edhe relativisht “e butë” (hemoglobina në gjakun e pacientëve me diabet duhet të transferohet në dializë më herët sesa pacientët me patologji të tjera renale. Zgjedhja e metodës së dializës varet nga preferencat e mjekut, por për pacientët nuk ka shumë dallim.
Kur të fillohet terapia e zëvendësimit të veshkave (dializë ose transplantim i veshkave) në pacientët me diabet mellitus:
- Shkalla e filtrimit glomerular të veshkave është 6.5 mmol / l), i cili nuk mund të zvogëlohet me metodat konservative të trajtimit,
- Mbajtja e rëndë e lëngjeve në trup me rrezik të shfaqjes së edemës pulmonare,
- Simptomat e dukshme të kequshqyerjes së proteinave dhe energjisë.
Treguesit e synuar për testet e gjakut tek pacientët me diabet të cilët trajtohen me dializë:
- Hemoglobina e glikuar - më pak se 8%,
- Hemoglobina e gjakut - 110-120 g / l,
- Hormoni paratiroide - 150-300 fq / ml,
- Fosfori - 1.13-1.78 mmol / L,
- Kalciumi i përgjithshëm - 2,10–2,37 mmol / l,
- Produkti Ca × P = Më pak se 4,44 mmol2 / l2.
Hemodializa ose dializa peritoneale duhet të konsiderohet vetëm si një fazë e përkohshme në përgatitjen e tij. Pas një transplanti të veshkave për periudhën e funksionimit të transplantit, pacienti shërohet plotësisht nga dështimi i veshkave. Nefropatia diabetike po stabilizohet, mbijetesa e pacientit po rritet.
Kur planifikoni një transplant të veshkave për diabetin, mjekët po përpiqen të vlerësojnë se sa ka të ngjarë që pacienti të ketë një aksident kardiovaskular (sulm në zemër ose goditje në tru) gjatë ose pas operacionit. Për këtë, pacienti i nënshtrohet ekzaminimeve të ndryshme, duke përfshirë një EKG me një ngarkesë.
Shpesh rezultatet e këtyre ekzaminimeve tregojnë se enët që ushqejnë zemrën dhe / ose trurin janë shumë të prekur nga arterioskleroza. Shikoni artikullin "" për më shumë detaje. Në këtë rast, para transplantimit të veshkave, rekomandohet të riktheni kirurgjikalisht patentën e këtyre anijeve.
Ndër të gjitha ndërlikimet që diabeti kërcënon një person, nefropatia diabetike zë vendin kryesor. Ndryshimet e para në veshkat shfaqen tashmë në vitet e para pas diabetit, dhe faza përfundimtare është dështimi kronik i veshkave (CRF). Por respektimi i kujdesshëm i masave parandaluese, diagnoza në kohë dhe trajtimi adekuat ndihmojnë për të vonuar zhvillimin e kësaj sëmundjeje sa më shumë që të jetë e mundur.
Shkaqet e sëmundjes
Funksionimi i dëmtuar i veshkave është një nga pasojat më të hershme të diabetit.Në fund të fundit, janë veshkat që kanë punën kryesore për të pastruar gjakun nga papastërtitë e tepërta dhe toksinat.
Kur niveli i glukozës në gjak hidhet ndjeshëm në një diabetik, ai vepron në organet e brendshme si një toksinë e rrezikshme. Veshkat po e shohin gjithnjë e më të vështirë për të përballuar detyrën e tyre të filtrimit. Si rezultat, rrjedhja e gjakut dobësohet, jonet e natriumit grumbullohen në të, të cilat provokojnë ngushtimin e boshllëqeve të enëve renale. Presioni në to rritet (hipertensioni), veshkat fillojnë të prishen, gjë që shkakton një rritje edhe më të madhe të presionit.
Por, përkundër një rrethi kaq të egër, dëmtimi i veshkave nuk zhvillohet në të gjithë pacientët me diabet.
Prandaj, mjekët dallojnë 3 teori themelore që përmendin shkaqet e zhvillimit të sëmundjeve të veshkave.
- Gjenetike. Një nga arsyet e para pse një person zhvillon diabetin, sot quhet një predispozitë trashëgimore. I njëjti mekanizëm i atribuohet nefropatisë. Sapo një person zhvillon diabet, mekanizmat gjenetikë misterioz përshpejtojnë zhvillimin e dëmtimit vaskular në veshkat.
- Hemodinamik. Në diabet, gjithmonë ekziston një shkelje e qarkullimit të veshkave (i njëjti hipertension). Si rezultat, një sasi e madhe e proteinave të albuminës gjendet në urinë, enët nën një presion të tillë shkatërrohen, dhe vendet e dëmtuara tërhiqen nga indi mbresë (skleroza).
- Exchange. Kjo teori cakton rolin kryesor shkatërrues të glukozës së ngritur në gjak. Të gjitha enët në trup (përfshirë veshkat) preken nga toksina “e ëmbël”. Rrjedha vaskulare e gjakut është e shqetësuar, proceset normale metabolike ndryshojnë, yndyrnat depozitohen në enë, gjë që çon në nefropati.
Parandalim
 Për pacientët me diabet, parandalimi i nefropatisë duhet të përfshijë disa pika kryesore:
Për pacientët me diabet, parandalimi i nefropatisë duhet të përfshijë disa pika kryesore:
- mbështetje në gjak të një niveli të sigurt të sheqerit (rregulloni aktivitetin fizik, shmangni stresin dhe matni vazhdimisht nivelin e glukozës),
- ushqimi i duhur (dieta me një përqindje të ulët të proteinave dhe karbohidrateve, refuzimi i cigareve dhe alkoolit),
- monitorimi i raportit të lipideve në gjak,
- monitorimi i nivelit të presionit të gjakut (nëse hidhet mbi 140/90 mm Hg, një nevojë urgjente për të ndërmarrë veprime).
Të gjitha masat parandaluese duhet të bien dakord me mjekun që merr pjesë. Një dietë terapeutike gjithashtu duhet të kryhet nën mbikëqyrjen e rreptë të një endokrinologu dhe një nefrolog.
Nefropatia diabetike dhe diabeti
Trajtimi i nefropatisë diabetike nuk mund të ndahet nga trajtimi i shkakut - vetë diabeti. Këto dy procese duhet të shkojnë paralelisht dhe të rregullohen në përputhje me rezultatet e analizave të pacientit-diabetik dhe fazën e sëmundjes.
Detyrat kryesore si në diabeti ashtu edhe në dëmtimin e veshkave janë të njëjta - monitorimi gjatë gjithë orarit të glukozës dhe presionit të gjakut. Agjentët kryesorë jo-farmakologjikë janë të njëjtë në të gjitha fazat e diabetit. Ky është kontrolli mbi nivelin e peshës, ushqimin terapeutik, uljen e stresit, refuzimin e zakoneve të këqija, aktivitetin e rregullt fizik.
Situata me marrjen e medikamenteve është disi më e ndërlikuar. Në fazat e hershme të diabetit dhe nefropatisë, grupi kryesor i barnave është për korrigjimin e presionit. Këtu ju duhet të zgjidhni ilaçe të cilat janë të sigurta për veshkat e sëmura, të zgjidhura për komplikime të tjera të diabetit, duke pasur edhe veti kardioprotektive dhe nefroprotektive. Këto janë shumica e frenuesve ACE.
Në rast të diabetit të varur nga insulina, frenuesit ACE lejohen të zëvendësohen nga antagonistët e receptorit të angiotenzinës II nëse ka efekte anësore nga grupi i parë i barnave.
Kur testet tashmë tregojnë proteinurinë, funksionimi i ulur i veshkave dhe hipertensioni i rëndë duhet të merren parasysh në trajtimin e diabetit. Kufizime të veçanta zbatohen për diabetikët me patologji të tipit 2: për ta, lista e agjentëve të lejuar të hipoglikemisë orale (PSSS) të lejuara që duhen marrë vazhdimisht zvogëlohet. Barnat më të sigurta janë Glycvidon, Gliclazide, Repaglinide.Nëse GFR gjatë nefropatisë bie në 30 ml / min ose më e ulët, transferimi i pacientëve në administrimin e insulinës është i nevojshëm.
Pacientët me diabet që kanë komplikime në formën e nefropatia diabetike, në rritje të vazhdueshme. Më shpesh, kjo ndërlikim është në pacientët me diabet tip 1, pak më rrallë me diabet tip 2. Sëmundja "Nefropatia" është një shkelje e funksionimit të veshkave.
Quhet një lezion i veshkave që zhvillohet me diabet mellitus Nefropatia diabetike . Veshkat humbasin performancën e tyre për shkak të sklerozës së indit të veshkave. Zhvillimi i sëmundjes është gradual dhe pothuajse asimptomatik. Në fillim të zhvillimit të sëmundjes, pacientët nuk ndiejnë dhimbje, prandaj, për fat të keq, ata i drejtohen nefrologut në fazat e fundit. Dy të tretat e pacientëve me diabet e kanë këtë diagnozë.
Sot, nuk ka asnjë mendim të përgjithshëm për mekanizmin e zhvillimit të sëmundjes, megjithatë disa teori të zhvillimit të DN :
- gjenetik : bazuar në praninë e faktorëve gjenetikë që manifestohen nën ndikimin e proceseve hemodinamike dhe metabolike që mbështesin zhvillimin e diabetit,
- hemodynamic: zhvillimi i DN për shkak të dëmtimit të rrjedhës së gjakut brenda veshkave. Fillimisht, shfaqja e hiperfiltrimit, puna e filtrimit pas zvogëlimit të veshkave me një rritje të indit lidhës,
- metabolike : shqetësime biokimike për shkak të hiperglicemisë së zgjatur.
Ka të ngjarë që të tre teoritë të jenë të ndërlidhura në formimin e një sëmundje të nefropatisë diabetike.
Rritja e presionit në enët e veshkave është gjithashtu e një rëndësie të madhe në formimin e DN, është pasojë e neuropatisë. Për shkak të lezioneve vaskulare, funksioni i veshkave është i dëmtuar.
Parashikimi dhe parandalimi i nefropatisë diabetike
Mikroalbuminuria me trajtim të duhur në kohë është faza e vetme e kthyeshme e nefropatisë diabetike. Në fazën e proteinuria, është e mundur për të parandaluar përparimin e sëmundjes në insuficiencë renale kronike, ndërsa arritja në fazën përfundimtare të nefropatisë diabetike çon në një gjendje të papajtueshme me jetën.
Aktualisht, nefropatia diabetike dhe CRF që zhvillohet si rezultat i saj janë indikacionet kryesore për terapi zëvendësuese - hemodializë ose transplantim të veshkave. CRF për shkak të nefropatisë diabetike shkakton 15% të të gjitha vdekjeve në mesin e pacientëve me diabet tip 1 nën moshën 50 vjeç.
Parandalimi i nefropatisë diabetike konsiston në vëzhgimin sistematik të pacientëve me diabet mellitus nga një endokrinolog-diabetolog, korrigjim në kohë i terapisë, vetë-monitorim i vazhdueshëm i niveleve të glikemisë, përputhshmëri me rekomandimet e mjekut që merr pjesë.
Qasjet e komplikimeve renale
Diagnoza e dëmtimit të veshkave në pacientët me diabet mellitus kryhet nga një endokrinolog duke përdorur metoda klinike, laboratorike, instrumentale. Përcaktohet dinamika e ankesave të pacientit, zbulohen manifestime të reja të sëmundjes, vlerësohet gjendja e pacientit. Diagnoza konfirmohet nga studime të pajisjeve. Nëse është e nevojshme, këshillohet një nefrolog.
Procedurat themelore të diagnostikimit:
- analiza e përgjithshme e gjakut dhe urinës,
- teste të gjakut dhe urinës për sheqerin, produktet e metabolizmit të lipideve (ketone), proteina, sedimentin urinar,
- ultratinguj i veshkave
- biopsia e veshkave.
Biopsia është një metodë shtesë. Ju lejon të merrni llojin e dëmtimit të veshkave, shkallën e përhapjes së indit lidhës, ndryshimet në shtratin vaskular.
Një studim me ultratinguj është informues në të gjitha fazat e dëmtimit të veshkave në diabet mellitus, ai përcakton shkallën e dëmtimit dhe përhapjen e ndryshimeve patologjike
Shtë e pamundur të identifikohet patologjia renale në fazën e parë të komplikimeve me anë të metodave laboratorike, niveli i albuminës në urinë është normale.Në të dytën - me rritjen e stresit në indet e veshkave (aktivitet fizik, ethe, çrregullime dietike me një rritje të mprehtë të sheqerit në gjak), ka të ngjarë që të zbulohet një sasi e vogël e albumines. Në fazën e tretë, zbulohet mikroalbuminuria e vazhdueshme (deri në 300 mg në ditë).
Kur ekzaminoni një pacient me një fazë të katërt të nefropatisë, një analizë e urinës zbulon një përmbajtje të rritur të proteinave (deri në 300 mg në ditë), mikrohematuria në kundërshtim (shfaqja e qelizave të kuqe të gjakut në urinë). Anemia zhvillohet gradualisht (një ulje në nivelin e qelizave të kuqe të gjakut dhe hemoglobinës), dhe ESR (shkalla e sedimentimit të eritrociteve) rritet sipas rezultateve të një testi të përgjithshëm të gjakut. Dhe gjithashtu një rritje e nivelit të kreatininës në gjak zbulohet periodikisht (me një studim biokimik).
Faza e fundit, e pestë karakterizohet nga një rritje e kreatininës dhe një rënie në shkallën e filtrimit glomerular. Janë këta dy tregues që përcaktojnë ashpërsinë e dështimit kronik të veshkave. Proteinuria korrespondon me sindromën nefrotike, e cila karakterizohet nga një lëshim ditor i më shumë se 3 g. Anemia rritet në gjak, dhe niveli i proteinave (proteina totale, albumin) është ulur.
Qasje terapeutike
Trajtimi i nefropatisë diabetike fillon me fillimin e mikroalbuminuria. Shtë e nevojshme të përshkruhen ilaçe që ulin presionin e gjakut, pavarësisht numrave të tij. Gjatë kësaj periudhe, është e nevojshme t'i shpjegohet pacientit pse një trajtim i tillë është i nevojshëm.
Efektet e terapisë antihipertensive në fazat e hershme të nefropatisë:
Kështu, fillimi i terapisë antihipertensive në fazën e hipertensionit të rëndë arterial, proteinuria më shumë se 3 g në ditë është e parakohshme dhe e vonuar, nuk mund të ndikojë dukshëm në prognozën e sëmundjes.
Mostshtë më e këshillueshme që të përshkruhen ilaçe që kanë një efekt mbrojtës në indet e veshkave. Frenuesit e enzimës konvertuese të angiotenzinës (ACE) i plotësojnë maksimalisht këto kërkesa, të cilat zvogëlojnë filtrimin e albuminës në urinën parësore dhe ulin presionin në enët glomerulare. Ngarkesa në veshkë është normalizuar, gjë që shkakton një efekt mbrojtës (nefroprotektiv). Kapopripri, enalaprili, perindoprili më i përdorur.
Në fazën përfundimtare të nefropatisë, këto ilaçe janë kundërindikuar. Me një nivel të rritur të kreatininës në gjak (mbi 300 μmol / L), si dhe me një rritje të moderuar të përmbajtjes së kaliumit (mbi 5.0-6.0 mmol / L), e cila është tipike për dështimin e veshkave, përdorimi i këtyre ilaçeve mund të përkeqësojë në mënyrë dramatike gjendjen e pacientit .
Gjithashtu në arsenalin e mjekut gjenden bllokues të receptorëve të angiotenzinës II (losartan, candesartan). Duke pasur parasysh një sistem të vetëm, i cili preket ndryshe nga këto grupe ilaçesh, mjeku individualisht vendos se cilit do t'i japë përparësi.
Me efekt të pamjaftueshëm, aplikoni gjithashtu:
Udhëzime të shumta klinike përshkruajnë se ilaçet që bllokojnë në mënyrë selektive beta-receptorët janë të sigurt për pacientët me diabet. Ata zëvendësuan beta bllokuesit jo selektiv (propranolol), përdorimi i të cilave në diabet është i kundërindikuar.
Me fenomenet e dështimit të veshkave, proteinuria, dieta bëhet pjesë e trajtimit.
Me nefropatinë diabetike, perimet mbizotërojnë në perime dhe frutat e pangopura, frekuenca e marrjes së ushqimit është deri në 6 herë në ditë
Kërkesat për ushqimin e pacientëve:
Shtë e nevojshme të kontrolloni sasinë e kripës ushqimore në dietë, jo vetëm për të kontrolluar shkëmbimin e lëngjeve, por për shkak të efektit në efektivitetin e terapisë. Nëse ngarkesa e kripës është e lartë, atëherë agjentët antihipertensivë zvogëlojnë në mënyrë dramatike efektivitetin e tyre. Një rritje e dozës në këtë rast gjithashtu nuk jep rezultate.
Me zhvillimin e sindromës edematoze, tregohet një prezantim shtesë i diuretikëve me lak (furosemide, torasemide, indapamide).
Mjekët e konsiderojnë një ulje të mprehtë të shkallës së filtrimit në glomeruli (më pak se 10 ml / min) si një funksion të dëmtuar të veshkave, dhe vendosin për terapinë zëvendësuese. Hemodializa e planifikuar, dializa peritoneale ndihmon me ndihmën e pajisjeve speciale për të pastruar gjakun e produkteve metabolike, për të parandaluar dehjen. Sidoqoftë, vetëm një transplant i veshkave mund të zgjidhë rrënjësisht problemin në rast të dështimit të veshkave terminale.
Me hemodializë, terapia kryhet në fazat terminale të dëmtimit të veshkave në diabet, kur janë shterur mundësitë e llojeve të tjera të trajtimit.
Rreziqet e nefropatisë dhe metodat e parandalimit
Nëse diabeti është një sëmundje me sindromë specifike klinike, atëherë shkalla e përfshirjes së veshkave në procesin patologjik është e vështirë të identifikohet. Për një kohë të gjatë (me diabet tip 2, mund të zgjasë deri në dy dekada), nuk ka shenja të dëmtimit të veshkave. Vetëm me izolim të rëndësishëm të proteinave, edema specifike shfaqet në fazën e proteinurit, dhe presioni i gjakut rritet periodikisht. Sindromi hipertensiv, si rregull, nuk shkakton ankesa ose ndryshime në gjendjen e pacientit. Kjo është e rrezikshme sepse, si rezultat i rritjes së presionit të gjakut, komplikimet vaskulare mund të zhvillohen: infarkti i miokardit, aksidenti cerebrovaskular, deri në goditje.
Rreziku është se nëse pacienti nuk ndjen ose ndjen një përkeqësim të lehtë, ai nuk kërkon ndihmën e mjekut. Me diabetin, pacientët mësohen të ndjehen të sëmurë, duke e shpjeguar atë nga luhatjet e sheqerit në gjak dhe produkteve metabolike (trupat ketone, aceton).
Me zhvillimin e fazave fillestare të dështimit të veshkave, manifestimet e tij janë jospecifike. Dobësi e përgjithshme, një ndjenjë shqetësimi dhe dehje të paqartë gjithashtu mund t'i atribuohen çrregullimeve metabolike në diabet mellitus. Gjatë periudhës së simptomave të zhvilluara shfaqen simptoma të theksuara të dehjes me komponime të azotit, dhe zhvillohet uremia. Sidoqoftë, kjo fazë është e pakthyeshme dhe është shumë e vështirë për t'u përgjigjur madje edhe korrigjimeve të vogla të drogës.
Kështu, është i nevojshëm monitorimi i kujdesshëm i vazhdueshëm dhe ekzaminimi i planifikuar i pacientit, për shkak të të cilit është e mundur të identifikohen ndërlikimet në kohë.
Parandalon zhvillimin dhe përparimin e nefropatisë diabetike:
Shkaqet e nefropatisë diabetike
Diabeti mellitus është një grup sëmundjesh që vijnë si rezultat i një defekti në formimin ose veprimin e insulinës, dhe shoqërohet nga një rritje e vazhdueshme e glukozës në gjak. Në këtë rast, dallohen diabeti mellitus i tipit I (i varur nga insulina) dhe diabeti mellitus i tipit II (jo i varur nga insulina). Me ekspozimin e zgjatur ndaj niveleve të larta të glukozës në enët e gjakut dhe indit nervor, ndodhin ndryshime strukturore në organe që çojnë në zhvillimin e komplikimeve të diabetit. Nefropatia diabetike është një ndërlikim i tillë.
Në diabetin e tipit I, vdekshmëria nga dështimi i veshkave është në radhë të parë; në diabetin tip II, është e dyta vetëm për sëmundjet kardiovaskulare.
Një rritje e glukozës në gjak është nxitësi kryesor për zhvillimin e nefropatisë. Glukoza nuk ka vetëm një efekt toksik në qelizat e enëve të veshkave, por gjithashtu aktivizon disa mekanizma që shkaktojnë dëmtimin e mureve të enëve, rrisin përshkueshmërinë e tij.
Dëmtimi i enëve të veshkave në diabet.
Përveç kësaj, një rritje e presionit në enët e veshkave ka një rëndësi të madhe për formimin e nefropatisë diabetike. Kjo është pasojë e rregullimit jo adekuat të neuropatisë diabetike (dëmtimi i sistemit nervor në diabet mellitus). Në fund, anijet e dëmtuara zëvendësohen me ind mbresë, dhe funksionimi i veshkave është i dëmtuar rëndë.
Në zhvillimin e nefropatisë diabetike, dallohen disa faza:
Faza I - hiperfunksioni i veshkave. Ndodh në debutimin e diabetit. Qelizat e enëve të gjakut të veshkave rriten paksa në madhësi, ekskretimi dhe filtrimi i urinës rritet. Proteina në urinë nuk zbulohet. Manifestimet e jashtme mungojnë.
Faza II - ndryshimet fillestare strukturore. Ndodh mesatarisht 2 vjet pas diagnostikimit të diabetit. Karakterizohet nga zhvillimi i trashjes së mureve të enëve të veshkave. Proteina në urinë gjithashtu nuk përcaktohet, domethënë, funksioni sekretues i veshkave nuk vuan. Simptomat e sëmundjes mungojnë.
Me kalimin e kohës, zakonisht pas pesë vjetësh, lind Sëmundja e fazës III - fillimi i nefropatisë diabetike. Si rregull, gjatë një ekzaminimi rutinë ose në procesin e diagnostikimit të sëmundjeve të tjera në urinë, përcaktohet një sasi e vogël e proteinave (nga 30 në 300 mg në ditë). Kjo gjendje quhet mikroalbuminuria. Shfaqja e proteinave në urinë tregon dëmtim të konsiderueshëm të enëve të veshkave.
Mekanizmi i shfaqjes së proteinave në urinë.
Në këtë fazë, ndodhin ndryshime në shkallën e filtrimit glomerular. Ky tregues karakterizon filtrimin e ujit dhe substancave të dëmshme me peshë të ulët molekulare përmes filtrit renal. Në fillimin e nefropatisë diabetike, shkalla e filtrimit glomerular mund të jetë normale ose pak e ngritur për shkak të presionit të rritur në enët e veshkave. Manifestimet e jashtme të sëmundjes mungojnë.
Këto tre faza quhen preclinike, pasi nuk ka ankesa, dhe dëmtimi i veshkave përcaktohet vetëm me metoda të veçanta laboratorike ose me mikroskopi të indeve në veshka gjatë një biopsie (marrja e mostrave të një organi për qëllime diagnostikuese). Por identifikimi i sëmundjes në këto faza është shumë i rëndësishëm, pasi vetëm në këtë kohë sëmundja është e kthyeshme.
Faza IV - nefropati diabetike e rëndë ndodh pas 10-15 vjetësh nga fillimi i diabetit dhe karakterizohet nga manifestime klinike të gjalla. Një sasi e madhe e proteinave ekskretohet në urinë. Kjo gjendje quhet proteinauria. Përqendrimi i proteinave zvogëlohet ndjeshëm në gjak, zhvillohet edemë masive. Me proteninurinë e vogël, edemë ndodh në ekstremet e poshtme dhe në fytyrë, pastaj me përparimin e sëmundjes, edema bëhet e përhapur, lëngu grumbullohet në zgavrat e trupit (barku, zgavrat e gjoksit, në zgavrën e perikardit). Në prani të dëmtimit të rëndë të veshkave, diuretikët për trajtimin e edemës bëhen joefektive. Në këtë rast, ata përdorin heqjen kirurgjikale të lëngut (birë). Për të mbajtur një nivel optimal të proteinave të gjakut, trupi fillon të prish proteinat e veta. Pacientët humbin peshë shumë. Gjithashtu, pacientët ankohen për dobësi, përgjumje, vjellje, humbje të oreksit, etje. Në këtë fazë, pothuajse të gjithë pacientët raportojnë një rritje të presionit të gjakut, ndonjëherë deri në numër të lartë, i cili shoqërohet me dhimbje koke, gulçim, dhimbje në zemër.
Faza V - nefropatia diabetike përfundimtare. dështimi renal i fazës fundore. Enët e veshkave sklerozohen plotësisht. Veshkat nuk kryejnë funksionin e saj ekskretues. Shkalla e filtrimit glomerular është më pak se 10 ml / min.Simptomat e fazës së mëparshme vazhdojnë dhe marrin një karakter kërcënues për jetën. E vetmja mënyrë për të dalë është terapia e zëvendësimit të veshkave (dializë peritoneal, hemodializë) dhe transplantimi (Persad) i një kompleksi të veshkave ose veshkave-pankreasit.
Llojet e nefropatisë në veshka
Lini një koment 3,747
Një ndërlikim i sëmundjes së veshkave, siç është nefropatia e veshkave, është shumë e rrezikshme për jetën e njeriut. Shkaqet e sëmundjes janë të ndryshme. Shpesh patologjitë kronike të organeve të brendshme çojnë në këtë gjendje. Në fillim, patologjia zhvillohet në mënyrë asimptomatike dhe shfaqet vetëm pas lezioneve serioze të aparatit glomerular dhe parenkimës renale.
Shkaqet parësore dhe dytësore
Origjina e sëmundjes është parësore dhe dytësore. Në disa raste, nefropatitë trashëgimore zhvillohen. E dyta përfshinë mosfunksionim renal akut dhe kronik. Nefropatitë sekondare shkaktohen nga nefroza, vaskuliti i ilaçeve dhe tumoret në veshka dhe përfundimisht çojnë në mosfunksionim serioz të glomerulave renale. Forma primare provokon zhvillimin patologjik të ndonjë organi ose veshkave vetë në periudhën para lindjes:
Kthehu tek tabela e përmbajtjes
Llojet dhe simptomat
Patologjitë me zhvillimin e një organi provokojnë një sëmundje.
Në fakt, nefropatia është një term kolektiv për proceset patologjike që karakterizohen nga dëmtimi i të dy veshkave. Në veçanti, indet renale, tubulat dhe enët e gjakut preken. Funksionimi i këtij organi është i dëmtuar rëndë. Nëse nuk fillohet trajtimi për nefropatinë e veshkave, pasoja të rënda janë të mundshme.
Zhvillimi i ngadalshëm i sëmundjes nënkupton simptoma kryesore të fshehura. Fazat fillestare zakonisht nuk e bëjnë veten të ndjehen.
Pas ca kohësh, pacienti fillon të ankohet për disa simptoma: lodhje, dhimbje në rajonin e mesit, etje të vazhdueshme. Oreksi përkeqësohet gjithnjë e më shumë, proceset e urinimit bëhen më të shpeshta. Me kalimin e kohës, shfaqet puffiness, presioni i gjakut rritet. Në varësi të shkakut dhe dëmtimit të veshkave. nefropatia është e ndarë në disa lloje. Le të shqyrtojmë në hollësi secilën prej tyre.
Metabolike
Nefropatia metabolike është parësore dhe dytësore. Me këtë patologji, funksionet metabolike shqetësohen. Format parësore konsiderohen të trashëgueshme, komplikimet zhvillohen shumë shpejt: insuficienca renale kronike dhe urolithiasis. Forma dytësore ndodh për shkak të ndikimit të substancave toksike dhe sëmundjeve të tjera.
Dysmetabolic
Sëmundja shkaktohet nga çrregullime metabolike.
Kjo quhet edhe nefropati urate, e shkaktuar nga një çrregullim në metabolizmin e përgjithshëm. Për më tepër shoqërohet me dëmtim të veshkave për shkak të depozitave të kripës. Acidi oxalic, oxalates dhe urates depozitohet kryesisht në veshkat. Nefropatia dysmetabolike ndahet në 2 lloje në varësi të cilësisë së depozitave të kripës: oksalate dhe urate.
Gjatë shtatëzënësisë
Simptomat kryesore të kësaj patologjie, e cila është e rrezikshme gjatë shtatëzanisë, janë hipertensioni i rëndë arterial dhe ënjtja e rëndë e trupit. Nefropatia e shkallës së parë pothuajse gjithmonë injorohet gjatë shtatëzanisë. Në mënyrë tipike, pacientët shkojnë te mjeku me ankesa në rast se ka ndodhur një shkallë 2 ose 3, e cila karakterizohet nga simptoma më të rënda dhe rreziku që rezulton nga humbja e fetusit.
Preeklampsia (nefropatia), e paspecifikuar
Ndodh gjatë periudhave të toksikozës së vonë gjatë shtatëzanisë. Nefropatia e paspecifikuar ndodh në sfondin e pikës, pasi pëson hipertension ose nefrit. Karakterizohet nga proteinuria, hipertensioni dhe ënjtja. Në sfondin e kësaj simptomatologjie, shfaqet një migrenë e fortë, vizioni përkeqësohet.Trajtimi zgjat një periudhë të gjatë kohore.
Toksik
Nefropatia toksike është funksionimi patologjik i veshkave për shkak të ndikimeve të forta kimike. Manifestohet nën ndikimin helmues të substancave hemolitike - acid acetik ose sulfat bakri. Më pak të manifestuar janë dëmtimet jo specifike të veshkave të shkaktuara nga helmet dhe çrregullimet hemodinamike. Substancat nefrototike të mëposhtme shkaktojnë këtë gjendje:
Dozim
Ilaçet e pakontrolluara ose përdorimi i tyre i zgjatur shkakton kushte patologjike të trupit (dëmtimi funksional ose organik i veshkave). Humbja mund të jetë akute (ekspozimi ndaj dozave të mëdha të barnave) dhe kronike (mjekim i zgjatur). Shenjat e mëposhtme të nefropatisë së veshkave ndodhin:
Kontrasti induktuar
Nefropatia e shkaktuar nga kontrasti është një çrregullim akut i funksionit renal. Fillon një ditë pas administrimit intravenoz të një substance me rreze X. Nën ndikimin e tij, niveli i kreatininës rritet ndjeshëm. Duke marrë parasysh që kohët e fundit lëngu radiopaque përdoret më shpesh, numri i patologjive të regjistruara është rritur në mënyrë të ngjashme.
Analgjezik
Abuzimi me drogat e këtij grupi provokon zhvillimin e nekrozës së papilave të veshkave.
Nefropatia analgjezike ndodh tek pacientët të cilët janë të prirur për abuzim të analgjezikëve që përmbajnë fenacetinë me aspirinë, paracetamol dhe kafeinë. Kjo formë e nefropatisë karakterizohet nga zhvillimi i nekrozës së papilave të veshkave, proceseve inflamatore në tubulat renale dhe indet. Gratë kanë më shumë të ngjarë të kenë nefropati analgjezike sesa burrat.
Paraneoplastike
Nefropatia paraneoplastike zhvillohet nën ndikimin patologjik të neoplazmave të ndryshme. Tumoret e organeve të frymëmarrjes, traktit gastrointestinal dhe gjëndrës tiroide kanë një efekt të fortë në funksionimin e veshkave. Ndonjëherë shkaku kryesor është mieloma e gjakut. Shtë një reagim jo specifik i veshkave, si pjesë e reagimit sistemik të trupit ndaj neoplazmës. Në një periudhë të shkurtër kohore, zhvillohet sindroma nefrotike.
Ishemike
Nefropatia ishemike është pasojë e lezioneve aterosklerotike të enëve të veshkave. Në rrezik për humbjen e kësaj sëmundjeje janë njerëzit e moshuar. Kjo formë karakterizohet nga një rënie në funksionin e veshkave. Zhvillimi i shpejtë i sëmundjes çon në një ngushtim, dhe pastaj bllokim të plotë të lumenit të arterieve renale. Shkakton dëme të pakthyeshme të veshkave.
Hipertensioni (hipertonik)
Dëmtimi i enëve të organit zhvillohet në dështim të veshkave.
Procesi patologjik fillon në enët e vogla të veshkave. Hipertensioni arterial provokon zhvillimin e një veshkë kryesisht të shtrënguar. Enët e veshkave preken nëse hipertensioni arterial ka një kurs të rëndë ose nuk po mjekohet. Funksioni i filtrimit të glomerulave është i shqetësuar, skorjet azotike nuk hiqen. Nefropatia hipertensionale shkakton insuficiencë renale kronike.
Alkool
Nefropatia alkoolike shkaktohet nga efektet e zgjatura toksike të pijeve alkoolike në gjendjen e përgjithshme të trupit. Kjo formë karakterizohet nga simptoma të nefrit - urinim i shpejtë, njollë e vogël me urinë. Shpesh shoqërohet me hepatit kronik dhe cirrozë. Ilaçi gjatë terapisë duhet të ketë një efekt antitoksik.
E ënjtur nga cerma
Në shumicën e rasteve, patologjia prek burrat.
Ajo është shkaktuar nga keqfunksionime në metabolizmin e purinës dhe ndryshimet patologjike në anije. Kjo sëmundje prek më shpesh burrat sesa gratë. Me këtë patologji, rritet sinteza e acidit urik dhe zhvillohet një çekuilibër midis sekretimit dhe reabsorbimit të urateve. Shumica e pacientëve nën ndikimin e përdhes primare vuajnë nga mosfunksionimi i tubulave renale.
I enëve të gjakut
Nefropatitë vaskulare shkaktojnë dëme në enët e veshkave. Fillon ishemia e pjesshme ose tonale e indeve renale. Nefropatitë vaskulare ishemike dhe hipertonike, patologji sistemike të indeve lidhës. Fotografia klinike: çrregullimet vaskulare çojnë në sklerozë dhe atrofi të indeve në veshka. Ekziston presion i lartë i gjakut, urinim i shpejtë dhe dështim i veshkave.
Epiteli i veshkave preket nga komponimet anormale të proteinave.
Nefronet renale preken nga parrroteinat - komponime anormale të proteinave. Nefropatia e mielomës përbëhet nga ndryshime patologjike në tubulën distale renale. Në boshllëqet e tubulave të tilla, fillon një depozitim i bollshëm i cilindrave gëlqerorë, gjë që çon në ndryshime serioze në epiteli (veshka myeloma). Simptomat e kësaj forme të nefropatisë janë të ndryshme.
Me cipë
Me këtë patologji, shkelja kryesore është trashja difuze e mureve të enëve të vogla që ndodhen në glomeruli. Simptoma kryesore është prania e proteinave në urinë ose ënjtje e rëndë e të gjithë trupit. Më shpesh, nefropatia membranore është një ndërlikim ose pasojë e tumoreve, tuberkulozit, dhe pothuajse kurrë nuk është një sëmundje e pavarur.
Nefropatia Iga (imune)
Njihet në mjekësi si sëmundja e Bergerit. Nefropatitë imune janë patologjitë më të zakonshme renale. Zakonisht, nefropatia iga imune fillon në rininë. Ndahet në sëmundje parësore (të pavarur) dhe sekondare (që lind në sfondin e çrregullimeve të tjera). Zakonisht ndodh pas infeksioneve virale të frymëmarrjes akute, ushtrimeve të rënda fizike, infeksioneve të zorrëve. Imunoglobulina A fillon të grumbullohet në mënyrë aktive në trup.
Endemik
Lëkura e zbehtë është simptoma kryesore për një formë endemike të sëmundjes.
Një formë endemike e sëmundjes karakterizohet nga një kurs asimptomatik. Shenja kryesore do të jetë zbehja e lëkurës me një nuancë bakri. Patologjia zhvillohet shumë ngadalë. Një rezultat fatal është i mundur, i cili ndodh pas 5 ose më shumë viteve të zhvillimit, nëse sëmundja nuk mjekohet. Shpesh gjenden gjatë ekzaminimit mjekësor parandalues.
Kaliypenicheskaya
Ndodh për shkak të zhvillimit të një tumori adrenal, hipertensionit bilateral ose karcinomës së korteksit adrenal. Ajo manifestohet në hipertension të vazhdueshëm arterial, dobësi të muskujve dhe ngërçe periodike. Ekziston një gjë e tillë si një veshkë kalyopenike - kur kalciumi ekskretohet tepër nga trupi nën ndikimin patologjik të aldosteronit.
Isfarë është zbaticë?
Forma zbaticë karakterizohet nga një rrjedhë e kundërt e urinës. Patologjia është e përhapur. Shpesh shkakton pyelonefrit (akut dhe kronik), një zgjerim të ureterit dhe një rritje në veshkë. Zakonisht kjo patologji trajtohet tek fëmijët. Nefropatia e refluksit zakonisht shkaktohet nga ndryshimet anatomike në organet urinare ose proceset inflamatore në to.
Diagnoza e nefropatisë renale
Një test biokimik dhe i përgjithshëm i gjakut është pjesë e një sërë testesh laboratorike.
Një hap i rëndësishëm në diagnostikimin e sëmundjes së veshkave konsiderohet të jetë një analizë diferenciale me patologji të tjera renale. Përveç studimeve të detyrueshme, mjeku mund të përshkruajë diagnostifikim shtesë. Metodat e zakonshme të diagnostikimit përfshijnë:
Trajtimi dhe parandalimi
Trajtimi varet nga zhvillimi i patologjisë dhe lokalizimi i saj. Kur zgjedh një metodë të terapisë dhe ilaçeve, mjeku bazohet në të dhëna laboratorike që janë individuale për secilin pacient. Nëse nefropatia është sekondare, masat terapeutike zbresin në trajtimin e patologjisë themelore. Po merren masa për të rikthyer diuresën dhe për të normalizuar presionin e gjakut.
Masat parandaluese dhe trajtimi kundër nefropatisë konsistojnë në ndjekjen e një diete të thjeshtë dhe regjimin e pirjes.
Ushqimi i duhur
Dieta duhet të diskutohet me mjekun tuaj.
Trajtimi përfshin një lloj diete të caktuar që mjeku do ta përshkruaj në bazë të figurës klinike. Në rast të nefropatisë toksike, kontakti me një substancë të dëmshme ose përgatitje duhet të përjashtohet. Nuk rekomandohet të hani ushqim të kripur, pikante dhe të tymosur. Ushqyerja duhet të përfshijë një dozë të mbeturinave të të gjitha vitaminave dhe mineraleve të nevojshme për trupin.
Mjetet juridike popullore
Pas zbulimit të shenjave të para të patologjisë, duhet të konsultoheni me një mjek, të ndiqni rekomandimet e tij dhe jo të vetë-mjekoni. Trajtimi i nefropatisë me mjete juridike popullore mund të jetë vetëm ndihmës i terapisë mjekësore dhe mund të përdoret vetëm pasi të këshilloheni me një mjek. Trajton mirë një zierje të bimëve medicinale që kanë një efekt diuretik dhe anti-inflamator.
Komplikimet dhe prognoza
Patologjitë dytësore shpesh bashkohen. Për shembull, cystitis ose pyelonephritis. Në raste më të rralla, zhvillohet nefropatia kronike e veshkave, formimi i dështimit të veshkave ose gurëve. Prognoza për trajtimin në kohë është e favorshme. Vetëm injorimi i simptomave dhe manifestimeve negative për një kohë të gjatë mund të çojë në vdekje.