Farë është rezistenca ndaj insulinës. Simptomat dhe trajtimi i saj. Dieta për rezistencën ndaj insulinës
 Rezistenca ndaj insulinës është një ndjeshmëri e zvogëluar e indeve ndaj veprimit të insulinës, e cila mund të zhvillohet në mungesë të ndonjë sëmundjeje serioze. Në fazat fillestare, rezistenca ndaj insulinës nuk ka pothuajse asnjë efekt në mirëqenien, dhe një devijim mund të zbulohet vetëm me një ndryshim në të dhënat e testit (gjaku).
Rezistenca ndaj insulinës është një ndjeshmëri e zvogëluar e indeve ndaj veprimit të insulinës, e cila mund të zhvillohet në mungesë të ndonjë sëmundjeje serioze. Në fazat fillestare, rezistenca ndaj insulinës nuk ka pothuajse asnjë efekt në mirëqenien, dhe një devijim mund të zbulohet vetëm me një ndryshim në të dhënat e testit (gjaku).
Rezistenca ndaj insulinës: simptoma dhe trajtim. Dieta për rezistencën ndaj insulinës
Rezistenca ndaj insulinës është një përgjigje biologjike e çrregulluar e indeve të trupit ndaj veprimit të insulinës. Nuk ka rëndësi se nga vjen insulina, nga pankreasi (endogjen) ose nga injeksione (ekzogjene).
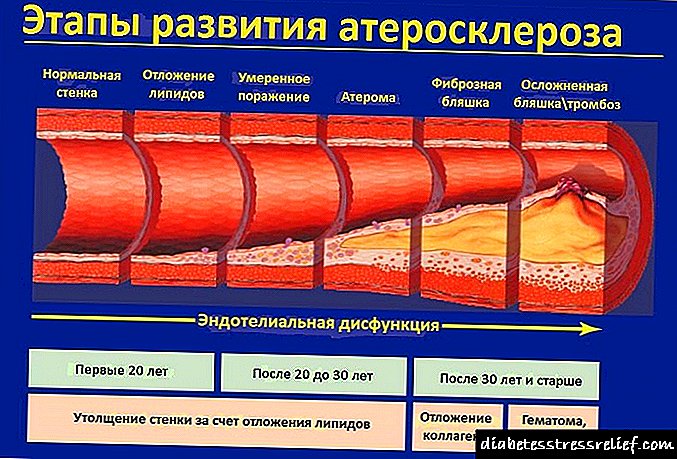
Rezistenca ndaj insulinës rrit mundësinë e jo vetëm të diabetit tip 2, por edhe aterosklerozës, sulmit në zemër dhe vdekjes së papritur për shkak të një anije të bllokuar.
Veprimi i insulinës është rregullimi i metabolizmit (jo vetëm karbohidratet, por edhe yndyrnat dhe proteinat), si dhe proceset mitogjenike - kjo është rritja, riprodhimi i qelizave, sinteza e ADN-së, transkriptimi i gjeneve.
Koncepti modern i rezistencës ndaj insulinës nuk është i kufizuar në çrregullimet e metabolizmit të karbohidrateve dhe një rrezik të rritur nga diabeti i tipit 2. Ai gjithashtu përfshin ndryshime në metabolizmin e yndyrnave, proteinave, shprehjes së gjeneve. Në veçanti, rezistenca ndaj insulinës çon në probleme me qelizat endoteliale që mbulojnë muret e enëve të gjakut nga brenda. Për shkak të kësaj, lumenja e anijeve ngushtohet dhe arterioskleroza përparon.
Simptomat e rezistencës dhe diagnozës së insulinës
Ju mund të dyshoni se keni rezistencë ndaj insulinës nëse simptomat dhe / ose testet tuaja tregojnë se keni sindromë metabolike. Ai përfshin:
- mbipesha në bel (bark),
- hipertensioni (presioni i lartë i gjakut),
- teste të këqija të gjakut për kolesterolin dhe trigliceridet,
- zbulimi i proteinave në urinë.
Obeziteti i barkut është simptoma më e zakonshme e rezistencës ndaj insulinës. Në vendin e dytë është hipertensioni arterial (presioni i lartë i gjakut). Më rrallë, një person nuk ka ende trashje dhe hipertension, por testet e gjakut për kolesterolin dhe yndyrnat tashmë janë të këqija.
Diagnostifikimi i rezistencës së insulinës duke përdorur teste është problematik. Sepse përqendrimi i insulinës në plazmën e gjakut mund të ndryshojë shumë, dhe kjo është normale. Kur analizoni insulinën plazmatike të agjërimit, norma është nga 3 deri në 28 mcU / ml. Nëse insulina është më shumë se normale në gjakun e agjërueshëm, do të thotë që pacienti ka hipersinsulinizëm.
Një përqendrim i shtuar i insulinës në gjak ndodh kur pankreasi prodhon një tepricë të tij në mënyrë që të kompensojë rezistencën e insulinës në indet. Ky rezultat i analizës tregon që pacienti ka një rrezik të konsiderueshëm nga diabeti i tipit 2 dhe / ose sëmundja kardiovaskulare.
Metoda më e saktë për përcaktimin e rezistencës së insulinës quhet kapëse e insulinës hiperinsulinemike. Ai përfshin administrim të vazhdueshëm intravenoz të insulinës dhe glukozës për 4-6 orë. Kjo është një metodë e mundimshme, dhe për këtë arsye përdoret rrallë në praktikë. Ato janë të kufizuara në testet e gjakut të agjërimit për nivelin e insulinës plazmatike.
Studimet kanë treguar se rezistenca ndaj insulinës është gjetur:
- 10% e të gjithë njerëzve pa çrregullime metabolike,
- në 58% të pacientëve me hipertension (presioni i gjakut mbi 160/95 mm Hg),
- në 63% të personave me hipururicemi (acidi urik në serum është më shumë se 416 μmol / l tek burrat dhe mbi 387 μmol / l në gratë),
- në 84% të njerëzve me yndyrna të larta në gjak (trigliceridet më të mëdha se 2.85 mmol / l),
- në 88% të njerëzve me nivele të ulëta të kolesterolit "të mirë" (nën 0.9 mmol / l tek burrat dhe nën 1.0 mmol / l në gratë),
- në 84% të pacientëve me diabet tip 2,
- 66% e personave me tolerancë të dëmtuar të glukozës.
Kur bëni një test gjaku për kolesterolin - mos kontrolloni kolesterolin total, por veçmas "të mirë" dhe "të keq".
Si rregullon insulina metabolizmin
Normalisht, një molekulë insuline lidhet me receptorin e saj në sipërfaqen e qelizave në muskuj, yndyrë ose inde të mëlçisë. Pas kësaj, autofosforilimi i receptorit të insulinës me pjesëmarrjen e tirozinës kinazës dhe lidhjen e saj të mëvonshme me substratin e receptorit të insulinës 1 ose 2 (IRS-1 dhe 2).
Molekulat IRS, nga ana tjetër, aktivizojnë phosphatidylinositol-3-kinaza, e cila stimulon zhvendosjen e GLUT-4. Shtë një bartës i glukozës në qelizë përmes membranës. Një mekanizëm i tillë siguron aktivizimin e efekteve metabolike (transportin e glukozës, sintezën e glikogjenit) dhe mitogjenit (sintezën e ADN) të insulinës.
- Marrja e glukozës nga qelizat e muskujve, mëlçia dhe indi dhjamor,
- Sinteza e glukogjenit në mëlçi (ruajtja e glukozës “të shpejtë” në rezervë),
- Kapja e aminoacideve nga qelizat,
- Sinteza e ADN-së
- Sinteza e proteinave
- Sinteza e acidit yndyror
- Transport jon.
- Lipoliza (prishja e indit dhjamor me hyrjen e acideve yndyrore në gjak),
- Glukoneogjeneza (shndërrimi i glikogjenit në mëlçi dhe glukozës në gjak),
- Apoptoza (vet-shkatërrimi i qelizave).
Vini re se insulina bllokon prishjen e indit dhjamor. Kjo është arsyeja pse, nëse niveli i insulinës në gjak është ngritur (hiperinsulinizmi është një dukuri e shpeshtë me rezistencë ndaj insulinës), atëherë humbja e peshës është shumë e vështirë, pothuajse e pamundur.
Shkaqet gjenetike të rezistencës ndaj insulinës
Rezistenca ndaj insulinës është problemi i një përqindje të madhe të të gjithë njerëzve. Besohet se shkaktohet nga gjenet që u bënë mbizotëruese gjatë evolucionit. Në vitin 1962, u hipotezua se rezistenca ndaj insulinës është një mekanizëm mbijetese gjatë urisë së zgjatur. Sepse rrit akumulimin e yndyrës në trup gjatë periudhave të ushqimit të bollshëm.
Shkencëtarët kanë uritur minjtë për një kohë të gjatë. Individët më të gjatë të mbijetuar ishin ata që u zbulua se kishin një rezistencë ndaj insulinës me ndërmjetësim gjenetik. Fatkeqësisht, në kushte moderne, mekanizmi i rezistencës ndaj insulinës "funksionon" për zhvillimin e mbipeshes, hipertensionit dhe diabetit tip 2.
Studimet kanë treguar që pacientët me diabet tip 2 kanë defekte gjenetike në transmetimin e sinjalit pas lidhjes së insulinës me receptorin e tyre. Kjo quhet defekte postreceptore. Para së gjithash, ndërprerja e transportuesit të glukozës GLUT-4 është ndërprerë.
Në pacientët me diabet tip 2 u gjet gjithashtu shprehje e dëmtuar e gjeneve të tjera që sigurojnë metabolizmin e glukozës dhe lipideve (yndyrnave). Këto janë gjenet për glukozë-6-fosfat dehidrogjenaza, glukokinaza, lipazë lipoproteina, sinteza e acideve yndyrore dhe të tjerët.
Nëse një person ka një predispozitë gjenetike për zhvillimin e diabetit tip 2, atëherë mund të realizohet ose të mos shkaktojë sindromën metabolike dhe diabetin. Kjo gjë varet nga mënyra e jetesës. Faktorët kryesorë të rrezikut janë ushqimi i tepërt, veçanërisht konsumi i karbohidrateve të rafinuara (sheqer dhe miell), si dhe aktiviteti i ulët fizik.
Cila është ndjeshmëria ndaj insulinës në inde të ndryshme të trupit
Për trajtimin e sëmundjeve, ndjeshmëria ndaj insulinës së muskujve dhe indit dhjamor, si dhe qelizave të mëlçisë, ka një rëndësi më të madhe. Por a është shkalla e rezistencës ndaj insulinës të këtyre indeve të njëjtë? Në vitin 1999, eksperimentet treguan se jo.
Normalisht, për të shtypur 50% të lipolizës (prishje të yndyrës) në indin dhjamor, mjafton një përqendrim i insulinës në gjakun e jo më shumë se 10 mcED / ml. Për shtypjen 50% të lëshimit të glukozës në gjak nga mëlçia, tashmë kërkohen rreth 30 mcED / ml insulinë në gjak. Dhe në mënyrë që të rritet marrja e glukozës nga indet e muskujve me 50%, është e nevojshme një përqendrim i insulinës në gjakun prej 100 mcED / ml dhe më të lartë.
Ju kujtojmë se lipoliza është prishja e indit dhjamor. Veprimi i insulinës e shtyp atë, si dhe prodhimin e glukozës nga mëlçia. Dhe, marrja e glukozës muskulore nga insulina, përkundrazi, është rritur. Ju lutemi vini re se në diabetin mellitus tip 2, vlerat e treguara të përqendrimit të kërkuar të insulinës në gjak zhvendosen në të djathtë, d.m.th., drejt një rritje të rezistencës ndaj insulinës. Ky proces fillon shumë përpara se të shfaqet diabeti.
Ndjeshmëria e indeve të trupit ndaj insulinës zvogëlohet për shkak të një predispozicioni gjenetik, dhe më e rëndësishmja - për shkak të një jetese jo të shëndetshme. Në fund, pas shumë vitesh, pankreasi pushon të përballet me stresin në rritje. Pastaj ata diagnostikojnë diabetin "real" të tipit 2. Ofshtë me përfitim të madh për pacientin nëse trajtimi i sindromës metabolike fillohet sa më shpejt që të jetë e mundur.
Cili është ndryshimi midis rezistencës ndaj insulinës dhe sindromës metabolike
Ju duhet të jeni të vetëdijshëm se rezistenca ndaj insulinës ndodh tek njerëzit me probleme të tjera shëndetësore që nuk përfshihen në konceptin e "sindromës metabolike". Kjo është:
- vezore polististike tek femrat,
- insuficienca renale kronike
- sëmundjet infektive
- terapi glukokortikoide.
Rezistenca ndaj insulinës nganjëherë zhvillohet gjatë shtatëzënësisë, dhe kalon pas lindjes së fëmijës. Zakonisht rritet me moshën. Dhe kjo varet nga mënyra e jetesës që një person i moshuar udhëheq, nëse do të shkaktojë diabet tip 2 dhe / ose probleme kardiovaskulare. Në artikullin "Diabeti tek të moshuarit" do të gjeni shumë informacione të dobishme.
Rezistenca ndaj insulinës është shkaku i diabetit tip 2
Në diabetin mellitus tip 2, rezistenca ndaj insulinës së qelizave të muskujve, mëlçisë dhe indit dhjamor është me rëndësi më të madhe klinike. Për shkak të humbjes së ndjeshmërisë ndaj insulinës, më pak glukoza futet dhe "djeg" në qelizat e muskujve. Në mëlçi, për të njëjtën arsye aktivizohet dekompozimi i glukogjenit në glukozë (glikogjenoliza), si dhe sinteza e glukozës nga aminoacidet dhe “lëndët e para” të tjera (glukoneogjeneza).
Rezistenca ndaj insulinës së indit dhjamor manifestohet në faktin se efekti antilipolitik i insulinës dobësohet. Në fillim, kjo kompensohet nga rritja e prodhimit të insulinës pankreatike. Në fazat e mëvonshme të sëmundjes, më shumë yndyra prishen në glicerinë dhe acide yndyrore të lira. Por gjatë kësaj periudhe, humbja e peshës nuk jep shumë gëzim.
Glicerina dhe acidet yndyrore të lira hyjnë në mëlçi, ku prej tyre formohen lipoproteina me densitet shumë të ulët. Këto janë grimca të dëmshme që depozitohen në muret e enëve të gjakut, dhe arterioskleroza përparon. Një sasi e tepërt e glukozës, e cila shfaqet si rezultat i glikogjenolizës dhe glukoneogjenezës, gjithashtu hyn në rrjedhën e gjakut nga mëlçia.
Rezistenca ndaj insulinës dhe simptomat e sindromës metabolike te njerëzit paraprijnë gjatë nga zhvillimi i diabetit mellitus. Sepse rezistenca ndaj insulinës për shumë vite është kompensuar nga prodhimi i tepërt i insulinës nga qelizat beta të pankreasit. Në një situatë të tillë, vërehet një përqendrim i rritur i insulinës në gjak - hiperinsulinemia.
Hiperinsulinemia me glukozë normale në gjak është një shenjë e rezistencës ndaj insulinës dhe një pararojë e zhvillimit të diabetit tip 2. Me kalimin e kohës, qelizat beta të pankreasit nuk përballojnë më ngarkesën për të kompensuar rezistencën ndaj insulinës. Ato prodhojnë më pak dhe më pak insulinë, pacienti ka sheqer të lartë në gjak dhe diabet.
Para së gjithash, faza e 1 e sekretimit të insulinës vuan, d.m.th., një lëshim i shpejtë i insulinës në gjak në përgjigje të një ngarkese ushqimore. Dhe sekretimi bazal (sfond) i insulinës mbetet i tepërt. Kur niveli i sheqerit në gjak rritet, kjo rrit më tej rezistencën e indeve në insulinë dhe pengon funksionimin e qelizave beta në sekretimin e insulinës. Ky mekanizëm për zhvillimin e diabetit quhet "toksiciteti i glukozës".
Rezistenca ndaj insulinës dhe rreziku kardiovaskular
Dihet që tek pacientët me diabet tip 2, vdekshmëria kardiovaskulare rritet me 3-4 herë, krahasuar me njerëzit pa çrregullime metabolike. Tani gjithnjë e më shumë shkencëtarë dhe praktikues janë të bindur se rezistenca ndaj insulinës dhe, së bashku me të, hiperinsulinemia janë një faktor serioz rreziku për sulm në zemër dhe goditje në tru. Për më tepër, ky rrezik nuk varet nga fakti nëse pacienti ka zhvilluar diabet apo jo.
Që nga vitet 1980, studimet kanë treguar se insulina ka një efekt të drejtpërdrejtë aterogjenik në muret e enëve të gjakut. Kjo do të thotë që pllakat aterosklerotike dhe ngushtimi i lumenit të enëve përparojnë nën veprimin e insulinës në gjakun që rrjedh nëpër to.
Insulina shkakton përhapjen dhe migrimin e qelizave të muskujve të lëmuar, sintezën e lipideve në to, përhapjen e fibroblasteve, aktivizimin e sistemit të koagulimit të gjakut dhe uljen e aktivitetit të fibrinolizës. Kështu që, hiperinsulinemia (një përqendrim i rritur i insulinës në gjak për shkak të rezistencës ndaj insulinës) është një shkak i rëndësishëm i zhvillimit të arteriosklerozës. Kjo ndodh shumë përpara shfaqjes së diabetit tip 2 te një pacient.
Studimet tregojnë një lidhje të qartë të drejtpërdrejtë midis shkallës së rezistencës ndaj insulinës dhe faktorëve të rrezikut për sëmundjet kardiovaskulare. Rezistenca ndaj insulinës çon në faktin se:
- rritje të mbipeshes abdominale,
- profili i kolesterolit në gjak përkeqësohet, dhe pllaka nga forma e "keq" e kolesterolit në muret e enëve të gjakut,
- mundësia e mpiksjes së gjakut në enët rritet,
- muri i arteries karotide bëhet më i trashë (ngushtohet lumeni i arteries).
Kjo marrëdhënie e qëndrueshme është provuar si në pacientët me diabet tip 2 ashtu edhe në individë pa të.
Trajtimi i rezistencës ndaj insulinës
Një mënyrë efektive për të trajtuar rezistencën ndaj insulinës në fazat e hershme të diabetit tip 2, dhe madje edhe më mirë përpara se të zhvillohet, është të përdorni një dietë që kufizon karbohidratet në dietën tuaj. Për të qenë të saktë, kjo nuk është një mënyrë për të trajtuar rezistencën ndaj insulinës, por vetëm për ta kontrolluar atë. Dieta me karbohidrate të ulët me rezistencë ndaj insulinës - ajo duhet të respektohet për tërë jetën.
Pas 3-4 ditësh nga trajtimi dietik i rezistencës ndaj insulinës, shumica e njerëzve vërejnë një përmirësim të mirëqenies së tyre. Pas 6-8 javësh, testet tregojnë se kolesteroli "i mirë" në gjak rritet dhe "i keqi" bie. Dhe gjithashtu niveli i triglicerideve në gjak bie në normale. Kjo do të thotë që rreziku i arteriosklerozës është ulur disa herë.
Aktualisht nuk ka trajtime të vërteta për rezistencën ndaj insulinës. Specialistët në fushën e gjenetikës dhe biologjisë po punojnë për këtë. Ju mund ta kontrolloni mirë rezistencën ndaj insulinës duke ndjekur një dietë të ulët të karburantit. Para së gjithash, ju duhet të ndaloni të hahet karbohidratet e rafinuara, domethënë sheqeri, ëmbëlsirat dhe produktet e miellit të bardhë.
Me rezistencë ndaj insulinës, metformina (siofor, glukofag) jep rezultate të mira. Përdoreni atë përveç dietës, dhe jo në vend të saj, dhe këshillohuni së pari me mjekun tuaj për marrjen e pilulave. Do ditë ndjekim lajmet në trajtimin e rezistencës ndaj insulinës. Gjenetika moderne dhe mikrobiologjia punojnë mrekulli të vërteta. Dhe ka shpresë se në vitet e ardhshme ata do të jenë në gjendje ta zgjidhin përfundimisht këtë problem. Nëse doni të dini së pari, pajtohuni në buletinin tonë, është falas.
Cili është rreziku i rezistencës ndaj insulinës?
Edhe tek njerëzit pa ndryshime të mëdha në metabolizëm, rezistenca ndaj insulinës shkakton proceset e plakjes së hershme, dihet edhe sot se shoqërohet me patologji të rënda kardiovaskulare dhe ndërlikime të rrezikshme të tyre (goditje, sulm në zemër, aksident akut cerebrovaskular akut, neuropati diabetike, etj.).
Rezistenca ndaj insulinës është shumë e përhapur. Në 10-15% të të rriturve (pa sëmundje kronike dhe diagnoza) mund të zbulohen rastësisht, me çdo ekzaminim. Dhe kjo do të thotë që mijëra njerëz jo vetëm që nuk dinë për të, por janë gjithashtu në sytë e sëmundjeve të rrezikshme!
Mund të duket se rezistenca ndaj insulinës është një armik shumë i fshehtë dhe i fshehur i shëndetit, por në fakt kjo maskim është shumë arbitrare, sepse devijimi mund të dyshohet në prani të problemeve specifike të paraqitjes dhe mirëqenies.
Për shembull, të gjitha gratë, veçanërisht gratë e moshës së mesme, janë të njohur me problemin e mbipeshes. Vjen një kohë kur kile shtesë rriten fjalë për fjalë së bashku me trupin, është pothuajse e pamundur t'i humbasësh ato, pa dieta të ndihmojnë. Për më tepër, duket se pesha e tepërt është e përqendruar në bark - kjo është arsyeja pse shumë gra ëndërrojnë të humbin peshë në bel, pompojnë shtypin, duke mos i dhënë rëndësi pjesëve të tjera të trupit. Ndërkohë, moshë dhe akumulimi i indit dhjamor në bark (e ashtuquajtura obeziteti abdominal, sipas llojit qendror) janë dy nga faktorët më të rëndësishëm që shkaktojnë zhvillimin e rezistencës ndaj insulinës dhe mbështesin forcimin e tij.
Në gratë pas 35 vjetësh, të ndryshme anomalitë hormonale, të cilat në këtë moshë nuk çojnë ende në zhvillimin e sëmundjeve, por krijojnë një "stuhi" në trup. Luhatjet në përmbajtjen e estrogjenit dhe testosteronit (dhe shumë kohë para fillimit të menopauzës), një ulje në përqendrimin e hormoneve tiroide dhe rritje të lirimit të hormoneve të stresit - adrenalin, kortizol - e gjithë kjo ndikon kryesisht në shëndetin fizik. Grumbullimi i gradualisht i problemeve që lidhen me njëri-tjetrin: mbipesha, rritja e kolesterolit në gjak, presioni i lartë i gjakut. Rezistenca ndaj insulinës mund të jetë edhe pasojë e këtyre ndryshimeve në trup, dhe shoqëruesi i tyre besnik.
Kontribuoni në zhvillimin e rezistencës ndaj insulinës zakone të këqija, mungesë ushtrimesh, dietë e bazuar në ushqim të shpejtë dhe në përgjithësi cilësi e dobët e ushqimit. Nga rruga, dietat e ngurtë dhe kufizimet e tjera ushqyese mund t'i atribuohen cilësisë së dobët të të ushqyerit: trupi nuk përmirësohet prej tyre, dhe "lëkundja" e vazhdueshme - hedhja dhe shtimi i peshës vetëm rrit tendencën për rezistencë ndaj insulinës.
Nëse mendoni për këtë, atëherë në jetën e secilit prej nesh ekzistojnë të paktën disa nga faktorët e listuar të dëmshëm, kështu që nëse ndonjë problem ju shqetëson për një kohë të gjatë dhe seriozisht (nuk mund të humbni peshë, vazhdimisht të rritni presionin, dhimbjen e kokës dhe dobësinë), duhet të konsultoheni me një mjek dhe të përshkruani jepni atij një pamje të plotë të simptomave të tij. Shpesh pikë të gjitha Unë ndihmoj një endokrinolog dhe kryejë disa teste (glukozë, test i tolerancës ndaj glukozës, hemoglobinë e glikuar, indeks i rezistencës ndaj insulinës, etj.).
Roli i insulinës në trup
Insulina është hormoni më i rëndësishëm i sekretuar në pankreas, dhe e vetmja hormoni i trupit që ul përqendrimin e glukozës në gjak. Insulina është e përfshirë në shumë reagime të rëndësishme biologjike, për shembull, aktivizon formimin e proteinave në muskuj, mbështet akumulimin e yndyrnave në mëlçi, por është efekti rregullues në lidhje me glukozën që formon bazën e veprimit të tij unik.
Shumë inde në trup varen nga prania e insulinës: këto janë, para së gjithash, inde muskulore dhe yndyrore (dhe të gjitha indet e tjera, përveç nervave). Këtu, insulina funksionon si një çelës - hap mundësinë e hyrjes së glukozës në qelizë, ku përdoret për energji, dhe digjet. Nëse ky mekanizëm pushon së punuari, qelizat bëhen insulinë të pandjeshme, zhvillohet rezistenca ndaj insulinës.
Pyetjet e lëna
Gjithmonë mund të bëni një takim dhe të merrni informacione të hollësishme nga specialistët e departamentit tonë këshillues përmes telefonit:

Artemyeva Alla Anatolyevna
Endokrinolog doktor, kategoria më e lartë e kualifikimit. Anëtar i Shoqatës Endokrinologjike Ruse. Përjetoni 32 vjet.

Maskaeva Valentina Olegovna
Doktor endokrinolog, përvojë pune 3 vjet.
Ekzaminimi me ultratinguj i gjëndrës tiroide dhe gjëndrave paratiroide
Biopsia e tiroides dhe e paratiroides nën udhëheqjen e ultrazërit
Rezistenca ndaj insulinës - çfarë është ajo me fjalë të thjeshta
Rezistenca ndaj insulinës - një term që tregon një fenomen kur qelizat e trupit nuk reagojnë siç duhet ndaj hormonit: insulinës. Ky është një faktor vendimtar që çon në diabet tip 2, fazat fillestare të diabetit dhe prediabetes.
Rezistenca ndaj insulinës është shumë e lidhur ngushtë me obezitetin, por njerëzit pa peshë të tepërt ose mbipesha gjithashtu mund të jenë të prirur ndaj tij. Për momentin, rezistenca ndaj insulinës është zbuluar në çdo 4 persona në botë. Dhe në fund të fundit, ju vetë e kuptoni sa njerëz të pashpjeguar kemi për të cilët këto të dhëna nuk zbatohen. Pra, numrat mund të jenë shumë herë më të mëdhenj dhe ... edhe më të dobët për sa i përket pasojave.
Studiuesit modernë kanë vërtetuar se rezistenca ndaj insulinës mund të kontrollohet duke përdorur metoda terapeutike që zvogëlojnë sasinë e insulinës të prodhuar nga vetë trupi, si dhe merret përmes injeksioneve të insulinës.
Një ulje e rezistencës ndaj insulinës mund të arrihet me dieta të ulët karboni dhe ketogjenik.
Roli i insulinës është që të lejojë qelizat e trupit të marrin glukozë në mënyrë që më vonë mund të përdoret si "karburant" ose një rezervë e yndyrës nënlëkurore. Do të thotë gjithashtu që glukoza mund të ndërtohet në gjak, gjë që çon në shumë sheqer.
Kur trupi bëhet imun ndaj insulinës, ai përpiqet ta përballojë këtë duke e prodhuar në sasi të mëdha. Ata që zhvillojnë imunitet ndaj këtij hormoni shpesh e prodhojnë atë në sasi shumë më të mëdha se njerëzit e shëndetshëm.
Prodhimi i rëndësishëm i insulinës është i njohur si hiperinsulinemi.
Simptomat e rezistencës ndaj insulinës
Vetë gjendja, si e tillë, nuk ka simptoma ose shenja dalluese. Ato fillojnë të shfaqen vetëm kur rezistenca ndaj insulinës çon në pasoja, siç është sheqeri i lartë në gjak (hiperglicemia e zgjatur).
Kur kjo ndodh, simptomat regjistrohen: lodhje, uri ose rritje të oreksit, vështirësi në përqëndrim, i cili gjithashtu mund të quhet konfuzion. Ka shenja të përgjumjes gjatë ditës, veçanërisht pas ngrënies. Më shpesh një humor i keq mbizotëron, ulje e performancës.
Shenja të tjera që mund të përfshihen në përshkrimin e përgjithshëm: shtimi i peshës dhe shfaqja e yndyrës në bark, ngulitja e tepërt, përkeqësimi i lëkurës (shfaqja e akrokordoneve - polipet shpesh me ngjyrë mishi në një këmbë të hollë në vendet e fërkimit, errësimi i kanateve të lëkurës - akantazia e zezë, keratomat, etj.) papillomat, hemangjiomat kapilar - hemoragjitë e pikës në trup), presioni i lartë i gjakut, kolesterol i lartë.
Kur rezistenca ndaj insulinës bëhet prediabet ose diabeti tip 2, simptomat do të përfshijnë: një rritje të glukozës në gjak dhe simptoma të tjera tipike të diabetit tip 2.

Shkaqet e rezistencës ndaj insulinës
Ndërsa shkaqet e sakta të rezistencës ndaj insulinës ende nuk janë kuptuar plotësisht, faktorët që çojnë në zhvillimin e tij janë të njohura.
Mund të fillojë të zhvillohet nën faktorët e mëposhtëm të favorshëm:
- Mbipesha ose mbipesha. Kur indeksi normal i masës trupore tejkalohet vetëm me një të tretën, ndjeshmëria e indeve ndaj insulinës zvogëlohet për pothuajse gjysmën.
- Zhvillimi i sindromës metabolike.
- Me dieta që janë të larta në kalori, karbohidrate ose sheqer. Përhapja e ushqimeve të rafinuara në dietë me preservativa, ngjyra, shumë sheqer.
- Një mënyrë jetese e ulur ose mungesë e aktivitetit fizik.
- Me steroid aktiv, të marrë kohë të gjatë.
- Me stres kronik, mungesë të rregullt të gjumit.
- Me sëmundjen e Itenko-Cushing, akromegaly, vezore polikistike, disa patologji tiroide - hipotiroidizëm, tirotoksikozë.
- Studiuesit kanë vërejtur gjithashtu një predispozicion gjenetik.
- Nga sëmundjet ekzistuese në këtë gjendje janë cirroza e mëlçisë, artriti reumatoid, insuficienca renale kronike (insuficienca renale kronike), dështimi i zemrës, sepsë, zona të mëdha djegieje, cachexia dhe distrofia në kancer.
Duke marrë parasysh gjithçka që ndodh në trup, duke shkaktuar rezistencë ndaj insulinës, shkencëtarët kanë zbuluar se shfaqet te njerëzit që kanë shumë shpesh, nivele pothuajse vazhdimisht të rritura të insulinës në gjakun e tyre, dhe ato gjithashtu kanë një sasi të madhe të yndyrës mbi mëlçinë dhe pankreasin.
Dobësia e imunitetit, pleqëria, shtatzënia, dëmtimet dhe ndërhyrjet kirurgjikale, pirja e duhanit gjithashtu mund të ndihmojë zhvillimin e sëmundjes.
Efektet e pandjeshmërisë së insulinës
Pankreasi përfundimisht pushon të përballojë ngarkesën e rritur dhe të vazhdojë të prodhojë sa më shumë insulinë si më parë, dhe një person zhvillon diabetin e tipit 2.
Pasojat afatgjata të pandjeshmërisë së insulinës përfshijnë zhvillimin e hepatozës yndyrore, cirrozën e mëlçisë dhe madje edhe kancerin e këtij organi. Shenjat e aterosklerozës së enëve të ekstremiteteve të poshtme, ngushtimit kronik të enëve të gjakut në përgjithësi dhe trombozës manifestohen më shpejt. Dhe si rezultat - zhvillimi i infarktit të miokardit dhe goditjes.

Përshkrimi i sëmundjes
Rezistenca ndaj insulinës është një gjendje kur trupi nuk i përgjigjet insulinës siç duhet. Kjo mund të krahasohet me refuzimin e thithjes së insulinës nga qelizat e trupit. Kjo është një tipar kryesor i diabetit tip 2.
Problemi i rezistencës ndaj insulinës është se prek trupin në më shumë se një mënyrë.
Ai e detyron trupin të prodhojë më shumë insulinë, gjë që çon në rritjen e oreksit dhe presionit të gjakut, si dhe shtim në peshë. Insulina nuk lejon që depozitat e yndyrës të prishen, kështu që me rezistencën ndaj insulinës është pothuajse e pamundur të humbni peshë ose është shumë, shumë e vështirë (përveç me përdorimin e agjërimit terapeutik).
Përkundër faktit se shkaqet e rezistencës ndaj insulinës nuk janë kuptuar plotësisht, është e qartë se ekziston një lidhje midis zhvillimit të saj dhe shtimit të peshës. Studimet kanë treguar që ulja e konsumit të kalorive mund të ndalojë zhvillimin e sëmundjes.
Diagnoza e rezistencës ndaj insulinës
Një diagnozë e tillë mund të bëhet duke mbledhur një anamnezë, duke specifikuar praninë e diabetit mellitus, hipertension, aterosklerozë tek të afërmit, diabeti gestacional u përcaktua gjatë shtatëzënësisë në një grua, pasi kishte kaluar UAC, urinë për praninë e albuminës (proteinave), një test biokimik të gjakut, si dhe u përcaktuan nivelet e insulinës (normë zyrtare në rangun prej 3-28 mcED / ml, megjithëse disa endokrinologë e konsiderojnë normën normale NORM prej 3-4 mcED / ml) dhe C-peptid në gjak.
Indeksi i rezistencës ndaj insulinës NOMA IR (raporti i glukozës së agjëruar me nivelin e insulinës) është gjithashtu me interes për diagnostikim. Norma e këtij indeksi eksponencial është deri në 2.7.
Kontrollohet toleranca e glukozës, testohet hemoglobina e glikoziluar, përcaktohet niveli i triglicerideve dhe lipoproteinave me densitet të lartë.
Indexshtë përcaktuar indeksi i masës trupore, me tregues mbi 25 (kg / m²), rreziku i zhvillimit është tashmë i lartë. Vlen gjithashtu t'i kushtohet vëmendje perimetrit të belit, është e keqe nëse është më shumë se 89 për gratë, 102 cm për burrat.

Trajtimi i rezistencës ndaj insulinës
Terapia e përshkruar tradicionalisht me ilaçe me agjentë hipoglikemikë (Metformin, Glukofage, Acarbose, Troglizaton). Shkalla e lartë e hipertensionit ndalet nga ilaçet për uljen e presionit, kolesterol të lartë - rekomandohen ilaçe për uljen e lipideve.
Do gjë, si gjithmonë, për secilën simptomë, kompanitë farmaceutike kanë ilaçin e tyre, ose edhe më shumë se një. A e eleminon kjo sëmundjen - nuk mendoj kështu. Për mua, është aq e nevojshme të merresh me problemin e një ndryshimi serioz në dietë dhe regjim.
A është e mundur të zvogëlohet ose të kthehet sëmundja
Padyshim ka mënyra për të zvogëluar efektet e saj dhe sa më poshtë është një listë për t'ju ndihmuar të arrini atë që dëshironi.
Metodat e forta përfshijnë:
- Dietë të ulët karboni dhe ketogjenik.
- Dieta me kalori shumë të ulët.
- Ushqimi i shëndetshëm, i mbështetur nga sportet. Gjysmë ore punë fizike ose stërvitje intensive zvogëlon ndjeshëm përqendrimin e glukozës në gjak pa ndërhyrjen e insulinës.
- Nga mjetet juridike popullore, boronica rekomandohet, si vetë berja dhe zierjet e gjetheve të saj.
- Dhe si një rast ekstrem - operacioni për humbjen e peshës - liposuction, banding stomakut.
Këto metoda janë të ngjashme në atë që ato ndihmojnë në uljen e nevojës së trupit për insulinë dhe peshë.

Dieta për rezistencën ndaj insulinës - ushqim
Produktet e karbohidrateve duhet të zgjidhen me një indeks të ulët glicemik, proteinat dhe produktet bimore duhet të mbizotërojnë në dietë.
Dieta parashikon minimizimin e substancave niseshte, enët e ëmbla dhe miellin, alkoolin, makaronat, orizin, qumështin, kripën dhe sheqerin. Por yndyrnat bimore, veçanërisht Omega 3 të pangopura, janë shumë të nevojshme për trupin në këtë moment.
Nutricionistët shpesh në raste të tilla rekomandojnë t'i përmbahen dietës mesdhetare me bollëkun e saj të vajit të ullirit, perimeve, bimëve. Lejohet të hajë mish të ligët, shpendë, peshk deti dhe ushqime deti, produkte të acidit laktik, arra, të gjitha llojet e farave (farat e lirit, chia), farat.
Burimet alternative besojnë se me rezistencën e insulinës në lëvizje, ndryshimet në ushqim janë tashmë të pakta, situata mund të zhvendoset agjërimi periodik terma të shkurtër 1-3 ditë, pastaj ditë të ushqyera mirë me 3 vakte në ditë, dhe jo 5-6 vakte të pjesshme në ditë (gjë që krijon një nivel të rritur të insulinës gjatë gjithë orëve të ditës).
Me këtë orar, ju mund të përmirësoni ndjeshmërinë tuaj ndaj insulinës në 3-4 muaj, vetëm ushqimi në ditë të plota duhet të jetë me ndalimin e karbohidrateve të shpejta - sheqerin, bukën e bardhë, orizin, ushqimin e shpejtë, pjekjen. Më shumë yndyrna (preferohet origjina jo shtazore) dhe proteina, duke plotësuar mungesën e magnezit, zinkut, kromit, vitaminës D.
Me mungesë të kromit në trup, zhvillohet mbipesha, rritur ndjeshëm mall për ëmbëlsirat, ky element gjurmë është i përfshirë në metabolizmin e sheqerit. Kromi zvogëlon sasinë e glukozës në gjak, rrit metabolizmin.Përmban në dardha, lajthi, pulë të bardhë, patate dhe mëlçi të viçit.
Gjatë rrugës, ju do të largoni pjesërisht depozitat e yndyrës nga beli dhe organet e brendshme, sepse vetëm në ditën e dytë të agjërimit trupi fillon të kthehet në rezervat e yndyrës.
Kush është i vështirë për të uritur, d.m.th., opsioni i agjërimit periodik sipas skemës 16/8, pra 16 orë uri, për shembull nga 18 orë deri në 10 në mëngjes, nga 10 në mëngjes në 18 - mund të merrni 2 ose 3 vakte.