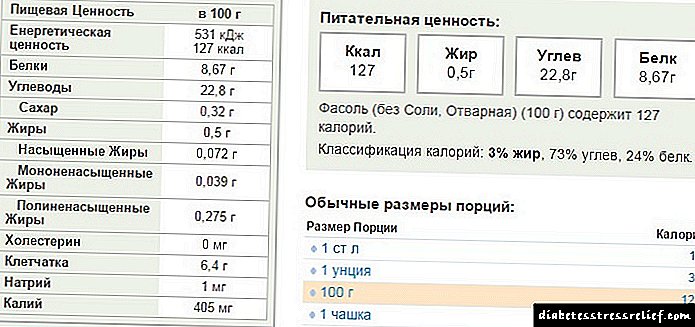
Si të rivendosni pankreasin me diabet
Ishujt e pankreasit, të quajtur ndryshe edhe ishujt Langerhans, janë grupe të vockla qelizash të shpërndara në të gjithë pankreasit. Pankreasi është një organ që ka një formë gjatësore 15-20 cm të gjatë, i cili ndodhet prapa pjesës së poshtme të stomakut.
Ishujt e pankreasit përmbajnë disa lloje qelizash, përfshirë qelizat beta që prodhojnë insulinë hormonale. Pankreasi gjithashtu krijon enzima që ndihmojnë trupin të tretet dhe thith ushqimin.

Kur nivelet e glukozës në gjak rriten pas ngrënies, pankreasi përgjigjet duke lëshuar insulinë në rrjedhën e gjakut. Insulina ndihmon qelizat në të gjithë trupin të thithin glukozën nga gjaku dhe ta përdorin atë për të gjeneruar energji.
Diabeti mellitus zhvillohet kur pankreasi nuk prodhon insulinë të mjaftueshme, qelizat e trupit nuk e përdorin këtë hormon me efikasitet të mjaftueshëm ose për të dyja arsyet. Si rezultat, glukoza grumbullohet në gjak, dhe nuk absorbohet prej saj nga qelizat e trupit.
Në diabetin tip 1, qelizat beta pankreatike ndalojnë prodhimin e insulinës, pasi sistemi imunitar i trupit sulmon dhe i shkatërron ato. Sistemi imunitar mbron njerëzit nga infeksionet duke zbuluar dhe shkatërruar bakteret, viruset dhe substancat e tjera potencialisht të dëmshme. Njerëzit me diabet tip 1 duhet të marrin insulinë çdo ditë për jetën.
Diabeti mellitus i tipit 2 zakonisht fillon me një gjendje të quajtur rezistencë ndaj insulinës, në të cilën trupi nuk është në gjendje të përdorë insulinë në mënyrë efektive. Me kalimin e kohës, prodhimi i këtij hormoni gjithashtu zvogëlohet, kështu që shumë pacientë me diabet tip 2 përfundimisht do të duhet të marrin insulinë.
Isfarë është transplanti i ishullit pankreatik?
Ekzistojnë dy lloje të transplantimit (transplantimit) të ishujve pankreatik:
Alotransplantimi i ishujve të Langerhans është një procedurë gjatë së cilës izolimet nga pankreasi i një donatori të ndjerë pastrohen, përpunohen dhe transplantohen tek një person tjetër. Aktualisht, alotransplantimi i ishujve të pankreasit konsiderohet një procedurë eksperimentale, pasi teknologjia e transplantimit të tyre nuk është ende aq e suksesshme.
Për çdo alotransplantim të ishullit pankreatik, shkencëtarët përdorin enzima të specializuara për t'i hequr ato nga pankreasi i një donatori të ndjerë. Pastaj ishujt pastrohen dhe llogariten në laborator.
Në mënyrë tipike, marrësit marrin dy infuzione, secila përmban 400,000 deri në 500,000 ishuj. Pas implantimit, qelizat beta të këtyre ishujve fillojnë të prodhojnë dhe sekretojnë insulinë.
Alotransplantimi i ishullit Langerhans kryhet për pacientët me diabet tip 1 që kanë nivele të kontrolluara dobët të glukozës në gjak. Qëllimi i transplantit është të ndihmojë këta pacientë të arrijnë nivele relativisht normale të glukozës në gjak me ose pa injeksione ditore të insulinës.
Ulni ose eliminoni rrezikun e hipoglikemisë së pavetëdijshme (një gjendje e rrezikshme në të cilën pacienti nuk ndjen simptoma të hipoglikemisë). Kur një person ndjen afrimin e hipoglikemisë, ai mund të marrë masa për të ngritur nivelin e glukozës në gjak në vlera normale për të.
Alotransplantimi i ishullit pankreatik kryhet vetëm në spitalet që kanë marrë leje për provat klinike të kësaj metode trajtimi. Transplantimet shpesh kryhen nga radiologë - mjekë që specializohen në imazhin mjekësor.Një radiolog përdor rrezet x dhe ultratinguj për të udhëhequr futjen e një kateteri fleksibël përmes një prerjeje të vogël në murin e sipërm të barkut në venën portal të mëlçisë.
Vena e portalit është një enë e madhe gjaku që bart gjak në mëlçi. Ishujt futen ngadalë në mëlçi përmes një kateteri të futur në venën e portalit. Si rregull, kjo procedurë kryhet nën anestezi lokale ose të përgjithshme.
Pacientët shpesh kanë nevojë për dy ose më shumë transplantime për të marrë funksionimin e mjaftueshëm të ishullit për të zvogëluar ose eliminuar nevojën për insulinë.
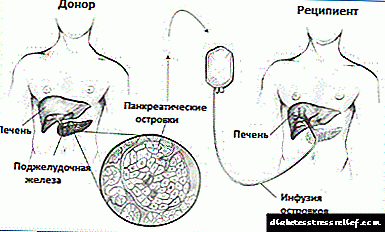
Autotransplantimi i ishullit pankreatik kryhet pas pankreatektomisë totale - heqja kirurgjikale e të gjithë pankreasit - në pacientët me pankreatitit kronik të rëndë ose afatgjatë, i cili nuk është i përshtatshëm ndaj metodave të tjera të trajtimit. Kjo procedurë nuk konsiderohet eksperimentale. Autotransplantimi i ishullit Langenhans nuk kryhet tek pacientët me diabet tip 1.
Procedura zhvillohet në një spital nën anestezi të përgjithshme. Së pari, kirurgu heq pankreasin, nga i cili më pas ekstraktohen ishujt e pankreasit. Brenda një ore, ishujt e pastruar futen përmes një kateteri në mëlçinë e pacientit. Qëllimi i një transplantimi të tillë është t’i sigurojë trupit mjaft ishuj Langerhans për të prodhuar insulinë.
Happensfarë ndodh pas transplantimit të ishujve të pankreasit?
Ishujt e Langerhans fillojnë të lëshojnë insulinë menjëherë pas transplantimit. Sidoqoftë, funksionimi i plotë i tyre dhe rritja e enëve të reja të gjakut kërkojnë kohë.
Marrësit duhet të vazhdojnë injeksionet e insulinës para se të fillojë funksionimi i plotë i ishujve të transplantuar. Ata gjithashtu mund të marrin përgatitje speciale para dhe pas transplantimit që kontribuojnë në ndërtimin e suksesshëm dhe funksionimin afatgjatë të ishujve të Langerhans.
Sidoqoftë, një përgjigje autoimune që shkatërron qelizat e tyre beta të një pacienti mund të sulmojë përsëri ishujt e transplantuar. Edhe pse mëlçia është një vend tradicional për infuzion në ishujt e donatorëve, shkencëtarët po hulumtojnë vende alternative, përfshirë indet e muskujve dhe organet e tjera.
Cilat janë avantazhet dhe disavantazhet e alotransplantimit të ishullit pankreatik?
Përfitimet e alotransplantimit të ishullit Langerhans përfshijnë kontrollin e përmirësuar të glukozës në gjak, injeksione të ulura ose të eliminuara të insulinës për diabetin, dhe parandalimin e hipoglikemisë. Një alternative për transplantimin e ishujve të pankreasit është një transplantim i të gjithë pankreasit, i cili më së shpeshti bëhet me transplant të veshkave.
Përfitimet e transplantimit të tërë pankreasit janë më pak varësi nga insulina dhe funksioni më i gjatë i organeve. Disavantazhi kryesor i një transplanti të pankreasit është se është një operacion shumë kompleks me një rrezik të lartë të komplikimeve dhe madje edhe vdekje.
Alotransplantimi i ishullit pankreatik mund të ndihmojë gjithashtu për të shmangur hipoglikeminë e pavetëdijshme. Studimet shkencore kanë treguar që edhe ishujt funksionues pjesërisht pas transplantimit mund të parandalojnë këtë gjendje të rrezikshme.
Përmirësimi i kontrollit të glukozës në gjak përmes alotranspolimit të ishujve gjithashtu mund të ngadalësojë ose parandalojë përparimin e problemeve të lidhura me diabet, siç janë sëmundja e zemrës dhe veshkave, dëmtimi i nervave dhe syve. Hulumtimi është duke vazhduar për të eksploruar këtë mundësi.
Disavantazhet e alotransplantimit të ishullit pankreatik përfshijnë rreziqet që lidhen me vetë procedurën - në veçanti, gjakderdhjen ose trombozën. Ishujt e transplantuar mund pjesërisht ose plotësisht të pushojnë së funksionuari.Rreziqe të tjera shoqërohen me efekte anësore të ilaçeve imunosupresive që pacientët janë të detyruar të marrin në mënyrë që të ndalojnë sistemin imunitar të refuzojë ishujt e transplantuar.
Nëse pacienti tashmë ka një veshkë të transplantuar dhe tashmë po merr ilaçe immunosupresive, rreziqet e vetme janë infuzioni në ishuj dhe efektet anësore të ilaçeve imunosupresive që administrohen gjatë alotransplantimit. Këto ilaçe nuk janë të nevojshme për autotransplantim, pasi qelizat e futura merren nga trupi i vetë pacientit.
Cili është efektiviteti i transplantimit të ishujve të Langerhans?
Nga viti 1999 deri në 2009 në Shtetet e Bashkuara, alotransplantimi i ishujve pankreatik u krye në 571 pacientë. Në disa raste, kjo procedurë u krye në lidhje me një transplant të veshkave. Shumica e pacientëve morën një ose dy infuzione në ishuj. Në fund të dekadës, numri mesatar i ishujve të marrë gjatë një infuzioni të vetëm ishte 463,000.
Sipas statistikave, gjatë vitit pas transplantimit, rreth 60% e marrësve morën pavarësi nga insulina, që do të thotë ndalimi i injeksioneve të insulinës për të paktën 14 ditë.
Në fund të vitit të dytë pas transplantimit, 50% e marrësve mund të ndalonin injeksionet për të paktën 14 ditë. Sidoqoftë, pavarësia afatgjatë e insulinës t është e vështirë për tu mbajtur, dhe në fund të fundit shumica e pacientëve u detyruan të marrin përsëri insulinë.
U identifikuan faktorët që lidhen me rezultatet më të mira të alograftit:
- Mosha - 35 vjeç e më të vjetër.
- Nivele më të ulëta të triglicerideve në gjak para transplantimit.
- Doza më të ulëta të insulinës para transplantimit.
Sidoqoftë, provat shkencore sugjerojnë që edhe ishujt e transplantuar me funksionim pjesërisht të Langerhans mund të përmirësojnë kontrollin e glukozës në gjak dhe doza më të ulëta të insulinës.
Cili është roli i imunosupresantëve?
Drogat imunosupresive janë të domosdoshme për të parandaluar refuzimin, një problem i zakonshëm në çdo transplant.
Shkencëtarët kanë arritur shumë suksese në fushën e transplantimit të ishujve të Langerhans në vitet e fundit. Në vitin 2000, shkencëtarët kanadezë publikuan protokollin e tyre të transplantit (Edmonton Protocol), i cili është përshtatur nga qendrat mjekësore dhe kërkimore në të gjithë botën dhe vazhdon të përmirësohet.
Protokolli Edmonton prezanton përdorimin e një kombinimi të ri të ilaçeve imunosupresive, duke përfshirë daclizumab, sirolimus dhe tacrolimus. Shkencëtarët vazhdojnë të zhvillojnë dhe studiojnë modifikimet e këtij protokolli, duke përfshirë regjime të përmirësuara të trajtimit që ndihmojnë në rritjen e suksesit të transplantit. Këto skema në qendra të ndryshme mund të jenë të ndryshme.
Shembuj të imunosupresantëve të tjerë të përdorur në transplantimin e ishullit Langerhans përfshijnë globulin antitymocyte, belatacept, etanercept, alemtuzumab, basaliximab, everolimus, dhe mikofenolate mofetil. Shkencëtarët po studiojnë gjithashtu ilaçet që nuk i përkasin grupit të imunosupresantëve, siç janë ekzenatidi dhe sitagliptina.
Drogat imunosupresive kanë efekte anësore serioze, dhe efektet e tyre afatgjata ende nuk janë kuptuar plotësisht. Efektet anësore të menjëhershme përfshijnë ulcerat me gojë dhe problemet e tretjes (të tilla si stomaku i mërzitur dhe diarre). Pacientët gjithashtu mund të zhvillohen:
- Rritja e kolesterolit në gjak.
- Presioni i lartë i gjakut.
- Anemia (ulje e numrit të qelizave të kuqe të gjakut dhe hemoglobinës në gjak).
- Lodhje.
- Ulur numërimin e qelizave të bardha të gjakut.
- Demtimi i funksionit renal.
- Rritja e ndjeshmërisë ndaj infeksioneve bakteriale dhe virale.
Marrja e imunosupresantëve gjithashtu rrit rrezikun e zhvillimit të llojeve të caktuara të tumoreve dhe kancerit.
Shkencëtarët vazhdojnë të kërkojnë mënyra për të arritur tolerancën e sistemit imunitar ndaj ishujve të transplantuar, në të cilat sistemi imunitar nuk i njeh ata si të huaj.
Toleranca imune do të mbështeste funksionimin e ishujve të transplantuar pa marrë ilaçe imunosupresive. Për shembull, një metodë është të transplantoni ishuj të mbyllur në një shtresë speciale që mund të ndihmojë në parandalimin e reagimit të refuzimit.
Cilat janë pengesat me të cilat përballet alotransplantimi i ishujve pankreatik?
Mungesa e donatorëve të përshtatshëm është pengesa kryesore për përdorimin e gjerë të alotransplantimit të ishujve të Langerhans. Për më tepër, jo të gjitha pankreasit e donatorëve janë të përshtatshëm për nxjerrjen e ishujve, pasi ato nuk i plotësojnë të gjitha kriteret e përzgjedhjes.
Gjithashtu duhet të kihet parasysh se gjatë përgatitjes së ishujve për transplantim, ato shpesh dëmtohen. Prandaj, shumë pak transplantime kryhen çdo vit.
Shkencëtarët po studiojnë metoda të ndryshme për të zgjidhur këtë problem. Për shembull, përdoret vetëm një pjesë e pankreasit nga një donator i gjallë; përdoren ishuj pankreasit e derrave.
Shkencëtarët transplantuan ishuj të derrave te kafshët e tjera, përfshirë majmunët, duke i mbyllur ato në një shtresë speciale ose duke përdorur ilaçe për të parandaluar refuzimin. Një qasje tjetër është të krijoni ishuj nga qelizat e llojeve të tjera - për shembull, nga qelizat burimore.
Për më tepër, pengesat financiare pengojnë alotransplantimin e përhapur në ishuj. Për shembull, në Sh.B.A., teknologjia e transplantit konsiderohet eksperimentale, kështu që financohet nga fondet e kërkimit, pasi sigurimi nuk përfshin metoda të tilla.
Ushqimi dhe Dieta
Një person që i nënshtrohej transplantimit të ishujve të pankreasit duhet të ndjekë një dietë të zhvilluar nga mjekët dhe nutricionistët. Barnat imunosupresive të marra pas transplantimit mund të shkaktojnë rritje të peshës. Një dietë e shëndetshme është e rëndësishme për kontrollin e peshës së trupit, presionit të gjakut, kolesterolit në gjak dhe niveleve të glukozës në gjak.
Thelbësore të Diabeteve
Diabeti njihet si një epidemi e shekullit XXI. Sipas statistikave, shkalla e incidencës është 8.5% në mesin e pacientëve të rritur. Në vitin 2014, janë regjistruar 422 milion pacientë, për krahasim, në vitin 1980 numri i pacientëve ishte vetëm 108 milion. Diabeti mellitus është një sëmundje që përhapet me një ritëm të jashtëzakonshëm, i cili vazhdon me mbipeshën.
Zhvillimi i patologjisë fillon me prishjen e sistemit endokrin. Në të njëjtën kohë, ende nuk janë sqaruar shkaqet e sakta të shfaqjes së diabetit. Sidoqoftë, ekzistojnë shumë faktorë që rrisin rrezikun e shfaqjes së sëmundjes: gjinia, mosha, trashëgimia, mbipesha, shtatzënia patologjike, etj.
Janë të njohura dy forma kryesore të sëmundjes - lloji i parë (i varur nga insulina) dhe i dyti (jo i varur nga insulina).
Lloji i parë i diabetit diagnostikohet kryesisht në moshë të re. Patologjia karakterizohet nga një ndërprerje e plotë e prodhimit të insulinës nga pankreasi, një hormon që normalizon glukozën në gjak. Në këtë rast, indikohet terapi me insulinë - administrimi i rregullt i injeksioneve të insulinës.
Lloji i dytë i sëmundjes ndodh në moshën 40-45 vjeç. Si rregull, për shkak të mbipeshes ose një predispozicion gjenetik, insulina pushon të hyjë në qelizat e synuara, pasi ato fillojnë të reagojnë gabimisht ndaj saj. Ky proces quhet rezistencë ndaj insulinës. Si rezultat, pankreasi është varfëruar dhe nuk është në gjendje të prodhojë sasinë e nevojshme të hormonit për uljen e sheqerit. Me diagnozën në kohë, glukoza mund të monitorohet pa përdorimin e ilaçeve, për këtë mjafton të ndiqni ushqimin dhe stërvitjen e duhur.Në raste më të avancuara, duhet të merrni tableta hipoglikemike ose të bëni injeksione insuline.
Simptomat kryesore të sëmundjes janë poliuria dhe etja e fortë. Kjo është e ndërlidhur me funksionin e sistemit urinar. Sheqeri i tepërt ekskretohet nga veshkat, dhe për këtë ata kërkojnë më shumë lëng, i cili merret nga indet. Si rezultat, një person fillon të pijë më shumë ujë dhe të vizitojë tualetin më shpesh. Gjithashtu, një diabetik mund të ndiejë simptomat e mëposhtme:
- kërcitje në gjymtyrët e poshtme dhe të sipërme,
- lodhje e rëndë, ulje e performancës,
- dëmtimi i shikimit,
- mpirje në krah dhe këmbë,
- dhimbje koke dhe marramendje,
- nervozizëm, gjumë i dobët,
- shërimi i zgjatur i plagës.
Përveç kësaj, mund të ndodhin infeksione të lëkurës.
Kirurgji pankreatike për diabetin: kostoja e transplantimit
Diabeti tip 1 është një sëmundje e varur nga insulina dhe forma më e zakonshme e sëmundjes në të gjithë botën.
Sipas statistikave mjekësore, sot në botë ka rreth 80 milion pacientë që vuajnë nga kjo formë e sëmundjes. Gjatë kësaj periudhe kohore, ekziston një prirje e vazhdueshme drejt një rritje të numrit të pacientëve që vuajnë nga diabeti mellitus i varur nga insulina.
Specialistët në fushën e mjekësisë për momentin mjaft me sukses arrijnë të merren me pasojat e zhvillimit të sëmundjes duke përdorur metoda klasike të trajtimit.
| Video (klikoni për të luajtur). |
Megjithë përparimet e rëndësishme në trajtimin e diabetit, lindin probleme që shoqërohen me shfaqjen e komplikimeve në përparimin e diabetit mellitus tip 1, i cili mund të kërkojë një transplant të pankreasit.
Sipas statistikave mjekësore, njerëzit që vuajnë nga diabeti nga forma e insulinës, më shpesh se të tjerët:
- shkoj i verbr
- vuajnë nga dështimi i veshkave,
- kërkoni ndihmë në trajtimin e gangrenës,
- kërkoni ndihmë në trajtimin e çrregullimeve në funksionimin e zemrës dhe sistemit vaskular.
Përveç këtyre problemeve, u zbulua se jetëgjatësia mesatare e jetës së diabetikëve që vuajnë nga diabeti i tipit I është pothuajse 30% më e shkurtër sesa te njerëzit që nuk kanë këtë sëmundje dhe nuk vuajnë nga niveli i ngritur i sheqerit në gjak.
Në fazën e tanishme të mjekësisë, metoda e ilaçeve për trajtimin e diabetit të varur nga insulina është më e zakonshme. Përdorimi i terapisë zëvendësuese duke përdorur ilaçe që përmbajnë insulinë nuk mund të jetë gjithmonë aq efikase, dhe kostoja e një terapie të tillë është mjaft e lartë.
Efektiviteti i pamjaftueshëm i përdorimit të terapisë zëvendësuese është për shkak të kompleksitetit të përzgjedhjes së dozave, ilaçeve të përdorura. Dozat e tilla duhet të zgjidhen në secilin rast, duke marrë parasysh të gjitha karakteristikat individuale të trupit të pacientit, të cilat mund të jenë të vështira për t'u bërë edhe për endokrinologë me përvojë.
Të gjitha këto rrethana provokuan mjekët që të kërkojnë mënyra të reja për të trajtuar sëmundjen.
Arsyet kryesore që i shtynë shkencëtarët të kërkojnë metoda të reja të trajtimit janë këto:
- Ashpërsia e sëmundjes.
- Natyra e rezultatit të sëmundjes.
- Ka vështirësi në rregullimin e komplikimeve në procesin e shkëmbimit të sheqerit.
Metodat më moderne për trajtimin e sëmundjes janë:
- metodat e trajtimit të harduerit,
- transplantimi i pankreasit
- transplantimi i pankreasit
- transplantimi i qelizave ishullore të indit pankreatik.
Në diabet mellitus të llojit të parë, trupi tregon shfaqjen e ndërrimeve metabolike që ndodhin për shkak të një shkelje në funksionimin e qelizave beta. Ndryshimi metabolik mund të eliminohet duke transplantuar materialin qelizor të ishujve të Langerhans.Qelizat e këtyre zonave të indit pankreatik janë përgjegjës për sintezën e insulinës hormonale në trup.
Kirurgjia e diabetit pankreatik mund të korrigjojë punën dhe të rregullojë devijimet e mundshme në proceset metabolike. Përveç kësaj, operacioni mund të parandalojë përparimin e mëtutjeshëm të sëmundjes dhe shfaqjen në trupin e komplikimeve që lidhen me diabetin.
Kirurgjia për diabet tip 1 është i justifikuar.
Qelizat e ishullit nuk janë në gjendje për një kohë të gjatë të jenë përgjegjës për rregullimin e proceseve metabolike në trup. Për këtë arsye, është mirë të përdorni alotransplantimin e gjëndrës së donatorëve që ka ruajtur aftësitë e tij funksionale sa më shumë që të jetë e mundur.
Kryerja e një procedure të ngjashme përfshin sigurimin e kushteve në të cilat sigurohet bllokimi i dështimeve të proceseve metabolike.
Në disa raste, pas operacionit, ekziston një mundësi e vërtetë për të arritur zhvillimin e kundërt të komplikimeve të provokuara nga zhvillimi i diabetit mellitus tip 1 ose ndalimin e përparimit të tyre.
Transplantimi i pankreasit në diabet, rrallë përshkruhet për transplantim të organeve të tjera. Këto trajtime kirurgjikale janë një kërcënim i madh. Kirurgjia shpesh përdoret nëse mjetet e tjera të ndikimit nuk janë të mjaftueshme. Ndërhyrje të tilla kirurgjikale konsistojnë në vështirësi të veçanta teknike dhe organizative në lidhje me sjelljen.
Në praktikën mjekësore, dallohen metodat moderne të eliminimit të sëmundjes.
- Metodat e trajtimit të harduerit.
- Kirurgjia e pankreasit.
- Transplantimi i pankreasit.
- Transplantimi i ishullit pankreatik.
Për shkak të faktit se në patologjinë diabetike është e mundur të identifikohen ndërrime metabolike që janë zhvilluar për shkak të ndryshimeve në aktivitetin natyror të qelizave beta, terapia patologjike do të paracaktohet me procedurën e zëvendësimit të ishujve të Langerhans.
Ky trajtim kirurgjik ndihmon për të zgjidhur mospërputhjet në fenomenet metabolike ose për të garantuar formimin e komplikimeve të rënda të përsëritura të manifestimit të diabetit, i cili i nënshtrohet glukozës, pavarësisht nga kostoja e lartë e trajtimit kirurgjik.
Në diabet, ky vendim është i bazuar.
Qelizat e ishullit të trupit nuk janë në gjendje për një periudhë të gjatë kohore të jenë përgjegjës për rregullimin e metabolizmit të karbohidrateve tek pacientët. Prandaj, përdoren allografitë e zëvendësimit të ishujve të Langerhans të gjëndrës donatore, në të cilat aktiviteti i tyre i tyre ruhet në maksimum. Ky fenomen pret rrethanat e sigurisë për normoglikeminë dhe një bllokadë tjetër të mekanizmave metabolikë.
Në disa situata, bëhet e mundur që realisht të arrihet formimi i kundërt i komplikimeve të zhvilluara të një sëmundjeje diabetike ose t'i ndalojë ato.
Transplantimi i pankreasit në patologjinë diabetike është një procedurë e rrezikshme, sepse ndërhyrje të tilla kryhen vetëm në situata më ekstreme.
Transplantimi i organit pankreatik shpesh kryhet për njerëzit që vuajnë nga të dyja diabeti tip 1 dhe i dyti me inferioritet renal të manifestuar tashmë para se pacienti të fillojë të përjetojë komplikime të pakthyeshme në formën e:
- retinopatia me humbjen e plotë të aftësisë për të parë
- sëmundjet e anijeve të mëdha dhe të vogla,
- nevropati,
- nefropati,
- inferioriteti endokrin.
Transplantimi i gjëndrave kryhet gjithashtu në prani të një sëmundje diabetike sekondare të provokuar nga nekroza e pankreasit, e cila u bë një ndërlikim i pankreatitit në fazën akute dhe formimit të dobët të pankreasit, por nëse sëmundja është në fazën e formimit.
Shpesh faktori i transplantit është hemokromatoza, si dhe imuniteti i viktimës ndaj sheqerit.
Në situata mjaft të rralla, transplantimi i gjëndrës për diabet u përshkruhet pacientëve me një numër patologjish.
- Nekroza e indit pankreatik.
- Dëmtimi i gjëndrës nga formimi i tumorit i një kursi beninj ose malinj.
- Fenomeni inflamator purulent në peritoneum, i cili çon në zhvillimin e dëmtimit të rëndë të indeve të pankreasit, i cili nuk i përgjigjet asnjë terapie.
Shpesh, me shfaqjen e inferioritetit renal, pacienti, së bashku me një transplant të pankreasit, do t'ju duhet gjithashtu një operacion në veshka që kryhet menjëherë me pankreasin.
Përveç indikacioneve, një transplant i pankreasit nuk do të jetë i mundur për arsye të ndryshme.
- Prania dhe formimi i neoplazmave të një kursi inferior.
- Sëmundja e zemrës, e karakterizuar nga pamjaftueshmëri e rëndë vaskulare.
- Komplikimet e diabetit.
- Prania e patologjive të mushkërive, goditje në tru, kurs infektiv.
- Varësia ndaj alkoolit, drogës.
- Ordersrregullime të shfaqjes së rëndë mendore.
- Funksione të dobëta mbrojtëse të trupit.
- AIDS.
Trajtimi kirurgjik është i mundur nëse gjendja e pacientit është e kënaqshme. Përndryshe, rreziku i vdekjes është i mundur.
Para se të identifikohet mundësia e ndërhyrjes kirurgjikale dhe rastet që përfshijnë një transplantim, bëhet një grup ekzaminimesh. Studimi përfshin masat e mëposhtme diagnostikuese:
- analiza e llojit të gjakut,
- tomografia e llogaritur,
- elektrokardiogramë,
- testi i gjakut në nivelin biokimik,
- diagnostifikimi me ultratinguj i muskujve të zemrës, peritoneum,
- serologji gjaku,
- analiza e urinës dhe e gjakut,
- studimi i antigjeneve të pajtueshmërisë së indeve,
- X-ray e sternumit.
Pacienti do të ketë nevojë për një ekzaminim të plotë nga një terapist, kirurg, gastroenterolog. Ndonjëherë keni nevojë për një ekzaminim me mjekë të tillë:
Falë një diagnoze gjithëpërfshirëse, është e mundur të identifikohet kërcënimi i refuzimit të organit të transplantuar. Nëse të gjithë treguesit e përcaktuar gjatë periudhës së analizës janë normale, atëherë mjekët planifikojnë të transplantojnë pankreasin dhe të kërkojnë një dhurues.
Kampionimi i indeve kryhet në një person të gjallë dhe në trurin e të cilit u konstatua i vdekur.
Bazuar në rezultatet e testeve, mirëqenien e përgjithshme dhe gjithashtu se sa keq preket pankreasi, mjeku do të zgjedhë një ndërhyrje për një transplantim të pankreasit.
- Kirurgjia përfshin transplantimin e një organi të tërë.
- Transplantimi i një bishti ose lobi tjetër të gjëndrës.
- Shtë e nevojshme të eliminoni organin dhe një pjesë të duodenit.
- Injeksion intravenoz i qelizave Langerhans.
Kur transplantoni të gjithë pankreasin, merrni atë me një pjesë të duodenum 12. Sidoqoftë, gjëndra mund të lidhet me zorrën e vogël ose fshikëzën. Nëse transplantohet vetëm një pjesë e pankreasit, atëherë ndërhyrja kirurgjikale konsiston në heqjen e lëngut të pankreasit. Për ta bërë këtë, përdorni 2 metoda.
- Bllokimi i kanalit të daljes duke përdorur neoprene.
- Heqja e lëngut të organeve në zorrën e vogël ose fshikëzën. Kur lëngu hidhet në fshikëz, rreziku i zhvillimit të infeksionit zvogëlohet.
Një transplantim i pankreasit, si veshka, bëhet në fosën iliac. Procedura është e ndërlikuar dhe e gjatë. Shpesh operacioni kryhet nën anestezi të përgjithshme, gjë që zvogëlon rrezikun e komplikimeve serioze.
Ndodh që ata të krijojnë tubin kurrizor, për shkak të të cilit dorëzohet anestezia pas transplantimit për të lehtësuar gjendjen.
Trajtimi kirurgjik i gjëndrës në faza:
- Një donatori i jepet një ilaç për antikoagulim përmes arteries së mitrës, atëherë përdoret një zgjidhje ruajtëse.
- Tjetra, organi hiqet dhe ftohet me një solucion të kripur të ftohtë.
- Kryeni një operacion të planifikuar.Një diseksion i bëhet marrësit, atëherë një gjëndër e shëndetshme ose një pjesë transplantohet në zonën ossal fossa.
- Arteriet, venat dhe kanali i daljes së organeve kombinohen në faza.
Nëse pacienti ndryshon në punën e veshkave kundër diabetit, atëherë një operacion i dyfishtë është i mundur. Kjo do të rrisë shanset për një rezultat të favorshëm.
Me një transplant të suksesshëm, pacienti shpejt do të kthehet në metabolizëm normal të karbohidrateve, kështu që ai nuk ka nevojë të injektojë rregullisht insulinë, duke e zëvendësuar atë me tableta imunosupresivë. Përdorimi i tyre nuk do të lejojë që pankreasi i transplantuar të refuzohet.
Terapia imunosupresive kryhet me përdorimin e 2-3 ilaçeve që kanë një mekanizëm të ndryshëm veprimi.
Si çdo zgjidhje kirurgjikale e problemit, implantimi mund të provokojë zhvillimin e komplikimeve të tilla të diabetit, ilaçet e të cilit nuk mund ta zgjidhin problemin.
- Formimi i një dukurie infektive në peritoneum.
- Prania e lëngjeve në një rreth të një organi të transplantuar.
- Zhvillimi i gjakderdhjes në nivele të ndryshme të intensitetit.
Ndodh që ndodh refuzimi i gjëndrës së transplantuar. Kjo tregon praninë e amilazës në urinë. Dhe gjithashtu kjo zbulohet nëse kryhet një biopsi. Hekuri do të fillojë të rritet në madhësi. Një skanim me ultratinguj është pothuajse e pamundur të zbulohet, sepse trupi ka skaje të paqarta.
Trajtimi kirurgjik i transplantit përfshin një rehabilitim të gjatë dhe të vështirë për pacientin. Në këtë kohë, ilaçet imunosupresive i përshkruhen atij, në mënyrë që organi të merret mirë rrënjë.
A mund të shërohet pankreasi pas transplantimit?
Sipas statistikave, mbijetesa pas një transplantimi të pankreasit është vërejtur në 80% të pacientëve për një periudhë që nuk kalon 2 vjet.
Nëse pankreasi ishte transplantuar nga një dhurues i shëndetshëm, prognoza është më e favorshme, dhe pothuajse 40% e pacientëve jetojnë për më shumë se 10 vjet, dhe 70% e atyre që jetojnë jo më shumë se 2 vjet.
Futja e qelizave të trupit me metodën intravenoze ka provuar veten jo nga ana më e mirë, teknika tani është duke u finalizuar. Kompleksiteti i kësaj metode qëndron në pamjaftueshmërinë e njërës gjëndër për të marrë prej saj numrin e dëshiruar të qelizave.
Transplantimi i pankreasit për diabetin
Një nga organet më të rëndësishme të trupit të njeriut është pankreasi.
Ndodhet në zgavrën e barkut dhe kryen një numër funksionesh, më të rëndësishmet prej të cilave janë sinteza e enzimave të përfshira në tretje (ekzokrinë) dhe formimin e hormoneve të përfshirë në metabolizmin e karbohidrateve. Aktiviteti i pasaktë i organit mund të shkaktojë pasoja mjaft të rënda - zhvillimi i nekrozës së pankreasit, diabeti mellitus, dhe në disa raste edhe vdekja. Ndonjëherë, për një numër arsyesh të ndryshme, hekuri pushon së përmbushuri funksionet e tij pjesërisht ose plotësisht, kështu që lind pyetja e transplantimit të saj.
Aktualisht, operacionet e transplantimit kryhen në shumë vende, gjë që na lejon të flasim për zhvillimin e vazhdueshëm të mjekësisë në këtë drejtim. Një nga mostrat e transplantit pankreatik për diabetin tip 1 është bërë përsëri në 1891, i cili ishte tridhjetë vjet para zbulimit të insulinës, megjithatë, një operacion i tillë u krye për herë të parë në vitin 1966 në Amerikë.
Sot, mjekësia ka bërë një hap të rëndësishëm në fushën e transplantimit të pankreasit, për shkak të përdorimit të ciklosporin A në kombinim me steroidet.
Diagnoza, indikacionet dhe kundërindikacionet për kirurgji
Efektiviteti dhe suksesi i përfundimit të operacionit varet nga shumë faktorë, sepse kjo procedurë tregohet vetëm në raste ekstreme dhe ka një kosto mjaft të lartë. Do pacient duhet t’i nënshtrohet një seri ekzaminimesh dhe diagnostifikimesh, sipas rezultateve të të cilave mjeku vendos përshtatshmërinë e procedurës.Ekzistojnë disa lloje të diagnostikimit, ndër të cilët më domethënës janë këto:
- Një ekzaminim i plotë nga një terapist dhe konsultë e mjekëve shumë të specializuar - një gastroenterolog, kirurg, anestezist, dentist, gjinekolog dhe të tjerë,
- Ekzaminimi me ultratinguj i muskujve të zemrës, organeve peritoneale, x-ray e gjoksit, elektrokardiogram, tomografi e llogaritur,
- Mostra të ndryshme gjaku
- Një analizë e veçantë që identifikon praninë e antigjeneve, e cila është e rëndësishme për pajtueshmërinë e indeve.
Meqenëse çdo manipulim kirurgjikal është një procedurë mjaft e rrezikshme për pacientin, ekzistojnë një numër indikacionesh nën të cilat transplantimi i pankreasit është e vetmja mundësi e mundshme për të siguruar aktivitetin normal të njeriut:
- Transplantimi i pankreasit në diabetin mellitus tip 1 para fillimit të komplikimeve serioze të kësaj sëmundje, siç është retinopatia, e cila mund të zhvillohet në verbëri, patologji vaskulare, lloje të ndryshme të nefropatisë, hiperlabilitet, etj.
- Diabeti mellitus sekondar, i cili mund të shkaktohet nga një kurs i veçantë i pankreatitit, në të cilin zhvillohet nekroza e pankreasit, kanceri i pankreasit, imuniteti i pacientit ndaj insulinës, hemokromatozës, etj.
- Prania e lezioneve strukturore të indeve të organeve, duke përfshirë neoplazma malinje ose beninje, vdekje të gjerë të indeve, lloje të ndryshme të inflamacionit në peritoneum.
Secili prej indikacioneve të mësipërm është mjaft kontradiktor, prandaj çështja e fizibilitetit të një transplantimi konsiderohet për secilin pacient individualisht dhe vendoset nga një mjek i cili vlerëson të gjitha rreziqet dhe pasojat e mundshme negative të procedurës.
Përveç indikacioneve, ekzistojnë një numër i kundërindikacioneve në të cilat kryerja e një transplanti të pankreasit është rreptësisht e ndaluar:
- Prania dhe zhvillimi i neoplazmave malinje,
- Sëmundje të ndryshme të zemrës në të cilat shprehet pamjaftueshmëria vaskulare,
- Komplikimet e diabetit
- Prania e sëmundjeve të mushkërive, goditjes ose sëmundjeve infektive,
- Varësia ose alkoolizmi,
- Disordersrregullime të rënda mendore,
- Imuniteti i dobësuar.
Shtë e rëndësishme të mbani mend se operacionet e transplantimit të gjëndrave kryhen vetëm nëse pacienti është në një gjendje të mirë dhe mirëqenie. Përndryshe, ekziston rreziku i vdekjes për pacientin.
Transplantimi i pankreasit është një procedurë kirurgjikale e kryer rrallë, qëllimi i së cilës është të rivendosni sekretimin e duhur të insulinës në trup.
Shkaku i operacionit mund të jetë diabeti progresiv (me pamjaftueshmëri renale simptomatike ose kërcënuese) dhe kushte të tjera në të cilat organi pushon së funksionuari.
Pankreasi ka dy funksione kryesore. E para është prodhimi nga qelizat folikulare të enzimave tretëse që kalojnë përmes kanalit të organit në kanalin biliare të përbashkët dhe duoden. Atje ata luajnë një rol të rëndësishëm në tretjen e proteinave dhe yndyrave.
Sekretimi i brendshëm është një mekanizëm më kompleks që ju lejon të rregulloni nivelin e glukozës në trup.
Ky organ abdominal kryen një funksion sekretues. Për shkak të strukturës, vaskularizimit dhe vendndodhjes së saj, procedurat kirurgjikale në vendndodhjen e saj janë të vështira për t'u kryer.
Sidoqoftë, operacionet e transplantit të pankreasit kryhen, pasi që një pacient me diabet pas transplantimit mund të bëhet i pavarur nga nevoja për monitorim të vazhdueshëm të niveleve të sheqerit dhe përdorimit të insulinës. Në planin afatgjatë, shmangni komplikime serioze, të rrezikshme për jetën.
Për kirurgët, një operacion i tillë është një sfidë e vërtetë. Pankreasi nuk është aktivizuar nga tre arterie:
- arteria superiore mesenterike,
- arteria splenike,
- arteria gastro duodenale.
Me transplantim të njëkohshëm të pankreasit dhe veshkave, ato implantohen në rajonin e legenit, në anën e brendshme të eshtrave iliac, dhe arteriet e të dy organeve lidhen me arteriet e brendshme të femurit.
Letra nga lexuesit tanë
Gjyshja ime ka qenë e sëmurë nga diabeti për një kohë të gjatë (tip 2), por kohët e fundit komplikimet kanë shkuar në këmbët e saj dhe në organet e brendshme.
Rastësisht gjeta një artikull në internet që fjalë për fjalë shpëtoi jetën time. Ishte e vështirë për mua të shihja vuajtjet dhe era e ndyrë në dhomë po më çmendte.
Gjatë rrjedhës së trajtimit, gjyshe madje ndryshoi gjendjen shpirtërore. Ajo tha se këmbët e saj nuk lëndohen më dhe ulcerat nuk përparuan; javën tjetër do të shkojmë në zyrën e mjekut. Përhapni lidhjen për artikullin
Transplantimi i pankreasit kryhet për diabetin tip 1 ose tip 2. Transplantimi i organit gjëndër të sistemit tretës është mënyra e vetme për të kuruar plotësisht diabetin sot, gjë që çon në normoglikemi pa pasur nevojë për insulinë ekzogjene.
Transplantimi i organeve të sekretimit ekzokrin dhe endokrin është një procedurë jashtëzakonisht e ndërlikuar, e cila shoqërohet nga një rrezik relativisht i lartë.
Arsyeja e ndërhyrjes pushtuese mund të jetë:
Si ta mbajmë sheqerin normal në vitin 2019
- ndryshime të dukshme diabetike
- rrjedhën e sëmundjes, në të cilën zhvillohen shpejt komplikime që mund të çojnë në paaftësi të rëndë, ose vdekje.
Treguesi më i zakonshëm është diabeti me dështim të veshkave. Një pacient i tillë i nënshtrohet terapisë me insulinë dhe, në të njëjtën kohë, dializë të rregullt. Transplantimi i pankreasit te pacientët e tillë ndodh ose së bashku me një veshkë, ose pas transplantimit të veshkave. Kjo i jep mundësinë pacientit të diabetit të shërohet plotësisht.
Pacientët me komplikime renale ende jo të zhvilluara të diabetit, por me shenja të qarta të insuficencës së pankreasit, kualifikohen për të ashtuquajturën transplantim proaktiv. Nëse organi i transplantuar transplantohet si duhet dhe transplanti nuk refuzohet, atëherë gjendja shëndetësore e pacientit arrin normën:
- ai nuk ka nevojë të marrë insulinë,
- ai mund të kthehet në jetën normale dhe në punë.
Gratë pas transplantimeve të suksesshme, pavarësisht nevojës për të përdorur imunosupresantë (me qëllim parandalimin e mutacioneve të transplantimit), janë në gjendje të mbeten shtatzënë dhe të lindin fëmijë.
Indikacionet e mbetura (megjithëse shumë të rralla) për transplantim janë:
- pamjaftueshmëri ekstracorporeale pankreatike,
- cirroza e pankreasit,
- gjendje pas heqjes efektive të kancerit të pankreasit, pa përsëritje të kancerit.
Këto kushte shkaktojnë mungesë të insulinës dhe simptoma dytësore të diabetit (me të gjitha ndërlikimet e tij të shoqërimit).
Transplantimi i organit gjëndër të sistemit tretës mund të ndihmojë në normalizimin e ekuilibrit fiziologjik dhe metabolik. Kjo gjithashtu ju lejon të luftoni komplikime të rrezikshme për jetën, kryesisht hipo- dhe hiperglicemi të rënda, të cilat mund të ndodhin me acidozë ose të çojnë në gjendje kome.
Theshtë vërtetuar edhe efekti i transplantimit të pankreasit në faktorët e rrezikut për sëmundjet kardiovaskulare dhe vonesën në zhvillimin e disa komplikimeve kronike.
Transplantimi i pankreasit është një trajtim efektiv për diabetin. Një operacion transplantimi mund të kryhet në tre mënyra kryesore:
- transplantimi i vetë organit të gjëndrave,
- implantimi i pankreasit njëkohësisht me veshkat,
- transplantimi i pankreasit pas një transplanti të veshkave.
Transplantimi i vetë pankreasit (i ashtuquajturi transplantim i avancuar) kryhet në pacientët me veshkë që funksionojnë normalisht, në të cilat vërehen luhatje të konsiderueshme të glicemisë, megjithë trajtimin e saktë me insulinë.
Kjo gjendje mund të çojë në zhvillimin e komplikimeve serioze të diabetit, dhe operacioni mund të parandalojë këtë.
Ne ofrojmë një zbritje për lexuesit e faqes sonë!
Sidoqoftë, transplantimi i pankreasit në vetvete kryhet vetëm në disa pacientë, pasi që shpesh diabeti arrin të shkatërrojë veshkat dhe të çojë në komplikime të tjera. Prandaj, këshillohet që të kryhet transplantimi i njëkohshëm i veshkave dhe i pankreasit. Ky është lloji që kryhet më shpesh nga transplanti i organeve në diabet.
Ju gjithashtu mund të bëni një transplant të pankreasit me veshkat e transplantuara më parë, por pastaj organe të tilla nga dy dhurues të ndryshëm zvogëlojnë shanset e pacientit për shërim.
Një alternative e metodave të mësipërme është transplantimi i ishujve pankreatik të pankreasit. Thelbi i procedurës është transplantimi i qelizave dhuruese përmes një kateteri. Megjithatë, kjo teknikë është më pak efektive sesa transplantimi i të gjithë organit.
Transplantimi i pankreasit (në kombinim me një transplant të veshkave) është një procedurë që mund të rivendosë aftësinë e pacientit për të funksionuar normalisht pa nevojë për insulinë ose dializë të rregullt.
Një procedurë e tillë do të ndihmojë në parandalimin e humbjes së shikimit, amputimin e gjymtyrëve me ndryshime gangrenoze sekondare. Falë arritjeve të mjekësisë moderne, kjo ndodh në 60-70% të operacioneve.
Megjithatë, operacioni është i vështirë për t'u kryer, komplikimet janë të mundshme. Më të zakonshmet janë:
- pezmatimi i organit të transplantuar (i shkaktuar nga iskemi ose manipulim intensiv gjatë operacionit),
- nekroza e organeve të transplantuara (për shkak të komplikimeve tromboembolike në anastomozat vaskulare),
- refuzimi i transplantit (i cili madje mund të kërkojë sqarim - heqja e organeve të implantuara),
- gjakderdhje, infeksione dhe fistula pas operacionit.
Në disa raste, është gjithashtu e mundur që një shartim i shartuar mirë (pa shenja dështimi) të mos kryejë një funksion sekret. Prandaj, kualifikimi i pacientit për transplantim të pankreasit nuk është një proces i thjeshtë. Kërkon një vlerësim individual të gjendjes së pacientit nga shumë specialistë.
Përqindja e komplikimeve është mjaft e lartë. Edhe në qendrat ku punojnë specialistë të kualifikuar, shfaqen komplikime në 31-32% të pacientëve. Kursi pas rehabilitimit pas operacionit varet nga zgjedhja e saktë e dhuruesit për marrësin.
Faktorët kryesorë të rrezikut për komplikimet postoperative në një pacient:
Rreth 10-20 përqind e komplikimeve postoperative përfshijnë trombozën e transplantit. Në 70 përqind, ajo zbulohet brenda shtatë ditëve pas operacionit (zakonisht kërkohet heqja e një organi të transplantuar).
Gjakderdhja konsiderohet një nga shkaqet e komplikimeve pas transplantimit të organeve. Mund të shoqërohet me një rrjedhje të anastomozës vaskulare, gjakderdhje intra-abdominale dhe gjakderdhje në traktin gastrointestinal.
Inflamacioni i pankreasit shpesh rezulton nga dëmtimi ishemik i shkaktuar nga transplantimi. Kjo mund të zgjasë deri në 3-4 javë pas operacionit. Fistula e zorrëve - zakonisht ndodh gjatë tre muajve të parë pas implantimit, manifestohet me dhimbje akute të barkut. Shumica e pacientëve kërkojnë ndërhyrje të shpejtë kirurgjikale.
Brenda tre muajve pas operacionit, infeksionet intra-abdominale mund të zhvillohen. Faktorët kontribues janë:
- pleqëria e dhuruesit,
- përdorimi i dializës peritoneale para transplantimit,
- kohë e gjatë e ishemisë së ftohtë,
- pezmatimi i pankreasit dhe imunosupresioni duke përdorur sirolimus.
Infeksionet kërpudhore intraperitoneale - rrisin vdekshmërinë pas operacionit të pacientëve.
Para kryerjes së procedurës së transplantimit të organit sekretor pankreatik, konsiderohen faktorë në të cilët operacioni është i kundërindikuar:
- tumoreve malinje
- kardiopatia ishemike progresive,
- çrregullime mendore
- sistem i dobësuar imunitar ose SIDA,
- ndryshime të përparuara aterosklerotike,
- dështimi i frymëmarrjes kronike,
- infeksione kronike virale dhe bakteriale që nuk mund të trajtohen,
- mosha (kirurgjia nuk rekomandohet për personat më të vjetër se 45 vjeç).
Ndalimi kryesor në procedurën e transplantimit është kur ka kancere malinje në trup, si dhe çrregullime të rënda mendore. Anydo sëmundje në formë akute duhet të eliminohet para operacionit.
Diabeti gjithmonë çon në komplikime fatale. Sheqeri i tepërt i gjakut është jashtëzakonisht i rrezikshëm.
Alexander Myasnikov në dhjetor 2018 dha një shpjegim në lidhje me trajtimin e diabetit. Lexoni të plotë
Transplantimi i pankreasit për diabetin
Një trajtim alternative është transplantimi i pankreasit për diabetin. Operacioni ndihmon për të eleminuar varësinë nga administrimi ditor i insulinës, terapi e tillë është e rëndësishme për pacientët me diabet tip 1, megjithatë, dhe tipi 2 mund të tregojë indikacione për një ndërhyrje të tillë. Por pacientët kërkohet të marrin parasysh të gjitha rreziqet e mundshme që lidhen me operacionin, dhe faktin që në shumicën e rasteve nevojitet mbështetje e vazhdueshme për ilaçe për të shmangur refuzimin.
Transplantimi i pankreasit kryhet për pacientët që vuajnë nga një kurs i ndërlikuar i sëmundjes themelore. Pankreasi është një organ shumë i brishtë dhe transplantimi i tij shoqërohet me shumë rreziqe dhe komplikime, prandaj kryhet vetëm kur është absolutisht e nevojshme. Indikacionet për përdorim do të jenë llojet e mëposhtme të ndërlikimeve të sëmundjes:
- dështimi i rëndë i veshkave ose kalimi në hemodializë për pacientët me diabet mellitus,
- prania e implantit të veshkave në pacientët e diagnostikuar me diabet,
- mungesa e përgjigjes ndaj trajtimit të insulinës,
- forma të rënda të shqetësimit të karbohidrateve.
Kthehu tek tabela e përmbajtjes
Në praktikën mjekësore, përdoret një transplant i pankreasit të plotë ose të pjesshëm. Kur transplantoni një organ donator, mjekët nuk heq pankreasin e pacientit, siç është zakon për transplantim të zemrës ose veshkave. Praktikoni transplantim të njëkohshëm ose sekuencial të shpretkës, njëkohësisht me veshkën. Një operacion i tillë jep një rezultat pozitiv në një përqindje të madhe të rasteve. Praktika mjekësore kryen lloje të tilla të kirurgjisë pankreatike:
Një teknikë efektive për trajtimin e sëmundjes konsiderohet të jetë qeliza persad e ishujve të Langerhans.
- Transplantimi nga një donator - një operacion kryhet me diseksion të zgavrës së barkut.
- Transplantimi i qelizave Langerhans - ishujt e qelizave merren nga një ose më shumë donatorë dhe futen në venën portal të mëlçisë së pacientit duke përdorur një kateter.
- Transplantimi i njëkohshëm i shpretkës dhe veshkave, kjo procedurë shoqërohet me një rrezik të rritur, por ka një përqindje më të madhe të dinamikës pozitive.
- Transplantimi i qelizave të donatorëve duke përdorur një aparat të veçantë që i ushqen ata me oksigjen dhe parandalon procesin e refuzimit (nën studim).
- Një transplantim i qelizave beta që prodhojnë insulinë.
Kthehu tek tabela e përmbajtjes
Kirurgjia pankreatike është e lidhur me një rrezik të madh, sepse ky organ është mjaft delikat dhe qelizat e dëmtuara nuk mund të rikthehen, siç janë qelizat e mëlçisë. Pas transplantimit të një organi donator, në shumicën e rasteve, administrimi i përjetshëm i barnave është i nevojshëm për të shtypur përgjigjen imune ndaj një organi të huaj - refuzim.
Transplantimi i qelizave ishullore të Langerhans nuk shoqërohet me stres të rëndë për trupin dhe nuk kërkon administrim të mëvonshëm të ilaçeve imunosupresive. Meqenëse qelizat futen direkt në sistemin e qarkullimit të gjakut, efekti i procedurës vërehet menjëherë pas procedurës. Në ditët në vijim, funksioni i qelizave rritet.
Një pacient i cili vendos të transplantojë duhet të sigurohet që rreziku për jetën e tij justifikon rreziqet që lidhen me operacionin dhe pasojat që do të duhet të jetojnë si rezultat i operacionit.
Një zhvillim i ri nga shkencëtarët izraelitë është një aparat i veçantë në të cilin vendosen qelizat nga një dhurues i shëndetshëm, ato ngjiten në trupin e pacientit me tuba të veçantë dhe prodhojnë dozën e duhur të insulinës në gjakun e tij. Sipas të njëjtit sistem, qelizat marrin oksigjen, ndërsa mbeten të mbrojtura nga reagimi imunitar, por pajisje të tilla janë ende në zhvillim e sipër. Ashtu si transplantimi i qelizave beta, i cili gjithashtu mund të revolucionarizojë trajtimin e sëmundjes diabetike.
Kundërindikimet për transplantimin e pankreasit në diabet
Operacioni është kundërindikuar në kancer. Transplantimi nuk duhet të kryhet te pacientët që kanë psikozë ose shqetësime të rënda në funksionimin e sistemit nervor. Një tjetër kundërindikacion do të jetë prania e një sëmundje të rëndë kardiovaskulare. Një operacion nuk kryhet dhe nëse ekzistojnë sëmundje të rënda infektive, deri sa të eliminohen.
Yurkov, I.B. Manuali i çrregullimeve dhe sëmundjeve hormonale / I. B. Jurkov. - M .: Phoenix, 2017 .-- 698 f.
Moroz B. T., Khromova E. A., Shustov S. B., et al. Teknologjitë e reja në periodontikën operative në trajtimin kompleks të pacientëve me diabet mellitus tip 2, Shtypshkronja Nauka - M., 2012. - 160 f.
Malakhov G.P. Praktika e shërimit, Libri 1 (diabeti dhe sëmundje të tjera). SPb., Shtëpia botuese "Genesha", 1999, 190 f., F. 11,000 kopje- Zholondz M.Ya. Një kuptim i ri i diabetit. Shën Petersburg, shtëpia botuese "Doe", 1997.117 fq ribotim i të njëjtit libër me titull "Diabeti. Kuptim i ri. " SPb., Shtëpia botuese "Të gjitha", 1999., 224 faqe, tirazh prej 15,000 kopjesh.
- Vinogradov V.V. Tumoret dhe cistat e pankreasit, Shtëpia Botuese e Letërsisë Mjekësore - M., 2016. - 218 f.

Më lër të prezantoj. Unë quhem Elena. Unë kam punuar si endokrinolog për më shumë se 10 vjet. Unë besoj që jam aktualisht një profesionist në fushën time dhe dua të ndihmoj të gjithë vizitorët në sit për të zgjidhur detyra komplekse dhe jo aq. Të gjitha materialet për sitin janë mbledhur dhe përpunuar me kujdes në mënyrë që të transmetojnë sa më shumë të jetë e mundur të gjitha informacionet e nevojshme. Para se të aplikoni atë që përshkruhet në faqen e internetit, një konsultim i detyrueshëm me specialistë është gjithmonë i nevojshëm.
Indikacionet për transplantim
Në praktikën mjekësore, dallohen metodat moderne të eliminimit të sëmundjes.
- Metodat e trajtimit të harduerit.
- Kirurgjia e pankreasit.
- Transplantimi i pankreasit.
- Transplantimi i ishullit pankreatik.
Për shkak të faktit se në patologjinë diabetike është e mundur të identifikohen ndërrime metabolike që janë zhvilluar për shkak të ndryshimeve në aktivitetin natyror të qelizave beta, terapia patologjike do të paracaktohet me procedurën e zëvendësimit të ishujve të Langerhans.
Ky trajtim kirurgjik ndihmon për të zgjidhur mospërputhjet në fenomenet metabolike ose për të garantuar formimin e komplikimeve të rënda të përsëritura të manifestimit të diabetit, i cili i nënshtrohet glukozës, pavarësisht nga kostoja e lartë e trajtimit kirurgjik.
Në diabet, ky vendim është i bazuar.
Qelizat e ishullit të trupit nuk janë në gjendje për një periudhë të gjatë kohore të jenë përgjegjës për rregullimin e metabolizmit të karbohidrateve tek pacientët. Prandaj, përdoren allografitë e zëvendësimit të ishujve të Langerhans të gjëndrës donatore, në të cilat aktiviteti i tyre i tyre ruhet në maksimum. Ky fenomen pret rrethanat e sigurisë për normoglikeminë dhe një bllokadë tjetër të mekanizmave metabolikë.
Në disa situata, bëhet e mundur që realisht të arrihet formimi i kundërt i komplikimeve të zhvilluara të një sëmundjeje diabetike ose t'i ndalojë ato.
Transplantimi i pankreasit në patologjinë diabetike është një procedurë e rrezikshme, sepse ndërhyrje të tilla kryhen vetëm në situata më ekstreme.
Transplantimi i organit pankreatik shpesh kryhet për njerëzit që vuajnë nga të dyja diabeti tip 1 dhe i dyti me inferioritet renal të manifestuar tashmë para se pacienti të fillojë të përjetojë komplikime të pakthyeshme në formën e:
- retinopatia me humbjen e plotë të aftësisë për të parë
- sëmundjet e anijeve të mëdha dhe të vogla,
- nevropati,
- nefropati,
- inferioriteti endokrin.
Transplantimi i gjëndrave kryhet gjithashtu në prani të një sëmundje diabetike sekondare të provokuar nga nekroza e pankreasit, e cila u bë një ndërlikim i pankreatitit në fazën akute dhe formimit të dobët të pankreasit, por nëse sëmundja është në fazën e formimit.
Shpesh faktori i transplantit është hemokromatoza, si dhe imuniteti i viktimës ndaj sheqerit.
Në situata mjaft të rralla, transplantimi i gjëndrës për diabet u përshkruhet pacientëve me një numër patologjish.
- Nekroza e indit pankreatik.
- Dëmtimi i gjëndrës nga formimi i tumorit i një kursi beninj ose malinj.
- Fenomeni inflamator purulent në peritoneum, i cili çon në zhvillimin e dëmtimit të rëndë të indeve të pankreasit, i cili nuk i përgjigjet asnjë terapie.
Shpesh, me shfaqjen e inferioritetit renal, pacienti, së bashku me një transplant të pankreasit, do t'ju duhet gjithashtu një operacion në veshka që kryhet menjëherë me pankreasin.
Kundërindikimet e transplantit
Përveç indikacioneve, një transplant i pankreasit nuk do të jetë i mundur për arsye të ndryshme.
- Prania dhe formimi i neoplazmave të një kursi inferior.
- Sëmundja e zemrës, e karakterizuar nga pamjaftueshmëri e rëndë vaskulare.
- Komplikimet e diabetit.
- Prania e patologjive të mushkërive, goditje në tru, kurs infektiv.
- Varësia ndaj alkoolit, drogës.
- Ordersrregullime të shfaqjes së rëndë mendore.
- Funksione të dobëta mbrojtëse të trupit.
- AIDS.
Trajtimi kirurgjik është i mundur nëse gjendja e pacientit është e kënaqshme. Përndryshe, rreziku i vdekjes është i mundur.
Diagnoza para transplantimit
Para se të identifikohet mundësia e ndërhyrjes kirurgjikale dhe rastet që përfshijnë një transplantim, bëhet një grup ekzaminimesh. Studimi përfshin masat e mëposhtme diagnostikuese:
- analiza e llojit të gjakut,
- tomografia e llogaritur,
- elektrokardiogramë,
- testi i gjakut në nivelin biokimik,
- diagnostifikimi me ultratinguj i muskujve të zemrës, peritoneum,
- serologji gjaku,
- analiza e urinës dhe e gjakut,
- studimi i antigjeneve të pajtueshmërisë së indeve,
- X-ray e sternumit.
Pacienti do të ketë nevojë për një ekzaminim të plotë nga një terapist, kirurg, gastroenterolog. Ndonjëherë keni nevojë për një ekzaminim me mjekë të tillë:
- endokrinolog,
- kardiolog,
- gjinekolog,
- dentisti.
Falë një diagnoze gjithëpërfshirëse, është e mundur të identifikohet kërcënimi i refuzimit të organit të transplantuar. Nëse të gjithë treguesit e përcaktuar gjatë periudhës së analizës janë normale, atëherë mjekët planifikojnë të transplantojnë pankreasin dhe të kërkojnë një dhurues.
Kampionimi i indeve kryhet në një person të gjallë dhe në trurin e të cilit u konstatua i vdekur.
Si kryhet një operacion transplantimi?
Bazuar në rezultatet e testeve, mirëqenien e përgjithshme dhe gjithashtu se sa keq preket pankreasi, mjeku do të zgjedhë një ndërhyrje për një transplantim të pankreasit.
- Kirurgjia përfshin transplantimin e një organi të tërë.
- Transplantimi i një bishti ose lobi tjetër të gjëndrës.
- Shtë e nevojshme të eliminoni organin dhe një pjesë të duodenit.
- Injeksion intravenoz i qelizave Langerhans.
Kur transplantoni të gjithë pankreasin, merrni atë me një pjesë të duodenum 12. Sidoqoftë, gjëndra mund të lidhet me zorrën e vogël ose fshikëzën.Nëse transplantohet vetëm një pjesë e pankreasit, atëherë ndërhyrja kirurgjikale konsiston në heqjen e lëngut të pankreasit. Për ta bërë këtë, përdorni 2 metoda.
- Bllokimi i kanalit të daljes duke përdorur neoprene.
- Heqja e lëngut të organeve në zorrën e vogël ose fshikëzën. Kur lëngu hidhet në fshikëz, rreziku i zhvillimit të infeksionit zvogëlohet.
Një transplantim i pankreasit, si veshka, bëhet në fosën iliac. Procedura është e ndërlikuar dhe e gjatë. Shpesh operacioni kryhet nën anestezi të përgjithshme, gjë që zvogëlon rrezikun e komplikimeve serioze.
Ndodh që ata të krijojnë tubin kurrizor, për shkak të të cilit dorëzohet anestezia pas transplantimit për të lehtësuar gjendjen.
Trajtimi kirurgjik i gjëndrës në faza:
- Një donatori i jepet një ilaç për antikoagulim përmes arteries së mitrës, atëherë përdoret një zgjidhje ruajtëse.
- Tjetra, organi hiqet dhe ftohet me një solucion të kripur të ftohtë.
- Kryeni një operacion të planifikuar. Një diseksion i bëhet marrësit, atëherë një gjëndër e shëndetshme ose një pjesë transplantohet në zonën ossal fossa.
- Arteriet, venat dhe kanali i daljes së organeve kombinohen në faza.
Nëse pacienti ndryshon në punën e veshkave kundër diabetit, atëherë një operacion i dyfishtë është i mundur. Kjo do të rrisë shanset për një rezultat të favorshëm.
Me një transplant të suksesshëm, pacienti shpejt do të kthehet në metabolizëm normal të karbohidrateve, kështu që ai nuk ka nevojë të injektojë rregullisht insulinë, duke e zëvendësuar atë me tableta imunosupresivë. Përdorimi i tyre nuk do të lejojë që pankreasi i transplantuar të refuzohet.
Terapia imunosupresive kryhet me përdorimin e 2-3 ilaçeve që kanë një mekanizëm të ndryshëm veprimi.
Si çdo zgjidhje kirurgjikale e problemit, implantimi mund të provokojë zhvillimin e komplikimeve të tilla të diabetit, ilaçet e të cilit nuk mund ta zgjidhin problemin.
- Formimi i një dukurie infektive në peritoneum.
- Prania e lëngjeve në një rreth të një organi të transplantuar.
- Zhvillimi i gjakderdhjes në nivele të ndryshme të intensitetit.
Ndodh që ndodh refuzimi i gjëndrës së transplantuar. Kjo tregon praninë e amilazës në urinë. Dhe gjithashtu kjo zbulohet nëse kryhet një biopsi. Hekuri do të fillojë të rritet në madhësi. Një skanim me ultratinguj është pothuajse e pamundur të zbulohet, sepse trupi ka skaje të paqarta.
Prognoza pas operacionit të transplantit
Trajtimi kirurgjik i transplantit përfshin një rehabilitim të gjatë dhe të vështirë për pacientin. Në këtë kohë, ilaçet imunosupresive i përshkruhen atij, në mënyrë që organi të merret mirë rrënjë.
A mund të shërohet pankreasi pas transplantimit?
Sipas statistikave, mbijetesa pas një transplantimi të pankreasit është vërejtur në 80% të pacientëve për një periudhë që nuk kalon 2 vjet.
Nëse pankreasi ishte transplantuar nga një dhurues i shëndetshëm, prognoza është më e favorshme, dhe pothuajse 40% e pacientëve jetojnë për më shumë se 10 vjet, dhe 70% e atyre që jetojnë jo më shumë se 2 vjet.
Futja e qelizave të trupit me metodën intravenoze ka provuar veten jo nga ana më e mirë, teknika tani është duke u finalizuar. Kompleksiteti i kësaj metode qëndron në pamjaftueshmërinë e njërës gjëndër për të marrë prej saj numrin e dëshiruar të qelizave.
Llojet e transplanteve të gjëndrave
Trajtimi radikal mund të kryhet në vëllime të ndryshme. Gjatë operacionit, transplantohet:
- segmente individuale të gjëndrës (bishtit ose trupit),
- kompleksi pankreatoduodenal (krejtësisht gjëndra me një segment të duodenit menjëherë ngjitur me të),
- plotësisht hekuri dhe veshkat njëkohësisht (90% të rasteve),
- pankreasit pas transplantimit paraprak të veshkave,
- një kulturë e qelizave beta donatore që prodhojnë insulinë.
Vëllimi i operacionit varet nga shtrirja e dëmtimit të indeve të organit, gjendja e përgjithshme e pacientit dhe të dhënat e anketës. Vendimi merret nga kirurgu.
Operacioni është planifikuar, sepse kërkon përgatitje serioze të pacientit dhe transplantin.
Në mënyrë që pacienti të trajtohet në mënyrë efektive me ilaç pankreatik për diabetin, është e nevojshme të zbuloni se çfarë lloj sëmundjeje ai zhvilloi. Kjo varet nga shumë faktorë. Roli kryesor luhet nga mosha dhe patogjeneza e sëmundjes.
Diabeti mellitus i referohet patologjisë së pankreasit endokrin. Përfaqësohet nga ishuj të Langerhans dhe zë vetëm 2% të vëllimit të të gjithë organit.
Ishujt formohen nga qeliza të ndryshme në strukturë dhe funksion. Ata janë të bashkuar nga sekretimi i hormoneve - përbërësit aktivë që kontrollojnë lloje të ndryshme të metabolizmit, tretjes dhe rritjes.
Në përgjithësi, dallohen 5 lloje të qelizave endokrine, të cilat luajnë një rol të rëndësishëm në prodhimin e hormoneve. Midis tyre shoqërohen me metabolizmin e karbohidrateve:
- qelizat beta (60%) që prodhojnë insulinë dhe në sasi të vogla - amilina, e përfshirë gjithashtu në rregullimin e niveleve të sheqerit,
- qelizat alfa (25%) që sekretojnë glukagon - një antagonist i insulinës (prish yndyrnat, duke rritur sasinë e glukozës në gjak).
E gjithë shumëllojshmëria e operacioneve në pankreas është e ndarë në grupe, në varësi të vëllimit dhe metodës së ndërhyrjes. Sipas vëllimit, ato mund të jenë ruajtëse të organeve ose me heqjen e gjëndrës ose të pjesës së saj.
Operacionet e ruajtjes së organeve
Shumica e operacioneve të transplantit të pankreasit kryhen njëkohësisht me transplantim të veshkave te pacientët me diabet tip I dhe insuficiencë renale shoqëruese. Grupi i dytë më i madh përfshin pacientë që i nënshtrohen një transplantimi të pankreasit pas një transplanti të veshkave.
Grupi i fundit përfshin pacientë që nuk kanë insuficiencë renale, të cilët i nënshtrohen vetëm transplantimit të pankreasit. Përqindja e mbijetesës një vjeçare të transplantit në grupin e një transplanti të izoluar të pankreasit është 70-75%, krahasuar me 80-85% në mesin e pacientëve pas transplantimit të njëkohshëm dhe jo të njëkohshëm të pankreasit dhe veshkave.
Simptomat e refuzimit të transplantit pas një transplantimi të izoluar të pankreasit, si rregull, manifestohen kryesisht nga dëmtimi i veshkave. Në pacientët me diabet mellitus tip I, shtimi i një transplanti të pankreasit në një transplant të veshkave nuk çon në një rritje të konsiderueshme të numrit të efekteve anësore si për pacientin ashtu edhe për transplantin.
Më shumë se dy të tretat e pacientëve pas transplantimit të njëkohshëm të pankreasit dhe veshkave nuk varen më
Në vijim përshkruhen procedurat anestezike për transplantimin e pankreasit në diabet mellitus.
Transplantologët mund të kryejnë llojet e mëposhtme të operacioneve të transplantit pankreatik:
- Transplantimi i gjëndrave të tëra
- Transplantimi i bishtit të gjëndrave,
- Transplantimi i një pjese të trupit të gjëndrës,
- Transplantimi i kompleksit pankreo-duodenal (gjëndër dhe pjesë e duodenit),
- Administrimi intravenoz i një kulture qelizore beta të gjëndrës.
Përcaktimi i llojit të operacionit të transplantit pankreatik përcaktohet pas analizës së të gjitha të dhënave të marra gjatë ekzaminimit diagnostik të pacientit. Kjo gjë varet nga karakteristikat e dëmtimit të indit të gjëndrës dhe gjendja e përgjithshme e trupit të pacientit.
Vetë operacioni kryhet pasi të përgatitet pacienti për anestezi të përgjithshme dhe të fiket vetëdija e pacientit. Kohëzgjatja e ndërhyrjeve të tilla kirurgjikale përcaktohet nga kompleksiteti i rasteve klinike, gatishmëria e kirurgut transplantues dhe ekipit të anesteziologjisë.
Në varësi të zhvillimit të gjendjes patologjike, diabeti ka manifestime të ndryshme. Së pari, pacienti ndjen dhimbje, vuan nga shqetësime të tretjes, dhe më pas diagnostikohet diabeti.
Në fazën fillestare të zhvillimit, vërehet një çrregullim primar i metabolizmit të karbohidrateve, i cili manifestohet me një ulje të përqendrimit të sheqerit. Kjo është mënyra se si diabeti i llojit pankreatik manifestohet.Mungesa e insulinës çon në ketoacidozë diabetike, anije të mëdha, të mesme dhe të vogla preken në raste të rralla.
Restaurimi i pankreasit në këtë lloj sëmundje kryhet duke përdorur përgatitje sulfonilurea, ushqim të duhur dhe aktivitet fizik.
Në diabetin tip 2, niveli i glukozës rritet. Patologjia shoqërohet me dhimbje akute në pjesën e sipërme të barkut dhe një shkelje të tretjes së ushqimit. Sëmundja zhvillohet në disa faza:
- Periudhat e përkeqësimit të procesit inflamator në gjëndër alternohen me reaksione.
- Irritimi i qelizave beta shkakton një çrregullim të metabolizmit të karbohidrateve.
- Diabeti tip 2 fillon të formohet.
Me fillimin e zhvillimit të sëmundjes, një person vuan nga:
- gojë e thatë konstante
- pamundësia për të shuar etjen tuaj
- rritjen e sasisë së urinës së prodhuar,
- ulje ose rritje e mprehtë e peshës trupore,
- kruajtje të rëndë të lëkurës dhe thatësi,
- mbindjeshmëri ndaj shfaqjes së një skuqje të abscesit në lëkurë,
- dobësi dhe djersitje,
- shërimi i dobët i plagëve.

Këto janë shenja që tregojnë fillimin e zhvillimit të sëmundjes. Ju nuk mund t'i injoroni ato. Shtë e nevojshme të konsultoheni me një mjek dhe t'i nënshtrohen një ekzaminimi.
Kërkime laboratorike
Diagnostifikimi laboratorik kërkohet kur vërtetohet diagnoza. Analizat bëjnë të mundur vlerësimin e shkallës së dëmtimit funksional në organ.
Për më tepër, përcaktohet një shkelje e funksioneve sekretuese (niveli i enzimave të tretura të prodhuara) dhe funksionet incretuese (sheqeri në gjak dhe urinë) të gjëndrës, si dhe ndryshimet inflamatore në organet fqinje që shoqërojnë gjithmonë pankreatitin (nivelet e transaminazave, bilirubinës dhe fraksioneve të tij, proteina totale me përbërësit e tij).
- test i përgjithshëm i gjakut - përcakton praninë e një procesi inflamator në kohën e studimit (rritur ESR, leukocitozë),
- studime biokimike: diastaza e gjakut dhe urinës, sheqeri në gjak dhe urina, coprogram.
Në rastin e një rritje të rastësishme të sheqerit në gjak ose me numra normal, por me ankesa për etje, ndonjëherë gojë të thatë, është e nevojshme të përcaktohet sheqeri në gjak me një mëngjes karbohidrate ose TSH (testi i tolerancës ndaj glukozës kur zbulohet glukoza e agjërimit dhe pas 2 orë pas një mëngjesi me karbohidrate). Kështu, zbulohet diabeti i fshehtë.
Diagnostifikimi instrumental
Më e përdorur është një ultratinguj i hapësirës retroperitoneale, ku ndodhet pankreasi, dhe zgavra e barkut.
Ekzaminimi me ultratinguj i pankreasit dhe organeve të barkut është metoda më e sigurt dhe më e përshtatshme diagnostikuese, e cila nuk kërkon shumë kohë, nuk kërkon përgatitje të veçantë, përveç agjërimit para manipulimit.

Ultratingulli bën të mundur monitorimin e kushteve në pankreas dhe ndjekjen e tyre në dinamikë, madje edhe një fëmijë i çdo moshe mund ta durojë atë. Prandaj, është e nevojshme të bëni një ultratinguj një herë në gjashtë muaj për të parë sesi restaurohet hekuri pas trajtimit.
Nëse procesi është akut, vërehet ënjtje e gjëndrës, madhësia e saj rritet, dhe densiteti i indeve ndryshon.
Me një kurs të gjatë të diabetit, skanimet me ultratinguj mund të shihen në ultratinguj, kryesisht në kokën e pankreasit, madhësia e organit vetë bëhet shumë më e ulët se normale.
Ndryshimet e pankreasit, të cilat vizualizohen në diabet mellitus, kanë një pamje karakteristike të çrregullimeve të pankreatitit. Për më tepër, ndryshimet në organet fqinje përcaktohen njëkohësisht: mëlçia dhe fshikëza e tëmthit.
Metodat e rrezeve X përfshijnë:
- Radiografia e sondazhit me futjen e kontrastit ju lejon të shihni gurë të mëdhenj në kanalet, zonat e kalcifikimit, ngushtimin ose zgjerimin e kanalit Wirsung, i cili është një shenjë indirekte e ndryshimeve të indeve organike ose kompresimit të një kisti të madh, tumori, kalkulusi.
- Kolangiopankreatografia retrograde endoskopike - një agjent kontrasti injektohet nga duodeni në kanalet e gjëndrës duke përdorur një endoskop.
- Përdoret gjithashtu angiografia - kontrasti (në anije).
- Skanimi CT i zgavrës së barkut dhe hapësirës retroperitoneale, e cila mund të rrisë ndjeshëm mundësinë e diagnostikimit të ndryshimeve patologjike.
Diagnostifikimi instrumental, përveç ultrazërit, përfshin:
- EFGDS (ezofagofibrogastroduodenoskopia) për të studiuar gjendjen e mukozës së duodenit dhe stomakut - shpesh kjo patologji është një shenjë indirekte e inflamacionit të pankreasit ose ndërlikimit të tij,
- MRI - imazh i rezonancës magnetike.
Trajtimi i diabetit pankreatik
Diabeti mellitus në shumicën e rasteve ndodh kundër sfondit të pankreatitit. Këto dy sëmundje janë të lidhura sepse insulina, e cila është e përfshirë në metabolizmin e karbohidrateve, prodhohet nga qelizat beta të ishujve të Langerhans, të cilat janë të rrethuara nga struktura të gjëndrave speciale - acini që prodhojnë enzima tretëse.
Në procesin inflamator në pankreas, jo vetëm indet e gjëndrave me funksionin e tij ekzokrine preken, por edhe ishulli, me zhvillimin e diabetit mellitus.
Prandaj, përshkruhet trajtim kompleks, duke përfshirë:
- modifikimi i stilit të jetës
- ushqim diete
- terapia e ilaçeve
- metoda kirurgjikale në raste të rënda.
Një endokrinolog mund të përshkruajë receta për ilaçe alternative me glicemi të ulët duke përdorur barëra medicinale që ndikojnë në nivelin e sheqerit.
Terapia e ilaçeve
Terapia gjithëpërfshirëse e barnave për pankreatitin në diabet është metoda kryesore e trajtimit. Pacienti vëzhgohet nga një gastroenterolog dhe endokrinolog, merr ilaçe për uljen e sheqerit, si dhe një kompleks vitaminash, vaskulare, nootropics në lidhje me lezionet e sistemit nervor dhe vaskular. Sasia e trajtimit varet nga glikemia dhe komplikimet e diabetit.
- Terapia e zëvendësimit të enzimës - doza dhe kohëzgjatja e administrimit varet nga shkalla e dëmtimit të organeve. Ndonjëherë këto ilaçe janë të përshkruara për jetën, si dhe hipoglikemia.
- Antispazmatikë dhe qetësues kundër dhimbjes në prani të një simptome dhimbjeje dhe ashpërsisë së saj.
- Barnat antisekretore me një mekanizëm të ndryshëm veprimi: PPI (frenuesit e pompës proton), bllokuesit e receptorëve H2-histaminë, antacidet. Një terapi e tillë i atribuohet pacientit për trajtim në shtëpi. Në pankreatitin akut ose përkeqësimi i trajtimit kronik kryhet në një spital, fillon në njësinë e kujdesit intensiv, ku përdoren zgjidhje shtesë infuzive, agjentë antiferimi, analgjezikë narkotikë.
Transplantimi i pankreasit si një metodë e rikuperimit
Kur përdorni terapi zëvendësuese, efekti i saj mund të mos jetë në të gjithë pacientët, dhe jo të gjithë mund të përballojnë koston e një trajtimi të tillë. Kjo lehtësisht mund të shpjegohet me faktin se ilaçet për trajtim dhe dozimi i saktë i tij janë mjaft të vështira për t'u zgjedhur, veçanërisht pasi është e nevojshme ta prodhoni atë individualisht.
Mjekët shtynë të kërkojnë metoda të reja të trajtimit:
- ashpërsia e diabetit
- natyrën e rezultatit të sëmundjes,
- vështirësia e korrigjimit të komplikimeve të metabolizmit të karbohidrateve.
Më shumë metoda moderne për të hequr qafe sëmundjen përfshijnë:
- metoda harduerike të trajtimit,
- transplantimi i pankreasit,
- transplantimi i pankreasit
- transplantimi i qelizave të ishullit.
Për shkak të faktit se në diabet mellitus, ndërrime metabolike që shfaqen për shkak të mosfunksionimit të qelizave beta, mund të zbulohen, trajtimi i sëmundjes mund të jetë për shkak të një transplantimi të ishujve të Langerhans.
Një ndërhyrje e tillë kirurgjikale mund të ndihmojë në rregullimin e devijimeve në proceset metabolike ose të bëhet një garanci e parandalimit të zhvillimit të komplikimeve serioze sekondare të rrjedhës së diabetit mellitus, i varur nga insulina, megjithë koston e lartë të operacionit, me diabet këtë vendim është i justifikuar.
Qelizat e ishullit nuk janë në gjendje për një kohë të gjatë të jenë përgjegjës për rregullimin e metabolizmit të karbohidrateve tek pacientët. Kjo është arsyeja pse është mirë që të drejtoheni në alotransplantimin e pankreasit të donatorëve, i cili ka ruajtur funksionet e tij në maksimum.Një proces i ngjashëm përfshin sigurimin e kushteve për normoglikeminë dhe bllokimin pasues të dështimeve të mekanizmave metabolikë.
Në disa raste, ekziston një mundësi e vërtetë për të kthyer mbrapa zhvillimin e komplikimeve të diabetit që kanë filluar ose për t'i ndaluar ato.
- Transplantimi i qelizave pankreatike
- Gjetjet
Përparimi nga faza e remisionit të pjesshëm në fazën kronike të varësisë nga insulina për gjithë jetën zakonisht karakterizohet nga një rënie graduale e funksionit të mbetur të qelizave β. Por nga pikëpamja klinike, ajo mund të rritet me shtimin e një sëmundje ndërkurrente.
Aktualisht, terapia ekzogjenike për zëvendësimin e insulinës mbetet forma e vetme e terapisë zëvendësuese për fëmijët dhe adoleshentët me diabet tip 1. Edhe pse disa terapi të tjera eksperimentale, të tilla si transplantimi i qelizave pankreatike, janë nën hetim.
Transplantimi i qelizave pankreatike
Transplantimi i pankreasit është një trajtim eksperimental për diabetin tip 1. Transplantimi i ishullit nënkupton alotransplantimin e qelizave të izoluara nga një dhurues te një pacient me anë të infuzionit në mëlçi.
Pas kësaj procedure, zakonisht përshkruhen barna imunosupresive. Deri më tani, suksesi i këtij trajtimi është vërejtur në 60% të pacientëve.
Me implantimin e suksesshëm të një numri të mjaftueshëm të ishujve Lagergans, refuzimi i insulinës është i mundur në një vit.
Transplantimi i ishujve u bë më i suksesshëm pas futjes së agjentëve imunosupresivë më pak toksik ndaj qelizave beta dhe teknologjisë së përmirësuar për të mbledhur një numër adekuat të qelizave beta të qëndrueshme të rritura në kulturë.
Numri i subjekteve që mbeten të varur nga insulina zvogëlohet me vëzhgim dinamik. Disa pankreas donatorësh janë të nevojshëm për të marrë një numër adekuat të qelizave beta në transplant.
Aktualisht, indikacioni kryesor është trajtimi i pandjeshmërisë ndaj hipoglikemisë së afërt, e cila nuk mund të trajtohet duke përdorur metoda të tjera. Të tilla si infuzion i zgjatur nënlëkuror i insulinës tek të rriturit me diabet tip 1.
Meqenëse ekziston rreziku i nefrotoksicitetit gjatë marrjes së ilaçeve imunosupresive, në shumicën e programeve terapeutike përfshihen pacientë mbi 18 vjeç me një kohëzgjatje adekuate të diabetit mellitus për të vlerësuar një predispozitë për zhvillimin e nefropatisë diabetike.
Futja në praktikën klinike e tolerancës imunologjike pa nevojën e terapisë imunosupresive kronike është qëllimi kryesor i terapisë në të ardhmen. Terapia e mundshme hematopoietike e qelizave burimore për induktimin e tolerancës dhe rigjenerimin e qelizave të ishujve në in vivo dhe neogjenezë in vitro janë zona në zhvillim të shpejtë.
Transplantimi i pankreasit lejon të arrihet një nivel i lartë i mbijetesës së transplantit për 1 vit. Por ekzistojnë rreziqe të konsiderueshme kirurgjikale dhe nevoja për imunosupresion afatgjatë pa transplantim të njëkohshëm të veshkave, gjë që nuk lejon përdorimin e kësaj metode tek fëmijët dhe adoleshentët.
Megjithë suksesin e studimeve të mësipërme, sot ka shumë kundërindikacione dhe kufizime. Pengesa kryesore për përdorimin e gjerë të kësaj metode të trajtimit të diabetit është mungesa e materialit për implantim dhe mungesa e fondeve për të përmirësuar mbijetesën.
Por studiuesit në të gjithë botën po punojnë për këtë problem. Në veçanti, një nga metodat më të mira për përmirësimin e mbijetesës, është zhvilluar një shtresë e veçantë e ishujve pankreatik.
E cila i mbron ata nga sistemi imunitar dhe nuk ndërhyn në lëshimin e insulinës. Kostoja e lartë e transplantimit të ishullit pankreatik gjithashtu pengon implantimin masiv.
Nga ndërlikimet kryesore, theksohet mundësia e formimit të tumoreve malinje dhe infuzionit të imunosupresantëve në funksionin e veshkave.
Farë është diabeti
Diabeti mellitus është një çrregullim metabolik në trup që zhvillohet për shkak të sheqerit të lartë në gjak. Sipas WHO (Organizata Botërore e Shëndetit), çdo i pestë banor i planetit ka diabet. Sot, diabeti klasifikohet si një sëmundje e pashërueshme. Përgjigja në pyetjen nëse kjo është e vërtetë apo jo, qëndron në të kuptuarit e ndryshimit midis dy llojeve të diabetit.
A mund të shërohet diabeti?
Ekzistojnë dy lloje të diabetit: diabeti i tipit I (diabeti i ligët, diabeti i ri) dhe diabeti i tipit II (diabeti i moshuar, diabeti me mbipeshë). Pavarësisht simptomave të ngjashme, këto sëmundje janë shkaktuar nga shkaqe të ndryshme dhe procese që ndodhin në trup, dhe, për këtë arsye, ato trajtohen në mënyra të ndryshme.
Nëse diabeti i tipit II shoqërohet më shumë me pasivitet fizik, mbipeshë, kolesterol të rritur, me ndryshime në lidhje me moshën që çojnë në pankreas më pak efektiv, atëherë trajtimi ka për qëllim eliminimin e këtyre problemeve.
Trajtimi i diabetit tip II, para së gjithash, është të shpëtoj nga zakonet e këqija, dhe fati i pacientit është në duart e tij.
Diabeti i tipit I aktualisht konsiderohet një sëmundje e pashërueshme. Në një person të shëndetshëm, një nivel normal i sheqerit në gjak mbahet me ndihmën e insulinës hormonale, e cila prodhohet nga qelizat beta të pankreasit.
Në pacientët me diabet mellitus, për shkak të një mosfunksionimi në sistemin imunitar, pankreasi pushon së prodhuari insulinë në sasitë e duhura. Procesi vazhdon deri në vdekjen e plotë të qelizave beta.
Prandaj, pacientët detyrohen të injektojnë insulinë çdo ditë, ose të ecin me një pompë insuline. Përveç kësaj, pacientët bëjnë teste të sheqerit në gjak disa herë në ditë.
Operacionet e teknologjisë
Një dietë e ekuilibruar është një nga komponentët kryesorë në ruajtjen e niveleve normale të sheqerit dhe funksionin e pankreasit.
Ndryshimi i dietës tuaj për diabetin tip 2 do t'ju ndihmojë të shmangni ilaçet.
Diabetikët janë të ndaluar të hanë karbohidrate dhe yndyrna lehtësisht të tretshme.
Organi dhurues vendoset në fosën iliac (veshka gjithashtu vendoset atje) përmes prerjes së vijës së mesit përgjatë vijës së bardhë të barkut. Ai merr qarkullimin e gjakut arterial përmes enëve të tij nga aorta e marrësit.
Dalja venoze bëhet përmes sistemit venoz portal (kjo është rruga më fiziologjike) ose kava inferior venoze. Pankreasi është i lidhur me murin e zorrëve të vogla ose fshikëzën e anës së pacientit në anën tjetër.
Metoda më fiziologjike dhe relativisht e sigurt me parashikimin më të mirë të mbijetesës është transplantimi i njëkohshëm i pankreasit dhe veshkave. Kostoja e një operacioni të tillë tejkalon dukshëm të gjitha opsionet e tjera, kërkon shumë kohë për ta përgatitur dhe kryer atë dhe një kirurg shumë të kualifikuar.
Kirurgjia e transplantit të organeve dhe rezultati i saj varen drejtpërdrejt nga disa faktorë. Shtë e rëndësishme të merren parasysh:
- vëllimi i funksioneve të transplantit të kryera në kohën e operacionit,
- mosha dhe gjendja e përgjithshme e dhuruesit në kohën e vdekjes,
- pajtueshmëria e indeve të donatorëve dhe marrësve në të gjitha aspektet,
- stabiliteti hemodinamik i pacientit.
Sipas statistikave ekzistuese, niveli i mbijetesës pas transplantimit të pankreasit nga një dhurues i kufomave është:
- dy vjet - në 83% të rasteve,
- rreth pesë vjet - me 72%.
Si ta trajtoni pankreasin me diabet, vendos mjeku. Në varësi të gjendjes së pacientit, ilaçet ose metodat kirurgjikale të terapisë janë të përcaktuara për të mbështetur punën e trupit
Nëse metodat mbështetëse të trajtimit nuk kanë dhënë rezultate, atëherë pankreasi në diabet mund të përmirësohet vetëm duke transplantuar një organ të shëndetshëm tek pacienti.Një operacion i tillë shpesh është i nevojshëm për njerëzit me çdo lloj patologjie. Zakonisht qelizat e transplantuara të ishullit të Langerhans, të cilat janë përgjegjëse për sintezën e insulinës. Një transplant për diabet kryhet nëse:
- rezistenca ndaj insulinës së injektuar manifestohet,
- çrregullimi metabolik
- diabeti ka çuar në komplikime serioze.
Funksionimi i duhur siguron restaurimin e plotë të gjëndrës. Efekti më i mirë mund të arrihet nëse transplantimi kryhet në fazat fillestare të zhvillimit të sëmundjes, pasi në të ardhmen sëmundjet dytësore do të bashkohen me diabetin, gjë që do të pengojë procesin e rikuperimit.
Në varësi të teknologjisë së operacionit në pankreas, ekzistojnë 3 lloje:
Kirurgji minimale invazive
Këto janë operacione laparoskopike në pankreas, të kryera nga disa prerje të vogla në lëkurën e barkut. Përmes tyre futet një laparoskop video dhe instrumente speciale. Kirurgu monitoron përparimin e operacionit në ekran. Pas ndërhyrjeve të tilla, rehabilitimi është shumë më i shkurtër, dhe kohëzgjatja e qëndrimit në spital zvogëlohet në disa ditë.
Operacione pa gjak
Ato përdoren kryesisht për të hequr tumoret e gjëndrave. Këto përfshijnë radiokirurgji - heqje duke përdorur rrezatim të drejtuar të fuqishëm (thikë në internet), kirurgji - ngrirje të tumorit, ultratinguj të përqendruar, kirurgji lazer. Nëse thika kibernetike nuk kërkon kontakt me trupin, teknologjitë e tjera kryhen përmes sondës së futur në duoden.
Pas operacionit pankreatik, prognoza varet nga rrjedha e periudhës pas operacionit, cilësia e rehabilitimit, zhvillimi i komplikimeve dhe ato nuk janë të rralla. Ndër komplikimet më së shpeshti zhvillohen:
- Gjakderdhje intra-abdominale.
- Tromboza dhe tromboembolizmi.
- Infeksioni, zhvillimi i absceseve, peritoniti.
- Formimi i fistulës pankreatike.
Pothuajse gjithmonë pasoja e pashmangshme e operacionit pankreatik është mungesa e enzimës dhe ngërçet e tretjes, dhe diabeti mellitus zhvillohet kur bishti resesohet. Këto dukuri mund të kompensohen me emërimin e preparateve enzimë-zëvendësues dhe agjentëve hipoglikemikë.
Në çdo rast, jeta pas operacionit pankreatik po ndryshon dhe duhet të rishikohet. Para së gjithash, është e nevojshme të ndaheni me zakone të këqija dhe t'i përmbaheni rreptësisht një diete: përjashtoni alkoolin, pjatat yndyrore dhe pikante, ëmbëlsirat.
Farë mund të bëhet pas operacionit pankreatik? Dieta duhet të përfshijë një sasi të mjaftueshme të proteinave (mish të ligët, peshk, gjizë), fibra dhe vitamina: drithëra, perime, fruta, barishte, çajra nga barërat medicinale. Ushqimi duhet të merret të paktën 5 herë në ditë në pjesë të vogla.
E rëndësishme! Mosrespektimi i një diete pas operacionit mund të mohojë rezultatet e saj dhe të shkaktojë dëm të pariparueshëm për shëndetin.
Shtë gjithashtu e nevojshme të drejtoni një mënyrë jetese të shëndetshme, të kombinoni aktivitetin fizik me pushimin e mirë dhe të respektohen rregullisht nga një mjek.
Vetëm diabeti mellitus nuk është një tregues për transplantim. Kirurgjia mund të rekomandohet për:

joefikasitetet e trajtimit konservator,
Nëse operacioni është i suksesshëm, të gjitha funksionet e organit janë rivendosur plotësisht. Transplantimi është më efektiv në një fazë të hershme të sëmundjes, pasi në të ardhmen çrregullimet dytësore që pengojnë rimëkëmbjen natyrore bashkohen në sëmundjen kryesore.
Në sfondin e retinopatisë progresive, rezultati i trajtimit kirurgjikal mund të jetë i kundërt, megjithatë, rreziku i komplikimeve nuk e tejkalon mundësinë e përkeqësimit pas dështimit të operacionit.
Në diabetin mellitus tip I, trajtimi me insulinë vazhdon deri në transplantim.Nëse pacienti i nënshtrohet trajtimit mjekësor të nevojshëm për të mbajtur shëndetin e tij në gjendje optimale, atëherë orari i trajtimit mbetet i pandryshuar në të gjithë fazën e përgatitjes.
Pavarësisht nga lloji i sëmundjes, pacienti i nënshtrohet një ekzaminimi të sistemit kardiovaskular, i nënshtrohet testeve të përgjithshme, viziton një endokrinolog dhe një nefrolog, si dhe specialistë të tjerë të specializuar në prani të komplikimeve të diabetit mellitus. Një mjek transplant duhet të vlerësojë gjendjen e pankreasit dhe të njihet me rezultatet e studimeve të marra në fazën e përgatitjes.
Pak para operacionit, duhet të ndaloni marrjen e holluesve të gjakut. Të paktën 8 orë para operacionit, ushqimi dhe lëngu ndërpriten.
Brenda një dite pas operacionit, pacienti nuk duhet të largohet nga shtrati i spitalit. Pas një dite, përdorimi i lëngut lejohet, pas tre ditësh - përdorimi i ushqimit është i lejueshëm.
Pankreasi fillon të funksionojë në gjendje normale menjëherë pas transplantimit. Sidoqoftë, një rikthim në jetën e përditshme është e mundur jo më parë se një javë pas operacionit.
Brenda dy muajve, ndodh një rikuperim i plotë. Pacientit i ofrohen ilaçe për të shtypur sistemin imunitar në mënyrë që të shmangin refuzimin. Për këtë periudhë, ju duhet të kufizoni kontaktin me njerëzit e tjerë dhe të qëndroni në vende publike për shkak të rrezikut të lartë për të kapur një infeksion.
Pavarësisht nga lloji i transplantimit, pacientët duhet të marrin ilaçe imunosupresive për jetën, të cilat do të dobësojnë imunitetin e tyre, do të mbrojnë kundër refuzimit të mundshëm dhe do të rrisin rrezikun e disa llojeve të kancerit. Kjo është arsyeja pse pacientëve u duhet ofruar ilaçe që synojnë parandalimin e kancerit, kryesisht organet tretëse.
Për të përcaktuar indikacionet për transplantimin e pankreasit, pacienti duhet t'i nënshtrohet një ekzaminimi gjithëpërfshirës, protokolli i të cilit përcaktohet nga gjendja e përgjithshme e shëndetit. Llojet e diagnostikimit instrumental dhe laboratorik mund të përfshihen në planin e ekzaminimit të pacientit:
- Ekzaminimi nga një mjek, gastroenterolog ose kirurg i barkut,
- Konsultimet e specialistëve të një specializimi të ngushtë: endokrinolog, anesteziolog, kardiolog, dentist, gjinekolog, etj.,
- Ultratinguj të organeve të barkut, enëve të gjakut dhe, nëse është e nevojshme, organeve të tjera,
- Testet klinike të gjakut dhe urinës
- Testet serologjike të gjakut,
- Testi i gjakut
- X-ray,
- EKG,
- Ultratinguj të zemrës,
- Testet biokimike të gjakut,
- CT
- Vlerësimi i antigjeneve të përputhshmërisë së indeve.
Në praktikë, në shumicën e rasteve, një ndërhyrje e tillë kirurgjikale u përshkruhet pacientëve me diabet tip 2 ose tip 2 para zhvillimit të komplikimeve të tilla të këtyre sëmundjeve si:
- Diabeti hiperlabil,
- Retinopatia me kërcënimin e verbërisë,
- Faza përfundimtare e nefropatisë,
- nevropati,
- Dështimi endokrin ose ekzokrine,
- Patologji të rënda të anijeve të mëdha ose mikrovalëve.
Transplantimi i gjëndrave gjithashtu mund të përshkruhet për diabet sekondar. Kjo patologji mund të shkaktohet nga arsyet e mëposhtme:
- Pankreatiti i rëndë me zhvillimin e nekrozës së pankreasit,
- Kanceri i pankreasit
- hemochromatosis,
- Rezistenca ndaj insulinës e shkaktuar nga sindromi Cushing, akromegalia dhe diabeti gestacional.
Në raste jashtëzakonisht të rralla, një transplant i pankreasit u përshkruhet pacientëve me patologji që shoqërohen me dëmtim strukturor të këtij organi. Këto përfshijnë:
- Dëmtime të mëdha të indeve të gjëndrave nga tumoret malinje ose beninje,
- Nekrozë e gjerë e indit të gjëndrave,
- Inflamacion purulent në zgavrën e barkut, duke çuar në dëmtim të indit të gjëndrës dhe të parrahur.
Transplantimi i pankreasit në raste të tilla është jashtëzakonisht i rrallë për shkak të vështirësive financiare, teknike dhe organizative që lidhen me një ndërhyrje të tillë kirurgjikale.
Indikacionet për kirurgji
Transplantimi i pankreasit tregohet për të gjithë pacientët me diabet tip 1, por kjo nuk është e mundur për një numër arsyesh. Kuotat shtetërore lejojnë që operacioni të kryhet për pacientët që nuk tolerojnë injeksione me insulinë, fëmijë, njerëz që nuk janë në gjendje të përdorin vazhdimisht një pompë insuline dhe të bëjnë injeksione.
Pankreasi duhet të transplantohet te pacientët që nuk dallohen nga një angazhim për terapi zëvendësuese dhe që kanë një rrezik të lartë për të zhvilluar sëmundje të shoqëruara me nivele të ngritura të glukozës në gjak.
Sipas qendrës kërkimore. Shumakova, operacioni nuk kryhet në këto kushte:
- infeksione të pashërueshme (hepatiti viral, HIV),
- tumoreve malinje
- gjendjet terminale
- varësia nga droga dhe alkooli,
- sjellje antisociale
- keqformime dhe shqetësime të pakorrigjueshme në funksionimin e organeve vitale.
Përveç sa më sipër, ndërhyrja nuk kryhet për njerëzit që nuk tolerojnë terapi imunosupresive.
Shënim: Kirurgjia e transplantit të pankreasit nuk përfshin standarde të kujdesit mjekësor dhe nuk paguhet nga sigurimi i detyrueshëm mjekësor. Ju mund të paguani vetë procedurën, por është e shtrenjtë. Shumica e pacientëve transplantohen nën kuotën e Ministrisë së Shëndetësisë.
Operacioni është i nevojshëm kryesisht nga pacientë të sëmurë rëndë, kur trajtimi standard për diabet është joefektiv dhe tashmë ka komplikime. Prandaj, kundërindikacionet për operacionin janë relative:
- mosha - më shumë se 55 vjet
- prania e neoplazmave malinje në trup,
- një histori e infarkt miokardi apo goditje në tru,
- patologji vaskulare dhe e zemrës për shkak të ndryshimeve të rënda aterosklerotike (forma të ndërlikuara të sëmundjes koronare të zemrës, dëmtim të thellë të aterosklerozës së aortës dhe enëve iliake, operacionit të kaluar të arterieve koronare),
- kardiomiopatia e ulët ejektimit,
- Komplikime të rënda të diabetit
- tuberkulozi aktiv
- varësia, alkoolizmi, SIDA.
Nuk rekomandohet të kryhet një transplant i pankreasit me një neoplazmë malinje ekzistuese.
Ndalimi kryesor për kryerjen e një operacioni të tillë janë ato raste kur tumoret malinje janë të pranishme në trup që nuk mund të korrigjohen, si dhe psikozat. Anydo sëmundje në formë akute duhej të ishte eliminuar para operacionit. Kjo vlen për rastet kur sëmundja shkaktohet jo vetëm nga diabeti i varur nga insulina, por gjithashtu po flasim për sëmundje të një natyre infektive.
Dioterapia - si një metodë e rikuperimit
Parandalimi i mosfunksionimit të pankreasit është refuzimi i alkoolit dhe pirja e duhanit, dieta (përjashtimi i ushqimeve yndyrore, kufizimi i ëmbëlsirave). Në diabet mellitus, përshkruhet një tabelë dietike Nr.9, duke përjashtuar karbohidratet e tretshëm lehtësisht të tretshëm dhe kufizues.
Me pankreatitin, vërehet tabela numër 5: përveç yndyrave, është e ndaluar pikante, e skuqur, e kripur, e tymosur. Kufizimet në ushqim varen nga ashpërsia e sëmundjes dhe gjendja e pankreasit, përcaktohet nga mjeku që i korrigjon ato.
Rekomandohet trajtim fizioterapeutik që përfshin aktivitet fizik, ecje, ushtrime sistematike dhe një masazh të veçantë për pankreasin. Shtë një kompleks i ushtrimeve të frymëmarrjes që synojnë të ndryshojnë tonin e murit anterior të barkut, duke stimuluar aktivitetin e organeve fqinje dhe vetë pankreasit.
Shtë e rëndësishme të eliminoni ose minimizoni stresin nervor dhe mbingarkesën psiko-emocionale.
Nëse ndjeheni më keq, rekomandohet të konsultoheni me një mjek, mos e mjekoni veten.Në këtë rast, ju mund të kurseni pankreasin: me kohë të parandaloni zhvillimin e një panorame të detajuar klinike të sëmundjes dhe komplikimeve të saj.
Galina, 43 vjeç, Kazan
Për dhimbjet në pankreas, të ftohtit, urisë dhe paqes ndihmojnë më së miri. Të paktën në 2-3 ditët e para pas shfaqjes së simptomave të sëmundjes, ky rregull duhet të respektohet rreptësisht.
Atëherë gradualisht mund të kaloni në një dietë të kursyer, të filloni të merrni ilaçe - enzima, ilaçe antisekretore. Por ne duhet të jemi të përgatitur për faktin se ky organ nuk restaurohet shpejt.
Do të duhen disa muaj, jo më pak. E përjetova vetë.
Ishte e vështirë të zbatosh të gjitha rregullat, por tani gjendja është përmirësuar shumë.
Affectsfarë ndikon në funksionimin e pankreasit?
Pankreasi është një organ me një strukturë jashtëzakonisht komplekse dhe të imët që kryen funksione të tretjes dhe endokrine në të njëjtën kohë. Ndikimi i faktorëve të ndryshëm të jashtëm dhe të brendshëm mund të prishë punën e tij dhe të ndikojë në vetë gjendjen e organit. Në rastin e funksionit të dëmtuar të gjëndrës përgjegjëse për sekretim, më shpesh ndodh një proces inflamator në formën e pankreatitit. Nëse ndryshimet patologjike ndikojnë në aktivitetin endokrin, diabeti zhvillohet me të gjitha simptomat e tij karakteristike.
Inflamacioni i pankreasit prish prodhimin e insulinës dhe sasia e tij bëhet e pamjaftueshme për prishjen dhe tretjen e ushqimit. Kjo gjendje korrespondon me diabetin e llojit të parë, me diabet të llojit të dytë, funksionimi i gjëndrës nuk ndryshon dhe insulina prodhohet në sasi normale, por trupi nuk është në gjendje ta perceptojë këtë hormon normalisht.
Faktorët kryesorë që ndikojnë në funksionimin e pankreasit dhe që shkaktojnë një ndryshim në nivelin e glukozës në gjak janë:
- Sëmundja e fibrozës cistike dhe patologji të tjera trashëgimore,
- Inflamacioni që prek indin pankreatik në formën e pankreatitit dhe ndërlikimeve të tij, siç është nekroza pankreatike me zhvillimin e fibrozës,
- Një tumor i madh me një natyrë beninje, si dhe tumore të tjera që kompresojnë trupin e gjëndrës, dmth.
- Ndërhyrjet kirurgjikale dhe dëmtimet e pankreasit,
- Sëmundjet që prekin gjëndrat mbiveshkore
- Shkelja e qarkullimit të gjakut dhe ushqimi i gjëndrës si rezultat i zhvillimit të arteriosklerozës,
- Sëmundjet e marra gjatë lindjes, por jo të lidhura me çrregullimet gjenetike,
- Ndikimi i shkaqeve të jashtme në formën e kequshqyerjes dhe praninë e zakoneve të këqija,
- Përdorimi i një sasie të madhe të produkteve të karbohidrateve, si rezultat i të cilave mund të nxitet koma hipoglikemike me një shkelje të prodhimit të insulinës.
- Periudha e shtatëzanisë.
Përveç këtyre faktorëve të brendshëm, ekzistojnë edhe shkaqe të jashtme që mund të ndikojnë në funksionimin e pankreasit dhe të dëmtojnë funksionin e tij:
- trashje,
- Disordersrregullimet patologjike në gjendjen e organeve të tjera të sistemit të tretjes të lidhura drejtpërdrejt me pankreasit, më shpesh kjo vlen për fshikëz e tëmthit dhe kanalet e tij,
- Penetrimi dhe përhapja e infeksioneve virale në pankreas,
- Prania e infektimeve helminthike,
- Infeksioni i pankreasit me patogjene bakteriale që kontribuojnë në zhvillimin e proceseve purulente,
- Përdorimi afatgjatë i barnave të caktuara në formën e estrogjeneve, antibiotikëve tetraciklinë, kortikosteroideve dhe ilaçeve jo-steroide,
- Përdorimi afatgjatë i kontraceptivëve,
- Prania e sëmundjeve autoimune.

Kushtet e tilla mund të mos çojnë në procese patologjike në pankreas, megjithatë, me krijimin e kushteve të favorshme dhe dobësimin e forcave të tyre mbrojtëse, kjo mundësi vazhdon gjatë gjithë jetës.
Si zhvillohet diabeti pankreatik?
Ende nuk ka konsensus në lidhje me etiologjinë e diabetit pankreatik.Zhvillimi i saj konsiderohet të jetë gradualisht procesi i shkatërrimit dhe sklerotimit në aparatin izolues, duke iu përgjigjur kështu inflamacionit të qelizave që prodhojnë enzima tretëse. Siç është vërejtur tashmë, pankreasi karakterizohet nga sekrecione të përziera, e cila konsiston në prodhimin e enzimave për tretje dhe gjithashtu vepron si një organ për prodhimin e hormoneve që rregullojnë sheqerin në gjak për shkak të përdorimit të tij.
Prania e një forme kronike të pankreatitit ose inflamacionit të shkaktuar nga abuzimi me alkoolin shpesh kontribuon në faktin se ndryshimet patologjike ndodhin jo vetëm në vetë organin, por edhe në aparatin e insulinës, të vendosur në gjëndër në formën e ishujve, të quajtur Langerhans.
Nxitja për zhvillimin e një sëmundje siç është diabeti mund të jenë ndryshime të tjera në sistemin endokrin, ato më së shpeshti mund të shërbejnë si:
- Sëmundja e Ischenko-Cushing,
- Sëmundja feokromocitoma,
- Prania e glukagonomës,
- Patologjia Wilson-Konovalov,
- Zhvillimi i hemokromatozës.
Simptomat e diabetit mund të ndodhin si rezultat i sindromës Cohn, kur metabolizmi i kaliumit të pacientit është i dëmtuar. Si rezultat i mungesës së këtij elementi, hepatocitet e mëlçisë nuk mund të përdorin plotësisht sheqerin, gjë që çon në gjendjen hiperglikemike të trupit.
Vihet re se diabeti zakonisht shoqërohet me pankreatitit, pasi diabeti pankreatik fillon të zhvillohet nën ndikimin e shkatërrimit të aparatit të insulinës, i cili mund të shkaktohet nga çrregullime autoimune.
Diabeti klasifikohet në dy llojet e tij, i pari dhe i dyti. Diabeti pankreatik zhvillimi i saj i detyrohet dështimeve autoimune, zhvillohet sipas rregullave të diabetit tip 1, por gjithashtu ka disa ndryshime nga kjo sëmundje që kërkojnë një qasje të veçantë:
- Me përdorimin e insulinës në diabetin pankreatik, hiperglicemia akute mund të zhvillohet.
- Sasitë e pamjaftueshme të insulinës shpesh shkaktojnë ketoacidozë.
- Kjo formë e diabetit korrigjohet lehtësisht nga një dietë me një sasi të kufizuar të karbohidrateve të tretshëm.
- Lloji pankreatik i diabetit i përgjigjet mirë terapisë duke përdorur ilaçe diabetike.
Dallimi kryesor midis diabetit pankreatik dhe llojit të tij klasik nuk është mungesa e hormonit të insulinës, por dëmtimi i drejtpërdrejtë i qelizave beta të gjëndrës nga enzimat tretëse. Për më tepër, vetë sëmundja e pankreatitit, në sfondin e diabetit mellitus, zhvillohet ndryshe, inflamacioni në gjëndër vazhdon ngadalë, ka një natyrë kronike pa acarime.

Me zhvillimin e sëmundjes, ju mund të vini re manifestimet e saj karakteristike:
- Simptoma të dhimbshme me ashpërsi të ndryshme
- Ka çrregullime të tretjes,
- Pacientët ndjejnë bloating, periudha të djegies së zemrës, diarre.
Pankreatiti kronik afatgjatë, në pothuajse gjysmën e rasteve, çon në diabet mellitus, i cili është dy herë më i predispozuar se diabeti i shkaktuar nga shkaqe të tjera.
Llojet e diabetit
Në mënyrë që trajtimi të jetë më efektiv, së pari është e nevojshme të zbuloni se çfarë lloj diabeti zhvillon pacienti. Diabeti mellitus ndikon në sistemin endokrin, dhe qelizat që janë të përfshira në këtë drejtim kanë një strukturë të ndryshme, kryejnë funksione të ndryshme dhe bashkohen në ishujt e Langerhans, të cilët zënë rreth dy përqind të totalit të pankreasit. Sekretimi i hormoneve të prodhuar nga këto qeliza përbëhet nga komponentë aktivë të përfshirë në metabolizëm, në tretje dhe rritje.
Nga numri i përgjithshëm, dallohen disa lloje të qelizave endokrine të lidhura me hormonet e përfshira në metabolizmin e karbohidrateve:
- Qelizat beta - prodhimin e insulinës dhe një sasi të vogël të amilinës, të domosdoshme për rregullimin e sheqerit në gjak,
- Qelizat alfa - prodhimin e glukagonit, të përfshirë në prishjen e yndyrnave dhe rritjen e niveleve të glukozës.
Ata e dallojnë diabetin nga mekanizmi i zhvillimit të tij, si dhe në lidhje me manifestime të ndryshme klinike të sëmundjes:
- Diabeti tip 1. Shtë një sëmundje e varur nga insulina, zakonisht zhvillohet në moshë të re, megjithëse kohët e fundit është rritur dhe sëmundja diagnostikohet te njerëzit e moshës 40-45 vjeç. Kursi i sëmundjes përkeqësohet pas vdekjes së shumicës së qelizave beta, gjë që ndodh me kushte autoimune të trupit, kur fillon prodhimin e rritur të antitrupave kundër qelizave të veta. Rezultati është vdekja e qelizave që prodhojnë insulinë dhe mungesa e tij kritike.
- Diabeti tip 2. Sëmundja që nuk varet nga insulina karakterizohet nga një nivel relativisht i ulët i insulinës. Zakonisht, të moshuarit me mbipeshë vuajnë nga kjo. Mekanizmi i zhvillimit konsiston në prodhimin normal të insulinës, por në pamundësinë e kontaktit të tij me qelizat për ngopjen e tyre me glukozë. Qelizat, nga ana tjetër, janë të mangëta në karbohidrate dhe fillojnë të sinjalizojnë për të rritur prodhimin e këtij hormoni. Meqenëse një rritje e tillë nuk është në gjendje të vazhdojë pafundësisht, vjen një moment i një rënie të mprehtë të insulinës së prodhuar.
- Diabeti mellitus latent. Ai vazhdon në fshehtësi, me prodhimin normal të insulinës, pankreasi në këtë rast nuk është i dëmtuar dhe i shëndetshëm, dhe trupi nuk e percepton këtë hormon.
- Diabeti simptomatik. Shtë një sëmundje sekondare që vjen nga patologjitë e pankreasit. Kjo çon në një rënie të mprehtë të prodhimit të insulinës, si në diabetin tip 1 dhe me një pamje klinike të zhvillimit - si në diabetin tip 2.
- Diabeti gestacional. Ndodh tek gratë shtatzëna në gjysmën e dytë të periudhës së gestacionit. Shtë e rrallë dhe manifestohet në prodhimin e hormoneve nga fetusi që bllokojnë thithjen e insulinës nga trupi i nënës. Sheqeri në gjakun e një gruaje rritet si rezultat i pandjeshmërisë së qelizave të nënës së saj ndaj niveleve normale të insulinës.
- Diabeti mellitusduke u zhvilluar në përgjigje të kequshqyerjesshkaktuar nga uria. Zakonisht ndodh në njerëz të moshave të ndryshme që jetojnë në vendet e tropikëve dhe subtropikëve.
Pavarësisht etiologjisë së diabetit mellitus, të gjitha llojet e tij shoqërohen me hiperglicemi të rëndë, herë pas here komplikime të shkaktuara nga kjo gjendje në formën e glukozurisë. Në këtë rast, yndyrnat bëhen burim i energjisë, i shoqëruar nga proceset e lipolizës, si rezultat i së cilës formohen një numër i madh i trupave keton. Ata, nga ana tjetër, kanë një efekt toksik në trup me çrregullime metabolike.
Simptomat e diabetit pankreatik
Diabeti pankreatik zakonisht prek pacientët me eksitueshmëri nervore të rritur dhe kanë një fizik normal ose të afërt me hollë. Sëmundja shoqërohet shpesh me simptoma të një shkelje të traktit gastrointestinal me zhvillimin e dispepsisë, diarresë, si dhe sulme të nauze, urth dhe fryrje. Si simptoma, duhen marrë ndjesi të dhimbshme në rajonin epigastrik, dhe kanë një intensitet shumë të ndryshëm. Zhvillimi i hiperglicemisë me inflamacion të pankreasit është gradual, zakonisht ashpërsia e këtij simptomë vërehet pas pesë deri në shtatë vjet nga fillimi i sëmundjes.
Diabeti i këtij lloji zakonisht vazhdon në një shkallë të butë dhe shoqërohet me një rritje të moderuar të glukozës në gjak dhe sulme të përsëritura shpesh të hipoglikemisë. Në mënyrë tipike, pacientët ndjehen të kënaqshëm me hipergliceminë, duke arritur në 11 mmol / l dhe nuk përjetojnë simptoma të theksuara të sëmundjes. Nëse ky tregues rritet edhe më shumë, atëherë pacientët fillojnë të përjetojnë manifestimet karakteristike të diabetit pankreatik në formën e etjes së vazhdueshme, poliurisë, lëkurës së thatë, etj.Zakonisht shoqërohet nga infeksione të ndryshme dhe sëmundje të lëkurës gjatë rrjedhës së sëmundjes.
Dallimet midis diabetit pankreatik dhe llojeve të tjera të tij janë efektiviteti i trajtimit të tij nga përdorimi i ilaçeve që digjen me sheqer dhe kërkesat dietike.
Si shfaqet pankreatiti në diabetin tip 2?
Në mënyrë tipike, shkaku i diabetit tip 2 është inflamacioni i pankreasit me zhvillimin e pankreatitit kronik. Arsyeja për këtë është një rritje e glukozës në gjak në kohën e procesit inflamator në këtë organ. Sëmundja manifestohet si dhimbje akute në hipokondrin e majtë dhe shkelje të proceseve të tretjes.
Ekzistojnë disa periudha të zhvillimit të sëmundjes:
- Ekzistojnë faza alternative të përkeqësimeve të pankreatitit dhe periudha të faljes,
- Si rezultat i acarimit beta-qelizor, ndodh një çrregullim i metabolizmit të karbohidrateve, dmth.
- Zhvillimi i mëtutjeshëm i pankreatitit shkakton diabetin tip 2.
Të dyja këto sëmundje, duke u manifestuar së bashku, rrisin efektin negativ në trupin e pacientit. Prandaj, pacientët me pankreatitit jo vetëm që trajtojnë sëmundjen themelore, por gjithashtu i përmbahen kërkesave të caktuara ushqyese.
Simptomat e dhimbshme që vijnë nga pankreatiti, të shoqëruara nga diabeti tip 2, zakonisht lokalizohen në anën e majtë nën brinjë. Në muajt e parë të zhvillimit të sëmundjes, dhimbja zakonisht nuk zgjat shumë, pas së cilës ka përgjumje të gjata. Nëse pacientët janë mendjemëdhenj ndaj këtyre sulmeve dhe nuk i përmbahen dietës, atëherë pankreatiti merr një formë kronike, e shoqëruar me simptoma të çrregullimeve gastrointestinale.
Dhimbje pankreatike të shoqëruara me diabet
Diabeti mellitus gjithmonë përfundon me patologji të ndryshme në pankreas që ndërhyjnë në prodhimin e insulinës. Gjatë gjithë kësaj kohe, ndryshimet distrofike vazhdojnë të ndodhin në këtë organ, si rezultat i të cilave vuajnë qelizat endokrine dhe funksionimi i gjëndrës është i dëmtuar. Vendi i qelizave të vdekura endokrine është i zënë nga indi lidhës, duke prishur funksionimin e qelizave të mbetura të shëndetshme. Ndryshimet patologjike në gjendjen e gjëndrës mund të çojnë në vdekjen e plotë të këtij organi, dhe zhvillimi i tyre ndërsa sëmundja përparon shoqërohet me një manifestim gjithnjë e më të theksuar të dhimbjes, intensiteti i të cilit varet drejtpërdrejt nga shkalla e dëmtimit.
Mekanizmi i dhimbjes
Zakonisht, faza fillestare e diabetit nuk shoqërohet me dhimbje të forta, më shpesh sindroma e dhimbjes zhvillohet si rezultat i dëmtimit të pankreasit nga procesi inflamator në të në formën e pankreatitit. Faza fillestare, gjatë së cilës ka një ndryshim të simptomave të dhimbshme për periudha qetësie, mund të zgjasë deri në dhjetë vjet ose më gjatë. Në të ardhmen, dhimbja bëhet më e fortë dhe simptoma të tjera i bashkohen asaj, duke treguar një ndryshim në sistemin e tretjes.
Me kalimin e pankreatitit në një formë kronike, shkalla e shkatërrimit të qelizave në pankreas rritet, me formimin e tolerancës së glukozës. Përkundër faktit se niveli i sheqerit në gjak rritet vetëm pasi të hahet, dhe në stomak bosh mbetet normale, dhimbja që shoqëron procesin e shkatërrimit bëhet më e fortë. Në shumicën e rasteve, ato ndodhin pas ngrënies, në kohën e lëshimit të lëngut pankreatik. Lokalizimi i një simptome të dhimbshme varet drejtpërdrejt nga cila pjesë e pankreasit është prekur. Me dëmtim të plotë të organit, pacienti pëson një dhimbje të fortë të vazhdueshme të brezit, i cili vështirë se mund të eliminohet me ilaçe të fuqishme.
Zgjerimi i qelizave Beta
Shtë e mundur të zgjidhet problemi i zvogëlimit të sekretimit pankreatik të brendshëm në diabet duke rritur numrin e qelizave beta, funksioni i të cilave është prodhimi i insulinës.Për këtë qëllim, qelizat e tyre klonohen, pas së cilës ato futen në gjëndër. Falë këtyre manipulimeve, bëhet një rikthim i plotë i funksioneve të humbura nga organi dhe përmirësimi i proceseve metabolike të prodhuara në të.
Falë përgatitjeve të veçanta proteinike, sigurohet mbështetje për transferimin e qelizave të transplantuara, të cilat në thelb janë vetëm materiale transplantimi, në qeliza beta të pjekura të plota që mund të prodhojnë insulinë të mjaftueshme. Këto ilaçe gjithashtu rrisin prodhimin e insulinës duke mbetur qelizat beta të paprekura.
Si të rivendosni një organ përmes imunomodulimit?
Në rast të dëmtimit të pankreasit si rezultat i inflamacionit të tij, një numër i caktuar i qelizave beta në çdo rast mbetet i ruajtur. Sidoqoftë, trupi, ndërsa vazhdon të jetë nën ndikimin e ndryshimeve negative në gjendjen e pankreasit, vazhdon të prodhojë antitrupa që synojnë shkatërrimin e strukturave të mbetura. Isshtë e mundur për të shpëtuar situatën me ndihmën e një metode të re me futjen e një ilaçi të veçantë që përmban substanca aktive që mund të shkatërrojnë antitrupat. Si rezultat, qelizat e gjëndrave mbeten të paprekura dhe fillojnë të rritin në mënyrë aktive numrin e tyre.
Trajtimi me mjete juridike popullore
Për një efektivitet më të madh të terapisë, mund ta plotësoni me trajtim duke përdorur mjete juridike popullore. Në këtë cilësi përdoren zierje dhe infuzione të bazuara në bimë medicinale që kanë vetitë e nevojshme për restaurimin e pankreasit.

Karakteristikat speciale zvogëluese që ndikojnë në mënyrë të favorshme në gjendjen e pankreasit në rast të inflamacionit është një e thjeshtë dhe, në të njëjtën kohë, një zierje efektive e kokrrave të tërshërës në qumësht. Për përgatitjen e tij, 0,5 gota me kokrra të tërshërës zihen në 1,5 litër qumësht për 45 minuta, pas së cilës kokrrat janë grimcuar dhe vazhdojnë të ziejnë për 15 minuta të tjera. Supë filtrohet dhe merret në gjysmë gotë deri në katër herë në ditë.
Ka shumë metoda të tjera efektive të bazuara në përvojën popullore që kontribuojnë në restaurimin e pankreasit. Sidoqoftë, është më mirë t’i përdorni pasi të keni marrë miratimin e mjekut tuaj.
Dieta dhe parandalimi i sëmundjes
Kërkesat dietike për diabetin janë një nga faktorët vendimtar në trajtimin e kësaj sëmundje. Në thelb, ato konsistojnë në kufizimin maksimal të konsumit të produkteve që përmbajnë karbohidrate të lehta në formën e kifle, ëmbëlsirave, pasta të ëmbla, etj. Baza e të ushqyerit duhet të jetë ushqime proteinike me përmbajtje të ulët yndyre, me përjashtim të ushqimeve të skuqura, erëzave të nxehta, bishtajoreve, supave të pasura të përqendruara.
Si masë parandaluese kundër zhvillimit të diabetit pankreatik, është e nevojshme të kontrolloni gjendjen e pankreasit tuaj dhe të kujdeseni për shëndetin e tij. Para së gjithash, ju duhet të braktisni çdo alkool, t'i përmbaheni një diete, dhe vazhdimisht, dhe jo vetëm gjatë periudhave të rëndimit, dhe me simptomat e para të përkeqësimit të gjendjes së këtij trupi, mos e shtyni një vizitë te mjeku.
Të nderuar lexues, a ishte i dobishëm ky artikull? Whatfarë mendoni për trajtimet e pankreasit për diabetin? Lini feedback në komente! Mendimi juaj është i rëndësishëm për ne!

Valery:
Më duket se vendi kryesor në trajtimin e diabetit është dieta. Farëdo ilaçi që merrni, dhe nëse hani gabimisht, atëherë asgjë nuk do t'ju ndihmojë, i gjithë trajtimi do të shkojë poshtë ikjes.
Inga:
Dieta, natyrisht, është e rëndësishme, por enzimat janë të domosdoshme në shumë raste. Ata do të ndihmojnë pankreasin për të kryer funksionet e tij.