Farë është sëmundja e përbashkët e osteomielitit?
Diabeti mellitus shoqërohet me një rritje të glukozës në gjak. Glukoza ka një efekt të dëmshëm në muret e enëve të gjakut dhe fibrave nervore.
Për shkak të furnizimit të pamjaftueshëm të gjakut dhe depërtimit të dëmtuar në ekstremitetet e poshtme, neuropatia zhvillohet si një ndërlikim i diabetit.
Një tipar karakteristik i neuropatisë është zhvillimi i ulcerave shëruese dobët. Në kushtet e rënies së imunitetit, mungesës së ushqimit të indeve, infeksioni bashkohet. Në raste të avancuara, ajo përhapet në indet e eshtrave dhe ndodh osteomieliti.
Shkaqet e Osteomielitit
 Neuropatia e gjymtyrëve të poshtme me formimin e një këmbë diabetike është një ndërlikim i zakonshëm i diabetit. Zakonisht ndodh pas 5 -7 vjet nga fillimi i sëmundjes në llojin e parë të diabetit. Lloji i dytë i diabetit është më i ngadalshëm dhe komplikimet mund të zhvillohen shumë më vonë.
Neuropatia e gjymtyrëve të poshtme me formimin e një këmbë diabetike është një ndërlikim i zakonshëm i diabetit. Zakonisht ndodh pas 5 -7 vjet nga fillimi i sëmundjes në llojin e parë të diabetit. Lloji i dytë i diabetit është më i ngadalshëm dhe komplikimet mund të zhvillohen shumë më vonë.
Një shkak kryesor i komplikimeve të diabetit është kompensimi i ulët i glukozës. Kjo mund të ndodhë me një formë të rëndë të sëmundjes ose me neglizhencë të rekomandimeve të endokrinologut. Një përqendrim i lartë i glukozës në gjak, dhe ndryshimet e mprehta të tij prishin murin vaskular dhe shkatërrojnë fibrat nervore.
Me një ulje të furnizimit të gjakut dhe stimulimit nervor, indet humbasin ndjeshmërinë dhe aftësinë e tyre për t'u rikuperuar nga dëmtimet. Damagedo dëmtim i vogël ose plasaritje e lëkurës mund të çojë në formimin e ulcerave diabetike. Ata shërohen shumë ngadalë, shpesh infektohen.
Këmba diabetike manifestohet në disa sindroma:
- Disordersrregullime vaskulare në enë të vogla dhe të mëdha (angiopatia)
- Dëmtimi i kockave dhe osteoporoza.
- Ulur imunitetin.
- Infeksion i ulçerave.
Në varësi të përhapjes së çrregullimeve neurologjike ose vaskulare, dallohet një formë neuropatike ose ishemike e këmbës diabetike. Por kjo ndarje është shumë arbitrare, pasi që zakonisht këta dy faktorë veprojnë njëkohësisht.
Prandaj, forma më e zakonshme e përzier.
Simptomat dhe diagnoza e osteomielitit
Këmba diabetike mund të manifestohet me një shkelje të dhimbjes ose ndjeshmërinë ndaj temperaturës së ekstremiteteve të poshtme, rritje të lëkurës së thatë, çarje, ënjtje, deformim tipik të këmbës. Mes këtyre dëmtimeve, ulçera të lëkurës zhvillohen.
Ulçera të gjera të infektuara me shkatërrimin e indeve të buta në kockë janë të ndërlikuara nga inflamacioni i indit kockor, periosteum dhe palca e eshtrave. Në këtë rast, osteomieliti në zhvillim është i vështirë për t'u trajtuar me ilaçe dhe shpesh çon në nevojën për amputim të ekstremiteteve të poshtme.
Osteomieliti mund të jetë një ndërlikim i çdo ulçeri të thellë ose të gjatë. Zhvillimi i osteomielitit tregohet nga shenja të tilla:
- Një ulçerë nuk shërohet në dy muaj trajtim me ilaçe.
- Plaga është e thellë dhe një kockë është e dukshme në fund, ose mund të përcaktohet me sondë.
- Gjymtyrja e prekur është e fryrë dhe e kuqe.
- Në gjak, niveli i leukociteve është rritur, ESR është më shumë se 70 mm / orë.
- Kur kryeni një ekzaminim me rreze x ose MRI, u zbulua shkatërrimi i kockave nën një ulçerë.
Shenja kryesore diagnostike është një biopsi (ekzaminim indesh) i kockave.
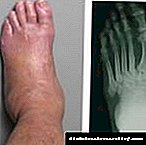 Në diabet mellitus, shkatërrimi i kockave shkakton osteoartropati diabetike (këmba e Charcot). Kjo gjendje zhvillohet në neuropati të rëndë diabetike. Një proces inflamator ndodh pa infeksion. Në fazën akute, zhvillohet edema e njëanshme e këmbës. Lëkura është e kuqe, e vështirë dhe e nxehtë, me zona të inflamacionit.
Në diabet mellitus, shkatërrimi i kockave shkakton osteoartropati diabetike (këmba e Charcot). Kjo gjendje zhvillohet në neuropati të rëndë diabetike. Një proces inflamator ndodh pa infeksion. Në fazën akute, zhvillohet edema e njëanshme e këmbës. Lëkura është e kuqe, e vështirë dhe e nxehtë, me zona të inflamacionit.
Periudha e inflamacionit akut mund të kthehet në një kurs shumëvjeçar kronik. Zhvendosjet, frakturat mund të ndodhin në nyje, kockat janë deformuar. Me kalimin e kohës, sëmundja mund të komplikohet nga osteomieliti.
Kursi i osteoartropatisë diabetike kalon në disa faza:
- Faza akute: edemë e këmbës, skuqje dhe ethe. Në fotografi - osteoporoza (ind kockor i rrallë).
- Faza subakute: nuk ka asnjë inflamacion, këmba është deformuar, kocka shkatërrohet në fotografi.
- Faza kronike: këmba është e deformuar, e ngjashme me një "peshë prej letre", zhvendosje dhe kocka të thyer.
- Faza me komplikime: ulcerat kronike, osteomieliti.
Trajtimi i osteomielitit
Faza akute e osteoartropatisë trajtohet me shkarkim të plotë të këmbës. Për këtë, përdoren pajisje ortopedike: orthoses, tutorët, këpucët ortopedike.
Nëse kjo nuk është e mjaftueshme dhe ulçera nuk shërohet, atëherë rekomandohet një kufizim i plotë i lëvizjes - pushim i rreptë i shtratit. Për terapinë e ilaçeve, përdoren grupet e mëposhtme të barnave:
- Për të parandaluar shkatërrimin e kockave - Alendronate, Pamidronate.
- Për formimin e indeve të reja të eshtrave - hormone steroide anabolike (Methandrostenolone, Retabolil), përgatitje të kalciumit dhe vitaminës D3.
- Ngjitësit e dhimbjeve - Analgin, Ketanov, Nalbufin.
- Ilaçet jo-inflamatore anti-inflamatore - Nimesulide, Diclofenac, Revmoxicam.
- Diuretikët - Furosemide, Hypothiazide.
Ka raste të përmirësimit pas terapisë me rreze x.
Në fazën kronike, vitaminat dhe përgatitjet e kalciumit janë të përshkruara. Pjesa e shkatërruar e kockave në mungesë të inflamacionit mund të hiqet kirurgjikale. Paraqitet veshja e këpucëve ortopedike.
Me zhvillimin e osteomielitit, detyra kryesore është zgjedhja e trajtimit të mëtutjeshëm - ilaçe ose kirurgjikale.
Me trajtimin kirurgjikal, indikohet amputimi i gishtit ose i një pjese të këmbës dhe stimulimi i shërimit të plagës. Nëse infeksioni nuk zhvillohet pas operacionit, atëherë ekziston mundësia e rikuperimit dhe kthimit në një jetë aktive. Trajtimi kirurgjikal nuk është garanci kundër zhvillimit të ulcerave të reja dhe shërimit të plotë të plagës. Në disa raste, kryhen amputime të përsëritura.
Nëse merret një vendim për trajtimin konservativ, atëherë brenda gjashtë javësh do të përshkruhen doza të larta të antibiotikëve me spektër të gjerë: Cefazolin, Clindamycin, Meronem, Tienam, Ciprofloxacin. Zakonisht, injektohen antibiotikë, por me terapi të zgjatur është e mundur të kaloni në format e tabletave.
P Ata përdorin trajtim të kombinuar me disa ilaçe - Levofloxacin + Clindamycin, antibiotikë beta-laktam - Amoxiclav, Augmentin, Trifamox përdoren gjithashtu. Për më tepër, antibiotikët mund të administrohen në mënyrë topike, direkt në plagë duke përdorur rruaza speciale akrilate.
Ata përdorin trajtim të kombinuar me disa ilaçe - Levofloxacin + Clindamycin, antibiotikë beta-laktam - Amoxiclav, Augmentin, Trifamox përdoren gjithashtu. Për më tepër, antibiotikët mund të administrohen në mënyrë topike, direkt në plagë duke përdorur rruaza speciale akrilate.
Terapia me antibiotikë jep rezultate pozitive në shumicën e pacientëve, por me diabet, zakonisht ekzistojnë mosfunksionime të mëlçisë njëkohshme, gjë që kontribuon në zhvillimin e shpeshtë të efekteve anësore të një trajtimi të tillë.
Faktori kryesor terapeutik në trajtimin e çdo sëmundje kundër diabeti është kompensimi i sheqerit në gjak të lartë me përdorimin e ilaçeve për ta zvogëluar atë - insulinë ose tableta.
Me trajtim kirurgjikal ose hiperglicemi të rëndë, pacientët mund të transferohen nga tableta në insulinë nën kontrollin e sheqerit në gjak. Insulina ka aftësinë të forcojë indet e eshtrave.
Zhvillimi i osteomielitit në diabet mellitus mund të parandalohet nëse ndiqni një dietë me karbur të ulët gjatë gjithë rrjedhës së sëmundjes dhe merrni ilaçe në një dozë të zgjedhur. Për të minimizuar rrezikun e ndërlikimeve të diabetit mellitus, është e nevojshme të ruhet niveli i glukozës në gjak në rangje të tilla: në stomak bosh deri në 6.4 mmol / l, pasi të keni ngrënë pas dy orësh, 8,9 mmol / l, në kohën e gjumit, 6.95 mmol / l.
Nivelet e glukozës maten çdo ditë me një profil glicemik. Përveç kësaj, një herë në tre muaj, të gjithë pacientët me diabet tregohet të përcaktojnë nivelin e hemoglobinës së glikuar.
Ky tregues pasqyron nivelin mesatar të sheqerit në gjak gjatë tre muajve të fundit dhe është më informues për të përcaktuar shkallën e kompensimit për diabetin. Niveli i tij optimal është deri në 7.5%.
Metabolizmi i dhjamit duhet të jetë brenda (matja në mmol / l) - kolesterol - 4.8,
LDL është më e ulët se 3, HDL është më e lartë se 1.2. Me patologji vaskulare, është e rëndësishme të parandaloni marrjen e jo vetëm të karbohidrateve të thjeshta me ushqim, por edhe për të zvogëluar yndyrnat shtazore në dietë.
Shtë gjithashtu e rëndësishme të ekzaminoni dhe trajtoni lezionet e lëkurës në mënyrë që të parandaloni formimin e ulcerave trofike në diabet. Nëse dyshoni për formimin e një këmbe diabetike, është i nevojshëm monitorimi i vazhdueshëm nga një endokrinolog, neuropatolog, podolog. Videoja në këtë artikull vazhdon temën e problemeve me plagën e diabeteve.
Klasifikim
Ju mund të filloni me faktin se duhet të vendosni gjithçka në raftet, kjo do të ndihmojë në klasifikimin e osteomielitit. Për shkak të shfaqjes së klasifikimit të osteomielitit, propozohet ndarja e lezionit në:
specifike, e cila është shkaktuar nga mikroorganizma të caktuar,
një lezion jospecifik nuk jep një ide për patogjenin, i cili shpesh nuk është një.
Në varësi të rrugës së depërtimit, osteomieliti mund të jetë:
endogjene ose hematogjene, kur patogjeni hyn në kockë me një rrjedhë gjaku,
ekzogjene, me kusht që mikrobet të hyjnë nga jashtë.
Dhe nëse specia e parë ka një fokus specifik, nga e cila gjithçka bie në kockë, duke shkaktuar një proces akut. Pastaj e dyta zhvillohet si rezultat i dëmtimit, depërtimit të patogjenit nga indet ose organet përreth si rezultat i operacionit. Në fillim, simptomat e një periudhe akute ndodhin gjithmonë, dhe më pas sëmundja bëhet kronike.
Gjatë një kohe të gjatë, mikroflora mund të ndryshojë. Arsyeja për këtë është hyrja e mikroorganizmave të rinj përmes fragmentit fistulous, i cili, si rregull, ka. Një analizë e florës dhe ndjeshmëria e saj ndaj ilaçeve antibakteriale ndihmon për të sqaruar diagnozën e saktë, dhe pastaj të përshkruani trajtim.
Manifestime
Historia e shkencës mjekësore dhe vëzhgimi i mjekëve kanë treguar se secila formë ka manifestimet e veta klinike. Ne do të përpiqemi të kuptojmë hollësitë e secilit prej tyre.
Fëmijët i nënshtrohen zhvillimit të osteomielitit akut hematogjen akut, 30% e simptomave të sëmundjes mund të jenë deri në një vit. Në një të rritur, kjo formë ndodh si rezultat i një sëmundjeje të pësuar në fëmijëri. Procesi preket shumë shpesh nga kockat e gjata tubulare të krahut ose këmbëve, shumë më rrallë sëmundja lokalizohet në kocka të vogla ose të sheshta. Simptomat në masë të madhe varen nga aktiviteti i mikroorganizmave, mosha e personit, vendndodhja dhe mbizotërimi i procesit. Një rol të rëndësishëm luan gjendja e sistemit imunitar.
Ekzistojnë disa mundësi që mund të manifestojnë osteomielit akut hematogjen. Shtë një formë septike-pemike, lokale dhe toksike, dhe secila ka simptomat e veta të sëmundjes dhe trajtimit.
Në formën e parë (septike-pemike), simptomat fillojnë në mënyrë akute, temperatura rritet ndjeshëm, deri në 40 gradë. Gjendja e përgjithshme është serioze, së bashku me dehje, vjellje dhe të vjella, vërehen të dridhura, dhimbje koke dhe nganjëherë humbje të vetëdijes dhe delirium. Për shkak të prishjes së qelizave të kuqe të gjakut, mund të shfaqen shenja të verdhëzës hemolitike.
Manifestimet lokale të sëmundjes janë gjithashtu të theksuara, përveç dhimbjes akute, vërehet një pozicion i detyruar, dhimbja në zonën e këmbës ose krahut është aq e rëndë. Një person nuk mund të lëvizë në mënyrë të pavarur, dhe me ndihmën e të huajve është e mundur, por dhimbja është shumë e fortë. Mbi lezione, lëkura është e kuqe e ndritshme, e tensionuar, shpesh mund të shihni modelin e enëve të gjakut, së bashku me të përgjithshme, temperatura lokale rritet. Historia e sëmundjes vazhdon me shtimin e artritit, fillimisht seroz, i cili derdhet në purulent.
Forma lokale karakterizohet nga procesi inflamator i indeve të buta dhe vetë kockave. Në përgjithësi, një person mund të ndjehet i kënaqshëm, por gjendja është e ashpërsisë së moderuar.
Një lloj osteomieliti hematogjen - një formë toksike mund të gjendet shumë rrallë. Zhvillimi i sëmundjes ndodh shumë shpejt dhe manifestohet si një pamje e një lezioni të rëndë infektiv në formën e sepsës. Gjatë ditës së parë, simptomat manifestohen nga intoksikimi i rëndë, temperatura rritet në numra të lartë. Simptomat e acarimit të meninges shfaqen, një person humbet vetëdijen, konfiskimet janë të mundshme, të cilat zëvendësohen me imobilizim të plotë. Presioni bie në minimum, ekziston rreziku i zhvillimit të dështimit akut kardiovaskular. Manifestimet lokale ndodhin më vonë, kjo ngadalëson procesin e diagnostikimit dhe faktin që shpesh një radiografi nuk kryhet me kohë.
Simptomat lokale në rastin e afërsisë së sëmundjes me nyjen (që ndodh në fëmijët e moshës 2 deri në 3 vjet) mund të përhapet në indet e kyçeve dhe ato ngjitur. Lëngu serioz grumbullohet në zgavrën e përbashkët, dhe pastaj qelb.
 Fëmija përpiqet të mos bëjë lëvizje, duke u përpjekur t'i japë këmbës pozicionin më të dhimbshëm. Mbi zonën e prekur ka ënjtje, nyja ngjitur është deformuar, temperatura lokale është ngritur. Por lëkura mund të kthehet e kuqe disa kohë pas fillimit të sëmundjes dhe historia di shumë shembuj të tillë. Kur ndjeni ose lëviz një gjymtyrë të sëmurë, shfaqen dhimbje të mprehta.
Fëmija përpiqet të mos bëjë lëvizje, duke u përpjekur t'i japë këmbës pozicionin më të dhimbshëm. Mbi zonën e prekur ka ënjtje, nyja ngjitur është deformuar, temperatura lokale është ngritur. Por lëkura mund të kthehet e kuqe disa kohë pas fillimit të sëmundjes dhe historia di shumë shembuj të tillë. Kur ndjeni ose lëviz një gjymtyrë të sëmurë, shfaqen dhimbje të mprehta.
Osteomieliti akut me armë zjarri
Manifestimet dhe simptomat e kësaj forme të sëmundjes varen nga zona e dëmtimit të kockave dhe indeve ngjitur. Nëse plagoset, plaga në çdo rast do të ndotet me mikroorganizma, të cilët plumbi mbart thellë në ind. Siç ka treguar historia, gjatë luftës kjo formë e osteomielitit zhvillohet pas një trajtimi kirurgjikal parësor të bërë joadekuat të një plage me armë zjarri.
Shumë shpesh kjo formë bëhet osteomielit kronik, ajo akute ka simptoma paksa të ndryshme. Plaga duhet së pari të acarohet, pastaj qelb, dhe bashkë me të mikrobet kalojnë në kockë. Temperatura rritet në numër të madh, zhvillohen simptoma të dehjes. Gjymtyrja dhe plaga fryhet, qelbja çlirohet me bollëk.
Osteomieliti akut pas traumatik
Kjo formë, si ajo e mëparshmja, shpesh shndërrohet në osteomielit kronik. Shpesh kjo gjendje shfaqet ose duart. Mikroorganizmat depërtojnë në kockë përmes plagës dhe fillojnë të rriten dhe shumohen atje, veçanërisht nëse fraktura është e dobësuar. Simptomat e përgjithshme karakterizohen nga ethe dhe simptoma intoksikimi.
 Pusi lëshohet në vend nga plaga, indet fryhen, lëkura kthehet në të kuqe, dhimbja në vendin e dëmtimit shpesh po shpërthen.
Pusi lëshohet në vend nga plaga, indet fryhen, lëkura kthehet në të kuqe, dhimbja në vendin e dëmtimit shpesh po shpërthen.
Në rast të shkeljes së rregullave të sterilitetit gjatë trajtimit kirurgjikal, mund të ndodhë edhe osteomieliti akut dhe pastaj kronik. Shumë shpesh, me përpunim të pamjaftueshëm të fushës kirurgjikale ose pas lëndimeve të hapura, ajo zhvillohet.
Forma e kontaktit
Ky osteomielit ndodh kur infeksioni kalon nga indet ngjitur në kockë. Procesi purulent mund të ekzistojë për një kohë të gjatë pranë kockave dhe në fund të fundit të shkojë në indet e eshtrave. Kjo formë mund të takohet me një proces purulent në zonën e gishtërinjve të dorës ose me plagë të gjera purulente në kokë. Simptomat e patologjisë karakterizohen nga fistula, dhimbje në absces dhe ënjtje.
Kronik
Sëmundja karakterizohet nga dy periudha që zëvendësojnë njëra-tjetrën - përkeqësime dhe lëshime - dhe kanë shenjat e tyre karakteristike. Tani, në vend të akut, dhimbja po dhemb, dhe në kockë ka gjithmonë një fokus të infeksionit kronik. Nuk ka dehje dhe temperaturë, forma fistulash mbi vendin e lezionit, ato mund të jenë të vetme ose të shumëfishta. Kanali mund të hapet në një distancë të konsiderueshme nga burimi.
Lëkura sipër lezionit është hiperemike, e shtrënguar, shpesh e fryrë. Pasojat e osteomielitit kronik janë lakimi i gjymtyrëve, dhe në rastin e afërsisë së nyjes, një shkelje e lëvizshmërisë së saj.
 Gjatë reaksionit, dhimbja në zonën e këmbës ose krahut nuk shqetëson, gjendja përmirësohet ndjeshëm. Temperatura nuk rritet, por mund të ketë shkarkime të pakta nga hapja e fistulës, dhe ndonjëherë ato madje mund të mbyllen. Kohëzgjatja mund të jetë me vite, gjithçka varet nga patogjeni, imuniteti, vendndodhja dhe mosha. Gjatë relapsit, manifestimet janë të njëjta si në osteomielitin akut.
Gjatë reaksionit, dhimbja në zonën e këmbës ose krahut nuk shqetëson, gjendja përmirësohet ndjeshëm. Temperatura nuk rritet, por mund të ketë shkarkime të pakta nga hapja e fistulës, dhe ndonjëherë ato madje mund të mbyllen. Kohëzgjatja mund të jetë me vite, gjithçka varet nga patogjeni, imuniteti, vendndodhja dhe mosha. Gjatë relapsit, manifestimet janë të njëjta si në osteomielitin akut.
Diagnostics
Tregohet gjithashtu birë kockash dhe analiza pasuese e përmbajtjes, si dhe ndjeshmëria e saj ndaj antibiotikëve. Për më tepër, përdoret studimi i presionit intraozues në zgavrën e kockave.
Për të konfirmuar variantin kronik të rrjedhës së sëmundjes, gjithashtu do të kërkohet një rreze x, ajo do të ketë një pamje karakteristike klinike të osteomielitit. Përveç që është rrezet me x, tregohet gjithashtu një skanim CT. Një rreze x prodhohet gjithashtu me një kontrast që futet në kanal, kjo ju lejon të vendosni rrjedhën dhe komunikimin e saj me kockën.
Pas një plage apo plagosje me armë, rrezet x do të tregojnë ndryshimet vetëm pas tre javësh. Fotografitë janë marrë domosdoshmërisht në dy projeksione, kështu që ju mund të ndiqni ndryshimet në marrëdhëniet hapësinore. Sidoqoftë, rrezatimi x nuk është metoda e vetme, përveç kësaj ju duhet të shikoni plagën ose gjymtyrën, kjo në shumicën e rasteve do të përcaktojë të vërtetën.

Mos përzieni
Sëmundja shpesh mund të jetë e ngjashme me të tjerët, dhe për këtë arsye është përshkruar trajtimi i gabuar. Sigurisht, rrezet X në shumicën e rasteve vendosin gjithçka në vendin e vet, por jo gjithmonë. Më shpesh është e nevojshme të përjashtoni artritin, reumatizmin, gëlbazën ose një lezion specifik të kockave.
Me reumatizëm, një rreze x do të ndihmojë, fotografia do të tregojë se nuk ka ndryshime karakteristike, dhe dhimbja në nyje fillimisht shqetëson. Me osteomielit, është e pamundur të përcaktohet vendi i saktë, artriti bashkohet në një datë të mëvonshme. Lidhjet e mëdha preken, dhe difuzioni purulent nuk ndodh kurrë.
Flegmon nga distanca mund të ngjasojë me inflamacionin e eshtrave, megjithatë, me të nuk ka fistula që ka osteomielit pas traumatik. Gjithashtu, para se të zhvillohej osteomieliti pas traumatik, një person pati një dëmtim të gjerë ose një frakturë të hapur.
Tuberkulozi i kockave shumë shpesh i ngjan osteomielitit pas traumatik, në figurë ato janë shumë të ngjashme. Tuberkulozi i kockave fillon ngadalë, temperatura rritet pak. Fistula, e cila gjithashtu ka osteomielit pas traumatik, është e mbuluar me ind kokrrizash të ngadaltë, dhe prej saj rrjedh qelb i lëngshëm dhe një masë që i ngjan gjizës. Pika e fundit për pyetjen është biopsia dhe prodhimi i reaksioneve specifike.

Trajtimi i osteomielitit kronik
Në rastin e kalimit të procesit në fazën kronike, trajtimi kirurgjikal mund të ndihmojë për ca kohë. Ju mund të trajtoni rrënjësisht osteomielitin kronik të përsëritur, por për këtë do të duhet të humbni gjymtyrën. Gjatë operacionit, kanali i kockave hapet, zona qelb dhe nekrotike e kockave hiqen. Tjetra, plaga trajtohet hapur, përdoren agjentët antiseptik dhe antibakterial të veprimit lokal, fizioterapia. Kundërindikohet të përdorni mjete juridike popullore në këtë fazë, pasi ato mund të shkaktojnë infeksion me një florë të re.
Pas shërimit të plagës, një defekt i kockave mund të mjekohet duke e zëvendësuar atë me një shartim.
Vendi i kockave merret si nga vetë personi, ashtu edhe nga dhuruesi që është më i përshtatshmi, ndodh që të përdoret një kockë kadveroze e përgatitur më parë. Në rrjedhën kronike të sëmundjes, operacioni gjithashtu kryhet për të hequr zonat e nekrozës dhe qelbës.
Fizioterapi dhe terapi ushtrimore
Për më tepër, trajtimi përfshin përdorimin e fizioterapisë dhe terapinë ushtrimore. Këto fonde do të rrisin rrjedhën e gjakut në inde dhe ka më shumë të ngjarë të shërojnë plagën. Efekti u provua me UHF-terapi; nga 10 deri në 15 procedura kërkohen për kurs. Ato mund të mjekohen duke filluar nga 4 ose 5 ditë pas operacionit. Elektroforeza, e cila bëhet me shtimin e ilaçeve të bazuara në kripëra të zinkut, jodid kaliumi dhe kalciumi, ka një efekt pozitiv.

Pas largimit të dhimbjes, trajtimi plotësohet me terapi ushtrimore. Do të forcojë muskujt, do të përshpejtojë rigjenerimin, do të rivendosë gamën normale të lëvizjes.
Parandalim
Ai konsiston në trajtimin në kohë të dëmtimit të indeve, duke mos çuar në inflamacion purulent. Gjithashtu e rëndësishme është parandalimi i formimit të fokave të infeksionit kronik në trup, kanalizimet në kohë të dhëmbëve. Në rast dëmtimi ose dëmtimi, kur ka kontakt të eshtrave me mjedisin e jashtëm, parandalimi konsiston në trajtimin e plotë kirurgjikal të plagës. Gjithashtu, mos përdorni së pari mjete juridike popullore, por është më mirë të shihni një mjek, në këtë rast, ju kryesisht mund të shmangni kronizimin e procesit.
Kujdesi i vazhdueshëm për shëndetin e vetvetes dhe fëmijëve tanë do të na lejojë të shmangim vetë sëmundjen dhe pasojat që shoqërohen me të. Shtë më mirë t'i përmbaheni rreptësisht të gjitha rekomandimeve të mjekut, t'i nënshtroheni çdo ekzaminimi me çdo ndryshim, sesa atëherë të përpiqeni të mposhtni sëmundjen me të gjitha mjetet dhe mjetet.
Diabeti mellitus shoqërohet me një rritje të glukozës në gjak. Glukoza ka një efekt të dëmshëm në muret e enëve të gjakut dhe fibrave nervore.
Për shkak të furnizimit të pamjaftueshëm të gjakut dhe depërtimit të dëmtuar në ekstremitetet e poshtme, neuropatia zhvillohet si një ndërlikim i diabetit.
Një tipar karakteristik i neuropatisë është zhvillimi i ulcerave shëruese dobët. Në kushtet e rënies së imunitetit, mungesës së ushqimit të indeve, infeksioni bashkohet. Në raste të avancuara, ajo përhapet në indet e eshtrave dhe ndodh osteomieliti.
Shenjat, simptomat dhe trajtimi i këmbës diabetike
- Pllaka gozhdë të rrumbullakëta
- Djegiet dhe fryrje të gjymtyrëve
- Ndryshimi i ngjyrës së lëkurës në gishta, dhimbje në muskujt e viçave të këmbëve,
- Ndjeshmëria e këmbëve është e dobët ose mungon krejt,
- Plagët purulente, ulcerat.
Nëse keni diabet, nëse gjeni shenja të tilla, duhet të kontaktoni menjëherë një specialist i cili është i përfshirë direkt në këto çështje, zakonisht një kirurg i specializuar. Nëse nuk e keni këtë, atëherë kërkoni një referim tek një specialist i tillë.
Kjo ndërlikim i sindromës diabetike të këmbës në shumë raste zhvillohet në fshehtësi dhe nuk shoqërohet nga ndonjë manifestim i gjallë. Një mjek me përvojë mund të dyshojë për osteomielitin e këmbës nëse gjen një pasazh fistuls në pjesën e poshtme të ulçerës diabetike, në fund të së cilës ka një kockë.
Në disa raste, ekzistojnë ende shenja karakteristike të osteomielitit të këmbës, duke lejuar të dyshojnë për këtë ndërlikim gjatë ekzaminimit. Ky është një trashje (ënjtje) uniforme dhe skuqje e gishtit - i ashtuquajturi "gishti i sallamit".
Metoda kryesore për diagnostikimin e osteomielitit të eshtrave të këmbës është radiografia, në raste të paqarta, CT dhe MRI përdoren. Shenjat me rreze X të osteomielitit të këmbës janë një shkelje e integritetit të kockave (konturet e pabarabarta "të korroduara", "pikë" në konturet e kockave, fragmente kockash pa fyt, fraktura patologjike, etj.).
Ndalemi Charcot

Për shumë vite, duke luftuar pa sukses me dhimbje në nyje.
Shefi i Institutit: «Do të mahniteni se sa e lehtë është të kuroni nyjet duke marrë ilaçin për 147 rubla çdo ditë.
Një nga patologjitë e sistemit muskulor dhe skelet, i cili zhvillohet me ndjesi të dëmtuar dhe qarkullimin në këmbë, është artropatia e Charcot. Kjo sëmundje njihet edhe si këmba e Charcot, pasi ndryshimet lokalizohen vetëm në kockat dhe nyjet e këmbëve. Në këtë vend, zhvillohet osteoporoza, zhvillohet osteoliza, hiperostoza, ndodhin mikro-thyerje, ulçera të lëkurës. Pa trajtim, patologjia çon në deformim të këmbës, shkelje të funksioneve të saj mbështetëse dhe paaftësi. Sëmundja është mjaft e rrallë, por serioze, pasi është e vështirë t'i përgjigjet terapisë, shpesh shkakton komplikime.
Simptomat e sëmundjes
Simptomat ndryshojnë nga sëmundjet e tjera të nyjeve dhe kockave, pasi ato zhvillohen shumë shpejt. Procesi i zhvillimit të sëmundjes zgjat 2 ditë. Simptomat e osteomielitit në këtë periudhë janë praktikisht të padukshme. Ekzistojnë ndryshime të vogla në trup që konsiderohen simptoma. Në fillimin e sëmundjes, dhimbja e keqe, dhimbje të vogla në muskuj dhe nyje ndjehen, por për shkak të faktit që simptomat nuk shfaqen gjithmonë, një person shpesh nuk e di se sëmundja tashmë po zhvillohet.

Për shkak të përparimit të shpejtë të sëmundjes, simptomat pasuese ju bëjnë të shihni një mjek. Temperatura ngrihet në dyzet gradë, një kockë e prekur nga osteomieliti dhemb shumë, bëhet më e vështirë të lëvizësh. Procesi i zhvillimit të sëmundjes është shumë i shpejtë, gjendja përkeqësohet me çdo orë që kalon, dhe mund të shoqërohet me të vjella.
Shpesh, për shkak të faktit se praktikisht nuk ka simptoma në fillim të sëmundjes, osteomieliti rrjedh nga një formë e lokalizuar e sëmundjes në një të përgjithësuar, gjë që krijon probleme shtesë në procesin e trajtimit. Për shkak të faktit se sëmundja është shkaktuar nga një infeksion, ekziston një formë toksike e sëmundjes në të cilën simptomat janë më të prekshme. Ndodh një rënie e presionit, humbja e vetëdijes dhe dhimbja në zemër është e mundur, pamja e përgjithshme e pacientit është vënë disi e frikshme: një fytyrë e zbehtë, lëkura e verdhë, buzët blu, sytë e mbytur.
Osteomieliti traumatik ka simptomat e veta të veçanta. Në fushën e dëmtimit, mund të ketë rrjedhje purulente, gjë që tregon se diagnoza për trajtimin e osteomielitit është urgjente, pasi në disa raste helmimi me gjak mund të shkojë. Për të hequr zonën e problemit, duhet të bëni kontrollet e nevojshme.
Sëmundja ka dy forma (lokale dhe të përgjithësuara), të cilat ndryshojnë në simptomat e tyre.
Në rastin e osteomielitit lokal, temperatura arrin 38.5 gradë, dhimbje dhe dhimbje shfaqen në zonën e prekur, shfaqen abscese, qelb lëshohet përmes lëkurës dhe lëvizja është e kufizuar. Përgjithësuar ndryshon në atë që temperatura arrin 40 gradë, dhimbja bëhet konstante. Intoksikimi i trupit është i prekshëm (të vjella është e mundur), të dridhura, konvulsione, humbje të vetëdijes, në disa raste pacienti fillon të vrapojë, ndryshon ngjyra e lëkurës dhe shfaqen probleme të veshkave.
Cilat pjesë të trupit mund të ekspozohen?
Osteomieliti i shtyllës kurrizore. - Ky është emri shkencor për osteomielitin kurrizor. Probleme të ngjashme në fushën e shtyllës kurrizore nuk janë aq të zakonshme, por sëmundja mund të jetë një kërcënim për jetën e pacientit. Trajtimi i shtyllës kurrizore zakonisht zgjat një kohë të gjatë dhe është shumë i vështirë.
Diagnoza e kësaj sëmundje krijon shumë probleme për mjekun, pasi dhimbja në osteomielitin e shtyllës kurrizore është shumë e ngjashme me dhimbjen që karakterizojnë sëmundje të tjera. Sëmundja fillon me ethe në shpinë, në fazat fillestare ngjan me pneumoni dhe pleurit. Në praktikën mjekësore, ndodh osteomieliti kronik kurrizor, rrjedha e sëmundjes shoqërohet me subfebrile, domethënë një temperaturë të ngritur konstante.
Periudha akute për osteomielitin kurrizor është 14-90 ditë. Për shpinë, shfaqja e absceseve, pleuriti purulent do të jetë një ndërlikim. Për shkak të problemeve të tilla kurrizore, çrregullimet kurrizore mund të zhvillohen. Trajtimi përshkruhet nga mjeku pasi të jetë bërë diagnoza. Me një trajtim në kohë dhe me cilësi të lartë, sëmundja ndërpritet, rruazat e prekura më parë janë shkrirë, pacienti po shërohet. Me një proces të trajtimit negativ, pacienti nuk shërohet, pas së cilës komplikimet janë të mundshme, si dhe një rezultat fatal.

Osteomieliti në femurit. Fjalë për fjalë 2-3 dekada më parë, osteomieliti akut hematogjen i akut të hip ishte shumë më i zakonshëm tek fëmijët, por tani të rriturit vuajnë nga kjo sëmundje me të njëjtën frekuencë si në fëmijëri. Shkaqet e sëmundjes janë të njëjta si me inflamacionin e eshtrave të tjerë. Diagnostifikimi i osteomielitit të hip përbëhet nga një konsultë me një kirurg trauma, radiografi, tomografi të llogaritur dhe teste laboratorike.
Nëse simptomat vërehen për një kohë të gjatë, atëherë mjekët diagnostikojnë osteomielitin kronik. Trajtimi është i gjatë, kompleks, me karakteristikat e veta. Trajtimi i sëmundjes është ekskluzivisht spitalor, që synon procesin e heqjes së pjesës së prekur të femurit.
Osteomieliti i nyjës së bërrylit. Nuk është e nevojshme të flasim drejtpërdrejt për këtë sëmundje të nyjës së bërrylit. Osteomieliti është ky. Me bursitin e nyjës së bërrylit ndodh procesi inflamator i indeve periartikulare. Shkaqet e kësaj sëmundje të nyjës së bërrylit mund të jenë faza e përparuar e artritit. Problemet në fushën e nyjës së bërrylit mund të ndodhin jo vetëm në sfondin e një sëmundje tjetër, por edhe për shkak të dëmtimeve dhe një sëmundje infektive.
Nëse bursiti nuk ka komplikime ose shfaqet për shkak të një fryrje të bërrylit, atëherë mund të kalojë vetë. Për ta bërë këtë, aplikoni një kompresë të ftohtë në zonën e nyjës së bërrylit dhe kufizoni këtë krah për një kohë në lëvizje, pastaj përdorni një agjent zgjidhës. Nëse fillohet bursiti i nyjës së bërrylit, atëherë në sfondin e tij do të shfaqet osteomieliti, i cili është shumë më i vështirë për t'u trajtuar. Në rast të të miturve, është më mirë të kërkoni ndihmë profesionale për të shmangur ndërhyrjen kirurgjikale.

Osteomieliti në zonën e nyjës së hip. Në thelb, problemet lindin në vetveten e përbashkët. Më shpesh, forma qelbore në zonën e nyjës së hip, e cila, "rrjedh" nga nyja, çon në inflamacion të indeve të muskujve dhe formimin e një abscesi në mollaqe. Osteomieliti kronik, pasi mund të formohet në sfondin e akut ose fiton një karakter kronik menjëherë. Kur një nyje e hip është e infektuar, ndërhyrja kirurgjikale është e domosdoshme pa hequr fokusin inflamator.
Osteomieliti i nofullës. Konsiderohet si një nga llojet më të rrezikshme të osteomielitit. Në prani të prishjes së dhëmbëve, pacienti mund të zhvillojë osteomielit. Shumë njerëz vonojnë mbushjen e dhëmbëve deri në të fundit, dhe kjo është saktësisht ajo që mund të çojë në pasoja të tmerrshme. Nëse zgavra e kariozës së dhëmbit është e hapur, atëherë infeksioni depërton prej tij në pulpë, atëherë kocka infektohet, e cila transmetohet përmes rrënjës së dhëmbit.
Kur infeksioni transferohet nga fokusi i sëmundjes në një zonë të shëndetshme, osteomieliti hematogjen i nofullës mund të zhvillohet. Me këtë infeksion, trajtimi i osteomielitit të nofullës duhet të bëhet sa më shpejt që të jetë e mundur, sepse nga një dhëmb i tillë ka dhimbje koke, keqtrajtim të të gjithë organizmit. Për arsyen që fillimisht gjithçka vjen nga dhëmbi, shpesh një person nuk mund normalisht të hajë ushqim. Osteomieliti kronik është i fshehtë në atë që për ca kohë sëmundja mund të mos shfaqet, por më pas kthehet me energji të përtërirë dhe probleme të reja.

Trajtimi i osteomielitit të nofullës fillon me nxjerrjen e dhëmbëve, për shkak të së cilës ndodhi infeksioni. Pasi të ketë mbaruar procesi i nxjerrjes së dhëmbit, pacienti i nënshtrohet një procedure me prerje të periosteumit. Pas eliminimit të fokusit të sëmundjes, pacienti përshkruhet antibiotikë, shpëlarje, terapi simptomatike. Nëse pas të gjitha procedurave rezultati nuk ka përfunduar pozitivisht, mjekët fillojnë procesin e heqjes së sekuestrimit (indet e vdekura, me osteomielit shpesh është një fragment kockash).
Infuzion jargavan. Merrni ngjyrën e thatë të jargavanëve - 1 litër, derdhni vodka në majë dhe lëreni të krijojë për 10 ditë, pastaj kompresoni zonat e prekura dhe merrni 2 pika në ditë brenda.
Trajtimi me vaj peshku dhe vezët. Ju duhet të pini një lugë vaj peshku dhe një vezë dy herë në ditë.
Efektiviteti i trajtimit me mjete juridike popullore konfirmohet vetëm nga ata që i kanë përdorur ato. Për të shmangur pasojat negative, është më mirë që së pari të konsultoheni me një mjek i cili do të përcaktojë se cili trajtim është i duhuri për ju.Më shpesh, ndodh trajtimi me antibiotikë, të cilat “vrasin” bakteret patogjene dhe parandalojnë zhvillimin e sëmundjes më tej. Trajtimi me mjete juridike popullore përdoret më së miri në kombinim me antibiotikë.
Një proces purulent që zhvillohet në palcën e eshtrave është një sëmundje serioze që është e vështirë për t'u diagnostikuar në periudhën fillestare. Inflamacioni i palcës së eshtrave është kërcënues për jetën, kërkon kujdes urgjent dhe trajtim afatgjatë.
Farë është osteomieliti
Sëmundja prek indin kockor (osteitin), shkakton inflamacion të periosteumit (periostitit), vepron direkt në palcën e eshtrave (mieliti). Osteomieliti i zbuluar rishtazi është akut. Nëse trajtimi është i gjatë dhe nuk çon në përmirësim, sëmundja fiton një kurs kronik.
Osteomieliti mund të zhvillohet në çdo pjesë të sistemit skeletor, më shpesh këto janë kocka tubulare. Procesi inflamator i shtyllës kurrizore është një gjendje neurologjike e rrezikshme për jetën. Lezioni aseptik, jo infektiv është një mundësi më e lehtë për osteomielitin. Me një sëmundje infektive të eshtrave kurrizore, ndodh deformimi dhe shkatërrimi i trupave vertebral.
Osteomieliti purulent është rreth 4% e të gjitha rasteve, dhe burrat janë të sëmurë dy herë më shpesh se gratë. Sipas kategorive të moshave, grupi i rrezikut përfshin fëmijë dhe të moshuar. Mbi të gjitha sëmundja prek palcën e mesit, më rrallë kraharorin dhe qafën e mitrës. Një rezultat pozitiv pas trajtimit vërehet në 60% të pacientëve, 30% e pacientëve tolerojnë relapsin për 5 vjet, rreth 7% e pacientëve janë të vështirë për t’u trajtuar, kursi i plotë në 3% çon në vdekje.
Shkaqet e inflamacionit
Agjenti shkaktar mund të depërtojë në rrugën e brendshme (endogjene) nëpër enët e gjakut. Kjo është një formë hematogjene e transmetimit të infeksionit, është më e zakonshme tek fëmijët dhe adoleshentët. Në rrugën ekzogjene, futja e mikroorganizmave ndodh nga mjedisi i jashtëm, për shembull, gjatë një frakture të hapur. Forma e kontaktit zhvillohet si rezultat i infeksionit të kockave nga indet e buta të përflakur. Kursi aseptik i osteomielitit të shtyllës kurrizore vërehet me thyerje të mbyllura dhe operacione kirurgjikale.
Agjenti kryesor shkaktar i procesit purulent është Staphylococcus aureus, ndonjëherë Escherichia coli, Pseudomonas aeruginosa ose Streptococcus. Shkaqet e sëmundjes inflamatore të eshtrave të shtyllës kurrizore mund të jenë si më poshtë:
- prania në trupin e fokave infektive - vlon, bajamet, adenoidet,
- fraktura të hapura, plagë, ulçera, plagë depërtuese,
- tendenca e trupit ndaj reaksioneve alergjike,
- ulje të imunitetit të përgjithshëm,
- kequshqyerja, rraskapitja fizike,
- dështimi i veshkave dhe zemrës, diabeti mellitus,
- marrje e pakontrolluar e steroideve ose ilaçeve psikotrope.
Ka edhe arsye të tjera, për shembull, përdorimi i gjilpërave të injektimit të patrajtuar, kateterët mjekësorë gjithashtu mund të shërbejnë si një udhëzues për infeksionin. Grupi i rrezikut përfshin njerëz të moshuar, si dhe njerëz me sëmundje kronike.
Karakteristikë e përgjithshme
Kjo patologji, e njohur në mjekësi si osteoartropati destruktive, u përshkrua në shekullin XIX. Mjeku francez Charcot zbuloi këtë grup simptomash. Prandaj, sëmundja mori këtë emër. Patologjia zhvillohet për shkak të një ulje të ndjeshmërisë së nervave në këmbë dhe çrregullimeve të qarkullimit të gjakut. Kjo mund të ndodhë me sëmundje të palcës kurrizore ose dëmtim të nervave periferikë për shkak të traumës, si dhe me disa sëmundje të tjera.
Për trajtimin e nyjeve, lexuesit tanë kanë përdorur me sukses Artrade. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Tani shkaku më i zakonshëm i zhvillimit të këmbëve të Charcot është diabeti i dekompensuar. Patologjia shfaqet në rreth 1% të pacientëve kur një nivel i lartë i sheqerit në gjak është vërejtur për një kohë të gjatë.
Nëse diabeti nuk mund të kompensohet, çrregullimet e metabolizmit të karbohidrateve çojnë në dëmtimin e nervave periferikë dhe çrregullime të qarkullimit të gjakut. Zakonisht kjo ndodh pas të paktën 10-20 vjet sëmundje ose me një trajtim jo të duhur. Prandaj, këmba e Charcot gjendet në diabet mellitus më shpesh tek njerëzit mbi 50 vjeç të cilët kanë zakone të këqija ose i vendosin këmbët nën stres të shtuar.
Por shkaku i shfaqjes së patologjisë mund të jenë edhe sëmundje të tjera. U zbulua në fund të shekullit të 19-të, kur komplikimet e diabeteve nuk kanë ndodhur ende, pasi pacientë të tillë në mungesë të insulinës thjesht nuk kanë jetuar për kaq shumë kohë. Neurologu i Charcot zbuloi një lezion të ngjashëm të eshtrave të këmbës për shkak të dëmtimit të rrugëve të përcjelljes së palcës kurrizore për shkak të sifilisit terciar. Në të ardhmen, me ardhjen e antibiotikëve, kjo ndërlikim pushoi së shfaquri, por sindroma e osteoartropatisë shkatërruese të këmbës ekziston. U zbulua se shkaku i kësaj patologjie mund të jetë siringomyelia, polneuropatia diabetike, lebra, poliomieliti, alkoolizmi, anomalitë kongjenitale të sistemit nervor.
Mekanizmi i zhvillimit
Një rënie në ndjeshmërinë e nervave periferikë çon në një shkelje të proceseve metabolike në indet e ekstremiteteve të poshtme. Në të njëjtën kohë, këmbët vuajnë më së shumti. Ligamentet, kockat dhe nyjet humbasin aftësinë e tyre për t'iu përgjigjur në mënyrë adekuate stresit. Si rezultat, ndodh mikrotrauma e shpeshtë e eshtrave dhe nyjeve. Shkelja e proceseve metabolike gjithashtu çon në rrallim të indeve të eshtrave - osteoporozë. Por ndryshe nga kursi i zakonshëm i kësaj patologjie, procesi lokalizohet në vetëm një vend - në këmbë.
Osteoartropatia diabetike nën ndikimin e sheqerit të lartë shpesh çon në demineralizim të indit kockor. Për shkak të kësaj, çdo ngarkesë mund të çojë në dëmtime të kockave. Dhe pasi që ndjeshmëria e nervave në diabet është e dëmtuar, pacienti mund të mos i vërejë ato. Prandaj, kockat rriten së bashku në mënyrë të gabuar, trupi rishpërndan ngarkesën, dhe këmba është deformuar. Fraktura të tilla mund të ndodhin shpesh. Me kalimin e kohës, komplikimet zhvillohen - shfaqen ulçera të lëkurës, çarje, misra dhe misra.
Besohet se shtysa për zhvillimin e osteoartropatisë destruktive nuk është vetëm një shkelje e furnizimit me gjak të gjymtyrëve, por një rritje anormale e rrjedhës së gjakut.Kjo ndodh me mikro-fraktura të shpeshta që pacienti mund të mos i vërejë për shkak të një ulje të ndjeshmërisë nervore. Një rrjedhë e tillë anormale e gjakut stimulon aktivitetin e qelizave osteoklastike, të cilat shkatërrojnë shpejt indin e eshtrave. Kjo mund të çojë në zhvillimin e osteolizës - resorbimi i kockave. Dhe për shkak të frakturave të shumta dhe shkrirjes së pahijshme të kockave, hyperostosis - mund të ndodhë edhe rritja e shtresës kortikale të kockave. E gjithë kjo gradualisht çon në deformim të këmbës.
Osteoartropatia e karafilit kalon në katër faza në zhvillimin e saj. Në fund të fundit, proceset shkatërruese zhvillohen ngadalë, kockat gjithashtu deformohen gradualisht.
- Në fazën e parë të patologjisë, pacienti nuk ndjen ndonjë shqetësim. Nga pamja e jashtme, ndryshimet nuk janë të dukshme, radiografia gjithashtu nuk zbulon asgjë, përveçse ndoshta një osteoporozë e vogël. Por në të njëjtën kohë, një rrallim i indeve të eshtrave zhvillohet gradualisht, mikro-thyerje mund të ndodhin për shkak të ngarkesave të rritura. Ndoshta shfaqja e një ënjtjeje të vogël të këmbës, e cila më së shpeshti merret si simptomë e patologjive të tjera.
- Simptomat e fazës së dytë të sëmundjes tashmë janë më të theksuara. Ellingnjtja dhe hiperemia e indeve janë qartë të dukshme. Kockat e pjesës së mesme të këmbës janë të fragmentuara për shkak të rrallimit dhe thyerjeve të shpeshta. Prandaj, ndryshimet karakteristike shkatërruese do të jenë tashmë të dukshme në rrezet x. Nga pamja e jashtme, vërehet që harqet e këmbës janë rrafshuar, janë deformuar.
- Në fazën e tretë, diagnoza mund të bëhet vetëm në bazë të një ekzaminimi të jashtëm, pasi këmbë tashmë është deformuar rëndë, veçanërisht në seksionin e mesëm. Gishtat gjithashtu ndryshojnë, zakonisht ato përkulen ose zhvillojnë deformimin e tyre në formë çekiçi. Ndërprerjet spontane të kockave ose zhvendosjet e nyjeve ndodhin. Ellingnjtja mund të jetë e butë, por shpesh shfaqen ulçera ose plagë purulente.
- Faza e katërt karakterizohet nga zhvillimi i komplikimeve. Për shkak të rishpërndarjes jo të duhur të ngarkesës, ndodh hallux valgus, ndryshimi i gishtërinjve në formë kthetrice. Ulçera trofike shfaqen në lëkurë, të cilat, kur infektohen, mund të shkaktojnë zhvillimin e gëlbazës, osteomielitit ose gangrenës. Pa trajtim, patologjia në këtë fazë çon në nevojën për amputim të këmbës.
Ekziston një patologji më shpesh në njërën këmbë. Shumë rrallë, proceset shkatërruese prekin të dy këmbët. Ato janë të lokalizuara në pjesën e mesme të këmbës, ndonjëherë ndikohet nyja e kyçit të këmbës. Në fazat fillestare, patologjia është shumë e vështirë të njihet. Prandaj, diabetikët duhet të kontrollojnë rregullisht këmbët e tyre. Rekomandohet të këshilloheni me një mjek për këshillë me shfaqjen e lythave plantare, misër dhe misër, plagë, prerje dhe lëkurë të thatë.
Patologjitë e ndryshme të këmbës, sëmundjet kërpudhore, thonjtë e rrënjosur dhe proceset inflamatore në nyje përshpejtojnë përparimin e patologjisë. Stresi i shtuar në këmbë, lëndime, këpucë të pakëndshme, zakone të këqija mund të provokojnë shfaqjen e këmbëve të Charcot. Në këtë rast, simptomat manifestohen më qartë, dhe deformimi zhvillohet me shpejtësi.
Por diagnozën e saktë mund ta bëjë mjeku vetëm pas ekzaminimit. Në fund të fundit, shenjat e patologjisë janë jospecifike dhe mund të ngjajnë me sëmundje të tjera. Ky është një deformim i këmbës në pjesën e tij të mesme, një ndryshim në ecje. Plagët, ulçerat trofike shfaqen në lëkurë, lëkura rreth tyre bëhet e kuqe. Këmba është e fryrë, kthehet e kuqe dhe e nxehtë. Pas ushtrimit fizik ose kur ecni me këpucë të pakëndshme, shfaqet dhimbja.
Me zhvillimin e procesit infektiv, lëkura nuk kthehet vetëm në të kuqe - brusjet ndodhin rreth plagëve. Swnjtja rritet, temperatura e lëkurës rritet, gjendja e përgjithshme mund të përkeqësohet, ndodhin simptoma të dehjes. Wounddo plagë fillon të acarohet, shpesh zhvillohet një infeksion i kërpudhave. Dhimbja kur shkel në këmbë bëhet më e fortë, mund të shfaqet mpirje.
Shenjat e Osteomielitit
Simptomat e sëmundjes manifestohen në mënyra të ndryshme dhe varen nga natyra e sëmundjes dhe nga ashpërsia e saj; është e vështirë të njihet sëmundja në fazën fillestare. Sëmundja fillon me një formacion purulent, i cili zbulohet pas 2-3 ditësh. Ka ënjtje, ënjtje, me palpim të nyjeve ka një dhimbje të mprehtë.
Lëkura mbi fokusin e infeksionit kthehet në të kuqe, prania e përmbajtjes së lëngshme (qelb) ndihet nën gishta. Forma akute e osteomielitit është më e zakonshme, simptomat e saj vazhdojnë për rreth tre javë:
- dhimbje në pjesën e infektuar të shtyllës kurrizore,
- rritja e temperaturës (si lokale ashtu edhe e përgjithshme),
- dhimbje koke, humbje e mundshme e vetëdijes,
- komplikime (pneumoni, pleurit),
- djersitje gjatë një sulmi dhimbje.
 Dhimbjet e shpinës janë dhembje të vazhdueshme në natyrë, analgjezikët nuk ndalojnë sulmin, dhimbja intensifikohet me lëvizje dhe natën, në pushim nuk zhvishet. Si ndërlikim mund të formohet një fistula në bronke. Produktet vitale të baktereve helmojnë trupin, dehja po rritet, ndoshta helmimi nga gjaku - sepsë.
Dhimbjet e shpinës janë dhembje të vazhdueshme në natyrë, analgjezikët nuk ndalojnë sulmin, dhimbja intensifikohet me lëvizje dhe natën, në pushim nuk zhvishet. Si ndërlikim mund të formohet një fistula në bronke. Produktet vitale të baktereve helmojnë trupin, dehja po rritet, ndoshta helmimi nga gjaku - sepsë.
Veçanërisht të rënda janë simptomat e çrregullimeve nervore kurrizore. Abscesi që rezulton shtrëngon mbaresat nervore, inflamacioni i tyre çon në funksion të dëmtuar të organeve, paresë dhe paralizë janë të mundshme. Nëse trajtimi nuk është i përshkruar, dëmtimi i shtyllës kurrizore mund të jetë fatale.
Simptomat në forma të ndryshme të sëmundjes
- Mikoza është një kërpudhat, e shoqëruar me kruajtje, skuqje, çarje të lëkurës. Ilaçet antifungale janë të përshkruara për trajtim.Afeksioni me kërpudhat e thonjve. Kur infektohen me një kërpudhat, pllakat e thonjve ndryshojnë ngjyrën në një njollë, trashen, zhvishen dhe bëhen të brishtë, ndoshta duke shkatërruar plotësisht thonjtë. Ilaçet antifungale përshkruhen për trajtim.
- Corns - forcim i lëkurës në këmbë për shkak të shpërndarjes së pahijshme të peshës. Për të eleminuar thartirat e korpusit, ointments speciale dhe kremra përdoren për të hequr butësisht lëkurën e tepërt.
- Bunion i gishtërinjve të mëdhenj formohet për shkak të procesit inflamator të qeses së përbashkët për shkak të shumë faktorëve. Me inflamacion të qeses së përbashkët, ndodh deformimi i nyjes metatarsophalangeal. Me dhimbje të forta, operacioni është i nevojshëm.
- Ulçera - plagë të infektuara sipërfaqësore dhe të thella në lëkurë. Në pacientët me diabet, ulcera formohet me plagë të vogla, gërvishtje dhe dëme. Kur shfaqen ulcera, është shumë e rëndësishme të filloni trajtimin në kohë.
Shprehja "këmbë diabetike" përdoret për të përcaktuar një grup komplikimesh të rënda kronike të ekstremiteteve të poshtme që ndodhin në diabet mellitus.
Këmba diabetike shoqërohet me shfaqjen e ulcerave në këmbën e pacientit, dëmtimin e eshtrave dhe nyjeve. Rastet drejtuese të sëmundjes çojnë në gangrenë dhe amputim të mëvonshëm të gjymtyrëve.
Kur trajtojnë sindromën diabetike të këmbës, mjekët në të gjithë botën mbështeten në klasifikimin e sëmundjes të zhvilluar në 1991.
Kujdesi për këmbët diabetike
Para së gjithash, duhet të mbani mend se armiku i parë i këmbës diabetike është çdo plagë dhe plagë. Shkaku i shfaqjes së tyre mund të jetë shkurtimi, dëmtimi, misri i misrit, kështu që përpiquni të zvogëloni rrezikun e kërcënimeve nga të gjitha palët. Jini jashtëzakonisht të kujdesshëm kur:
- Prerje e thonjve
- Qërimi i këmbëve nga zhvishem
- papastërti lot
- Mundohuni të mos bëni që të shfaqen misrat dhe misrat

Inspektoni këmbët tuaja në mënyrë periodike për dëmtimet dhe plagët; nëse ndodhin, mos hezitoni të kontaktoni një kirurg (preferohet një specialist në këmbë diabetike). Edhe plaga më e vogël mund të fillojë të kalbet.
Derdhni ujë të ngrohtë në legen me një antiseptik, siç është një varg, kamomil, uji nuk duhet të jetë i nxehtë. diabetikët nuk rekomandohet të fluturojnë fare këmbët, t’i mbani atje për rreth 15 minuta dhe masazhi të inspektojë me kujdes sipërfaqen ..
Trajtimi i këmbëve diabetike u besohet më së miri, nëse është e nevojshme, vetëm specialistëve që janë të përfshirë në trajtimin e këmbëve diabetike. Ekziston një aparat i veçantë dhe stafi është i trajnuar në përputhje me rrethanat.