Diabeti që nuk varet nga insulina: simptoma të marramendjes

Për shumë vite duke luftuar pa sukses me DIABETES?
Shefi i Institutit: “Do të mahniteni se sa e lehtë është kurimi i diabetit duke e marrë atë çdo ditë.
Diabeti mellitus që nuk varet nga insulina (i quajtur edhe diabeti tip 2) është një sëmundje metabolike që karakterizohet nga një rritje kronike e sheqerit në gjak. Arsyet e kësaj shkelje duhen kërkuar në prodhimin e pamjaftueshëm të insulinës hormonale ose rezistencën e qelizave të trupit ndaj efekteve të tij.
Si rezultat, glukoza nuk është në gjendje të depërtojë në qeliza, përqendrimi i saj në gjak rritet në shenja të papranueshme, ndodh dëmtimi i organeve të brendshme dhe sistemeve. Në fillim të sëmundjes, insulina hormonale mund të prodhohet në një vëllim normal ose edhe në një sasi të rritur.
Shpesh kjo formë e çrregullimit metabolik quhet sëmundja e të moshuarve, pasi shfaqet te njerëzit mbi moshën 40 vjeç. Diabeti i tipit 2 është një problem i zakonshëm i personave me mbipeshë, dhe me një sëmundje, pesha vazhdon të rritet në mënyrë aktive.
Nëse diagnostikohet diabeti që nuk varet nga insulina, glukoza grumbullohet në rrjedhën e gjakut, rritet presioni i gjakut, trupi përpiqet të evakuojë sheqerin përmes veshkave, ndërsa zvogëlon numrin e elektroliteve. Pacienti do të përjetojë simptoma: aritmi, kërcitje muskulore, gojë të thatë.
Shkaqet e gjendjes patologjike janë mjaft të larmishme, nuk është vetëm mbipesha dhe mbipesha. Faktorë të tjerë predispozues për diabetin përfshijnë:
- trashëgim,
- sëmundjet virale
- stresi,
- ndryshimet në lidhje me moshën
- sëmundja e pankreasit
- çrregullime hormonale.
Diabetiçët i nënshtrohen komplikimeve të ndryshme, më të shpeshtat prej të cilave mund të quhen marramendje. Shtë jashtëzakonisht e rëndësishme të përcaktohen shkaqet e sakta të kësaj gjendje, të gjesh mënyra për ta parandaluar atë.
Shkaqet kryesore të marramendjes
 Të gjitha llojet e faktorëve mund të shkaktojnë marramendje në diabetin që nuk varet nga insulina. Arsyeja kryesore zakonisht bëhet një dozë e llogaritur gabimisht e insulinës, pa të cilën diabetikët nuk mund të bëjnë as me llojin e dytë të sëmundjes.
Të gjitha llojet e faktorëve mund të shkaktojnë marramendje në diabetin që nuk varet nga insulina. Arsyeja kryesore zakonisht bëhet një dozë e llogaritur gabimisht e insulinës, pa të cilën diabetikët nuk mund të bëjnë as me llojin e dytë të sëmundjes.
Marramendja mund të shoqërohet me hipoglikeminë, gjendje ku ka një rënie të shpejtë të përqendrimit të glukozës në gjak, e cila është shkaktuar nga konsumimi i pamjaftueshëm i karbohidrateve.
Pra, koka në vetvete po rrotullohet tek pacientët që përdorin ilaçe të caktuara, marramendja do të bëhet një reagim negativ ndaj trajtimit.
Dobësi e përgjithshme, sulmet e marramendjes provokojnë një mungesë të sheqerit, sepse vetëm me furnizimin e vazhdueshëm të glukozës:
- truri funksionon qartë:
- organet dhe sistemet funksionojnë pa probleme.
Simptoma të tilla si marramendja ndodhin me një nivel të zvogëluar të presionit të gjakut, aritmi, situata të shpeshta stresuese, palpitacione të zemrës dhe rritje të lodhjes. E gjithë kjo mund t'i tregojë mjekut për praninë e neuropatisë diabetike tek pacienti.
Me pamundësinë e pankreasit për të sekretuar sasinë e kërkuar të insulinës, hiperglicemia zhvillohet, me fjalë të tjera, kjo është stabiliteti i sistemit imunitar. Si rezultat, një rritje e sheqerit në gjak bëhet e pashmangshme.
Me hipergliceminë, dehidratimi i trupit, kalimi i metabolizmit në regjimin anaerobe nuk përjashtohen. Furnizimi me glikogjen zvogëlohet gradualisht, zhvillohet koordinimi i lëvizjeve, dobësia dhe marramendja. Kjo gjendje është e mbushur me dhimbje muskulore, dhimbje, shkaqet duhen kërkuar në akumulimin e acidit laktik.
Shtë e domosdoshme që diabeti të kuptojë qartë pasojat e trishtuara të marramendjes, të dijë metodat e trajtimit të shenjave të sëmundjes dhe të dijë se si të eliminojë simptomat e para të një ulje të sheqerit. Shtë e nevojshme të konsultoheni me një mjek, të vendosni shkakun rrënjësor të shkeljes, të mësoni se si të kompensoni mungesën e glukozës në gjak. Nëse ndjeheni të marramendur, mund të jetë e nevojshme që urgjentisht të injektoni një injeksion të glukagonit.
Një aspekt tjetër i hiperglicemisë është ketoacidoza, një gjendje zakonisht ndodh me kontroll të pamjaftueshëm të diabetit. Me mungesë të glukozës, trupi i njeriut:
- prishen rezervat e yndyrës
- në mënyrë aktive prodhon trupa ketoni.
Një tepricë e trupave të ketonit do të shkaktojë një rritje të nivelit të aciditetit të gjakut, duke provokuar simptoma: dobësi, të përzier, sulme të etjes, punë të tepërt, vizion të dëmtuar. Ekziston edhe një erë karakteristike e acetonit nga goja në diabet.
Për të përjashtuar ketoacidozën, kërkohet të injektoni rregullisht insulinë, për të rimbushur ekuilibrin e ujit. Në pjesën më të madhe të rasteve, diabeti që nuk varet nga insulina shkakton jo vetëm marramendje, ai gjithashtu mund të shoqërohet me dobësi, veshë të ngopur, errësim në sy. Këto simptoma kërkojnë vëmendje të veçantë, ato mund të shoqërohen me një gjendje përkeqësuese, të jenë fillimi i një gjendje kome diabetike.
Nëse dyshoni për një ketoacidozë, duhet të telefononi një ekip të ambulancës, vetë-mjekimi në një situatë të tillë është i mbushur me komplikime dhe vdekje.
Masat e nevojshme për marramendje
 Kur marramendja dhe dobësia në një diabetik shkaktohen nga një rënie e shpejtë e nivelit të sheqerit, duhet të merren masa urgjente për të ndihmuar në ruajtjen e shëndetit të njeriut. Së pari ju duhet të hani pak ushqim të ëmbël ose të pini çaj me sheqer, të aplikoni një kompresë të ftohtë në ballin e diabetikëve, lagni leckën e pambukut në një zgjidhje të uthullit. Pas kësaj, pacienti është shtruar në dysheme ose përtej shtratit.
Kur marramendja dhe dobësia në një diabetik shkaktohen nga një rënie e shpejtë e nivelit të sheqerit, duhet të merren masa urgjente për të ndihmuar në ruajtjen e shëndetit të njeriut. Së pari ju duhet të hani pak ushqim të ëmbël ose të pini çaj me sheqer, të aplikoni një kompresë të ftohtë në ballin e diabetikëve, lagni leckën e pambukut në një zgjidhje të uthullit. Pas kësaj, pacienti është shtruar në dysheme ose përtej shtratit.
Diabetikët mund të kenë nevojë për të marrë ilaçe speciale për të normalizuar gjendjen, për të eleminuar dobësinë: Motilium, Cinnarizine. Në kushtet e një kujdesi të parakohshëm mjekësor, pacienti papritmas mund të humbasë vetëdijen dhe të bjerë në gjendje kome, nga e cila është jashtëzakonisht e vështirë të dalë.
Në rast të një gjendje kome të papritur, urgjentisht quhet një ambulancë, pacienti diabetik ka nevojë për shtrimin në spital. Ndryshimet në nivelin e glikemisë, marramendja mund të parandalohen për shkak të respektimit të rreptë të dietës.
- është e ndaluar të pihet alkool, kafe e fortë natyrale, çaj i zi,
- duhet të hiqni dorë nga zakoni i pirjes së cigareve.
Tregohet se vëzhgon rregullisht dietën, mos mbingarkoni, zgjidhni aktivitetin e duhur fizik.
Sporti është i rëndësishëm, por i nënshtrohet monitorimit nga endokrinologu.
Veprimet terapeutike dhe parandaluese
 Me diabeti jo-i varur nga diabeti mellitus dhe sulmet e marramendjes, pacientët duhet të udhëheqin një mënyrë jetese të shëndetshme, t'i përmbahen një diete të caktuar, të angazhohen në edukim fizik.
Me diabeti jo-i varur nga diabeti mellitus dhe sulmet e marramendjes, pacientët duhet të udhëheqin një mënyrë jetese të shëndetshme, t'i përmbahen një diete të caktuar, të angazhohen në edukim fizik.
Ne nuk duhet të harrojmë për ruajtjen e një ekuilibri të vazhdueshëm të ujit, kjo do të ndihmojë në eliminimin e dehidrimit.
Në procesin e eleminimit të acideve natyrore në trup, përdorimi i një sasie të mjaftueshme të ujit luan një rol të rëndësishëm.
Meqenëse prodhimi i bikarbonatit në trupin e njeriut gjithmonë vjen së pari, kur sekretohet në një diabetik kundër dehidrimit, sekretimi i insulinës pengohet ndjeshëm. Herët a vonë, hormoni bëhet i pamjaftueshëm, sheqeri në gjak rritet.
Uji kontribuon në depërtimin e mirë të glukozës në qeliza, në të gjitha indet e trupit të njeriut. Prandaj, për të parandaluar problemet me gliceminë dhe marramendjen, është i rëndësishëm jo vetëm insulina hormonale, por edhe një sasi e mjaftueshme e lëngjeve.
Qelizat përbëhen kryesisht nga uji, një pjesë e të cilit përdoret për të bërë bikarbonat gjatë marrjes së ushqimit, dhe pjesa tjetër është e nevojshme për thithjen e ushqyesve.Prandaj lind:
- mungesa e insulinës
- marrja e pamjaftueshme e hormonit nga trupi.
Për të ruajtur ekuilibrin e duhur të ujit, gjithmonë duhet të mbani mend disa rregulla të thjeshta. Do mëngjes, 400 ml ujë të pastruar pa gaz duhet të konsumohen në stomak bosh, siç bëjnë përpara çdo vakt. Kërkohet të braktiset alkooli, çaji i fortë, kafeja, pije të tilla ndikojnë negativisht në trupin e diabetikëve të llojit të parë dhe të dytë. Watershtë ujë i pastër që reflektohet në mënyrë të dobishme në trup, parandalon zhvillimin e shumë sëmundjeve të rrezikshme, kushteve, dobësisë dhe marramendjes së shpeshtë, përfshirë.
Informacioni në lidhje me simptomat e diabetit jo nga insulina do të përshkruhet nga ekspertët në videon në këtë artikull.
Diabeti tip 2
Diabeti mellitus i tipit 2, i quajtur gjithashtu jo-insulinë i varur, është një sëmundje e sistemit endokrin e karakterizuar nga një rënie relative e ndjeshmërisë së indeve të trupit ndaj hormonit pankreatik - insulinës.
- Përshkrimi i përgjithshëm
- Kush po përballet me diabetin tip 2?
- Pse zhvillohet diabeti tip 2?
- simptomat
- Diagnostics
- Masat parandaluese
Si pasojë e kësaj patologjie, një shkelje e metabolizmit të karbohidrateve ndodh me një rritje të mëvonshme të nivelit të sheqerit në gjak të diabetikëve.
Përshkrimi i përgjithshëm
Në diabetin mellitus tip 2, vërehet një mungesë relative e insulinës. Qelizat pankreatike në të njëjtën kohë prodhojnë insulinë të mjaftueshme (nganjëherë edhe një sasi të rritur).
Sidoqoftë, numri i strukturave që sigurojnë kontaktin e tij me qelizën dhe ndihmojnë glukozën nga gjaku për të hyrë në qelizë bllokohet ose zvogëlohet në sipërfaqen e qelizave. Mungesa e glukozës në qelizë është një sinjal për prodhim edhe më të madh të insulinës, por kjo nuk ka efekt, dhe me kalimin e kohës, prodhimi i insulinës zvogëlohet ndjeshëm.
Si rezultat, niveli i glukozës në gjak rritet, gjë që çon në dëmtimin e enëve të gjakut dhe organeve të tjera.
Kush po përballet me diabetin tip 2?
Shtë një sëmundje e zakonshme. Në botë ka rreth 210 milion njerëz që vuajnë nga diabeti (tip 1 dhe 2), dhe 90% e tyre diagnostikohen me një lloj të pavarur nga insulina. Mendimi se diabeti tip 2 vuan vetëm nga mbipesha nuk është plotësisht i saktë. Këtu, mosha dhe mënyra e jetesës së një pacienti të mundshëm gjithashtu luajnë një rol.

Personat më të vjetër se 40 vjet dhe me trashje, si dhe ata që janë thjesht të pakujdesshëm për shëndetin e tyre, janë më të prirurit për këtë sëmundje.
Si rregull, gratë kanë më shumë të ngjarë të vuajnë nga pesha e tepërt për shkak të karakteristikave fiziologjike të trupit, dhe për këtë arsye diabeti i tipit 2 më shumë ndikon në gjysmën e bukur të njerëzimit.
Pse zhvillohet diabeti tip 2?
Mund të jetë si e fituar ashtu edhe gjenetike. Shtë vërtetuar se mundësia e kontraktimit të një sëmundje të pavarur nga insulina, nëse familja tashmë ka diabetikë, rritet me 40%.
Siç e dini tashmë, mbipesha gjithashtu kontribuon në këtë sëmundje. Ajo çon në një mënyrë jetese të ulur dhe ushqim të dobët (rreth asaj që duhet të jetë ushqimi i diabetikëve - është shkruar në një artikull të veçantë), në të cilin mbizotërojnë karbohidratet.
Për trajtimin e nyjeve, lexuesit tanë kanë përdorur me sukses DiabeNot. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Grupi i rrezikut përfshin bebet, pesha e lindjes e të cilave tejkalon 4.5 kg. Tek fëmijët dhe të rriturit, fillimisht indet pushojnë së perceptuar veprimin e insulinës, sepse metabolizmi është i dëmtuar. Dhe glukoza, ndërkohë, vazhdon të hyjë në trup së bashku me ushqimin, dhe nuk ka njeri që të eliminojë tepricën e tij. Shndërrohet në glikogjen, atëherë kjo substancë fillon të thith qelizat dhe muskujt e mëlçisë. Kështu, ndodh një rritje e glukozës në gjak.
Një situatë është gjithashtu e mundur kur ndjeshmëria ndaj glukozës në qelizat pankreatike është dëmtuar.Në këtë rast, qelizat B nuk prodhojnë insulinë të mjaftueshme, kjo është arsyeja pse, përsëri, niveli i sheqerit shkon jashtë shkallës, dhe zhvillohet hiperglicemia.
Diabeti i tipit 2 është shumë i mirë, kështu që është e pamundur të mos vini re praninë e saj. Sidoqoftë, simptomat shfaqen pas një kohe të gjatë. Ndodh që një person jeton për disa vjet pa dyshuar se ai ka një patologji të sistemit endokrin.
Në fillim, shfaqet një dobësi e lehtë e muskujve. Pacienti mund të lodhet shpejt, performanca e tij zvogëlohet. Pastaj diabeti vëren një gojë të thatë të vazhdueshme, ai dëshiron të pijë. Në këtë drejtim, numri i udhëtimeve në tualet po rritet.

Pas një kohe, personi do të vërejë se plaga në krah shërohet më gjatë se zakonisht. Ajo kruarje dhe thatësi e lëkurës u shfaq, një siklet i veçantë ndihet në zonën intime. Për më tepër, përfaqësuesit e të dy gjinive. Tek gratë, diabeti shpesh shoqërohet me mëllenjë, e cila gjithashtu duhet të trajtohet.
Diagnostics
Për qëllimin e diagnozës, mblidhet një anamnezë, pas së cilës pacienti dërgohet në një laborator, ku ai dhuron gjak për analiza. Herën e parë - me stomak bosh, e dyta - nja dy orë pas ngrënies ose 75 g zgjidhje glukoze. Rezultatet do të jenë respektivisht mbi 6 mmol / L dhe 11 mmol / L, përkatësisht.

Trajtimi nuk përshkruhet menjëherë. Para së gjithash, endokrinologu rekomandon që pacienti të angazhohet rregullisht në sporte (not, çiklizëm, ecje, stërvitje, litar me kërcim, etj).
Gjithashtu në këtë fazë, një dietë (për shembull, karboni i ulët) është i rëndësishëm. E gjithë kjo do të ndihmojë për të përballuar shkakun e diabetit - mbipesha. Nga rruga, kur një person lëviz shumë, trupi shpenzon glukozë.
Për diabetikët zhvilluan tabelën e trajtimit numër 9. Karakteristika e tij është më shumë proteina, më pak karbohidrate dhe ushqime të yndyrshme.
Lista e lejuar përfshin produktet e mëposhtme:
- Qumësht, djathë, gjizë me pak yndyrë, pak salcë kosi,
- Asajrat, zierjet, lëngjet e frutave dhe perimeve,
- Gjalpë, gjalpë, vaj perimesh,
- Bukë thekre, proteina dhe bukë gruri,
- Supa / borscht në mish të ligët, peshk, kërpudha, supë perimesh,
- Mish i ligët
- Fruta dhe perime të freskëta
- Ca mjalte
- Cookie, pelte dhe mousses.
Pasi të keni studiuar në detaje listën e plotë të kësaj tabele, mund të pikturoni në mënyrë të pavarur një menu për veten tuaj. Nga rruga, këshillohet të kryhen 6 vakte në ditë në pjesë të vogla. Nëse të gjitha përpjekjet për të ulur peshën ishin të pasuksesshme, mjeku zgjedh ilaçin.
Masat parandaluese
Diabeti i tipit 2, si të gjitha sëmundjet e tjera, është më i lehtë për t'u parandaluar sesa për t'u trajtuar më vonë. Por këto masa parandaluese do të jenë gjithashtu një trajtim në të njëjtën kohë.

Dhe këtu janë disa rekomandime, duke marrë parasysh që parandalimi dhe trajtimi i sëmundjes do të jetë më efektiv:
- Shmangni mbipeshën, monitoroni peshën,
- Drejtoni një mënyrë jetese aktive (aktivitet fizik), ecni më shumë në ajër të pastër,
- Hani djathtas (dietë me karburant të ulët) dhe pa uri,
- Kontrolloni rregullisht sheqerin në gjak.
- Merrni ilaçe siç udhëzohet nga mjeku juaj. Më shpesh është Siofor dhe Glukofazh.
Lloje të ndryshme fasule në një dietë diabetike
Diabeti mellitus karakterizohet nga mosfunksionim pankreatik përsa i përket prodhimit të insulinës. Për shkak të natyrës së sëmundjes, pacientët detyrohen të ndjekin kufizime të rrepta në zgjedhjet e ushqimit. Pra, ata duhet të braktisin plotësisht sheqerin natyral, produktet e qumështit yndyror dhe ëmbëlsirat. Por nëse gjithçka është e qartë me ëmbëlsirat, atëherë me produktet e tjera, për shembull, drithërat ose bishtajoret, nuk është aq e thjeshtë. Duhet të kuptoni.
Nga artikulli do të mësoni nëse është e mundur të hani fasule me diabet tip 2. Ky produkt ka veti unike, prandaj përdorimi i tij është i dëshirueshëm si për njerëzit e shëndetshëm ashtu edhe për pacientët me çrregullime endokrine.
Fasulet janë një barishte shumëvjeçare që i përket familjes së bishtajoreve. Për shkak të vlerës së saj ushqyese dhe ngopjes me elementë të vlefshëm gjurmë, është e domosdoshme në menunë me sheqer të lartë. Përmbajtja e proteinave të këtij produkti është e krahasueshme me mishin. Të gjitha llojet e fasules rekomandohen për përdorim.

Përveç fasules vetë, ju gjithashtu mund të hani krahët e tyre, të cilat ngopin gjakun me një zëvendësues të insulinës gjatë tretjes. Vlera e frutave të kësaj bime është se ato thithen shpejt nga trupi, pa ushtruar një ngarkesë të konsiderueshme në pankreas. Për më tepër, aminoacidet dhe enzimat që përbëjnë produktin kontribuojnë në pastrimin e tij.
- acide askorbike, pantothenike, folike, nikotinike,
- carotene,
- thiamine,
- vitaminat E, C, B,
- riboflavin,
- pyridoxine,
- niacin,
- niseshte,
- fruktoza,
- fibra,
- jod,
- bakër,
- zink,
- arginine,
- globulin,
- protease
- triptofan
- lysine,
- histidine.
Përveç kësaj, kjo kulturë ka një efekt pozitiv në trupin në tërësi, promovon humbje të shëndetshme të peshës dhe bllokon procesin e depozitimit të yndyrës në mëlçi.
Për shkak të kombinimit të vetive unike, produkti rekomandohet nga mjekët te pacientët në një gjendje prediabeti. Ekzistojnë disa lloje fasule, secila prej të cilave ka përfitimin e vet:
- e bardha (antibakteriale)
- e kuqe (rregullon nivelin e sheqerit)
- e zezë (aktivizon sistemin imunitar),
- bishtajore (neutralizon toksinat dhe toksinat),
- asparagus i ëmbël (ngopet me energji).
Fasulja e sheqerit është një larmi e rritur posaçërisht për koleksionin e pods me lëng dhe të butë. Frutat e specieve të tjera janë më të trashë, më të vështira për t’u përgatitur, përbëhen nga fije të forta.
100 gram fasule përmbajnë:
- proteina - 22
- karbohidratet - 54.5
- yndyrë - 1.7
- kalori - 320
Ushqimet kanë një kriter tjetër të rëndësishëm për diabetikët - njësitë e bukës (XE). 1 XE = 10 g karbohidrate, d.m.th., vlera ushqyese - 5.5 XE. Nuk ka nevojë të llogaritni në mënyrë të pavarur këto parametra; ka tabela në të cilat është e gjithë kjo.
Përfitimet dhe dëmet e diabetit
Me nivelin e sheqerit të ngritur është jashtëzakonisht e rëndësishme të sigurohet marrja e rregullt e ushqyesve në trup me ndarjen e tyre graduale në glukozë. Fasulet janë një burim i karbohidrateve të ngadalta, si dhe proteina bimore. Këto veti janë të paçmueshme për njerëzit me diabet dhe janë mbipeshë.
Llojet e fasuleve të bardha për diabetikët janë të domosdoshëm, pasi ato kanë një efekt të dobishëm në enët e gjakut. Ato gjithashtu rrisin forcën dhe aftësinë rigjeneruese të lëkurës dhe janë një agjent antimikrobik efektiv. Fasulet e zeza bllokojnë efektin e qelizave të dëmshme në informacionin gjenetik të përfshirë në ADN, parandalojnë zhvillimin e sëmundjeve në sfondin e diabetit mellitus, dhe rrit imunitetin. Varieteteve të kuqe normalizojnë metabolizmin, ndikojnë pozitivisht në traktin tretës, forcojnë trupin.
Fasulet e gjelbra janë një produkt i domosdoshëm në tryezën diabetike për shkak të aftësisë së tyre për të ulur nivelin e sheqerit, për të pastruar pankreasin nga skorja e akumuluar dhe për të hequr toksinat. Flokët e fasules janë efektive si bazë për infuzione dhe zierje, ndihmojnë në ruajtjen e nivelit të kërkuar të insulinës.
Një numër i pronave shtesë të dobishme të produktit:
- rikthen vizionin
- lehtëson ënjtjen
- falë një kombinimi të aminoacideve dhe elementëve të tjerë, ai rregullon raportin e glukozës dhe insulinës në gjak,
- parandalon zhvillimin e sëmundjeve të dhëmbëve,
- efekt të dobishëm në funksionimin e sistemit muskuloskeletor,
- ul kolesterolin
- pasurohet me fibra,
- karakterizohet nga një indeks i ulët glicemik.
Fasulja në vetvete nuk është e dëmshme për trupin, por nëse përdoret ose përgatitet në mënyrë të duhur, mund të shkaktojë simptoma të pakëndshme. Këtu janë disa këshilla praktike për këtë:
- fasulja nuk duhet të hahet e papjekur, është e mbushur me helmim, e shoqëruar me bloating të dhimbshme, nauze, stool të mërzitur,
- kur të jetë zier, produkti kontribuon në rritjen e fryrjes, për të shmangur këtë, është e nevojshme që të njomni kokrrat në ujë të ftohtë me sode para gatimit,
- nuk rekomandohet të hani fasule gjatë një përkeqësimi të sëmundjeve kronike të traktit gastrointestinal - gastrit, kolecistit, ulçerë.
Këshillohet që të hani fasule me diabet deri në tre herë në javë. Mund të hahet si një pjatë e vetme, ose të përdoret si pjatë anësore ose në vend të mishit.
Fasulet kanë veti të domosdoshme për glukozën e lartë, kështu që shpesh përfshihet në menunë e dietave, të cilat këto fasule ndihmojnë për t’u diversifikuar. Kokrrat dhe pods mund të përgatiten në çdo mënyrë të njohur.
Parafjalë e nxehtë
- 1000 g fasule asparagus
- vaj ulliri - 2 tbsp.,
- vezë - 4 copë.
Qëroni shpargun, shpëlajeni, gatuajeni për rreth gjysmë ore derisa uji të largohet. Pastaj shtoni vaj perimesh dhe ziejini edhe 20 minuta të tjera. Pak para se të përgatiteni, derdhni vezët e rrahura në një rrjedhë të hollë.
- 300 g fasule
- 400 g gjoks pule
- 4 patate
- 4 karota
- 400 g brokoli
- qepë jeshile, kopër.
Thith shumëllojshmërinë e fasules së kuqe gjatë natës, pije tërësisht në mëngjes, gatuaj 1,5 orë.
Shtoni mishin e pulës së bardhë, kubet e patateve, karotat, brokolin. Sezoni me barishte të freskëta para se të gatuhen.
- 3 lloje fasule, 150 g secila
- 3 vezë
- 70 g oriz
- qepë jeshile, kopër,
- karrota - 3 copë.,
- vaj ulliri - 2 tbsp.
Përzieni fasulet e ziera jeshile, të kuqe dhe të bardha me vezët, orizin e gatuar, barishtet, karotat. Sezoni me vaj ulliri.
Përkundër faktit se është plotësisht e pamundur të kurohet diabeti, ekzistojnë ilaçe të ndryshme popullore që ndihmojnë në mirëmbajtjen e mirëqenies së pacientit dhe parandalojnë shfaqjen e simptomave të pakëndshme dhe zhvillimin e pasojave serioze.
50 gram gjethe fasule janë copëtuar, derdhen me ujë të valë, insistohen për 8 orë, filtrohen, ndahen në 6 pjesë të barabarta dhe konsumohen së bashku me ushqimet. Ju nuk mund ta ruani supën, do të duhet të gatuani një pjesë të re çdo ditë. Kursi i trajtimit zgjat 21 ditë.
Fasulet - një produkt unik në kombinimin e pronave, përfitimet dhe dëmet e të cilave janë të pakrahasueshme. Një rezultat negativ mund të merret vetëm nëse e hani atë të papërpunuar ose në fazën akute të gastritit ose ulcerave. Një efekt pozitiv arrihet në çdo rast. Kështu, mund të themi se ky produkt është një nga komponentët më të rëndësishëm të dietës së diabetikëve.
Kolesterolit normal të gjakut në gratë pas 60 vjeç
Kohët e fundit, është sugjeruar që kolesteroli i bën më shumë dëm sesa mirë trupit të njeriut. Në fakt, roli i yndyrave në trup, veçanërisht gratë, është mjaft i madh. Për më tepër, një person që është larg nga mjekësia sinqerisht beson se kolesteroli ekziston në dy forma - është "i mirë" dhe "i keq". Dhe midis tyre ka një luftë të vazhdueshme. Sigurisht, kjo teori është shumë sipërfaqësore dhe mashtron shumë. Në fakt, gjithçka është e ndryshme dhe të dy këta tregues nuk mund të ndahen sipas këtij parimi, pasi ato kryejnë funksione të caktuara për jetën e trupit.
- Pasojat e kolesterolit të lartë
- Kolesterolit për gratë pas 60 vjeç
- Grupi i rrezikut
- Ul kolesterolin
Dhe ato barten përmes rrjedhës së gjakut, duke përdorur komplekse komplekse ose lipoproteina. Ata, nga ana tjetër, kombinohen tre grupe.
- LDL (lipoproteina me densitet të ulët) - ato konsiderohen të panevojshme dhe të dëmshme për trupin. Në fakt, funksioni i tyre për trupin është shumë i madh, vetëm nëse ato janë bartës të yndyrave nga qelizat e mëlçisë në organe dhe inde të të gjithë trupit. E vetmja karakteristikë negative e këtij treguesi është aftësia për tu depozituar në murin e brendshëm të anijes. Kjo ndodh kur ato janë shumë të tepërta në trup. Me formimin e pllakës së kolesterolit, lumeni i enës ngushtohet dhe pengimi i rrjedhjes së gjakut është i vështirë.
- HDL (lipoproteina me densitet të lartë) - ato quheshin edhe kolesterol "i mirë", i cili lufton lipidet me densitet të ulët. Funksioni i tyre është i kundërti me funksionin e LDL. Kjo do të thotë, detyra e tij është të transportojë yndyrën e tepërt nga organet dhe enët e gjakut në mëlçi për asgjësim të mëtejshëm.
- Trigliceridet janë yndyrna neutrale. Trupi ka nevojë për ata që të mirëmbajnë dhe mirëmbajnë furnizimin e yndyrës në qelizë.
Etiologjia dhe patogjeneza
Mekanizmi patogjenetik i zhvillimit të diabetit tip 1 bazohet në pamjaftueshmërinë e prodhimit të insulinës nga qelizat endokrine të pankreasit (β-qelizat e pankreasit) të shkaktuara nga shkatërrimi i tyre nën ndikimin e disa faktorëve patogjenë (infeksion viral, stres, sëmundje autoimune, etj.). Diabeti i tipit 1 përbën 10-15% të të gjitha rasteve të diabetit, dhe, në shumicën e rasteve, zhvillohet në fëmijëri ose adoleshencë. Ky lloj diabeti karakterizohet nga shfaqja e simptomave kryesore, të cilat përparojnë me shpejtësi me kalimin e kohës. Metoda kryesore e trajtimit është injeksioni i insulinës, i cili normalizon metabolizmin e trupit të pacientit. Nëse nuk mjekohet, diabeti tip 1 përparon me shpejtësi dhe çon në komplikime serioze, siç janë ketoacidoza dhe koma diabetike, duke rezultuar në vdekjen e pacientit.
Klasifikim
- Nga ashpërsia:
- kurs i butë
- ashpërsia e moderuar
- kurs i rëndë
- Sipas shkallës së kompensimit të metabolizmit të karbohidrateve:
- faza e kompensimit
- faza e nënkompensimit
- faza e kompensimit
- Nga komplikimet:
- Mikro dhe makroangiopatia diabetike
- Polneuropatia diabetike
- Artropatia diabetike
- Oftalmopatia diabetike, retinopatia
- Nefropatia diabetike
- Encefalopati diabetike
Patogjeneza dhe histopatologjia
Mungesa e insulinës në trup zhvillohet për shkak të sekretimit të pamjaftueshëm të qelizave β të ishujve pankreatik të Langerhans.
Për shkak të mungesës së insulinës, indet e varura nga insulina (mëlçia, yndyra dhe muskujt) humbasin aftësinë e tyre për të përdorur glukozën në gjak dhe, si rezultat, niveli i glukozës në gjak rritet (hiperglicemia) - një shenjë kardinal diagnostikuese e diabetit. Për shkak të mungesës së insulinës, prishja e yndyrës stimulohet në indin dhjamor, gjë që çon në një rritje të nivelit të tyre në gjak, dhe stimulohet prishja e proteinave në indet e muskujve, gjë që çon në një rritje të marrjes së aminoacideve në gjak. Substratet e katabolizmit të yndyrnave dhe proteinave shndërrohen në mëlçi në trupa ketone, të cilat përdoren nga inde jo të varura nga insulina (kryesisht truri) për të ruajtur ekuilibrin e energjisë në sfondin e mungesës së insulinës.
Glukosuria është një mekanizëm adaptues për largimin e glukozës së lartë nga gjaku, kur niveli i glukozës tejkalon vlerën e pragut për veshkat (rreth 10 mmol / l). Glukoza është një substancë osmologjikisht aktive dhe një rritje e përqendrimit të saj në urinë stimulon ekskretim të rritur të ujit (poliuria), e cila në fund të fundit mund të çojë në dehidrim nëse humbja e ujit nuk kompensohet nga një konsum adekuat i rritur i lëngjeve (polidipsia). Së bashku me rritjen e humbjes së ujit në urinë, kripërat minerale gjithashtu humbasin - një mungesë e kationeve të natriumit, kaliumit, kalciumit dhe magnezit, zhvillohen anione të klorit, fosfatit dhe bikarbonatit.
Ekzistojnë 6 faza të zhvillimit të diabetit tip 1. 1) Një predispozicion gjenetik për T1DM i shoqëruar me sistemin HLA. 2) torift rrotullues hipotetik. Dëmtimi i qelizave β nga faktorë të ndryshëm diabetikë dhe nxitja e proceseve imune. Në pacientët, antitrupat e mësipërm përcaktohen tashmë në një titull të vogël, por sekretimi i insulinës nuk vuan ende. 3) Insuliniti aktiv autoimun. Titri i antitrupave është i lartë, numri i qelizave β zvogëlohet, sekretimi i insulinës zvogëlohet. 4) Ulur sekretimin e stimuluar të glukozës I.Në situata stresuese, pacienti mund të zbulojë NTG kalimtare (tolerancën e glukozës së dëmtuar) dhe NGPN (glukozë plazmatike e dëmtuar). 5) Manifestimi klinik i diabetit, përfshirë me një episod të mundshëm të “muajit të mjaltit”. Sekretimi i insulinës zvogëlohet ndjeshëm, pasi më shumë se 90% e qelizave β vdiqën. 6) Shkatërrimi i plotë i qelizave β, ndërprerja e plotë e sekretimit të insulinës.
- hiperglicemia. Simptomat për shkak të një rritje të sheqerit në gjak: poliuri, polidipsia, humbje peshe me ulje të oreksit, gojë të thatë, dobësi
- mikroangiopatitë (retinopatia diabetike, neuropatinë, nefropatinë),
- makroangiopatitë (ateroskleroza e arterieve koronare, aorta, enët GM, ekstremet e poshtme), sindroma diabetike e këmbës
- patologji shoqëruese (furunculosis, colpitis, vaginitis, infeksion i traktit urinar)
Diabeti i lehtë - i kompensuar nga dieta, pa komplikime (vetëm me diabet 2) Diabeti i moderuar - i kompensuar nga PSSP ose insulina, zbulohen komplikime vaskulare diabetike me 1-2 ashpërsi. Diabeti i rëndë është një kurs i paqëndrueshëm, komplikime të shkallës së tretë të ashpërsisë (nefropatia, retinopatia, neuropatia).
Komplikime
- Ketoacidoza, koma hiposmolare
- Komë hipoglikemike (në rast të mbidozës së insulinës)
- Mikro- dhe makroangiopatia diabetike - depërtueshmëri vaskulare e dëmtuar, rritje e brishtësisë, tendencë e rritur për trombozë, deri te zhvillimi i aterosklerozës vaskulare,
- Polneuropatia Diabetike - polneuriti nervor periferik, dhimbje përgjatë mbathjeve nervore, pareza dhe paraliza,
- Artropatia diabetike - dhimbje në nyje, "shtypje", kufizim i lëvizshmërisë, ulje në sasinë e lëngut synovial dhe rritjen e viskozitetit të tij,
- Oftalmopatia diabetike - zhvillimi i hershëm i kataraktave (shtrëngimi i thjerrëzave), retinopatia (lezione retinale),
- Nefropatia diabetike - dëmtim i veshkave me shfaqjen e proteinave dhe qelizave të gjakut në urinë, dhe në raste të rënda me zhvillimin e glomerulonefritit dhe dështimit të veshkave,
- Encefalopatia diabetike - ndryshime në psikikë dhe gjendje shpirtërore, qëndrueshmëri emocionale ose depresion, simptoma të intoksikimit të sistemit nervor qendror.
Qëllimet kryesore të trajtimit:
- Eleminimi i të gjitha simptomave klinike të diabetit
- Arritja e kontrollit optimal metabolik me kalimin e kohës.
- Parandalimi i komplikimeve akute dhe kronike të diabetit
- Sigurimi i një jete me cilësi të lartë për pacientët.
Për të arritur këto qëllime aplikoni:
- dietë
- aktiviteti fizik individual i dozuar (DIF)
- duke u mësuar pacientëve vetë-kontroll dhe metodat më të thjeshta të trajtimit (menaxhimi i sëmundjes së tyre)
- vetëkontroll i vazhdueshëm
Terapia me insulinë bazohet në një simulim të sekretimit fiziologjik të insulinës, i cili përfshin:
- sekretimi bazal (BS) i insulinës
- sekretim i insulinës (ushqim) i stimuluar
Sekretimi bazal siguron një nivel optimal të glicemisë në periudhën ndër-tretëse dhe gjatë gjumit, promovon përdorimin e glukozës që hyn në trup jashtë vakteve (glukoneogjeneza, glikoliza). Shpejtësia e saj është 0.5-1 njësi / orë ose 0.16-0.2-0.45 njësi për kg të peshës aktuale të trupit, domethënë 12-24 njësi në ditë. Gjatë stërvitjes dhe urisë, BS zvogëlohet në 0,5 njësi / orë. Sekretimi i insulinës ushqimore të stimuluar korrespondon me nivelin e glikemisë postprandiale. Niveli i SS varet nga niveli i karbohidrateve të ngrira. Rreth 1-1.5 njësi prodhohen për 1 njësi bukë (XE). insulinë. Sekretimi i insulinës i nënshtrohet luhatjeve të përditshme. Në orët e para të mëngjesit (4-5 orë) është më i larti. Në varësi të kohës së ditës, 1 XE sekretohet:
- për mëngjes - 1,5-2,5 njësi. insulinë
- për drekë, 1.0-1.2 njësi. insulinë
- për darkë, 1.1-1.3 njësi. insulinë
1 njësi e insulinës zvogëlon sheqerin në gjak me 2.0 mmol / njësi, dhe 1 XE e rrit atë me 2.2 mmol / l. Nga doza mesatare ditore (SDS) e insulinës, vlera e insulinës ushqimore është afërsisht 50-60% (20-30 njësi), dhe pjesa e insulinës bazale është 40-50% ..
Parimet e terapisë me insulinë (IT):
- doza mesatare ditore (SDS) e insulinës duhet të jetë afër sekretimit fiziologjik
- kur shpërndani insulinë gjatë ditës, 2/3 e SDS duhet të administrohet në mëngjes, pasdite dhe në mbrëmje të hershme dhe 1/3 në mbrëmje vonë dhe gjatë natës
- përdorimi i një kombinimi të insulinës me veprim të shkurtër (ICD) dhe insulinës me veprim të zgjatur. Vetëm kjo ju lejon të simuloni përafërsisht sekretimin ditor të I.
Gjatë ditës, ICD shpërndahet si më poshtë: para mëngjesit - 35%, para drekës - 25%, para darkës - 30%, natën - 10% të insulinës SSD. Nëse është e nevojshme, në orën 5-6 të mëngjesit, 4-6 njësi. ICD. Mos administroni> 14-16 njësi me një injeksion. Në rast se është e nevojshme të futet një dozë e madhe, është më mirë të rritet numri i injeksioneve, duke zvogëluar intervalet e administrimit.
Korrigjimi i dozave të insulinës sipas nivelit të glikemisë.Për korrigjimin e dozave të ICD-së së administruar, Forsch rekomandoi për secilën 0.28 mmol / L sheqer në gjak që tejkalon 8.25 mmol / L, u administrua edhe 1 njësi shtesë. I. Prandaj, për secilën "shtesë" 1 mmol / L të glukozës, kërkohen 2-3 njësi shtesë. dhe
Korrigjimi i dozave të insulinës nga glukozuria Pacienti duhet të jetë në gjendje ta kryejë atë. Gjatë ditës në mes të injeksioneve me insulinë, mblidhni 4 servione urina: 1 duke shërbyer ndërmjet mëngjesit dhe drekës (më parë, para mëngjesit, pacienti duhet të zbrazë fshikëzën), 2 ndërmjet drekës dhe darkës, 2 ndërmjet darkës dhe 22 orës, 4 nga 22 orë dhe para mëngjesit. Diuresa merret në konsideratë në secilën shërbim, përcaktohet% e përmbajtjes së glukozës dhe llogaritet sasia e glukozës në gram. Nëse zbulohet glukozuri, 1 njësi administrohet shtesë për çdo 4-5 g glukozë. insulinë. Një ditë pas mbledhjes së urinës, doza e insulinës së administruar rritet. Pas arritjes së kompensimit ose afrimit të tij, pacienti duhet të transferohet në një kombinim të ICD dhe ISD.
Terapia tradicionale e insulinës (IT). Ju lejon të zvogëloni numrin e injeksioneve të insulinës deri në 1-2 herë në ditë. Në TIT, ISD dhe ICD administrohen njëkohësisht 1 ose 2 herë në ditë. Në të njëjtën kohë, ISD përbën 2/3 e SSD, dhe ICD - 1/3 e SSD. avantazhet:
- lehtësia e prezantimit
- lehtësia e të kuptuarit të thelbit të trajtimit nga pacientët, të afërmit e tyre, personeli mjekësor
- mungesa e nevojës për kontroll të shpeshtë të glicemisë. Shtë e mjaftueshme për të kontrolluar gliceminë 2-3 herë në javë, dhe nëse është e pamundur të vetëkontrolloni - 1 herë në javë
- trajtimi mund të bëhet nën kontrollin e një profili glukozozik
- nevoja për një aderim të rreptë të dietës në përputhje me dozën e zgjedhur AND
- nevoja për respektim të rreptë të rutinës së përditshme, gjumit, pushimit, aktivitetit fizik
- të detyrueshëm 5-6 vakte në ditë, në një kohë të përcaktuar rreptësisht, të lidhura me futjen e Dhe
- pamundësia për të ruajtur gliceminë brenda luhatjeve fiziologjike
- hiperinsulinemia e përhershme që shoqëron TIT rrit rrezikun e hipokalemisë, hipertensionit arterial, aterosklerozës.
- personat e moshuar nëse nuk mund të mësojnë kërkesat e IIT
- personat me çrregullime mendore, nivel të ulët arsimor
- pacientë të pakujdesshëm
- pacientë të padisiplinuar
Llogaritja e dozave të insulinës në TIT 1. Përcaktoni insulinë SDS 2. Shpërndani insulinën SDS sipas ditës: 2/3 para mëngjesit dhe 1/3 para darkës. Nga këto, ICD duhet të përbëjë 30-40%, ISD - 60-70% të SSD.
IIT (IT intensiv) Parimet kryesore të IIT:
- nevoja për insulinë bazale sigurohet nga 2 injeksione të ISD, e cila administrohet në mëngjes dhe në mbrëmje (përdorni të njëjtat ilaçe si me TIT). Doza e përgjithshme e ISD nuk është> 40-50% e SSD, 2/3 e dozës totale të ISD administrohet para mëngjesit, 1/3 - para darkës.
- ushqim - sekretimi bolus i insulinës simulohet me prezantimin e ICD. Dozat e kërkuara të ICD janë llogaritur duke marrë parasysh sasinë e planifikuar të XE për mëngjes, drekë dhe darkë dhe nivelin e glicemisë para ngrënies.IIT parashikon kontroll të detyrueshëm të glicemisë para çdo vakt, 2 orë pas ngrënies dhe natës. Kjo është, pacienti duhet të monitorojë glikeminë 7 herë në ditë.
- imitimi i sekretimit fiziologjik DHE (stimuluar bazal)
- mundësia e një mënyre më të lirë të jetës dhe rutinës ditore për pacientin
- pacienti mund të përdorë një dietë “të liberalizuar” duke ndryshuar kohën e vakteve, një grup produktesh siç dëshiron
- cilësi më e lartë e jetës së pacientit
- kontroll efektiv i çrregullimeve metabolike për të parandaluar zhvillimin e komplikimeve të vonshme
- nevoja për të edukuar pacientët për problemin e diabetit, kompensimin e tij, llogaritjen e XE, aftësinë për të zgjedhur doza Dhe zhvillon motivim, duke kuptuar nevojën për kompensim të mirë, parandalimin e komplikimeve të diabetit.
- nevoja për vetë-monitorim të vazhdueshëm të glikemisë, deri në 7 herë në ditë
- nevoja për të edukuar pacientët në shkolla të pacientëve me diabet, ndryshimet e stilit të tyre të jetesës.
- kostot shtesë të trajnimit dhe mjetet e vetë-kontrollit
- tendenca për hipoglikemi, veçanërisht në muajt e parë të IIT
Kushtet e detyrueshme për mundësinë e aplikimit të IIT janë:
- inteligjencë e mjaftueshme e pacientit
- aftësia për të mësuar dhe vënë në praktikë aftësi të fituara
- mundësia e përvetësimit të mjeteve të vetëkontrollit
- me DM1, është e dëshirueshme për pothuajse të gjithë pacientët, dhe për diabetin e diagnostikuar rishtazi, është i detyrueshëm
- gjatë shtatëzënësisë - transferimi në IIT për tërë periudhën e shtatëzanisë, nëse para shtatëzanisë pacienti ishte kryer për TIT
- me diabet gestacional, në rast të joefikasitetit të dietës dhe DIF
Skema e menaxhimit të pacientëve me përdorimin e IIT
- Llogaritja e kalorive ditore
- Llogaritja e sasisë së planifikuar ditore të karbohidrateve në XE, proteina dhe yndyrna - në gram. Megjithëse pacienti është në një dietë “të liberalizuar”, ai nuk duhet të hajë më shumë karbohidrate në ditë sesa doza e llogaritur në XE. Nuk rekomandohet për 1 dozë më shumë se 8 XE
- Llogaritja e SSD DHE
- llogaritja e dozës totale të bazës DHE bëhet me ndonjë nga metodat e mësipërme - llogaritja e ushqimit total (stimuluar) dhe bazohet në sasinë e XE që pacienti planifikon të përdorë gjatë ditës
- Shpërndarja e dozave të administruara Dhe gjatë ditës.
- Vetëkontrolli i glikemisë, rregullimi i dozës së ushqimit I.
Teknika të thjeshta të modifikuara të IIT:
- 25% e SSD Dhe administrohet para darkës ose në 22 orë në formën e IDD. ICD (zë 75% të SSD) shpërndahen si më poshtë: 40% para mëngjesit, 30% para drekës dhe 30% para darkës
- 30% e SSD Dhe është prezantuar në formën e IDD. Nga këto: 2/3 e dozës para mëngjesit, 1/3 para darkës. 70% SDS administrohet si ICD. Nga këto: 40% e dozës para mëngjesit, 30% para drekës, 30% para darkës ose natën.
Në të ardhmen - rregullimi i dozës I.
Karakteristikat e diabetit mellitus tip 2 të varur nga insulina
Për dallim nga varietetet e tjera të sëmundjes, etja nuk mundon. Shpesh i atribuohet efekteve të plakjes. Prandaj, edhe humbja e peshës pranohet si rezultat pozitiv i dietave. Endokrinologët vërejnë se trajtimi i diabetit tip 2 fillon me dieta. Terapisti ose gastroenterologu harton një listë të produkteve të lejuara, një orar të ushqyerit. Për herë të parë, zhvillohet një konsultë për hartimin e një menuje për çdo ditë. (Shih gjithashtu: Diabeti mellitus i varur nga insulina - informacion i dobishëm për sëmundjen)

Me diabet mellitus tip 2, gjithmonë humbni peshë. Në të njëjtën kohë duke hequr qafe depozitat e yndyrës. Kjo çon në një rritje të ndjeshmërisë ndaj insulinës. Insulina e sekretuar nga pankreasi fillon të përpunojë sheqerin. Kjo e fundit nxiton në qelizat. Si rezultat, ka një rënie të saharozës në gjak.
Jo gjithmonë është e mundur që diabeti tip 2 të kontrollojë nivelin e glukozës nga dieta. Prandaj, gjatë konsultës, endokrinologu përshkruan ilaçe. Mund të jenë tableta, injeksione.
Terapia me insulinë e diabetit tip 2 manifestohet tek ata që janë obez. Edhe me një dietë kaq të kufizuar rreptësisht, nuk është gjithmonë e mundur të humbësh peshë. Kjo për shkak se normalizimi i sheqerit nuk ka ndodhur, dhe insulina e prodhuar thjesht nuk është e mjaftueshme për të ulur glukozën.Në situata të tilla, është e rëndësishme të zvogëlohet niveli i llogaritjes së gjakut dhe përshkruhen injeksione insulinë.
Në zhvillim, diabeti kërkon injeksione të vazhdueshme të një ilaçi që ul saharozën në gjak. Në këtë rast, endokrinologu kërkohet të tregojë në kartën ambulatore - "Diabeti mellitus i llojit 2 i varur nga insulina". Një tipar dallues i diabetikëve të këtij lloji nga i pari është doza për injeksion. Kjo nuk është kritike. Në fund të fundit, pankreasi vazhdon të sekretojë një sasi të caktuar të insulinës. 
Si të zgjidhni një mjek?
Jetëgjatësia për diabetin mellitus i varur nga insulina është e vështirë të përcaktohet. Ekziston një situatë e tillë kur një diabetik pushon së besuari një endokrinolog. Ai beson se terapia me insulinë është përshkruar në mënyrë të gabuar dhe fillon të nxitohet rreth klinikave.
Me fjalë të tjera, ju vendosni të shpenzoni financa për të marrë rezultatet e sondazheve dhe shërbimeve të këshillimit. Dhe opsionet e trajtimit mund të ndryshojnë. Në këtë garë, fakti që terapia me insulinë e diabetit tip 2 kërkon vendimmarrje të menjëhershme është harruar. Në fund të fundit, me një sëmundje të pakontrolluar, dëmi bëhet shpejt dhe në mënyrë të pakthyeshme. Prandaj, para se të hidheni në zyrat e endokrinologëve, duhet të vendosni për kualifikimet e mjekut.
Ky lloj diabeti ndodh midis moshave 40 dhe më të vjetër. Në disa raste, zhvillimi i terapisë me insulinë nuk kërkohet, sepse pankreasi sekreton sasinë e kërkuar të insulinës. Situata të ngjashme nuk shkaktojnë ketoocitozë diabetike. Megjithatë, pothuajse çdo diabetik ka një armik të dytë, përveç sëmundjes - mbipesha.
Predispozicioni gjenetik ndaj sëmundjes
Me diabetin mellitus të varur nga insulina, jetëgjatësia luan një rol të madh. Një shans i caktuar jepet nga gjenetika  kushtëzimi i diabetit. Në të vërtetë, nëse familja ka rrezik të kontraktojë një sëmundje të pavarur nga insulina, atëherë tek fëmijët shanset për të qëndruar të shëndetshëm zvogëlohen me 50% (me sëmundjen e babait) dhe vetëm 35% me sëmundjen e nënës. Natyrisht, kjo zvogëlon jetëgjatësinë.
kushtëzimi i diabetit. Në të vërtetë, nëse familja ka rrezik të kontraktojë një sëmundje të pavarur nga insulina, atëherë tek fëmijët shanset për të qëndruar të shëndetshëm zvogëlohen me 50% (me sëmundjen e babait) dhe vetëm 35% me sëmundjen e nënës. Natyrisht, kjo zvogëlon jetëgjatësinë.
Endokrinologët thonë se gjenet për diabetin mellitus që nuk varen nga insulina. Dhe në të njëjtën kohë përcaktoni shkaqet e çrregullimeve metabolike. Me fjalë të tjera, në praktikën mjekësore, ekzistojnë 2 lloje të defekteve gjenetike.
- rezistenca ndaj insulinës është emri i dytë, më i zakonshëm, - mbipesha.
- ulur aktivitetin sekretor të qelizave beta / pandjeshmërinë e tyre.
Llojet kryesore të diabetit
Diabeti mellitus (DM) është një sëmundje me origjinë autoimune, e cila karakterizohet nga një ndërprerje e plotë ose e pjesshme e prodhimit të një hormoni ulës të sheqerit të quajtur insulinë. Një proces i tillë patogjen çon në akumulimin e glukozës në gjak, e cila konsiderohet "materiali energjetik" për strukturat qelizore dhe indeve. Nga ana tjetër, indet dhe qelizat u mungon energjia e nevojshme dhe fillojnë të prishen yndyrnat dhe proteinat.
Insulina është hormoni i vetëm në trupin tonë që mund të rregullojë sheqerin në gjak. Prodhohet nga qelizat beta, të cilat ndodhen në ishujt e Langerhans të pankreasit. Sidoqoftë, në trupin e njeriut ka një numër të madh të hormoneve të tjerë që rrisin përqendrimin e glukozës. Kjo, për shembull, adrenalina dhe norepinefrina, "komandojnë" hormonet, glukokortikoidet dhe të tjerët.
Zhvillimi i diabetit ndikohet nga shumë faktorë, të cilët do të diskutohen më poshtë. Besohet se mënyra e jetesës aktuale ka një ndikim të madh në këtë patologji, pasi njerëzit modernë janë më shpesh të trashë dhe nuk luajnë sport.
Llojet më të zakonshme të sëmundjes janë:
- diabeti mellitus i varur nga insulina tip 1 (IDDM),
- diabeti mellitus i varur nga insulina e tipit 2 (NIDDM),
- diabeti gestacional.
Diabeti i tipit 1, i varur nga insulina, diabeti mellitus (IDDM) është një patologji në të cilën prodhimi i insulinës ndalet plotësisht.Shumë shkencëtarë dhe mjekë besojnë se arsyeja kryesore për zhvillimin e IDDM të tipit 1 është trashëgimia. Kjo sëmundje kërkon monitorim dhe durim të vazhdueshëm, sepse sot nuk ka ilaçe që mund të shërojnë plotësisht pacientin. Injeksionet në insulinë janë një pjesë integrale e trajtimit të diabetit mellitus i varur nga insulina.
Diabeti mellitus jo-i varur nga insulina i tipit 2 (NIDDM) karakterizohet nga perceptimi i dëmtuar i qelizave të synuara nga një hormon ulës i sheqerit. Për dallim nga lloji i parë, pankreasi vazhdon të prodhojë insulinë, por qelizat fillojnë të reagojnë gabimisht ndaj tij. Kjo lloj sëmundje, si rregull, prek njerëzit mbi 40-45 vjeç. Diagnoza e hershme, terapia dietike dhe aktiviteti fizik ndihmojnë për të shmangur trajtimin e ilaçeve dhe terapinë me insulinë.
Diabeti gestacional zhvillohet gjatë shtatëzënësisë. Në trupin e nënës që pret, ndodhin ndryshime hormonale, si rezultat i të cilave treguesit e glukozës mund të rriten.
Me qasjen e duhur ndaj terapisë, sëmundja zhduket pas lindjes së fëmijëve.
Shkaqet e diabetit
 Pavarësisht nga sasia e madhe e hulumtimeve, mjekët dhe shkencëtarët nuk mund të japin një përgjigje të saktë në pyetjen për shkakun e diabetit.
Pavarësisht nga sasia e madhe e hulumtimeve, mjekët dhe shkencëtarët nuk mund të japin një përgjigje të saktë në pyetjen për shkakun e diabetit.
Ajo që saktësisht e ekspozon sistemin imunitar të funksionojë kundër vetë trupit, mbetet një mister.
Sidoqoftë, studimet dhe eksperimentet nuk ishin të kota.
Me ndihmën e hulumtimeve dhe eksperimenteve, u bë e mundur të përcaktohen faktorët kryesorë në të cilët rritet gjasat e diabetit mellitus të varur nga insulina dhe jo-insulinë. Këto përfshijnë:
- Pabarazia hormonale në adoleshencë e shoqëruar me veprimin e hormonit të rritjes.
- Gjinia e personit. Provenshtë vërtetuar shkencërisht se një gjysmë e drejtë e njerëzimit ka dy herë më shumë të ngjarë të ketë diabet.
- Mbipeshë. Kundër ekstra çon në depozitim në muret vaskulare të kolesterolit dhe në një rritje të përqendrimit të sheqerit në gjak.
- Gjenetikë. Nëse diabeti mellitus i varur nga insulina ose jo nga insulinat diagnostikohet tek nëna dhe babai, atëherë tek fëmija do të shfaqet edhe në 60-70% të rasteve. Statistikat tregojnë se binjakët vuajnë njëkohësisht nga kjo patologji me një probabilitet 58-65%, dhe binjakët - 16-30%.
- Ngjyra e lëkurës së njeriut ndikon gjithashtu në zhvillimin e sëmundjes, pasi diabeti është 30% më i zakonshëm në racën Negroid.
- Shkelja e pankreasit dhe mëlçisë (cirroza, hemokromatoza, etj.).
- Jetesa joaktive, zakonet e këqija dhe dieta e dobët.
- Shtatzënia, gjatë së cilës ndodh një çrregullim hormonal.
- Terapia e drogës me glukokortikoide, antipsikotikë atipike, beta-bllokues, tiazide dhe ilaçe të tjera.
Pas analizimit të mësipërm, është e mundur të identifikohet një faktor rreziku në të cilin një grup i caktuar njerëzish është më i ndjeshëm ndaj zhvillimit të diabetit. Ai përfshin:
- njerez me mbipeshe
- personat me një predispozicion gjenetik
- pacientët që vuajnë nga akromegalia dhe sindromi Itsenko-Cushing,
- pacientët me arteriosklerozë, hipertension ose pectoris,
- personat me katarakt
- njerëzit të prirur ndaj alergjive (ekzema, neurodermatiti),
- pacientët me glukokortikoid
- njerëzit që kanë pasur një sulm në zemër, sëmundje infektive dhe goditje në tru,
- gratë me shtatzëni anormale,
Grupi i rrezikut përfshin gjithashtu gratë që lindën një fëmijë që peshon më shumë se 4 kg.
Si ta njohim hipergliceminë?
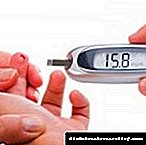 Rritja e shpejtë e përqendrimit të glukozës është pasojë e zhvillimit të "sëmundjes së ëmbël". Diabeti i varur nga insulina nuk mund të ndihet për një kohë të gjatë, duke shkatërruar ngadalë muret vaskulare dhe mbaresat nervore të pothuajse të gjitha organeve të trupit të njeriut.
Rritja e shpejtë e përqendrimit të glukozës është pasojë e zhvillimit të "sëmundjes së ëmbël". Diabeti i varur nga insulina nuk mund të ndihet për një kohë të gjatë, duke shkatërruar ngadalë muret vaskulare dhe mbaresat nervore të pothuajse të gjitha organeve të trupit të njeriut.
Sidoqoftë, me diabetin mellitus të varur nga insulina ka shumë shenja.Një person i cili është i vëmendshëm për shëndetin e tij do të jetë në gjendje të njohë sinjalet e trupit që tregojnë hiperglicemi.
Pra, cilat janë simptomat e diabetit mellitus të varur nga insulina? Midis dy polururive kryesore lëshojnë (urinim të shpejtë), si dhe etjen e vazhdueshme. Ato shoqërohen me punën e veshkave, të cilat filtrojnë gjakun tonë, duke hequr trupin e substancave të dëmshme. Sheqeri i tepërt është gjithashtu një toksinë, prandaj ekskretohet në urinë. Barra e shtuar në veshka bën që organi i çiftuar të tërheq lëngun që mungon nga indet e muskujve, duke shkaktuar simptoma të tilla të diabetit të varur nga insulina.
Marramendje e shpeshtë, migrena, lodhja dhe gjumi i dobët janë shenja të tjera që janë karakteristike për këtë sëmundje. Siç u përmend më herët, me mungesë glukoze, qelizat fillojnë të prishen yndyrnat dhe proteinat për të marrë rezervën e nevojshme të energjisë. Si rezultat i kalbjes, shfaqen substanca toksike të quajtura trupa keton. Uria qelizore, përveç efekteve toksike të ketoneve, ndikon në funksionimin e trurit. Kështu që, një pacient me diabet nuk fle mirë natën, nuk merr gjumë të mjaftueshëm, nuk mund të përqendrohet, si rezultat ankohet për marramendje dhe dhimbje.
Dihet që diabeti (forma 1 dhe 2) ndikon negativisht në nervat dhe muret vaskulare. Si rezultat, qelizat nervore shkatërrohen dhe muret vaskulare bëhen më të holla. Kjo sjell shumë pasoja. Pacienti mund të ankohet për përkeqësim të mprehtësisë vizuale, e cila është pasojë e inflamacionit të retinës së kokës së syrit, e cila është e mbuluar me rrjetë vaskulare. Përveç kësaj, mpirje ose ndjesi shpimi gjilpërash në këmbët dhe krahët janë gjithashtu shenja të diabetit.
Ndër simptomat e "sëmundjes së ëmbël" vëmendje e veçantë duhet t'i kushtohet çrregullimeve të sistemit riprodhues, si burra ashtu edhe gra. Në gjysmën e fortë, fillojnë problemet me funksionin erektil, dhe në të dobëtit, cikli menstrual shqetësohet.
Më pak të zakonshëm janë simptoma të tilla si shërimi i plagëve të gjata, skuqja e lëkurës, rritja e presionit të gjakut, uria e paarsyeshme dhe humbja e peshës.
Pasojat e përparimit të diabetit
 Padyshim, diabeti i varur nga insulina dhe jo-insulinë, që përparon, shkatërron pothuajse të gjitha sistemet e organeve të brendshme në trupin e njeriut. Ky rezultat mund të shmanget përmes diagnostikimit të hershëm dhe kujdesit efektiv mbështetës.
Padyshim, diabeti i varur nga insulina dhe jo-insulinë, që përparon, shkatërron pothuajse të gjitha sistemet e organeve të brendshme në trupin e njeriut. Ky rezultat mund të shmanget përmes diagnostikimit të hershëm dhe kujdesit efektiv mbështetës.
Komplikimi më i rrezikshëm i diabetit mellitus i një forme të pavarur nga insulina dhe insulinë e varur është një gjendje kome diabetike. Gjendja karakterizohet nga shenja të tilla si marramendje, periudha të të vjella dhe vjellje, ndërgjegje të paqartë, zbehje. Në këtë rast, shtrimi në spital urgjent është i nevojshëm për ringjallje.
Diabeti mellitus i varur nga insulina ose jo nga insulina me ndërlikime të shumta është një pasojë e një qëndrimi të pakujdesshëm ndaj shëndetit tuaj. Manifestimet e patologjive shoqëruese shoqërohen me pirjen e duhanit, alkoolin, një mënyrë jetese të ulur, ushqimin e dobët, diagnozën e parakohshme dhe terapinë joefektive. Cilat komplikime janë karakteristike për përparimin e sëmundjes?
Komplikimet kryesore të diabetit përfshijnë:
- Retinopatia diabetike është një gjendje në të cilën shfaqet dëmtimi i retinës. Si rezultat, mprehtësia vizuale zvogëlohet, një person nuk mund të shohë një pamje të plotë para vetes për shkak të shfaqjes së pikave të ndryshme të errëta dhe defekteve të tjera.
- Sëmundja periodontale është një patologji e lidhur me sëmundjen e mishrave të dhëmbëve për shkak të dëmtimit të metabolizmit të karbohidrateve dhe qarkullimit të gjakut.
- Këmba diabetike - një grup sëmundjesh që mbulojnë patologji të ndryshme të ekstremiteteve të poshtme. Meqenëse këmbët janë pjesa më e largët e trupit gjatë qarkullimit të gjakut, diabeti mellitus i tipit 1 (i varur nga insulina) shkakton ulçera trofike. Me kalimin e kohës, me një përgjigje të pahijshme, gangrena zhvillohet.Trajtimi i vetëm është amputimi i gjymtyrëve të poshtme.
- Polneuropatia është një sëmundje tjetër që lidhet me ndjeshmërinë e krahëve dhe këmbëve. Diabeti mellitus i varur nga insulina dhe jo nga insulina me ndërlikime neurologjike siguron shumë shqetësime për pacientët.
- Mosfunksionim ngrerë, i cili fillon te meshkujt 15 vjet më parë se moshatarët e tyre, të cilët nuk vuajnë nga diabeti. Shanset për të zhvilluar impotencë janë 20-85%, përveç kësaj, ekziston një probabilitet i lartë i paaftësisë së fëmijëve midis diabetikëve.
Për më tepër, te diabetikët vërehet një ulje në mbrojtjen e trupit dhe shfaqja e shpeshtë e ftohjes.
Diabeti mellitus që nuk varet nga insulina
Diabeti jo-i varur nga insulina i tipit 2 zhvillohet rradhazi, zakonisht gjatë disa viteve. Pacienti mund të mos i vërejë fare manifestimet. Simptoma më të rënda përfshijnë:
Etja mund të jetë ose e theksuar ose mezi e perceptueshme. E njëjta vlen edhe për urinimin e shpejtë. Fatkeqësisht, diabeti tip 2 shpesh zbulohet rastësisht. Sidoqoftë, me një sëmundje të tillë, diagnoza e hershme është jashtëzakonisht e rëndësishme. Për ta bërë këtë, duhet të bëni rregullisht një test gjaku për nivelin e sheqerit.
Diabeti i varur nga insulina manifestohet nga problemet me lëkurën dhe mukozën. Kjo zakonisht është:
Me një etje të theksuar, pacienti mund të pijë deri në 3-5 litra në ditë. Frekuentimi i shpeshtë i natës në tualet.
Me përparimin e mëtutjeshëm të diabetit, shfaqen mpirje dhe ndjesi shpimi gjilpërash në ekstremet, këmbët dëmtohen kur ecin. Tek gratë vërehet kandidimi i ndërlikuar. Në fazat e mëvonshme të sëmundjes zhvillohen:
Simptomat e mësipërme të rënda në 20-30% të pacientëve janë shenjat e para të dukshme të diabetit. Prandaj, është jashtëzakonisht e rëndësishme të bëni teste çdo vit për të shmangur kushte të tilla.
- 1. necessaryshtë e nevojshme të përshkruhen nivelet e dëshiruara të glukozës në gjak dhe pasi të keni ngrënë dhe të përpiqeni t'i mirëmbani ato. Këto nivele janë planifikuar në mënyrë rigoroze individuale. a. Për pacientët që janë të vetëdijshëm për afrimin e hipoglikemisë dhe në të cilët ai shpejt zgjidhet vetë ose pas marrjes së glukozës, mund të tregohet një nivel i agjërimit të glukozës që është afër me atë tek njerëzit e shëndetshëm (3.9-7.2 mmol / l). Kjo kategori përfshin pacientë të rritur me një kohëzgjatje të shkurtër të diabetit mellitus të varur nga insulina dhe adoleshentët. b. Gratë shtatzëna duhet të synojnë për nivele edhe më të ulëta të glukozës në agjërim. në. Niveli i vlerësuar i glukozës në agjërim duhet të jetë më i lartë në ata pacientë që nuk e ndiejnë afrimin e hipoglikemisë, si dhe në rastet kur hipoglikemia kërkon trajtim mjekësor ose është veçanërisht e rrezikshme (për shembull, në pacientët me sëmundje arterie koronare). qytet Në pacientët e disiplinuar, shpesh matja e niveleve të glukozës në gjak dhe rregullimi i dozave të insulinës, është e mundur të ruani nivelin e glukozës së synuar për 70-80% të kohës së ditës.
- 2. isshtë e nevojshme të imitoni luhatjet fiziologjike në nivelet e insulinës sa më mirë. Në njerëzit e shëndetshëm, qelizat beta sekretojnë vazhdimisht sasi të vogla të insulinës dhe kështu sigurojnë nivelin e saj bazal. Pas ngrënies, sekretimi i insulinës është rritur. Për të krijuar një nivel bazik të insulinës afër normales në gjakun e pacientit dhe imitoni luhatjet fiziologjike në sekretimin e insulinës, është zgjedhur një nga regjimet e mëposhtme të terapisë me insulinë: a. Insulina me veprim të shkurtër administrohet para çdo vakt, dhe insulina me veprim të mesëm administrohet një herë në ditë (në kohën e gjumit) ose 2 herë në ditë (para mëngjesit dhe gjumit) për të krijuar një nivel bazik të hormonit. b. Insulina me veprim të shkurtër administrohet para çdo vakt, dhe insulina me veprim të gjatë administrohet 1 ose 2 herë në ditë për të krijuar një nivel bazik të hormonit. në. Dy herë në ditë, njëkohësisht administrohet insulinë me veprim të shkurtër dhe me veprim të mesëm, ose një përgatitje e kombinuar e insulinës. qytetPara mëngjesit, insulina me veprim të shkurtër dhe insulin me veprim të mesëm ose një përgatitje e kombinuar e insulinës administrohet njëkohësisht. Para darkës, injektohet insulinë me veprim të shkurtër dhe para gjumit, injektohet insulinë me kohëzgjatje mesatare. e. Një pacient me një shpërndarës të lëvizshëm të insulinës duhet të rrisë furnizimin e hormonit përpara se të hahet. Modelet moderne të dispenzuesve të pajisura me njehsorë të përqendrimit të glukozës në gjak, jo vetëm që mbajnë nivelet bazale të insulinës, por gjithashtu rrisin automatikisht furnizimin e hormonit kur nivelet e glukozës rriten pas ngrënies.
- 3. Mbani një ekuilibër midis dozave të insulinës, ushqimit dhe aktivitetit fizik. Tabelat dietike të zhvilluara nga Shoqata Amerikane e Diabetit u jepen pacientëve ose të afërmve të tyre. Këto tabela tregojnë përmbajtjen e karbohidrateve të ushqimeve të ndryshme, vlerën e tyre të energjisë dhe shkëmbimin e tyre. Mjeku, së bashku me pacientin, hartojnë një plan individual të ushqyerit. Përveç kësaj, mjeku shpjegon se si aktiviteti fizik ndikon në nivelin e glukozës në gjak.
- 4. Vetë-monitorimi i glukozës në gjak a. Do ditë, 4-5 herë në ditë (para çdo vakt dhe në kohën e gjumit), pacienti mat përqendrimin e glukozës në gjakun kapilar nga një gisht duke përdorur shirita provë ose një glukometër. b. Një herë në 1-2 javë, dhe gjithashtu sa herë që doza e insulinës që administrohet gjatë gjumit ndryshon, pacienti mat përqendrimin e glukozës ndërmjet orës 2:00 dhe 4:00. Niveli i glukozës pas ngrënies përcaktohet në të njëjtën frekuencë. në. Gjithmonë matni përqendrimin e glukozës me shfaqjen e pararendësve të hipoglikemisë. d) Rezultatet e të gjitha matjeve, të gjitha dozat e insulinës dhe ndjesitë subjektive (për shembull, shenjat e hipoglikemisë) regjistrohen në një ditar.
- 5. Vetë-korrigjimi i regjimit të terapisë me insulinë dhe dietës, në varësi të nivelit të glukozës në gjak dhe mënyrës së jetesës. Mjeku duhet t'i japë pacientit një plan veprimi të detajuar, duke parashikuar sa më shumë situata të jetë e mundur, në të cilat mund të kërkohet korrigjimi i regjimit dhe terapisë së insulinës. a. Korrigjimi i regjimit të terapisë së insulinës përfshin ndryshime në doza të insulinës, ndryshime në raportin e barnave me kohëzgjatje të ndryshme veprimi dhe ndryshime në kohën e injeksioneve. Arsyet e rregullimit të dozave të insulinës dhe regjimeve të terapisë me insulinë:
- 1) Ndryshime të qëndrueshme në glukozën e gjakut në një kohë të caktuar të ditës, të identifikuara nga hyrjet në ditar. Për shembull, nëse niveli i glukozës në gjak pas mëngjesit ka tendencë të rritet, mund të rrisni pak dozën e insulinës me veprim të shkurtër të administruar para mëngjesit. Në të kundërt, nëse niveli i glukozës midis mëngjesit dhe drekës është ulur, dhe veçanërisht nëse shfaqen shenja të hipoglikemisë në këtë kohë, doza e mëngjesit të insulinës me veprim të shkurtër ose doza e insulinës me veprim të mesëm duhet të zvogëlohet.
- 2) Rritja ose ulja e nivelit mesatar ditor të glukozës në gjak (në përputhje me rrethanat, ju mund të rritni ose ulni dozën totale ditore të insulinës).
- 3) Vakti i ardhshëm shtesë (për shembull, nëse pacienti po viziton).
- 4) Aktiviteti fizik i ardhshëm. 5) Një udhëtim i gjatë, ndjenja të forta (shkuarja në shkollë, divorcimi i prindërve, etj.).
- 6) Sëmundjet shoqëruese.
- 6. Edukimi i pacientëve. Mjeku duhet ta mësojë pacientin të veprojë në mënyrë të pavarur në çdo mjedis. Ështjet kryesore që duhet të diskutojë mjeku me pacientin: a. Vetë-monitorimi i glukozës në gjak. b. Korrigjimi i regjimit të terapisë së insulinës. në. Planifikimi i të ushqyerit. qytet Aktiviteti fizik i lejuar. d. Njohja, parandalimi dhe trajtimi i hipoglikemisë. e. Korrigjimi i trajtimit të sëmundjeve shoqëruese.
- 7. Kontakt i ngushtë i pacientit me një mjek ose me një ekip diabetik. Së pari, mjeku duhet të pyesë sa më shpesh që të jetë e mundur për gjendjen e pacientit.Së dyti, pacienti duhet të jetë në gjendje të konsultohet me një mjek ose infermier në çdo kohë të ditës dhe të marrë këshilla për çdo çështje që lidhet me gjendjen e tij.
- 8. Motivimi i pacientit. Suksesi i terapisë me insulinë intensive varet në masë të madhe nga disiplina e pacientit dhe dëshira e tij për të luftuar sëmundjen. Ruajtja e motivimit kërkon përpjekje të mëdha të të afërmve dhe miqve të pacientit dhe stafit mjekësor. Shpesh kjo detyrë është më e vështira.
- 9. Mbështetje psikologjike. Pacientët me diabet të filluar kohët e fundit nga diabeti i varur nga insulina dhe të afërmit e tyre kanë nevojë për mbështetje psikologjike. Pacienti dhe të afërmit e tij duhet të mësohen me mendimin e sëmundjes dhe të kuptojnë pashmangshmërinë dhe nevojën për ta luftuar atë. Në Shtetet e Bashkuara, për këtë qëllim organizohen grupe të veçanta të vetë-ndihmës.
Pse zhvillohet diabeti?
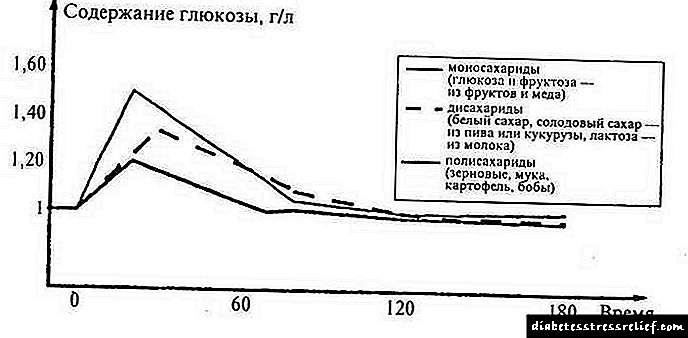
Diabeti mellitus i varur nga insulina (DM) zhvillohet si rezultat i aktivizimit të një procesi autoimun që pengon qelizat beta që prodhojnë insulinë. Arsyet e këtij reagimi të trupit ende nuk janë sqaruar.
Faktorët themelorë për zhvillimin e diabetit:
- predispozicion gjenetik
- sëmundjet e pankreasit
- çrregullimi metabolik dhe mbipesha,
- dehje trupi
- sëmundjet virale.
Predispozita gjenetike, deri më sot, është një faktor i diskutueshëm. Në të vërtetë, gjenet që provokojnë zhvillimin e patologjisë janë të trashëguara, por kjo nuk do të thotë një probabilitet absolut i zhvillimit të sëmundjes. Nëse dy prindër diagnostikohen me diabet mellitus të varur nga insulina, probabiliteti i zhvillimit të një patologjie tek një fëmijë nuk i kalon 17-20%. Nëse vetëm një prind është i sëmurë, kjo mundësi është ulur në 4-5%.
Ekzistojnë diabeti tip 1 dhe tipi 2, dhe lloji i dytë i sëmundjes është gjithashtu i varur nga insulina.
Një ndryshim karakteristik midis dy formave është shkaku i zhvillimit të patologjisë. Një formë e varur nga insulina e tipit 1 zhvillohet si rezultat i frenimit të qelizave që prodhojnë insulinë, si rezultat i së cilës prodhimi i hormonit zvogëlohet me 95%, dhe substanca e prodhuar nga trupi nuk është e mjaftueshme për të normalizuar nivelin e sheqerit.
Diabeti i tipit 2 është një formë e fituar e sëmundjes që zhvillohet në sfondin e metabolizmit të dëmtuar të karbohidrateve dhe mbipeshes. Sëmundja karakterizohet nga imuniteti qelizor ndaj insulinës dhe glukozës; si rezultat, glukoza nuk konsumohet dhe grumbullohet në trup.
Fotografi klinike
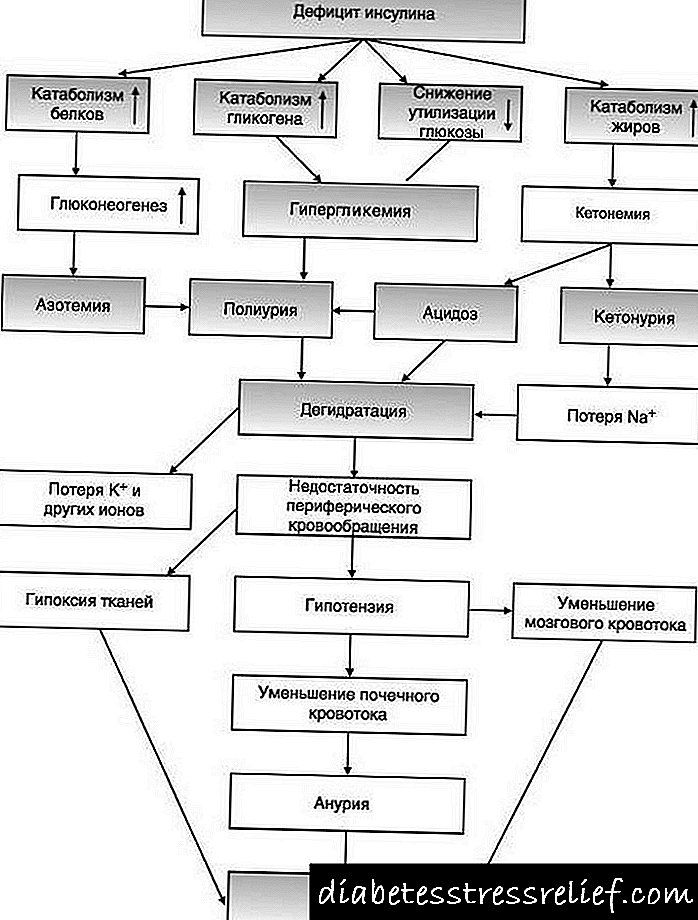
Sëmundja karakterizohet nga një shkelje e të gjitha proceseve metabolike në trup. Në këtë rast, para së gjithash, metabolizmi i proteinave dhe karbohidrateve, imuniteti dhe metabolizmi i ujit vuajnë. Si rregull, kjo formë e patologjisë zhvillohet në një moshë të re. Simptomat e mëposhtme janë tipike për diabetin:
- rritja e konsumit të ujit për shkak të etjes gjithnjë e në rritje,
- lodhje,
- humbje e shpejtë e peshës, e cila shoqërohet me një rritje të oreksit,
- simptomat e dehjes,
- acarime dhe skuqje të lëkurës,
- frekuenca e shtuar e urinimit,
- çrregullime nervore - nervozizëm, pagjumësi, apati.
Sëmundja prek të gjitha sistemet e trupit. Shpesh ka një rënie të mprehtësisë vizuale. Pacientët ankohen për ngërçe dhe mpirje të ekstremiteteve të poshtme. Për diabetin karakterizohet nga një përkeqësim i imunitetit dhe një rritje në shpeshtësinë e sëmundjeve infektive.
Një simptomë karakteristike është era e acetonit në ajrin e nxjerr, i cili karakterizon zhvillimin e ketoacidozës.
Një lloj sëmundje e varur nga insulina është e mbushur me komplikime serioze. Nëse nuk merrni masat e nevojshme menjëherë pas zbulimit të simptomave të para, ekziston një rrezik i lartë nga koma diabetike.
Insulinë e diabetit tip 2
Diabeti i tipit 2 është më i zakonshëm se sëmundja e tipit 1. Zakonisht forma e fituar e sëmundjes nuk kërkon injeksione të insulinës, dhe kompensimi arrihet duke ulur peshën e pacientit, terapinë dietike dhe aktivitetin fizik.
Sidoqoftë, në disa raste, shfaqet diabeti i tipit 2 (i fituar me moshën), por i varur nga insulina. Karakteristikat patologjike janë imuniteti i qelizave ndaj hormonit. Si rezultat, insulina nuk ul glukozën, kështu që sekretimi i hormoneve rritet. Për shkak të rritjes së sekretimit të insulinës, keqfunksionimet e pankreasit dhe qelizat e tij janë varfëruar dhe shkatërruar me kalimin e kohës.
Në këtë rast, terapia e sëmundjes përsërit plotësisht terapinë e diabetit tip 1.
Trajtimi i një forme të sëmundjes nga insulina

DM është një patologji kronike që nuk mund të eleminohet. I gjithë trajtimi ka për qëllim kompensimin e sëmundjes. Diabeti i kompensuar mund të flitet vetëm kur niveli i glukozës është normal, dhe nuk ka kërcime të mprehta dhe devijime nga norma për një kohë të gjatë.
Rreziku i sëmundjes qëndron në zhvillimin e komplikimeve me ashpërsi të ndryshme, disa prej të cilave ulin ndjeshëm jetëgjatësinë dhe çojnë në vdekje. Kompensimi i sëmundjes mund të zvogëlojë ndjeshëm rrezikun e komplikimeve, kështu që është përparësi për secilin pacient.
- injeksione ditore
- terapi diete
- aktiviteti fizik
- kontrolli i sheqerit.
Skema e administrimit të hormoneve zgjidhet nga mjeku që merr pjesë. Në fillim të zhvillimit të sëmundjes, pacienti përmbahet në regjimin e terapisë me insulinë të rekomanduar nga mjeku, megjithatë, me rrjedhën e sëmundjes, pacienti kontrollon në mënyrë të pavarur numrin e injeksioneve dhe dozave.
Dieta zgjidhet duke marrë parasysh sasinë e karbohidrateve në ushqime të ndryshme. Në diabet, tregohet një dietë e ulët e karburantit, e balancuar siç duhet. Ju duhet t'i përmbaheni rregullave të një diete të shëndetshme, të merrni parasysh indeksin glicemik të produkteve. Pacientët hanë pjesë të vogla, por shpesh, të paktën pesë herë në ditë.
Për të rregulluar menunë dhe për të përcaktuar efektivitetin e terapisë me insulinë, është e nevojshme të matni sheqerin në gjak disa herë në ditë.
Pacienti duhet të blejë domosdoshmërisht një glukometër të saktë të lëvizshëm.
Diabeti i tipit 2 i varur nga insulina karakterizohet nga çrregullime metabolike, gjë që lë një gjurmë në stilin e jetës së pacientit. Shpesh pacientët e tillë janë të trashë. Në këtë rast, terapia përfshin domosdoshmërisht ushtrime fizike dhe zvogëlimin e përmbajtjes kalorike të menusë.
Gjatë ushtrimit rritet ndjeshmëria e fibrave të muskujve ndaj glukozës, e cila gjithnjë kalon në konsum nën një ngarkesë të rëndë. Sa më shumë muskuj zhvillohen, aq më shumë kanë nevojë për glukozë, që do të thotë që niveli i tij në gjak është ulur dhe përthithet më mirë. Prandaj, ushtrimi është i nevojshëm për të kompensuar sëmundjen.
Injeksione ditore
Diabeti i tipit 1, i varur nga insulina, diabeti mellitus ka nevojë për administrim ditor të hormoneve. Si rregull, regjimi i terapisë së insulinës zgjidhet individualisht për secilin pacient dhe rregullohet nëse është e nevojshme.
Qëllimi i hormonit të administruar është të ulë në mënyrë efektive nivelet e sheqerit për një periudhë kohe. Ekzistojnë disa lloje të drogave, në varësi të kohëzgjatjes së veprimit.
Pacienti duhet të mësojë të dëgjojë trupin e tij. Karakteristikat e terapisë me ilaçin e administruar janë që niveli i glukozës nganjëherë mund të ulet në një vlerë kritike, e cila është e mbushur me zhvillimin e komës. Prandaj, pacienti duhet të bëjë dallimin midis sinjaleve të trupit të tij në mënyrë që t'i përgjigjet me kohë nivelit kritik të sheqerit në gjak dhe të marrë masat e nevojshme.
Si rregull, injeksione afatshkurtra të drogës jepen para ngrënies. Droga të tilla ndihmojnë për të përballuar sasinë e glukozës që rritet menjëherë pas ngrënies. Gjithashtu, dy herë në ditë injeksione të një hormoni të veprimit të zgjatur, i cili kontrollon në mënyrë efektive nivelin e sheqerit gjatë gjithë ditës.
Pasojat e kolesterolit të lartë
Me një rritje të përqendrimit të lipoproteinave me densitet të ulët, teprica e tyre depozitohet në murin vaskular, i tejngopur me ind fibroze dhe formon një pllakë kolesteroli. Për shkak të tij, lumeni i enëve të gjakut ngushtohet ndjeshëm, gjë që e ndërlikon rrjedhën e gjakut që kalon nëpër të. Me kalimin e kohës, pllakat bëhen më të mëdha, dhe lumenja është më e ngushtë. Kjo është veçanërisht e rrezikshme për enët e zemrës dhe trurit. Meqenëse pasojat mund të jenë një sulm në zemër ose goditje në tru.
Shtë për këtë arsye që gratë e moshës 60 vjeç duhet t'i kushtojnë vëmendje të veçantë shëndetit të tyre, pasi sfondi hormonal i trupit të femrës predispozon për akumulimin e lipideve në murin vaskular.
Si të mësoni të jetoni me një diagnozë?

Diabeti i tipit 2, si dhe lloji i sëmundjes që varet nga insulina, lënë një gjurmë të caktuar në stilin e jetës, por ju mund të mësoni të jetoni me këtë diagnozë.
Pacienti duhet të dëgjojë gjithmonë trupin e tij dhe të mësojë të dallojë aludat më të vogla të një rritje ose ulje të glukozës në gjak. Pacientët ushqehen sipas orarit. Kjo është e nevojshme për të bërë një injeksion dhe kontrollin e niveleve të glukozës. Ushqimet që janë të pasura me karbohidrate të thjeshta janë tabu.
Terapia dietike dhe injeksionet në kohë do të ndihmojnë për të shmangur zhvillimin e komplikimeve. Një pjesë e rëndësishme e jetës është aktiviteti fizik, veçanërisht me patologjinë e tipit 2. Ne nuk duhet të lejojmë peshë të tepërt, kështu që dieta dhe sporti janë shoqërues të vazhdueshëm të pacientëve.
Duhet mbajtur mend se një ndryshim i papritur i mprehtë i përqendrimit të sheqerit në gjak mund të shkaktojë pasoja negative - konfuzion, ligështim. Nxitja për ulje ose rritje të sheqerit nuk është vetëm ushqimi, por edhe ftohjet e herëpashershme, stresi dhe dita e ciklit menstrual. Kjo kufizon disi performancën e pacientit, kështu që pacientët me diabet nuk duhet të zgjedhin profesione që kërkojnë përqendrim maksimal. Për pacientët, ndërrimet e natës dhe puna në ndërrime janë jashtëzakonisht të padëshirueshme, pasi kjo çon në çrregullime metabolike dhe mund të shkaktojë komplikime.
Sidoqoftë, nëse monitoroni me kujdes shëndetin tuaj dhe i përmbaheni regjimit të trajtimit, diagnoza nuk do të bëhet pengesë për një jetë të plotë.
Pse është marramendja nga diabeti dhe çfarë të bëjmë?
Marramendje vërehet në të gjithë pacientët me diabet, pa përjashtim. Kjo është për shkak të një çekuilibri të insulinës në gjak dhe një shkelje të funksionimit të sistemeve të brendshme. Rezultati i marramendjes mund të jetë gjendje kome. Ne do të flasim se si të sigurojmë ndihmën e parë dhe cilat masa parandaluese të merren.
Marramendje dhe koordinim i dëmtuar në pacientët me diabet shpesh shfaqet. Insulina është përgjegjëse për përpunimin e sheqerit në trup. Kjo siguron funksionimin normal të kockave, muskujve dhe indeve yndyrore. Në diabetin mellitus, receptorët e insulinës "dështojnë". Dëmtimi i indeve nervore, vaskulare dhe okulare.
Truri, enët e vogla dhe retina e syrit nuk marrin ushqim të mjaftueshëm, gjë që çon në prishjen e strukturave vestibulare. Pacienti është i marramendur, errësohet në sy, dobësia shfaqet në këmbë, ndërgjegje e paqartë.
Burimet e marramendjes për pacientët me sheqer:
- Hipoglikemia - një rënie e mprehtë e niveleve të sheqerit. Pacienti ka një çorientim, konfuzion, spazëm të shikimit, dobësi dhe punë të tepërt. Shkaqet e hipoglikemisë:
- një periudhë të gjatë agjërimi gjatë ditës,
- marrja e insulinës artificiale (injeksion) në stomak bosh ose pa rostiçeri të mëvonshme,
- ushtrime të tepërta
- një mbidozë ose mungesë e insulinës,
- efektet anësore të ilaçeve
- përdorimi i produkteve që përmbajnë alkool.
- Hiperglicemia - një rritje e glukozës në gjak. Pacienti ndjen gojë të thatë, nxit të urinojë. Vazhdimisht i etur.Magjitë e dhëmbëve kalojnë me intensitete të ndryshme.
- Sëmundja hipertensionale dhe hipotonike. Hedhjet në presionin e gjakut shoqërojnë pothuajse të gjithë pacientët që vuajnë nga një sëmundje sheqeri. Sëmundja manifestohet si pasojë e çrregullimeve në sistemin kardiovaskular. Marramendja ndodh nga ndryshimet e papritura të presionit.
- Neuropatia diabetike është një ndërlikim serioz i sëmundjes së sheqerit, duke kontribuar në dëmtimin e nervave kurrizorë dhe cerebral. Ritmi i zemrës së pacientit rritet, bie presioni, vendoset impotenca, marramendje.
- Retinopatia diabetike - dëmtim i enëve të retinës në pacientët me sëmundje të sheqerit. Sipas statistikave, kjo ndërlikim vërehet në 85-90% të pacientëve. Ka mjegulla në sy, "mizat", hemoragjitë në retinë. Me një ulje të shikimit, pacienti është në tension të vazhdueshëm, gjë që çon në marramendje.
Marramendja tek pacientët me sheqer në vetvete është zile e parë e një sulmi të afërt. Sëmundja shoqërohet nga simptomat e mëposhtme:
- etje e fortë
- goja e thate
- vështirësi në frymëmarrje
- rrahjet e zemrës
- tringëllimë në veshët,
- spazma e muskujve të syrit,
- dobësi në këmbë deri në ngërçe,
- urinim i shpeshtë,
- erë acetoni nga goja,
- nauze dhe të vjella
- lodhje,
- gjendje e dobët
Truri i pacientit, që vuan nga hipoksia (mungesa e oksigjenit), u jep dhimbje muskujve. Pacienti zhvillon ngërçe, dobësi të rëndë, koordinimi është i shqetësuar, marramendje. Konfiskimet më të rënda për shkak të simptomave të tilla shkaktohen nga mungesa e insulinës. Kjo çon në ketoacidosis - një shkelje e metabolizmit të karbohidrateve, dhe ketosis - uria e karbohidrateve të qelizave.
Përveç simptomave të listuara, pacienti ka një humbje dëgjimi dhe një humbje të mprehtë të vetëdijes. Pa ndihmë, pacienti mund të ligështohet me një kalim të mëvonshëm në gjendje kome.
Në prani të treguesve të tillë, është e nevojshme që menjëherë të telefononi një ambulancë.

Pacientët me një sëmundje të sheqerit zakonisht janë të vetëdijshëm për konfiskimet e mundshme. Pacientët dinë të sillen në situata të tilla. Sidoqoftë, ka raste kur pacienti nuk është në gjendje të sigurojë vetë ndihmë.
Para së gjithash, ne e quajmë një ambulancë. Pasojat e një sulmi mund të jenë më të paparashikueshmet. Ndërsa presim mjekët, do të kryejmë një seri veprimesh:
- Ne ulemi ose shtrojmë pacientin në një pozitë të rehatshme në mënyrë që ai të relaksohet.
- Ne urgjentisht i japim pacientit të hajë ëmbëlsira, një karamele ose një pjesë e sheqerit është e përshtatshme.
- Ne hapim hyrje në ajër. Me mbytje të rëndë, ne përdorim një inhalator.
- Ne do të bëjmë një injeksion të glukozës - 40% zgjidhje, nëse ka një aftësi. Diabetikët e mbajnë atë me vete.
- Vendosni një peshqir të ftohtë në ballin e pacientit. Nëse është e mundur, ne do të bëjmë një kompresë uthull. Kjo do të lehtësojë vazospazmin dhe do të rivendosë frymëmarrjen e pacientit.
- Jepini pacientit një tabletë që përmirëson proceset metabolike, për shembull, cinnarizine, mildronate, motilium.
- Matni presionin e gjakut. Në rast të një rritje ose ulje të mprehtë, jepni një ilaç stabilizues.
Për pacientët me diabet është e nevojshme të mbani një shënim me rekomandime në rast të një sulmi, injeksioni të glukozës, ilaçeve vazodilator, inhalatori.
Askush nuk është i sigurt nga sulmet diabetike, madje edhe me një kurs të dobët të sëmundjes së sheqerit.
Mënyra më e mirë për të hequr qafe një sulm është parandalimi i komplikimeve të sëmundjes. Pacientët që vuajnë nga një sëmundje sheqeri detyrohen t'i përmbahen një diete të caktuar. Nuk ka aq shumë kufizime në shumëllojshmërinë e ushqimit, dhe sasia e ushqimit të ngrënë duhet të kontrollohet.
Pacientët me diabet duhet t’i sigurojnë trupit një sasi të madhe uji të pastër jo të gazuar për të ruajtur ekuilibrin ujë-kripë. Shtë e rëndësishme për të parandaluar dehidratimin.
Pankreasi sekreton bikarbonat - një zgjidhje ujore që ndihmon në neutralizimin e mjedisit acid.Me mungesë uji në trup, hekuri e prodhon atë para së gjithash. Insulina është në vendin e dytë.

Sa lëng i duhet trupit? Rekomandohet që pacientët me diabet të pinë dy gota ujë në mëngjes në stomak bosh dhe para çdo vakti. Vetëm ujë i pastër është i përshtatshëm. Aaji, kafeja, lëngjet me glukozë bashkëveprojnë dobët.
Alkooli vetëm sa do ta përkeqësojë situatën. Ironshtë ironike që alkooli në fillim stabilizon sheqerin. Por ndërsa ndahet, ka një rritje të glukozës në gjak për shkak të dehidrimit.
Thelbi i një sëmundjeje diabetike është se trupi nuk mund të përballojë përpunimin e sheqerit. Prandaj, produktet që përmbajnë "rërë" të bardhë përjashtohen nga dieta. Farmacitë kanë një përzgjedhje të gjerë të zëvendësuesve të ëmbëlsuesve.
Përcaktoni rregullat themelore të trajtimit:
- ushtrime ditore të mëngjesit
- duke kursyer aktivitetin fizik,
- Pajtueshmëria me dietën
- ruajtja e ekuilibrit të ujit,
- monitorimi sistematik i niveleve të sheqerit,
- kalimi i një provimi rutinë,
- korrigjimi i shikimit me syze (nëse është e nevojshme),
- përdorimi i aparateve të dëgjimit (në rast të humbjes së dëgjimit),
- heqja dorë nga zakonet e këqija,
- parandalimi i shtimit të peshës së tepërt,
- sigurimi i trupit me vitamina dhe minerale (nën mbikëqyrjen e një specialisti).
Në një sëmundje diabetike, është e rëndësishme të monitoroni vazhdimisht nivelin e glukozës në gjak. Nëse marramendja ndodh shpesh, është e nevojshme që të bëni një ekzaminim për të përcaktuar shkakun e sëmundjes. Mjeku që merr pjesë do të ndihmojë në identifikimin e sëmundjeve që lidhen me diabetin dhe përshkrimin e trajtimit për të eliminuar sulmet e mundshme.
Burimet e përdorura: diabeti.biz
Sëmundja ka shumë simptoma: etja e shpeshtë, urinimi i shpeshtë, oreksi i shtuar, dobësia dhe lodhja. Përveç kësaj, madje edhe plagët e vogla shërohen më gjatë se zakonisht. Shpesh shfaqet marramendja. Pasojat e përparimit të shpejtë të sëmundjes janë shumë të rrezikshme. Ekziston rreziku i goditjes dhe infarktit të miokardit, dështimit të veshkave, gangrenës së ekstremiteteve (vdekja e indeve). Një person thjesht mund të verbohet ose të bjerë në gjendje kome.
Ekzistojnë dy lloje të diabetit - tipi 1 dhe tipi 2. Pacientët shpesh ankohen për simptomat e natyrshme të sëmundjes, më e zakonshme është marramendja. Shtë e rëndësishme të zbuloni se çfarë shkakton dobësi dhe nëse është e mundur të ndaloni sulmet.
Gjithçka në lidhje me shkaqet e marramendjes në diabet
Një rritje në nivelin e përgjithshëm të glukozës në gjak mund të provokojë nauze, lodhje dhe një gjendje dobësie të përgjithshme.
Kur tejkalojnë normën për pesë herë, pacientët ankohen për probleme me ekuilibrin, humbjen afatshkurtër të vetëdijes, dhimbje koke.
Marramendja për shkak të diabetit tip 2 shkaktohet nga:
- Agjërimi gjatë gjithë ditës
- Injeksion i insulinës në stomak bosh, neglizhencë pasuese e nevojës për një meze të lehtë,
- Aktiviteti fizik i rritur,
- Futje e rritur ose e pamjaftueshme e insulinës
- Reagimet anësore ndaj barnave të administruara
- Përdorimi i pijeve alkoolike me pak alkool.
Në mënyrë tipike, marramendja në diabet mund të ndodhë për shkak të arsyeve të paraqitura më poshtë.
- Doza të gabuara të terapisë me insulinë dhe ilaçe të tjera për uljen e sheqerit. Kjo mund të shkaktojë kushte hipoglikemike, ose, anasjelltas, numër të lartë të sheqerit në gjak. Të dyja rastet çojnë në simptomat e përshkruara.
- Përdorimi i ilaçeve të caktuara mund të ketë një efekt të tillë anësor.
- Hipoglikemia dhe hiperglicemia mund të zhvillohen për arsye që nuk lidhen me trajtimin e sëmundjes. Situatat stresuese, festat e papritura, patologjitë infektive rrëzojnë trupin nga ritmi i tij i zakonshëm, i cili përfundimisht çon në destabilizim të metabolizmit të karbohidrateve.
Dido diabetik duhet të dijë se niveli i lartë i sheqerit shkakton dehidrim, domethënë dehidrim. Kjo gjendje përfshin ndryshime metabolike të shoqëruara me kalimin kryesisht në procese anaerobe.
Njerëzit e ndjejnë këtë si dhimbje muskulore dhe ngërçe. Gjithashtu në këtë kohë, truri fillon të vuajë nga hipoksi, mungesë oksigjeni. Kjo manifestohet nga një shkelje e koordinimit, marramendje dhe dobësi e rëndë, përgjumje. Efikasiteti është ulur ndjeshëm.

Të afërmit dhe miqtë e afërt të një diabetiku duhet të jenë të vetëdijshëm për praninë e sëmundjes, sepse mjaft shpesh ndodh që vetë pacienti të mos vërejë ndonjë manifestim të luhatjeve të sheqerit, dhe personi tashmë mund të shohë që hipoglikemia është rënë ose është rritur. Kjo do t'ju lejojë të stabilizoni shpejt nivelin e sheqerit pa thirrur një ambulancë dhe shtrimin në spital, si dhe të parandaloni zhvillimin e një gjendje kome.
- Hipoglikemia - një rënie e mprehtë e niveleve të sheqerit. Pacienti ka një çorientim, konfuzion, spazëm të shikimit, dobësi dhe punë të tepërt. Shkaqet e hipoglikemisë:
- një periudhë të gjatë agjërimi gjatë ditës,
- marrja e insulinës artificiale (injeksion) në stomak bosh ose pa rostiçeri të mëvonshme,
- ushtrime të tepërta
- një mbidozë ose mungesë e insulinës,
- efektet anësore të ilaçeve
- përdorimi i produkteve që përmbajnë alkool.
- Hiperglicemia - një rritje e glukozës në gjak. Pacienti ndjen gojë të thatë, nxit të urinojë. Vazhdimisht i etur. Magjitë e dhëmbëve kalojnë me intensitete të ndryshme.
- Sëmundja hipertensionale dhe hipotonike. Hedhjet në presionin e gjakut shoqërojnë pothuajse të gjithë pacientët që vuajnë nga një sëmundje sheqeri. Sëmundja manifestohet si pasojë e çrregullimeve në sistemin kardiovaskular. Marramendja ndodh nga ndryshimet e papritura të presionit.
- Neuropatia diabetike është një ndërlikim serioz i sëmundjes së sheqerit, duke kontribuar në dëmtimin e nervave kurrizorë dhe cerebral. Ritmi i zemrës së pacientit rritet, bie presioni, vendoset impotenca, marramendje.
- Retinopatia diabetike - dëmtim i enëve të retinës në pacientët me sëmundje të sheqerit. Sipas statistikave, kjo ndërlikim vërehet në 85-90% të pacientëve. Ka mjegulla në sy, "mizat", hemoragjitë në retinë. Me një ulje të shikimit, pacienti është në tension të vazhdueshëm, gjë që çon në marramendje.
Pse pankreasi ndalon prodhimin e hormonit jetësor? Diabeti mellitus i varur nga insulina është pasojë e veprimit patologjik të sistemit imunitar. Ajo i percepton qelizat e gjëndrave si të huaja dhe i shkatërron ato. Diabeti i varur nga insulina po zhvillohet me shpejtësi në fëmijëri, tek adoleshentët, të rinjtë. Sëmundja shfaqet në disa gra shtatzëna, por kalon pas lindjes. Sidoqoftë, gratë e tilla mund të zhvillojnë më pas sëmundje të tipit II.
Cilat janë arsyet për këtë? Deri më tani, ekzistojnë vetëm hipoteza. Shkencëtarët besojnë se arsyet serioze që shkaktojnë një sëmundje të varur nga insulina mund të jenë:
- infeksione virale
- sëmundjet autoimune
- sëmundje e rëndë e mëlçisë
- predispozita trashëgimore
- varësia ndaj ëmbëlsirave
- mbipeshë,
- stresi i zgjatur, depresioni.
Diabeti mellitus shkakton shumë çrregullime në funksionimin e organeve të brendshme të një personi, dhe nivelet e ngritura vazhdimisht të sheqerit nuk mund të qëndrojnë pa pasoja për një kohë të gjatë. Një simptomë mjaft e zakonshme për të gjithë pacientët është marramendja me diabet tip 2. Shtë e vështirë të shmangësh pamjen e saj, por duke ditur shkaqet e shfaqjes së saj, mund të përpiqesh ta shmangësh atë. Ndër shkaqet kryesore të marramendjes së vazhdueshme, duhet të theksohet:
- një dozë e insulinës e zgjedhur në mënyrë të gabuar, e cila është e nevojshme për patologjinë e llojit të parë, dhe në disa raste, injeksione duhet t'u jepen personave me llojin e dytë të diabetit,
- hipoglikemia që paraqitet me futjen e një doze të tepërt të insulinës ose ilaçeve hipoglikemike, si dhe me ushqim të pamjaftueshëm,
- rënie / rritje e presionit të gjakut për shkak të dëmtimit të enëve të gjakut,
- neuropatia si rezultat i dëmtimit të neuroneve,
- hiperglicemia - si rezultat i mungesës së insulinës, niveli i sheqerit në gjak bëhet shumë i lartë, sfondi hormonal është i shqetësuar, trupi është i dehidratuar dhe kalimi i tij në mënyrën e metabolizmit anaerobe.
Mund të ketë disa arsye për këtë fenomen:
- Një dozë e llogaritur në mënyrë të pasaktë e insulinës, pa të cilën pacientët me diabet tip 1 dhe tip 2 nuk mund të bëjnë.
- Hipoglikemia - manifestohet me një rënie të mprehtë të sheqerit (glukozës) në gjak, për shkak të marrjes së pamjaftueshme të ushqimit.
- Hipoglikemia mund të jetë gjithashtu një efekt anësor i marrjes së ilaçeve të caktuara të përdorura për të dy llojet e diabetit.
- Furnizimi i vazhdueshëm i glukozës në tru manifestohet me punën e qartë dhe të koordinuar të të gjithë organizmit. Mungesa e sheqerit në gjak provokon marramendje dhe dobësi të përgjithshme në trupin e natyrshëm në diabet.
- Marramendja në diabet mund të shoqërohet me presion të ulët të gjakut, aritmi, palpitacione dhe lodhje të shtuar. Këto simptoma tregojnë praninë e neuropatisë diabetike.
- Hiperglicemia - sheqer i lartë në gjak. Për shkak të paaftësisë së pankreasit për të prodhuar sasinë optimale të insulinës ose imunostabilitetin për të injektuar ilaçin, një rritje e glukozës në gjak vijon në mënyrë të pashmangshme. Dhe kjo shkakton një çekuilibër hormonal.
Hiperglicemia është gjithashtu e rrezikshme sepse në disa raste ekziston dehidrim i trupit dhe kalimi në metabolizëm anaerobe.
Furnizimi me glikogjen është varfëruar, koordinimi i lëvizjeve është i shqetësuar, prandaj dobësia dhe marramendja. Kjo është e mbushur me shfaqjen e ngërçeve dhe dhimbjes në muskuj, pasi acidi laktik grumbullohet në to.
E rëndësishme! Rrethinat e një pacienti diabetik duhet të udhëzohen qartë se si të merren me simptoma të tilla, në mënyrë që, në shenjën e parë të marramendjes ose hipoglikemisë, ata shpejt eliminojnë shkakun rrënjësor dhe të përbëjnë mungesën e sheqerit në gjak.
Në mënyrë që pacienti të mos bjerë në gjendje kome apo edhe vdekje, përdoret një injeksion i glukagonit.
Ketoacidoza mund të jetë një aspekt tjetër i hiperglicemisë. Si rregull, ndodh tek pacientët që nuk kontrollojnë rrjedhën e sëmundjes së tyre. Me mungesë të glukozës, trupi fillon të prish rezervat e tij të yndyrës dhe të prodhojë në mënyrë aktive trupa ketoni.
Me një tepricë të ketonit në trup, aciditeti i gjakut rritet, gjë që çon në simptoma të tilla:
- dobësi
- të përzier,
- erë acetoni nga zgavra me gojë,
- etje
- lodhje,
- dëmtimi i shikimit.
Për të përjashtuar ketoacidozën, nevojiten injeksione të rregullta të insulinës dhe rimbushja e bilancit të ujit të trupit. Në shumicën e rasteve, bllokimet në veshë, dobësia e përgjithshme, errësimi në sy shtohen në marramendje.
Në shenjat e para të ketoacidozës, menjëherë duhet të konsultoheni me mjekun, pasi vetë-mjekimi mund të çojë në pasoja të padëshirueshme.
Diabetikët shpesh vuajnë nga periudha marramendjeje të vazhdueshme ose periodike. Marramendje me diabet shfaqet për arsye të ndryshme. Për të ndaluar zhvillimin e mëtejshëm dhe për të përmirësuar rrjedhën e sëmundjes, është e nevojshme të identifikoni shkakun kryesor të kësaj gjendje.
Diabeti mellitus është një sëmundje e shekullit XXI. Shkaku kryesor i kësaj sëmundje është një stil jetese i ulur dhe përdorimi i shpeshtë i ëmbëlsirave ose kifleve. Kjo diagnozë është vendosur më afër 50-55 vjet.
Sheqeri është një produkt ushqimor për pjesën strukturore të qelizave. Për ta përvetësuar atë, keni nevojë për insulinë dhe receptorët e saj.Në diabet, lidhja e vërtetë është ndërprerë, dhe si rezultat, sasia e sheqerit në gjak rritet.
Në trupin e njeriut ka inde që thithin sheqerin me anë të difuzionit. Indet që nuk varen nga insulina janë mbaresa nervore, retina dhe muri i brendshëm i enëve të gjakut. Simptomat kryesore të sëmundjes shkaktohen nga një akumulim i shtuar i sheqerit në indet e varura nga insulina.
Marramendja varet nga faktorë të ndryshëm. Më e zakonshme:
- doza e insulinës e zgjedhur gabimisht,
- neuropatia diabetike. Në këtë rast, ulje e presionit, palpitacioneve dhe lodhje e shtuar,
- një rënie e mprehtë e niveleve të sheqerit për shkak të mungesës së ushqimit (gjendje e quajtur hipoglikemia)
- një reagim negativ në marrjen e ilaçeve që përdoren për dy lloje të diabetit,
- përqendrimi i rritur i sheqerit, d.m.th hiperglicemia. Kjo mund të jetë për shkak të faktit se pankreasi nuk është në gjendje të zhvillojë plotësisht sasinë e kërkuar të insulinës ose sistemi imunitar është i paqëndrueshëm për injeksione të këtij ilaçi.
- mungesa e sheqerit në gjak
- hipertension.
Shenjat e diabetit
Ekzistojnë disa mundësi për të klasifikuar një sëmundje. Endokrinologët në praktikën e përditshme mjekësore dallojnë llojet kryesore të mëposhtme të diabeteve: varur nga insulina (I) dhe jo-insuloluese (II). Në rastin e parë, sëmundja shfaqet sepse pankreasi prodhon shumë pak insulinë. Në të dytën - sepse qelizat nuk janë në gjendje ta përdorin atë dhe gjithashtu pësojnë mungesë të glukozës.
Të dy llojet e diabetit kanë shumë simptoma të ngjashme. Ato ndryshojnë kryesisht në ashpërsi. Shenjat e sëmundjes së tipit I janë më intensive, të ndritshme dhe shfaqen papritur, me shpejtësi. Njerëzit që vuajnë nga një sëmundje e tipit II shpesh nuk e kuptojnë për një kohë të gjatë se janë të sëmurë. Sëmundja e përgjithshme mund të fshehë lehtësisht diagnozën e vërtetë. Megjithatë, diabeti është i njohur për një treshe të simptomave klasike. Kjo është:
- etje e pakapshme
- ngritja e formimit të urinës,
- ndjenjë e qëndrueshme e urisë.
Sëmundja mund të manifestojë simptoma shtesë. Këto sëmundje janë të shumta, tek të rriturit shpesh ndodhin:
- dhimbje të fytit,
- Shije "Hekuri" në gojë,
- thatësi dhe zhvishem i lëkurës, infeksione kërpudhore,
- plagë të gjata shëruese
- kruajtje të pafuqishme në ijë,
- dhimbje koke
- bie presioni
- pagjumësi,
- ulur shikimin
- ndjeshmëria ndaj ftohjes
- humbje peshe
- dobësi e muskujve
- avari.
Manifestimet simptomatike
Marramendja, kur koka po rrotullohet, është simptoma më e zakonshme për të cilën ankohen diabetikët e grupit të parë dhe të dytë. Shkaqet e vertigos së parë dhe të gjitha kohërave të mëvonshme mund të jenë plotësisht të ndryshme, megjithatë, më shpesh ato shoqërohen me çrregullime të aparatit vestibular dhe çrregullime të qarkullimit të gjakut në indin e trurit.
Një marramendje diabetike zakonisht rezulton në të vjella, nauze ose dobësi të shtuar. Për të sqaruar simptomat në secilin rast, pacienti duhet të kërkojë këshillën e një neurologu. Si rregull, terapia komplekse konsiston në kryerjen e një ngarkese specifike, trajtimin e ilaçeve, si dhe ushqimin dietik.
Gjatë marramendjes, i duket pacientit që objektet që e rrethojnë janë duke lëvizur në një rreth, të gatshëm për të rrotulluar, ose krijohet një përshtypje e rremë që ai po tjerr. Pse të mos ngatërroni marramendjen e vërtetë në diabet me simptoma krejt të ndryshme të huaja për fenomenin? Për shembull, siç janë:
- Sytë vello ose të paqartë
- Një ndjenjë e ligështimit ose humbjes afatshkurtër të vetëdijes,
- Ndjesia e ecjes së paqëndrueshme, çekuilibrit,
- Ndjesia e dobësisë, nauze, konfuzion dhe paqëndrueshmëri në këmbë.
Simptomat e listuara mund të jenë shenja të ndara të diabetit tip 1 ose 2, por ato shpesh nuk shoqërohen me marramendje dhe nuk i paraprijnë asaj.
Nëse diabeti është i marramendur, atëherë kjo është shenja e parë e një sulmi të afërt. Mungesa e oksigjenit në indin e trurit shkakton shfaqjen e dhimbjes në muskuj. Pacienti ka kushte konvulsive, koordinim të dëmtuar dhe orientim në hapësirë, ka një dobësi të fortë.
Varianti më i rëndë i konfiskimeve ndodh me mungesën e insulinës në trup, gjë që çon në një shkelje të metabolizmit të karbohidrateve.
Përveç simptomave të mësipërme, ka një rënie në dëgjim, humbje të mëvonshme të vetëdijes. Pa ndihmë të kualifikuar, pacienti mund të bjerë në gjendje kome diabetike. Manifestimi parësor i një sulmi kërkon kontakt me një ambulancë.
Trajtimi - i gjatë dhe i vazhdueshëm
Një person i cili është diagnostikuar me këtë duhet ta kuptojë: është e pamundur të kurohet plotësisht një variant i sëmundjes nga insulina. Vetëm ilaçet vetëm nuk do të ndihmojnë - ushqimi i duhur është i nevojshëm. Trajtimi duhet të jetë një mënyrë e re e jetës. Kushti më i rëndësishëm është mbajtja e nivelit të sheqerit në intervalin optimal (jo më të lartë se 6.5 mmol / l), përndryshe komplikimet serioze nuk mund të shmangen.
Ju duhet të kontrolloni gjendjen tuaj me një glukometër disa herë në ditë. Kontrolli i sheqerit ndihmon për të rregulluar shpejt dozën e barnave dhe dietës. Në fazën fillestare të diabetit mellitus të varur nga insulina, trajtimi më shpesh fillon me tableta që ulin sheqerin. Sidoqoftë, me kalimin e kohës, shpesh duhet të kaloni në injeksione hormonale ose t'i kombinoni të dy.
Terapia me insulinë
Taktikat për trajtimin e sëmundjes së sheqerit tip II janë zgjedhur ekskluzivisht individuale. Sot, terapia me insulinë është një metodë efektive për të bllokuar procesin patologjik për shkak të ilaçeve efektive. Këto janë tableta hipoglikemike Glyformin, Glukobay, Dibikor dhe Eslidin. Insulinë për injeksion - Actrapid, Rinsulin, Insuman dhe të tjerët.
Produkte të lejuara
Parimi i dietës është që të merrni sasinë optimale të kalorive me karbohidrate, duke konsumuar yndyrë të ulët. Atëherë luhatjet e glukozës në diabetin mellitus të varur nga insulina nuk do të jenë të mprehta. Një ndalim absolut për të gjitha ushqimet me kalori të lartë dhe të ëmbël. Nëse ndiqni këtë rregull të të ushqyerit, sëmundja përparon në mënyrë minimale.
Ju duhet të hani pak, por shpesh, në 5-6 pritje. Ushqimet e sigurta dhe të shëndetshme përfshijnë:
- supë lakër perimesh, supa, supë panxhar, borscht, okroshka,
- qull (i kufizuar)
- mish i ligët, shpendë,
- peshk dhe ushqim deti,
- perime (patate të vogla),
- qumështore dhe produkte të qumështit me pak yndyrë,
- produkte të miellit të pangrënshëm,
- fruta të ëmbla dhe të tharta,
- pije - me ëmbëlsues,
- mjaltë.
Kolesterolit për gratë pas 60 vjeç
Përqendrimi normal i kolesterolit tek gratë është mjaft i qëndrueshëm për një kohë të gjatë. Por pas arritjes së menopauzës, çdo vit treguesi fillon të rritet. Përcaktoni nivelin e kolesterolit tek gratë mund të bëhet përmes testeve laboratorike.
Norma e kolesterolit të gjakut në gratë pas 60 vjetësh është në rangun nga 4 deri në 7 mmol / l. Nga 65 vjeç e lart, përqendrimi maksimal në gjakun e kolesterolit konsiderohet të jetë 7.9 mmol / L.
Nëse treguesi e tejkalon këtë kufi, atëherë rreziku i zhvillimit të sëmundjeve vaskulare rritet ndjeshëm, dhe ju duhet të kërkoni ndihmë mjekësore nga një specialist. Normat e lipoproteinave me densitet të ulët të moshës 60-65 vjeç ndryshojnë brenda 2.5-5.8 mmol / L. Në moshën 65 vjeç, ato bien pak dhe janë vendosur në intervalin 2,3 - 5,7. HDL pas 60 vjetësh vendosen në rangun prej 0,9–2,3 mmol / L.
Vlen të përmendet se me kalimin e kohës, përqendrimi i yndyrave në trup ndryshon. Ekziston një tendencë për një rritje të lehtë të treguesit dhe kjo konsiderohet normë.
Për një vlerësim gjithëpërfshirës të gjendjes së kolesterolit tek gratë pas moshës 60 vjeç, nevojitet monitorim i vazhdueshëm laboratorik i profilit të lipideve.
Kur interpreton rezultatet e analizës, mjeku duhet të marrë parasysh jo vetëm moshën e pacientit, por edhe disa faktorë të tjerë.Këta faktorë përfshijnë sezonalitetin, praninë ose mungesën e sëmundjeve dhe onkologjinë.
Grupi i rrezikut
Një numër faktorësh kontribuojnë në rritjen e kolesterolit në gjak te gratë pas moshës 60 vjeç. Faktorët kryesorë predispozues janë:
- Trashëgimia - nëse njëri prej prindërve ka një çrregullim të profilit lipidik, atëherë sipas ligjeve të gjenetikës një fëmijë mund ta trashëgojë atë.
- Dieta nuk është faktori më i rëndësishëm, por gjithashtu ka një vend për të qenë. Rreth 350 mg kolesterol në ditë hyn në trupin e njeriut me ushqim. Rreziku rritet me një dietë të shqetësuar, domethënë me përdorimin e sasive të mëdha të ushqimit të shpejtë, majonezës dhe salcave, si dhe produkteve të pjekjes.
- Hipodinamia ose aktiviteti i ulët fizik - ndikon drejtpërdrejt në rritjen e niveleve të lipideve për shkak të dëmtimit të metabolizmit të energjisë. Me një ushtrim të mjaftueshëm fizik, profili lipidik afrohet normal me kalimin e kohës.
- Mbipesha është një pyetje e diskutueshme nëse mbipesha është e lidhur me kolesterol të lartë dhe nëse ka ndonjë lidhje me këtë. Megjithatë, studimet kanë zbuluar se më shumë se gjysma e njerëzve obez vuajnë nga profile të lipideve të ngritura.
- Disrregullimet në gjëndrën tiroide - funksioni i këtij organi endokrin dhe niveli i kolesterolit janë të lidhura. Sapo keqfunksionimet e gjëndrës tiroide, për shembull, me hipotiroidizëm, përqendrimi i lipideve rritet.
- Me probleme në funksionimin e mëlçisë dhe veshkave, ekziston gjithashtu një tendencë për të rritur kolesterolin.
- Ilaçet - ekzistojnë grupe të barnave që mund të ndikojnë në metabolizmin e yndyrës për keq. Për shembull, ilaçet, disa ilaçe hormonale që rrisin kolesterolin në gjak.
Sa më shumë faktorë predispozues në historinë e pacientit, ka më shumë të ngjarë të rritet përqendrimi i profilit të lipideve në trupin e tij.
Ul kolesterolin
Për të ulur këtë indikator në gjak, së pari vendosëm dietën tonë. Dieta është mjaft e thjeshtë në ekzekutimin e saj. Para së gjithash, ne përjashtojmë çdo gjë të ëmbël dhe niseshte. Me kujdes, mund të merrni lëngje dhe fruta.
Për më tepër, nëse zgjidhni, është më mirë të hani gjithë frutin sesa të pini një gotë lëng, pasi trupi gjithashtu do të marrë fibra.
Lexuesit tanë kanë përdorur me sukses Aterol për të ulur kolesterolin. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Duhet të shmangen varietetet yndyrore të mishit, peshkut, mishit të tymosur, salcice, si dhe produktet e acidit laktik me përmbajtje të lartë yndyre. Ju duhet të braktisni plotësisht alkoolin. Për shembull, konsumimi i tepërt i birrës çon në një kërcim të mprehtë të lipideve "të këqija".
Për të ulur lipidet në gjak, sigurohuni të konsumoni shumë fibra. Këto janë perime të freskëta, barishte, bishtajore, drithëra të plota, etj. Produktet e qumështit të thithur lejohen vetëm me nivele të ulëta të yndyrës.
Një shtesë për një dietë të duhur do të jetë ushtrimi i moderuar dhe ndërprerja e duhanit. Nëse, duke ndjekur një dietë dhe stilin e jetës së duhur për një kohë të gjatë, parametrat e lipideve nuk kthehen në normale, atëherë do të këshillohet që të drejtoheni në emërimin e terapisë me ilaçe.
Diabeti jo i varur nga insulina: çfarë është, si ta trajtojmë atë
Diabeti mellitus i tipit 2, ose jo nga insulina, është një sëmundje metabolike me zhvillimin e niveleve të ngritura kronike të sheqerit në gjak. Kjo ndodh ose për shkak të një sinteze të zvogëluar të hormonit të pankreasit, ose për shkak të një rënie në ndjeshmërinë e qelizave ndaj tij.
Në rastin e fundit, thuhet se një person zhvillon rezistencë ndaj insulinës. Dhe kjo përkundër faktit se në fazat fillestare të sëmundjes në trup, sintetizohet një sasi e mjaftueshme ose madje e rritur e hormonit.
Nga ana tjetër, hiperglicemia kronike çon në dëmtim të të gjitha organeve.
Farë duhet të dini në lidhje me diabetin jo-varur nga insulina
Para së gjithash, vërejmë se diabeti karakterizohet me glukozë të lartë në gjak. Në të njëjtën kohë, një person ndjen simptoma të tilla si urinim i rritur, lodhje e shtuar. Lezionet e kërpudhave shfaqen në lëkurë, të cilat nuk mund të eliminohen. Përveç kësaj, diabeti mund të jetë vizion, humbje e kujtesës dhe vëmendjes, si dhe probleme të tjera.
Nëse diabeti nuk kontrollohet dhe trajtohet në mënyrë të gabuar, gjë që është shumë e zakonshme, atëherë një person mund të vdesë para kohe. Shkaqet e vdekjes janë gangrene, patologjitë kardiovaskulare, dështimi i veshkave në fazën përfundimtare.
Diabeti mellitus i llojit jo të varur nga insulina zhvillohet kryesisht në moshën e mesme - pas dyzet vjetësh. Kohët e fundit, megjithatë, një sëmundje e tillë po shfaqet gjithnjë e më shumë tek të rinjtë. Shkaqet e kësaj sëmundje janë kequshqyerja, pesha e tepërt dhe mungesa e stërvitjes.
Nëse ky lloj diabeti nuk mjekohet, atëherë me kalimin e viteve bëhet insulinë e varur me një mangësi të vazhdueshme të insulinës hormonale në trup dhe kompensim të dobët të hiperglicemisë. Në kushte moderne, kjo ndodh rrallë për këtë, sepse shumë pacientë vdesin nga komplikimet për shkak të mungesës ose trajtimit jo të duhur.
Pse është insulina e trupit
Ky është hormoni më i rëndësishëm që kontrollon glukozën në gjak. Me ndihmën e tij, përmbajtja e tij në gjak rregullohet. Nëse për ndonjë arsye prodhimi i insulinës ndalon (dhe kjo gjendje nuk mund të kompensohet duke injektuar insulinë), atëherë personi shpejt vdes.
Ju duhet të dini se në një trup të shëndetshëm një gamë mjaft të ngushtë të niveleve të sheqerit në gjak. Mbahet në një kornizë të tillë vetëm falë insulinës.
Nën veprimin e tij, qelizat e mëlçisë dhe muskujve shtrinë glukozën dhe e kthejnë atë në glikogjen. Dhe në mënyrë që glikogjeni të kthehet përsëri në glukozë, nevojitet glukagoni, i cili prodhohet edhe në pankreas.
Nëse nuk ka glukogjen në trup, atëherë glukoza fillon të prodhohet nga proteina.
Përveç kësaj, insulina siguron shndërrimin e glukozës në yndyrë, e cila më pas depozitohet në trup. Nëse konsumoni shumë ushqim të pasur me karbohidrate, atëherë gjaku do të ketë vazhdimisht nivele të larta të insulinës. Për shkak të kësaj, është shumë e vështirë të humbësh peshë. Për më tepër, sa më shumë insulinë në gjak, aq më e vështirë do të jetë humbja e peshës. Për shkak të çrregullimeve të tilla në metabolizmin e karbohidrateve, zhvillohet diabeti.
Lexoni gjithashtu: A është trashëguar diabeti?
Simptomat kryesore të diabetit
Sëmundja zhvillohet gradualisht. Zakonisht një person nuk e di atë, dhe sëmundja diagnostikohet rastësisht. Diabeti mellitus që nuk varet nga insulina ka këto simptoma karakteristike:
- dëmtimi i shikimit
- memorie e keqe
- lodhje,
- lëkura kruajtëse
- shfaqja e sëmundjeve kërpudhore të lëkurës (ndërsa është shumë e vështirë të heqësh qafe ato),
- rritur etjen (ndodh që një person mund të pijë deri në pesë litra lëng në ditë),
- urinim i shpeshtë (vini re që ndodh natën, dhe disa herë)
- ndjesi të çuditshme të ndjesi shpimi gjilpërash dhe mpirje në ekstremitetet e poshtme, dhe kur ecni - shfaqja e dhimbjes,
- zhvillimi i trungut, i cili është shumë i vështirë për tu trajtuar,
- te gratë, cikli menstrual është i shkelur, dhe tek burrat - fuqia.
Në disa raste, diabeti mund të ndodhë pa simptoma të theksuara. Infarkti ose goditja e papritur e miokardit është gjithashtu një manifestim i diabetit mellitus jo-i varur nga insulina.
Me këtë sëmundje, një person mund të përjetojë oreks të rritur. Kjo ndodh sepse qelizat e trupit nuk thithin glukozën për shkak të rezistencës ndaj insulinës. Nëse ka shumë glukozë në trup, por trupi nuk e thith atë, atëherë fillon prishja e qelizave të yndyrës. Me prishjen e yndyrës, trupat ketone shfaqen në trup. Në ajrin e nxjerrë nga një person, shfaqet era e acetonit.
Me një përqendrim të lartë të trupave të ketonit, pH i gjakut ndryshon.Kjo gjendje është shumë e rrezikshme për shkak të rrezikut të zhvillimit të një gjendje kome ketoacidotike. Nëse një person është i sëmurë me diabet dhe konsumon pak karbohidrate, atëherë pH nuk bie, gjë që nuk shkakton letargji, përgjumje dhe të vjella. Shfaqja e erës së acetonit sugjeron që trupi gradualisht të shpëtoj nga pesha e tepërt.
Mjetet juridike popullore
Recetat e mjekësisë tradicionale dhe ilaçet shtëpiake të improvizuara mund të jenë të dobishme:
- Angjinarja e Jeruzalemit është efektive në diabetin mellitus të varur nga insulina. Tuberat hahen më së miri të papërpunuara.
- Veza e pulës, e rrahur me lëng 1 limon (në stomak bosh).
- Infuzion i gjetheve të arrës (përgatitur si çaji i rregullt).
- Meli, bluajeni në një mulli kafeje. Një lugë pluhuri lahet me qumësht në stomak bosh (recetë veçanërisht e njohur për pacientët me një variant të varur nga insulina e sëmundjes së sheqerit).
Aktiviteti fizik
Diabeti i varur nga insulina zvogëlohet para njerëzve që udhëheqin një mënyrë jetese dinamike. Për shkak të aktivitetit të muskujve, glukoza përdoret më mirë nga qelizat. Drejtimi i Wellness, noti, skijimi ose ecja, kopshtari, kopshtaria mund të rrisin ndjeshmërinë e qelizave ndaj insulinës dhe doza e injeksioneve do të ulet.
Aktualisht, nuk janë zhvilluar asnjë metodë efektive për trajtimin e diabetit. Deri më tani, është simptomatike, dhe synon të eliminojë simptomat e sëmundjes pa eliminuar vetë shkakun. Ekzistojnë teknika për trajtimin e diabetit tip 1 duke transplantuar ishuj të Langerhans, por operacione të tilla janë komplekse dhe shumë të shtrenjta. Detyrat kryesore në trajtimin e sëmundjes janë:
- korrigjim i shpejtë i metabolizmit të dëmtuar të karbohidrateve,
- normalizimi i peshës trupore,
- trajnimi i një personi për të jetuar me një sëmundje të tillë,
- parandalimi dhe trajtimi në kohë i ndërlikimeve.
Fakti që diabeti dhe marramendja shpesh “shkojnë në këmbë” është kryesisht për shkak të metabolizmit të dëmtuar të karbohidrateve. Ai kompensohet në dy mënyra - një dietë e rreptë dhe sigurimi i furnizimit të insulinës nga jashtë, me injeksion të vazhdueshëm.
Një person është mësuar rregullat e vetë-monitorimit të niveleve të sheqerit në gjak, të informuar në lidhje me vlerat e tij të rekomanduara, të prezantuara në glukometrat ekzistues. Shtë e rëndësishme të ndiqni në mënyrë rigoroze të gjitha udhëzimet e mjekut. Nëse kjo nuk është bërë, zhvillimi i komplikimeve të diabetit është i pashmangshëm, i cili mund të çojë në pasoja shumë serioze - nga nevoja për të amputuar një gjymtyrë në çmenduri dhe verbëri të plotë.
Ndihma e parë
Gjithçka në lidhje me shkaqet e marramendjes në diabet
Një rritje në nivelin e përgjithshëm të glukozës në gjak mund të provokojë nauze, lodhje dhe një gjendje dobësie të përgjithshme.
Kur tejkalojnë normën për pesë herë, pacientët ankohen për probleme me ekuilibrin, humbjen afatshkurtër të vetëdijes, dhimbje koke.
Marramendja për shkak të diabetit tip 2 shkaktohet nga:
- Agjërimi gjatë gjithë ditës
- Injeksion i insulinës në stomak bosh, neglizhencë pasuese e nevojës për një meze të lehtë,
- Aktiviteti fizik i rritur,
- Futje e rritur ose e pamjaftueshme e insulinës
- Reagimet anësore ndaj barnave të administruara
- Përdorimi i pijeve alkoolike me pak alkool.
Në mënyrë tipike, marramendja në diabet mund të ndodhë për shkak të arsyeve të paraqitura më poshtë.
- Doza të gabuara të terapisë me insulinë dhe ilaçe të tjera për uljen e sheqerit. Kjo mund të shkaktojë kushte hipoglikemike, ose, anasjelltas, numër të lartë të sheqerit në gjak. Të dyja rastet çojnë në simptomat e përshkruara.
- Përdorimi i ilaçeve të caktuara mund të ketë një efekt të tillë anësor.
- Hipoglikemia dhe hiperglicemia mund të zhvillohen për arsye që nuk lidhen me trajtimin e sëmundjes. Situatat stresuese, festat e papritura, patologjitë infektive rrëzojnë trupin nga ritmi i tij i zakonshëm, i cili përfundimisht çon në destabilizim të metabolizmit të karbohidrateve.
Dido diabetik duhet të dijë se niveli i lartë i sheqerit shkakton dehidrim, domethënë dehidrim. Kjo gjendje përfshin ndryshime metabolike të shoqëruara me kalimin kryesisht në procese anaerobe.
Njerëzit e ndjejnë këtë si dhimbje muskulore dhe ngërçe. Gjithashtu në këtë kohë, truri fillon të vuajë nga hipoksi, mungesë oksigjeni. Kjo manifestohet nga një shkelje e koordinimit, marramendje dhe dobësi e rëndë, përgjumje. Efikasiteti është ulur ndjeshëm.

Të afërmit dhe miqtë e afërt të një diabetiku duhet të jenë të vetëdijshëm për praninë e sëmundjes, sepse mjaft shpesh ndodh që vetë pacienti të mos vërejë ndonjë manifestim të luhatjeve të sheqerit, dhe personi tashmë mund të shohë që hipoglikemia është rënë ose është rritur. Kjo do t'ju lejojë të stabilizoni shpejt nivelin e sheqerit pa thirrur një ambulancë dhe shtrimin në spital, si dhe të parandaloni zhvillimin e një gjendje kome.
- Hipoglikemia - një rënie e mprehtë e niveleve të sheqerit. Pacienti ka një çorientim, konfuzion, spazëm të shikimit, dobësi dhe punë të tepërt. Shkaqet e hipoglikemisë:
- një periudhë të gjatë agjërimi gjatë ditës,
- marrja e insulinës artificiale (injeksion) në stomak bosh ose pa rostiçeri të mëvonshme,
- ushtrime të tepërta
- një mbidozë ose mungesë e insulinës,
- efektet anësore të ilaçeve
- përdorimi i produkteve që përmbajnë alkool.
- Hiperglicemia - një rritje e glukozës në gjak. Pacienti ndjen gojë të thatë, nxit të urinojë. Vazhdimisht i etur. Magjitë e dhëmbëve kalojnë me intensitete të ndryshme.
- Sëmundja hipertensionale dhe hipotonike. Hedhjet në presionin e gjakut shoqërojnë pothuajse të gjithë pacientët që vuajnë nga një sëmundje sheqeri. Sëmundja manifestohet si pasojë e çrregullimeve në sistemin kardiovaskular. Marramendja ndodh nga ndryshimet e papritura të presionit.
- Neuropatia diabetike është një ndërlikim serioz i sëmundjes së sheqerit, duke kontribuar në dëmtimin e nervave kurrizorë dhe cerebral. Ritmi i zemrës së pacientit rritet, bie presioni, vendoset impotenca, marramendje.
- Retinopatia diabetike - dëmtim i enëve të retinës në pacientët me sëmundje të sheqerit. Sipas statistikave, kjo ndërlikim vërehet në 85-90% të pacientëve. Ka mjegulla në sy, "mizat", hemoragjitë në retinë. Me një ulje të shikimit, pacienti është në tension të vazhdueshëm, gjë që çon në marramendje.
Pse pankreasi ndalon prodhimin e hormonit jetësor? Diabeti mellitus i varur nga insulina është pasojë e veprimit patologjik të sistemit imunitar. Ajo i percepton qelizat e gjëndrave si të huaja dhe i shkatërron ato. Diabeti i varur nga insulina po zhvillohet me shpejtësi në fëmijëri, tek adoleshentët, të rinjtë. Sëmundja shfaqet në disa gra shtatzëna, por kalon pas lindjes. Sidoqoftë, gratë e tilla mund të zhvillojnë më pas sëmundje të tipit II.
Cilat janë arsyet për këtë? Deri më tani, ekzistojnë vetëm hipoteza. Shkencëtarët besojnë se arsyet serioze që shkaktojnë një sëmundje të varur nga insulina mund të jenë:
- infeksione virale
- sëmundjet autoimune
- sëmundje e rëndë e mëlçisë
- predispozita trashëgimore
- varësia ndaj ëmbëlsirave
- mbipeshë,
- stresi i zgjatur, depresioni.
Diabeti mellitus shkakton shumë çrregullime në funksionimin e organeve të brendshme të një personi, dhe nivelet e ngritura vazhdimisht të sheqerit nuk mund të qëndrojnë pa pasoja për një kohë të gjatë. Një simptomë mjaft e zakonshme për të gjithë pacientët është marramendja me diabet tip 2. Shtë e vështirë të shmangësh pamjen e saj, por duke ditur shkaqet e shfaqjes së saj, mund të përpiqesh ta shmangësh atë. Ndër shkaqet kryesore të marramendjes së vazhdueshme, duhet të theksohet:
- një dozë e insulinës e zgjedhur në mënyrë të gabuar, e cila është e nevojshme për patologjinë e llojit të parë, dhe në disa raste, injeksione duhet t'u jepen personave me llojin e dytë të diabetit,
- hipoglikemia që paraqitet me futjen e një doze të tepërt të insulinës ose ilaçeve hipoglikemike, si dhe me ushqim të pamjaftueshëm,
- rënie / rritje e presionit të gjakut për shkak të dëmtimit të enëve të gjakut,
- neuropatia si rezultat i dëmtimit të neuroneve,
- hiperglicemia - si rezultat i mungesës së insulinës, niveli i sheqerit në gjak bëhet shumë i lartë, sfondi hormonal është i shqetësuar, trupi është i dehidratuar dhe kalimi i tij në mënyrën e metabolizmit anaerobe.
Mund të ketë disa arsye për këtë fenomen:
- Një dozë e llogaritur në mënyrë të pasaktë e insulinës, pa të cilën pacientët me diabet tip 1 dhe tip 2 nuk mund të bëjnë.
- Hipoglikemia - manifestohet me një rënie të mprehtë të sheqerit (glukozës) në gjak, për shkak të marrjes së pamjaftueshme të ushqimit.
- Hipoglikemia mund të jetë gjithashtu një efekt anësor i marrjes së ilaçeve të caktuara të përdorura për të dy llojet e diabetit.
- Furnizimi i vazhdueshëm i glukozës në tru manifestohet me punën e qartë dhe të koordinuar të të gjithë organizmit. Mungesa e sheqerit në gjak provokon marramendje dhe dobësi të përgjithshme në trupin e natyrshëm në diabet.
- Marramendja në diabet mund të shoqërohet me presion të ulët të gjakut, aritmi, palpitacione dhe lodhje të shtuar. Këto simptoma tregojnë praninë e neuropatisë diabetike.
- Hiperglicemia - sheqer i lartë në gjak. Për shkak të paaftësisë së pankreasit për të prodhuar sasinë optimale të insulinës ose imunostabilitetin për të injektuar ilaçin, një rritje e glukozës në gjak vijon në mënyrë të pashmangshme. Dhe kjo shkakton një çekuilibër hormonal.
Hiperglicemia është gjithashtu e rrezikshme sepse në disa raste ekziston dehidrim i trupit dhe kalimi në metabolizëm anaerobe.
Furnizimi me glikogjen është varfëruar, koordinimi i lëvizjeve është i shqetësuar, prandaj dobësia dhe marramendja. Kjo është e mbushur me shfaqjen e ngërçeve dhe dhimbjes në muskuj, pasi acidi laktik grumbullohet në to.
E rëndësishme! Rrethinat e një pacienti diabetik duhet të udhëzohen qartë se si të merren me simptoma të tilla, në mënyrë që, në shenjën e parë të marramendjes ose hipoglikemisë, ata shpejt eliminojnë shkakun rrënjësor dhe të përbëjnë mungesën e sheqerit në gjak.
Në mënyrë që pacienti të mos bjerë në gjendje kome apo edhe vdekje, përdoret një injeksion i glukagonit.
Ketoacidoza mund të jetë një aspekt tjetër i hiperglicemisë. Si rregull, ndodh tek pacientët që nuk kontrollojnë rrjedhën e sëmundjes së tyre. Me mungesë të glukozës, trupi fillon të prish rezervat e tij të yndyrës dhe të prodhojë në mënyrë aktive trupa ketoni.
Me një tepricë të ketonit në trup, aciditeti i gjakut rritet, gjë që çon në simptoma të tilla:
- dobësi
- të përzier,
- erë acetoni nga zgavra me gojë,
- etje
- lodhje,
- dëmtimi i shikimit.
Për të përjashtuar ketoacidozën, nevojiten injeksione të rregullta të insulinës dhe rimbushja e bilancit të ujit të trupit. Në shumicën e rasteve, bllokimet në veshë, dobësia e përgjithshme, errësimi në sy shtohen në marramendje.
Në shenjat e para të ketoacidozës, menjëherë duhet të konsultoheni me mjekun, pasi vetë-mjekimi mund të çojë në pasoja të padëshirueshme.
Diabetikët shpesh vuajnë nga periudha marramendjeje të vazhdueshme ose periodike. Marramendje me diabet shfaqet për arsye të ndryshme. Për të ndaluar zhvillimin e mëtejshëm dhe për të përmirësuar rrjedhën e sëmundjes, është e nevojshme të identifikoni shkakun kryesor të kësaj gjendje.
Diabeti mellitus është një sëmundje e shekullit XXI. Shkaku kryesor i kësaj sëmundje është një stil jetese i ulur dhe përdorimi i shpeshtë i ëmbëlsirave ose kifleve. Kjo diagnozë është vendosur më afër 50-55 vjet.
Sheqeri është një produkt ushqimor për pjesën strukturore të qelizave. Për ta përvetësuar atë, keni nevojë për insulinë dhe receptorët e saj.Në diabet, lidhja e vërtetë është ndërprerë, dhe si rezultat, sasia e sheqerit në gjak rritet.
Në trupin e njeriut ka inde që thithin sheqerin me anë të difuzionit. Indet që nuk varen nga insulina janë mbaresa nervore, retina dhe muri i brendshëm i enëve të gjakut. Simptomat kryesore të sëmundjes shkaktohen nga një akumulim i shtuar i sheqerit në indet e varura nga insulina.
Marramendja varet nga faktorë të ndryshëm. Më e zakonshme:
- doza e insulinës e zgjedhur gabimisht,
- neuropatia diabetike. Në këtë rast, ulje e presionit, palpitacioneve dhe lodhje e shtuar,
- një rënie e mprehtë e niveleve të sheqerit për shkak të mungesës së ushqimit (gjendje e quajtur hipoglikemia)
- një reagim negativ në marrjen e ilaçeve që përdoren për dy lloje të diabetit,
- përqendrimi i rritur i sheqerit, d.m.th hiperglicemia. Kjo mund të jetë për shkak të faktit se pankreasi nuk është në gjendje të zhvillojë plotësisht sasinë e kërkuar të insulinës ose sistemi imunitar është i paqëndrueshëm për injeksione të këtij ilaçi.
- mungesa e sheqerit në gjak
- hipertension.
Shenjat e diabetit
Ekzistojnë disa mundësi për të klasifikuar një sëmundje. Endokrinologët në praktikën e përditshme mjekësore dallojnë llojet kryesore të mëposhtme të diabeteve: varur nga insulina (I) dhe jo-insuloluese (II). Në rastin e parë, sëmundja shfaqet sepse pankreasi prodhon shumë pak insulinë. Në të dytën - sepse qelizat nuk janë në gjendje ta përdorin atë dhe gjithashtu pësojnë mungesë të glukozës.
Të dy llojet e diabetit kanë shumë simptoma të ngjashme. Ato ndryshojnë kryesisht në ashpërsi. Shenjat e sëmundjes së tipit I janë më intensive, të ndritshme dhe shfaqen papritur, me shpejtësi. Njerëzit që vuajnë nga një sëmundje e tipit II shpesh nuk e kuptojnë për një kohë të gjatë se janë të sëmurë. Sëmundja e përgjithshme mund të fshehë lehtësisht diagnozën e vërtetë. Megjithatë, diabeti është i njohur për një treshe të simptomave klasike. Kjo është:
- etje e pakapshme
- ngritja e formimit të urinës,
- ndjenjë e qëndrueshme e urisë.
Sëmundja mund të manifestojë simptoma shtesë. Këto sëmundje janë të shumta, tek të rriturit shpesh ndodhin:
- dhimbje të fytit,
- Shije "Hekuri" në gojë,
- thatësi dhe zhvishem i lëkurës, infeksione kërpudhore,
- plagë të gjata shëruese
- kruajtje të pafuqishme në ijë,
- dhimbje koke
- bie presioni
- pagjumësi,
- ulur shikimin
- ndjeshmëria ndaj ftohjes
- humbje peshe
- dobësi e muskujve
- avari.
Manifestimet simptomatike
Marramendja, kur koka po rrotullohet, është simptoma më e zakonshme për të cilën ankohen diabetikët e grupit të parë dhe të dytë. Shkaqet e vertigos së parë dhe të gjitha kohërave të mëvonshme mund të jenë plotësisht të ndryshme, megjithatë, më shpesh ato shoqërohen me çrregullime të aparatit vestibular dhe çrregullime të qarkullimit të gjakut në indin e trurit.
Një marramendje diabetike zakonisht rezulton në të vjella, nauze ose dobësi të shtuar. Për të sqaruar simptomat në secilin rast, pacienti duhet të kërkojë këshillën e një neurologu. Si rregull, terapia komplekse konsiston në kryerjen e një ngarkese specifike, trajtimin e ilaçeve, si dhe ushqimin dietik.
Gjatë marramendjes, i duket pacientit që objektet që e rrethojnë janë duke lëvizur në një rreth, të gatshëm për të rrotulluar, ose krijohet një përshtypje e rremë që ai po tjerr. Pse të mos ngatërroni marramendjen e vërtetë në diabet me simptoma krejt të ndryshme të huaja për fenomenin? Për shembull, siç janë:
- Sytë vello ose të paqartë
- Një ndjenjë e ligështimit ose humbjes afatshkurtër të vetëdijes,
- Ndjesia e ecjes së paqëndrueshme, çekuilibrit,
- Ndjesia e dobësisë, nauze, konfuzion dhe paqëndrueshmëri në këmbë.
Simptomat e listuara mund të jenë shenja të ndara të diabetit tip 1 ose 2, por ato shpesh nuk shoqërohen me marramendje dhe nuk i paraprijnë asaj.
Nëse diabeti është i marramendur, atëherë kjo është shenja e parë e një sulmi të afërt. Mungesa e oksigjenit në indin e trurit shkakton shfaqjen e dhimbjes në muskuj. Pacienti ka kushte konvulsive, koordinim të dëmtuar dhe orientim në hapësirë, ka një dobësi të fortë.
Varianti më i rëndë i konfiskimeve ndodh me mungesën e insulinës në trup, gjë që çon në një shkelje të metabolizmit të karbohidrateve.
Përveç simptomave të mësipërme, ka një rënie në dëgjim, humbje të mëvonshme të vetëdijes. Pa ndihmë të kualifikuar, pacienti mund të bjerë në gjendje kome diabetike. Manifestimi parësor i një sulmi kërkon kontakt me një ambulancë.
Diagnoza e diabetit tip I
Përcaktimi i një varianti të varur nga insulina e sëmundjes është një detyrë e thjeshtë për një endokrinolog. Ankesat e pacientëve, karakteristikat e lëkurës japin arsye për të bërë një diagnozë paraprake, e cila më pas, si rregull, konfirmohet nga testet laboratorike. Diagnoza e sëmundjes kryhet duke përdorur teste dhe teste të gjakut dhe urinës.
- për sheqerin (me stomak bosh dhe 2 orë pas ngrënies),
- toleranca e glukozës (diabeti i varur nga insulina duhet të diferencohet nga prediabeti),
Trajtimi - i gjatë dhe i vazhdueshëm
Një person i cili është diagnostikuar me këtë duhet ta kuptojë: është e pamundur të kurohet plotësisht një variant i sëmundjes nga insulina. Vetëm ilaçet vetëm nuk do të ndihmojnë - ushqimi i duhur është i nevojshëm. Trajtimi duhet të jetë një mënyrë e re e jetës. Kushti më i rëndësishëm është mbajtja e nivelit të sheqerit në intervalin optimal (jo më të lartë se 6.5 mmol / l), përndryshe komplikimet serioze nuk mund të shmangen.
Ju duhet të kontrolloni gjendjen tuaj me një glukometër disa herë në ditë. Kontrolli i sheqerit ndihmon për të rregulluar shpejt dozën e barnave dhe dietës. Në fazën fillestare të diabetit mellitus të varur nga insulina, trajtimi më shpesh fillon me tableta që ulin sheqerin. Sidoqoftë, me kalimin e kohës, shpesh duhet të kaloni në injeksione hormonale ose t'i kombinoni të dy.
Terapia me insulinë
Taktikat për trajtimin e sëmundjes së sheqerit tip II janë zgjedhur ekskluzivisht individuale. Sot, terapia me insulinë është një metodë efektive për të bllokuar procesin patologjik për shkak të ilaçeve efektive. Këto janë tableta hipoglikemike Glyformin, Glukobay, Dibikor dhe Eslidin. Insulinë për injeksion - Actrapid, Rinsulin, Insuman dhe të tjerët.
Produkte të lejuara
Parimi i dietës është që të merrni sasinë optimale të kalorive me karbohidrate, duke konsumuar yndyrë të ulët. Atëherë luhatjet e glukozës në diabetin mellitus të varur nga insulina nuk do të jenë të mprehta. Një ndalim absolut për të gjitha ushqimet me kalori të lartë dhe të ëmbël. Nëse ndiqni këtë rregull të të ushqyerit, sëmundja përparon në mënyrë minimale.
Ju duhet të hani pak, por shpesh, në 5-6 pritje. Ushqimet e sigurta dhe të shëndetshme përfshijnë:
- supë lakër perimesh, supa, supë panxhar, borscht, okroshka,
- qull (i kufizuar)
- mish i ligët, shpendë,
- peshk dhe ushqim deti,
- perime (patate të vogla),
- qumështore dhe produkte të qumështit me pak yndyrë,
- produkte të miellit të pangrënshëm,
- fruta të ëmbla dhe të tharta,
- pije - me ëmbëlsues,
- mjaltë.
Mjetet juridike popullore
Recetat e mjekësisë tradicionale dhe ilaçet shtëpiake të improvizuara mund të jenë të dobishme:
- Angjinarja e Jeruzalemit është efektive në diabetin mellitus të varur nga insulina. Tuberat hahen më së miri të papërpunuara.
- Veza e pulës, e rrahur me lëng 1 limon (në stomak bosh).
- Infuzion i gjetheve të arrës (përgatitur si çaji i rregullt).
- Meli, bluajeni në një mulli kafeje. Një lugë pluhuri lahet me qumësht në stomak bosh (recetë veçanërisht e njohur për pacientët me një variant të varur nga insulina e sëmundjes së sheqerit).
Aktiviteti fizik
Diabeti i varur nga insulina zvogëlohet para njerëzve që udhëheqin një mënyrë jetese dinamike. Për shkak të aktivitetit të muskujve, glukoza përdoret më mirë nga qelizat.Drejtimi i Wellness, noti, skijimi ose ecja, kopshtari, kopshtaria mund të rrisin ndjeshmërinë e qelizave ndaj insulinës dhe doza e injeksioneve do të ulet.
Aktualisht, nuk janë zhvilluar asnjë metodë efektive për trajtimin e diabetit. Deri më tani, është simptomatike, dhe synon të eliminojë simptomat e sëmundjes pa eliminuar vetë shkakun. Ekzistojnë teknika për trajtimin e diabetit tip 1 duke transplantuar ishuj të Langerhans, por operacione të tilla janë komplekse dhe shumë të shtrenjta. Detyrat kryesore në trajtimin e sëmundjes janë:
- korrigjim i shpejtë i metabolizmit të dëmtuar të karbohidrateve,
- normalizimi i peshës trupore,
- trajnimi i një personi për të jetuar me një sëmundje të tillë,
- parandalimi dhe trajtimi në kohë i ndërlikimeve.
Fakti që diabeti dhe marramendja shpesh “shkojnë në këmbë” është kryesisht për shkak të metabolizmit të dëmtuar të karbohidrateve. Ai kompensohet në dy mënyra - një dietë e rreptë dhe sigurimi i furnizimit të insulinës nga jashtë, me injeksion të vazhdueshëm.
Një person është mësuar rregullat e vetë-monitorimit të niveleve të sheqerit në gjak, të informuar në lidhje me vlerat e tij të rekomanduara, të prezantuara në glukometrat ekzistues. Shtë e rëndësishme të ndiqni në mënyrë rigoroze të gjitha udhëzimet e mjekut. Nëse kjo nuk është bërë, zhvillimi i komplikimeve të diabetit është i pashmangshëm, i cili mund të çojë në pasoja shumë serioze - nga nevoja për të amputuar një gjymtyrë në çmenduri dhe verbëri të plotë.
Ndihma e parë
- hani ose pini diçka të ëmbël (pije, ushqim ose thjesht një bar çokollate),
- bëni një kompresë të ftohtë me një zgjidhje uthull,
- pacienti duhet të shtrihet (nëse është një shtrat, atëherë përtej),
- Sigurohuni që të kërkoni ndihmë mjekësore.
Një dietë e rreptë parandaluese do të jetë një masë parandaluese. Normalisht, diabetikët janë të ndaluar nga alkooli dhe cigare, kafe dhe çaj. Shtë e nevojshme të hani rregullisht, aktiviteti i madh fizik është kundërindikuar.
Sigurohuni t'i përmbaheni një stili jetese të shëndetshëm, ndiqni një dietë. Përveç kësaj, ngarkesat janë të lejueshme nën mbikëqyrjen e mjekëve. Diabetikët përshkruhen një kurs të fizioterapisë. Ekzekutimi i rreptë i ushtrimeve do të çojë në stabilizimin e shtetit.
Duhet të ruhet ekuilibri ujor i trupit, duke parandaluar dehidratimin. Bikarbonatet - substanca të prodhuara nga pankreasi dhe acideve neutralizuese në gjak. Prodhimi i tyre ngadalësohet kur trupi dehidrohet, duke shkaktuar mungesë insuline.
Rekomandohet të pini 400 ml ujë të filtruar para se të hani. Uji i thjeshtë ka një efekt të dobishëm në trup dhe parandalon shfaqjen e një simptome të tillë si marramendja.
A ka marramendje me diabetin? Padyshim që po. Dobësia dhe marramendja tek diabetikët është një shenjë e një përkeqësimi serioz të gjendjes së trupit në tërësi. Për të shmangur një situatë të rrezikshme, është e nevojshme të kontrolloni ilaçet, të pini shumë ujë dhe t'i kushtoni vëmendje sinjaleve të trupit.
Burimet e përdorura: diabetsovet.ru
Si të hani me diabet?
Ushqimi i duhur për diabetin e çdo lloji është një nga çelësat për ruajtjen e aktivitetit të përditshëm dhe parandalimin e zhvillimit të komplikimeve të shumta. Në të njëjtën kohë, diabeti i tipit 2, ose i varur nga insulina, kërkon një qasje më të kujdesshme në përzgjedhjen e produkteve, pasi nivelet e glukozës nuk korrigjohen me injeksione të insulinës. Pothuajse të gjitha produktet që përbëjnë bazën e të ushqyerit të një diabeti janë të ndara me kusht në tre grupe:
- Grupi i parë përfshin produkte që lejohen të konsumohen në sasi të pakufizuar. Këto përfshijnë - domate, tranguj, lakër, spinaq, kungull i njomë, karrota, patëllxhan. Pothuajse të gjitha pijet lejohen - kushti kryesor është që ato të mos përmbajnë sheqer natyral.
- Grupi i dytë përmban produkte që duhet të kufizohen në një farë mënyre.Këto përfshijnë mish dhe pulë, peshk, produkte të qumështit me përmbajtje yndyre mbi 2%, salcice, vezë, manaferra dhe patate.
- Grupi i fundit është përgjithësisht i padëshirueshëm në dietën e një diabetiku. Ai përfshin varietetet yndyrore të mishit / peshkut, mishrat e duhanit dhe të tymosur, margarinë, ushqimin e konservuar, arrat, farat, çokollatën dhe reçelin, rrushin dhe bananet, pijet alkoolike.
Karakteristikat e trajtimit të sëmundjes
Një lloj i pavarur nga insulina i kësaj sëmundje ndodh në 90 përqind të të gjitha rasteve. Katër nga pesë prej këtyre pacientëve mund të jenë mbipeshë.
Në trajtimin e kësaj sëmundje, është e nevojshme të kryhen me saktësi dhe saktësi hapa të tillë.
- Dieta e duhur me refuzimin e të gjitha ushqimeve të pasura me karbohidrate. Në të njëjtën kohë, një person nuk do të mbetet i uritur: atij i lejohet shumë vakt i përzemërt.
- Edukimi fizik me ngarkesa të ulëta, që janë argëtuese, jo rraskapitje.
- Marrja e pilulave për të rritur ndjeshmërinë e indeve ndaj hormonit pankreatik. Tabletsdo tabletë për uljen e sheqerit, veçanërisht ato që përmbajnë sulfonylurea, janë të dëmshme.
- Injeksione insuline nëse është e nevojshme. Ato nuk nënkuptojnë të hani ushqime të pasura me karbohidrate. Një diabetik duhet të qëndrojë larg tyre dhe jo t'i hajë ato në asnjë rrethanë.
Në diabetin që nuk varet nga insulina, refuzimi i karbohidrateve është jashtëzakonisht i rëndësishëm, pasi trupi nuk i toleron ato. Në raste të paplasura, kjo mund të zvogëlojë në mënyrë dramatike sasinë e sheqerit në nivelin që shfaqet tek njerëzit e shëndetshëm. Njerëzit që vuajnë nga diabeti mund të përfitojnë nga vrapimi.
Duke iu përmbajtur këtyre rekomandimeve, një person, si rregull, nuk ka nevojë të injektojë insulinë.
Sidoqoftë, nëse është e qartë që injeksionet nuk mund të shpërndahen (sëmundja fillon), nuk keni nevojë të shtyni trajtimin me insulinë, por filloni sa më shpejt që të jetë e mundur.
Dido diabetik mund të arrijë nivelin e sheqerit pas ngrënies jo më të lartë se 6, dhe më së miri nga të gjitha - 5.3 mmol. Kjo nuk është një fantazi, por një trajtim efektiv për sëmundjen, duke zvogëluar rrezikun e komplikimeve në pothuajse zero.
Marramendje me diabet: marramendje në diabetik

Njerëzit me diabet shpesh janë të prirur për komplikime të tjera që lidhen me këtë sëmundje.
Diabetikët e llojit të parë dhe të dytë mjaft shpesh vuajnë nga marramendja.
Shtë e rëndësishme të kuptohet pse pacienti ka dobësi, marramendje dhe si t'i parandalojë këto sulme.
Shkaqet kryesore të marramendjes
Mund të ketë disa arsye për këtë fenomen:
- Një dozë e llogaritur në mënyrë të pasaktë e insulinës, pa të cilën pacientët me diabet tip 1 dhe tip 2 nuk mund të bëjnë.
- Hipoglikemia - manifestohet me një rënie të mprehtë të sheqerit (glukozës) në gjak, për shkak të marrjes së pamjaftueshme të ushqimit.
- Hipoglikemia mund të jetë gjithashtu një efekt anësor i marrjes së ilaçeve të caktuara të përdorura për të dy llojet e diabetit.
- Furnizimi i vazhdueshëm i glukozës në tru manifestohet me punën e qartë dhe të koordinuar të të gjithë organizmit. Mungesa e sheqerit në gjak provokon marramendje dhe dobësi të përgjithshme në trupin e natyrshëm në diabet.
- Marramendja në diabet mund të shoqërohet me presion të ulët të gjakut, aritmi, palpitacione dhe lodhje të shtuar. Këto simptoma tregojnë praninë e neuropatisë diabetike.
- Hiperglicemia - sheqer i lartë në gjak. Për shkak të paaftësisë së pankreasit për të prodhuar sasinë optimale të insulinës ose imunostabilitetin për të injektuar ilaçin, një rritje e glukozës në gjak vijon në mënyrë të pashmangshme. Dhe kjo shkakton një çekuilibër hormonal.
Hiperglicemia është gjithashtu e rrezikshme sepse në disa raste ekziston dehidrim i trupit dhe kalimi në metabolizëm anaerobe.
Furnizimi me glikogjen është varfëruar, koordinimi i lëvizjeve është i shqetësuar, prandaj dobësia dhe marramendja. Kjo është e mbushur me shfaqjen e ngërçeve dhe dhimbjes në muskuj, pasi acidi laktik grumbullohet në to.
E rëndësishme! Rrethinat e një pacienti diabetik duhet të udhëzohen qartë se si të merren me simptoma të tilla, në mënyrë që, në shenjën e parë të marramendjes ose hipoglikemisë, ata shpejt eliminojnë shkakun rrënjësor dhe të përbëjnë mungesën e sheqerit në gjak.
Në mënyrë që pacienti të mos bjerë në gjendje kome apo edhe vdekje, përdoret një injeksion i glukagonit.
Ketoacidoza mund të jetë një aspekt tjetër i hiperglicemisë. Si rregull, ndodh tek pacientët që nuk kontrollojnë rrjedhën e sëmundjes së tyre. Me mungesë të glukozës, trupi fillon të prish rezervat e tij të yndyrës dhe të prodhojë në mënyrë aktive trupa ketoni.
Me një tepricë të ketonit në trup, aciditeti i gjakut rritet, gjë që çon në simptoma të tilla:
- dobësi
- të përzier,
- erë acetoni nga zgavra me gojë,
- etje
- lodhje,
- dëmtimi i shikimit.
Për të përjashtuar ketoacidozën, nevojiten injeksione të rregullta të insulinës dhe rimbushja e bilancit të ujit të trupit. Në shumicën e rasteve, bllokimet në veshë, dobësia e përgjithshme, errësimi në sy shtohen në marramendje.
Vëmendje e veçantë duhet t'i kushtohet konfiskimeve të tilla, pasi ato mund të çojnë në gjendje kome diabetike të një pacienti.
Në shenjat e para të ketoacidozës, menjëherë duhet të konsultoheni me mjekun, pasi vetë-mjekimi mund të çojë në pasoja të padëshirueshme.
Marramendje me diabet - a mund të parandalohet shfaqja e saj?

Sëmundja e kohës sonë quhet diabeti. Kjo sëmundje është shkaktuar nga një mungesë absolute ose relative e një hormoni të veçantë - insulinës, ose një rënie në ndjeshmërinë e qelizave ndaj tij.
Si rezultat, metabolizmi i karbohidrateve ndërpritet ndjeshëm, niveli i glukozës në gjak dhe urinë rritet ndjeshëm, duke provokuar shqetësime në proceset e tjera metabolike. Si rezultat, marramendja me diabet dhe simptoma të tjera të pakëndshme fillojnë të mundojnë një person pothuajse çdo ditë.
Në raste të përparuara, vetëdija mund të shqetësohet, deri në humbjen e saj periodike.
Diabetikët shpesh janë marramendës
Shkaqet kryesore të marramendjes në diabet
Diabeti mellitus shkakton shumë çrregullime në funksionimin e organeve të brendshme të një personi, dhe nivelet e ngritura vazhdimisht të sheqerit nuk mund të qëndrojnë pa pasoja për një kohë të gjatë.
Një simptomë mjaft e zakonshme për të gjithë pacientët është marramendja me diabet tip 2. Shtë e vështirë të shmangësh pamjen e saj, por duke ditur shkaqet e shfaqjes së saj, mund të përpiqesh ta shmangësh atë.
Ndër shkaqet kryesore të marramendjes së vazhdueshme, duhet të theksohet:
- një dozë e insulinës e zgjedhur në mënyrë të gabuar, e cila është e nevojshme për patologjinë e llojit të parë, dhe në disa raste, injeksione duhet t'u jepen personave me llojin e dytë të diabetit,
- hipoglikemia që paraqitet me futjen e një doze të tepërt të insulinës ose ilaçeve hipoglikemike, si dhe me ushqim të pamjaftueshëm,
- rënie / rritje e presionit të gjakut për shkak të dëmtimit të enëve të gjakut,
- neuropatia si rezultat i dëmtimit të neuroneve,
- hiperglicemia - si rezultat i mungesës së insulinës, niveli i sheqerit në gjak bëhet shumë i lartë, sfondi hormonal është i shqetësuar, trupi është i dehidratuar dhe kalimi i tij në mënyrën e metabolizmit anaerobe.
Mungesa e kontrollit të sëmundjes mund të çojë në ketoacidosis, shenja kryesore e së cilës është era e ndezur e acetonit nga goja e pacientit. Marramendja shoqërohet shpesh me dobësi të rëndë, errësim në sy dhe vetëdije të dëmtuar. Në shenjën e parë të ketoacidozës, një ambulancë duhet të thirret menjëherë.
Si ta ndihmoni një person para ardhjes së mjekëve?
Marramendja e shkaktuar nga një rënie e sheqerit në gjak mund të njihet nga ndjenja e urisë, dobësisë, përgjumje, palpitacioneve, vizionit të dyfishtë, letargjisë progresive.
Në këtë rast, pacienti urgjentisht duhet të hajë ose pijë diçka të ëmbël.
Nëse gjendja nuk përmirësohet, koka vazhdon të rrotullohet, nauze ose të vjella bashkohen - është urgjente të telefononi një ambulancë, sepse marramendja në diabet mund të sinjalizojë një dëmtim serioz të sistemit nervor qendror.
Me marramendje të shkaktuar nga hiperglicemia, shfaqen simptomat e mëposhtme:
- urinim i shpeshtë dhe i përhapur,
- goja e thate
- etje e vazhdueshme
- dobësi, paaftësi për t’u përqendruar.
Hiperglicemia është një gjendje e rrezikshme që kërkon ndërhyrjen e detyrueshme të specialistëve. Mungesa e kujdesit mjekësor provokon një shkelje akute të metabolizmit të kripës së ujit dhe shpesh përfundon në një gjendje kome hiperosmolare. Ndihma për këtë gjendje është e mundur vetëm në një spital.
Hiperglicemia dhe hipoglikemia mund të ndodhin në sfondin e trajtimit jo adekuat, nëse nuk ndiqet dieta e përshkruar
Si të parandaloni marramendjen?
Si rregull, shfaqja e marramendjes mund të parandalohet nga një kontroll i kujdesshëm dhe i vazhdueshëm gjatë rrjedhës së patologjisë. Disa pacientë që përputhen në mënyrë rigoroze me rekomandimet e mjekëve, madje nuk mund ta kuptojnë se shfaqet diabeti mellitus.
Rëndësia kryesore për një person nuk është as ilaçi, por një dietë e rreptë dhe aktivitet fizik i vazhdueshëm. Përveç kësaj, pacientët me çdo lloj diabeti kanë nevojë për monitorim të rregullt të sheqerit në gjak.
Falë njehsuesve moderne të glukozës në gjak, kjo mund të bëhet brenda disa minutash.
Pas konfirmimit të diagnozës, mjeku përshkruan trajtim - në shumicën e rasteve është mjaft individual, prandaj është e rëndësishme të mos bëni rregullime të pavarura në planin e trajtimit.
Kjo është veçanërisht e vërtetë për dozen e insulinës ose ilaçeve hipoglikemike - kjo është e mbushur me zhvillimin e komës hiper- ose hipoglikemike. Me rëndësi të madhe është dieta dhe aktiviteti i vazhdueshëm fizik.
Ato duhet të jenë të përshtatshme për moshën dhe gjendjen e përgjithshme të pacientit. Kështu, diabeti dhe marramendja jo gjithmonë duhet të shoqërojnë njëra-tjetrën.
Përzgjedhja e një doze insuline kryhet sipas nivelit të sheqerit në gjak
Nëse, përkundër trajtimit të vazhdueshëm, gjendja e pacientit është larg nga ideale, ka ndryshime të vazhdueshme në presionin e gjakut, marramendje, vjellje dhe dobësi, duhet të konsultoheni përsëri me mjekun tuaj. Ju mund të keni nevojë të rishikoni planin tuaj të trajtimit ose të ndryshoni dozën tuaj aktuale.
Diabeti jo i varur nga insulina: pse zhvillohet dhe si të kontrollohet

Sëmundjet e sistemit endokrin dhe çrregullimet metabolike
Diabeti mellitus jo i varur nga insulina ose diabeti mellitus tip 2 është një sëmundje metabolike e karakterizuar nga hiperglicemia kronike e shkaktuar nga sinteza e pamjaftueshme e insulinës ose nga një ulje në ndjeshmërinë e qelizave dhe indeve të trupit ndaj veprimit të këtij hormoni (rezistencë ndaj insulinës). Si rezultat, glukoza nuk depërton në qeliza dhe niveli i tij në gjak rritet ndjeshëm, gjë që çon në dëmtimin e sistemeve dhe organeve. Në fazat fillestare të sëmundjes, insulina sintetizohet në sasi normale ose madje të rritur.
Diabeti jo i varur nga insulina: pse zhvillohet dhe si të kontrollohet
Diabeti i tipit 2 quhet gjithashtu "diabeti i moshuar", sepse, si rregull, zhvillohet te pacientët më të vjetër se 40 vjet. Diabeti mellitus i tipit 2 më së shpeshti shfaqet te personat që mbipeshin, dhe me sëmundjen, pesha e trupit të pacientit vazhdon të rritet.
Me diabet të varur nga insulina jo-insulinë, glukoza grumbullohet në gjak, rritet presioni i gjakut, trupi fillon të ekskretojë glukozën përmes veshkave, ndërsa përmbajtja e elektrolitit zvogëlohet. Shkakton aritmi, gojë të thatë, kërcitje muskulore. Zhvillohet retinopatia, nefropatia, makroangiopatia.
Shkaqet e diabetit mellitus të varur nga insulina
Shkaqet e kësaj sëmundjeje janë shumë të ndryshme:
- Mbipesha, mbipesha - sipas statistikave, më shumë se 80% e pacientëve me diabet tip 2 janë mbipeshë.
- Predispozita e trashëguar.
- Sëmundjet e pankreasit (pankreatiti, kanceri i pankreasit).
- Infeksione virale (dhenve, rubeolës, shytave, etj).
- Situata stresuese.
- Metabolizmi hormonal i dëmtuar për shkak të ndryshimeve në funksionin e gjëndrës tiroide, gjëndrave mbiveshkore dhe gjëndrës së hipofizës.
- Ndryshimet në lidhje me moshën.
Monitorimi i gjendjes
Ndoshta metoda kryesore e monitorimit të gjendjes së trupit me diabet tip 2 është ndjekja e një diete të duhur - sepse falë një diete të ekuilibruar, ju mund të normalizoni dhe mbani peshën normale dhe të shmangni komplikimet e rrezikshme të sëmundjes. Mjekët thonë se me dietë të rreptë gjatë gjithë jetës, diabeti që nuk varet nga insulina trajtohet me sukses pa ilaçe.
Metoda kryesore e monitorimit të gjendjes tuaj është të ndiqni një dietë të duhur
Parimet themelore të një diete për diabetin tip 2 përfshijnë:
- Ushqime fraksionale dhe të shpeshta (të paktën 5-6 herë në ditë).
- Norma ditore e ushqimit duhet të shpërndahet si vijon: mëngjesi i parë, dreka dhe darka e parë - 25% secila, mëngjesi i dytë - 15%, çaji i pasdites dhe darka e dytë - 5% secila. Me këtë dietë, lëndët ushqyese të përfshira në produkte thithen në mënyrën më të mirë, përveç kësaj, ushqimi i tillë ndihmon për të shmangur zhvillimin e hipoglikemisë, një gjendje jashtëzakonisht e rrezikshme kur niveli i glukozës në gjak të një personi bie ndjeshëm.
- Me hipoklikeminë, një person zhvillon dobësi të papritur, djersitje të tepruar, një ndjenjë të urisë së padurueshme, dridhje të duarve dhe këmbëve, marramendje. Në mungesë të kujdesit mjekësor në kohë, konfiskimet, humbja e vetëdijes dhe zhvillimi i komës hipoglikemike janë të mundshme. Në mënyrë që të parandaloni komplikime të rrezikshme për jetën, duhet t'i jepni urgjentisht pacientit karbohidrate të tretshme që rrisin glukozën shumë shpejt (brenda 3-5 minutave) - për këtë, një pacient me diabet duhet të ketë gjithnjë disa copa sheqer ose lëng frutash.
- Kur përpiloni menunë, duhet të udhëzoheni nga indeksi glicemik i produkteve, duke treguar shpejtësinë me të cilën një produkt i veçantë ngre nivelin e glukozës në gjak.
Dieta e përditshme e një diabetiku të pavarur nga insulina duhet të përfshijë:
- Peshk me pak yndyrë, mundësisht i zier ose i pjekur në furrë.
- Varieteteve të vajisur me viçi të ziera.
- Mishi i pulës i zier ose i pjekur në furrë (hiqni lëkurën më parë).
- Gjizë dhe qumësht me pak yndyrë.
- Vezët e pulës - 3-4 copë në javë.
- Djathëra të fortë me një përmbajtje yndyre jo më shumë se 30%.
- Fasule të ziera.
- Lakra (e freskët, turshi), Kastrati, qepët, hudhrat, barishtet.
- Panxhar dhe karota në sasi të kufizuar.
- Mollë, kumbulla, shalqi, portokall, mandarina dhe manaferrat - në sasi të kufizuar.
- Grejpfrut.
- Bukë e zezë (thekër, thekër e përzier me miell gruri të klasave të para dhe të dyta).
- Tërshëra me hikërror, elb margaritar, meli (8 - 10 lugë në ditë).
- Lëng domate, çaj jeshil.
- Kafe - në sasi të kufizuar.
Produktet e mëposhtme duhet të përjashtohen nga dieta e një pacienti me diabet mellitus tip 2:
- Sheqeri, mjalti, ëmbëlsirat.
- Lëngje të ëmbla, pije të gazuara të ëmbla, birrë.
- Rrush gruri, oriz, patate.
- Rrush të thatë, kajsi të thata, fiq, hurma, fiq, kajsi, rrush, banane, hurmë, pjepër, ananas.
- Miell gruri premium dhe produkte prej tij: bukë e bardhë, pite, dumplings, dumplings, pancakes.
- Mish derri yndyror, sallo, salcice derri.
- Për të minimizuar konsumin e të gjitha yndyrave me origjinë shtazore.
Tofarë duhet të bëni me marramendje: ndihma e parë
Pacientët me një sëmundje të sheqerit zakonisht janë të vetëdijshëm për konfiskimet e mundshme. Pacientët dinë të sillen në situata të tilla. Sidoqoftë, ka raste kur pacienti nuk është në gjendje të sigurojë vetë ndihmë.
Para së gjithash, ne e quajmë një ambulancë. Pasojat e një sulmi mund të jenë më të paparashikueshmet. Ndërsa presim mjekët, do të kryejmë një seri veprimesh:
- Ne ulemi ose shtrojmë pacientin në një pozitë të rehatshme në mënyrë që ai të relaksohet.
- Ne urgjentisht i japim pacientit të hajë ëmbëlsira, një karamele ose një pjesë e sheqerit është e përshtatshme.
- Ne hapim hyrje në ajër. Me mbytje të rëndë, ne përdorim një inhalator.
- Ne do të bëjmë një injeksion të glukozës - 40% zgjidhje, nëse ka një aftësi. Diabetikët e mbajnë atë me vete.
- Vendosni një peshqir të ftohtë në ballin e pacientit. Nëse është e mundur, ne do të bëjmë një kompresë uthull. Kjo do të lehtësojë vazospazmin dhe do të rivendosë frymëmarrjen e pacientit.
- Jepini pacientit një tabletë që përmirëson proceset metabolike, për shembull, cinnarizine, mildronate, motilium.
- Matni presionin e gjakut. Në rast të një rritje ose ulje të mprehtë, jepni një ilaç stabilizues.
Për pacientët me diabet është e nevojshme të mbani një shënim me rekomandime në rast të një sulmi, injeksioni të glukozës, ilaçeve vazodilator, inhalatori.
Askush nuk është i sigurt nga sulmet diabetike, madje edhe me një kurs të dobët të sëmundjes së sheqerit.
Videoja e paraqitur shpjegon shkaqet e një sulmi të papritur të hipoglikemisë. Si të përballeni me një sëmundje shpejt dhe në mënyrë efektive:
Mënyra më e mirë për të hequr qafe një sulm është parandalimi i komplikimeve të sëmundjes. Pacientët që vuajnë nga një sëmundje sheqeri detyrohen t'i përmbahen një diete të caktuar. Nuk ka aq shumë kufizime në shumëllojshmërinë e ushqimit, dhe sasia e ushqimit të ngrënë duhet të kontrollohet.
Pacientët me diabet duhet t’i sigurojnë trupit një sasi të madhe uji të pastër jo të gazuar për të ruajtur ekuilibrin ujë-kripë. Shtë e rëndësishme për të parandaluar dehidratimin.
Pankreasi sekreton bikarbonat - një zgjidhje ujore që ndihmon në neutralizimin e mjedisit acid. Me mungesë uji në trup, hekuri e prodhon atë para së gjithash. Insulina është në vendin e dytë.
Sa lëng i duhet trupit? Rekomandohet që pacientët me diabet të pinë dy gota ujë në mëngjes në stomak bosh dhe para çdo vakti. Vetëm ujë i pastër është i përshtatshëm. Aaji, kafeja, lëngjet me glukozë bashkëveprojnë dobët.
Alkooli vetëm sa do ta përkeqësojë situatën. Ironshtë ironike që alkooli në fillim stabilizon sheqerin. Por ndërsa ndahet, ka një rritje të glukozës në gjak për shkak të dehidrimit.
Thelbi i një sëmundjeje diabetike është se trupi nuk mund të përballojë përpunimin e sheqerit. Prandaj, produktet që përmbajnë "rërë" të bardhë përjashtohen nga dieta. Farmacitë kanë një përzgjedhje të gjerë të zëvendësuesve të ëmbëlsuesve.
Përcaktoni rregullat themelore të trajtimit:
- ushtrime ditore të mëngjesit
- duke kursyer aktivitetin fizik,
- Pajtueshmëria me dietën
- ruajtja e ekuilibrit të ujit,
- monitorimi sistematik i niveleve të sheqerit,
- kalimi i një provimi rutinë,
- korrigjimi i shikimit me syze (nëse është e nevojshme),
- përdorimi i aparateve të dëgjimit (në rast të humbjes së dëgjimit),
- heqja dorë nga zakonet e këqija,
- parandalimi i shtimit të peshës së tepërt,
- sigurimi i trupit me vitamina dhe minerale (nën mbikëqyrjen e një specialisti).
Në një sëmundje diabetike, është e rëndësishme të monitoroni vazhdimisht nivelin e glukozës në gjak. Nëse marramendja ndodh shpesh, është e nevojshme që të bëni një ekzaminim për të përcaktuar shkakun e sëmundjes. Mjeku që merr pjesë do të ndihmojë në identifikimin e sëmundjeve që lidhen me diabetin dhe përshkrimin e trajtimit për të eliminuar sulmet e mundshme.