Raporti i diabetit mellitus
Në artikull, ne konsiderojmë udhëzimet për përdorim, çmimin dhe analogët e Sitagliptin.
Prodhohet si fosfat monohidrat. Forma e lëshimit të saj është tableta të veshura me film.
Ilaçi ka ndryshime të konsiderueshme në veprimin farmakologjik dhe strukturën kimike nga analoge, si dhe derivatet e frenuesit alfa-glikozidaza, biguanides dhe sulfonylureas.

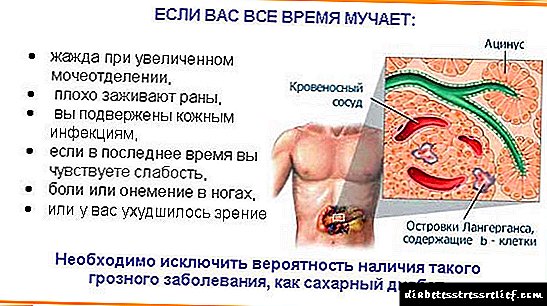
Inhibimi i DPP 4 me anë të "Sitagliptin" shkakton një rritje të përqendrimit të hormoneve HIP dhe GLP-1. Këto hormone janë në mesin e incretinave. Sekretimi i tyre bëhet në zorrët.
Si rezultat i ngrënies, përqendrimi i hormoneve të tilla rritet. Incretins janë pjesë e sistemit fiziologjik që rregullon homeostazën e sheqerit në trupin e njeriut. Analogjet e Sitagliptinës duhet të zgjidhen nga një mjek.
Karakteristikat e farmakokinetikës
Ilaçi absorbohet në një shkallë të lartë pas përdorimit të tij nga pacienti. Ky mjet ka një disponueshmëri të përsosur bio prej 87%. Futja e ushqimeve yndyrore nuk ndikon ndjeshëm në kinetikën farmakologjike të barit.
Ilaçi ekskretohet si pjesë e urinës e pandryshuar. Pas ndalimit të pritjes, ajo ekskretohet në urinë (87%) dhe feces (13%) brenda një jave.
Kjo konfirmohet nga udhëzimet për përdorim me Sitagliptin. Analogjet e ilaçit janë me interes për shumë.
Indikacionet për përdorimin e ilaçit
Ilaçi përdoret në zbatimin e monoterapisë, nëse pacienti diagnostikohet me diabet mellitus tip 2. Ky ilaç është aprovuar për përdorim pavarësisht nga marrja e ushqimit. Kombinimi i Sitagliptin dhe Metformin mund të përdoret si një trajtim kompleks në prani të diabetit mellitus tip II.
Në lidhje me Metformin, doza e rekomanduar e barit është 100 mg një herë në ditë.
Nëse keni humbur kohën e administrimit të saj, duhet të pini Sitagliptin sa më shpejt të jetë e mundur. Kjo për faktin se përdorimi i një doze të dyfishtë të barit nuk lejohet.
Pirja e një ilaçi më shpesh sesa rekomandohet në udhëzime është e ndaluar.
Ilaçi bën të mundur kontrollimin e nivelit të sheqernave në trup, megjithatë, ky ilaç nuk trajton diabetin.
Përdorimi i ilaçit duhet të bëhet kur pacienti është në gjendje të mirë, të ndaloni trajtimin vetëm pas rekomandimit dhe këshillimit të mjekut që merr pjesë.
A ka Citagliptina ndonjë analog? Rreth saj më poshtë.
Udhëzimet për përdorimin e ilaçit
"Sitagliptin" është një ilaç që tolerohet mjaft mirë kur merret nga një pacient, jo vetëm si monoterapi, por si pjesë e një trajtimi gjithëpërfshirës me agjentë të tjerë me veti hipoglikemike.
Doza kryesore e barit ekskretohet përmes veshkave. Kjo metodë e heqjes së komponentit aktiv nga trupi i njeriut kërkon një specialist që të monitorojë shëndetin e këtij trupi nëse pacienti kishte dështim të veshkave para se të përdorni ilaçin. Nëse është e nevojshme, doza e marrë rregullohet. Nëse ekziston një formë e butë e dështimit të veshkave, rregullimi i dozës së barit nuk kryhet.
Nëse një pacient ka dështim të moderuar të veshkave, doza e ilaçeve nuk duhet të jetë më shumë se 50 miligram në ditë.Ilaçi mund të përdoret në çdo kohë, pavarësisht procedurës, siç është dializa.
Kur kjo ilaç përdoret si pjesë e një trajtimi kompleks, për të parandaluar shfaqjen e hipoglikemisë së shkaktuar nga sulfoni në trupin e pacientit, sasia e derivateve sulfonilurea që duhet të merret duhet të zvogëlohet.

Doza e ilaçeve të përdorura përcaktohet nga mjeku që merr pjesë sa më shpejt që të bëhet një ekzaminim i plotë i trupit të pacientit që vuan nga lloji i dytë i diabetit.
Nëse ekziston dyshimi për zhvillimin e pankreatitit në trupin e pacientit, është e nevojshme të ndërpritet përdorimi i Sitagliptin dhe ilaçeve të tjera që mund të shkaktojnë një përkeqësim të patologjisë.
Para përdorimit të ilaçit, një specialist duhet të informojë pacientin për shenjat e para specifike të pankreatitit.
Kështu thuhet në udhëzimet për përdorim te "Sitagliptin". Pricemimi, rishikimet dhe analoge do të paraqiten më poshtë.
Contraindications
Përdorimi i këtij ilaçi mund të shkaktojë një kërcënim për jetën, inflamacion serioz të pankreasit në trupin e njeriut.
Nëse ilaçi nuk përdoret si duhet, mund të shkaktojë shumë efekte anësore në trup. Nëse ndodhin simptomat e para të shkeljeve, menjëherë duhet të konsultoheni me një specialist.
Përdorni ilaçin në përputhje të plotë me udhëzimet dhe në sasinë e saktë të përshkruar nga mjeku që merr pjesë.
Kur përdoret një ilaç, duhet të merret parasysh se ekziston një gamë e tërë e kundërindikacioneve të ndryshme:
- prania e llojit të parë të diabetit,
- hypersensitivity,
- koha e bebeve,
- ketoacidoza diabetike,
- gji
- mosha e pacientit është më pak se tetëmbëdhjetë vjet.
Pricemimi dhe analoge nuk janë të përcaktuara në udhëzimet për përdorim me Sitagliptin.

Efektet anësore të mundshme
Gjatë përdorimit të ilaçit te njerëzit, mund të ndodhin disa efekte anësore. Midis tyre shënohen:
- angioedema,
- kruarje,
- anaphylaxis,
- dhimbje gjymtyrësh
- skuqje,
- dhimbje prapa
- vaskuliti i lëkurës
- arthralgia,
- urtikarie,
- mialgjia,
- sëmundjet eksfoliative të lëkurës, sindromi Stevens-Johnson,
- dhimbje koke,
- pankreatiti akut,
- aktiviteti i dëmtuar i veshkave, pamjaftueshmëria e këtij organi në formë akute, e cila ka nevojë për dializë,
- kapsllëk,
- nasopharyngitis,
- të vjella,
- infeksione të sistemit të frymëmarrjes.
Kur përdorni ilaçin, është e nevojshme të ndiqni në mënyrë rigoroze rekomandimet në udhëzime, nuk mund ta merrni atë nëse keni të paktën një nga kundërindikimet. Nëse helmimi ose një mbidozë ndodh si rezultat i përdorimit të ilaçit, menjëherë duhet të telefononi një ambulancë, pasi këto fenomene negative mund të shkaktojnë probleme të rëndësishme shëndetësore që madje mund të çojnë në vdekje.
Parimet dhe metodat për zbulimin e diabetit
Për trajtimin e nyjeve, lexuesit tanë kanë përdorur me sukses DiabeNot. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Diagnoza e diabetit mellitus konsiston në kryerjen e një ekzaminimi gjithëpërfshirës, kalimin e testeve të nevojshme dhe ekzaminimin nga një mjek nga një endokrinolog. Zakonisht nuk është e vështirë të bësh një diagnozë të tillë, pasi shumë pacientë shkojnë në klinikë tashmë me një sëmundje vrapimi.
Por metodat moderne të hulumtimit mund të njohin jo vetëm fazat fillestare, të fshehura të diabetit, por edhe gjendjen që i paraprinë kësaj sëmundjeje, e cila quhet prediabetes ose shkelje e tolerancës ndaj karbohidrateve.
Metodat diagnostike klinike
Mjeku mbledh një anamnezë, identifikon faktorët e rrezikut, trashëgiminë, dëgjon ankesa, ekzaminon pacientin, përcakton peshën e tij.

Simptomat që merren parasysh gjatë diagnostikimit të diabetit:
- etje e fortë e vazhdueshme - polidipsia,
- formimi i tepërt i urinës - poluria,
- humbje peshe me oreks të shtuar - tipike për diabetin tip 1,
- shtim i shpejtë, domethënës në peshë - tipik për diabetin tip 2,
- djersitja, veçanërisht pas ngrënies,
- dobësi e përgjithshme, lodhje,
- kruajtje të rëndë të lëkurës që nuk mund të kënaqet me asgjë,
- nauze, të vjella,
- patologji infektive, siç janë sëmundjet pustulare të lëkurës, fryrja e shpeshtë në gojë ose në vaginë, etj.
Nuk është e nevojshme që një person të ketë të gjitha simptomat e induktuara, por nëse të paktën 2-3 vërehen në të njëjtën kohë, atëherë ia vlen të vazhdosh ekzaminimin.
Duhet të theksohet se me diabetin tip 1, të gjitha simptomat zhvillohen me shpejtësi dhe pacienti mund të kujtojë datën e saktë të fillimit të simptomave, dhe disa pacientë bëhen aq të papritur sa që përfundojnë në kujdes intensiv në një gjendje gjendje kome. Pacientët me këtë lloj diabeti janë zakonisht persona nën 40-45 vjeç ose fëmijë.
Kursi i fshehtë është më karakteristik për diabetin mellitus tip 2, kështu që ne do të diskutojmë më tej diagnozën e kësaj forme të veçantë të çrregullimit të metabolizmit të karbohidrateve.
Me rëndësi të madhe për diagnostikimin e diabetit tip 2 janë faktorët e rrezikut, të cilët përfshijnë:
- mosha mbi 40-45 vjeç,
- prediabet ose tolerancë e dëmtuar e glukozës,
- mbipesha, mbipesha (BMI mbi 25 vjeç),
- profil i rritur i lipideve të gjakut,
- presioni i lartë i gjakut, presioni i gjakut mbi 140/90 mm RT. Art.,
- aktivitet i ulet fizik
- gratë që në të kaluarën kishin një çrregullim të metabolizmit të karbohidrateve gjatë shtatëzanisë ose lindi një fëmijë që peshonte më shumë se 4.5 kg,
- vezore polististike.
Të gjithë njerëzit mbi 40-45 vjeç duhet të ekzaminohen për sheqer të lartë në gjak një herë në 3 vjet, dhe njerëzit me mbipesha dhe me praninë e të paktën një faktori rreziku - një herë në vit.
Në shfaqjen e diabetit tip 2, trashëgimia luan një rol të rëndësishëm. Ekzistenca e kësaj sëmundje tek të afërmit rrit shanset për zhvillimin e diabetit tip 2. Statistikat thonë se një person me një prind i cili është diabetik gjithashtu do të sëmuret në 40% të rasteve.
Forma e dozimit
Tableta të veshura me film 25 mg, 50 mg ose 100 mg
Një tabletë përmban
substancë aktive - monohidrat fosfat sitagliptine 32,13 mg, 64,25 mg ose 128,5 mg (ekuivalent me 25 mg, 50 mg ose 100 mg sitagliptinë),
mbushesa: celuloza mikrokristaline, fosfati i hidrogjenit kalcium (anhidor), natriumi i paplotësuar, kroskarmelozë, stearat magnezi, fumarate stearyl natriumi,
përbërja e veshjes së filmit Opadray® II Pink 85F97191 (për një dozë prej 25 mg), Opadray® II beige të lehta 85F17498 (për një dozë prej 50 mg), Opadray® II Beige 85F17438 (për një dozë prej 100 mg): alkool polivinil, dioksid titaniumi E171, makrogol / polietilen glukol 3350, talc, hekur (III) oksid i verdhë E172, oksid i kuq (III) i kuq E172.
Tableta 25 mg - Tabletat janë të rrumbullakëta, biconvex, të mbuluara me një mbështjellës filmi rozë, të gdhendur me "221" në njërën anë dhe të lëmuara nga ana tjetër.
Tableta 50 mg - Tabletat janë të rrumbullakëta, biconvex, të veshura me një cipë filmi me ngjyrë bezhë të lehtë, me gdhendjen "112" në njërën anë dhe të lëmuara nga ana tjetër.
Tableta 100 mg - Tabletat janë të rrumbullakëta, biconvex, të mbuluara me një prerje filmi ngjyrë bezhë, të gdhendur me "277" nga njëra anë dhe të lëmuara nga ana tjetër.
Metodat e hulumtimit laboratorik
Për diagnozën e diabetit tip 2, përdoren disa lloje të testeve. Disa teknika përdoren si shfaqje. Ekzaminimi është një studim që synon të identifikojë sëmundjen në fazat e hershme, të kryer nga një numër i madh i njerëzve që shpesh nuk kanë simptoma të dukshme të sëmundjes. Metoda më e besueshme për diagnostikimin e diabetit është përcaktimi i hemoglobinës së glikoziluar.
Hemoglobina glikoziluese është hemoglobina eritrocitare që ka bashkuar një molekulë glukoze.Shkalla e glikozilimit varet nga përqendrimi i glukozës në gjak, e cila në eritrocitet mbetet e pandryshuar gjatë jetës së tyre tremujore. Norma e hemoglobinës së glikoziluar është 4.5-6.5% e sasisë totale të hemoglobinës.
Në këtë drejtim, në çdo kohë, përqindja e hemoglobinës së tillë pasqyron nivelin mesatar të sheqerit në gjak të pacientit për 120 ditë para studimit. Kjo ndihmon jo vetëm për të zbuluar diabeti mellitus tip 2, por edhe për të përcaktuar shkallën e kontrollit të sëmundjes dhe për të vlerësuar përshtatshmërinë e terapisë.

Metodat për zbulimin e diabetit ndahen në bazike dhe shtesë.
Metodat kryesore përfshijnë si më poshtë:
- përcaktimi i nivelit të sheqerit në gjak, i kryer: në stomak bosh, 2 orë pas ngrënies, para gjumit,
- një studim i sasisë së hemoglobinës së glikoziluar,
- testi i tolerancës së glukozës - gjatë studimit, pacienti pi një sasi të caktuar glukoze dhe dhuron gjak nga gishti para dhe 2 orë pas marrjes së koktejit diagnostik. Ky test ndihmon për të sqaruar llojin e çrregullimit të metabolizmit të karbohidrateve, ju lejon të dalloni prediabetin nga diabeti i vërtetë,
- përcaktimi i pranisë së sheqerit në urinë - glukoza hyn në urinë kur përqendrimi i tij tejkalon përcaktimin 8-9,
- analiza e nivelit të fruktozaminës - ju lejon të zbuloni nivelin e sheqerit në 3 javët e fundit,
- studime mbi përqendrimin e ketoneve në urinë ose gjak - përcakton fillimin akut të diabetit ose ndërlikimet e tij.
Quhen metoda shtesë që përcaktojnë treguesit e mëposhtëm:
- insulinë në gjak - për të përcaktuar ndjeshmërinë e indeve të trupit ndaj insulinës,
- autoantitrupat ndaj qelizave pankreatike dhe insulinës - zbulon një shkak autoimun të diabetit,
- proinsulin - tregon funksionalitetin e pankreasit,
- grrelin, adiponectin, leptin, resistin - treguesit e sfondit hormonal të indit dhjamor, vlerësimi i shkaqeve të mbipeshes,
- C-peptid - ju lejon të zbuloni shkallën e konsumit të insulinës nga qelizat,
- Shtypja HLA - përdoret për të identifikuar patologjitë gjenetike.
Këto metoda janë drejtuar në rast vështirësish gjatë diagnostikimit të sëmundjes në disa pacientë, si dhe për zgjedhjen e terapisë. Emërimi i metodave shtesë vendoset vetëm nga mjeku.
Karakteristikat farmakologjike
Farmakokinetika
Pas administrimit oral të 100 mg sitagliptinës, përqendrimi maksimal (Cmax) arrihet në intervalin nga 1 deri në 4 orë nga koha e administrimit. Zona nën kurbën e përqendrimit-kohë (AUC) rritet në përpjesëtim me dozën dhe arrin në 8.52 μmol · orë kur merret 100 mg oral, Cmax është 950 nmol, gjysëm-jeta (T1 / 2) është 12.4 orë. AUC plazmatik i sitagliptinës u rrit me afërsisht 14% pas dozës tjetër të 100 mg të ilaçit me arritjen e gjendjes së ekuilibrit pas marrjes së dozës së parë. Koeficientët e ndryshueshmërisë AAC intra- dhe ndër-individuale të sitagliptinës janë të parëndësishme (5.8% dhe 15.1%). Farmakokinetika e sitagliptinës në përgjithësi në individë të shëndetshëm dhe pacientë me diabet tip 2 është e ngjashme. Absorbimit. Disponueshmëria biologjike e sitagliptinës është afërsisht 87%. Meqenëse marrja e kombinuar e sitagliptinës dhe ushqimeve të yndyrshme nuk ka ndonjë efekt në farmakokinetikën, ilaçi mund të përshkruhet pavarësisht nga vakti.
Shpërndarjes. Vëllimi mesatar i shpërndarjes në ekuilibër pas marrjes së një doze të vetme prej 100 mg sitagliptinë është afërsisht 198 L. Pjesa e sitagliptinës që lidhet me proteinat e plazmës është relativisht e ulët, në 38%.
Metabolizmi. Vetëm një pjesë e vogël e ilaçit të marrë në trup metabolizohet. Përafërsisht 79% e sitagliptinës ekskretohet e pandryshuar në urinë. Përafërsisht 16% e ilaçit ekskretohet në formën e metabolitëve të tij.Janë gjetur gjurmë të gjashtë metabolitëve që me siguri nuk ndikojnë në aktivitetin e efektit frenues të sitagliptinës DPP-4 në plazmë. Enzima parësore e përfshirë në metabolizmin e kufizuar të sitagliptinës u gjet të jetë CYP3A4 që përfshin CYP2C8.
Tërheqja. Pas administrimit oral të sitagliptinës me etiketën 14C nga vullnetarë të shëndetshëm, rreth 100% e ilaçit u ekskretua për 1 javë me feces dhe urinë përkatësisht 13% dhe 87%. Jeta mesatare e eliminimit për administrim oral të një doze të vetme prej 100 mg sitagliptina është afërsisht 12.4 orë; pastrimi i veshkave është afro 350 ml / min.
Ekskretimi i sitagliptinës kryhet kryesisht nga sekretimi nga veshkat nga mekanizmi i sekretimit aktiv të tubave. Sitagliptina është një substrat për transportuesin e anioneve organike njerëzore të tipit III (hOAT-3), i cili mund të përfshihet në sekretimin e sitagliptinës nga veshkat. Përfshirja e hOAT-3 në transportin e sitagliptinës nuk është studiuar klinikisht. Sitagliptina është gjithashtu një substrat i p-glikoproteinës, e cila gjithashtu mund të përfshihet në eliminimin e veshkave të sitagliptinës. Sidoqoftë, ciklosporina, një frenuese e p-glikoproteinës, nuk zvogëlon pastrimin e veshkave të sitagliptinës. Sitagliptina nuk është një substrat për një transportues kationik organik (OCT2), një transportues organik anionik (OAT1), ose transportues të proteinave (PEPT1 / 2).
Në studime nëvitro, sitagliptina nuk pengon transferimin e ndërmjetësuar të OAT3 (IC50 = 160 μM) ose p-glikoproteina (deri në 250 μM) në përqendrime plazmatike të rëndësishme në terapi. Në studimet klinike, sitagliptina ka pak efekt në përqendrimet plazmatike të digoksinës, megjithatë, sitagliptina mund të jetë një frenues i butë i p-glikoproteinës.
Pacientët me insuficiencë renale. Në pacientët me insuficiencë renale të butë (klirensi i kreatininës KK 50-80 ml / min) nuk ka pasur rritje të rëndësishme klinike të përqendrimit të sitagliptinës në plazmën e gjakut në krahasim me grupin e kontrollit të vullnetarëve të shëndetshëm. Një rritje afërsisht 2-fish në AUC për sitagliptin është vërejtur në pacientët me insuficiencë renale të moderuar (CC 30-50 ml / min), një rritje 4-fishore e AUC është vërejtur tek pacientët me insuficiencë të rëndë renale (CC më pak se 30 ml / min) dhe pacientët me pamjaftueshmëri renale të fazës fundore të cilët ishin në hemodializë, krahasuar me grupin e kontrollit. Prandaj, për të arritur një përqendrim terapeutik të barit në plazmën e gjakut në pacientët me insuficiencë renale të moderuar deri të rëndë, kërkohet rregullimi i dozës. Sitagliptina në një masë të vogël ekskretohet gjatë hemodializës (13.5% e dozës për një seancë dialize 3-4 orë, e cila filloi 4 orë pas marrjes së ilaçit).
Pacientët me dështim të mëlçisë. Në pacientët me insuficiencë hepatike të moderuar (7-9 pikë në shkallën Child-Pugh), nuk kërkohet rregullimi i dozës. Nuk ka të dhëna klinike për përdorimin e sitagliptinës në pacientët me insuficencë të rëndë hepatike (më shumë se 9 pikë në shkallën Child-Pugh). Sidoqoftë, për shkak të faktit se sitagliptina kryesisht ekskretohet nga veshkat, nuk duhet të pritet një ndryshim i rëndësishëm në farmakokinetikën e sitagliptinës në pacientët me dëmtim të rëndë hepatik.
Pleqëri. Nuk ka nevojë për rregullim të dozës në varësi të moshës. Në pacientët e moshuar (65-80 vjet), përqendrimi plazmatik i sitagliptinës është 19% më i lartë se në pacientët më të rinj.
Fëmijët. Studime mbi përdorimin e sitagliptinës tek fëmijët nuk janë kryer.
Gjinia, raca, indeksi i masës trupore. Nuk ka nevojë të rregulloni dozën e barit në varësi të gjinisë, racës ose BMI. Këto karakteristika nuk kanë një efekt klinik të rëndësishëm në farmakokinetikën e sitagliptinës.
Diabeti tip 2. Farmakokinetika e sitagliptinës është përgjithësisht e njëjtë në individë të shëndetshëm dhe pacientë me diabet tip 2. Studimet klinike kanë zbuluar se gjinia, raca dhe pesha e trupit nuk kanë një efekt të rëndësishëm klinik në farmakokinetikën e sitagliptinës.
pharmacodynamics
Januvia është një anëtar i klasës së ilaçeve hipoglikemike orale të quajtura frenues të dipeptidil peptidazës 4 (DPP-4), të cilët përmirësojnë kontrollin e glicemisë në pacientët me diabet tip 2 duke rritur nivelet e hormoneve aktive të familjes incretin. Hormonet e familjes incretin, përfshirë peptidin 1-glukagon-si (GLP-1) dhe peptidin insulinotropik të varur nga glukoza (HIP), sekretohen në zorrë gjatë ditës, niveli i tyre rritet në përgjigje të marrjes së ushqimit. Incretinat janë pjesë e sistemit të brendshëm fiziologjik për rregullimin e homeostazës së glukozës. Me nivele normale ose të ngritur të glukozës në gjak, hormonet e familjes incretin kontribuojnë në një rritje të sintezës së insulinës, si dhe në sekretimin e saj nga qelizat beta të pankreasit për shkak të mekanizmave sinjalizues ndërqelizor që shoqërohen me AMP ciklike (monofosfat adenosine).
Studimet për frenuesit GLP-1 ose DPP-4 në modelet shtazore me diabet tip 2 kanë treguar ndjeshmëri të përmirësuar glukoze të qelizave β dhe stimulim të sintezës së insulinës. Kishte një rritje të thithjes së glukozës me një rritje të prodhimit të insulinës. GLP-1 gjithashtu ndihmon në shtypjen e sekretimit të rritur të glukagonit nga qelizat alfa pankreatike. Një ulje e përqendrimit të glukagonit në sfondin e një rritje të niveleve të insulinës kontribuon në një rënie të prodhimit të glukozës nga mëlçia, e cila përfundimisht çon në një ulje të glicemisë.
Në një përqendrim të ulët të glukozës në gjak, efektet e listuara të incretinave në lëshimin e insulinës dhe një ulje të sekretimit të glukagonit nuk vërehen. Efekti i stimulimit të GLP-1 dhe GUI varet nga niveli i glukozës në gjak. Nuk ka stimulim të prodhimit të insulinës ose shtypje të prodhimit të glukagonit GLP-1 me një nivel të ulët të glukozës në gjak. GLP-1 dhe HIP stimulojnë prodhimin e insulinës vetëm kur niveli i glukozës në gjak fillon të tejkalojë normën. GLP-1 dhe HIP nuk ndikojnë në lëshimin e glukagonit si përgjigje të hipoglikemisë. Në kushte fiziologjike, aktiviteti i incretinave është i kufizuar nga enzima DPP-4, e cila hidrolizon me shpejtësi incretinat me formimin e produkteve joaktive.
Januvia parandalon hidrolizën e incretinave nga enzima DPP-4, duke rritur kështu përqendrimet plazmatike të formave aktive të GLP-1 dhe HIP. Duke rritur nivelin e incretinave, Januvia rrit lirimin e insulinës nga glukoza e varur dhe ndihmon në uljen e sekretimit të glukagonit. Në pacientët me diabet mellitus tip 2 me hiperglicemi, këto ndryshime në sekretimin e insulinës dhe glukagonit çojnë në një ulje të nivelit të hemoglobinës së glikoziluar НbА1С dhe një ulje të përqendrimit plazmatik të glukozës, të përcaktuar në stomak bosh dhe pas një stresi. Efekti i varur nga glukoza e sitagliptinës është i ndryshëm nga efektet e sulfonylureas, të cilat rrisin lirimin e insulinës edhe në nivele të ulëta të glukozës dhe mund të çojnë në hipoglicemia në pacientët me diabet tip 2 dhe subjekte të shëndetshme. Sitagliptina është një frenues mjaft selektiv i enzimës DPP-4, dhe në përqendrimet terapeutike nuk pengon enzimat e lidhura ngushtë DPP-8 ose DPP-9.
Abstrakt i një artikulli shkencor për mjekësinë dhe kujdesin shëndetësor, autori i një punimi shkencor është Kim S.S., Kim Yin Zhuo, Lee K.D., Park C.H., Kim Y.I., Lee Y.S., Chung S.Ch. ., Lee S.Ch.
Për trajtimin e diabetit mellitus tip 2 (T2DM), rekomandohet fillimi i hershëm i terapisë së kombinuar me ilaçe hipoglikemike. Në një gjykim multicenter, të dyfishtë, të rastit në grupe paralele, efikasiteti dhe siguria e sitagliptinës dhe metforminës e dhënë si një kombinim fiks (Sit / Met) u krahasuan me glimepiride si trajtimi fillestar për pacientët me diabet tip 2. Metodat. Pacientët me T2DM (të moshës> 18 vjeç) u randomizuan për të marrë Sith / Met ose glimepiride brenda 30 javësh pas periudhës fillestare të larjes.Pika përfundimtare ishte ndryshimi në nivelin HbA1 nga fillimi. Në pikat sekondare përfshiheshin të dhëna nga pacientët të cilët kishin arritur qëllimin e trajtimit të glimepiride HbA1c (n = 145). Pas 30 javësh trajtimi, kombinimi Sit / Met e tejkaloi glimepiridin në uljen e nivelit të HbA1c (1.49 dhe 0.71%, përkatësisht, diferencës ndërgrupe prej 0.78%, p të glimpiridit (40.1%, p të glimpiridit (diferenca në intervalin mesatar prej 23.5 mg / dl, p e hipoglikemisë dhe rritja e peshës ishin statistikisht dukshëm më të ulëta në grupin Sit / Met në krahasim me glimepiride (5.5% krahasuar me 20.1%, 0.83 kg në krahasim me +0.90 kg, përkatësisht, për të të dy krahasimeve, vlera e p me glimepiride, emërimi i Sit / Met si terapi fillestare 30 javë pas fillimit të studimit siguroi më shumë përmirësim i dukshëm në kontrollin e glicemisë dhe peshës së trupit, ndërsa ka pasur një rënie në incidencën e hipoglikemisë.
Teksti i një punimi shkencor me temën "Efikasiteti dhe siguria e një kombinimi fiks të sitagliptinës / metforminës në krahasim me glimepiride në pacientët me diabet mellitus tip 2: një studim multententer i rastësishëm i dyfishtë i verbër"
Efektiviteti dhe siguria e një kombinimi fiks të sitagliptinës / metforminës në krahasim me glimpiridin në pacientët me diabet mellitus tip 2: multicenter i rastësishëm i dyfishtë
Kim S. SL 2, Kim I. CHL 2, Lee C.D. 3, Park C.H. 4, Kim Y.I. 5, Lee Y.S. 7, Chung S.Ch. 6, Lee S. Pjesa 8
1 Reparti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Spitali Universitar Shtetëror Busan, Koreja e Jugut
2 Instituti për Kërkime Biomjekësore, Klinika Universitare Shtetërore Busan, Koreja e Jugut
3 Departamenti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Spitali Daedong, Koreja e Jugut
4 Departamenti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Spitali Busan Peck, Universiteti i Inje, Kolegji i Mjekësisë, Universiteti i Inje, Busan, Koreja e Jugut
5 Departamenti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Spitali Universitar Ulsan, Koreja e Jugut
6 Departamenti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Qendra Mjekësore Dongkang, Koreja e Jugut
7 Departamenti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Kolegji i Mjekësisë Universitare Dongguk, Gyeongju, Koreja e Jugut
8 MSD Korea Ltd, Seul, Koreja e Jugut
Për trajtimin e diabetit mellitus tip 2 (T2DM), rekomandohet fillimi i hershëm i terapisë së kombinuar me ilaçe hipoglikemike. Në një provë multicenter, të dyfishtë, të rastit, në grupe paralele, efikasiteti dhe siguria e sitagliptinës dhe metforminës e dhënë si një kombinim fiks (Sit / Met) u krahasuan me glimepiride si trajtimi fillestar për pacientët me diabet tip 2.
Metodat. Pacientët me T2DM (të moshës> 18 vjeç) u randomizuan për të marrë Sith / Met ose glimepiride për 30 javë pas periudhës fillestare të larjes. Pika përfundimtare ishte ndryshimi në nivelin HbA1 nga fillimi. Pikat dytësore të përfshira të dhënat e pacientit
* Ky artikull është i disponueshëm publikisht në përputhje me kushtet e licencës jo-komerciale Creative Common Attribution, e cila ju lejon të përdorni, shpërndani dhe riprodhoni të dhëna në çfarëdo mënyre, me kusht që puna origjinale të referohet siç duhet.
Ofruesit e trajtimit HbA1c Nuk mund ta gjej atë që ju nevojitet? Provoni shërbimin e përzgjedhjes së literaturës.
8 MSD Korea Ltd, Seul, Koreja e Jugut, Koreja e Jugut
Fillimi i hershëm i terapisë së kombinuar duke përdorur agjentë antihiperglicemikë rekomandohet për trajtimin e diabetit tip 2 (T2D). Studimi i tanishëm multicenter i dyfishtë i rastësishëm i grupit paralel ekzaminoi efikasitetin dhe sigurinë e një kombinimi me dozë fikse sitagliptine dhe metformin (Sita / Met) në krahasim me glimepiride në pacientët T2D si trajtim fillestar.
Metodat. Pacientët me diabet të tipit 2 (të moshës> 18 vjeç) u rastizuan në Sita / Met ose glimepiride për 30 javë pas një periudhe të pastrimit. Pika përfundimtare ishte ndryshimi nga fillimi (CFB) në HbA1c. Pika dytësore e mesme përfshinte proporcionin e pacientëve që kanë arritur qëllimin e synuar HbA1c
Përfundime. Krahasuar me gLimepiride, Sita / Met si një trajtim fillestar Ka çuar në përmirësime të konsiderueshme më të mëdha në kontrollin e glicemisë dhe ndryshimet e peshës trupore, me një incidencë më të ulët të hipoglikemisë, mbi 30 javë.
glimepiride, hipoglikemia, metformina, fosfati i sitagliptinës
J Diabeti. 2017, 9: 412-422. doi: 10.1111 / 1753-0407.12432
Barra klinike dhe ekonomike e diabetit dhe trajtimi i saj vazhdojnë të jenë një problem i rëndësishëm për komunitetin mjekësor 1, 2. Prevalenca e përgjithshme e diabetit në vitin 2014 tek të rriturit ishte 9%, 90% e këtyre rasteve janë diabeti tip 2 (T2DM ). Në Korenë e Jugut, sipas Programit Kombëtar të Verifikimit të Shëndetit dhe të Ushqyerit, në 2011.prevalenca e vlerësuar e diabetit mellitus në pacientët e moshës mbi 30 vjeç ishte 10.5% bazuar në të dhënat për glukozën plazmatike të agjëruar (GF) vetëm dhe 12.4% bazuar në të dhënat mbi nivelin e GF dhe HbA1c.
Për diabet mellitus, ekziston një lidhje e fortë e pranisë së sëmundjes me zhvillimin e komplikimeve mikro- dhe makro-vaskulare që çojnë në dëmtimin e organeve dhe indeve, këto komplikime regjistrohen në 30-50% të pacientëve, dhe rreziku i tyre shoqërohet kryesisht me hipoglikeminë e identifikuar më parë. Meqenëse terapia glicemike ka për qëllim kryesisht parandalimin e komplikimeve mikrovaskulare, marrëdhënia midis kontrollit të glicemisë dhe komplikimeve makrovaskulare është pak më e dobët 7–9. Sidoqoftë, avantazhi i arritjes së një kontrolli glicemik intensiv në fazat e hershme të trajtimit të diabetit është mundësia e mbajtjes së kontrollit për një dekadë ose më shumë edhe me trajtim të mëtejshëm më pak intensiv 10, 11. Këto gjetje të fundit mbështesin një ndryshim në parimet e trajtimit drejt arritjes së hershme të qëllimeve të glicemisë në pacientët me diabet tip 2.
Algoritmi i trajtimit i zhvilluar nga Shoqata Amerikane e Endokrinologëve Klinikë (AACE) rekomandon fillimin e hershëm të terapisë së kombinimit të metforminës me një nivel fillestar HbA1c> 7.5% (58 mmol / mol), që nga arritja e një niveli HbA1c prej 9.0% (75 mmol / mol), pasi këta pacientë nuk ka gjasa të arrijnë nivelin e synuar të HbA1c me monoterapi metformin. Kështu, fillimi i hershëm i kombinuar
terapia me ilaçe hipoglikemike me mekanizma të ndryshëm veprimi mund të jetë një mundësi veçanërisht efektive për pacientët me diabet tip 2.
Në praktikën e tanishme klinike, derivatet e sulfonil-ure 17-19 shpesh përdoren si terapi fillestare për të stimuluar sekretimin e insulinës në pacientët me diabet tip 2. Për shkak të aftësisë së tij për të përmirësuar sekretimin e insulinës (i cili është një problem i njohur në T2DM), glimpiridi është përdorur si monoterapi e linjës së parë në shumë vende, përfshirë Korenë. Sidoqoftë, për shkak të niveleve më të larta të vdekshmërisë së përgjithshme në krahasim me metforminën, u ngrit shqetësimi për sigurinë e derivateve sulfonilurea 20, 21. Përveç kësaj, zhvillimi i hipoglikemisë dhe një rritje në peshën e trupit vërehet me përdorimin e glimepiride. Sitagliptina, një frenues i fuqishëm oral dipeptidil peptidaz (DPP) i fuqishëm frenues, ishte ilaçi i parë i regjistruar i kësaj klase për të trajtuar pacientët e rritur me diabet tip 2. Sitagliptina rrit sekretimin e insulinës dhe zvogëlon përqendrimin e glukagonit përmes një rruge sinjalizuese të hormonit të ri, mekanizmi i veprimit të këtij ilaçi varet nga niveli i glukozës 23, 24. Sinergjitë, efikasiteti i lartë dhe toleranca e mirë e kombinimit të sitagliptinës dhe metforminës (Sit / Met) në pacientë janë demonstruar. me T2DM 25, 26. Sidoqoftë, më parë nuk janë kryer studime mbi kombinimin fiks Sit / Met në Kore.
Qëllimi i studimit të paraqitur në Kore ishte të studiojë efikasitetin dhe sigurinë e trajtimit fillestar të Sit / Met FDC në krahasim me glimepiride në pacientët me diabet tip 2.
Studimi i paraqitur multicenter i rastësishëm i dyfishtë në grupe paralele u krye nga 6 maj 2010 deri më 29 tetor 2013 në 21 qendra klinike të Koresë së Jugut për 39 javë (numri i identifikimit CLinicaLtriaLs.gov Ш: NCT00993187, protokoll i kompanisë Merk MK-0431A -202). Pacientët u randomizuan 1: 1 për një terapi 30-javore pas një periudhe zgjedhore 6-javore induksion / periudhë larjeje dhe një periudhe detyruese induksioni 2-jave për një terapi të thjeshtë të plakut të verbër (Fig. 1, A). Ky studim u krye në përputhje
Fig. 1. Dizajni i studimit dhe shpërndarja e pacientëve
A - informacion i detajuar mbi shpërndarjen e pacientëve, B - Sit / Met EyO - sitagliptin dhe metformin në një kombinim fiks, AE - një fenomen i padëshirueshëm, SNA - një fenomen serioz i padëshirueshëm.
* Qendra e provës klinike ishte e mbyllur sepse studiuesi ishte larguar nga vullneti i tij i lirë dhe ishte e pamundur transferimi i pacientit në një qendër tjetër klinike. Sponsori vendosi të mbyllë këtë qendër klinike dhe të përjashtojë pacientin gjatë periudhës së përzgjedhjes për studimin klinik.
me standardet e Rregullave për kryerjen e provave klinike cilësore, dispozitat e Deklaratës së Helsinkit dhe ligjeve dhe rregulloreve në fuqi të shtetit dhe / ose vendor. Para studimit, aprovimi ishte marrë nga një komitet i pavarur i etikës në çdo qendër kërkimore, si dhe pëlqim me shkrim të informuar të secilit pacient.
sipas kërkesave të hulumtimit ose ekspozojnë pacientin në rrezik sipas studiuesit ose vëzhgimit mjekësor. Pacientët u përjashtuan nga studimi gjatë periudhës hyrëse të placebo ose gjatë rastit, nëse niveli i GPN ose rezultatet e një analize të glukozës së gjakut të kapilarëve të agjërimit në një qendër klinike ishin më pak se 110 mg / dl ose më të larta se 300 mg / dl, përkatësisht.
Periudha fillestare hyrëse përfshinte pacientë të rritur (> 18 vjeç) me T2DM të cilët nuk ishin shtatzënë, nuk ushqeheshin me gji, dhe për të cilët ekzistonte një probabilitet jashtëzakonisht i ulët i konceptimit gjatë studimit ose periudhës së vëzhgimit klinik. Kriteret e përzgjedhjes gjatë vizitës së shqyrtimit përfshinin një nivel HbA1c nga> 7.0 (53 mmol / mol) në 6.5 (48 mmol / mol) deri në 7.0 (53 mmol / mol) deri në 14 ditë, ilaçe imunomoduluese, operacione për anestezi e përgjithshme (brenda 30 ditëve para fillimit të studimit ose ndërhyrjeve të planifikuara), si dhe çdo mundësi për terapi eksperimentale (brenda 8 javësh para fillimit të studimit).
Kritere të tjera të përjashtimit përfshinin mbindjeshmëri ose kundërindikacione për përdorimin e çdo derivatet sulfonilurea, frenuesit DPP-4 ose biguanides, kreatininës serum> 1.5 mg / dl tek burrat dhe> 1.4 mg / dl tek gratë, trigliceridet mbi 500 mg / dl, çekuilibri i hormonit stimulues të tiroides, sëmundja e mëlçisë në fazën aktive (përveç hepatozës yndyrore), sëmundjet kardiovaskulare, një rezultat pozitiv i një analize të virusit të imunitetit të njeriut, çrregullime të sistemit hematopoietik, një histori e neoplazmave malinje, etj. një test pozitiv për shtatzëninë e urinës, indeksi i masës trupore (BMI)> 35 kg / m2, ose kushte që mund të çojnë në mosrespektim
Gjatë gjithë periudhës hyrëse / larjes, pacientët u këshilluan për dietë dhe stërvitje, dhe u udhëzuan për përdorimin e matësve të glukozës në gjak. Gjatë periudhës së placebo, pacientët morën tableta me placebo që korrespondojnë me Sit / Met në një kombinim fiks (FDC) 50/500 mg (1 tabletë gjatë ngrënies në mëngjes dhe në mbrëmje), në kombinim me një tabletë placebo që korrespondon me 1 mg glimepiride (1 herë në ditë deri në vaktin e mëngjesit).
Gjatë periudhës së trajtimit, grupi eksperimental mori Sit / Met në një kombinim fiks (Yanumet, Merck & Co., Inc., West Point, PA, USA) 50/500 mg 2 herë në ditë gojarisht gjatë ngrënies me një titrim të dozës deri në 50 / 1000 mg 2 herë në ditë për një periudhë 4-javore. Deri në javën e 8-të pas periudhës fillestare 4-javore, titrimi lejohej me një ulje të dozës së Sit / Met FDC në rast intolerance, atëherë nuk lejoheshin ndryshime të dozave. Tabletat Placebo që korrespondojnë me glimepiride (Merck & Co., Inc., InvaGen Pharmaceuticals, Happodge, New York, USA) u kërkua të merren një herë në ditë. Pacientët nga grupi i kontrollit morën glimepiride në një dozë fillestare prej 1 mg / ditë me një titrim deri në 6 mg / ditë për 8 javët e para sipas gjykimit të studiuesit, sipas rekomandimeve të ADA (American Diabetes Association, American Association of Diabetologists). Tabletat Placebo që korrespondojnë me Sit / Met FDC ishin të nevojshme të merren 2 herë në ditë.Për të siguruar një regjim të verbër, u përdor një qasje me dy lloje të placebo: (1) pacientët nga grupi Cit / Met FDC morën tableta Cit / Met FDC 50/500 mg dhe / ose Sit / Met FDC 50/1000 mg dhe tableta placebo që korrespondojnë me glimepiride, ( 2) pacientët nga grupi i glimpirideve morën 2 tableta me placebo që korrespondojnë me Sit / Met FDC 50/500 mg dhe / ose Sit / Met FDC 50/1000 mg dhe tableta glimepiride (doza u përcaktua në bazë të titrimit) 1 ose 2 mg.
Aderimi në trajtim
Për të përmbushur kriteret e përzgjedhjes gjatë periudhës hyrëse, u kërkua një nivelin e 85% aderimit në trajtim (llogaritur në bazë të llogaritjes së tabletave të placebo, të marra në një regjim të thjeshtë të verbër). Gjatë gjithë periudhës së trajtimit, aderimi në terapi u vlerësua duke përdorur formulën e mëposhtme: përqindja e aderimit = (numri aktual i ditëve të trajtimit / numri i kërkuar i ditëve të trajtimit) x 100.
Randomizimi / Shpërndarja / mënyra e verbër
Skemat e rastësisë u përgatitën nga një statistist i cili nuk ishte i përfshirë në studim. Në fund të periudhës hyrëse të placebo-s (vizita 5), të gjithë pacientët, të dhënat e të cilëve plotësonin kriteret e përzgjedhjes iu caktua një numër i detyrave fqinje nga katalogu i duhur i siguruar nga DreamCIS (Seul, Kore). Përgatitjet për modalitetin e verbër dhe zarfat e mbyllur me kode janë furnizuar nga Merck Sharp & Dohme (West Point, PA, USA). Ky studim ishte dyfish i verbër, d.m.th. Studiuesit, infermierët, farmacistët dhe pacientët nuk kishin informacion për trajtimin e marrë.
Vlerësimet dhe kriteret e performancës
Vlerësimi i efikasitetit hipoglikemik të terapisë u bazua në nivelin e HbA1c, GPN dhe nivelin e tolerancës së ilaçit të studimit. Përfundimi kryesor i efikasitetit ishte ndryshimi në nivelin HbAlc nga fillimi në javën 30 të terapisë. Pika dytësore e mesme përfshinte ndryshime në nivelet e GPN nga niveli fillestar në nivelet në javën 30 dhe përqindja e pacientëve që arritën një nivel HbA1c të synuar më pak se 7% (53 mmol / mol) në javën 30.
Pikat e fundit të sigurisë përfshinin incidencën e episodeve të hipoglikemisë dhe ndryshimeve në peshën e trupit nga fillimi. Siguria dhe tolerueshmëria e përgjithshme u vlerësuan bazuar në numrin e ngjarjeve anësore të lidhura me trajtimin (AE), rezultatet e një testi biokimik të gjakut (përfshirë nivelin e alanine aminotransferazës, minotransferazës aspartate, bilirubinës totale dhe fosfatazës alkaline), testit hematologjik të gjakut (përfshirë llogaritjen e përgjithshme të gjakut, formulën e leukociteve) dhe numrin absolut të neutrofileve), treguesit kryesorë të gjendjes së trupit dhe analizës së përgjithshme të urinës.
Rreth 139 pacientë në secilin grup terapeutik (gjithsej 278 pacientë) u kërkua të përcaktojnë vlerën e vërtetë të diferencës mesatare prej 0.4% të ndryshimit në nivelin HbA1c nga fillimi në javën e 30-të të trajtimit midis Sit / Met FDC dhe grupeve glimepiride me një nivel domethënës dypalësh dhe 0.05. Kjo përllogaritje u bazua në një vlerësim të devijimit standard (SD) prej 1% për të matur ndryshimin e nivelit të HbA1c nga fillimi në javën e 30-të të trajtimit, duke marrë parasysh supozimin e fuqisë 90% dhe 5% të pacientëve, të dhënat e të cilëve nuk mund të vlerësohen.
Një analizë parësore e pikës fundore për të krahasuar grupet terapeutike për të konfirmuar epërsinë e një trajtimi u krye duke përdorur analizën e kovariancës (ANCOVA) për një mostër të plotë të pacientëve për analiza (FAS) me një vlerë të p. A nuk mund të gjeni atë që ju nevojitet? Provoni shërbimin e përzgjedhjes së literaturës.
Nga 628 pacientë me diabet të tipit 2 të cilët u kontrolluan për pjesëmarrje në këtë studim, të dhënat u përjashtuan; 292 të tjerë u randomizuan (147 tek grupi FDC Sit / Met dhe 145 në grupin glimepiride). 229 pacientë përfunduan studimin (shih Figurën 1, B). Shkalla e braktisjes ishte 17.7% në grupin FDC Sit / Met dhe 25.5% në grupin glimepiride.
Karakteristikat fillestare ishin përgjithësisht të krahasueshme midis dy grupeve (shiko Tabelën 1), me përjashtim të një kohëzgjatje pak më të gjatë të T2DM në grupin FDC Sit / Met (4.6 dhe 3.9 vjet).Mosha mesatare e pacientëve ishte 54.8 dhe 53.1 vjet në grupet Sith / MetFDC dhe glimepiride, përkatësisht; niveli mesatar i HbA1c ishte 8.0% (64 mmol / mol) në grupin Sith / Met FDC dhe 8.1% (64 mmol / mol) në grupin glimepiride. Fillimisht, 38.8 dhe 43.3% e pacientëve nuk kishin marrë më parë terapi hipoglikemike në grupet Sit / Met FDC dhe glimepiride, përkatësisht. Informacion në lidhje me marrjen e drogës
Tabela 1. Karakteristikat fillestare demografike dhe klinike të pacientëve
Unë Treguesi I Ulur / Met FDC (n = 147) 1 Glimepiride (n = 145) 1 Gjithsej (n = 292) 1
Mosha, vitet 54.8 ± 8.5 53.1 ± 9.2 53.9 ± 8.9
Gratë për Burra Gjinore 81 (55.1) 66 (44.9) 84 (57.9) 61 (42.1) 165 (56.5) 127 (43.5)
Pesha e trupit, kg 67.3 ± 8,8 67,7 ± 10.4 67.5 ± 9.6
BMI, kg / m2 25.2 ± 2.7 25.0 ± 2.8 25.1 ± 2.7
Kohëzgjatja e diabetit mellitus tip 2, vjet 4.6 ± 4.6 3.9 ± 3.7 4.2 ± 4.2
HbA1c% mmol / mol 8.0 ± 0.9 64.0 ± 9.8 8.1 ± 0.9 65.0 ± 9.8 8.0 ± 0.8 64.0 ± 8.7
GPN, mg / dl 171.5 ± 41.2 168.3 ± 39.4 169.9 ± 40.3
GFR 75.9 ± 11.7 76.7 ± 16.2 76.2 ± 13.3
Kolesteroli total, mg / dl 176.1 ± 34.9 171.0 ± 32.4 173.5 ± 33.7
Kolesterolin LDL, mg / dl 97.3 33.0 95.0 ± 28.1 96.2 ± 30.6
Kolesterol HDL, mg / dL 48.2 ± 11.0 48.8 ± 10.1 48.5 ± 10.5
Trigliceridet, mg / dl 150.5 ± 88.2 134.1 ± 72.1 142.3 ± 80.8
Kopshti, mmHg 125.3 ± 11.2 126.3 ± 13.2 125.8 ± 12.2
DBP, mmHg 76.7 ± 8.1 77.7 ± 8.5 77.2 ± 8.3
Terapia e mëparshme hipoglikemike Po Jo 90 (61.2) 57 (38.8) 82 (56.6) 63 (43.4) 172 (58.9) 120 (41.1)
Terapia e mëparshme 118 (80.3) 123 (84.8) 241 (82.5)
Ilaçet hipolipidemike 65 (44.2) 66 (45.5) 131 (44.9)
Frenuesit PAC 43 (29.3) 43 (29.7) 86 (29.5)
Ilaçet kundër pllakave 57 (38.8) 53 (36.6) 110 (37.7)
Shënim. Nëse nuk tregohet ndryshe, të dhënat janë paraqitur si mesatare dev devijimi standard (Nga) ose n (%). Uluni / Met EyO - sitagliptin dhe metforminën në një kombinim fiks, DBP - tensionin diastolik të gjakut, GPN - glukozë plazmatike e agjëruar, RAS - sistemi renin-angiotensin, CAD - presioni sistolik i gjakut, BMI - indeksi i masës trupore, GFR - Shkalla e filtrimit glomerular, kolesteroli Kolesteroli LDL është lipoproteinë me densitet të ulët, kolesteroli HDL është kolesterol lipoproteinë me densitet të lartë.
Tabela 2. Përmbledhja e dozave maksimale, përfundimtare dhe mesatare të glimpiridit
Numri i pacientëve me 141 në dispozicion
Doza mesatare ± RMS
devijimi (hej) 2.0 ± 1.3
Numri i pacientëve (%) me maksimum
Numri i pacientëve (%) me dozën përfundimtare
80.3% e pacientëve në grupin FDC Sit / Met dhe 84.8% e pacientëve në grupin glimepiride paraqitën historinë e barnave, ilaçet më të zakonshme për uljen e lipideve, të ndjekura nga frekuenca e barnave antitrombotike dhe barnave që ndikojnë në sistemin renin-angiotensin.
Në të dy grupet, në mesin e pacientëve kishte një nivel të lartë aderimi në trajtim (> 90%). Shumica e pacientëve e morën ilaçin e studimit për më shumë se 24 javë. Kohëzgjatja mesatare e barit në çdo dozë ishte e ngjashme në të dy grupet terapeutike (175.6 ditë në grupin FDC Sit / Met dhe 166.6 ditë në grupin glimepiride).
Titrimi i dozës në grupin e glimepirideve
Doza mesatare e përshkruar e glimpiridit ishte 2.0 mg (varg: 1.0-6.0 mg). Doza maksimale prej 1 mg u caktua në 46.1% (65/141) të pacientëve, dhe vetëm 17.7% (25/141) e pacientëve morën një dozë maksimale prej 6 mg (Tabela 2). Doza e fundit e glimepiridit ishte 1 mg në 49.6% (70/141) dhe 6 mg në 17.0% (24/141) të pacientëve.
Analiza e Performancës (FAS)
Pika përfundimtare
Në javën e 30, vlera mesatare e HbA1c u ul nga vlera fillestare: 8% (64 mmol / mol) në 6.5%
Sitagliptin / Metformin FDC A
90 80 70 60 50 40 30 20 10
p Nuk mund ta gjej atë që ju nevojitet? Provoni shërbimin e përzgjedhjes së literaturës.
- Sitagliptin / Metformin FDC - Glimepiride
5 6 7 8 (0W) (2W) (4W) (8W)
- Sitagliptin / Metformin FDC - Glimepiride
Fig. 2. Treguesit e efikasitetit dhe sigurisë gjatë periudhës së trajtimit në grupet e sitagliptinës dhe metforminës në një kombinim fiks (FDC) ose glimepiride (A, B, G)
Ndryshimet në krahasim me vlerat fillestare të (A) HbA1c të popullatës së analizave të plota (FAS), (B) glukozës plazmatike të agjëruar (GPN) në FAS, dhe (D) peshës trupore në popullatën e pacientëve që morën të paktën një dozë të ilaçit të studiuar (APAT). Përqindja e pacientëve që arritën objektivin HbA1c prej 7 dhe 6.5% në javën 30 (FAS) (B). Numri i pacientëve me të paktën 1 episod të hipoglikemisë (popullata e APAT) (D). Të dhënat janë mesatare mean gabim standard i mesatares (SEM) (B, D, D) ose mesatarja ± SEM (A, C).
Diferenca = -14.7% p i Nuk mund ta gjeni atë që ju nevojitet? Provoni shërbimin e përzgjedhjes së literaturës.
Në javën 30, niveli i synuar HbA1 ^ më pak se 7.0% (53 mmol / mol) u arrit në një përqindje të konsiderueshme më të madhe të pacientëve në grupin FDC Sit / Met
krahasuar me grupin glimepiride (81.2 dhe 40.1%, p median (36.5 muaj)
Koha nga diagnostikimi i diabetit: medianë (24.8 kg / m2) BMI: 65 vjeç: Median (56 vjeç) mosha: Median (7.8%)
Value Vlera fillestare HbA1c (%): Nuk mund ta gjej atë që ju nevojitet? Provoni shërbimin e përzgjedhjes së literaturës.
■ Stratum: pa ilaçe hipoglikemike
■ Stratum: marrja e barnave hipoglikemike
Fig. 3. Analiza e nëngrupeve
Grafiku tregon ndryshimet midis opsioneve të trajtimit (glimepiride minus sitagliptin me metagin në një kombinim fiks) në lidhje me nivelin e HbA1c në nëngrupe të ndryshme, të përcaktuara në bazë të karakteristikave fillestare demografike dhe antropometrike. Një rënie e ndjeshme në krahasim me vlerën fillestare është vërejtur në të gjitha nëngrupet e të dy grupeve terapeutike. Në të dy grupet terapeutike, me vlera fillestare më të larta HbA1c, u vërejt një rënie më e theksuar e këtij treguesi nga niveli fillestar. Dallimet ndër-grupe në lidhje me ndryshimet në kufirin mesatar nga fillimi në javën e 30 ishin përgjithësisht të njëjta në të gjitha nëngrupet e identifikuara në bazë të moshës, gjinisë, indeksit të masës trupore (BMI) dhe kohëzgjatjes më të gjatë të diabetit mellitus tip 2.
Tabela 3. Përmbledhja e ngjarjeve anësore
Shosh / Met FDC Glimepiride
(n = 146) (n = 144) glimepiride (95% CI +)
Rezultati fatal 0 (0) 0 (0)
Ngjarjet serioze anësore 8 (5.5) 9 (6.3) -0.8 (-7.7, 5.0)
Ngjarjet anësore që lidhen me marrjen e drogës * 37 (25.3) 39 (27.1) -1.7 (-11.9.8.4)
Ngjarjet anësore (pacientët me> 1 dukuri) 88 (60.3) 101 (70.1) -9.9 (-20.6, 1.1)
Ngjarjet anësore të zbuluara gjatë trajtimit (> 5% të pacientëve)
Disordersrregullimet gastrointestinale 51 (34.9) 27 (18.8) 16.2 (6.0, 26.0)
Dispepsia 19 (13.0) 9 (6.3)
Diarre 15 (10.3) 4 (2.8)
Nauze 10 (6.8) 4 (2.8)
Dhimbje barku 4 (2.7) 0 (0.0)
Sëmundjet infektive dhe parazitare 31 (21.2) 32 (22.2) -1.0 (-9.0, 11.0)
Nasofaringjiti 13 (8.9) 17 (11.8)
Infeksione të traktit të sipërm respirator 12 (8.2) 4 (2.8)
Disordersrregullime metabolike dhe të ngrënies 14 (9.6) 33 (22.9) -13.3 (5.0, 22.0)
Hipoglikemia 8 (5.5) 29 (20.1)
Ulur oreksin 6 (4.1) 0 (0.0)
Rezultatet e studimeve laboratorike dhe instrumentale 8 (5.5) 15 (10.4) -4.9 (-1.0, 12.0)
Rritja e glukozës në gjak 0 (0,0) 6 (4,2)
Shkeljet e sistemit nervor 14 (9.6) 9 (6.3) 3.3 (-10.0, 3.0)
Marramendje 5 (3.4) 2 (1.4)
Disordersrregullimet e indit muskulor dhe skeletor 10 (6.8) 11 (7.6) 2.0 (-7.0, 2.0)
Shkelje të lëkurës dhe indit nënlëkuror 4 (2.7) 10 (6.9) -4.2 (-1.0, 10.0)
Ndërprerja e terapisë së përshkruar për shkak të ngjarjeve anësore 8 (5.5) 8 (5.6) -0.1 (-5.8, 5.6)
Ndërprerja e terapisë për shkak të ngjarjeve anësore të lidhura me terapinë. 7 (4.8) 3 (2.1) 2.7 (-1.8, 7.8)
Ndërprerja e terapisë për shkak të ngjarjeve anësore të rënda 1 (0.7) 1 (0.7) 0
Shënim. Nëse nuk tregohet ndryshe, numri i pjesëmarrësve në secilin grup është paraqitur, përqindjet jepen në kllapa. Edhe pse pacienti mund të ketë 2 ose më shumë ngjarje të pafavorshme, të dhënat e pacientit në secilën kategori janë regjistruar vetëm 1 herë. * Përcaktuar nga studiuesi si të jetë e mundur, me siguri ose përfundimisht të lidhura me marrjen e drogës. Intervalet e besimit 95% (CI) janë llogaritur sipas metodës së M1eSpep dhe IgtPep. Uluni / Met EyO, sitagliptin dhe metformin në një kombinim fiks.
Për tregues të tjerë (funksione jetësore, analiza biokimike të gjakut, lipideve plazmatike ose parametrave të tjerë hematologjikë), nuk janë regjistruar ndryshime klinike të rëndësishme nga niveli fillestar ose diferencat midis grupeve.
Studimi multicenter i dyfishtë i verbër në pacientët koreanë me diabet tip 2 demonstroi epërsinë e Sith / Met FDC ndaj glimepiride në drejtim të uljes së niveleve të HbA1c dhe GPN pas një trajtimi fillestar 30-javor. Një nivel i synuar HbA1c prej më pak se 7.0% (53 mmol / mol) u arrit në një përqindje të konsiderueshme më të madhe të pacientëve në grupin FDC Sit / Met. Megjithëse të dyja opsionet e trajtimit përmirësuan kontrollin e glicemisë, terapia me glimepiride çoi në një rritje të peshës së trupit, ndërsa me Sit / Met, një rënie e lehtë u vërejt në hipoglikeminë më pak të theksuar. Në përgjithësi, të dy opsionet e trajtimit u toleruan mirë.
Për terapinë e kombinuar me sitagliptin dhe metformin, efektiviteti është treguar më parë në drejtim të arritjes së glicemisë adekuate
kontrolli, toleranca e mirë, një efekt neutral në peshën e trupit dhe një rrezik i ulët i hipoglikemisë 25, 26, 28. Në studimin e tanishëm, u morën të dhëna shtesë mbi përdorimin e Sit / Met në një kombinim fiks në pacientët me diabet tip 2. Në përputhje me praktikën e tanishme klinike në Kore, glimpiridi është një ilaç i linjës së parë për diabetin e tipit 2. Rezultatet e studimit aktual sugjerojnë që Sit / Met FDC ka një avantazh në caktimin e trajtimit fillestar për pacientët me diabet tip 2 mbi monoterapinë me glimepiride. Duke pasur parasysh rekomandimet e tanishme për përdorimin e terapisë së kombinuar në fazat e hershme të trajtimit te pacientët të cilët nuk arrijnë nivelin e synuar të HbA1c, këto rezultate janë me rëndësi të madhe klinike për menaxhimin e pacientëve me diabet në Kore.
Në studimet e mëparshme që vlerësonin efikasitetin dhe sigurinë e terapisë së kombinuar me sitagliptin dhe metformin në popullatën Kore, u konfirmua efektiviteti dhe toleranca e mirë e këtij kombinimi. Një studim i kohërave të fundit krahasoi efektivitetin e kontrollit glicemik të terapisë së kombinuar të bazuar në metforminë me sitagliptin, një derivat sulfonilurea (glimepiride ose
me gliclazide të lëshuar të modifikuar) ose pioglitazone në 116 pacientë Koreanë të patrajtuar më parë, një kontroll i ngjashëm glicemik i këtyre tre kombinimeve u demonstrua në një gamë të gjerë të niveleve fillestare të HbA1c. Në një studim tjetër, pacientët koreanë që kishin marrë më parë terapi të kombinuar (kombinim i dyfishtë ose i trefishtë me metformin) morën një përmirësim statistikisht të rëndësishëm në kontrollin e glicemisë gjatë trajtimit me sitagliptin në një dozë prej 100 mg / ditë. Në grupin që kaloi nga glimepiride në sitagliptin, shpeshtësia e episodeve të hipoglikemisë u ul, kështu që, në pacientët me hipoglikeminë e agjërimit të përsëritur, mund të konsiderohet një mundësi e ngjashme e ndryshimit të trajtimit. Përkundër efikasitetit të demonstruar të terapisë së kombinuar, nuk ka pasur studime mbi Sit / Met në një kombinim fiks më parë në Kore, dhe studimi i paraqitur është i pari në llojin e tij.
Efektet e dobishme të përdorimit të kombinimeve me dozë fikse janë demonstruar më parë për kombinimet e tjera të dy përbërësve të ilaçeve për trajtimin e T2DM. Në një studim të rastit, të hapur, multicenter në grupe paralele, 209 pacientë Koreanë nuk arritën kontroll të duhur të T2DM, megjithë monoterapinë e metforminës, glimpiridi / metformina FDC u përdor në doza të ulëta ose titrim me një dozë të shtuar të metforminës (brenda 24 javësh), glimepiride / metformin FDC tejkaloi titrim doza e metforminës në lidhje me kontrollin e glicemisë. Një përmbledhje e bazuar në mënyrë empirike konkludoi se metformina / pioglitazone FDC është efektive në pacientët me diabet rezistent ndaj insulinës, të cilët nuk arritën të arrijnë qëllimet e trajtimit që plotësuan standardet e rekomanduara të kujdesit gjatë monoterapisë. Në një analizë të gjerë retrospektive të një baze të dhëne prej 16.928 pacientësh, u zbulua se me rosiglitazone / metformin FDC, pati një përmirësim statistikisht të rëndësishëm në aderimin e trajtimit në krahasim me regjimet e trajtimit që përfshinin 2 ilaçe. Në përgjithësi, përdorimi i FDC jo vetëm që mund të përmirësojë aderimin në terapi, por gjithashtu të ketë një profil tolerance më të favorshëm, të jetë më i përshtatshëm për pacientët dhe të ketë një kosto-efektivitet potencialisht më të lartë. Përdorimi i Sieve / Met FDC në studimin e paraqitur mund të jetë një nga faktorët që ndikuan në respektimin e lartë
Pothuajse 40% e pacientëve të përfshirë në studim nuk kishin marrë më parë terapi hipoglikemike. Efektiviteti i trajtimit fillestar me Sit / Met FDC në pacientët e patrajtuar më parë ishte vlerësuar në disa studime të mëparshme 35-37.Efikasiteti dhe siguria e Sit / Met FDC në krahasim me pioglitazone ishte studiuar kohët e fundit në dy studime të gjera duke përfshirë afro 500 pacientë, secila prej të cilave konfirmoi një përmirësim statistikisht të rëndësishëm në kontrollin e glicemisë me Sit / Met 35, 37. Përveç kësaj,
Nga pacientët në grupin Sit / Met është vërejtur një ulje e peshës së trupit, ndërsa te pacientët nga grupi i pioglitazone, pesha e trupit u rrit. Në një studim tjetër të dyfishtë, të rastësishëm, të 1250 pacientëve të parrahur më parë, ata morën Sith / Met FDC ose metformin, sipas rezultateve të tij, terapia fillestare Sith / Met FDC në krahasim me monformimin e metforminës ishte më e dobishme për sa i përket kontrollit të glicemisë, dhe u regjistruan tregues të ngjashëm të humbjes së peshës dhe një incidencë më e ulët e dhimbjes së barkut dhe diarresë. Dy prova klinike të dizajnuara më herët në pacientët e patrajtuar më parë me T2DM pas 18 ose 24 javësh terapi Sit / Met treguan një përmirësim më të theksuar në kontrollin e glicemisë sesa në rastin e monoterapisë me një ilaç dhe / ose me placebo. Dhe ky efekt pozitiv vazhdoi gjatë gjithë periudhës së trajtimit, e cila zgjati deri në 2 vjet. Duke pasur parasysh periudhën fillestare të larjes, të kërkuar nga modeli i studimit, efekti superior Sieve / Met FDC i regjistruar në studimin aktual mund të reflektojë pjesërisht faktin se shumë pacientë nuk kanë marrë trajtim më parë.
Në grupin glimepiride, një frekuencë më e lartë e hipoglikemisë është vërejtur në krahasim me grupin FDC Sit / Met (20.1 dhe 5.5%). Meqenëse në më shumë se 46% të pacientëve doza maksimale ose përfundimtare e barit ishte 1 mg dhe vetëm rreth 17% e pacientëve morën 6 mg si dozë maksimale ose totale, këto rezultate priten mjaft. Edhe pse studimi aktual lejoi titrimin e një doze glimepiride në diskrecionin e mjekëve, duhet të theksohet se për shkak të natyrës së dyfishtë të verbër të studimit, mjekët nuk kishin informacion në lidhje me trajtimin specifik. Kështu, ky studim pasqyron praktikën aktuale të rritjes në mënyrë pasive të dozës së glimepiride. Një fakt interesant është se në grupin e glimpirideve, kur aplikoni doza relativisht të ulëta, është vërejtur një incidencë më e lartë e hipoglikemisë. Duke pasur parasysh shqetësimet që lidhen me hipoglikeminë, përdorimi i një regjimi të terapisë derivative të sulfonilureas mund të vonojë arritjen e nivelit të glicemisë së synuar. Për më tepër, për hipoglikeminë e shkaktuar nga derivatet e sulfonil-ure, u demonstrua një varësi nga doza, si dhe një lidhje e kundërt me rritjen e BMI, e cila mund të jetë një shpjegim i besueshëm për rritjen e peshës trupore në grupin glimepiride në studimin aktual.
Në grupin FDC Sit / Met, një frekuencë relativisht e ulët e ndërprerjes së terapisë është vërejtur në krahasim me grupin e glimpirideve (17.7 dhe 25.5%). Edhe pse shkalla e braktisjes në të dy grupet duket e lartë, duke pasur parasysh kohëzgjatjen e studimit (39 javë), kjo vlerë është në një interval të pranueshëm.
Studimi i paraqitur krahasoi efikasitetin dhe sigurinë e monoterapisë (glimepiride) dhe terapisë me dy komponentë (Sit / Met FDC). Një numër i studimeve të mëparshme kanë krahasuar gjithashtu monoterapinë dhe terapinë kombinuese 31, 36, 37, pra
çdo dyshim për zgjedhjen e ilaçeve në këtë studim është i pabazuar. Përveç kësaj, fakti që glimepiride është aktualisht një ilaç i linjës së parë tek pacientët me diabet tip 2 në Kore është një arsye shtesë për përdorimin e tij në grupin e krahasimit në studimin e tanishëm.
Megjithëse u ekzaminuan 628 pacientë për këtë studim, vetëm 292 njerëz ishin të rastit në çdo grup terapeutik.Shumica e rasteve kur pacientët nuk ishin përfshirë në rezultatet e shqyrtimit ishin për shkak të vlerave shumë të ulëta ose të larta të HbA1c, pastrimit të ulët të kreatininës dhe parametrave të tjerë që nuk plotësonin kriteret e përzgjedhjes. Karakteristikat e shumë pacientëve nuk i plotësuan kriteret e përcaktuara gjatë periudhës hyrëse për shkak të niveleve të ulëta të HbA1c, e cila ndoshta ishte për shkak të ndryshimeve në stilin e jetës së pacientëve gjatë periudhës 6-javore hyrëse. Kjo konfirmon efektin e dobishëm të një jetese të shëndetshme në rrjedhën e diabetit. Përveç kësaj, siç u diskutua më parë, titrimi me doza në rritje të glimepiride mund të jetë i pamjaftueshëm, gjë që gjithashtu mund të ndikojë në rezultatet e studimit.
Si përfundim, duhet të theksohet se përdorimi i terapisë së kombinuar në fazat e hershme të trajtimit përputhet me standardet moderne të kujdesit mjekësor për diabetin. Studimi aktual është i pari që vlerëson sigurinë dhe efikasitetin e Sit / Met në një kombinim fiks në krahasim me glimepiride në pacientët koreanë me T2DM si terapi fillestare. Rezultatet e këtij studimi sugjerojnë që Sit / Met FDC mund të jetë një mundësi e mirë fillestare e trajtimit për pacientët me diabet tip 2 në krahasim me monoterapinë glimepiride. Studime të mëtejshme janë të nevojshme për të vlerësuar efektet afatgjata të Sit / Met FDC dhe efektin e këtij kombinimi në pikat përfundimtare të sistemit kardiovaskular, si dhe vdekshmërinë midis pacientëve me T2DM.
■ Kombinimi i Sit / Met si terapi fillestare siguroi një përmirësim më të theksuar në kontrollin e glicemisë së shpejtë dhe glukozës plazmatike të agjëruar (GPN) 30 javë pas fillimit në krahasim me glimepiride. Për më tepër, me përdorimin e Sit / Met, u vërejt një rënie e lehtë e peshës trupore dhe hipoglicemia më pak e theksuar në krahasim me terapinë glimepiride.
■ Studimi aktual vlerëson për herë të parë sigurinë dhe efektivitetin e Sit / Met në një fikse
kombinim në krahasim me glimepiride në pacientët Koreanë me diabet mellitus tip 2 (T2DM) si terapi fillestare.
Results Rezultate statistikisht domethënëse të studimit: kombinimi i Sit / Met si terapi fillestare siguroi një përmirësim më të theksuar në nivelet e HbA1c dhe GPN 30 javë pas fillimit në krahasim me glimepiride. Terapia me glimepiride çoi në një rritje të peshës trupore, ndërsa përdorimi i Sit / Met tregoi një rënie të lehtë dhe hipoglikeminë më pak të theksuar.
■ providesfarë ofron ky studim: ky studim së pari vlerëson sigurinë dhe efikasitetin e kombinimit Sit / Met në krahasim me monoterapinë glimepiride si një trajtim fillestar në pacientët koreanë me diabet tip 2.
Ky studim u financua nga MSD International GmbH, një degë e Merck & Co, Inc. (Kenilworth, New Jersey, USA). Sponsori mori pjesë në hartimin e studimit, mbledhjen, rishikimin dhe analizën e të dhënave, si dhe në shkrimin e raportit. Ndihma për të shkruar tekstin mjekësor u dha nga Tejas Tirodkar (Cactus Communications, Mumbai, India). Kjo ndihmë u financua nga MSD Korea Ltd. Autorët falënderojnë të gjithë studiuesit që morën pjesë në studim: Young Sik Choi (Klinika Ungjillore në Universitetin Kosin), Jong Ryeal Hahm (Klinika e Universitetit Shtetëror Gyeongsang), Mi Kyung Kim (Qendra Mjekësore Maryknoll), Ja Young Park (Klinika e Shën Marisë Busan ), Sung Rae
Cho (Klinika Fatima në Changwon), Kyung Mook Choi (Klinika Guro në Universitetin Kore), Dae Jung Kim (Klinika Universitare Aju), Ki Young Lee (Qendra Mjekësore Gil në Universitetin Gachon), Chong Hwa Kim (Klinika Ilsan, Shërbimi Shtetëror i Sigurimeve Shëndetësore) ), Dong Jun Kim (Klinika Ilsan Peck, Universiteti i Inje), Choon Hee Chung (Klinika e Veçantë e Krishterë për Wongju), Ji Oh Mok (Spitali Phocong në Universitetin Sun-Chun-hyang) dhe Sung Hee Choi (Klinika Bundang, Universiteti Shtetëror i Seulit).
SJL është një punonjës i MSD Korea Ltd, të gjithë autorët e tjerë nuk kanë asnjë konflikt interesi për t'u zbuluar.
Ky studim është regjistruar në bazën e të dhënave Cli-nicalTrials.gov (ID: NCT00993187).
INFORMACIONI Udhëheqës kryesor
Kim In Joo, Departamenti i Endokrinologjisë dhe Metabolizmit, Departamenti i Terapisë, Spitali Universitar Shtetëror Busan, Koreja e Jugut E-mail: [email protected]
1. Shoqata Amerikane e Diabetit. Diagnoza dhe klasifikimi i diabetit mellitus. Kujdesi për diabetin. 2014, 37 (SuppL 1): S81-90.
2. Miller B.R., Nguyen H., Hu C.J., Lin C., Nguyen Q.T. Barnat dhe synimet e reja të shfaqura për diabetin tip 2: Rishikimi i provave. Përfitimet e drogës shëndetësore. 2014, 7: 452-63.
3. Organizata Botërore e Shëndetit. Fleta e Faktit të Diabeteve. 2015. URL: http: // www.who.int/mediacentre/factsheets/fs312/en/ (data e hyrjes 1 shkurt 2016).
4. Jeon J.Y., Ko S.H., Kwon H.S., et al. Prevalenca e diabetit dhe prediabetes sipas glukozës plazmatike dhe HbA1c të agjërimit. Diabeti Metab J. 2013, 37: 349-57.
5. Cade W.T. Sëmundjet mikrovaskulare dhe makrovaskulare të lidhura me diabetin në përcaktimin e terapisë fizike. Fizik Ter. 2008, 88: 1322-35.
6. Stratton I.M. Adler A.I., Neil H.A.W., et al. Shoqata e glikemisë me komplikime makrovaskulare dhe mikrovaskulare të diabetit tip 2 (UKPDS 35): studim i ardhshëm vëzhgues. BMJ. 2000, 321: 405-12.
7. Veprimi për të kontrolluar rrezikun kardiovaskular në Grupin e Studimit të Diabetit, Gerstein H.C., Miller M.E., et al. Efektet e uljes intensive të glukozës në diabetin tip 2. N Engl J Med. 2008, 358: 2545-59.
8. Grupi bashkëpunues ADVANCE, Patel A., MacMahon S. et al. Kontrolli intensiv i glukozës në gjak dhe rezultatet vaskulare te pacientët me diabet tip 2. N Engl J Med. 2008, 358: 2560-72.
9. Duckworth W., Abraira C., Moritz T., et al. Kontrolli i glukozës dhe komplikimet vaskulare te veteranët me diabet tip 2. N Engl J Med. 2009, 360: 129-39.
10. Grupi i Studimit të Diabetit Prospektivë në Mbretërinë e Bashkuar (UKPDS). Kontroll intensiv i glukozës në gjak me sulfonylureas ose insulinë në krahasim me trajtimin konvencional dhe rrezikun e komplikimeve në pacientët me diabet tip 2 (UKPDS 33). Lancet. 1998, 352: 837-53.
11. Holman R.R., Paul S.K., Bethel M.A., Matthews D.R., et al. Ndjekja 10-vjeçare e kontrollit intensiv të glukozës në diabetin tip 2. N Engl J Med. 2008, 359: 1577-89.
12. Riddle M.C., Yuen K.C. Rivlerësimi i qëllimeve të insulintherapisë: Perspektiva nga provat e mëdha klinike. Endocrinol Metab Clin North North Am. 2012, 41: 41-56.
13. Algoritmi i Menaxhimit Gjithëpërfshirës të Diabetit AACE. Task forcë për algoritmin e ri gjithëpërfshirës të diabetit. Praktika endokrite. 2013, 19 (Prov. 2): 1-48.
14. Derosa G., Maffioli P. Konsideratat e pacientëve dhe mjetet klinike të një kombinimi të dozës fikse të saksagliptinës / metforminës në trajtimin e diabetit tip 2. Diabeti Metab Syndr Obeset. 2011, 4: 263-71.
15. Shoqata Amerikane e Diabetit. Afrimet ndaj trajtimit të glicemisë. Kujdesi për diabetin. 2015, 38 (Prov. 1): S41-88.
16. Defronzo R.A. Leksion ndalimi. Nga triumvirateto okteta ogurzi: një paradigmë e re për trajtimin e diabetit mellitus tip 2. Diabetes. 2009, 58: 773-95.
17. Suk J.H., Lee C.W., Son S.P., et al. Statusi aktual i recetës në pacientët diabetikë të tipit 2 nga spitalet e përgjithshme në Busan. Diabeti Metab J. 2014, 38: 230-9.
18. Davis S.N. Roli i glimpiridit në menaxhimin efektiv të diabetit tip 2. Komplikimet e Diabeteve. 2004, 18: 367-76.
19. Korytkowski M.T. Trajtimi Sulfonylurea i diabetit mellitus tip 2: përqëndrohuni në glimepiride. Farmakoterapia. 2004, 24: 606-20.
20. Currie C. J., Poole C. D., Evans M., Peters J. R., et al. Vdekshmëria dhe rezultatet e tjera të rëndësishme të lidhura me diabetin me insulinë kundrejt tjetrit
terapi antihiperglicemike në diabetin tip 2. J Klin Endocrinol Metab. 2013, 98: 668-77.
21. Morgan C. L., Mukherjee J., Jenkins-Jones S., Holden S. E., et al. Shoqata midis monoterapisë së rreshtit të parë me sulphonylurea kundrejt metforminës dhe rrezikut të vdekshmërisë nga alkoza dhe ngjarjeve kardiovaskulare: një studim retrospektiv, vëzhgues. Diabeti Obes Metab. 2014, 16: 957-62.
22. Genuth S. A duhet të mbetet sulfonylureas një shtesë shtesë e parë për terapinë e metforminës në pacientët me diabet tip 2? Jo, është koha për të vazhduar më tej! Kujdesi për diabetin. 2015, 38: 170-5.
23. Plosker G.L. Sitagliptin: Një përmbledhje e përdorimit të tij në pacientë me diabet mellitus tip 2. Droga. 2014, 74: 223-42.
24. Herman G.A., Bergman A., Stevens C., et al. Efekt i vetëm dozave orale të sitagliptinës, një frenues dipeptidil peptidaza-4, në nivelin e incretinës dhe glukozës plazmatike pas një testi të tolerancës glukoze në gojë në pacientët me diabet tip 2. J Klin Endocrinol Metab. 2006, 91: 4612-9.
25. Goldstein B.J., Feinglos M.N., Lunceford J.K. Johnson J., et al., Sitagliptin 036 Group Study. Efekt i terapisë fillestare të kombinimit me sitagliptin, një frenues dipeptidil peptidaz-4 dhe metformin në kontrollin e glicemisë në pacientët me diabet tip 2. Kujdesi për diabetin. 2007, 30: 1979-87.
26. Charbonnel B., Karasik A., Liu J., Wu M., et al., Sitagliptin Study 020 Group. Efektiviteti dhe siguria e sitagliptinës së frenuesit dipeptidil peptidaz-4 i shtuar në terapinë e vazhdueshme të metforminës në pacientët me diabet tip 2 të kontrolluar jo adekuat vetëm me metformin. Kujdesi për diabetin. 2006, 29: 2638-43.
27. Miettinen O., Nurminen M. Analiza krahasuese e dy niveleve. Stat Med. 1985, 4: 213-26.
28. Chwieduk C.M. Kombinimi i dozës fikse të sitagliptinës / metforminës: Në pacientët me diabet mellitus tip 2. Droga. 2011, 71: 349-61.
29. Lee Y.K., Song S.O., Kim K.J., et al. Efektiviteti glicemik i terapive të kombinimit të dyfishtë me bazë metformin me sulfonylurea, pioglitazone, ose frenues DPP4, në pacientët me diabet, Koreane, të tipit 2, të tipit 2. Diabeti Metab J. 2013, 37: 465-74.
30. Chung H.S., Lee M.K. Efektiviteti i sitagliptinës kur shtohet në terapi në vazhdim në subjektet koreane me diabet mellitus tip 2. Diabeti Metab J. 2011, 35: 411-7.
31. Kim H.S., Kim D.M., Cha B.S., et al. Efektiviteti i kombinimit të dozës fikse glimepiride / metformin vs lartësimi i metforminës në pacientët diabetikë të tipit 2 të kontrolluar në mënyrë jo adekuate në monoterapinë me metforminë me dozë të ulët: një etiketë e rastit, e hapur, grup paralel, studim multententer në Kore. J Hulumtimi i Diabeteve. 2014, 5: 701-8.
32. Derosa G., Salvadeo S.A. Kombinimi i dozës fikse të Pioglitazone dhe metformin në diabet mellitus tip 2: një përmbledhje e bazuar në prova për vendin e saj në terapi. The Evid Core. 2008, 2: 189-98.
33. Vanderpoel D.R., Hussein M.A., Watson-Heidari T., Perry A. Aderimi në një kombinim me dozë fikse të hidroklorurit të rosiglitazone maleate / metformin në subjektet me diabet tip mellitus: një analizë retrospektive e të dhënave. Klinika Ther. 2004, 26: 2066-75.
34. Bain S.C. Trajtimi i diabetit mellitus tip 2 me agjentë të administruar oral: përparime në terapi kombinuese. Praktika endokrite. 2009, 15: 750-62.
35. Perez-Monteverde A., Seck T., Xu L., et al. Efektiviteti dhe siguria e sitagliptinës dhe kombinimi me dozë fikse të sitagliptinës dhe metforminës vs. pioglitazone në pacientët naivë të drogës me diabet tip 2. Praktika Int J Klinike. 2011, 65: 930-8.
Terapia e rregullimit të rregullave të tipit 2 të diabetit mellitus
| í Amaryl '1 * 1 I Amaryl' j Amaryl ■ Amaryl '
II 1 tmr-lm ■ 'I Ts 1 IM HTM', f. “Vite, n!
I 1 iHNOF '^ yifiÖ ^ O
Mbi 15 vjet përdorim në Rusi1
Mekanizmi i veprimit të dyfishtë: stimulimi i sekretimit të insulinës dhe një ulje e rezistencës ndaj insulinës2
Ulja e glicemisë në kombinim me një rrezik të ulët të hipoglikemisë me glimepiride në praktikën e vërtetë klinike në Rusi 3-5
Administrimi i përshtatshëm: 1 tabletë 1 herë në ditë2
Shumëllojshmëri dozash për titrim të përshtatshëm2
Forma ekonomike e lëshimit - 90 tableta në një paketë6 *
Udhëzime të shkurtra për praktikën mjekësore
D i ilaçit AMARIL®
Emri tregtar i përgatitjes: Amaril®. Emri jo-pronar ndërkombëtar: glimepiride. Forma e dozimit dhe përbërja: tableta. Amaryl® 1.2.3.4 mg: 1 tabletë përmban përkatësisht 1.2.3.4 mg glimpiride. Grupi farmakoterapeutik: agjent hipoglikemik për administrimin oral të grupit të sulfonilurenës së gjeneratës III. Indikacionet për përdorim: diabeti mellitus tip 2 (në monoterapi ose si pjesë e terapisë së kombinuar me metformin ose insulinë). Dozimi dhe administrimi: Tabletat Amaril® merren të gjitha pa përtypur, duke pirë shumë lëng ™ (rreth 0,5 gota). Doza fillestare është 1 mg glimpiride 1 herë në ditë. Rritja e dozës rekomandohet të bëhet nën monitorimin e rregullt të përqendrimit të glukozës në gjak dhe në përputhje me hapin e rritjes së dozës vijuese: 1 mg-2 mg-Zmg-4 mg-6 mg-8 mg me interval prej 1-2 javësh. Isshtë marrë para një mëngjes të plotë ose vakt kryesor. Kundërindikimet: diabeti mellitus tip 1, ketoacidoza diabetike, precoma diabetike dhe koma, mbindjeshmëria ndaj glimepiride ose ndaj ndonjë prej përbërësve ndihmës të ilaçit, ndaj sulfonilureve të tjerë ose sulfonamideve, shtatzënisë dhe laktacionit, dëmtim të rëndë hepatik, dëmtim të rëndë të veshkave, fëmijëve mosha (mungesa e të dhënave klinike për përdorim), sëmundje të rralla trashëgimore (intoleranca e galaktozës, mungesa e laktazës ose malabsori i glukozës-galaktozës btsiya). Me kujdes: në javët e para të trajtimit, në prani të faktorëve të rrezikut për zhvillimin e hipoglikemisë (shiko udhëzimet e plota për përdorimin mjekësor të ilaçit), për sëmundjet ndërkurrente, ndryshimet në stilin e jetës tek pacientët, mungesa e dehidrogjenazës së glukozës-6-fosfat dhe thithja gastrointestinale (zorrëve obstruksioni, pareza e zorrëve).Udhëzime speciale: në javët e para të trajtimit, rreziku i hipoglikemisë mund të rritet - kërkohet monitorim i kujdesshëm i glikemisë. Në rast të kushteve të veçanta klinike stresuese (trauma, ndërhyrje kirurgjikale, infeksione me ethe febrile), mund të kërkohet një transferim i përkohshëm në terapi me insulinë. Ndërveprimi me ilaçe të tjera: glimpiridi metabolizohet nga citokromi P4502C9 (CYP2C9), i cili duhet të merret parasysh kur përdoret njëkohësisht me induktorët (p.sh. rifampicin) ose frenuesit (p.sh. flukonazol) CYP2C9. Për ndërveprim me ilaçet e tjera, shihni udhëzimet e plota për përdorimin mjekësor të ilaçit. Efekti anësor: hipoglikemia. Në raste të rralla: nauze, të vjella, siklet në epigastrium, diarre, një rritje kalimtare e aktivitetit të enzimave të mëlçisë dhe / ose kolestazisë, hepatiti, dëmtim i shikimit kalimtar për shkak të një ndryshimi në përqendrimin e glukozës në gjak, trombocitopenia, leukopenia, anemia hemolitike, eritrocitopeni , agranulocytosis, pancytopenia, pruritus, urtikarie, skuqje të lëkurës, vaskulit alergjik, fotosensibilitet. Mbidozimi: mbidozimi akut, si dhe trajtimi i zgjatur me doza shumë të larta të glimpiridit mund të çojnë në zhvillimin e hipoglikemisë së rëndë, të rrezikshme për jetën. Sapo të zbulohet një mbidozë, duhet menjëherë të informoni mjekun tuaj. Hipoglikemia pothuajse gjithmonë mund të ndalet shpejt nga marrja e menjëhershme e karbohidrateve. Kodi ATX: A10BB12. Data e skadimit: 3 vjet. Para emërimit, duhet të lexoni udhëzimet për përdorimin mjekësor të ilaçit
1. Certifikata e regjistrimit të ilaçit Amaril® për përdorim mjekësor П N015530 / 01. 2. Udhëzime për përdorimin mjekësor të Amaril®, për, numrin P N015530 / 01-131216.3. Ametov A.C. me eoavt. Mundësitë e përdorimit të glimepiride për të filluar terapi për uljen e sheqerit. Rezultatet e një studimi vëzhgues Amaril-MONO. Diabeti mellitus, 2013: Nr 3. 4. Glinkina I.V. et al., Efikasiteti dhe siguria e kombinimit të lirë të glimepiride dhe metforminës në pacientët me diabet mellitus tip 2 në praktikën e vërtetë klinike: një program vëzhgimi // Farmacoterapi efektive. Endokrinologjia 2/2012: 16-20.5. Zaitseva N.V. et al., <Terapia e kombinimit me glimepiride dhe metformin në pacientët me diabet tip 2. Rezultatet e studimit vëzhgues rus // Farmateka. - 2014. - Nr 16.6. www.apteka.ru, hyrja e fundit në sit - 07/06/2017. "Kostoja e një tableti në një paketë nr. 90 është 25% më e ulët se kostoja e një tableti në një paketë nr. 30 për doza të krahasueshme. # Qasja klasike për trajtimin e diabetit mellitus tip 2: stimulimi i sekretimit të insulinës dhe> ulja e rezistencës ndaj insulinës. Informacioni është i destinuar për profesionistët e shëndetit
Përfaqësimi i kufomës Sanofi-aventis SHA (Francë) 125009, Moskë, ul. Tverskaya, datë 22. Telefon: (495) 721-14-00, faks: (495) 721-14-11, www.sanofi.ru.SARU.GLI.17.06.0953
36. Reasner C., Olansky L., Seck T. L., et al. Efekti i terapisë fillestare me kombinimin në dozë fikse të sitagliptinës dhe metforminës në krahasim me monoterapinë e metforminës në pacientët me diabet tip mellitus. Diabeti Obes Metab. 2011, 13: 644-52.
37. Wainstein J., Katz L., Engel S.S., et al. Terapia fillestare me kombinimin e dozës fikse të sitagliptinës dhe metforminës rezulton në përmirësim më të madh të kontrollit të glicemisë në krahasim me pioglitazonin
monoterapi tek pacientët me diabet tip 2. Diabeti Obes Metab. 2012, 14: 409-18.
Farmakologji
Metformin + sitagliptina është një kombinim i dy substancave aktive (DV) me një mekanizëm plotësues (plotësues) të veprimit - sitagliptin, një frenues DPP-4 dhe metformin, një përfaqësues i klasës biguanide. Përdoret për të përmirësuar kontrollin e glicemisë në pacientët me diabet tip 2.
Kur administrohet me gojë, sitagliptina është një frenues aktiv shumë selektiv DPP-4, i destinuar për trajtimin e diabetit mellitus tip 2. Efektet farmakologjike të klasës së barnave - frenuesit DPP-4 ndërmjetësohen nga aktivizimi i incretins. Duke frenuar DPP-4, sitagliptina rrit përqendrimin e dy hormoneve aktive të njohura të familjes incretin: GLP-1 dhe HIP.Incretinat janë pjesë e sistemit të brendshëm fiziologjik për rregullimin e homeostazës së glukozës. Në përqendrimet normale ose të ngritura të glukozës në gjak, GLP-1 dhe GUI rritin sintezën dhe sekretimin e insulinës nga qelizat beta të pankreasit. GLP-1 gjithashtu pengon sekretimin e glukagonit nga qelizat alfa pankreatike, duke zvogëluar, pra, sintezën e glukozës në mëlçi. Ky mekanizëm veprimi ndryshon nga mekanizmi i veprimit të derivateve sulfonylurea, të cilat stimulojnë lëshimin e insulinës edhe në përqendrime të ulëta të glukozës në gjak, i cili është i mbushur me zhvillimin e hipoglikemisë së shkaktuar nga sulfonilindur jo vetëm në pacientët me diabet tip m 2, por edhe në individë të shëndetshëm. Duke qenë një frenues shumë selektiv dhe efektiv i enzimës DPP-4, sitagliptina në përqendrime terapeutike nuk pengon aktivitetin e enzimave të lidhura DPP-8 ose DPP-9. Sitagliptina ndryshon në strukturën kimike dhe veprimin farmakologjik nga analoge të GLP-1, insulinës, derivateve sulfonilurea ose meglitinides, biguanides, agonistëve të receptorëve gama të aktivizuar nga proliferatori i peroxis (PPARγ), frenuesit alfa-glukozidaza dhe analoge të amilinës.
Metformina është një ilaç hipoglikemik që rrit tolerancën e glukozës në pacientët me diabet tip 2, duke ulur përqendrimin e glukozës në gjakun bazal dhe postprandial. Mekanizmat e tij farmakologjikë të veprimit ndryshojnë nga mekanizmat e veprimit të agjentëve hipoglikemikë oral të klasave të tjera.
Metformina zvogëlon sintezën e glukozës në mëlçi, thithjen e glukozës në zorrë dhe rrit ndjeshmërinë ndaj insulinës duke rritur marrjen periferike dhe përdorimin e glukozës. Për dallim nga derivatet e sulfonylurea, metformina nuk shkakton hipoglicemi tek pacientët me diabet mellitus tip 2 ose në njerëz të shëndetshëm (me përjashtim të disa rrethanave, shihni "Kufizimet në përdorimin", Metformin) dhe nuk shkakton hiperinsulinemi. Gjatë trajtimit me metformin, sekretimi i insulinës nuk ndryshon, ndërsa përqendrimi i insulinës në stomak bosh dhe vlera ditore e përqendrimit plazmatik të insulinës mund të ulet.
Administrimi oral i një doze të vetme të sitagliptinës te pacientët me diabet mellitus tip 2 çon në një shtypje të aktivitetit të enzimës DPP-4 për 24 orë, e cila shoqërohet me një rritje dy deri në trefish të përqendrimit të GLP-1 dhe HIP aktiv qarkullues, një rritje në përqendrimin plazmatik të insulinës dhe C-peptidit, një ulje në përqendrimin e glukagonit përqendrimi i glukozës plazmatike, si dhe një rënie në amplituda e luhatjeve glicemike pas glukozës ose ngarkimit të ushqimit.
Administrimi i sitagliptinës në një dozë ditore prej 100 mg për 4-6 muaj përmirësoi ndjeshëm funksionin e qelizave beta pankreatike në pacientët me diabet mellitus tip 2, siç dëshmohet nga ndryshimet përkatëse në shënuesit si HOMA-β (vlerësimi i homeostazës në model-β), raporti proinsulin / insulinë, vlerësimi i reagimit të qelizave beta të pankreasit sipas panelit të testeve të përsëritura për tolerancën e ushqimit. Sipas studimeve klinike të fazave të II dhe III, efektiviteti i kontrollit glicemik të sitagliptinës në regjimin prej 50 mg 2 herë në ditë ishte i krahasueshëm me efektivitetin e regjimit prej 100 mg një herë në ditë.
Në një studim të rastësishëm, të kontrolluar nga placebo, të kontrolluar nga dyfish, të dyfishtë, të dyfishtë të simuluar, në seksione kryq seksionale në vullnetarë të shëndetshëm, u studiuan efektet e sitagliptinës në kombinim me metformin, ose vetëm sitagliptin, ose vetëm metformin, ose placebo mbi ndryshimet në përqendrimet plazmatike të GLP-1 aktive dhe totale dhe glukozës pas administrimit ushqim. Përqendrimi mesatar i ponderuar i GLP-1 aktiv në 4 orë pas një vakt u rrit me rreth 2 herë pas marrjes së vetëm sitagliptinës ose vetëm metforminës në krahasim me placebo. Administrimi i kombinuar i sitagliptinës dhe metforminës siguroi një përmbledhje të efektit me një rritje 4-fish në përqendrimin e GLP-1 aktiv në krahasim me dinamikën në grupin e placebo.
Pritja e sitagliptinës vetëm u shoqërua me një rritje të përqendrimit të vetëm GLP-1 aktive për shkak të frenimit të enzimës DPP-4, ndërsa administrimi i vetëm i metforminës u shoqërua me një rritje simetrike të përqendrimit të GLP-1 totale dhe aktive. Të dhënat e marra pasqyruan mekanizma të ndryshëm që nënvizojnë rritjen e përqendrimit të GLP-1 aktiv pas marrjes së këtyre dy ilaçeve. Rezultatet e studimit demonstruan gjithashtu se ishte sitagliptina, dhe jo metformina, që siguroi një rritje të përqendrimit të GLP-1 aktiv.
Në studimet në vullnetarë të shëndetshëm, marrja e sitagliptinës nuk u shoqërua me një ulje të përqendrimit të glukozës dhe nuk shkaktoi hipoglicemi, gjë që konfirmon natyrën e varur nga glukoza nga efekti insulinotrop dhe shtypja e sintezës së glukagonit.
Në një studim të rastit, të kontrolluar nga placebo, i përfshirë në pacientë me hipertension arterial, përdorimi i kombinuar i ilaçeve antihipertensive (një ose më shumë nga lista: Frenuesit ACE, ARA II, BKK, beta-bllokuesit, diuretikët) me sitagliptin në përgjithësi u toleruan mirë nga pacientët. Në këtë kategori pacientësh, sitagliptina tregoi një efekt të lehtë hipotensiv: në një dozë ditore prej 100 mg, sitagliptina uli vlerën mesatare ditore të ambulatorit të SBP me 2 mm Hg. krahasuar me grupin e placebo. Në pacientët me presion normal të gjakut, nuk është vërejtur efekt hipotensiv.
Efekt në elektrofiziologjinë kardiake
Në një studim të rastësishëm, të kontrolluar nga placebo, të kontrolluar nga vlonjate në vullnetarë të shëndetshëm, sitagliptina është përdorur një herë në një dozë prej 100 ose 800 mg (tejkalimi 8-fish i dozës së rekomanduar) ose placebo. Pas marrjes së dozës terapeutike të rekomanduar të ndonjë efekti të barit në kohëzgjatjen e intervalit QT, si në kohën e tij në plazmën Cmax , dhe në pika të tjera të verifikimit gjatë gjithë studimit, nuk janë vërejtur. Pas konsumimit të 800 mg, rritja maksimale e ndryshimit mesatar të rregulluar me placebo në kohëzgjatjen e intervalit QT në krahasim me vlerën fillestare 3 orë pas marrjes së drogës ishte 8 ms. Një rritje e ngjashme u vlerësua klinikisht e parëndësishme. Pas marrjes së 800 mg, vlera e plazmës Cmax Sitagliptina ishte afro 11 herë më e madhe se vlera përkatëse pas marrjes së një doze terapeutike prej 100 mg.
Rezultatet e një studimi të bioekivalencës në vullnetarë të shëndetshëm treguan se tabletat e kombinimit (metformin + sitagliptin) 500/50 mg dhe 1000/50 mg janë bioekivalent për administrimin e veçantë të dozave të përshtatshme të sitagliptinës dhe metforminës.
Nisur nga bioquivalenca e provuar e tabletave me dozat më të ulëta dhe më të larta të metforminës, tabletave me dozë të ndërmjetme të metforminës (metformin + sitagliptin) 850/50 mg iu dha gjithashtu bioekivalenca, me kusht që kombinimi i dozës fikse ishte i kombinuar në tabletë.
Sitagliptin. Disponueshmëria biologjike e sitagliptinës është afërsisht 87%. Pritja e sitagliptinës njëkohësisht me ushqime të yndyrshme nuk ndikon në farmakokinetikën e kombinimit.
Metformin. Disponueshmëria biologjike e metforminës kur merret në stomak bosh me dozë 500 mg është 50-60%. Rezultatet e studimeve të një doze të vetme të metforminës në doza nga 500 në 1500 mg dhe nga 850 deri në 2550 mg tregojnë një shkelje të proporcionalitetit të dozës me dozë në rritje, e cila ka më shumë të ngjarë për shkak të zvogëlimit të përthithjes sesa ekskretimit të përshpejtuar. Përdorimi i njëkohshëm me ushqimin zvogëlon shkallën dhe sasinë e metforminës së zhytur, siç dëshmohet nga një ulje në plazmën Cmax me rreth 40%, një ulje në AUC prej rreth 25%, dhe një vonesë 35-minuta në arritjen e Cmax pas një doze të vetme të metforminës në një dozë prej 850 mg në të njëjtën kohë me ushqimin në krahasim me vlerat e parametrave përkatës pas marrjes së një doze të ngjashme të barit në stomak bosh. Rëndësia klinike e uljes së parametrave farmakokinetikë nuk është vendosur.
Sitagliptin. E mesme Vss pas një injeksioni të vetëm iv, 100 mg sitagliptinë në vullnetarë të shëndetshëm është afërsisht 198 l. Pjesa e sitagliptinës e detyrueshme në mënyrë të kthyeshme për proteinat plazmatike është relativisht e vogël (38%).
Metformin. Vd metformina pas një doze të vetme orale prej 850 mg mesatarisht (654 358) l. Metformina vetëm në një masë shumë të vogël lidhet me proteinat plazmatike. Metformina shpërndahet pjesërisht dhe përkohësisht në qelizat e kuqe të gjakut. Kur përdorni metformin në doza dhe mënyra të rekomanduara, plazma Css (zakonisht Cmax nuk i kaloi 5 μg / ml edhe pas marrjes së dozave maksimale.
Sitagliptin. Përafërsisht 79% e sitagliptinës ekskretohet e pandryshuar nga veshkat, shndërrimi metabolik është minimal.
Pas 14 sitagliptinës të emërtuar C u administrua me gojë, afërsisht 16% e radioaktivitetit të administruar u ekskretuan si metabolitë sitagliptina. Përqendrimet e gjurmëve të 6 metabolitëve të sitagliptinës u identifikuan që nuk kontribuan në aktivitetin frenues të plazmës DPP-4 të sitagliptinës. Në studime in vitro izoenzima e sistemit citokrom CYP3A4 dhe CYP2C8 identifikohen si kryesit e përfshirë në metabolizmin e kufizuar të sitagliptinës.
Metformin. Pas një administrimi të vetëm iv për vullnetarë të shëndetshëm të metforminës, pothuajse e gjithë doza e administruar u ekskretua e pandryshuar nga veshkat. Ndryshime metabolike në mëlçi dhe sekretim me biliare nuk ndodhin.
Sitagliptin. Pasi 14 sitagliptina me etiketa C ishte gëlltitur nga vullnetarë të shëndetshëm, pothuajse e gjithë radioaktiviteti i prezantuar u eliminua nga trupi brenda një jave, përfshirë 13% përmes zorrëve dhe 87% përmes veshkave. T mesatare1/2 sitagliptina me administrim oral prej 100 mg është afërsisht 12.4 orë, pastrimi i veshkave është afërsisht 350 ml / min.
Ekskretimi i sitagliptinës kryhet kryesisht nga sekretimi i veshkave nga mekanizmi i sekretimit aktiv të tubave. Sitagliptina është një substrat i transportuesit të anioneve organike njerëzore të llojit të tretë (hОAT-3), i cili është i përfshirë në eleminimin e sitagliptinës nga veshkat. Rëndësia klinike e përfshirjes së hOAT-3 në transportin e sitagliptinës nuk është vendosur. P-gp mund të përfshihet në eleminimin renal të sitagliptinës (si substrat), por ciklosporina e frenuesit P-gp nuk zvogëlon pastrimin e veshkave të sitagliptinës.
Metformin. Pastërtia renale e metforminës tejkalon pastrimin e kreatininës me 3.5 herë, duke treguar sekretim aktiv të veshkave si rruga kryesore e sekretimit. Pas marrjes së metforminës, rreth 90% e ilaçit të thithur ekskretohet nga veshkat gjatë 24 orëve të para në një plazmë T1/2 afërsisht 6.2 orë, në gjak kjo vlerë shtrihet në 17.6 orë, duke treguar pjesëmarrjen e mundshme të rruazave të kuqe të gjakut si një ndarje e mundshme.
Farmakokinetika në grupe individuale të pacientëve
Pacientët me diabet të tipit 2
Sitagliptin. Farmakokinetika e sitagliptinës në pacientët me diabet tip 2 është e ngjashme me farmakokinetikën në individë të shëndetshëm.
Metformin. Me funksion të ruajtur të veshkave, parametrat farmakokinetikë pas një administrimi të vetëm dhe të përsëritur të metforminës në pacientët me diabet mellitus tip 2 dhe individë të shëndetshëm janë të njëjta; ilaçi nuk grumbullohet kur merret doza terapeutike.
Kombinimi i metforminës + sitagliptinës nuk duhet të përshkruhet te pacientët me insuficiencë renale (shiko "Kundërindikimet").
Sitagliptin. Në pacientët me pamjaftueshmëri të veshkave të moderuar, është vërejtur një rritje afërsisht 2-fish në AUC e plazmës së sitagliptinës, dhe në pacientët me faza të rënda dhe terminale (në hemodializë), rritja e AUC ishte 4-fish në krahasim me vlerat e kontrollit në individë të shëndetshëm.
Metformin. Në pacientët me funksion të veshkave të zvogëluar (pastrim kreatininës) T1/2 zgjat, dhe pastrimi i veshkave zvogëlohet në përpjesëtim me një ulje të pastrimit të kreatininës.
Sitagliptin. Në pacientët me insuficiencë hepatike të moderuar (7–9 pikë në shkallën Child-Pugh), vlerat mesatare të AUC dhe Cmax sitagliptina pas një doze të vetme prej 100 mg rritet me rreth 21 dhe 13%, përkatësisht, krahasuar me individë të shëndetshëm. Ky ndryshim nuk është klinikisht i rëndësishëm. Nuk ka të dhëna klinike për përdorimin e sitagliptinës në pacientët me insuficencë të rëndë hepatike (më shumë se 9 pikë në shkallën Child-Pugh). Sidoqoftë, bazuar në rrugën e ekskretimit kryesisht të veshkave, nuk parashikohen ndryshime të rëndësishme në farmakokinetikën e sitagliptinës në pacientët me insuficencë të rëndë hepatike.
Metformin. Studime mbi parametrat farmakokinetikë të metforminës në pacientët me dështim të mëlçisë nuk janë kryer.
Sitagliptin. Sipas analizës së të dhënave farmakokinetike të provave klinike të fazës I dhe II, gjinia nuk kishte një efekt klinik të rëndësishëm në parametrat farmakokinetikë të sitagliptinës.
Metformin. Parametrat farmakokinetikë të metforminës nuk ndryshojnë ndjeshëm në individë të shëndetshëm dhe pacientë me diabet mellitus tip 2 bazuar në gjininë. Sipas studimeve klinike të kontrolluara, efektet hipoglikemike të metforminës tek burrat dhe gratë ishin të ngjashme.
Sitagliptin. Sipas analizës farmakokinetike të popullatës të të dhënave nga studimet klinike të fazës I dhe II, mosha e pacientëve nuk kishte një efekt klinik të rëndësishëm në parametrat farmakokinetikë të sitagliptinës. Përqendrimi i sitagliptinës në pacientët e moshuar (65-80 vjet) ishte afërsisht 19% më i lartë se në pacientët e rinj.
Metformin. Të dhëna të kufizuara nga studimet farmakokinetike të kontrolluara të metforminës në individë të moshuar të shëndetshëm sugjerojnë që zhdëmtimi i tyre i plotë i plazmës1/2 zgjatet, dhe vlera e Cmax rritet në krahasim me individët e rinj të shëndetshëm. Këto të dhëna nënkuptojnë se ndryshimet në lidhje me moshën në farmakokinetikën e metforminës janë për shkak të një rënie në funksionin e sekretimit të veshkave.
Trajtimi me kombinimin e metforminës + sitagliptinës nuk tregohet për të moshuarit në moshën 80 vjeç, me përjashtim të personave, pastrimi i kreatininës i të cilëve tregon se funksioni i veshkave nuk është zvogëluar (shiko "Masat paraprake", Metformin).
Studime mbi kombinimin e metforminës + sitagliptinës në fëmijë nuk janë kryer.
Sitagliptin. Sipas analizës së të dhënave farmakokinetike nga provat klinike të fazës I dhe II, raca nuk kishte një efekt klinik të rëndësishëm në parametrat farmakokinetikë të sitagliptinës, përfshirë këtu përfaqësues të racave Kaukaziane dhe Mongoloid, përfaqësues të vendeve të Amerikës Latine dhe grupeve të tjera etnike dhe racore.
Metformin. Studime mbi ndikimin e mundshëm të racës në parametrat farmakokinetikë të metforminës nuk janë kryer. Sipas studimeve të kontrolluara të metforminës në pacientët me diabet mellitus tip 2, efekti hipoglikemik ishte i krahasueshëm në përfaqësuesit e racave Kaukaziane, Negroide dhe vendet e Amerikës Latine.
Sitagliptin. Sipas analizave komplekse dhe të bazuara në popullatë të parametrave farmakokinetikë nga provat klinike të fazave I dhe II, BMI nuk kishte një efekt klinik të rëndësishëm në parametrat farmakokinetikë të sitagliptinës.
Përdorimi i substancave Metformin + Sitagliptin
Kombinimi i metforminës + sitagliptinës është indikuar si një terapi fillestare për pacientët me diabet mellitus tip 2 për të përmirësuar kontrollin e glicemisë, nëse dieta dhe regjimi i ushtrimeve nuk lejojnë kontroll të duhur.
Kombinimi i metforminës + sitagliptinës tregohet si plotësues i dietës dhe regjimit të stërvitjes për të përmirësuar kontrollin e glicemisë në pacientët me diabet tip 2, të cilët nuk kanë arritur një kontroll të duhur në sfondin e monoterapisë me metformin ose sitagliptin, ose pas një trajtimi të pasuksesshëm kombinimi me dy DV.
Kombinimi i metforminës + sitagliptinës është treguar për pacientët me diabet mellitus tip 2 për të përmirësuar kontrollin e glicemisë në kombinim me derivatet e sulfonylurea (kombinim i trefishtë: metformina + sitagliptina + derivati sulfonylurea) kur dieta dhe regjimi i stërvitjes kombinohen me dy nga këto tre ilaçe: metformin, sitagliptin ose derivatet e sulfonylurea nuk çojnë në një kontroll adekuat të glicemisë.
Kombinimi i metforminës + sitagliptinës është treguar për pacientët me diabet mellitus tip 2 për të përmirësuar kontrollin e glicemisë në kombinim me tiazolidinediones (agonistët e receptorit PPARγ të aktivizuar nga proliferatori i peroksizomit), kur regjimi i dietës dhe stërvitjes kombinohen me dy nga këto tre ilaçe: metformin, sitagliptin ose thiazolidin mos të çoni në kontroll adekuat të glicemisë.
Kombinimi i metforminës + sitagliptinës është indikuar për pacientët me diabet mellitus tip 2 për të përmirësuar kontrollin e glicemisë në kombinim me insulinës, kur regjimi i dietës dhe stërvitjes në kombinim me insulinën nuk çon në kontroll adekuat të glicemisë.
Kufizimet e aplikimit
Përdorni tek të moshuarit
Kombinimi i metforminës + sitagliptinës. Meqenëse rruga kryesore e eleminimit të sitagliptinës dhe metforminës është veshkat dhe funksioni ekskretues i veshkave zvogëlohet me moshën, masat paraprake kur përshkruajnë kombinimin e metforminës + sitagliptinës rritet në proporcion me moshën. Pacientët e moshuar i nënshtrohen zgjedhjes së kujdesshme të dozës dhe monitorimit të rregullt të funksionimit të veshkave (shiko "Masat paraprake", Monitorimi i funksionit të veshkave).
Sitagliptin. Sipas studimeve klinike, efektiviteti dhe siguria e sitagliptinës në pacientët e moshuar (> 65 vjeç) ishte e krahasueshme me efikasitetin dhe sigurinë në pacientët e rinj (PM, nuk rekomandohet për përdorim gjatë shtatëzënësisë).
Asnjë studim eksperimental i kombinimit të metforminës + sitagliptinës për të vlerësuar efektin në funksionin riprodhues.
Sitagliptin. Sitagliptina nuk ka treguar teratogjenitet gjatë organizogjenezës kur është administruar oralisht tek minjtë në doza ditore deri në 250 mg / kg ose te lepujt me doza deri në 125 mg / kg (që tejkalon ekspozimin e plazmës në njerëz me 32 dhe 22 herë, përkatësisht, pasi të keni marrë dozën e rekomanduar ditore terapeutike prej 100 mg) . Increaseshtë vërejtur një rritje e lehtë e shpeshtësisë së keqformimit të brinjëve në pasardhës (mungesa, hipoplazia, lakimi) kur administrohet me gojë në doza ditore prej 1000 mg / kg (e cila tejkalon ekspozimin tek njerëzit me rreth 100 herë pas marrjes së dozës së rekomanduar ditore prej 100 mg). Kishte një rënie të lehtë të peshës trupore në pasardhësit e minjve të të dy gjinive gjatë ushqyerjes me gji dhe një ulje të shkallës së shtimit të peshës në fund të ushqyerjes me gji tek meshkujt me administrim oral prej 1000 mg / kg dozë ditore të sitagliptinës tek gratë shtatzëna. Sidoqoftë, të dhënat e studimeve riprodhuese eksperimentale nuk lidhen gjithmonë direkt me efektin e sitagliptinës në funksionin riprodhues të njeriut.
Metformin. Metformina nuk demonstroi teratogjenitet kur u dha oralisht tek minjtë në doza ditore deri në 600 mg / kg. Kjo tejkalon ekspozimin e plazmës tek njerëzit me 2 dhe 6 herë (në minjtë dhe lepujt, përkatësisht) pasi të keni marrë dozën maksimale të rekomanduar ditore terapeutike prej 2000 mg. Vlerat e përqendrimit të plazmës në fetus tregojnë për transferim të pjesshëm të placentës.
Studime eksperimentale për të përcaktuar sekretimin e përbërësve të kombinimit metformin + sitagliptin në qumështin e gjirit nuk janë kryer. Sipas studimeve mbi përbërësit individualë, si sitagliptina ashtu edhe metformina sekretohen në qumështin e gjirit të minjve. Nuk ka të dhëna për sekretimin e sitagliptinës në qumështin e gjirit të njeriut. Prandaj, kombinimi i metforminës + sitagliptinës nuk duhet të përshkruhet gjatë laktacionit.
Efektet anësore të Metformin + Sitagliptin
Në studimet e kontrolluara nga placebo, trajtimi i kombinuar me sitagliptin dhe metformin në përgjithësi u tolerua mirë nga pacientët me diabet mellitus 2. Incidenca e efekteve anësore me trajtim të kombinuar me sitagliptin dhe metformin ishte e krahasueshme me frekuencën kur merrte metformin në kombinim me placebo.
Trajtim i kombinuar me sitagliptin dhe metformin
Në një studim faktorologjik të kontrolluar nga 24-javë me placebo të terapisë fillestare të kombinimit me sitagliptin dhe metformin (sitagliptin 50 mg + metformin 500 ose 1000 mg 2 herë në ditë) në grupin e terapisë së kombinuar krahasuar me grupet monoterapi metformin (500 ose 1000 mg 2 herë në ditë) , sitagliptina (100 mg një herë në ditë) ose placebo, janë vërejtur reagimet e mëposhtme anësore të shoqëruara me ilaçin, të vërejtura me një frekuencë prej %1% në grupin e trajtimit të kombinimit dhe më shpesh sesa në grupin e placebo: diarre (sitagliptin + metformin - 3.5%, metformin - 3.3%, sitagliptin - 0%, placebo - 1.1%), nauze (1.6, 2.5, 0 dhe 0.6%), dispepsi (1.3, 1.1, 0 dhe 0%), fryrje (1.3, 0.5, 0 dhe 0%), të vjella (1.1, 0.3, 0 dhe 0%), dhimbje koke (1.3, 1.1, 0.6 dhe 0%) dhe hipoglikemia (1.1, 0.5, 0.6 dhe 0%).
Shtimi i sitagliptinës në terapinë aktuale të metforminës
Në një studim 24-javor, të kontrolluar nga placebo, kur sitagliptina u shtua në një dozë prej 100 mg / ditë në trajtimin aktual me metformin, reagimi i vetëm i kundërt i shoqëruar me bashkë-administrimin u vërejt me një frekuencë prej %1% në grupin e trajtimit me sitagliptin dhe më shpesh sesa në grupin e placebo-s. ka pasur vjellje (sitagliptina + metformina - 1.1%, placebo + metformina - 0.4%).
Hipoglikemia dhe reaksionet anësore nga trakti gastrointestinal
Në studimet e kontrolluara nga placebo të trajtimit të kombinuar me sitagliptin dhe metformin, incidenca e hipoglikemisë (pavarësisht nga marrëdhënia kauzale) në grupet e terapisë së kombinuar ishte e krahasueshme me frekuencën në grupet e trajtimit të metforminës të kombinuara me placebo (1.3-1.6 dhe 2.1% respektivisht). Frekuenca e reagimeve anësore të monitoruara nga trakti gastrointestinal (pavarësisht marrëdhënies shkak-pasojë) në grupet e trajtimit të kombinuar të sitagliptinës dhe metforminës ishte e krahasueshme me frekuencën në grupet e monoterapisë metformin: diarre (sitagliptin + metformin - 7.5%, metformin - 7.7%), nauze (4.8, 5.5%), të vjella (2.1, 0.5%), dhimbje barku (3, 3.8%). Në të gjitha studimet, reagimet anësore në formën e hipoglikemisë u regjistruan në bazë të të gjitha raporteve të simptomave të shprehura klinikisht të hipoglikemisë, nuk kërkohej një matje shtesë e përqendrimit të glukozës në gjak.
Trajtim i kombinuar me sitagliptin, metformin dhe një derivat sulfonylurea
Në një studim 24-javor, të kontrolluar nga placebo, duke përdorur sitagliptin në një dozë prej 100 mg / ditë në sfondin e trajtimit aktual të kombinuar me glimepiride në një dozë prej mg 4 mg / ditë dhe metforminës në një dozë prej 00 1500 mg / ditë, reagimet e mëposhtme anësore u vëzhguan me një frekuencë të ≥1% në grupin e trajtimit me sitagliptinë dhe më shpesh sesa në grupin e placebo: hipoglikemia (sitagliptina - 13.8%, placebo - 0.9%), konstipacioni (1.7 dhe 0%).
Trajtim i kombinuar me sitagliptin, metformin dhe agonist PPARγ
Sipas një studimi të kontrolluar nga placebo, duke përdorur sitagliptin në një dozë prej 100 mg / ditë në sfondin e trajtimit aktual të kombinuar me rosiglitazone dhe metformin, në javën e 18-të të trajtimit janë vërejtur reagimet e mëposhtme anësore të shoqëruara me marrjen, vërejtur me një frekuencë prej ≥1% në grupin e trajtimit me sitagliptin dhe më shpesh sesa në grupin e placebo: dhimbje koke (sitagliptina - 2.4%, placebo - 0%), diarre (1.8, 1.1%), nauze (1.2, 1.1%), hipoglicemia (1 , 2, 0%), të vjella (1,2, 0%). Në javën e 54-të të trajtimit të kombinuar, reagimet e mëposhtme anësore u vëzhguan të shoqëruara me administrim, të vërejtura me një frekuencë prej %1% në grupin e trajtimit me sitagliptinë dhe më shpesh sesa në grupin e placebo: dhimbje koke (sitagliptina - 2.4%, placebo - 0%) , hipoglikemia (2.4, 0%), infeksione të traktit të sipërm respirator (1.8, 0%), nauze (1.2, 1.1%), kollë (1.2, 0%), infeksione kërpudhore të lëkurës ( 1,2, 0%), edemë periferike (1,2, 0%), të vjella (1,2, 0%).
Trajtim i kombinuar me sitagliptin, metformin dhe insulinë
Në një studim 24-javor, të kontrolluar nga placebo, duke përdorur sitagliptin në një dozë prej 100 mg / ditë në sfondin e trajtimit aktual të kombinuar me metformin në dozë prej 001500 mg / ditë dhe një dozë konstante të insulinës, e vetmja reagim i kundërt që shoqërohet me marrjen e ilaçit dhe vërehet me një frekuencë prej %1% grupi i trajtimit me sitagliptinë dhe më shpesh sesa grupi me placebo kishte hipoglicemi (sitagliptina - 10.9%, placebo - 5.2%). Në një studim tjetër 24-javor, në të cilin pacientët morën sitagliptin si terapi shtesë me insulinë terapi (me ose pa metforminë), reagimi i vetëm i kundërt i vërejtur me një frekuencë prej %1% në grupin e trajtimit me sitagliptin dhe metformin, dhe më shpesh sesa në grupin e placebo dhe metformina ishte duke vjellur (sitagliptina dhe metformina - 1.1%, placebo dhe metformin - 0.4%).
Në një analizë të përgjithësuar të 19 studimeve klinike të rastit me dy të verbra, të rastit, të përdorimit të sitagliptinës (me dozë 100 mg / ditë) ose një ilaçi kontrollues (aktiv ose placebo), incidenca e pankreatititit akut ishte 0,1 raste për 100 pacientë-vite të trajtimit në secilin grup (shiko “Masat masat paraprake ”).
Asnjë devijim klinik domethënës në shenjat vitale ose EKG (përfshirë kohëzgjatjen e intervalit QTc) nuk u vërejt me terapi të kombinuar me sitagliptin dhe metformin.
Reagimet anësore për shkak të përdorimit të sitagliptinës
Pacientët nuk pësuan reaksione anësore për shkak të sitagliptinës, frekuenca e së cilës ishte ≥1%.
Reagimet anësore për shkak të përdorimit të metforminës
Reagimet anësore të vërejtura në grupin e metforminës në> 5% të pacientëve dhe më shpesh sesa në grupin e placebo janë diarre, nauze / vjellje, fryrje, fryrje, asheni, dispepsi, shqetësime abdominale dhe dhimbje koke.
Gjatë monitorimit pas regjistrimit të përdorimit të kombinimit të metforminës + sitagliptinës ose sitagliptinës, e cila është pjesë e saj, në monoterapi dhe / ose në terapi të kombinuar me ilaçe të tjera hipoglikemike, u zbuluan ngjarje anësore shtesë. Meqenëse këto të dhëna janë marrë vullnetarisht nga një popullsi me madhësi të pasigurt, shpeshtësia dhe marrëdhënia shkakësore e këtyre ngjarjeve anësore me terapinë nuk mund të përcaktohet. Këto efekte negative përfshijnë reaksione të mbindjeshmërisë, përfshirë anafilaksia, angioedema, skuqja e lëkurës, urtikaria, vaskuliti i lëkurës, sëmundjet eksfoliative të lëkurës, duke përfshirë sindromën Stevens-Johnson, pankreatitin akut, duke përfshirë format hemorragjike dhe nekrotike me një rezultat fatal dhe jo fatale, funksion të veshkave të dëmtuara, përfshirë edhe dështimin akut të veshkave (dializa kërkohet ndonjëherë ), infeksion i traktit të sipërm respirator, nazofaringit, konstipacion, të vjella, dhimbje koke, arthralgia, mialgji, dhimbje të gjymtyrëve, dhimbje prapa, kruajtje.
Ndryshimet laboratorike
Sitagliptin. Frekuenca e devijimeve të parametrave laboratorikë në grupet e trajtimit me sitagliptin dhe metformin ishte e krahasueshme me frekuencën në grupet e trajtimit me placebo dhe metformin. Shumica, por jo të gjitha provat klinike vunë re një rritje të vogël në numërimin e qelizave të bardha të gjakut (afërsisht 200 / μl në krahasim me placebo, përmbajtja mesatare në fillim të trajtimit 6600 / μl), për shkak të një rritje të numrit të neutrofileve. Ky ndryshim nuk konsiderohet klinikisht i rëndësishëm.
Metformin. Në studimet klinike të kontrolluara të metforminës që zgjasin 29 javë, një rënie në përqendrimin normal të cianocobalamin (vitaminë B)12) tek vlerat subnormale në serumin e gjakut në afro 7% të pacientëve, pa manifestime klinike. Një rënie e ngjashme për shkak të keqpërdorimit selektiv të vitaminës B12 (përkatësisht, një shkelje e formimit të një kompleksi me faktorin e brendshëm të Kalasë, i nevojshëm për thithjen e vitaminës B12), shumë rrallë çon në zhvillimin e anemisë dhe korrigjohet lehtësisht nga heqja e metforminës ose nga një konsum shtesë i vitaminës B12 (shiko "Masat paraprake").
Bashkëveprim
Sitagliptina dhe metformina
Administrimi i njëkohshëm i dozave të shumta të sitagliptinës (50 mg 2 herë në ditë) dhe metforminës (1000 mg 2 herë në ditë) nuk u shoqërua me ndryshime të rëndësishme në parametrat farmakokinetikë të sitagliptinës ose metforminës në pacientët me diabet tip mellitus.
Studime mbi efektin interdrug në parametrat farmakokinetikë të kombinimit të metformin + saksagliptinës nuk janë kryer, megjithatë, janë kryer një numër i mjaftueshëm studimesh të ngjashme për secilin nga përbërësit e kombinimit - sitagliptin dhe metformin.
Në studimet mbi ndërveprimet me ilaçe të tjera, sitagliptina nuk pati një efekt klinik të rëndësishëm në farmakokinetikën e metforminës, rosiglitazone, glibenclamide, simvastatin, warfarin, ose kontraceptivëve oralë. Bazuar në këto të dhëna, sitagliptina nuk pengon izoenzimet e CYP3A4, CYP2C 8 ose CYP2C 9. Të dhënat in vitro tregojnë se sitagliptina gjithashtu nuk shtypë izoenzimet CYP2D6, CYP1A 2, CYP2C 19 dhe CYP2B 6 dhe nuk shkakton CYP3A4.
Sipas një analize farmakokinetike të popullatës në pacientët me diabet tip 2, terapia shoqëruese nuk pati një efekt klinik të rëndësishëm në farmakokinetikën e sitagliptinës. Studimi vlerësoi një numër ilaçesh që përdoren më shpesh nga pacientët me diabet tip 2, përfshirë ilaçe hipokolesterolitemike (statina, fibrate, ezetimibe), agjentë antiplumbetik (klopidogrel), ilaçe antihipertensive (frenuesit ACE, ARA II, beta-bllokuesit, BKK, hidroklorotazidi, analgjezikët dhe NSAIDs (naproksen, diclofenac, anticropressinoksid, celecoksid, celecoxoksid, celecoxoksid, celecoksid, celecoxox ), antihistamines (cetirizine), frenuesit e pompës protone (omeprazole, lansoprazole) dhe për trajtimin e mosfunksionimit ngrerë (sildenafil).
Shtë vërejtur një rritje në AUC (11%) si dhe mesatare Cmax (18%) digoksina kur kombinohet me sitagliptin. Kjo rritje nuk konsiderohet klinikisht e rëndësishme, megjithatë, ndërsa monitorimi i digoksinës, rekomandohet monitorimi i pacientëve.
Shtë vërejtur një rritje në AUC dhe Cmax sitagliptina me 29 dhe 68%, respektivisht, me administrimin e vetëm oral të kombinuar të saksagliptinës në dozë 100 mg dhe ciklosporinë (një frenues i fortë P-gp) në dozë 600 mg. Këto ndryshime në parametrat farmakokinetikë të sitagliptinës nuk janë klinikisht të rëndësishme.
glibenclamid: në një studim të ndërveprimit ilaç-drogë të dozave të vetme të metforminës dhe glibenclamide në pacientët me diabet tip 2, nuk u vërejt ndonjë ndryshim në parametrat farmakokinetikë dhe farmakodinamikë të metforminës. Ndryshimet në AUC dhe Cmax glibenclamide ishin shumë të ndryshueshme. Informacioni i pamjaftueshëm (një dozë e vetme) dhe mospërputhja e përqendrimit plazmatik të glibenclamide me efektet farmakodinamike të vëzhguara vënë në dyshim rëndësinë klinike të këtij bashkëveprimi.
furosemide: Në një studim të ndërveprimit ndër-medikamentoz të dozave të vetme të metforminës dhe furosemideve në vullnetarë të shëndetshëm, u vërejt një ndryshim në parametrat farmakokinetikë të të dy ilaçeve. Furosemide rriti vlerën e Cmax metformina në plazmën dhe në gjakun e plotë me 22%, vlera AUC e metforminës në gjakun e plotë me 15%, pa ndryshuar pastrimin e veshkave të ilaçit. Vlerat Cmax dhe AUC e furosemide, nga ana tjetër, u ul me 31 dhe 12%, përkatësisht, dhe T1/2 ulur me 32% pa ndryshime të konsiderueshme në pastrimin e veshkave të furosemide. Nuk ka asnjë informacion mbi bashkëveprimin ndër-medikamentoz të dy ilaçeve me përdorim të zgjatur të përbashkët.
nifedipin: kur studioni ndërveprimin ilaç-drogë të nifedipinës dhe metforminës pas një doze të vetme të drogave nga vullnetarë të shëndetshëm, u gjet një rritje në plazmën Cmax dhe AUC e metforminës me 20 dhe 9%, përkatësisht, si dhe një rritje në sasinë e metforminës që ekskretohet nga veshkat. Tmax dhe T1/2 metformina nuk ka ndryshuar. Bazohet në një rritje të thithjes së metforminës në prani të nifedipinës. Efekti i metforminës në farmakokinetikën e nifedipinës është minimale.
Preparate kationike: ilaçet kationike (d.m.th., amiloridi, digoksina, morfina, prokainamidi, quinidina, quinina, ranitidina, triamteren, trimethoprim ose vancomycin) të sekretuara nga sekretimi tubular mund të ndërveprojnë teorikisht me metformin, duke konkurruar për një sistem të përbashkët të veshkave tubulare. Një konkurs i ngjashëm është vërejtur me administrimin e njëkohshëm të metforminës dhe cimetidinës nga vullnetarë të shëndetshëm në studime me dozë të vetme dhe të shumëfishtë, me një rritje prej 60% të përqendrimit Cmax metformina në plazma dhe në gjakun e plotë; dhe një rritje prej 40% në AUC e metforminës në plazmën dhe gjakun e tërë. Në një studim të dozave të vetme të T1/2 metformina nuk ndryshoi. Metformina nuk ndikoi në farmakokinetikën e cimetidinës. Dhe megjithëse këto ndërveprime ndër-ilaçe janë kryesisht të një rëndësie teorike (me përjashtim të cimetidinës), rekomandohet monitorim i kujdesshëm i pacientit dhe rregullimi i dozës së kombinimit të metformin + sitagliptin dhe / ose ilaçeve të mësipërme kationike, të cilat ekskretohen nga tubulat proksimale të veshkave, në raste të administrimit të njëkohshëm.
të tjera: disa ilaçe kanë potencial hiperglikemik dhe mund të ndërhyjnë në kontrollin e vendosur mbi gliceminë. Këto përfshijnë tiazidin dhe diuretikët e tjerë, kortikosteroidet, fenotiazines, hormonet tiroide, estrogjenet, kontraceptivët oralë, fenitoinën, acidin nikotinik, simpatizimetimet, BKK dhe izoniazidin. Kur përshkruani barnat e listuara për një pacient që merr një kombinim të metforminës + sitagliptinës, rekomandohet monitorim i kujdesshëm i parametrave të kontrollit të glicemisë.
Ndërsa vullnetarë të shëndetshëm po merrnin metforminë dhe propranolol ose metforminë dhe ibuprofen, nuk u vërejtën asnjë parametër farmakokinetik i këtyre ilaçeve.
Vetëm një pjesë e parëndësishme e metforminës lidhet me proteinat plazmatike, prandaj, ndërveprimet ndër-ilaçe të metforminës me ilaçet që lidhen në mënyrë aktive me proteina plazmatike (salicilatet, sulfonamidet, chloramphenicol dhe probenecid) nuk kanë të ngjarë, për dallim nga sulfonylureas, të cilat gjithashtu lidhen me proteinat plazmatike.
Dozimi dhe administrimi
Januvia mund të merret pa marrë parasysh vaktet.
Doza fillestare e rekomanduar është 100 mg një herë në ditë.
Nuk kërkohet rregullim i dozës kur përdorni Januvia në kombinim me metformin dhe / ose një agonist PPARγ (tiazolidinediones). Droga duhet të merret në të njëjtën kohë.
Kur përdorni Januvia në kombinim me sulfonylurea ose insulinë, doza të ulta të sulfonylurea ose insulinës mund të konsiderohet se zvogëlojnë rrezikun e hipoglikemisë.
Kur anashkaloni një dozë të Januvia, pacienti duhet ta marrë atë sa më shpejt që të kujtojë këtë. Mos merrni një dozë të dyfishtë të barit në ditën e pranimit.
Pacientët me insuficiencë renale. Pacientët me insuficiencë renale të butë (CC ≥ 50 ml / min, afërsisht që korrespondojnë me një nivel kreatininës plazmatik prej .71.7 mg / dL në burra, .5 1,5 mg / dL në gratë) nuk kërkojnë rregullim të dozave të Januvia.
Për pacientët me insuficiencë renale të moderuar (CC ≥ 30 ml / min, por 1.7 mg / dl, por mg 3 mg / dl tek burrat,> 1.5 mg / dl, por .5 2,5 mg / dl tek gratë), doza e Januvia është 50 mg një një herë në ditë.
Për pacientët me insuficiencë të rëndë renale (CC 3 mg / dl tek burrat,> 2.5 mg / dl tek gratë), si dhe me një fazë përfundimtare të patologjisë renale, e cila kërkon hemodializë ose dializë peritoneale, doza e Januvia është 25 mg një herë në ditë. Januvia mund të përdoret pa marrë parasysh kohën e dializës.
Pacientët me dështim të mëlçisë. Asnjë rregullim i dozës nuk kërkohet për Januvia te pacientët me insuficiencë të butë ose të moderuar të mëlçisë. Ilaçi nuk është studiuar në pacientët me dështim të rëndë të mëlçisë.
Pacientë të moshuar. Nuk kërkohet rregullim i dozës për pacientët e moshuar. Përdorimi i Januvia në pacientët më të vjetër se 75 vjet nuk është studiuar.
Mosha e fëmijëve. Nuk rekomandohet përdorimi i Januvia për fëmijë dhe adoleshentë nën moshën 18 vjeç për shkak të mungesës së studimeve klinike mbi sigurinë dhe efektivitetin në këtë grupmoshë.
Mundësia e aplikimit kompleks
Sitagliptina nuk pengon aktivitetin e Rosiglitazone, Simvastatin, Metformin dhe Warfarin. Mund të përdoret nga gratë që përdorin rregullisht kontraceptivë oralë. Nëse përshkruhet paralelisht me Dioxin, atëherë mundësitë e kësaj të fundit janë përmirësuar pak, megjithatë, ndryshimet e tilla nuk kërkojnë rregullim të dozave.
"Sitagliptina" lejohet të përdoret njëkohësisht me frenuesit (për shembull, me "Ketoconazole") dhe me ciklosporinë. Efekti i ilaçit në situata të tilla nuk është kritik dhe nuk i ndryshon kushtet e përdorimit të tyre.
Meqenëse në trajtimin e diabetit tip 2, bëhet një ngarkesë e dyfishtë në veshkat, duke zgjedhur një kompleks të ilaçeve, është e nevojshme të merren parasysh aftësitë dhe gjendja e tyre.
"Sitagliptin" është emri ndërkombëtar i drogës, sinonimi i tij tregtar është "Januvia".

Gjatë provave klinike, ilaçet e bazuara në sitagliptin nuk kishin një efekt domethënës dhe domethënës në kinetikën farmakologjike të Rosiglitazon, Simvastatin, Metformin, kontraceptivët oralë, Warfarin dhe Glibenclamide.
Kur përdorni preparate të bazuara në sitagliptinë, pengimi i izoenzimeve të CYP2C9, CYP3A4 dhe CYP2C8 nuk ndodh. Për më tepër, këto ilaçe nuk pengojnë enzimat e mëposhtme: CYP2C19, CYP1A2, CYP2B6 dhe CYP2D6. "
Përdorimi i njëkohshëm i "Metformin" dhe "Sitagliptin" nuk sjell ndryshime të konsiderueshme në farmakokinetikën e substancës aktive të kësaj të fundit në diabet mellitus.
Yanumet i kombinuar mund të konsiderohet një analog i Sitagliptinum Sitagliptin, ai përfshin metformin dhe sitagliptin.
Ekziston një ilaç me të njëjtat substanca aktive - metformina dhe sitagliptina - kjo "Velmetiya". Analoge të tjerë të "Yanumet" kanë një veprim të ngjashëm dhe kod ATC:
- "Avandamet"
- "Glibomet"
- "Duglimaks"
- "Triprayd".
Në përputhje me rishikimet e pacientëve që përdorin këto ilaçe për trajtim, ato ndikojnë ndjeshëm në nivelin e sheqerit në trupin e njeriut, megjithatë, ata kërkojnë kontroll të rreptë të gjendjes për shkak të shfaqjes së mundshme të shumë efekteve anësore.

Kostoja e ilaçit varet nga paketimi dhe rajoni i vendit. Ndryshon midis 1596-1724 rubla. Themimi i analogut të Sitagliptin Yanumet është nga 1.680 rubla.
Sipas raporteve në forume të ndryshme, ilaçi më shpesh u përshkruhet diabetikëve në një fazë të hershme të patologjisë. Shqyrtimet e specialistëve dhe pacientëve tregojnë se ekziston një numër i madh i hollësive në përdorimin e incretinomimetikës.
"Sitagliptin" është një ilaç i gjeneratës së re, jo të gjithë mjekët kanë shumë përvojë në përdorimin e tij. Deri kohët e fundit, Metformin ishte përdorur gjerësisht, por tani Januvia është përshkruar si monoterapi. Me një numër të mjaftueshëm mundësish, është e papërshtatshme ta plotësoni me ilaçe të tilla si Metformin.

Analogji i "Sitagliptin" "Yanumet" tregohet si një shtesë e regjimit të aktivitetit fizik dhe dietë, të cilat kontribuojnë në një kontroll më të mirë të glikemisë në diabetin tip 2. Shqyrtimet rreth tij janë kryesisht pozitive.Sidoqoftë, diabetikët thonë se ilaçi dhe analogët e tij nuk plotësojnë gjithmonë të gjitha kërkesat, efektiviteti i tij zvogëlohet me kalimin e kohës. Pika këtu nuk është varësia, por karakteristikat e sëmundjes: lloji i dytë i diabetit është një patologji kronike që po përparon.
Ne shqyrtuam çmimin e ilaçit "Sitagliptin", recensionet dhe analoge.
Mbidozë
Gjatë provave klinike, një dozë e vetme e sitagliptinës në një dozë deri në 800 mg në përgjithësi u tolerua mirë nga vullnetarë të shëndetshëm. Ndryshimet minimale në intervalin QT, të cilat nuk konsiderohen klinikisht të rëndësishme, janë vërejtur në një nga studimet e sitagliptinës në një dozë ditore prej 800 mg (shiko "Farmakodinamikën", Efekt në elektrofiziologjinë kardiake). Doza mbi 800 mg në ditë tek njerëzit nuk është studiuar.
Në provat klinike të administrimit të përsëritur të sitagliptinës (faza I), nuk janë vërejtur reaksione anësore të lidhura me trajtimin me sitagliptin me dozë ditore deri në 400 mg për 28 ditë.
Në rast të mbidozimit, është e nevojshme të filloni masa standarde mbështetëse: heqja e sitagliptinës ende të përthithur nga trakti tretës, monitorimi i shenjave vitale, përfshirë EKG-në, si dhe caktimi i terapisë simptomatike nëse është e nevojshme.
Sitagliptina është dializuar dobët: sipas studimeve klinike, vetëm 13.5% e dozës është ekskretuar gjatë një seance dialize 3-4 orëshe. Në rast të nevojës klinike, përshkruhet hemodializë e zgjatur. Nuk ka të dhëna për efektivitetin e dializës peritoneale.
Ka pasur raste të mbidozimit të metforminës, duke përfshirë administrimin në sasi që tejkalojnë 50 g (50,000 mg). Hipoglikemia është vërejtur në afro 10% të të gjitha rasteve të mbidozës, megjithatë, një lidhje e qartë me një dozë të tepruar të metforminës nuk u krijua. Zhvillimi i acidozës laktike shoqëroi afërsisht 32% të të gjitha rasteve të mbidozës së metforminës (shiko "Masat paraprake", Metformin). Një hemodializë emergjente është e mundur (metformina është dializuar në një shpejtësi deri në 170 ml / min në kushte të hemodinamikës së mirë) për të përshpejtuar eleminimin e metforminës së tepërt në rastet e mbidozës së dyshuar.
Masat paraprake Metformin + Sitagliptin
Kombinimi i Metforminës + Sitagliptinës
Në periudhën e vëzhgimit pas regjistrimit, u morën raporte për zhvillimin e pankreatititit akut, duke përfshirë hemoragjike ose nekrotike me rezultate fatale dhe jo fatale, në pacientët që marrin sitagliptinë (shiko "Efektet anësore", Vëzhgimet pas regjistrimit).
Meqenëse këto mesazhe u morën vullnetarisht nga një popullsi me madhësi të pasigurt, është e pamundur të vlerësohet me besueshmëri shpeshtësia e këtyre mesazheve ose të vendoset një marrëdhënie kauzale me kohëzgjatjen e drogës. Pacientët duhet të informohen për simptomat karakteristike të pankreatitit akut: dhimbje të forta të forta abdominale. Manifestimet klinike të pankreatitit u zhdukën pas ndërprerjes së sitagliptinës. Në rast të pankreatitit të dyshuar, është e nevojshme të ndaloni marrjen e kombinimit të metforminës + sitagliptinës dhe ilaçeve të tjerë potencialisht të rrezikshëm.
Monitorimi i funksionit të veshkave
Rruga e preferuar për eleminimin e metforminës dhe sitagliptinës është sekretimi i veshkave. Rreziku i akumulimit të metforminës dhe zhvillimi i acidozës laktike rritet në përpjesëtim me shkallën e funksionit të dëmtuar të veshkave, prandaj, kombinimi i metforminës + sitagliptina nuk duhet të përshkruhet te pacientët me një përqendrim serin të kreatininës më të lartë se VGN të lidhur me moshën. Në pacientët e moshuar, për shkak të një rënie në funksion të veshkave të lidhura me moshën, duhet të përpiqet të arrihet kontroll adekuat i glicemisë në dozën minimale të kombinimit të metforminës + sitagliptinës. Në pacientët e moshuar, veçanërisht ata mbi moshën 80 vjeç, ata monitorojnë rregullisht funksionin e veshkave. Para fillimit të trajtimit me një kombinim të metforminës + sitagliptinës, si dhe të paktën një herë në vit pas fillimit të trajtimit, me ndihmën e testeve të përshtatshme konfirmojnë funksionimin normal të veshkave.Me një mundësi të shtuar të zhvillimit të mosfunksionimit të veshkave, monitorimi i funksionit të veshkave kryhet më shpesh, dhe kur zbulohet, kombinimi i metforminës + sitagliptinës anulohet.
Zhvillimi i hipoglikemisë me përdorim të njëkohshëm me sulfonylureas ose insulinë
Ashtu si me agjentët e tjerë hipoglikemikë, hipoglikemia është vërejtur me përdorimin e njëkohshëm të sitagliptinës dhe metforminës në kombinim me insulinë ose derivatet e sulfonylurea (shiko "Efektet anësore"). Për të zvogëluar rrezikun e hipoglikemisë së shkaktuar nga sulfonilindur ose insulinës, duhet të zvogëlohet doza e sulfonylurea ose derivatit të insulinës.
Zhvillimi i hipoglikemisë me përdorim të njëkohshëm me sulfonylureas ose insulinë
Në studimet klinike të sitagliptinës, si në monoterapi ashtu edhe në kombinim me ilaçe që nuk çojnë në zhvillimin e hipoglikemisë (d.m.th. metformin ose agonistët PPARγ - tiazolidinediones), incidenca e hipoglikemisë në grupin e pacientëve të trajtuar me sitagliptin ishte afër frekuencës në grupin e pacientëve duke marrë një placebo. Ashtu si me agjentët tjerë hipoglikemikë, hipoglikemia është vërejtur me përdorimin e njëkohshëm të sitagliptinës në kombinim me insulinë ose derivatet e sulfonylurea (shiko "Efektet anësore"). Për të zvogëluar rrezikun e hipoglikemisë së shkaktuar nga sulfonilindur ose insulinës, duhet të zvogëlohet doza e sulfonylurea ose derivatit të insulinës.
Gjatë monitorimit pas regjistrimit të përdorimit të kombinimit të metforminës + sitagliptinës ose sitagliptinës, e cila është pjesë e saj, në monoterapi dhe / ose në terapi të kombinuar me agjentë të tjerë hipoglikemikë, u zbuluan reaksione të mbindjeshmërisë. Këto reagime përfshinin anafilaksë, angioedema, sëmundje eksfoluese të lëkurës, përfshirë sindromën Stevens-Johnson. Meqenëse këto të dhëna janë marrë vullnetarisht nga një popullsi me madhësi të pasigurt, shpeshtësia dhe marrëdhënia shkakore me terapinë e këtyre reaksioneve anësore nuk mund të përcaktohet. Këto reagime kanë ndodhur gjatë 3 muajve të parë pas fillimit të trajtimit me sitagliptin, disa janë vërejtur pas marrjes së dozës së parë. Nëse dyshohet zhvillimi i një reaksioni të mbindjeshmërisë, është e nevojshme të ndaloni marrjen e kombinimit të metformin + sitagliptin, të vlerësoni shkaqe të tjera të mundshme të zhvillimit të ngjarjes anësore dhe të përshkruani terapi të tjera për uljen e lipideve (shiko "Kundërindikimet" dhe "Efektet anësore", Vëzhgimet pas regjistrimit).
Acidizmi laktik është një ndërlikim i rrallë por serioz metabolik që zhvillohet për shkak të akumulimit të metforminës gjatë trajtimit me kombinimin e metforminës + sitagliptinës. Vdekshmëria në acidozë laktike arrin afërsisht 50%. Zhvillimi i acidozës laktike mund të ndodhë edhe në sfondin e disa sëmundjeve somatike, në veçanti të diabetit mellitus ose ndonjë gjendje tjetër patologjike, të shoqëruar me hipoperfuzion të rëndë dhe hipoksemi të indeve dhe organeve. Aciditeti laktik karakterizohet nga një përqendrim i rritur i laktatit në plazmën e gjakut (> 5 mmol / l), një pH i ulur i gjakut, çrregullime të elektrolitit me një rritje në intervalin e anionit, një rritje në raportin e laktatit / piruvatit. Nëse metformina është shkaku i acidozës, përqendrimi i tij në plazmë është zakonisht> 5 μg / ml. Sipas raportimeve, acidoza laktike në trajtimin e metforminës u zhvillua shumë rrallë (në rreth 0,03 raste për 1000 pacientë-vjet, me një normë vdekjeje prej rreth 0.015 raste në 1000 pacientë-vjet). Për 20,000 vjet pacientë të trajtimit të metforminës, asnjë rast i acidozës laktike nuk është raportuar në provat klinike.Rastet e njohura kanë ndodhur kryesisht në pacientët me diabet mellitus me dështim të rëndë të veshkave, përfshirë patologji të rëndë dhe hipoperfuzion renal, shpesh në kombinim me sëmundje shoqëruese / kirurgjikale të shumëfishtë dhe polifarmatinë. Rreziku i zhvillimit të acidozës laktike te pacientët me dështim të zemrës që kërkojnë korrigjim domethënës të ilaçeve, veçanërisht me anginë pectoris jostabël / dështim të zemrës në fazën akute, i shoqëruar me hipoperfuzion të rëndë dhe hipoksemi, është rritur ndjeshëm. Rreziku i zhvillimit të acidozës laktike rritet në përpjesëtim me shkallën e funksionit të dëmtuar të veshkave dhe moshës së pacientit, pra, monitorimi adekuat i funksionit renal, si dhe përdorimi i dozës minimale efektive të metforminës, mund të ulin ndjeshëm rrezikun e acidozës laktike. Monitorimi i kujdesshëm i funksionit të veshkave është veçanërisht i domosdoshëm në trajtimin e pacientëve të moshuar, dhe për pacientët më të vjetër se 80 vjeç, trajtimi me metforminë fillon vetëm pas konfirmimit të funksionit adekuat të veshkave, sipas rezultateve të vlerësimit të klirensit të kreatininës, pasi që këta pacientë kanë më shumë rrezik për zhvillimin e acidozës laktike. Përveç kësaj, në çdo gjendje të shoqëruar nga zhvillimi i hipoksemisë, dehidrimit ose sepsës, metformina duhet të anulohet menjëherë. Duke pasur parasysh se me funksion të dëmtuar të mëlçisë, sekretimi i laktatit zvogëlohet ndjeshëm, metformina nuk duhet të përshkruhet tek pacientët me shenja klinike ose laboratorike të sëmundjes së mëlçisë. Gjatë trajtimit me metformin, konsumimi i alkoolit duhet të jetë i kufizuar, pasi alkooli forcon efektin e metforminës në metabolizmin e laktatit. Për më tepër, trajtimi me metformin ndërpritet përkohësisht për kohëzgjatjen e studimeve radiopaque intravaskulare dhe ndërhyrjeve kirurgjikale.
Fillimi i acidozës laktike është shpesh i vështirë për tu zbuluar, dhe shoqërohet vetëm nga simptoma jo specifike si keqtrajtimi, myalgjia, sindroma e shqetësimit të frymëmarrjes, rritja e përgjumjes dhe simptoma dispeptike jo specifike. Me një përkeqësim të rrjedhës së acidozës laktike, hipotermia, hipotensioni arterial dhe bradyarrhythmia rezistente mund të bashkohen në simptomat e lartpërmendura. Mjeku dhe pacienti duhet të jenë të vetëdijshëm për rëndësinë e mundshme të simptomave të tilla, dhe pacienti duhet të informojë menjëherë mjekun për pamjen e tyre. Trajtimi i Metforminës anulohet derisa situata të pastrohet.
Përcaktohen përqendrimet plazmatike të elektroliteve, ketoneve, glukozës në gjak, si dhe (sipas indikacioneve) vlera e pH e gjakut, përqendrimi i laktatit. Ndonjëherë, informacioni i përqendrimit të metforminës në plazmë mund të jetë gjithashtu i dobishëm. Pasi pacienti mësohet me dozën optimale të metforminës, simptomat gastrointestinale karakteristike për fazat fillestare të trajtimit duhet të zhduken. Nëse shfaqen simptoma të tilla, atëherë ata ka shumë të ngjarë një sinjal të zhvillimit të acidozës laktike ose një sëmundje tjetër serioze.
Nëse, gjatë trajtimit me metformin, përqendrimi i laktatit në plazmën venoze të gjakut tejkalon VGN, duke mbetur jo më të lartë se 5 mmol / l, kjo nuk është patognomonike për acidozën laktike dhe mund të jetë për shkak të kushteve të tilla si diabeti i kontrolluar keq ose mbipesha, ose aktiviteti i tepërt fizik, ose gabimi i matjes teknike . Në çdo pacient me diabet dhe acidozë metabolike në mungesë të konfirmimit të ketoacidozës (ketonuria dhe ketonemia), ekziston rreziku i acidozës laktike.
Aciditeti laktik është një gjendje që kërkon kujdes urgjent në një institucion mjekësor. Trajtimi i Metforminës anulohet dhe menjëherë kryhen masat e nevojshme të terapisë së mirëmbajtjes. Meqenëse metformina është dializuar me një shpejtësi deri në 170 ml / min në kushte të hemodinamikës së mirë, hemodializa e menjëhershme rekomandohet që të korrigjohet shpejt acidoza dhe të hiqet metformina e akumuluar.Këto masa shpesh çojnë në zhdukjen e shpejtë të të gjitha simptomave të acidozës laktike dhe restaurimin e gjendjes së pacientit (shih. "Kundërindikimet").
Në kushte normale, me monoterapi të metforminës, hipoglikemia nuk zhvillohet, por zhvillimi i saj është i mundur në sfondin e urisë, pas një ushtrimi të konsiderueshëm fizik pa kompensimin pasues të kalorive të konsumuara, ndërsa përdorimi i agjentëve të tjerë hipoglikemikë (derivatet e sulfonylurea dhe insulinës) ose alkooli. Në një masë më të madhe, zhvillimi i hipoglikemisë prek pacientët më të vjetër, të dobësuar ose të varfëruar, pacientët që abuzojnë me alkoolin, pacientët me insuficiencë veshkore ose hipofizë. Hipoglikemia është e vështirë për t’u njohur tek pacientët e moshuar dhe pacientët që marrin beta bllokues.
Farmakoterapia e njëkohshme mund të ndikojë negativisht në funksionimin e veshkave ose shpërndarjen e metforminës. Përdorimi i njëkohshëm i ilaçeve që ndikojnë negativisht në funksionin e veshkave, hemodinamikën ose shpërndarjen e metforminës (siç janë ilaçet kationike që sekretohen nga trupi me sekretim tubular) duhet të përshkruhet me kujdes (shiko "Ndërveprimi", Metformin).
Studime radiologjike me administrim intravaskular të agjentëve të kontrastit që përmbajnë jod (p.sh. urografi iv, kolangiografi iv, angiografi, tomografi e llogaritur me administrim iv të agjentëve të kontrastit)
Administrimi intravaskular i agjentëve të kontrastit që përmbajnë jod u shoqërua me zhvillimin e acidozës laktike në pacientët që marrin metforminë, dhe mund të shkaktojnë dëmtim akut të veshkave (shiko "Kundërindikimet"). Prandaj, pacientët që janë planifikuar për një studim të tillë duhet përkohësisht të ndalojnë marrjen e kombinimit të metforminës + sitagliptinës 48 orë para dhe brenda 48 orëve pas studimit. Rifillimi i trajtimit është i lejueshëm vetëm pas konfirmimit laboratorik të funksionit normal të veshkave.
Rënia vaskulare (shoku) i çdo etiologjie, dështimi akut i zemrës, infarkti akut i miokardit dhe kushteve të tjera të shoqëruara nga zhvillimi i hipoksemisë mund të shkaktojnë zhvillimin e acidozës laktike dhe azotemisë renale. Nëse kushtet e shënuara zhvillohen tek pacienti gjatë trajtimit me kombinimin e metforminës + sitagliptinës, kombinimi duhet të ndalet menjëherë.
Përdorimi i kombinimit të metforminës + sitagliptinës duhet të ndërpritet për kohëzgjatjen e çdo ndërhyrje kirurgjikale (me përjashtim të manipulimeve të vogla që nuk kërkojnë kufizime në regjimin e pirjes dhe urinë) dhe derisa të rifillohet vakti normal, me kusht që të merret konfirmimi laboratorik i funksionit normal të veshkave.
Alkooli potencon efektin e metforminës në metabolizmin e acidit laktik. Pacienti duhet të paralajmërohet për rrezikun e abuzimit me alkoolin (një dozë e vetme e një sasie të madhe ose një konsum i vazhdueshëm i dozave të vogla) për periudhën e trajtimit me kombinimin e metforminës + sitagliptinës.
Funksioni i dëmtuar i mëlçisë
Meqenëse ka raste të njohura të zhvillimit të acidozës laktike te pacientët me funksion të dëmtuar të mëlçisë, nuk rekomandohet të përshkruhet një kombinim i metforminës + sitagliptinës në pacientët me shenja klinike ose laboratorike të sëmundjes së mëlçisë.
Përqendrimi i cianokobalaminës (vitamina B12) në plazmën e gjakut
Në studimet e kontrolluara të metforminës që zgjatën 29 javë, 7% e pacientëve treguan një rënie të përqendrimit normal fillestar të cianokobalaminës (vitamina B12) në plazmën e gjakut pa zhvillimin e simptomave klinike të mangësisë. Një ulje e ngjashme mund të jetë për shkak të keqbërjes selektive të vitaminës B12 (përkatësisht, një shkelje e formimit të kompleksit me faktorin e brendshëm të Kalasë, i nevojshëm për thithjen e vitaminës B12), shumë rrallë çon në zhvillimin e anemisë dhe korrigjohet lehtësisht nga heqja e metforminës ose nga një konsum shtesë i vitaminës B12. Kur trajtoni me kombinimin e metforminës + sitagliptinës, rekomandohet të kontrolloni parametrat hematologjikë të gjakut në vit, dhe çdo devijim që ka lindur duhet të studiohet dhe korrigjohet. Pacientët me mungesë të vitaminës B12 (për shkak të zvogëlimit të marrjes ose përthithjes së vitaminës B12 ose kalcium) rekomandohet të përcaktohet përqendrimi plazmatik i vitaminës B12 në intervalet prej 2-3 vjetësh.
Ndryshimi në statusin klinik të pacientëve me diabet të llojit 2 të kontrolluar siç duhet
Nëse anomalitë laboratorike ose simptomat klinike të sëmundjes (në veçanti, çdo gjendje që nuk mund të identifikohet qartë) shfaqen tek një pacient me diabet të llojit 2 të kontrolluar më parë siç duhet gjatë trajtimit me kombinimin e metforminës + sitagliptinës, ketoacidozës ose acidozës laktike duhet të përjashtohen menjëherë. Vlerësimi i gjendjes së pacientit duhet të përfshijë teste gjaku për elektrolitet dhe ketone, përqendrimin e glukozës në gjak, si dhe (sipas indikacioneve) pH e gjakut, përqendrime plazmatike të laktatit, piruvatit dhe metforminës. Me zhvillimin e acidozës së çdo etiologjie, duhet të ndaloni menjëherë marrjen e kombinimit të metforminës + sitagliptinës dhe të merrni masa të përshtatshme për të korrigjuar acidozën.
Humbja e kontrollit të glicemisë
Në situata të stresit fiziologjik (hipertermia, trauma, infeksioni ose operacioni) te një pacient me kontroll të glikemisë më parë të qëndrueshëm, një humbje e përkohshme e kontrollit të glicemisë është e mundur. Në periudha të tilla, një zëvendësim i përkohshëm i kombinimit të metforminës + sitagliptinës me terapi me insulinë është i pranueshëm, dhe pas zgjidhjes së situatës akute, pacienti mund të rifillojë trajtimin e mëparshëm.
Ndikimi në aftësinë për të drejtuar automjete dhe për të punuar me mekanizma. Asnjë studim nuk është kryer për të studiuar efektin e kombinimit të metformin + sitagliptin në aftësinë për të drejtuar automjete dhe për të punuar me mekanizma. Sidoqoftë, rastet e marramendjes dhe përgjumjes të vërejtur me sitagliptin duhet të merren parasysh.
Për më tepër, pacientët duhet të jenë të vetëdijshëm për rrezikun e hipoglikemisë gjatë përdorimit të një kombinimi të metforminës + sitagliptinës me derivatet e sulfonylurea ose insulinës.
Rregullat e marrjes së mostrave të materialit dhe leximet normale të glukozës
Vlerat normale të agjërimit për gjak të plotë - 3.3-5.5 mmol / L, për plazmën - 4.0-6.1 mmol / L.
Kampionimi i gjakut për këtë analizë të thjeshtë ka hollësitë e veta. Gjaku, qoftë venoz apo kapilar, duhet të merret për analiza në mëngjes me stomak bosh. Ju nuk mund të hani për 10 orë, mund të pini ujë të pastër, por para kësaj, ushqimi duhet të jetë i njohur.

Menjëherë para manipulimit është e nevojshme të shmangni stresin, trazirat, aktivitetin fizik, nuk mund të pini duhan. Rezultati mund të ndikohet nga grupe të caktuara të barnave (salicilatet, përfaqësuesit individualë të antibiotikëve), vitamina C, si dhe disa ilaçe, sëmundje dhe kushte të tjera që duhet t'i raportohen mjekut që ndjek.
Një studim i rekomanduar për shqyrtim është sheqeri i agjëruar. Një metodë mjaft e shpejtë dhe e thjeshtë ju lejon të ekzaminoni grupe të mëdha të popullsisë për metabolizmin e dëmtuar të karbohidrateve. Kjo analizë i referohet atyre që mund të kryhen pa recetën e mjekut. Especiallyshtë veçanërisht e rëndësishme të dhuroni gjak nga një gisht për sheqer për njerëzit në rrezik për diabetin e tipit 2.
Sitagliptina për të kontrolluar oreksin dhe diabetin e peshës trupore
Në patogjenezën e diabetit tip 2, dallohen tre mekanizma kryesorë:
- Rezistenca ndaj insulinës në inde,
- Ordersrregullime në prodhimin e insulinës endogjene,
- Sinteza e tepërt e glukozës nga mëlçia.
Përgjegjësia për zhvillimin e një sëmundje kaq të fshehtë qëndron në qelizat b dhe c të pankreasit. Këto të fundit prodhojnë gjithashtu një hormon që stimulon shndërrimin e glukozës në energji për muskujt dhe trurin. Nëse shkalla e prodhimit të saj ngadalësohet, kjo provokon hiperglicemi.
Qelizat B janë përgjegjëse për prodhimin e glukagonit, teprica e tij krijon parakushtet për sekretimin e tepërt të glukozës nga mëlçia. Glukagoni i tepërt dhe mungesa e insulinës sigurojnë kushtet për akumulimin e glukozës së papërpunuar në rrjedhën e gjakut.
Menaxhimi efektiv i diabetit tip 2 nuk është i mundur pa kontroll të qëndrueshëm dhe afatgjatë (për të gjithë periudhën e sëmundjes) të metabolizmit të karbohidrateve. Studime të shumta ndërkombëtare konfirmojnë se vetëm kompensimi i sheqerit siguron kushtet për parandalimin e komplikimeve dhe rrit jetëgjatësinë e një diabetiku.
Pavarësisht nga shumëllojshmëria e barnave antidiabetike, jo të gjithë pacientët arrijnë të arrijnë kompensimin e qëndrueshëm të karbohidrateve me ndihmën e tyre. Sipas një studimi autoritar të UKPDS, 45% e diabetikëve morën kompensim 100% për parandalimin e mikroangiopatisë pas 3 vjetësh, dhe vetëm 30% pas 6 vjetësh.
Këto vështirësi diktojnë nevojën e zhvillimit të një klase thelbësisht të re të barnave që jo vetëm që do të ndihmonin në eliminimin e problemeve metabolike, por edhe të ruanin pankreasin, duke stimuluar mekanizmin fiziologjik që lejon rregullimin e prodhimit të insulinës dhe glicemisë.
Ilaçet e serisë incretin, të cilat mund të kontrollojnë diabetin e tipit 2 pa stimulimin e pankreasit, ndryshimet e papritura të glicemisë, rreziku i hipoglikemisë, janë zhvillimet më të fundit nga farmacistët.
Frenuesi i enzimës GLP-4, Sitagliptin, ndihmon një diabetik për të kontrolluar oreksin dhe peshën e trupit, duke i siguruar trupit aftësinë për të kapërcyer në mënyrë të pavarur problemin e toksicitetit të glukozës.
Forma dhe përbërja e lëshimit
 Ilaçi i bazuar në sitagliptin me emrin tregtar Januvia është në dispozicion në formën e tabletave të rrumbullakëta me ngjyrën rozë ose bezhë dhe të shënuar "227" për 100 mg, "112" për 50 mg, "221" për 25 mg. Tabletat janë të paketuara në kuti plastike ose në raste lapsi. Mund të ketë disa pllaka në një kuti.
Ilaçi i bazuar në sitagliptin me emrin tregtar Januvia është në dispozicion në formën e tabletave të rrumbullakëta me ngjyrën rozë ose bezhë dhe të shënuar "227" për 100 mg, "112" për 50 mg, "221" për 25 mg. Tabletat janë të paketuara në kuti plastike ose në raste lapsi. Mund të ketë disa pllaka në një kuti.
Hidrati i fosfatit të sitagliptinës themelore të substancës aktive plotësohet me natrium krosarmelozë, stearat magnezi, celulozë, fumarate të stearyl natriumi, fosfat hidrogjen kalciumi të parafinuar.
Për sildagliptin, çmimi varet nga paketa, në veçanti për 28 tableta që ju duhet të paguani 1,596-1724 rubla. Jepet një ilaç pa recetë, kohëzgjatja e raftit është 1 vit. Ilaçi nuk kërkon kushte të veçanta për ruajtje. Paketimi i hapur ruhet në derën e frigoriferit për një muaj.
Farmakokinetika e sitagliptinës
Thithja e ilaçit ndodh shpejt, me një disponueshmëri bio prej 87%. Shkalla e përthithjes nuk varet nga koha e marrjes dhe përbërja e ushqimit, në veçanti, ushqimet yndyrore nuk ndryshojnë parametrat farmakokinetikë të mimetikës incretin.
Në ekuilibër, përdorimi shtesë i një tablete 100 mg rrit sipërfaqen nën kurbën AUC, e cila karakterizon varësinë e vëllimeve të shpërndarjes në kohë, me 14%. Një dozë e vetme e tabletave 100 mg garanton një vëllim shpërndarjeje prej 198 l.
Një pjesë relativisht e vogël e mimetikës incretin metabolizohet. Janë identifikuar gjashtë metabolitë që nuk kanë aftësinë për të penguar DPP-4. Pastrimi i veshkave (QC) - 350 ml / min. Pjesa kryesore e ilaçit eliminohet nga veshkat (79% në formë të pandryshuar dhe 13% në formën e metabolitëve), pjesa tjetër ekskretohet nga zorrët.
Duke pasur parasysh ngarkesën e rëndë në veshkat te diabetikët me një formë kronike (CC - 50-80 ml / min.), Treguesit janë identikë, me CC 30-50 ml / min. u vërejt një dyfishim i vlerave të AUC, me CC nën 30 ml / min. - katër herë. Kushtet e tilla sugjerojnë titrim të dozës.
Me patologji hepatike me ashpërsi të moderuar, Cmax dhe AUC rriten me 13% dhe 21%. Në forma të rënda, farmakokinetika e sitagliptinës nuk ndryshon në mënyrë të konsiderueshme, pasi ilaçi ekskretohet kryesisht nga veshkat.
Kush tregohet incretinomimetik
Ilaçet janë të përshkruara për diabetin e tipit 2 përveç një diete të ulët karboni dhe aktivitetit të duhur të muskujve.
Përdoret si një ilaç i vetëm dhe terapi e përbashkët me metformin, përgatitjet sulfonylurea ose tiazolidinediones. Shtë gjithashtu e mundur të përdoren regjime të injeksionit të insulinës nëse kjo mundësi ndihmon për të zgjidhur problemin e rezistencës ndaj insulinës.
Për trajtimin e nyjeve, lexuesit tanë kanë përdorur me sukses DiabeNot. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Ngjarjet anësore
Duke gjykuar nga rishikimet, shumica e të gjithë diabetikëve shqetësohen për dispepsinë, jashtëqitjen e mërzitur. Në testet laboratorike vërehet hiperuricemia, një ulje në efikasitetin e gjëndrës tiroide dhe leukocitoza.
Ndër efektet e tjera të paparashikuara (një lidhje me incimetin mimetik nuk është provuar) - infeksione të frymëmarrjes, artralgji, migrenë, nazofaringjit). Incidenca e hipoglikemisë është e ngjashme me rezultatet në grupin e kontrollit që marrin placebo.
Rezultatet e ndërveprimit të drogës
Me përdorimin e njëkohshëm të sitagliptinës me metformin, rosiglitazone, kontraceptivë oralë, glibenclamide, warfarin, simvastatin, farmakokinetika e këtij grupi të barnave nuk ndryshon.
Administrimi i njëkohshëm i sitagliptinës me digoksinë nuk nënkupton një ndryshim të dozës së ilaçeve. Rekomandime të ngjashme ofrohen nga udhëzimi dhe ndërveprimi i sitagliptinës dhe ciklosporinës, ketokonazolit.
Sildagliptina - analoge
Sitagliptina është emri ndërkombëtar për ilaçin; emri i saj tregtar është Januvius. Një analog mund të konsiderohet ilaçi i kombinuar Yanumet, i cili përfshin sitagliptin dhe metformin. Galvus i përket grupit të frenuesve DPP-4 (Novartis Pharma AG, Zvicër) me përbërësin aktiv vildagliptin, çmimi 800 rubla.
Ilaçet hipoglikemike janë gjithashtu të përshtatshme për kodin ATX të nivelit 4:
- Nesina (Takeda Farmaceutikë, SHBA, bazuar në alogliptin),
- Onglisa (Kompania Bristol-Myers Squibb, bazuar në saksagliptin, çmimi - 1800 rubla),
- Trazhenta (Bristol-Myers Squibb Company, Itali, Britani, me substancën aktive linagliptin), çmimi - 1700 rubla.
Këto ilaçe serioze nuk janë të përfshira në listën e barnave preferenciale, a ja vlen të eksperimentoni me rrezikun tuaj dhe të rrezikoni me buxhetin dhe shëndetin tuaj?
Shqyrtime të sitagliptinës
Duke gjykuar nga raportet për forume tematike, Januvius shpesh u rekomandohet diabetikëve në fazën fillestare të sëmundjes. Në lidhje me sitagliptin, vlerësimet e mjekëve dhe pacientëve tregojnë se përdorimi i incretinomimetic ka shumë nuanca.
Januvia është një ilaç i gjeneratës së re dhe jo të gjithë mjekët kanë fituar përvojë të mjaftueshme duke e përdorur atë. Deri kohët e fundit, metformina ishte ilaçi i linjës së parë, tani, Januvia gjithashtu përshkruhet si monoterapi. Nëse aftësitë e tij janë të mjaftueshme, plotësimi i tij me metformin dhe ilaçe të tjera nuk është i këshillueshëm.
Diabetikët ankohen se ilaçi nuk i plotëson gjithmonë kërkesat e deklaruara, me kalimin e kohës efektiviteti i tij zvogëlohet. Problemi këtu nuk është në mësimin me pilulat, por në tiparet e sëmundjes: diabeti tip 2 është një patologji kronike, progresive.
Të gjitha komentet çojnë në përfundimin se futja e sitagliptinës në praktikën klinike, e cila përfaqëson një klasë thelbësisht të re të barnave, ofron mundësi të bollshme për menaxhimin e diabetit tip 2 në çdo fazë, nga prediabetet në terapi shtesë, me rezultate jo të kënaqshme nga përdorimi i skemave tradicionale të kompensimit të glicemisë.
Raporti nga Profesor A.S. Ametov, endokrinolog-diabetolog në lidhje me teorinë dhe praktikën e përdorimit të sitagliptinës - në video.
Smbëlsirat për diabetin
Pyetja në lidhje me përdorimin e produkteve të ëmbëlsirave të ëmbël nga pacientët me diabet mbetet, nëse jo më, atëherë më e rëndësishmja për shumë dekada. Padyshim, të gjithë ata që madje nuk kanë qenë të sëmurë nga kjo sëmundje endokrine të paktën një herë në jetën e tyre, kanë dëgjuar që ëmbëlsirat janë të dëmshme për diabetikët dhe mund të shkaktojnë dëm të pariparueshëm për trupin.Sidoqoftë, mos harroni se jetojmë në një botë moderne dhe përparimtare ku shumë probleme janë plotësisht të zgjidhshme ose të paktën mund të korrigjohen. Diabeti mellitus nuk është një fjali dhe ngrënia e ëmbëlsirave për një pacient diabetik nuk është aspak e ndaluar, por së pari ju duhet të studioni disa nga tiparet dhe nuancat e një diete të shijshme.
Po po! Keni dëgjuar të drejtë: Ushqimi i shijshëm me dietë dhe madje edhe i ëmbël kur pasohet në mënyrë racionale nga këshilla nuk do të dëmtojë trupin në asnjë mënyrë, por, përkundrazi, do t'ju lejojë të rregulloni më mirë proceset metabolike të trazuara si rezultat i diabetit.
Dietë e ëmbël
Ne jemi mësuar ta kuptojmë me termin "dietë" dhe "ushqim dietë" - një proces i shoqëruar nga të gjitha llojet e përpjekjeve nga vullneti, ndërgjegjja dhe kufizimet që na shqetësojnë, por kjo nuk është plotësisht e vërtetë. Në komunitetin mjekësor, termi "dietë" i referohet një kompleksi të specializuar ushqimor, me një listë të rekomandimeve shtesë dhe produkteve që janë më të përshtatshmet për një sëmundje të veçantë. Dieta nuk përjashton ëmbëlsirat dhe shton substanca të veçanta në dietë - ëmbëlsuesit dhe ëmbëlsuesit.
A mund të përdorë ndonjë pacient me një diagnozë të vendosur të diabetit? Sigurisht që mundet, por se si do të ndikojë në gjendjen e tij është një çështje krejtësisht e ndryshme, dhe ka shumë të ngjarë, ushqimi i pakontrolluar do të çojë në përparimin e sëmundjes, veçanërisht duke marrë parasysh që shumica dërrmuese e pacientëve me diabet kanë një lloj të dytë të sëmundjes, e cila formohet si rezultat i një jetese të pahijshme, etj. kequshqyerja, dhe, natyrisht, një predispozicion për të.
Dieta Nr.9 është shumë e ulët karb dhe bazohet në arritjet e mjekut amerikan Richard Bernstein. Kjo dietë përfshin të gjitha ushqimet themelore dhe ka shumë kalori, dhe për sa i përket ëmbël, nuk përjashton përdorimin e frutave dhe perimeve të ëmbla, të cilat përmbajnë një substancë si glukozë - saharoze, por karbohidratet lehtësisht të tretshëm (sheqeri, mielli) zëvendësohen me ëmbëltues që nuk përfshihen në metabolizmin e karbohidrateve. Receta speciale janë zhvilluar për një shumëllojshmëri të pjatave të shijshme dhe të ëmbla që mund të përgatiten me duart tuaja, dhe në të njëjtën kohë ato do të plotësojnë kriteret për dietën Nr.9.
Karbohidratet e thjeshta - dëm
Karbohidratet e thjeshta janë karbohidrate të tretshme lehtësisht, të cilat thyer thuajse menjëherë në traktin gastrointestinal dhe thithen në qarkullimin sistemik. Fromshtë nga karbohidratet e thjeshta që ndodh një rritje e sekretimit të insulinës. Nëse një pacient me këtë sëmundje endokrine ha shumë karbohidrate të thjeshta në të njëjtën kohë, kjo do të shkaktojë një rritje të mprehtë të glukozës në gjak. E cila do të çojë në një përkeqësim të mirëqenies. Karbohidrati më i zakonshëm më i thjeshtë është sheqeri.
Karbohidratet e thjeshta gjithashtu përfshijnë:
- Bakery dhe produkte ëmbëlsirash,
- Smbëlsirat, çokollata, kakaoja,
- Disa fruta, si bananeja, shalqiri dhe pjepri,
- Shurupe, reçel, mjaltë.
Të gjitha këto produkte kanë një indeks të lartë glicemik, pasi ato krijojnë një rritje të mprehtë të përqendrimit të glukozës në gjak, e cila është e dëmshme për çdo person. Sidomos për një diabetik. A mund të ketë diabeti te një person që konsumon vazhdimisht karbohidrate të thjeshta? Shtë e mundur, pasi rreziku i zhvillimit të tij rritet ndjeshëm. Carbshtë karbohidrate e thjeshtë që rekomandohet të zëvendësohet nga diabetikët me ëmbëlsues dhe ëmbëlsues. Shtë e rëndësishme të bëni një shënim të vogël, ëmbëlsirat për diabetikët e tipit 1 duhet të jenë gjithnjë pranë, sepse me një mbidozë të insulinës ato do të ndihmojnë të heqin qafe efektet anësore të hipoglikemisë.
Karbohidratet komplekse - përfitime
Karbohidratet komplekse janë një kompleks i të njëjtave karbohidrate të thjeshta, megjithatë, tiparet strukturore nuk lejojnë që molekulat e tilla të prishen shpejt dhe të thithen në gjak. Ata nuk kanë një shije kaq të ëmbël, por kanë një indeks të ulët glicemik dhe janë ideale për diabetikët si dieta kryesore.Shija e karbohidrateve komplekse mund të zgjidhet lehtësisht duke shtuar ëmbëlsues që nuk janë të përfshirë në metabolizmin e karbohidrateve.
Cilat janë zëvendësuesit e ëmbël të karbohidrateve?
Ende, çfarë ëmbëlsirash mund të kenë njerëzit me diabet? Industria moderne farmaceutike dhe ushqimore nuk qëndron ende. Rangeshtë zhvilluar një gamë e gjerë e komponimeve të ndryshme që imitojnë shijen e ëmbël në sythat e shijes, por jo karbohidratet. Ekzistojnë dy grupe kryesore të përbërjeve të tilla kimike:
Le të flasim më në detaje për secilën prej tyre, dhe gjithashtu do të kuptojmë vetitë e dobishme dhe të dëmshme të këtyre komponimeve.
Sweeteners
Këto substanca përmbajnë karbohidrate, por kanë një përmbajtje më të ulët kalori sesa sheqeri. Enmbëlsuesit kanë një shije më të fortë dhe me një vëllim më të vogël mund të arrijnë të njëjtat veti shije të një pjate.
Zëvendësuesit përfshijnë substanca të tilla si:
- Sorbitoli është një shtesë e zakonshme dietike në ushqimet me dietë E420.
- Mannitol - gjendet në bimë dhe përdoret në industrinë ushqimore si një shtesë ushqimore E421.
- Fruktoza - e pranishme në të gjitha frutat dhe perimet e ëmbla. Bën deri në 80% mjaltë.
- Aspartame është 300 - 600 herë më e ëmbël se sheqeri, korrespondon me shtesën ushqimore E951.
Një pronë e vlefshme e ëmbëltuesve është një shije më e pasur në krahasim me sheqerin, i cili lejon që ato të përdoren në përqendrime shumë më të ulëta, ndërsa produkti ushqimor nuk e humb ëmbëlsinë e tij. Sidoqoftë, ëmbëlsuesit kur përthithen shndërrohen në glukozë dhe rrisin nivelin e tij në gjak, prandaj është e pamundur t'i përdorni ato në sasi të mëdha - kjo duhet të merret parasysh në diabet.
Sweeteners
Ashtu si sheqeri dhe ëmbëlsuesit, ëmbëltuesit kanë një shije të ëmbël, megjithatë, struktura e tyre kimike nuk është aspak karbohidrate. Ka edhe ëmbëltues natyralë edhe artificialë. Ato natyrale përfshijnë: mirakulin, osladin, ernandulcin. Tek artificiale: sakarin, ciklamate, neotam. Enmbëlsuesit kanë përmbajtje zero kalori dhe rekomandohen për përdorim si për diabetikët e tipit 2 ashtu edhe për diabetikët tip 1.
Ekzistojnë më shumë se 30 lloje të ëmbëltuesve, shumica e tyre natyra peptidike ose proteine. Karakteristikat e shijes janë gjithashtu të ndryshme, nga identiteti i plotë tek sheqernat, deri në dhjetëra e qindra herë më shumë ëmbëlsi. Wembëlsirat për diabetikët e tipit 2, të cilat bazohen në ëmbëlsues, mund të jenë një zëvendësues i shkëlqyeshëm për ëmbëlsirat konvencionale.
Dëmtoni nga ëmbëlsuesit dhe ëmbëlsuesit
Përkundër të gjitha përfitimeve të përdorimit të ëmbëltuesve dhe ëmbëlsuesve, përdorimi i këtyre substancave ka akoma një anë negative. Pra, shkencëtarët kanë vërtetuar se me përdorimin e vazhdueshëm dhe të tepruar të zëvendësuesve të sheqerit, zhvillohet varësia psikologjike. Nëse ka shumë ëmbëlsues. Pastaj në neuronet e trurit zhvillohen shtigje të reja asociative që kontribuojnë në shkeljen e vlerës kalorike të ushqimit, në veçanti, origjinës së karbohidrateve. Si rezultat, një vlerësim jo adekuat i vetive ushqyese të ushqimit çon në formimin e overeating, e cila ndikon negativisht në proceset metabolike.
Cili është sekreti i ngrënies së ëmbëlsirave për diabetikët
Gjithçka e zgjuar është e thjeshtë! Së pari, duhet të dini qartë formën e diabetit dhe shkallën e kompensimit për manifestimet e tij. Për këtë, përcaktimi i nivelit të hemoglobinës së glikuar dhe vlerësimi i komplikimeve mikrovaskulare të diabetit (ekzaminimi i fundusit te okulisti) janë të shkëlqyera.
Së dyti, nëse vendosni të hani enët me një indeks të lartë glicemik, duhet të llogaritni paraprakisht sasinë e karbohidrateve që hyjnë në trup dhe t'i shndërroni ato në njësi buke (XE), në mënyrë që të llogarisni me kohë dozën racionale të insulinës.
Së treti, produktet me një indeks të lartë glicemik gjithmonë mund të zëvendësohen me ato me pak kalori me shtimin e një ëmbëlsuesi, i cili do t'ju shpëtojë nga llogaritja e karbohidrateve të ngrënë dhe dozimi i insulinës.
Zhvillimi i diabetit nga ëmbëlsirat
A mund të zhvillohet diabeti mellitus nga ëmbëlsirat? Përgjigja e kësaj pyetje do t'ju shqetësojë, por ndoshta. Nëse ekuilibri midis ushqimit të konsumuar dhe, në përputhje me rrethanat, energjia e furnizuar me të, dhe aktiviteti fizik nuk vërehet, atëherë gjasat e zhvillimit të diabetit rriten. Kur përdorni miell, ëmbëlsira dhe pije të gazuara në sasi të mëdha, ju rrezikoni të shfaqni obezitet, gjë që nganjëherë rrit rrezikun e zhvillimit të diabetit tip 2.
Happensfarë ndodh nëse një person që është me peshë vazhdon këtë mënyrë jetese? Në trupin e një personi të tillë, substancat që zvogëlojnë ndjeshmërinë e indeve ndaj insulinës do të fillojnë të prodhohen, si rezultat i kësaj, qelizat beta të pankreasit do të fillojnë të prodhojnë shumë më shumë insulinë dhe si rezultat, mekanizmat e prodhimit të rezervës do të varfërohen dhe personi do të duhet t'i drejtohet terapisë me insulinë.
Bazuar në informacionin e marrë, mund të nxirren përfundimet e mëposhtme:
- Mos kini frikë nga ëmbëlsirat, thjesht duhet të dini masën.
- Nëse nuk keni diabet, atëherë mos e merrni trupin tuaj në ekstrem.
- Për diabetikët, ekzistojnë disa mundësi alternative për një jetë "të ëmbël" pa rreziqe të panevojshme, ne po flasim për ëmbëlsues, ëmbëlsues dhe një qasje racionale në trajtimin e diabetit.
Mos kini frikë nga sëmundja, por mësoni të jetoni me të dhe atëherë do të kuptoni se të gjitha kufizimet janë vetëm në kokën tuaj!