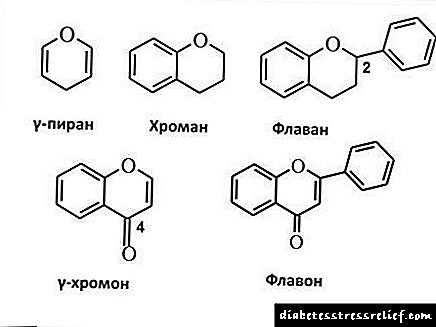
Etiologjia dhe patogjeneza e diabetit

Profesor i Asociuar, Departamenti i Mjekësisë së Brendshme Nr. 2
me një kurs në KrasSMU, N. OSETROVA
Diabeti mellitus është një nga sëmundjet më të zakonshme, i karakterizuar nga një kurs i gjatë (gjatë gjithë jetës), zhvillimi i komplikimeve dhe dëmtimit të organeve dhe sistemeve të ndryshme, duke çuar në paaftësi të hershme dhe duke shkurtuar jetëgjatësinë e pacientit. Diagnostifikimi i hershëm dhe trajtimi me kohë i diabetit mellitus kryesisht përcakton natyrën e kursit të tij, parandalimin parësor dhe sekondar të angiopative diabetike dhe ndryshime të tjera, kontribuojnë në ruajtjen e kapacitetit të punës.
Diabeti mellitus Shtë një grup sëmundjesh metabolike që bashkohen nga një simptomë e zakonshme - hiperglicemia kronike, e cila është rezultat i defekteve në sekretimin e insulinës, efektet e insulinës, ose të dy këta faktorë.
Klasifikim
Klasifikimi etiologjik i çrregullimeve të glikemisë (OBSH, 1999)
Diabeti mellitus i tipit 1 (i shkaktuar nga shkatërrimi i qelizave beta, zakonisht çon në mungesë absolute të insulinës): autoimune, idiopatike.
Diabeti mellitus i tipit 2 (mund të shkojë nga mbizotërimi i rezistencës ndaj insulinës me një mangësi relative të insulinës deri në mbizotërimin e defekteve në sekretimin e insulinës me ose pa rezistencë ndaj insulinës).
Diabeti gestacional.
Lloje të tjera specifike:
- defekte gjenetike që shkaktojnë mosfunksionim të qelizave beta,
- defekte gjenetike që shkaktojnë veprim të dëmtuar të insulinës,
- sëmundjet e pankreasit ekzokrine,
- nxitur nga agjentët farmakologjikë dhe kimikë,
- forma të rralla të diabetit të ndërmjetësuar imun,
- sindromat e tjera gjenetike të shoqëruara ndonjëherë me diabet
Defektet gjenetike në funksionin e qelizave beta:
MODY- (kromozomi 12, HNF-1a),
MODY-2 (kromozomi 7, gjen glukokinazë),
MODY-1 (kromozomi 20, gjen HNF-4a),
Mutacioni i ADN-së mitokondriale,
Defektet gjenetike që shkaktojnë çrregullime të insulinës:
Rezistenca ndaj insulinës së tipit A
Sindroma e Rabson - Mendehall,
Sëmundjet e pankreasit ekzokrin:
Diabeti mellitus i shkaktuar nga agjentët farmakologjikë dhe kimikë:
Sindroma të tjera gjenetike të shoqëruara ndonjëherë me diabet:
Sindromi Lawrence-Hënë-Beadle
Sindromi Prader - Ville,
Format e pazakonta të diabetit të ndërmjetësuar nga imuniteti
"Njeriu i ngurtë" - një sindromë (sindromë imobiliteti),
Autoantitrupat ndaj receptorëve të insulinës,
Diabeti i tipit 1, fazat
Diabeti tip 1 pasqyron procesin shkatërrimi i qelizave beta, e cila gjithnjë çon në zhvillimin e diabetit mellitus, në të cilin insulinë është i nevojshëm për mbijetesë në mënyrë që të parandalojë zhvillimin e ketoacidozës, komës dhe vdekjes. Tipi një zakonisht karakterizohet nga prania e antitrupave ndaj GAD (glutamate decarbboxylase), te qeliza beta (ICA) ose insulinë, të cilat konfirmojnë praninë e një procesi autoimun.
Fazat e zhvillimit të diabetit mellitus tip 1 (EisenbarthG.S, 1989)
Faza 1 – predispozicion gjenetik, e cila është realizuar në më pak se gjysmën e binjakëve identikë gjenetikë dhe në 2-5% të motrave dhe motrave. Me rëndësi të madhe është prania e antitrupave HLA, veçanërisht klasa e dytë - DR, DR4 dhe DQ. Në të njëjtën kohë, rreziku i zhvillimit të diabetit tip 1 rritet shumë herë. Në popullatën e përgjithshme - 40%, në pacientët me diabet mellitus - deri në 90%.
Keni pyetje në lidhje me diabetin?
Faza 2 - moment fillestar hipotetikisht - infeksion viral, stres, ushqim, kimikate, d.m.th. ekspozimi ndaj faktorëve nxitës: infektues (enteroviral, retroviral, rubeola kongjenitale, parazitët, bakteret, kërpudhat), jo infektive: përbërësit dietik: gluten, soje, bimë të tjera, qumështi i lopës, metale të rënda, nitrite, nitrate, toksina beta-qelizore (ilaçe) , faktorët e psikosociacionit, rrezatimi UV.
3 fazë – faza e çrregullimeve imunologjike - ruhet sekretimi normal i insulinës. Përcaktohen shënuesit imunologjikë të diabetit mellitus tip 1 - antitrupa ndaj antigjeneve të qelizave beta, insulinës, GAD (GAD përcaktohet mbi 10 vjet).
Faza 4 – faza e çrregullimeve autoimune të theksuara karakterizohet nga një ulje progresive e sekretimit të insulinës për shkak të zhvillimit të insulinës. Niveli i glikemisë mbetet normal. Ka një rënie në fazën e hershme të sekretimit të insulinës.
5 fazë – faza e shfaqjes klinike zhvillohet me vdekjen e 80 - 90% të masës së qelizave beta. Në të njëjtën kohë, sekretimi i mbetur i C-peptidit ruhet.
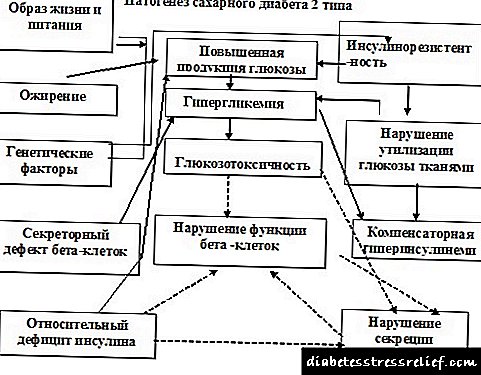
Diabeti i tipit 2, etiologjia, patogjeneza
Diabeti tip 2 - një sëmundje heterogjene, e cila karakterizohet nga një kompleks i çrregullimeve metabolike, në të cilat bazohet rezistenca ndaj insulinës dhe shkallë të ndryshme të ashpërsisë mosfunksionimi i qelizave beta.
etiologjidiabeti tip 2 . Shumica e formave të diabetit mellitus tip 2 janë poligjen në natyrë, d.m.th. një kombinim i caktuar i gjeneve që përcakton predispozimin ndaj sëmundjes, dhe zhvillimi dhe klinika e tij përcaktohen nga faktorë të tillë jo-gjenetikë si mbipesha, overeating, mënyra e jetës së ulur, stresisi dhe i pamjaftueshëm ushqyerja intrauterine dhe në viti i parë i jetës.
Patogjeneza e diabetit tip 2. Sipas koncepteve moderne, dy mekanizma luajnë një rol kryesor në patogjenezën e diabetit mellitus tip 2:
- shkelja e sekretimit të insulinës qelizat beta
- rritja e rezistencës periferike te veprimi i insulinës (një ulje në marrjen periferike të glukozës nga mëlçia ose një rritje në prodhimin e glukozës). Më shpesh, rezistenca ndaj insulinës zhvillohet në obezitetin e barkut.
Simptomat e diabetit tip 1 dhe tip 2
Diagnostifikimi diferencial i tipeve 1 dhe 2
Simptomat klinike Diabeti tip 1 ndodhin në mënyrë akute, më shpesh tek të rinjtë (midis 15 dhe 24 vjeç), vërehen shpërthime sezonale pas infeksionit. Manifestimet e sindromës diabetike janë të theksuara, ekziston një tendencë për ketoacidozë, shpesh 25-0% vijnë në një gjendje para dhe koma. Me një kurs të gjatë të sëmundjes në kushte të dëmshpërblimit të dobët, tabloja klinike do të përcaktohet nga komplikime të vonë, kryesisht mikroangiopatitë.
Diabeti tip 2. Për shkak të mungesës së mungesës absolute të insulinës, sëmundja manifestohet më butësisht. Diagnoza shpesh bëhet rastësisht në përcaktimin rutinë të glicemisë. Mbipesha, manifestimi pas 40 vjetësh, një histori pozitive në familje, mungesa e shenjave të mungesës absolute të insulinës janë karakteristike. Shumë shpesh, në kohën e diagnostikimit, zbulohen komplikime të vonshme, para së gjithash, makroangiopatia (ateroskleroza), të cilat përcaktojnë pamjen klinike të sëmundjes, si dhe infeksionet latente (pyelonephritis, infeksion fungal).
Për diagnozën diferenciale të tipit 1 dhe tipit 2, si dhe për diagnostikimin e kërkesës së insulinës në diabetin tip 2, niveli i C-peptidit ekzaminohet në testet me glukagon dhe stimulim ushqimor. (5 XE). Një përqendrim i agjërimit C-peptid i agjërueshëm mbi 0.6 nmol / L dhe mbi 1.1 nmol / L pas stimulimit të ushqimit ose administrimit të 1 mg glukagon, tregon një prodhim të mjaftueshëm të insulinës nga qelizat b. Niveli i C-peptidit të stimuluar prej 0.6 nmol / L ose më pak tregon nevojën për insulinë ekzogjene.
Diagnostics
Kriteret diagnostikuese për diabetin e hapur (WHO, 1999)
1. Simptomat klinike të diabetit mellitus (poliuria, polidipsia, humbje peshe e pashpjegueshme) në kombinim me nivelin e glukozës në gjakun kapilar në çdo kohë (pavarësisht nga koha e vaktit), më e madhe se ose e barabartë me 11.1 ml mol / L
2. Niveli i glukozës në gjakun kapilar agjërues (agjërimi për të paktën 8 orë) është më i madh ose i barabartë 6.1 ml mol / L
. Niveli i glukozës në gjak kapilar pas 2 orësh pas ngarkesës së glukozës (75g), më e madhe ose e barabartë 11.1 ml mol / L
Në mënyrë që të zbulohen diabeti mellitus i dëmtuar (toleranca e dëmtuar e glukozës) te njerëzit me një rrezik të rritur të zhvillimit të diabetit, kryhet një test i tolerancës së glukozës (TSH).
gojorTSH(Raporti i Konsultimit të OBSH-së, 1999)
Një test oral i tolerancës së glukozës duhet të bëhet në mëngjes, në sfondin e një ushqimi të pakufizuar të paktën ditor (më shumë se 150 g karbohidrate në ditë) dhe aktivitetit normal fizik. Faktorët që mund të ndikojnë në rezultatet e testit duhet të regjistrohen (p.sh., mjekimi, aktiviteti i ulët fizik, infeksioni). Testi duhet të paraprihet nga agjërimi i natës për 8-14 orë (mund të pini ujë). Vakti i mbrëmjes së fundit duhet të përmbajë 0-50 g karbohidrate. Pas agjërimit të gjakut, subjekti i testit duhet të pijë 75 g glukozë anhidër ose 82.5 glukozë monohidrate të tretur në 250-00 ml ujë në jo më shumë se 5 minuta. Për fëmijët, ngarkesa është 1.75 g glukozë për kg peshë trupore, por jo më shumë se 75 g. Pirja e duhanit nuk lejohet gjatë provës. Pas 2 orësh, bëhet një kampionim i dytë i gjakut. Për qëllime epidemiologjike ose ekzaminimi, një vlerë e vetme e glukozës të agjërimit ose një nivel glukozë 2-orëshe gjatë TSH është e mjaftueshme. Për qëllime diagnostike klinike, diabeti duhet të konfirmohet gjithnjë me anë të rivlerësimit të nesërmen, me përjashtim të rasteve të hiperglicemisë së padyshimtë me dekompensim metabolik akut ose simptomash të dukshme.
Etiologjia e diabetit tip 1
Më shpesh, kombinimi i një grupi faktorësh nënvizon etiologjinë e diabetit 1.
Sheqeri ulet menjëherë! Diabeti me kalimin e kohës mund të çojë në një grup të tërë sëmundjesh, siç janë problemet me shikimin, kushtet e lëkurës dhe flokëve, ulcerat, gangrenën dhe madje edhe tumoret kancerogjene! Njerëzit mësuan përvojë të hidhur për të normalizuar nivelin e sheqerit të tyre. lexoni në
- Varësia gjenetike.
- Viruset: Koksaki enterovirus, fruthi, mish pule, citomegalovirus.
- Kimikatet: nitratet, nitritet.
- Medikamente: kortikosteroide, antibiotikë të fortë.
- Sëmundja e pankreasit.
- Një konsum i madh i karbohidrateve dhe yndyrave shtazore.
- Stresi.
Etiologjia e diabetit tip 1 nuk është përcaktuar posaçërisht. Diabeti tip 1 i referohet sëmundjeve multifaktoriale, pasi mjekët nuk mund të përmendin faktorin e saktë etiologjik në mesin e mësipërm. Diabeti 1 është shumë i bashkangjitur me trashëgiminë. Në shumicën e pacientëve, gjenet e sistemit HLA gjenden, prania e të cilave transmetohet gjenetikisht. Shtë gjithashtu e rëndësishme që ky lloj diabeti të manifestohet në fëmijëri dhe kryesisht deri në 30 vjet.
Lidhja fillestare në skemat e patogjenezës për diabet mellitus është mungesa e insulinës - një mangësi prej 80-90% për llojin 1 për shkak të dështimit të qelizave beta të pankreasit për të përmbushur funksionet e tyre. Kjo çon në një shkelje të të gjitha llojeve të metabolizmit. Por mbi të gjitha, depërtimi i glukozës në indet që varen nga insulina dhe përdorimi i tij janë zvogëluar. Glukoza është komponenti kryesor i energjisë dhe mungesa e saj çon në urinë e qelizave. Glukoza e pangopur grumbullohet në gjak, gjë që reflektohet në zhvillimin e hiperglicemisë. Pamundësia e veshkave për të filtruar sheqerin manifestohet nga shfaqja e glukozës në urinë. Glikemia ka aftësinë e një diuretik osmotik, i cili manifestohet në formën e simptomave të tilla si poliuria (urinim i shpeshtë patologjik), polidipsia (etja jashtëzakonisht e fortë), hipotensioni (presioni i ulët i gjakut).
Mungesa e insulinës ngre ekuilibrin midis lipolizës dhe lipogjenezës me mbizotërimin e të parës. Rezultati i kësaj është akumulimi i një sasie të madhe të acideve yndyrore në mëlçi, gjë që çon në zhvillimin e degjenerimit të tij yndyror. Oksidimi i këtyre acideve shoqërohet me sintezën e trupave të ketonit, të cilat shkaktojnë simptoma të tilla si era e acetonit nga goja, të vjellat, anoreksia. Skema e të gjithë këtyre faktorëve ndikon negativisht në ekuilibrin e ujit-elektrolitit, i cili manifestohet me një shkelje të zemrës, një rënie të presionit të gjakut dhe mundësinë e rënies.
Arsyet për diabetin tip 2
Faktorët etiologjikë të diabetit mellitus tip 2 janë të ngjashëm me ata me diabet tip 1. Por, para së gjithash, kequshqyerja del në pah, përkatësisht një sasi e madhe e karbohidrateve dhe yndyrave, të cilat mbingarkojnë pankreasit dhe çojnë në një humbje të ndjeshmërisë së indeve ndaj insulinës. Diabeti i tipit 2 preket kryesisht nga njerëzit obez. Një mënyrë jetese e ulur, punë sedentare, diabeti në familjen e afërt, kequshqyerja ose diabeti gestacional gjatë shtatëzanisë - etiologjia e diabetit tip 2. Patogjeneza e diabetit mellitus 2 bazohet në prishjen e qelizave pankreatike dhe rritjen e rezistencës ndaj perceptimit të insulinës, i cili mund të jetë hepatik dhe periferik. Karakteristikat dalluese janë mbipesha e pacientit, presioni i lartë i gjakut dhe zhvillimi i ngadaltë i diabetit.
Kursi i diabetit tip 1 dhe 2
Tipi 1 është rrufe shpejt. Në vetëm pak ditë, gjendja e një personi përkeqësohet shumë: etja e rëndë, kruajtja e lëkurës, goja e thatë, sekretimi i më shumë se 5 litrave urinë në ditë mundime. Shpesh, tipi 1 e bën veten të ndihet me zhvillimin e komës diabetike. Prandaj, vetëm terapia zëvendësuese përdoret për trajtim - injeksion i insulinës, pasi 10% e hormonit të sasisë së duhur nuk është i aftë të kryejë të gjitha funksionet e nevojshme.
Kursi i diabetit 1 dhe 2 është i ndryshëm. Nëse lloji i 1 zhvillohet me shpejtësi rrufe dhe karakterizohet nga simptoma të rënda, atëherë me llojin e 2-të, pacientët shpesh për një kohë të gjatë nuk dyshojnë për praninë e shkeljeve.
Diabeti i tipit 2 fillon ngadalë dhe i padukshëm për njerëzit. Në sfondin e mbipeshes, shfaqen dobësi të muskujve, dermatit të shpeshtë, procese purulente, kruajtje të lëkurës, dhimbje në këmbë, etje të lehtë. Nëse i drejtoheni me kohë endokrinologut, kompensimi mund të arrihet vetëm me ndihmën e dietës dhe aktivitetit fizik. Por më shpesh, pacientët përpiqen të mos vërejnë një gjendje përkeqësuese dhe sëmundja përparon. Njerëzit me mbipeshë duhet të jenë të vëmendshëm ndaj vetvetes dhe me një ndryshim minimal në gjendje, të konsultoheni me një mjek.
A duket akoma e pamundur kurimi i diabetit?
Duke gjykuar faktin se ju po lexoni këto rreshta tani, një fitore në luftën kundër sheqerit në gjak të lartë nuk është ende në anën tuaj.
Dhe a keni menduar tashmë për trajtimin në spital? Shtë e kuptueshme, sepse diabeti është një sëmundje shumë e rrezikshme, e cila, nëse nuk mjekohet, mund të rezultojë në vdekje. Etja e vazhdueshme, urinimi i shpejtë, shikimi i paqartë. Të gjitha këto simptoma janë të njohura për ju të dorës së parë.
Por a është e mundur për të trajtuar shkakun dhe jo efektin? Ne ju rekomandojmë të lexoni një artikull mbi trajtimet aktuale të diabetit. Lexoni artikullin >>
Llojet e sëmundjes së sheqerit
Etiologjia e diabetit është kuptuar mirë dhe, në terma të përgjithshëm, mund të përshkruhet si më poshtë. Kur lindin probleme patologjike me sistemin endokrin, si rezultat i të cilit pankreasi pushon të sintetizojë insulinë, e cila është përgjegjëse për përdorimin e karbohidrateve, ose, përkundrazi, indi nuk i përgjigjet "ndihmës" nga organi i tij, mjekët raportojnë fillimin e kësaj sëmundjeje të rëndë.
Si rezultat i këtyre ndryshimeve, sheqeri fillon të grumbullohet në gjak, duke rritur "përmbajtjen e tij të sheqerit". Menjëherë pa ngadalësim, një faktor tjetër negativ ndizet - dehidratimi. Indet nuk janë në gjendje të mbajnë ujë në qeliza dhe veshkat nxjerrin shurup sheqeri në formën e urinës nga trupi. Na vjen keq, për një interpretim kaq të lirë të procesit - kjo është vetëm për një kuptim më të mirë.
Nga rruga, ishte në këtë bazë në Kinën e lashtë që kjo sëmundje u diagnostikua duke i lënë milingonat të shkonin në urinë.

Një lexues injorant mund të ketë një pyetje të natyrshme: pse është kaq e rrezikshme është një sëmundje sheqeri, thonë ata, mirë, gjaku është bërë më i ëmbël, çfarë nga kjo?
Para së gjithash, diabeti është i rrezikshëm për komplikimet që provokon. Ka dëme në sytë, veshkat, kockat dhe nyjet, trurin, vdekjen e indeve të ekstremiteteve të sipërme dhe të poshtme.
Me një fjalë - ky është armiku më i keq jo vetëm i njeriut, por i njerëzimit, nëse kthehemi përsëri në statistikë.
Mjekësia e ndan diabetin në dy lloje (lloje):
- Varet nga insulina - lloji 1. E veçanta e saj qëndron në mosfunksionimin e pankreasit, i cili, për shkak të sëmundjes së tij, nuk është në gjendje të prodhojë insulinë të mjaftueshme për trupin.
- Tipi 2 i pavarur nga insulina. Këtu procesi i kundërt është karakteristik - hormoni (insulina) prodhohet në vëllim të mjaftueshëm, megjithatë, për shkak të rrethanave të caktuara patologjike, indet nuk janë në gjendje t'i përgjigjen në mënyrë të duhur.
Duhet të theksohet se lloji i dytë shfaqet në 75% të pacientëve. Ato më shpesh preken nga njerëz të moshuar dhe të moshuar. Lloji i parë, përkundrazi, nuk i kursen fëmijët dhe rininë.

Shkaqet e diabetit tip 1
Ky lloj diabeti, i cili quhet edhe diabeti i të miturve, është armiku më i keq i të rinjve, sepse më së shpeshti manifestohet para moshës 30 vjeç. Etiologjia dhe patogjeneza e diabetit tip 1 janë duke u studiuar vazhdimisht. Disa shkencëtarë mjekësorë janë të prirur të besojnë se shkaku i kësaj sëmundjeje qëndron tek viruset që provokojnë shfaqjen e fruthit, rubeolës, mishit të dhenve, shytave, hepatiteve, si dhe virusit të zorrëve Coxsackie.
Happensfarë ndodh në këto raste në trup?
Plagët e mësipërme janë në gjendje të ndikojnë në pankreasin dhe përbërësit e tij - qelizat β. Këto të fundit ndalojnë prodhimin e insulinës në sasinë e nevojshme për proceset metabolike.
Shkencëtarët identifikojnë faktorët më të rëndësishëm etiologjikë të diabetit tek fëmijët:
- streset e zgjatura të temperaturës së trupit: mbinxehja dhe hipotermia,
- marrje e tepërt e proteinave,
- predispozita trashëgimore.
Vrasësi i sheqerit nuk shfaq esencën e tij "të mbrapshtë" menjëherë, por pasi të vdes shumica - 80% e qelizave që kryejnë sintezën e insulinës.
Skema e patogjenezës së diabetit mellitus ose një skenar (algoritmi) i zhvillimit të sëmundjes është karakteristikë për shumicën e pacientëve dhe prek marrëdhëniet e zakonshme shkak-pasojë:
- Motivimi gjenetik për zhvillimin e sëmundjes.
- Goditje psiko-emocionale. Për më tepër, njerëzit me eksitueshmëri të rritur mund të bëhen peng të sëmundjes për shkak të situatës së përditshme psikologjike të pafavorshme.
- Insulina është një proces inflamator i rajoneve të pankreasit dhe një mutacion i qelizave β.
- Shfaqja e antitrupave citotoksikë (vrasës) që pengojnë dhe më pas bllokojnë përgjigjen imune natyrore të trupit, duke prishur procesin e përgjithshëm metabolik.
- Nekroza (vdekja) e qelizave β dhe shfaqja e shenjave të dukshme të diabetit.
Video nga Dr. Komarovsky:
Faktorët e rrezikut për diabetin e tipit 2
Arsyet e zhvillimit të diabetit tip 2, në dallim nga e para, janë një ulje ose mungesë perceptimi nga indet e pankreasit të prodhuara nga insulina.
E thënë thjesht: për prishjen e sheqerit në gjak, qelizat β prodhojnë një sasi të mjaftueshme të këtij hormoni, megjithatë, organet e përfshira në procesin metabolik, për arsye të ndryshme, nuk e "shohin" dhe "e ndjejnë" atë.
Kjo gjendje quhet rezistencë ndaj insulinës ose ndjeshmëri e zvogëluar e indeve.
Mjekësia i konsideron parakushtet e mëposhtme negative si faktorë rreziku:
- gjenetik. Statistikat "insistojnë" që 10% e njerëzve që kanë diabetikë të tipit 2 në gjininë e tyre rrezikojnë të rimbushin radhët e pacientëve.
- trashje. Kjo është ndoshta arsyeja vendimtare që ndihmon për të marrë këtë sëmundje me një ritëm të përshpejtuar. Farë ka për të bindur? Gjithçka është jashtëzakonisht e thjeshtë - për shkak të shtresës së trashë të dhjamit, indet pushojnë të thithin insulinë, për më tepër, ata nuk e "shohin" atë fare!
- Shkelja e dietës. Ky faktor “kordoni i kërthizës” shoqërohet me atë të mëparshmin. Zhor i padepërtueshëm, me aromë me një sasi të drejtë mielli, të mira të ëmbla, pikante dhe të tymosura, jo vetëm që kontribuon në shtimin e peshës, por edhe pa mëshirë mundon pankreasin.
- Sëmundje kardiovaskulare. Sëmundje të tilla si ateroskleroza, hipertensioni arterial, sëmundja koronare e zemrës kontribuojnë në perceptimin e insulinës në nivelin qelizor.
- Stresi dhe stresi i vazhdueshëm nervor i pikut. Gjatë kësaj periudhe, ndodh një lëshim i fuqishëm i katekolaminave në formën e adrenalinës dhe norepinefrinës, të cilat, nga ana tjetër, rrisin sheqerin në gjak.
- gipokortitsizm. Kjo është një mosfunksionim kronik i korteksit adrenal.
Patogjeneza e diabetit tip 2 mund të përshkruhet si një sekuencë e çrregullimeve heterogjene (heterogjene) të manifestuara gjatë procesit metabolik (metabolik) në trup. Baza, siç u theksua më parë, është rezistenca ndaj insulinës, domethënë, mos-perceptimi nga indet e insulinës, të destinuara për përdorimin e glukozës.
Si rezultat, vërehet një çekuilibër i fuqishëm midis sekretimit (prodhimit) të insulinës dhe perceptimit të tij (ndjeshmërisë) nga indet.

Duke përdorur një shembull të thjeshtë, duke përdorur terma joshkencor, ajo që po ndodh mund të shpjegohet si më poshtë. Në një proces të shëndetshëm, pankreasi, "duke parë" që ka pasur një rritje të sheqerit në gjak, gjeneron insulinë së bashku me qelizat β dhe e hedh atë në gjak. Kjo ndodh gjatë të ashtuquajturës fazë të parë (të shpejtë).
Kjo fazë mungon në patologji, sepse hekuri “nuk e sheh” nevojën e gjenerimit të insulinës, ata thonë pse, tashmë është i pranishëm. Por problemi qëndron në faktin se reaksioni i kundërt nuk ndodh, niveli i sheqerit nuk ulet, pasi indet nuk e lidhin procesin e tij të ndarjes.
Faza e ngadaltë ose e dytë e sekretimit ndodh tashmë si një reagim ndaj hiperglicemisë. Në modalitetin tonik (konstant), prodhimi i insulinës ndodh, megjithëatë, megjithë tepricën e hormonit, një ulje e sheqerit nuk ndodh për një arsye të njohur. Përsëritet pafund.
Video nga Dr. Malysheva:
Disordersrregullimet e shkëmbimit
Konsiderimi i etiopatogjenezës së diabeti mellitus tip 1 dhe tipit 2, marrëdhëniet e tij shkak-pasojë, sigurisht që do të çojnë në analizën e fenomeneve të tilla si shqetësime metabolike që përmirësojnë rrjedhën e sëmundjes.
Vlen të përmendet menjëherë se shkeljet në vetvete nuk trajtohen vetëm me tableta. Ata do të kërkojnë ndryshime në tërë stilin e jetës: ushqimin, stresin fizik dhe emocional.
Metabolizmi i dhjamit
Në kundërshtim me besimin popullor në lidhje me rreziqet e yndyrnave, vlen të përmendet se yndyrnat janë burimi i energjisë për muskujt e strijuar, veshkat dhe mëlçinë.
Duke folur për harmoninë dhe duke predikuar aksiomën - gjithçka duhet të jetë në moderim, duhet theksuar se devijimi nga norma e sasisë së yndyrës, në një drejtim apo tjetër, është po aq i dëmshëm për trupin.
Disordersrregullimet karakteristike të metabolizmit të yndyrës:
- trashje. Norma e yndyrës së grumbulluar në inde: për burrat - 20%, për gratë - deri në 30%. E gjithë kjo është më e lartë është patologjia. Obeziteti është një portë e hapur për zhvillimin e sëmundjes koronare të zemrës, hipertensionit, diabetit mellitus, aterosklerozës.
- Cachexia (rraskapitje). Kjo është një gjendje në të cilën masa e yndyrës së pranishme në trup është nën normale. Shkaqet e rraskapitjes mund të jenë të ndryshme: nga marrja e zgjatur e ushqimeve me kalori të ulët, deri tek patologjitë hormonale, si mungesa e glukokortikideve, insulinës, somatostatinës.
- dislipoproteinemia. Kjo sëmundje është shkaktuar nga një çekuilibër në proporcionin normal midis yndyrave të ndryshme të pranishme në plazmë. Dyslipoproteinemia është një komponent shoqërues i sëmundjeve të tilla si sëmundja koronare e zemrës, inflamacioni i pankreasit, arterioskleroza.
Metabolizmi themelor dhe energjetik
Proteinat, yndyrnat, karbohidratet - kjo është një lloj karburanti për motorin e energjisë të të gjithë organizmit. Kur trupi është i dehur nga produktet e kalbjes për shkak të patologjive të ndryshme, përfshirë sëmundjet e gjëndrave mbiveshkore, pankreasit dhe gjëndrës tiroide, një shkelje e metabolizmit të energjisë ndodh në trup.
Si të përcaktohet dhe në çfarë mënyre të shprehet sasia optimale e kostove të energjisë të nevojshme për mbështetjen e jetës njerëzore?
Shkencëtarët kanë prezantuar një gjë të tillë si metabolizmin bazë, në praktikë do të thotë sasinë e energjisë që kërkohet për funksionimin normal të trupit me procese minimale metabolike.
Me fjalë të thjeshta dhe të kuptueshme, kjo mund të shpjegohet si më poshtë: shkenca pretendon se një person i shëndetshëm me një çehre normale që peshon 70 kg në stomak bosh, në një pozicion në supinë, me një gjendje të relaksuar muskujve dhe një temperaturë dhome prej 18 ° C, ka nevojë për 1700 kcal / ditë për të ruajtur të gjitha funksionet jetësore .

Nëse shkëmbimi kryesor kryhet me një devijim prej 15% then, atëherë kjo konsiderohet brenda intervalit normal, përndryshe zbulohet patologjia.
Patologjia që provokon një rritje të metabolizmit bazal:
- hipertiroidizmi, një sëmundje kronike e tiroides,
- hiperaktiviteti i nervave simpatik,
- prodhimi i shtuar i norepinefrinës dhe adrenalinës,
- funksion i rritur i gonadave.
Një ulje e nivelit të metabolizmit bazal mund të rezultojë nga uria e zgjatur, e cila mund të provokojë mosfunksionim të tiroides dhe pankreasit.
Shkëmbimi i ujit
Uji është një përbërës thelbësor i një organizmi të gjallë. Roli dhe rëndësia e tij si një “automjet” ideal i substancave organike dhe inorganike, si dhe një medium shpërndarës optimal dhe reagime të ndryshme në proceset metabolike nuk mund të mbivlerësohen.
Por këtu, duke folur për ekuilibrin dhe harmoninë, vlen të theksohet se edhe teprica dhe mungesa e tij janë po aq të dëmshme për trupin.
Në diabet, shqetësimet në proceset e metabolizmit të ujit janë të mundshme si në një drejtim, ashtu edhe në drejtimin tjetër:
- Dehidratimi ndodh si rezultat i agjërimit të zgjatur dhe humbjes së lëngjeve të mëdha për shkak të aktivitetit të veshkave në diabet.
- Në një rast tjetër, kur veshkat nuk i përballojnë detyrat që u janë caktuar atyre, ka një akumulim të tepërt të ujit në hapësirën ndërqelizore dhe në zgavrat e trupit. Kjo gjendje quhet hiperhidrim hiperosmolar.
Për të rivendosur ekuilibrin acid-bazë, për të stimuluar proceset metabolike dhe për të rikthyer një mjedis ujor optimal, mjekët rekomandojnë të pini ujë mineral.
Uji më i mirë nga burimet natyrore minerale:
- Borjomi,
- Essentuki,
- Mirgorod,
- Pyatigorsk,
- Në Istis,
- Ujërat e mineralizuara të Berezovsky.
Metabolizmi i karbohidrateve
Llojet më të zakonshme të çrregullimeve metabolike janë hipoglikemia dhe hiperglicemia.
Emrat konsonantë kanë dallime thelbësore:
- Hypoglycemia. Kjo është një gjendje në të cilën niveli i glukozës në gjak është dukshëm më i ulët se normalja. Shkaku i hipoglikemisë mund të jetë tretja, për shkak të shkeljeve në mekanizmin e prishjes dhe thithjes së karbohidrateve. Por jo vetëm kjo mund të jetë arsyeja. Patologjia e mëlçisë, veshkave, gjëndrës tiroide, gjëndrave mbiveshkore, si dhe një dietë e ulët në karbohidrate mund të shkaktojë një rënie të sheqerit në një nivel kritik.
- hiperglicemia. Kjo gjendje është e kundërta e saktë nga sa më sipër, kur niveli i sheqerit është dukshëm më i lartë se normalja. Etiologjia e hiperglicemisë: dieta, stresi, tumoret e korteksit mbiveshkor, tumori i medullës mbiveshkore (feokromocitoma), zmadhimi patologjik i gjëndrës tiroide (hipertiroidizmi), dështimi i mëlçisë.
Simptomat e çrregullimeve të proceseve të karbohidrateve në diabet
Karbohidratet e zvogëluara:
- apatia, depresioni,
- humbje peshe jo e shëndetshme
- dobësi, marramendje, përgjumje,
- ketoacidoza, gjendje në të cilën qelizat kanë nevojë për glukozë, por nuk e marrin për ndonjë arsye.
Sasia e rritur e karbohidrateve:
- presion të lartë
- hiperaktivitetit,
- problemet me sistemin kardiovaskular,
- dridhje e trupit - dridhje e shpejtë, ritmike e trupit, e shoqëruar me çekuilibër të sistemit nervor.
Sëmundjet që vijnë nga një shkelje e metabolizmit të karbohidrateve:
| etiologji | Sëmundja | Simptomatologjia |
|---|---|---|
| Karbohidratet e tepërt | trashje | Lidhje intermitente, gulçim |
| Fitimi i pakontrolluar i peshës | ||
| hipertension | ||
| Mirëmbajtje e padepërtueshme | ||
| Degjenerimi yndyror i organeve të brendshme si rezultat i sëmundjes së tyre | ||
| Diabeti mellitus | Luhatje të dhimbshme në peshë (fitimi, ulja) | |
| Kruarja e lëkurës | ||
| Lodhje, dobësi, përgjumje | ||
| Urinim i shtuar | ||
| Plagët jo shëruese | ||
| Mungesa e karbohidrateve | hypoglycemia | të qenët i përgjumur |
| djersitje | ||
| marramendje | ||
| të përzier | ||
| uri | ||
| Sëmundja e Girke ose glikogjenoza është një sëmundje trashëgimore e shkaktuar nga defektet në enzima që janë të përfshira në prodhimin ose prishjen e glikogjenit | hipertermia | |
| Xanthoma e lëkurës - një shkelje e metabolizmit lipid (yndyrë) të lëkurës | ||
| Puberteti i vonuar dhe rritja | ||
| Dështimi i frymëmarrjes, gulçim |
Mjekësia zyrtare pretendon se diabeti tip 1 dhe tip 2 nuk mund të shërohet plotësisht. Por falë monitorimit të vazhdueshëm të gjendjes së tij shëndetësore, si dhe përdorimit të terapisë së ilaçeve, sëmundja në zhvillimin e saj do të ngadalësohet aq shumë sa do t'i lejojë pacientit të mos ndiejë një kufizim të caktuar në perceptimin e gëzimeve të përditshme dhe të jetojë një jetë të plotë.