Droga për uljen e sheqerit në gjak në diabetin tip I dhe tip 2
Diabeti mellitus është një sëmundje kronike që shfaqet si rezultat i çrregullimeve metabolike në trup. Sëmundja mund të prekë çdo banor të planetit tonë, pavarësisht nga gjinia dhe mosha. Yeardo vit numri i pacientëve me diabet vazhdon të rritet.
Në diabet, pankreasi sekreton insulinën e hormonit. Për të zbërthyer sheqerin dhe për të stabilizuar gjendjen, përgatitjet e insulinës, për shembull, actrapid, për të cilat do të flasim sot, futen në trupin e pacientit.
Pa injeksione të vazhdueshme të insulinës, sheqeri nuk përthithet siç duhet, shkakton çrregullime sistemike në të gjitha organet e trupit të njeriut. Në mënyrë që Actrapid NM të veprojë siç duhet, është e nevojshme të ndiqni rregullat e administrimit të ilaçeve dhe të monitoroni vazhdimisht nivelin e glukozës në gjak.
Sipas udhëzimeve për përdorim, Actrapid përdoret për të trajtuar:
- Diabeti tip 1 (pacientët varen nga marrja e vazhdueshme e insulinës në trup),
- Diabeti i tipit 2 (rezistent ndaj insulinës. Pacientët me këtë lloj diabeti shpesh përdorin pilula, megjithatë, me një rritje të diabetit, ilaçe të tilla pushojnë së funksionuari, injeksione me insulinë përdoren për të ulur sheqerin në raste të tilla).
Ata rekomandojnë insulinë aktrapid gjatë shtatëzanisë dhe laktacionit, si dhe zhvillimin e sëmundjeve që shoqërojnë diabetin. Ilaçi ka analoge efektive, për shembull, Actrapid MS, Iletin Regular, Betasint dhe të tjerët. Ju lutemi vini re se kalimi në analoge kryhet ekskluzivisht në një spital nën mbikëqyrjen e një mjeku dhe monitorim të vazhdueshëm të sheqerit në gjak.
Hyrje Metodologjia
Lejohet administrimi nënlëkuror, intramuskular dhe intravenoz i ilaçit. Me administrim nënlëkuror, pacientët këshillohen të zgjedhin zonën e kofshës për injeksion, është këtu që ilaçi zgjidhet ngadalë dhe në mënyrë të barabartë.
Përveç kësaj, ju mund të përdorni mollaqe, parakrahët dhe murin anterior të zgavrës së barkut për injeksione (kur injektohen në stomak, efekti i ilaçit fillon sa më shpejt të jetë e mundur). Mos injektoni në një zonë më shpesh sesa një herë në muaj, ilaçi mund të provokojë lipodistrofinë.
Set i ilaçit në një shiringë insuline:
- Para fillimit të procedurës, duart duhet të lahen dhe dezinfektohen,
- Insulina është mbështjellë lehtësisht midis duarve (ilaçi duhet të kontrollohet për sedimentet dhe përfshirjet e huaja, si dhe për datën e skadimit),
- Ajri tërhiqet në shiringë, një gjilpërë futet në ampulë, lëshohet ajri,
- Sasia e duhur e drogës tërhiqet në shiringë,
- Ajri i tepërt nga shiringa hiqet duke shtypur.
Nëse është e nevojshme të plotësoni insulinë të shkurtër me kohë të gjatë, kryhet algoritmi i mëposhtëm:
- Ajri futet në të dy ampulat (me të dy të shkurtër dhe të gjatë),
- Së pari, insulina me veprim të shkurtër tërhiqet në shiringë, pastaj plotësohet me një ilaç afatgjatë, dmth.
- Ajri hiqet duke shtypur.
Diabetikët me pak përvojë nuk rekomandohet të futin Actropide në zonën e shpatullave të tyre, pasi ekziston një rrezik i lartë për të formuar një dele të pamjaftueshme të dhjamit të lëkurës dhe injektuar ilaçin në mënyrë intramuskulare. Vlen të përmendet se kur përdorni gjilpëra deri në 4-5 mm, deleja e dhjamit nënlëkuror nuk është formuar fare.
Ndalohet injektimi i ilaçit në indet e ndryshuara nga lipodistrofia, si dhe në vendet e hematomave, vulave, plagëve dhe plagëve.
Actropid mund të administrohet duke përdorur një shiringë konvencionale të insulinës, një stilolaps shiringë ose një pompë automatike. Në rastin e fundit, ilaçi futet në trup vetë, në dy të parat ia vlen të zotëroni teknikën e administrimit.
- Me ndihmën e gishtit të madh dhe gishtit tregues, bëhet një palosje në vendin e injektimit në mënyrë që të sigurohet që insulina të dorëzohet në yndyrë, jo në muskul (për gjilpëra deri në 4-5 mm, mund të bëni pa palosje),
- Shiringa është instaluar pingul me dele (për gjilpëra deri në 8 mm, nëse mbi 8 mm - në një kënd prej 45 gradë deri në dele), këndi shtypet gjatë gjithë rrugës, dhe ilaçi injektohet,
- Pacienti numëron 10 dhe nxjerr gjilpërën,
- Në fund të manipulimeve, deleja e dhjamit lëshohet, vendi i injektimit nuk fërkohet.
- Needshtë instaluar një gjilpërë e disponueshme,
- Ilaçi është lehtësisht i përzier, me ndihmën e një shpërndarësi janë zgjedhur 2 njësi të barit, ato futen në ajër, dmth.
- Duke përdorur çelësin, është vendosur vlera e dozës së dëshiruar,
- Një dele yndyre formon në lëkurë, siç përshkruhet në procedurën e mëparshme,
- Ilaçi futet duke shtypur pistonin gjatë gjithë rrugës,
- Pas 10 sekondash, gjilpëra hiqet nga lëkura, deleja lëshohet.
Nëse përdoret actrapide me veprim të shkurtër, nuk është e nevojshme të përzieni përpara përdorimit.
Për të përjashtuar përthithjen e pahijshme të ilaçit dhe shfaqjen e hipoglikemisë, si dhe hiperglicemisë, insulina nuk duhet të injektohet në zona të papërshtatshme dhe dozat që nuk janë dakorduar me mjekun duhet të përdoren. Ndalohet përdorimi i Actrapid i skaduar, ilaçi mund të shkaktojë një mbidozë të insulinës.
Administrimi intravenoz ose intramuskular bëhet vetëm nën mbikëqyrjen e mjekut që merr pjesë. Actrapid futet në trup gjysmë ore para një vakt, ushqimi duhet domosdoshmërisht të përmbajë karbohidrate.
Si vepron Actrapid
Insulin Actrapid i përket grupit të ilaçeve, veprimi kryesor i të cilit ka për qëllim uljen e sheqerit në gjak. Shtë një ilaç me veprim të shkurtër.
Ulja e sheqerit është për shkak të:
- Transport i përmirësuar i glukozës në trup,
- Aktivizimi i lipogjenezës dhe glikogjenezës,
- Metabolizmi i proteinave,
- Mëlçia fillon të prodhojë më pak glukozë,
- Glukoza absorbohet më mirë nga indet e trupit.

Shkalla dhe shpejtësia e ekspozimit ndaj ilaçit të një organizmi varet nga disa faktorë:
- Dozimi i një preparati të insulinës,
- Rruga e administrimit (shiringë, stilolaps shiringë, pompë insuline),
- Vendi i zgjedhur për administrimin e ilaçeve (stomak, parakrah, kofshë ose mollaqe).
Me administrim nënlëkuror të Actrapid, ilaçi fillon të veprojë pas 30 minutash, ai arrin përqendrimin e tij maksimal në trup pas 1-3 orësh në varësi të karakteristikave individuale të pacientit, efekti hipoglikemik është aktiv për 8 orë.
Efektet anësore
Kur kaloni te Actrapid në pacientë për disa ditë (ose javë, në varësi të karakteristikave individuale të pacientit), mund të vërehen ënjtje të ekstremiteteve dhe probleme me qartësinë e shikimit.
Reagime të tjera anësore regjistrohen me:
- Ushqimi i papërshtatshëm pas administrimit të ilaçit, ose kalimi i vakteve,
- Ushtrim i tepërt
- Futja e një doze shumë të insulinës në të njëjtën kohë.



Efekti anësor më i zakonshëm është hipoglikemia. Nëse pacienti ka lëkurë të zbehtë, nervozizëm të tepruar dhe ndjenjën e urisë, konfuzionit, dridhjes së ekstremiteteve dhe djersitjes së shtuar, sheqeri në gjak mund të ketë rënë nën nivelin e lejueshëm.
Në manifestimet e para të simptomave, është e nevojshme të matni sheqerin dhe të hani karbohidratet lehtësisht të tretshëm, në rast të humbjes së vetëdijes, glukoza injektohet në mënyrë intramuskulare tek pacienti.
Në disa raste, insulina Actrapid mund të shkaktojë reaksione alergjike që ndodhin:
- Shfaqja në vendin e injektimit të acarimit, skuqjes, ënjtjes së dhimbshme,
- Nauze dhe të vjella
- Probleme të frymëmarrjes
- takikardi,
- Marramendje.


Nëse pacienti nuk ndjek rregullat e injektimit në vende të ndryshme, lipodistrofia zhvillohet në inde.
Pacientët tek të cilët hipoglikemia vërehet vazhdimisht, është e domosdoshme të konsultoheni me mjekun tuaj për të rregulluar dozat e administruara.
Udhëzime speciale
Shpesh, hipoglikemia mund të shkaktohet jo vetëm nga një mbidozë e barit, por edhe nga një numër arsyesh të tjera:
- Ndryshimi i ilaçit në një analog pa kontroll nga një mjek,
- Dietë jo-konkurruese
- të vjella,
- Ushtrim i tepërt fizik ose tendosje fizike,
- Ndryshimi i vendit për injeksion.
Në rast se pacienti prezanton një sasi të pamjaftueshme të ilaçit ose anashkalon prezantimin, ai zhvillon hiperglicemi (ketoacidosis), një gjendje jo më pak e rrezikshme, mund të çojë në gjendje kome.
- Ndjenja e etjes dhe urisë
- Skuqje e lekures,
- Urinim i shpeshtë
- Erë acetoni nga goja
- Përzier.


Përdorni gjatë shtatëzanisë
Trajtimi akrapid lejohet në rast të shtatzanisë së pacientit. Gjatë gjithë periudhës, është e nevojshme të kontrolloni nivelin e sheqerit dhe të ndryshoni dozën. Pra, gjatë tremujorit të parë, nevoja për ilaç zvogëlohet, gjatë dytë dhe të tretë - përkundrazi, rritet.
Pas lindjes së fëmijëve, nevoja për insulinë rikthehet në nivelin që ishte para shtatzënisë.
Gjatë laktacionit, një ulje e dozës mund të jetë e nevojshme. Pacienti duhet të monitorojë me kujdes nivelin e sheqerit në gjak në mënyrë që të mos humbasë momentin kur nevoja për ilaç stabilizohet.
Blerja dhe ruajtja
Ju mund ta blini Actrapid në një farmaci sipas recetës së mjekut tuaj.
Shtë mirë që ilaçi të ruhet në frigorifer në një temperaturë prej 2 deri në 7 gradë celcius. Mos lejoni që produkti të ekspozohet ndaj nxehtësisë direkte ose rrezet e diellit. Kur është ngrirë, Actrapid humbet karakteristikat e tij për uljen e sheqerit.
Para injeksionit, pacienti duhet të kontrollojë datën e skadimit të ilaçit, përdorimi i insulinës së skaduar nuk lejohet. Sigurohuni që të kontrolloni ampulën ose shishkën me Actrapid për sedimente dhe përfshirje të huaj.
Actrapid përdoret nga pacientë me të dy diabeti tip 1 dhe ai tip 2. Me përdorimin e duhur dhe përputhjen me dozat e treguara nga mjeku, nuk shkakton zhvillimin e efekteve anësore në trup.
Mos harroni se diabeti duhet të trajtohet në mënyrë gjithëpërfshirëse: përveç injeksioneve të përditshme të barit, duhet të përmbaheni një dietë të caktuar, të monitoroni aktivitetin fizik dhe të mos e ekspozoni trupin në situata stresuese.
Insulina të tilla të ndryshme ...
Siç është përmendur edhe hera e fundit, me diabet tip 1, pankreasi nuk prodhon aspak insulinë, kështu që duhet të administrohet nga jashtë.
Fillimisht, të sëmurëve iu kërkua të bënin injeksione me shiringa speciale, megjithatë, kjo pati një numër vështirësish. Së pari, indi nënlëkurës atrofizohet shumë shpejt në vendin e injektimit. A është shaka të bëni 4-6 injeksione çdo ditë!
Së dyti, vendet e injektimit shpesh mbyten. Dhe kjo nuk është për të përmendur se injeksioni në vetvete është një procedurë jashtëzakonisht e pakëndshme.
Sot, metodat janë duke u zhvilluar për shpërndarjen jo injeksion të insulinës. Por për të zgjidhur këtë problem, duhet të kuptoni se si të mbroni molekulën proteinike të insulinës nga mjedisi agresiv i traktit gastrointestinal, i cili është i gatshëm të ndajë çdo molekulë që bie në sferën e tij të ndikimit.
Mjerisht, këto zhvillime janë larg nga përfundimi, kështu që për pacientët me diabet tip I, ekziston ende mënyra e vetme për të mbijetuar: të vazhdojnë injeksionet e përditshme të preparateve për insulinë.
Ne do të ndalemi në detaje më shumë se si një insulinë ndryshon nga një tjetër, dhe çfarë ndodh.
Ekzistojnë disa mënyra për klasifikimin e insulinës: së pari, nga origjina (derri, recombinant njerëzor, sintetik, etj.), Për nga kohëzgjatja e veprimit (të shkurtër, të mesëm dhe të gjatë).
Për ju dhe mua, klasifikimi i fundit i dhënë në tabelë ka më shumë rëndësi praktike.
Klasifikimi i insulinës sipas kohëzgjatjes së veprimit
| Veprim i shkurtër | Kohëzgjatja e mesme | Duke vepruar gjatë |
Trajtimi i diabetit mellitus tip I përbëhet nga dy pjesë: terapi themelore (e përshkruar nga një endokrinolog): kjo është një dozë e administruar vazhdimisht e insulinës me veprim të mesëm ose të gjatë.
Droga të tilla imitojnë sfondin natyror të insulinës, kontrollojnë proceset natyrore të metabolizmit të karbohidrateve.
Pjesa e dytë e trajtimit është korrigjimi i glukozës pas ngrënies, snacks, etj.
Fakti është që nëse një pacient me diabet mellitus tip 1 i lejon vetes të marrë ëmbël ose ndonjë ushqim tjetër që përmban karbohidrate, atëherë niveli i glukozës në gjak do të fillojë të rritet, dhe insulina "themelore" mund të mos jetë e mjaftueshme për të përdorur më shumë se glukozën e zakonshme.
Kjo do të çojë në zhvillimin e hiperglicemisë, e cila në mungesë të administrimit të insulinës do të rezultojë në gjendje kome dhe vdekje të pacientit.
Prandaj, mjeku përshkruan jo vetëm insulinën "themelore", por edhe "të shkurtër" - për të korrigjuar nivelin e glukozës këtu dhe tani. Siç shihet nga tabela, me administrim nënlëkuror, ajo fillon të veprojë pas 30 minutash.
Dhe vetë pacienti zgjedh dozën e bishtave të shkurtër të insulinës, bazuar në leximet e glukometrit. Ai këtë mësohet në shkollën e diabetit.
Ana e kundërt e terapisë me insulinë, duke mos llogaritur efektet anësore të rrugës së administrimit, mundësinë e një mbidozimi.
Doza mesatare e insulinës që administrohet çdo ditë mund të jetë nga 0,1 deri në 0.5 ml. Këto janë numra shumë të vegjël, dhe kur përdorni metoda mekanike të administrimit (me një shiringë klasike), është shumë e lehtë të shkruani ekstra, gjë që do të çojë në hipoglikeminë me të gjitha pasojat që pasojnë.
Për të shmangur problemet e tilla, ata filluan të zhvillojnë pajisje të automatizuara. Këto përfshijnë pompa insuline dhe stilolapsa të njohura të shiringave.
Në stilolapsin e shiringës, doza vendoset duke rrotulluar kokën, ndërsa numri i njësive që do të futen gjatë injeksionit është vendosur në dial. Numrat janë mjaft të mëdhenj, sepse Të dy fëmijët dhe të moshuarit përdorin stilolapsin e shiringës.

Sidoqoftë, një sistem i tillë nuk mbron nga mbidoza (dikush u kthye pak më shumë, nuk e bëri shifrën, etj.).
Prandaj, sot përdoren të ashtuquajturat pompa insuline. Mund të thuhet një mini-kompjuter që imiton punën e një pankreasi të shëndetshëm. Pompa e insulinës mat madhësinë e një pager dhe përbëhet nga disa pjesë. Ka një pompë për furnizimin e insulinës, një sistem kontrolli, një rezervuar të zëvendësueshëm për insulinë, një grup infuzioni të zëvendësueshëm, bateri.
Një kanulë plastike e pajisjes vendoset nën lëkurë në të njëjtat vende ku insulina zakonisht injektohet (stomak, ijet, mollaqe, supet). Vetë sistemi përcakton nivelin e sheqerit në gjak gjatë ditës, dhe vetë injekton insulinë në kohën e duhur. Prandaj, numri i injeksioneve është shumë herë më pak. Nuk është e nevojshme të vësh gishtin 5-6 herë në ditë për të përcaktuar sheqerin dhe vendet e tjera për administrimin e insulinës.
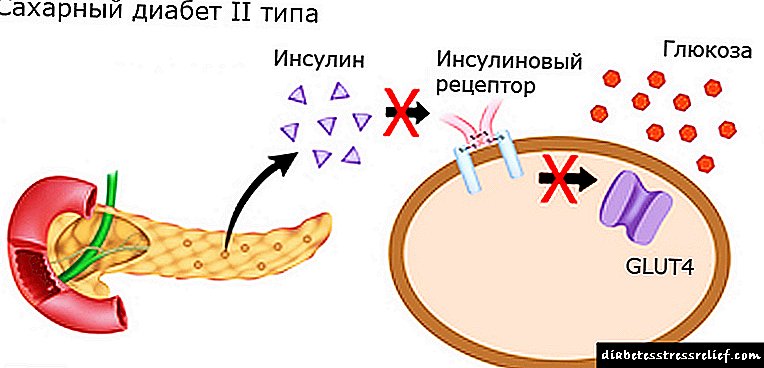
Droga për uljen e sheqerit në diabetin tip II
Diabeti mellitus i tipit II (DM II) në shumicën e rasteve është pasojë e drejtpërdrejtë e stilit të jetesës dhe të ushqyerit.
Kujtoj një nga këshillat e këqija:
"Nëse dikush ju fyen, jepini atij karamele, atëherë një tjetër, dhe kështu me radhë, derisa të zhvillojë diabetin."
Më lejoni t'ju kujtoj se kur karbohidratet hyjnë në zorrë, prodhohet insulinë, gjë që e bën murin qelizor të përshkueshëm ndaj glukozës në hyrje.
Me stimulim të vazhdueshëm të receptorëve të insulinës, disa prej tyre pushojnë t'i përgjigjen insulinës. Toleranca zhvillohet, domethënë, pandjeshmëria ndaj insulinës, e cila rëndohet nga yndyra ndërqelizore, e cila parandalon hyrjen e glukozës në qelizë.
Për aktivizimin e ardhshëm të receptorëve qelizorë, nevojitet gjithnjë e më shumë insulinë.Herët a vonë, sasia e insulinës që prodhon trupi bëhet e pamjaftueshme për të hapur këto kanale.
Glukoza grumbullohet në gjak, nuk futet në qeliza. Kështu zhvillohet diabeti tip II.
Ky proces është i gjatë dhe varet drejtpërdrejt nga dieta e njeriut.
Pra, këtu shprehja më e drejtë është: "Gërmimi i një vrimë për veten e tij".
Kjo është arsyeja pse pacientëve të cilët diagnostikohen me diabet tip II rekomandohet kryesisht një dietë.
Me ushqimin e duhur dhe konsumimin e kufizuar të karbohidrateve, nivelet e sheqerit dhe ndjeshmëria ndaj vetë insulinës tuaj rikthehen.
Fatkeqësisht, rekomandimi më i thjeshtë është më i vështiri.
Mbaj mend që një profesor-endokrinolog më tha se si gjatë shëtitjes në mëngjes i bëri pacientit një pyetje, ata thonë, pse është sheqeri kaq i lartë në mëngjes? Ndoshta ajo hëngri diçka të ndaluar?
Pacientja, natyrisht, nuk pranoi gjithçka: ajo nuk ha bukë dhe pa ëmbëlsira.
Më vonë, kur ekzaminoi stendën e natës, gjyshja ime gjeti një kavanoz me mjaltë, të cilën ia shtoi çajin, duke motivuar se nuk mund të jetonte pa ëmbëlsirat.
Këtu vullneti i njeriut nuk funksionon më. Me diabetin, vërtet dua të ha dhe preferohet vetëm e ëmbël! Dhe kjo është e kuptueshme. Në kushte të mungesës së glukozës (dhe ju kujtoni se edhe pse është në trup, nuk hyn në qelizat, përfshirë trurin), truri fillon të aktivizojë qendrën e urisë, dhe një person është i gatshëm të hajë një dem në kuptimin literal të fjalës.
Për kontrollin e ilaçeve të diabetit tip II, ekzistojnë disa mënyra:
- Stimuloni sekretimin e insulinës në një nivel të përshtatshëm për sheqerin në gjak,
- Ngadalësoni thithjen e karbohidrateve në zorrët,
- Rrit ndjeshmërinë e glukozës në receptorët e insulinës.
Në përputhje me rrethanat, të gjitha barnat për të ulur sheqerin në diabetin tip II mund të ndahen në këto 3 grupe.
1 grup. Agjentët sensibilizues për receptorët e insulinës
Brenda saj, sipas strukturës kimike, ato ndahen në dy grupe të tjera - biguanides dhe derivatet e glitazonit.
Biguanidet përfshijnë Siofor, Glukofage, Bagomet (përbërës aktiv Metformin).
Derivatet e glitazonit përfshijnë Amalvia, Pioglar (Pioglitazone), Avandia (Rosiglitazon).
Këto ilaçe rrisin përdorimin e glukozës nga indet e muskujve, dhe parandalojnë ruajtjen e saj në formën e glikogjenit.
Derivatet e glitazonit gjithashtu pengojnë reintetizimin e glukozës në mëlçi.
Metformina është e kombinuar me ilaçe të tjera, për shembull me sibutramine - një trajtim për obezitetin, glibenclamide - një ilaç që stimulon prodhimin e insulinës.
2 grup. Ilaçet gastrointestinale
Një qasje e dytë për uljen e glukozës është të ngadalësoni marrjen e saj nga trakti gastrointestinal.
Për këtë, përdoret ilaçi Glucobai (Akaraboza), i cili pengon veprimin e enzimës α-glukozidaza, e cila zbërthen sheqernat dhe karbohidratet në glukozë. Kjo çon në faktin se ata hyjnë në zorrën e madhe, ku bëhen një substrat ushqyes për bakteret që jetojnë atje.
Prandaj, efekti kryesor anësor i këtyre ilaçeve: bloza dhe diarreja, pasi bakteret prishen sheqernat për të formuar gaz dhe acid laktik, i cili irriton murin e zorrëve.
Grupi i 3-të. Stimuluesit e insulinës
Historikisht, ekzistojnë dy grupe të barnave që kanë këtë efekt. Ilaçet e grupit të parë stimulojnë sekretimin e insulinës, pavarësisht nga disponueshmëria e ushqimit dhe niveli i glukozës. Prandaj, me përdorim jo të rregullt ose një dozë të pasaktë, një person vazhdimisht mund të përjetojë uri për shkak të hipoglikemisë. Në këtë grup bëjnë pjesë Maninyl (glibenclamide), Diabeti (glikazidi), Amaryl (glimepiride).
Grupi i dytë është analoge i hormoneve të traktit gastrointestinal. Ato kanë një efekt stimulues vetëm kur glukoza fillon të rrjedhë nga zorrët.
Këto përfshijnë Bayeta (exenatide), Victoza (liraglutide), Januvia (sidagliptin), Galvus (vildagliptin).
Ne do t'i japim fund njohjes me ilaçet për uljen e sheqerit, dhe si detyrë shtëpie, ju sugjeroj të mendoni dhe t'i përgjigjeni pyetjeve:
- A mund të përdoren agjentë sintetikë hipoglikemikë oralë për të trajtuar diabetin e tipit I?
- Typefarë lloj diabeti mellitus është i injektueshëm?
- Pse rekomandohet që pacientët me diabet të mbajnë një pjesë karamele ose një pjesë sheqer?
- Kur përshkruhet diabeti i insulinës tip II?
Dhe së fundi, do të dëshiroja të them disa fjalë për diabetin special. Sipas figurës, mund të ngjasë si SD I ashtu edhe SD II.
Shoqërohet me lëndime, sëmundje inflamatore të pankreasit, operacione mbi të.
Ndërsa ju kujtohet, është në β-qelizat e pankreasit që prodhohet insulinë. Në varësi të shkallës së dëmtimit të këtij organi, do të vërehet mungesa e insulinës me shkallë të ndryshme.
Nëse një person vuan nga pankreatiti kronik, atëherë është e qartë se sasia e insulinës së prodhuar nga ky organ do të zvogëlohet, ndërsa me heqjen e plotë (ose nekrozën e saj), do të ketë mungesë të theksuar të insulinës dhe, si rezultat, do të vërehet hiperglicemia. Trajtimi i kushteve të tilla kryhet bazuar në gjendjen funksionale të pankreasit.
Kjo është gjithçka për mua.
Si gjithmonë, super! Gjithçka është e qartë dhe e kuptueshme.
Ju mund të lini pyetjet tuaja, komentet më poshtë në kutinë e komenteve.
Dhe, sigurisht, ne jemi në pritje të përgjigjeve tuaja për pyetjet që bëri Anton.
Shihemi përsëri në barnatoren për njeriun në blog!
Me dashuri për ju, Anton Zatrutin dhe Marina Kuznetsova
P.S. Nëse dëshironi të mbani krah për krah artikuj të rinj dhe të merrni fletë mashtrimesh të gatshme për punë, pajtohuni në buletinin. Një formë abonimi është nën secilin artikull dhe në të djathtë në krye të faqes.
Nëse diçka nuk shkoi mirë, shikoni udhëzimet e hollësishme këtu.
P.P.S. Miq, ndonjëherë letrat nga unë bien në spam. Kështu funksionojnë programet e postës vigjilente: ata filtrojnë të panevojshëm, dhe bashkë me të edhe shumë të domosdoshëm. Pra, vetëm në rast.
Nëse papritmas keni ndaluar marrjen e letrave me postë nga unë, shikoni në dosjen "spam", hapni çdo listë të postave "Farmaci për njerëzit" dhe klikoni në butonin "mos spam".
Keni një javë të mirë pune dhe shitje të mëdha! 🙂
Të dashur lexues!
Nëse ju pëlqeu artikulli, nëse doni të kërkoni, shtoni, shkëmbeni përvojë, mund ta bëni atë në një formë të veçantë më poshtë.
Vetëm të lutem mos hesht! Komentet tuaja janë motivimi im kryesor për krijime të reja për JU.
Do të isha shumë mirënjohës nëse ndani një lidhje me këtë artikull me miqtë dhe kolegët tuaj në rrjetet sociale.
Thjesht klikoni në butonat social. rrjetet ku ju jeni anëtar.
Klikimi i butonave social. Rrjetet rritin kontrollin mesatar, të ardhurat, pagën, ul sheqerin, presionin, kolesterolin, lehtëson osteokondrozën, këmbët e sheshta, hemorroide!