Rregullat Themelore të Kujdesit për lëkurën, Rekomandimet
- Ky është një lloj hormon-aktiv i tumorit që prek ishujt e pankreasit (ishujt e Langerhans). Ndikon në qelizat beta, si rezultat i të cilave ndodh prodhimi i pakontrolluar dhe hyrja e insulinës në gjak. Neoplazma të tilla mund të jenë beninje (në 70% të rasteve) ose të jenë adenokarcinoma. Këto të fundit kanë një diametër prej 6 cm ose më shumë.
Ekzistojnë lloje të tjera të tumoreve pankreatike (insuloma) që zhvillohen nga qelizat alfa, delta dhe PP. Në këtë rast, prodhohen lloje të tjera: polipeptidi pankreatik, gastrini, serotonin, somatostatina ose hormoni adrenokortikotropik. Insulinoma ndodh zakonisht te pacientët e moshës 35 deri në 60 vjeç, në - jashtëzakonisht rrallë. Burrat janë të sëmurë 2 herë më rrallë se gratë.
Insulinoma nuk është një sëmundje trashëgimore, është mjaft e rrallë. Etiologjia e tij mbetet e paqartë. Shtë vërtetuar se shpesh tumoret e pankreasit provokohen nga glukoza e ulët e gjakut, e cila është shkaktuar nga një shkelje e prodhimit të insulinës. Hipoglikemia mund të ndodhë në kushtet e mëposhtme:
- mungesa e hormonit të rritjes, e cila është shkaktuar nga një rënie në funksionimin e pjesës së përparme të gjëndrës së hipofizës (kjo çon në zvogëlimin e aktivitetit të insulinës),
- pamjaftueshmëria e korteksit adrenal (akut ose kronik), gjë që çon në një ulje të glukokortikideve dhe ulje të sasisë së sheqerit në gjak,
- rraskapitje e shkaktuar nga sëmundja e zgjatur ose nga uria,
- myxedema, për shkak të përmbajtjes së ulët të substancave tiroide që rrisin nivelin e glukozës,
- nëse karbohidratet thithen dobët nga trupi,
- sëmundjet e mëlçisë të shkaktuara nga dëmtimi toksik,
- rraskapitje nervore (për shkak të humbjes së oreksit),
- tumoret në zgavrën e barkut,
- enterocolitis.
Insuloma e pankreasit më shpesh prek bishtin ose trupin e një organi. Shumë rrallë ndodhet jashtë gjëndrës, bazuar në indet ektopike (shtesë) të organeve. Në pamje, është një formacion i dendur, diametri i tij ndryshon nga 0,5 deri në 8 cm. Ngjyra e tumorit është e bardhë, gri ose kafe.
Më shpesh, diagnostikohet insulinoma e vetme, vetëm në raste të rralla ekzistojnë formacione të shumta. Tumori karakterizohet nga zhvillimi i ngadaltë, metastazat janë të rralla dhe vetëm në forma malinje.
Zhvillimi dhe shenjat e sëmundjes
Me insulinomën pankreatike, simptomat janë për shkak të rrjedhave të hipoglikemisë. Kjo është për shkak të rritjes së prodhimit të insulinës nga tumori, pavarësisht nga niveli i glukozës në gjak. Në njerëzit e shëndetshëm, me një rënie të niveleve të glukozës (për shembull, me), vërehet një rënie e ndjeshme e sasisë së insulinës. Me insulinomën, ky mekanizëm nuk funksionon, pasi shqetësohet nga insulina e tumorit. Kjo krijon kushtet për shfaqjen e një sulmi hipoglikemik.
Hipoglikemia është një kompleks i simptomave që shfaqet për shkak të një çekuilibri në strukturën e rregullimit të glukozës në gjak. Zhvillohet kur niveli i sheqerit bie në 2.5 mmol / L.
Klinikisht, hipoglikemia manifestohet me zhvillimin e çrregullimeve neuropsikiatrike dhe një rritje të numrit të hormoneve: norepinefrinë, kortizolit, glukagonit. Norepinefrina e rritur shkakton periudha të djersitjes, dridhje të gjymtyrëve dhe pectoris. Sulmet janë të natyrës spontane dhe me kalimin e kohës marrin forma më të rënda.
Në të gjithë pacientët me insulinë, triada e Whipple është e pranishme, e cila ka simptomat e mëposhtme:
- shfaqja e çrregullimeve neuropsikiatrike gjatë agjërimit,
- një rënie e glukozës në gjak nën 2.7 mmol / l,
- aftësia për të eleminuar një sulm hipoglikemik me anë të administrimit intravenoz ose oral të glukozës.
Truri është më i prekur nga kjo sindromë, pasi glukoza është burimi kryesor i saj i të ushqyerit. Në hipoglikeminë kronike ndodhin ndryshime distrofike në sistemin nervor qendror.
Simptomat e insulinës
Me zhvillimin e hipoglikemisë, pacienti ka një ndjenjë dobësie të papritur, lodhje, takikardi, djersitje, dridhje dhe ndjenjën e urisë. Ushqimi ju lejon të pothuajse menjëherë të eliminoni këtë manifestim. Nëse pacienti nuk ka mundur të kënaqë urinë në kohë ose nuk ka ndier shenjat e para të hipoglikemisë në kohën e duhur, ndodh një ulje e mëtejshme e përqendrimit të sheqerit në gjak. Kjo shoqërohet me një rritje të simptomave të një natyre neuropsikike dhe manifestohet me sjellje jo adekuate. Simptoma të tilla si:
- lëvizjet e çrregullta dhe të bezdisshme,
- agresiviteti ndaj të tjerëve,
- agjitacion i të folurit, shpesh fraza ose tinguj të pakuptimtë,
- drooling,
- periudha të argëtimit të paarsyeshëm,
- konfuzion,
- hallucinations
- shpirtrat e lartë
- të menduarit skicë
- mungesë e mjaftueshmërisë në vlerësimin e gjendjes së vet.
Nëse një pacienti i tillë nuk pajiset me kujdes mjekësor në kohë, atëherë një rënie e mëtejshme e sheqerit në gjak do të çojë në një konfiskim epileptik, dhe më pas do të ndodhë një gjendje kome hipoglikemike. Në këtë gjendje, ekziston një humbje e plotë e vetëdijes, ngadalësimi i rrahjeve të zemrës dhe frymëmarrja, presioni i gjakut zvogëlohet në vlera kritike. Si rezultat, edemë cerebrale mund të zhvillohet.
Shkaqet e insulinës:
Menjëherë pas zbulimit të insulinës nga Bunting dhe West në 1921, simptomat e mbidozës së tij u bënë të njohura në përdorimin klinik të barnave komerciale në pacientët me diabet mellitus. Kjo i lejoi Harrisit të formulonte konceptin e hipoglikemisë spontane të shkaktuar nga sekretimi i shtuar i këtij hormoni. Përpjekje të shumta për të zbuluar dhe trajtuar me insulinë u bënë në vitin 1929, kur Graham ishte i pari që largoi me sukses një tumor sekretues të insulinës. Që atëherë, në letërsinë botërore ka pasur raportime rreth 2,000 pacientë me neoplazma funksionuese beta-qelizore.
Nuk ka dyshim se simptomat e insulinomës shoqërohen me aktivitetin e tij hormonal. Hiperinsulinizmi është mekanizmi kryesor patogjenetik nga i cili varet i gjithë kompleksi i simptomave të sëmundjes. Sekretimi i vazhdueshëm i insulinës, duke mos iu bindur mekanizmave fiziologjikë që rregullojnë homeostazën e glukozës, çon në zhvillimin e hipoglikemisë, glukoza në gjak është e nevojshme për funksionimin normal të të gjitha organeve dhe indeve, veçanërisht të trurit, lëvorja e të cilit e përdor më intensivisht se të gjithë organet e tjera. Rreth 20% e të gjithë glukozës që hyn në trup harxhohet në funksionimin e trurit. Ndjeshmëria e veçantë e trurit ndaj hipoglikemisë është për faktin se, për dallim nga pothuajse të gjitha indet e trupit, truri nuk ka rezerva karbohidrate dhe nuk është në gjendje të përdorë acide yndyrore që qarkullojnë si një burim energjie. Kur glukoza pushon të hyjë në korteksin cerebral për 5-7 minuta, në qelizat e saj ndodhin ndryshime të pakthyeshme dhe elementët më të diferencuar të korteksit vdesin.
Me një ulje të niveleve të glukozës në hipoglikeminë, mekanizmat janë drejtuar në synimin e glikogjenolizës, glukoneogjenezës, mobilizimit të acideve yndyrore të lira dhe ketogjenezës. Këta mekanizma përfshijnë kryesisht 4 hormone - norepinefrin, glukagonin, kortizolin dhe hormonin e rritjes. Me sa duket, vetëm e para prej tyre shkakton shfaqje klinike. Nëse reagimi ndaj hipoglikemisë me lëshimin e norepinefrinës ndodh shpejt, atëherë pacienti zhvillon dobësi, djersitje, ankth dhe uri, simptomat nga sistemi nervor qendror përfshijnë dhimbje koke, shikim të dyfishtë, sjellje të dëmtuar, humbje të vetëdijes.Kur hipoglikemia zhvillohet gradualisht, ndryshimet që lidhen me sistemin nervor qendror mbizotërojnë, dhe faza reaktive (në norepinefrinë) mund të mungojë.
Shenjat e insulinës në fazën latente
Në periudhat midis sulmeve të insulinës, ai gjithashtu manifestohet në formën e simptomave dhe çrregullimeve të ndryshme. Shtë e rëndësishme t'i njohësh ato në mënyrë që mjeku të përshkruaj terapinë optimale. Në fazën latente, simptomat e mëposhtme mund të shfaqen te pacientët:
- dobësi e muskujve ose çrregullime të tjera të lëvizjes së muskujve (ataksia),
- dhimbje koke,
- dëmtimi i kujtesës dhe rënia mendore,
- dëmtimi i shikimit
- luhatjet e humorit
- çrregullime të reflekseve fleksionale-ekstensore të gjymtyrëve,
- nistagmus,
- oreks i shtuar dhe shfaqja e peshës së tepërt,
- çrregullime seksuale.
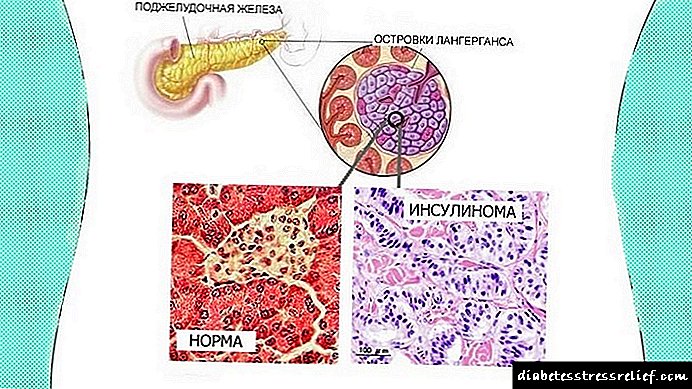
Insulinoma është një tumor i qelizave β të ishujve të Langerhans, duke sekretuar insulinën e tepërt, e cila manifestohet me sulme të simptomave hipoglikemike. Për herë të parë, në të njëjtën kohë dhe të pavarur nga njëri-tjetri, Harris (1924) dhe V. A. Oppel (1924) përshkruan kompleksin e simptomave të hiperinsulinizmit.
Më 1927, Wilder et al, duke ekzaminuar ekstraktet e një tumori të një pacienti me një insulinë, gjeti një përmbajtje të rritur të insulinës në to. Floyd et al. (1964), duke studiuar reagimin e të njëjtëve pacientë ndaj tolbutamidit, glukagonit dhe glukozës, vuri në dukje nivelin e tyre të lartë të insulinës në gjak.
Në 1929, u krye operacioni i parë i suksesshëm (Graham) për të hequr një tumor pankreatik prodhues të insulinës. U deshën vite studimesh të vështira, ndërsa pamja klinike e sëmundjes, metodat për diagnostikimin e saj dhe trajtimin kirurgjikal morën një skicë të caktuar. Në literaturë, mund të gjeni terma të ndryshëm që përdoren për t'iu referuar kësaj sëmundjeje: insuloma, sëmundja hipoglikemike, hipoglikemia organike, hipoglicemia relative, hiperinsulinizmi, insuloma sekretuese e insulinës. Termi "insulinë" aktualisht pranohet përgjithësisht. Sipas raportimeve në literaturë, kjo neoplazmë ndodh me të njëjtën frekuencë tek njerëzit e të dy gjinive. Të dhënat nga studiuesit e tjerë tregojnë se insulinomat gjenden pothuajse 2 herë më shpesh tek gratë.
Shumica e njerëzve me moshën më të madhe të punës - 26-55 vjeç, vuajnë nga insulina. Fëmijët vuajnë nga insulinoma jashtëzakonisht rrallë.
Baza patofiziologjike e manifestimeve klinike të tumoreve nga β-qelizat e ishujve të Langerhans e gjejnë shpjegimin e tyre në aktivitetin hormonal të këtyre neoplazmave. Duke mos u bindur mekanizmave fiziologjikë që rregullojnë homeostazën në lidhje me nivelin e glukozës, adenomat e qelizave β çojnë në zhvillimin e hipoglikemisë kronike. Meqenëse simptomatologjia e insulinës është rezultat i hiperinsulinemisë dhe hipoglikemisë, bëhet e qartë se ashpërsia e manifestimeve klinike të sëmundjes në secilin rast individual tregon ndjeshmërinë individuale të pacientit ndaj insulinës dhe mungesës së sheqerit në gjak. Vëzhgimet tona treguan se pacientët tolerojnë mungesën e glukozës në gjak në mënyra të ndryshme. Arsyet për polimorfizmin ekstrem të simptomave, si dhe mbizotërimin e një ose një tjetër prej tyre në kompleksin e simptomave të përgjithshme të sëmundjes në pacientë individualë, janë gjithashtu të kuptueshme. Glukoza e gjakut është e nevojshme për jetën e të gjitha organeve dhe indeve të trupit, veçanërisht të trurit. Rreth 20% e të gjithë glukozës që hyn në trup harxhohet në funksionimin e trurit. Për dallim nga organet dhe indet e tjera të trupit, truri nuk ka rezerva të glukozës dhe nuk përdor acide yndyrore falas si një burim energjie. Prandaj, kur lëvorja pushon të marrë glukozë për 5-7 minuta, në qelizat e saj ndodhin ndryshime të pakthyeshme: elementët më të diferencuar të korteksit vdesin.
Gittler et al. Identifikuan dy grupe të simptomave që zhvillohen me hipoglicemi.Grupi i parë përfshin kushte të ligështimit, dobësi, dridhje, palpitacione, uri, rritje të nervozizmit. Autori e lidh zhvillimin e këtyre simptomave me hiperadrenalineminë reaktive. Disrregullimet si dhimbja e kokës, dëmtimi i shikimit, konfuzioni, paraliza kalimtare, ataksia, humbja e vetëdijes, koma, kombinohen në grupin e dytë. Me zhvillimin e simptomave të hipoglikemisë gradualisht, mbizotërojnë ndryshimet që lidhen me sistemin nervor qendror (CNS) dhe me hipoglikeminë akute, mbizotërojnë simptomat e hiperadrenalinemisë reaktive. Zhvillimi i hipoglikemisë akute në pacientët me insulinës është rezultat i një ndarje të mekanizmave kontra-izolues dhe vetive adaptive të sistemit nervor qendror.
Shumica e autorëve e konsiderojnë klinikën dhe simptomatologjinë e insulinës me një theks në manifestimet e sulmeve të hipoglikemisë, por studimi i simptomave të vërejtura në periudhën interaktive nuk është më pak i rëndësishëm, pasi ato pasqyrojnë efektin e dëmshëm të hipoglikemisë kronike në sistemin nervor qendror.
Shenjat më të zakonshme të insulinës janë mbipesha dhe oreksi i shtuar. O. V. Nikolaev (1962) ndan tërë larminë e simptomave që ndodhin me tumoret që prodhojnë insulinë të pankreasit në manifestime të periudhës latente dhe në shenja të një periudhe të hipoglikemisë së rëndë. Ky koncept pasqyron fazat e mirëqenies relative të vërejtura te pacientët, të cilët zëvendësohen periodikisht nga manifestime klinike të shprehura të hipoglikemisë.
Në 1941, Whipple përshkroi triadën e simptomave, e cila integron plotësisht aspektet e ndryshme të manifestimeve klinike të insulinës, dhe gjithashtu publikoi rezultatet e një studimi të niveleve të sheqerit në gjak në kohën e një sulmi të hipoglikemisë.
- Ndodhja e sulmeve të hipoglikemisë spontane në stomak bosh ose 2-3 orë pas ngrënies.
- Sheqeri i gjakut bie nën 50 mg% gjatë një sulmi.
- Ndalimi i sulmit nga glukoza ose sheqeri intravenoz.
Disordersrregullimet neuropsikiatrike me hiperinsulinizëm, si dhe me insulinës, zënë një vend kryesor në fazën latente. Simptomat neurologjike në këtë sëmundje janë pamjaftueshmëria e çifteve VII dhe XII të nervave kraniale në llojin qendror, asimetria e tendinit dhe periostealit, pabarazia ose ulja e reflekseve abdominale. Ndonjëherë vërehen reflekset patologjike të Babinsky, Rossolimo, Marinescu-Radovic dhe më rrallë të tjerët. Disa pacientë kanë simptoma të insuficiencës piramidale pa reflekse patologjike. Në disa pacientë u zbuluan çrregullime të ndjeshmërisë, të cilat konsistonin në shfaqjen e zonave të hiperalgjisë së lëkurës, C3, D4, D12, L2-5. Zonat Zakharyin-Ged, karakteristike për pankreasin (D7-9), vërehen te pacientët beqarë. Disordersrregullimet e rrjedhin në formën e nistagmusit horizontale dhe paresës së sipërme ndodhin në afërsisht 15% të pacientëve. Analizat neurologjike tregojnë se hemisfera e majtë e trurit është më e ndjeshme ndaj kushteve hipoglikemike, gjë që shpjegon frekuencën më të madhe të lezioneve të saj në krahasim me të djathtën. Në raste të rënda të sëmundjes, janë vërejtur simptoma të përfshirjes së kombinuar në procesin patologjik të të dy hemisferave. Në disa burra, së bashku me përkeqësimin e sëmundjes, u zhvillua mosfunksionimi erektil, i shprehur veçanërisht në pacientët, në të cilët gjendeshin kushte hipoglikemike pothuajse çdo ditë. Të dhënat tona për çrregullimet neurologjike në periudhën interaktive në pacientët me insulinë u karakterizuan nga polimorfizëm dhe mungesë e ndonjë simptome karakteristike të kësaj sëmundje. Shkalla e këtyre lezioneve pasqyron ndjeshmërinë individuale të qelizave nervore të trupit ndaj niveleve të glukozës në gjak dhe tregon ashpërsinë e sëmundjes.
Shkelja e aktivitetit më të lartë nervor në periudhën interaktive u manifestua në një ulje të kujtesës dhe paaftësisë mendore, indiferencë ndaj mjedisit, humbje të aftësive profesionale, të cilat shpesh i detyronin pacientët të merreshin me punë më pak të aftë, dhe nganjëherë çuan në paaftësi. Në raste të rënda, pacientët nuk mbajnë mend se çfarë u ndodhi atyre, dhe nganjëherë ata as nuk mund të japin emrin e tyre dhe vitin e lindjes. Studimi i rrjedhës së sëmundjes tregoi se ashpërsia e sëmundjes, dhe ashpërsia e saj, e cila, nga ana tjetër, varet nga ndjeshmëria individuale e pacientit ndaj mungesës së glukozës në gjak dhe nga ashpërsia e mekanizmave kompensues, është thelbësore në zhvillimin e çrregullimeve mendore.
Elektronencefalogramat e pacientëve të regjistruar jashtë një sulmi të hipoglikemisë (në stomak bosh ose pas mëngjesit) zbuluan shkarkime me tension të lartë të valëve O, valë të mprehta lokale dhe shkarkime të valëve të mprehta, dhe gjatë një sulmi të hipoglikemisë, së bashku me ndryshimet e përshkruara të EEG, u shfaq një aktivitet i ngadaltë i tensionit të lartë, i cili në shumicën e tyre pacientët në kulmin e sulmit u pasqyruan gjatë gjithë regjistrimit.
Një nga simptomat e vazhdueshme karakteristike e insulinës konsiderohet të jetë një ndjenjë e urisë. Pra, shumica e pacientëve tanë kishin rritur oreksin me një ndjenjë të theksuar urie përpara një sulmi. 50% e tyre kishin një tepricë të peshës trupore (nga 10 në 80%) për shkak të ngrënies së shpeshtë (kryesisht karbohidratet). Duhet theksuar se disa pacientë hëngrën deri në 1 kg ose më shumë sheqer ose ëmbëlsira në ditë. Në kontrast me këto vëzhgime, disa pacientë ishin të neveritur nga ushqimi, duke kërkuar kujdes të vazhdueshëm dhe madje një infuzion intravenoz të glukozës dhe hidrolizave të proteinave për shkak të rraskapitjes ekstreme.
Kështu që, as oreksi i rritur, dhe as ndjenja e urisë nuk mund të konsiderohen simptoma karakteristike të kësaj sëmundjeje, megjithëse ato mund të ndodhin në vëzhgime të ndara. Në një kuptim diagnostik, tregimi i pacientit që ai gjithmonë ka diçka të ëmbël me të është më i vlefshëm. Shumica e pacientëve tanë mbajnë gjithmonë ëmbëlsira, pasta, sheqer. Pas ca kohësh, disa pacientë kishin një neveri ndaj këtij lloji të ushqimit, por ata nuk mund të refuzonin ta merrnin atë.
Ushqimi i dobët gradualisht çoi në shtim në peshë dhe madje edhe në mbipesha. Sidoqoftë, jo të gjithë pacientët kishin peshë të tepërt trupore; në disa prej tyre ishte normale dhe madje më e ulët se ajo normale. Ne kemi vërejtur humbje peshe më shpesh tek individët me oreks të zvogëluar, si dhe në pacientët që nuk kanë dëshirë ndaj ushqimit.
Në disa pacientë, mund të vërehen dhimbjet e muskujve, të cilat shumë autorë i shoqërojnë me zhvillimin e proceseve të ndryshme degjenerative në indet e muskujve dhe zëvendësimin e tij me indin lidhës.
Ndërgjegjësimi i ulët i mjekëve për këtë sëmundje shpesh çon në gabime diagnostikuese - dhe pacientët me insulinë janë trajtuar gjatë dhe pa sukses për një larmi të gjerë sëmundjesh. Diagnostifikimet e gabuara bëhen në më shumë se gjysmën e pacientëve.
Diagnoza e insulinës
Një ekzaminim i pacientëve të tillë nga anamneza zbulon kohën e fillimit të sulmit, marrëdhënien e tij me marrjen e ushqimit. Zhvillimi i një sulmi hipoglikemik në mëngjes, si dhe kur kaloni vaktin tjetër, me stres fizik dhe mendor, tek gratë në prag të menstruacioneve dëshmon në favor të insulinës. Metodat e hulumtimit fizik në diagnostikimin e insulinës nuk luajnë një rol të rëndësishëm për shkak të madhësisë së vogël të tumorit.
Me rëndësi të madhe në diagnostikimin e insulinomës i është bashkangjitur kryerja e testeve funksionale diagnostikuese.
Kur hulumtoni nivelin e sheqerit në gjak që agjëroni përpara trajtimit, një rënie u gjet nën 60 mg% në shumicën dërrmuese të pacientëve. Duhet të theksohet se në të njëjtin pacient në ditë të ndryshme, niveli i sheqerit në gjak ndryshonte dhe mund të ishte normal.Me rastin e përcaktimit të nivelit të insulinës në serumin e gjakut të agjërueshëm në pjesën dërrmuese, u vërejt një rritje e përmbajtjes së tij, por në disa raste, me studime të përsëritura, u vërejtën gjithashtu vlerat normale të tij. Luhatje të tilla në nivelin e sheqerit në gjak dhe insulinë që agjërojnë, si duket, mund të shoqërohen me aktivitetin e pabarabartë hormonal të insulinës në ditë të ndryshme, si dhe me ashpërsinë heterogjene të mekanizmave kontrastues.
Duke përmbledhur rezultatet e studimeve të marra për pacientët me insulinë gjatë testeve me agjërim, leucinë, tolbutamide dhe glukozë, mund të konkludojmë se testi më i vlefshëm dhe më i përballueshëm diagnostikues për insulinomat është testi i agjërimit, i cili në të gjithë pacientët u shoqërua me zhvillimin e një sulmi të hipoglicemisë me një ulje të mprehtë sheqeri në gjak, megjithëse niveli i insulinës në këtë test shpesh mbetet i pandryshuar në krahasim me vlerën e tij para sulmit. Një test me leucinë dhe tolbutamide në pacientët me insulinë çon në një rritje të dukshme të niveleve të insulinës në serum në gjak dhe një rënie të ndjeshme të niveleve të sheqerit në gjak me zhvillimin e një sulmi të hipoglikemisë, megjithatë, këto teste nuk japin rezultate pozitive në të gjithë pacientët. Ngarkesa e glukozës është më pak treguese në kuptimin diagnostik, megjithëse ka një vlerë të caktuar kur krahasohet me testet e tjera funksionale dhe tablonë klinike të sëmundjes.
Siç kanë treguar studimet tona, jo në të gjitha rastet kur diagnoza e insulinës mund të konsiderohet e provuar, ka vlera të rritura të insulinës.
Studimet e viteve të fundit kanë treguar që treguesit e sekretimit të proinsulin dhe C-peptidit janë më të vlefshëm në diagnostikimin e insulinës, dhe vlerat e insulinës imunoreaktive (IRI) zakonisht vlerësohen njëkohësisht me nivelin e glicemisë.
Përcaktohet raporti i insulinës me glukozën. Në njerëzit e shëndetshëm, ai është gjithmonë nën 0.4, ndërsa në shumicën e pacientëve me insulinë e tejkalon këtë tregues dhe shpesh arrin në 1.
Kohët e fundit, një rëndësi e madhe i është kushtuar provës me shtypjen e C-peptidit. Brenda 1 ore pacienti injektohet intravenoz me insulinë në shkallën 0,1 U / kg. Me një ulje të C-peptidit për më pak se 50%, prania e insulinës mund të supozohet.
Pjesa më e madhe e tumoreve pankreatike që prodhojnë insulinë nuk tejkalon 0.5-2 cm në diametër, gjë që i bën ata të vështirë për tu zbuluar gjatë operacionit. Pra, në 20% të pacientëve me operacionet e para, dhe nganjëherë të dytat dhe të tretat, tumori nuk mund të zbulohet.
Insulinomat malinje, një e treta e të cilave metastazohet, ndodhin në 10-15% të rasteve. Për diagnostikimin aktual të insulinës, kryesisht përdoren tre metoda: angiografike, kateterizimi i sistemit portal dhe tomografia e llogaritur e pankreasit.
Diagnoza angiografike e insulinës bazohet në hipervaskularizimin e këtyre neoplazmave dhe metastazave të tyre. Faza arteriale e tumorit përfaqësohet nga prania e një arterie hipertrofike, që ushqen tumorin dhe një rrjet të hollë enësh në zonën e lezionit. Faza kapilar karakterizohet nga një akumulim lokal i mediumit të kontrastit në neoplazëm. Faza venoze manifestohet nga prania e një vene me kullues të tumorit. Më shpesh, insulinoma zbulohet në fazën kapilar. Metoda e hulumtimit angiografik bën të mundur diagnostikimin e një tumori në 60-90% të rasteve. Vështirësitë më të mëdha paraqiten me madhësi të vogla të tumorit, deri në 1 cm në diametër, dhe me lokalizimin e tyre në kokën e pankreasit.
Kompleksiteti i lokalizimit të insulinës dhe madhësia e vogël e tyre e bëjnë të vështirë identifikimin e tyre duke përdorur tomografinë e llogaritur. Tumore të tilla, të vendosura në trashësinë e pankreasit, nuk e ndryshojnë konfigurimin e tij, dhe koeficienti i përthithjes së rrezeve x nuk ndryshon nga indet normale të gjëndrës, gjë që i bën ato negative.Besueshmëria e metodës është 50-60%. Në disa raste, drejtohuni në kateterizimin e sistemit portal në mënyrë që të përcaktoni nivelin e IRI në venat e departamenteve të ndryshme të pankreasit. Për nga vlera maksimale e IRI, mund të gjykohet lokalizimi i një neoplazmi funksionues. Për shkak të vështirësive teknike, kjo metodë zakonisht përdoret për rezultate negative të marra nga studimet e mëparshme.
Sonografia në diagnostikimin e insulinës nuk është e përhapur për shkak të mbipeshes në pjesën dërrmuese të pacientëve, pasi shtresa e dhjamit është një pengesë e rëndësishme për valën e ultrazërit.
Duhet të theksohet se diagnoza topike duke përdorur metoda moderne të hulumtimit në 80-95% të pacientëve me insulinës lejon të përcaktohet lokalizimi, madhësia, prevalenca dhe të përcaktohet malinjiteti (metastaza) e procesit të tumorit para operacionit.
Diagnostifikimi diferencial i insulinës bëhet me tumore jo pankreatike (tumoret e mëlçisë, gjëndrat mbiveshkore, mesenkimomat e ndryshme). Në të gjitha këto kushte vërehet hipoglikemia. Tumoret jo pankreatik ndryshojnë nga insulina në madhësinë e tyre: si rregull, ato janë të mëdha (1000-2000 g). Madhësi të tilla janë tumoret e mëlçisë, lëvore veshkave dhe mesenkimoma të ndryshme. Neoplazmat e një madhësie të ngjashme zbulohen lehtësisht nga metodat e hulumtimit fizik ose nga metodat radiologjike konvencionale.
Vështirësi të mëdha lindin në diagnostikimin e insulinës me përdorim të fshehtë ekzogjen të përgatitjeve të insulinës. Dëshmia kryesore e përdorimit ekzogjen të insulinës është prania e antitrupave ndaj insulinës në gjakun e pacientit, si dhe një përmbajtje të ulët të C-peptidit me një nivel të lartë të IRI totale. Sekretimi endogjen i insulinës dhe C-peptidit është gjithmonë në raporte ekuivalente.
Një vend i veçantë në diagnozën diferenciale të insulinës është zënë nga hipoglikemia tek fëmijët, për shkak të transformimit total të epitelit duktal të pankreasit në qelizat b. Ky fenomen quhet jo-idioblastosis. Kjo e fundit mund të vendoset vetëm në mënyrë morfologjike. Klinikisht, manifestohet si e rëndë, e vështirë për t’u korrigjuar hipoglikemia, e cila na detyron të marrim masa urgjente për të ulur peshën e indit pankreatik. Vëllimi i pranuar në përgjithësi i operacionit është rekseksioni i gjëndrave 80-95%.
Trajtimi i insulinës
Terapia konservative për insulinomën përfshin lehtësimin dhe parandalimin e kushteve hipoglikemike dhe efektin në procesin e tumorit përmes përdorimit të agjentëve të ndryshëm hiperglikemikë, si dhe ushqimin më të shpeshtë të pacientit. Agjentët tradicionalë hiperglikemikë përfshijnë adrenalin (epinefrin) dhe norepinefrinën, glukagonin (glukagjen 1 mg hipokit), glukokortikoidet. Sidoqoftë, ato japin një efekt afatshkurtër, dhe administrimi parenteral i shumicës së tyre kufizon përdorimin e tyre. Pra, efekti hiperglikemik i glukokortikoidëve manifestohet kur përdorni doza të mëdha ilaçesh që shkaktojnë shfaqje të cushingoideve. Disa autorë vërejnë një efekt pozitiv në glikeminë e difenilhidantoinës (difeninës) në dozë prej 400 mg në ditë, si dhe diazoksidin (hiperstat, proglikem). Efekti hiperglikemik i këtij benzotiazidi jo diuretik bazohet në frenimin e sekretimit të insulinës nga qelizat e tumorit. Ilaçi përdoret në një dozë 100-600 mg në ditë në 3-4 doza. Në dispozicion në kapsula prej 50 dhe 100 mg. Për shkak të efektit të theksuar hiperglicemik, ilaçi është në gjendje të ruajë nivelet normale të glukozës në gjak për vite me rradhë. Ka vetinë e mbajtjes së ujit në trup duke zvogëluar ekskretimin e natriumit dhe çon në zhvillimin e sindromës edematoze. Prandaj, përdorimi i diazoksidit duhet të kombinohet me diuretikë.
Në pacientët me tumore malinje metastatike të pankreasit, ilaçi kemoterapeutik streptozotocin (L. E.Broder, S. K. Carter, 1973). Veprimi i saj bazohet në shkatërrimin selektiv të qelizave ishullore të pankreasit. 60% e pacientëve janë pak a shumë të ndjeshëm ndaj ilaçit.
Një rënie objektive në madhësinë e tumorit dhe metastazat e tij është vërejtur në gjysmën e pacientëve. Ilaçi administrohet intravenozisht përmes infuzionit. Dozat e aplikuara - çdo ditë deri në 2 g, dhe kursi deri në 30 g, çdo ditë ose javore. Efektet anësore të streptozotocinës janë nauze, të vjella, nefro- dhe hepatotoksicitet, diarre, anemi hipokromike. Në mungesë të ndjeshmërisë së tumorit ndaj streptozotocinës, doxorubicin (adriamycin, adriablastin, rastocin) mund të përdoret (R. C. Eastman et al., 1977).
Karakteristikat anatomike të pankreasit, të vendosura në një zonë të paarritshme, në afërsi të një numri të organeve vitale, ndjeshmërinë e rritur të tij ndaj traumave kirurgjikale, vetitë tretëse të lëngut, afërsinë me plexuset nervore të gjera dhe lidhja me zona refleksogjene ndërlikojnë ndjeshëm performancën e operacioneve kirurgjike në këtë organ dhe komplikojnë lehtësim i procesit pasues të shërimit të plagës. Në lidhje me tiparet anatomike dhe fiziologjike të pankreasit, çështjet e zvogëlimit të rrezikut operacional po bëhen me një rëndësi parësore. Ulja e rrezikut gjatë ndërhyrjes kirurgjikale arrihet me përgatitjen e duhur para operacionit, zgjedhjen e metodës më racionale të anestezisë, arritjen e traumës minimale të manipulimeve kur kërkoni dhe heqni një tumor, dhe kryerjen e masave parandaluese dhe terapeutike në periudhën pas operacionit.
Kështu, sipas të dhënave tona, niveli i insulinës në pjesën dërrmuese të pacientëve me insulinës është rritur, dhe përmbajtja e sheqerit në gjak është zvogëluar. Konfiskimet hipoglikemike gjatë provës së agjërimit kanë ndodhur nga 7 deri në 50 orë pas fillimit të agjërimit, në shumicën e pacientëve pas 12-24 orësh.
Administrimi oral i leucinës në një dozë prej 0.2 g për 1 kg të peshës trupore në pothuajse të gjithë pacientët u shoqërua me një rritje të niveleve të insulinës dhe një rënie të mprehtë të sheqerit në gjak 30-60 minuta pas marrjes së ilaçit me zhvillimin e një sulmi të hipoglikemisë.
Administrimi intravenoz i tolbutamideve në pjesën dërrmuese të pacientëve shkaktoi një rritje të theksuar të insulinës në gjak dhe një ulje të përmbajtjes së sheqerit me zhvillimin e një sulmi të hipoglikemisë pas 30-120 minutave nga fillimi i mostrës.
Krahasimi i mostrave diagnostikuese në pacientët me insulinë tregoi vlerën më të madhe të testit me urinë.
Në rast të një rikthimi në periudhën pas operacionit, ndryshimi i sheqerit në gjak dhe niveleve të insulinës gjatë testeve me agjërim, leucinë, tolbutamide ishte i njëjtë si para operacionit.
Krahasimi i të dhënave të studimeve elektroencefalografike të kryera para dhe pas trajtimit kirurgjikal tregoi se disa pacientë me një kohëzgjatje më të gjatë të sëmundjes dhe shpesh sulme të përsëritura të hipoglikemisë mbetën ndryshime organike të pakthyeshme në tru. Me diagnozën e hershme dhe trajtimin kirurgjik në kohë, ndryshimet nga sistemi nervor qendror zhduken, siç dëshmohet nga të dhënat e studimeve të EEG.
Analiza vijuese sugjeron efikasitetin e lartë të metodës kirurgjikale të trajtimit me insulinë dhe rrallësinë relative të relapsave të këtyre neoplazmave pas heqjes së tyre. 45 (80.3%) nga 56 pacientë pësuan shërim klinik pas heqjes së insulinës.
Trajtimi kryesor radikal i insulinës është kirurgjikal. Terapia konservatore është e përshkruar për pacientët pa operacion, në rast të refuzimit të pacientit nga operacioni, si dhe në rast të përpjekjeve të pasuksesshme për të zbuluar tumorin gjatë operacionit.
R. A. Manusharova, Doktor i Shkencave Mjekësore, Profesor
RMAPO, Moskë
Për pyetje të letërsisë, kontaktoni botuesin.
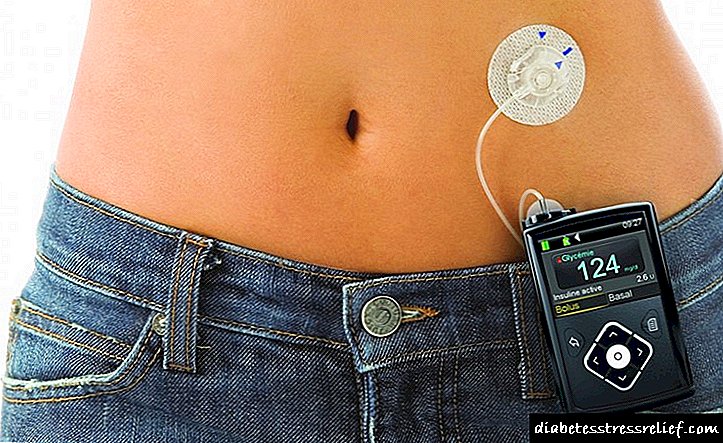
Insulinoma është një tumor beninj pankreatik që sekreton insulinën në mënyrë të pakontrollueshme në qarkullimin e gjakut dhe provokon sindromën hipoglikemike.
Karakteristikë e përgjithshme
Konfiskimet hipoglikemike me sëmundjen shoqërohen me djersë të ftohtë, dridhje, takikardi, ndjenjën e frikës dhe urisë, parestezisë, patologjive vizuale, të të folurit dhe të sjelljes dhe në raste të rënda mund të ndodhin konvulsione dhe madje edhe gjendje kome.
Prodhimi i pakontrolluar i insulinës shoqërohet me formimin e një kompleksi të manifestimeve adrenergjike dhe neuroglykopenike - sindromës hipoglikemike.
Insulinomat e pankreasit përbëjnë 70-75% të numrit të përgjithshëm të tumoreve pankreatike aktive me hormone. Isshtë shumë më shpesh vërehet te njerëzit në një moshë më të vjetër (40-60 vjeç). Sipas statistikave, vetëm 10% e tumoreve janë malinje.
Insulinoma mund të ndodhë në çdo pjesë të pankreasit (trupit, kokës, bishtit), shumë rrallë është ekstrapankreativisht, d.m.th. në omentum, muri i stomakut ose duodenumi, porta e shpretkës, mëlçia. Madhësia e neoplazmës është zakonisht nga 1.5 deri në 2 cm.
Gjatë sëmundjes, dallohen fazat e mirëqenies krahasuese, të cilat zëvendësohen me shfaqje të hipoglikemisë dhe hiperadrenalinemisë reaktive. Sa për periudhën latente, në të manifestimi i vetëm i insulinës mund të rritet oreksi, dhe si rezultat - mbipesha.
Një simptomë e insulinës është një sulm akut i hipoglikemisë - rezultat i një prishje të mekanizmave adaptues të sistemit nervor qendror, i cili ndodh në stomak bosh, pas një pushimi të gjatë në marrjen e ushqimit, kryesisht në mëngjes. Gjatë një sulmi, glukoza në gjak bie nën 2.5 mmol / L.
Shenjat e një tumori shpesh ngjajnë me çrregullime të ndryshme mendore dhe neurologjike dhe shfaqen si:
- konfuzion,
- dhimbje koke,
- ataksia (koordinimi i dëmtuar i lëvizjeve),
- dobësi e muskujve.
Ndonjëherë një sulm i hipoglikemisë tek njerëzit me insulinë mund të shoqërohet me agjitacion psikomotor dhe të ketë manifestime të tilla si:
- hallucinations
- qan klithmat
- ankthi motorik
- agresion i pamotivuar,
- eufori.
Sistemi simpatik-adrenal i përgjigjet hipoglikemisë së rëndë nga shfaqja e djersës së ftohtë, dridhjeve, takikardisë, frikës, parestezisë (mpirje dhe ndjesi shpimi gjilpërash). Dhe në rast të një sulmi, mund të ndodhë një konfiskim epileptik, humbje e vetëdijes dhe madje edhe gjendje kome. Si rregull, një sulm ndërpritet nga një infuzion intravenoz i glukozës, por kur ai rimerr vetëdijen, pacienti nuk e mban mend se çfarë ndodhi.
Gjatë një sulmi të hipoglikemisë, infarkti i miokardit madje mund të ndodhë si rezultat i një kequshqyerja akute të zemrës. Përveç kësaj, ka shenja të dëmtimit lokal të sistemit nervor si hemiplegjia dhe afazia. Dhe me hipoglikeminë kronike, aktiviteti i sistemit nervor (si ai qendror ashtu edhe ai periferik) është ndërprerë tek pacientët, gjë që mund të ndikojë në rrjedhën e fazës së mirëqenies krahasuese.
Simptomat në periudhën interaktive janë: mialgjia, shikimi i dëmtuar, apatia, ulja e kujtesës dhe aftësitë mendore.
Edhe pas heqjes së ënjtjes, si rregull, mbetet encefalopatia dhe një ulje e inteligjencës, gjë që çon në humbjen e statusit të mëparshëm shoqëror dhe aftësive profesionale. Shpesh konfiskimet hipoglikemike të përsëritura mund të provokojnë impotencë tek burrat.
Simptomat kryesisht kujtojnë manifestime të sëmundjeve të tjera, kështu që pacientëve mund t'u jepen diagnoza të gabuara, siç janë tumoret e trurit, epilepsia, dystonia vegjetariane, goditja, sindroma diencefalike, psikoza akute, neurasthenia, efektet e mbetura të neuroinfeksionit, etj.
Farë është insulina?
Insulinoma është një lloj tumori. Neoplazma sekreton insulinë në sasi të mëdha (e cila është e dëmshme për gjendjen e përgjithshme të trupit).Akumulimi i insulinës, i cili nuk është normal, çon në hipoglicemi (në nivelin e glukozës në serum në gjak bie).
Forma më e zakonshme e sëmundjes është insulinoma pankreatike. Në organet e tjera, për shembull, në mëlçi ose zorrë të trashë, sëmundja zhvillohet shumë më rrallë.
Sëmundja ka një "audiencë" karakteristike. Njerëzit midis moshës 25 dhe 55 vjeç janë në rrezik. Tek fëmijët dhe adoleshentët, një sëmundje e tillë ka shfaqje jashtëzakonisht të rralla. Ekspertët thonë se në 90% të rasteve, një tumor i tillë nuk përbën një kërcënim serioz, pasi është i mirë.
Ju lutemi vini re: mos harroni se ndonjë neoplazmë në trup e dëmton atë. Pavarësisht nga natyra e tumorit, duhet të kurohet, të përcaktoni shkakun kryesor (ose shkaqet) dhe të përpiqeni të mbroni veten nga patogjeni.
Mjekët vërejnë se manifestimi i këtij tumori mund të tregojë probleme me gjëndrën endokrine. Ju duhet të bëni një ekzaminim gjithëpërfshirës, të kaloni testet e duhura dhe të vazhdoni me metodën e dëshiruar të trajtimit.
Simptomat dhe shenjat e sëmundjes
Insulinoma e pankreasit vazhdon me simptomat e mëposhtme karakteristike:
- sulmet e hipoglikemisë të shkaktuara nga një rritje e insulinës në gjakun e pacientit,
- shfaqja e sulmeve të mprehta të paarsyeshme të dobësisë dhe lodhjes së përgjithshme,
- palpitacionet e zemrës (takikardia),
- djersitje e shtuar
- ankthi dhe frika
- ndjenjën e urisë së rëndë.
Të gjitha simptomat e mësipërme zhduken pas ngrënies tek pacientët. Kursi më i rrezikshëm i sëmundjes konsiderohet në pacientët që nuk e ndiejnë gjendjen e hipoglikemisë. Për këtë arsye, pacientë të tillë nuk mund të hanë në kohë në mënyrë që të normalizojnë gjendjen e tyre.
Kur niveli i glukozës në gjak zvogëlohet, sjellja e pacientit mund të bëhet e papërshtatshme. Ata janë torturuar nga halucinacione, të cilat shoqërohen me fotografi shumë imagjinare dhe të gjalla. Ka djersitje, pështymje, shikim të dyfishtë. Pacienti mund të marrë me forcë ushqim nga të tjerët. Me një rënie të mëtejshme të glukozës në gjak, ndodh një rritje në tonin e muskujve, mund të zhvillohet një konfiskim epileptik.
Presioni i gjakut rritet, nxënësit dilatohen dhe takikardia rritet. Nëse pacientit nuk i ofrohet një kujdes i duhur mjekësor, mund të ndodhë një gjendje kome hipoglikemike. Ndërgjegjja humbet, nxënësit hollohen, ulet toni i muskujve, ndalet djersitja, ndodh shqetësimi i ritmit të zemrës dhe frymëmarrjes, presioni i gjakut bie.
Nëse shfaqet një gjendje kome hipoglikemike, pacienti mund të zhvillojë edemë cerebrale.
Përveç sulmeve të hipoglikemisë, një tjetër shenjë e rëndësishme e insulinës konsiderohet të jetë një rritje në peshën e trupit (zhvillimi i mbipeshes).
Një pikë e rëndësishme është diagnostikimi në kohë i sëmundjes me qëllim parandalimin e sulmeve të hipoglikemisë dhe parandalimin e zhvillimit të komës ose psikozës. Mungesa e glukozës ndikon negativisht në neuronet e trurit. Për këtë arsye, koma e shpeshtë me një sëmundje mund të provokojë zhvillimin e një simptome konvulsive, parkinsonizmin dhe encefalopatinë discirkuluese. Me një sulm hipoglikemik, infarkt miokardi mund të zhvillohet.
Pas operacionit për të hequr tumorin, shenjat e encefalopatisë dhe një ulje e inteligjencës mund të vazhdojnë. Kjo mund të çojë në humbje të aftësive profesionale dhe statusit shoqëror.
Shpesh periudha të përsëritura të hipoglikemisë tek burrat mund të çojë në impotencë.
Diagnoza e sëmundjes
Insulinoma e pankreasit është shumë e vështirë për t’u diagnostikuar. Në simptomat e para të një sëmundjeje, pacienti është shtruar urgjentisht në spital. 24-72 orët e para të tij ai është i përshkruar agjërimi nën mbikëqyrjen e mjekëve.

Për të diagnostikuar këtë sëmundje, përdoren masat e mëposhtme diagnostikuese:
- Një test gjaku për të përcaktuar nivelin e insulinës dhe glukozës në gjak.
- Imazhe kompjuterike dhe rezonancë magnetike dhe ultratinguj. Këto metoda ju lejojnë të përcaktoni me saktësi vendndodhjen e tumorit.
- Në disa raste, kryhet një laparotomi diagnostike ose laparoskopia.
Trajtimi i sëmundjes
Trajtimi kryesor për insulinomat është kirurgjia. Gjatë operacionit, insulinomat hiqen. Vëllimi i operacionit varet nga madhësia dhe vendndodhja e tumorit.
Llojet e mëposhtme të operacioneve përdoren për të hequr insulinomat:
- insulinomektomia (enkleacioni i tumorit),
- rezeksioni i pankreasit,
Efektiviteti i operacionit vlerësohet duke përcaktuar nivelin e glukozës në gjak gjatë operacionit.
Ndër komplikimet pas operacionit mund të vërehen:
Nëse operacioni për ndonjë arsye nuk mund të kryhet, trajtimi konservativ përshkruhet për trajtim.
Thelbi i trajtimit konservator bazohet në sa vijon:
- ushqimi i duhur racional i pacientit,
- heqjen në kohë të sulmeve hipoglikemike,
- ilaçe për të përmirësuar proceset metabolike në tru.
Zakonisht lehtësimi i sulmeve të hipoglikemisë kryhet duke përdorur një karamele ose një gotë çaj të ëmbël të nxehtë. Nëse ka një shkelje të vetëdijes së pacientit, mjeku përshkruan zgjidhje intravenoze të glukozës.

Nëse pacienti është i torturuar nga sulmet e psikozës, është urgjente të quhet një karrocë urgjente.
Prognoza e sëmundjes
Në shumicën e rasteve, pas operacionit për të hequr tumorin, prognoza është e favorshme dhe pacienti rikuperohet.
Vdekshmëria pas operacionit nuk është e lartë. Relapsi zhvillohet shumë rrallë. Me insulinoma malinje, prognoza është e dobët.
Njerëzit me sëmundje duhet të regjistrohen tek një endokrinolog dhe një neurolog, të hanë një dietë të ekuilibruar dhe të harrojnë zakonet e këqija. Gjithashtu, ata duhet të kryejnë një ekzaminim fizik çdo vit dhe të monitorojnë nivelin e glukozës në gjak.
Insulinoma është një malinje (në 15% të rasteve), si dhe një tumor beninj (85-90%) që zhvillohet në qelizat e ishujve të Langerhans. Ka aktivitet autonom hormonal dhe shkakton hiperinsulinizëm. Insulina fillon të dallohet në mënyrë të pakontrollueshme, gjë që çon në sindromën hipoglikemike - të ashtuquajturin kombinim të simptomave neuroglykopenike dhe adrenergjike.
Ndër të gjitha tumoret e pankreasit me aktivitet hormonal, insulinoma përbën rreth 70%.
Rreth 10% e tyre janë pjesë e llojit të parë të adenomatozës së shumëfishtë endokrine. Më shpesh, insulinoma zhvillohet te njerëzit e moshës 40 deri në 60 vjeç, shumë rrallë që gjenden tek fëmijët.
Insulinoma mund të gjendet në çdo pjesë të pankreasit (bishti, koka, trupi). Ndonjëherë ajo mund të ketë një lokalizim ekstra pankreatik, për shembull, në portën e shpretkës, murin e stomakut, duodenin, mëlçinë, omentumin. Si rregull, madhësia e neoplazmës arrin 1.5 - 2 cm.
Mekanizmi i hipoglikemisë në insulinës
Zhvillimi i kësaj gjendje shpjegohet me faktin se ndodh sekretimi i pakontrolluar i insulinës nga qelizat b të tumorit. Normalisht, nëse niveli i glukozës në gjak zvogëlohet, atëherë edhe prodhimi i insulinës dhe lëshimi i tij në qarkullimin e gjakut zvogëlohet.
Në qelizat e tumorit, ky mekanizëm është i dëmtuar, dhe me një ulje të përqendrimit të sheqerit, sekretimi i insulinës nuk pengohet, gjë që çon në zhvillimin e sindromës hipoglikemike.
Hipoglikemia më akute ndihet nga qelizat e trurit që përdorin glukozën si burimin kryesor të energjisë. Në këtë drejtim, me zhvillimin e tumorit, fillon neuroglikopenia, dhe me një proces të zgjatur në sistemin nervor qendror, ndodhin ndryshime distrofike.
Me hipoglikeminë, komponimet kundërtulare lëshohen në rrjedhën e gjakut - hormonet glukagon, norepinefrin, kortizol, që çon në shfaqjen e simptomave adrenergjike.
Terapia me insulinë
Zakonisht, insulinoma kërkon trajtim kirurgjik.Vëllimi i operacionit varet nga madhësia e insulinës dhe vendndodhja e tij. Në disa raste, bëhet një insulektomë (enukulimi i tumorit), dhe nganjëherë një reseksion i pankreasit.
Suksesi i operacionit vlerësohet duke përcaktuar dinamikisht përqendrimin e glukozës gjatë ndërhyrjes.
Ndër komplikimet pas operacionit përfshijnë:
nekroza e pankreasit të pankreasit, dhe nëse diagnostikohet me një ndërlikim në të. .
- abscesi i barkut
- fistula e pankreasit
- peritonit.
Nëse insulinoma është e pa funksionueshme, atëherë trajtimi kryhet në mënyrë konservatore, parandalohet hipoglikemia, sulmet ndalen me ndihmën e glukagonit, adrenalinës, glukokortikideve, norepinefrinës. Në fazat fillestare, pacientëve zakonisht rekomandohet të marrin një sasi të shtuar të karbohidrateve.
Për insulinomat malinje, kimioterapia bëhet me doxorubicin ose streptozotocin.
Prognoza e insulinës
Probabiliteti i rikuperimit klinik pas heqjes së insulinës është nga 65 në 80%. Sa më shpejt që një tumor të diagnostikohet dhe të trajtohet kirurgjikal, aq më lehtë mund të korrigjohen ndryshimet në sistemin nervor.
Fatal pas operacionit ndodh në 5-10% të rasteve. Në 3% të pacientëve, relapsi mund të ndodhë.
Në 10% të rasteve, mund të ndodhë degjenerim malinj, ndërsa rritja destruktive e tumorit fillon, dhe metastazat shfaqen në organet dhe sistemet e largëta.
Në tumoret malinje, prognoza është zakonisht e dobët; vetëm 60% e pacientëve mbijetojnë për dy vjet të tjera.
Njerëzit me një histori të sëmundjes regjistrohen tek një neurolog dhe endokrinolog. Ata duhet të ekuilibrojnë dietën e tyre, të lënë zakonet e këqija dhe t'i nënshtrohen ekzaminimeve mjekësore vjetore për të përcaktuar nivelin e glukozës në gjak.
Insulina e tepërt e sintetizuar nga trupi mund të shkaktohet nga arsye të ndryshme. Hipoglikemia (një gjendje e shkaktuar nga një tepricë e insulinës) mund të jetë sinjali i parë që një tumor beninj, insulinoma, është shfaqur në trupin e pacientit.
Insulinoma është shumë e rrallë, kështu që nuk mund t'i atribuohet numrit të patologjive të zakonshme. Si rregull, zhvillohet te njerëzit mbi moshën 45 vjeç. Insulinoma mund të zhvillohet në një tumor malinj, por kjo ndodh në jo më shumë se 7% të pacientëve.
Shfaqja e një tumori çon në çrregullime hormonale, si rezultat i të cilave rritet sinteza e insulinës. Insulina e tepërt është e përhershme dhe mund të shkaktojë hipoglicemi.
Simptomat e mëposhtme do të ndihmojnë në përcaktimin e hipoglikemisë:
- migrenë dhe marramendje,
- dobësi dhe përgjumje e papritur,
- përqendrimi i dëmtuar,
- uria në rritje
- ndjenjën e ankthit.
Nëse kjo gjendje nuk ndalet me kohë, niveli i glukozës do të bjerë edhe më shumë dhe mund të zhvillohet komë hipoglikemike.
Kështu, së pari shfaqet një tumor që stimulon prodhimin e insulinës dhe shkakton hipoglicemi. Shkaqet e shfaqjes së insulinomave ende nuk janë kuptuar plotësisht.
Dy lloje të sëmundjes
Një tumor beninj është një sëmundje endokrinologjike dhe trajtohet nga një endokrinolog. Neoplazma shkakton një shkelje të sintezës së hormoneve, kështu që terapia zgjidhet nga endokrinologu. Rreziku kryesor i insulinës beninje është zhvillimi i hipoglikemisë. Një rënie e mprehtë e përqendrimit të glukozës mund të ketë pasoja negative, deri në gjendje kome, e cila mund të jetë fatale.
Përveç hormonale, isnulloma mund të jetë e një natyre onkologjike. Në këtë rast, ekziston rreziku i metastazës, si në çdo neoplazëm malinje.
Vendndodhja e insulinës është pankreasi, kështu që diagnoza përfshin ekzaminimin e pankreasit dhe përcaktimin e strukturës së indeve.
Simptomatologjia
Manifestimet e sëmundjes mund të ndryshojnë në varësi të faktorëve të mëposhtëm:
- niveli i aktivitetit të substancës së sekretuar (insulinës),
- nga periudha në të cilën aktualisht ndodhet tumori (ulje / përkeqësim),
- madhësia e neoplazmës,
- karakteristikat individuale të trupit.
 Një nga simptomat - sulmet e hipoglikemisë po bëhen më të shpeshta.
Një nga simptomat - sulmet e hipoglikemisë po bëhen më të shpeshta.Treguesit bazë që lëshohen me insulinë:
- sulmet e hipoglikemisë. Frekuenca e manifestimit të tyre është çdo 3 orë pas ngrënies,
- niveli i glukozës në serum është 50 mg.
Një manifestim tjetër është bllokimi i simptomave të hipoglikemisë duke marrë një sasi të caktuar sheqeri.
Si është trajtimi
Nëse dyshoni se pacienti ka një insulinë, nëse simptomat e hipoglikemisë janë vazhdimisht të pranishme, duhet të shkoni te mjeku dhe t'i nënshtroheni një ekzaminimi gjithëpërfshirës.
Nëse isnullinoma u konfirmua me diagnozë, trajtimi fillon pas përcaktimit të natyrës së tumorit. Një tumor beninj largohet menjëherë kirurgjik. Trajtimi i mëtutjeshëm ka për qëllim eliminimin e simptomave të hipoglikemisë dhe pasojave të saj. Operacioni shpesh shkakton një numër komplikimesh, kështu që trajtimi gjithashtu përfshin eliminimin e tyre. Trajtimi kërkon gjithashtu këshillën e një neurologu, pasi tumori shpesh jep komplikime në sistemin nervor.
Si rregull, isulinoma beninje i përgjigjet mirë trajtimit. Relapsi i patologjisë ndodh në raste shumë të rralla.
Insulinoma malinje gjithashtu kërkon një trajtim të kualifikuar, por në këtë rast asnjë specialist nuk mund të garantojë një rezultat të suksesshëm të terapisë. Trajtimi kryhet nga një onkolog.
Nëse ka dyshime për insulinë, nuk keni nevojë të prisni që tumori të kalojë vetë. Një vizitë në kohë tek një mjek mund të shpëtojë jetën e një pacienti.
Kur të shihni një mjek?
Trajtimi dhe diagnostikimi me kohë do të lejojë kohë për të identifikuar insulinë, përfshirë malinje. Rezultati i të gjithë trajtimit varet nga sa shpejt pacienti me insulinë malinje i drejtohet një specialisti.
Kur shfaqen simptomat e para të hipoglikemisë, duhet të vizitohet një endokrinolog.
Përkufizimi i një tumori në fazat e hershme do të ndihmojë në shmangien e zhvillimit të metastazave dhe trajtimin me kohë të tumorit me një natyrë kanceroze.
Ju nuk duhet të mendoni se isnullinoma beninje nuk është e rrezikshme. Pa trajtim të kualifikuar, shpeshtësia e hipoglikemisë do të rritet, dhe kjo është e mbushur me komplikime serioze, deri në gjendje kome. Rastet dihen ku pacienti, duke rënë në gjendje kome, shkoi te mjeku, dhe vetëm në këtë fazë u zbulua insulinoma.
Parandalimi dhe prognoza

Si rregull, trajtimi në kohë i insulinomave ndihmon për të shmangur rikthimin e mëtejshëm të sëmundjes. Sidoqoftë, pas heqjes së isnullinoma, sëmundjet e pankreasit siç është pankreatiti shpesh zhvillohen. Ata kërkojnë një trajtim të gjatë dhe të kualifikuar, si dhe rregullime jetese dhe ushqimore.
Arsyet e zhvillimit të neoplazmës nuk janë identifikuar ende, prandaj, metodat e parandalimit nuk ekzistojnë. Shtë e pamundur të shmangni zhvillimin e një tumori, megjithatë, me vëmendjen e duhur shëndetit tuaj, ju mund të zbuloni në kohë patologjinë dhe të kryeni trajtim.
Shtë e rëndësishme të matni rregullisht nivelin e glukozës në gjak dhe të monitoroni sasinë e insulinës të prodhuar nga pankreasi. Mjafton që një person i shëndetshëm një herë në vit të bëjë teste për të përcaktuar nivelin e hormonit dhe sheqerit në gjak në mënyrë që të jetë i qetë për shëndetin e tij.
Në mënyrë që të njihet prognoza, duhet kuptuar insulinoma - si ta identifikoni atë dhe çfarë është. Nëse tumori është beninj, një rikuperim i plotë ndodh në 70% të rasteve, por pacienti është regjistruar në një endokrinolog lokal gjatë gjithë jetës së tij dhe herë pas here ai duhet t'i nënshtrohet një ekzaminimi pankreatik. Në 30% të rasteve, vërehet një rikthim i sëmundjes.
Nëse sëmundja është e një natyre onkologjike, prognoza nuk është aq rozë siç do të donim. Në dy raste nga tre, tumori nuk mund të hiqet.Terapia shpesh dështon për shkak të diagnozës së vonë dhe në 40% të rasteve sëmundja përfundon në vdekje.
Diagnoza konsiston në një test me agjërim 48- ose 72-orësh me matjen e niveleve të glukozës dhe insulinës dhe ultrazërit pasues endoskopik. Trajtimi është kirurgjik (nëse është e mundur).
Ndër të gjitha rastet e insulinës, 80% kanë një nyje të vetme dhe nëse zbulohet mund të arrihet kurimi. Insulina 10% është malinje. Insulinomat zhvillohen me një frekuencë prej 1 / 250,000. Insulinomat me menen e tipit I janë më shpesh të shumëfishta.
Administrimi i fshehtë i insulinës ekzogjene mund të shkaktojë episode të hipoglikemisë, duke ngjasuar me një pamje të insulinës.
Prevalenca e insulinës pankreatike
Frekuenca totale e insulinës është e vogël - 1-2 raste në 1 milion njerëz në vit, por ato përbëjnë pothuajse 80% të të gjitha tumoreve të njohura aktive hormonale të pankreasit. Ato mund të jenë të vetme (zakonisht forma sporadike), dhe të shumëfishta (shpesh të trashëgueshme), gjë që krijon vështirësi diagnostikuese para operacionit. Insulinomat lokalizohen në pankreas, por në 1-2% të rasteve ato mund të zhvillohen nga indi ektopik dhe të kenë lokalizim ekstra pankreatik.
Insulinoma është një komponent i zakonshëm i sindromës MEN të tipit I, i cili gjithashtu përfshin tumore aktive hormonale të gjëndrave paratiroide, adenohipofizës dhe tumoreve të lëvoreve mbiveshkore (zakonisht hormonale joaktive).
Në shumicën e pacientëve, insulinoma është beninje, në 10-20% ajo ka shenja të rritjes malinje. Insulinomat me një diametër më shumë se 2-3 cm shpesh janë malinje.
Klasifikimi i insulinës pankreatike
Në ICD-10, titujt e mëposhtëm korrespondojnë me insulinës.
- C25.4 Neoplazma malinje e qelizave të ishullit pankreatik.
- D13.7 Neoplazi beninje e qelizave të ishullit pankreatik.
Insulinoma është shkaku më i zakonshëm i sindromës organike të hiperinsulinizmit, i cili karakterizohet nga HS e rëndë, kryesisht gjatë natës dhe në stomak bosh, d.m.th. pas një agjërimi mjaft të gjatë. Hiperinsulinizmi është një hiperprodhim endogjen i insulinës, i cili çon në një rritje të përqendrimit të tij në gjak (hiperinsulinemia) me një probabilitet të lartë të zhvillimit të një kompleksi simptomash të hipoglikemisë. Hiperinsulinizmi organik formohet në bazë të strukturave morfologjike që prodhojnë sasi të mëdha të insulinës. Përveç insulinës, shkaqe më të rralla të hiperinsulinizmit organik janë adenomatoza dhe hiperplazia e elementëve të qelizave qelizore - jo-idioblastoza.
Për qëllime praktike, dallohet forma funksionale e hiperinsulinizmit, në të shumtën e rasteve karakterizohet nga një kurs dhe prognozë më beninje (Tabela 3.21).
Simptomat e insulinës
Manifestimi kryesor i insulinës është një sulm i hipoglikemisë, për shkak të rritjes së përmbajtjes së insulinës në gjakun e pacientëve. Pacientët pësojnë periudha të papritura të dobëta të rënda të përgjithshme, lodhje, të shoqëruara me takikardi (palpitacione), djersitje, frikë, ankth. Në të njëjtën kohë, pacientët përjetojnë uri të rëndë. Pas ngrënies, të gjitha këto simptoma të insulinomës zhduken pothuajse menjëherë.
Kursi më i rrezikshëm i insulinës është në pacientët të cilët nuk e ndiejnë gjendjen e hipoglikemisë. Në këtë drejtim, ata nuk mund të marrin ushqim në kohën e duhur dhe të stabilizojnë gjendjen e tyre. Me një rënie të mëtejshme të përqendrimit të glukozës në gjak, sjellja e tyre bëhet e pamjaftueshme. Pacientët përjetojnë halucinacione, të shoqëruara nga fotografi mjaft të ndritshme dhe imagjinare. Ka pështymje, djersitje të përhapur, vizion të dyfishtë. Pacienti mund të ndërmarrë veprime të dhunshme kundër atyre që e rrethojnë, me qëllim që t'i grabisin ushqimet.
Një rënie e mëtejshme e nivelit të glukozës në serumin e gjakut çon në një rritje të tonit të muskujve, deri në një konfiskim të zhvilluar epileptik.Takikardia rritet, rritet presioni i gjakut dhe nxënësit hollohen.
Nëse pacientit nuk i ofrohet kujdes mjekësor, atëherë ndodh një gjendje kome hipoglikemike. Ndërgjegjja humbet, nxënësit hollohen, ulet toni i muskujve, ndalet djersitja, rrahjet e zemrës dhe ritmi i frymëmarrjes janë të shqetësuar, presioni i gjakut bie. Në sfondin e komës hipoglikemike, pacienti mund të zhvillojë edemë cerebrale.
Përveç sulmeve të hipoglikemisë, një tjetër simptomë e insulinës është një rritje në peshën e trupit deri në zhvillimin e mbipeshes.
Shtë shumë e rëndësishme që jo vetëm pacientët, por edhe familja e tyre e menjëhershme, të njohin mirë simptomat e insulinës, në mënyrë që ata të mund të ndërpresin menjëherë një sulm të hipoglikemisë, duke parandaluar zhvillimin e psikozës ose komës.
Mungesa e glukozës ndikon negativisht në neuronet e trurit. Prandaj, koma e shpeshtë dhe e zgjatur me insulinë mund të shkaktojë që pacienti të zhvillojë encefalopati dyskervuluese, parkinsonizëm dhe sindromën konvulsive.
Insulinoma: trajtim
Trajtimi kryesor për insulinomën është kirurgjia. Në rrjedhën e tij, një tumor hiqet brenda kufijve të indeve të shëndetshëm.
Në rastet kur trajtimi kirurgjik i insulinës për ndonjë arsye nuk mund të kryhet, terapia konservative nuk është e mundur. Ai konsiston në ushqimin racional të pacientëve, lehtësimin në kohë të sulmeve të hipoglikemisë, terapisë me ilaçe që synojnë përmirësimin e proceseve metabolike në tru.
Për të ndaluar një sulm të hipoglikemisë, është më e lehtë t'i ofroni pacientit një gotë çaj të ëmbël të nxehtë ose karamele. Në rast të vetëdijes së dëmtuar, një zgjidhje glukoze duhet të administrohet në mënyrë intravenoze. Me zhvillimin e një sulmi të psikozës ose komës hipoglikemike, një ekip i ambulancës duhet të thirret menjëherë.
Video nga YouTube për temën e artikullit:
- një tumor aktiv-hormonal i β-qelizave të ishujve pankreatik, duke sekretuar insulinën në tepricë dhe që çon në zhvillimin e hipoglikemisë. Konfiskimet hipoglikemike me insulinës shoqërohen me dridhje, djersitje të ftohtë, ndjenjën e urisë dhe frikës, takikardinë, parestezinë, të folurin, çrregullimet vizuale dhe të sjelljes, në raste të rënda - konvulsione dhe gjendje kome. Diagnoza e insulinës kryhet duke përdorur teste funksionale, duke përcaktuar nivelin e insulinës, C-peptidit, prinsulin dhe glukozën në gjak, ultratinguj të pankreasit, angiografinë selektive. Me insulinomën, indikohet trajtimi kirurgjik - enukleimi i tumorit, rezeksioni i pankreasit, rezeksioni pankreatoduodenal ose pankreatektomia totale.
Ekzaminimi neurologjik te pacientët me insulinoma zbulon asimetri të reflekseve periosteale dhe të tendinit, pabarazinë ose uljen e reflekseve të barkut, reflekset patologjike të Rossolimo, Babinsky, Marinescu-Radovic, nistagmus, paresis së gazit lart, etj. Për shkak të polimorfizmit dhe nospasifikimit klinik, Diagnostifikime të gabuara të epilepsisë, tumorit të trurit, dystonia vezovaskulare, goditjes, sindromës diencefalike, psikozës akute, neurastenisë, efekteve të mbetura CNS dhe të tjerët.
Shkaqet dhe patogjeneza e insulinës pankreatike
Në kushte të hiperinsulinemisë, formimi dhe fiksimi i glukogjenit në mëlçi dhe muskuj rritet. Një furnizim i pamjaftueshëm i trurit me substratin kryesor të energjisë shoqërohet fillimisht me çrregullime funksionale neurologjike, dhe më pas me ndryshime të pakthyeshme morfologjike në sistemin nervor qendror me zhvillimin e asenisë cerebrale dhe një ulje të inteligjencës.
Në mungesë të një vakti në kohë, zhvillohen sulme të hipoglikemisë me ashpërsi të ndryshme, të manifestuara nga simptoma adrenergjike dhe kolinergjike dhe simptoma të neuroglikopenisë. Rezultati i mungesës së zgjatur të rëndë të energjisë të qelizave të korteksit cerebral është edema e tyre dhe zhvillimi i komës hipoglikemike.
Shkaqet kryesore të hiperinsulinizmit funksional tek të rriturit
| arsyet | Mekanizmat e hiperinsulinemisë |
|---|---|
| Kushtet pas ndërhyrjeve kirurgjikale në stomak, sindromi i hedhjes | Shkelja e fiziologjisë (përshpejtimi) i kalimit të ushqimit përmes traktit tretës, rritja e prodhimit të GLP-1 - një stimulues endogjen i sekretimit të insulinës |
| Fazat fillestare të diabetit | Hiperinsulinemia e rëndë kompensuese për shkak të rezistencës ndaj insulinës |
| Hipoglikemia e stimuluar me glukozë |
|
| Mosfunksionimi vegjetativ | Rritja e tonit të vagusit dhe hipermotiliteti gastrointestinal i përcaktuar funksionalisht me kalimin e përshpejtuar të ushqimit |
| Hipoglikemia autoimune | Akumulimi i komplekseve të insulinës-antitrupave në insulinë në përqendrime të larta dhe lëshimi periodik i insulinës së lirë prej tyre |
| Mbidozimi i ilaçeve - stimulues të sekretimit të insulinës (PSM, balta) | Stimulim i drejtpërdrejtë i sekretimit të qelizave R të pankreasit |
| Dështimi kronik i veshkave | Ulja e formimit të insulinës në veshkat dhe degradimi i insulinës endogjene |
Simptomat dhe shenjat e insulinës pankreatike
Hipoglikemia me insulinë zhvillohet në stomak bosh. Simptomat mund të fshihen dhe nganjëherë imitojnë çrregullime të ndryshme psikiatrike dhe neurologjike. Simptomat e rritjes së aktivitetit simpatik shpesh manifestohen (dobësi e përgjithshme, dridhje, palpitacione, djersitje, uri, nervozizëm).
Mungesa e simptomave specifike është një nga arsyet kryesore për diagnostikimin e vonë të insulinës. Në këtë rast, historia e sëmundjes mund të llogaritet me vite. Nga shumëllojshmëria e manifestimeve klinike, veçanarisht dallohen simptomat neuropsikiatrike - episodet e çorientimit, të folurit dhe dëmtimi i motorit, sjellja e çuditshme, ulja e aftësisë mendore dhe kujtesës, humbja e aftësive profesionale, amnezia, etj. Pjesa më e madhe e simptomave të tjera (përfshirë ato kardiovaskulare dhe gastrointestinale) janë një manifestim i një akute neuroglikopenia dhe reaksioni autonom.
Shpesh, pacientët zgjohen me vështirësi, janë çorientuar për një kohë të gjatë, përgjigjen ashpër pyetjeve të thjeshta ose thjesht nuk vijnë në kontakt me të tjerët. Hutimi ose përgjimi i fjalës, i njëjti lloj fjalësh dhe frazash të përsëritura, lëvizjet e panevojshme uniforme tërheq vëmendjen. Pacienti mund të shqetësohet nga dhimbja e kokës dhe marramendja, paresthesia e buzëve, diplopia, djersitja, një ndjenjë e dridhjes së brendshme ose të dridhura. Mund të ketë episode të agjitacionit psikomotor dhe konfiskimeve epileptive. Mund të shfaqen simptoma të tilla si një ndjenjë e urisë dhe zbrazëtisë në stomak, e shoqëruar me një reagim të sistemit gastroenterik.
Ndërsa procesi patologjik thellohet, stupor, dridhje të duarve, kërcitje të muskujve, ngërçe, mund të zhvillohet një gjendje kome. Për shkak të amnezisë retrograde, si rregull, pacientët nuk mund të tregojnë për natyrën e sulmit.
Për shkak të nevojës për ngrënie të shpeshtë, pacientët shpesh janë obezë.
Me një rritje të kohëzgjatjes së sëmundjes, gjendja e pacientëve në periudhën interaktive ndryshon ndjeshëm për shkak të shkeljeve të funksioneve më të larta kortikale të sistemit nervor qendror: zhvillohen ndryshime në sferat intelektuale dhe të sjelljes, memorja përkeqësohet, zvogëlohet aftësia mendore për punë, shkathtësitë profesionale humbin gradualisht, negativiteti dhe agresiviteti mund të zhvillohen, gjë që shoqërohet me tipare karakteristike personi.
Diagnostifikimi diferencial
Nëse pas konfirmimit laboratorik të hiperinsulinizmit organik insulina nuk ishte vizualizuar, kryhet biopsia e birrës diagnostike perkutane ose laparoskopike e pankreasit.Një studim morfologjik i mëvonshëm na lejon të vendosim shkaqe të tjera të hiperinsulinizmit organik - nezidioblastosis, mikroadenomatoza e pankreasit. Gjatë diagnozës diferenciale, një numër i sëmundjeve dhe gjendjeve të shoqëruara nga zhvillimi i hipoglikemisë duhet të përjashtohen: uria, shkelje të rënda të mëlçisë, veshkave, sepsës (për shkak të një ulje të glukoneogjenezës ose një rënie në metabolizmin e insulinës endogjene), tumore të mëdha mezenkimale që përdorin glukozën, pamjaftueshmërinë e korteksit adrenal, dhe hipotezinë e rëndë futja e insulinës së tepërt në trajtimin e diabetit, marrja e sasive të konsiderueshme të alkoolit dhe doza të mëdha të barnave të caktuara, kongjenitale nnye dëmtohet metabolizmin e glukozës (defekte glukoneogjenezës enzimat), antitrupa të insulinës.
Prognoza e insulinës pankreatike
Me një trajtim radikal në kohë të insulinës beninje, prognoza është e favorshme.
Insulinoma e pankreasit është një tumor aktiv aktiv që sintetizon insulinën e tepërt. Ky proces çon në zhvillimin e hipoglikemisë. Pacienti ka konfiskime që shkaktojnë dridhje të trupit, shfaqjen e djersës së ftohtë. Pacienti ankohet nga uria. Ai zhvillon takikardi, shfaqet frika, fillojnë çrregullimet vizuale dhe të të folurit, ndryshojnë sjelljet. Rastet e rënda të lezioneve të tilla çojnë në zhvillimin e konfiskimeve, dhe në disa raste një person bie në gjendje kome. Trajtimi i kësaj sëmundje kryhet me metoda kirurgjikale.
Shenjat e sëmundjes
Mjekët e quajnë atë një tumor beninj ose malinj me aktivitet të pavarur hormonal. Zakonisht ajo ka karakterin e përfshirjeve të vogla (ishull). Efekti i tij çon në një rritje të mprehtë në prodhimin e insulinës së tepërt, dhe kjo kërcënon pacientin me fillimin e simptomave të sindromës hipoglikemike.
Shenjat e insulinomave zbulohen më shpesh te njerëzit nga 40 deri në 60 vjeç. Tek fëmijët, kjo sëmundje praktikisht nuk ndodh. Tumori ndodhet në pankreas, dhe një neoplazmë mund të shfaqet në çdo pjesë të organit. Ndonjëherë insulinoma zhvillohet në murin e stomakut, omentum ose duoden. Në disa raste, neoplazma shfaqet në portat e shpretkës ose prek mëlçinë. Në mënyrë tipike, madhësia e tumorit nuk kalon 15-20 mm. Më shpesh, njerëzit kanë një neoplazëm beninje (80% të rasteve). Nga llojet malinje të neoplazmave, nga 5 në 10% praktikisht nuk trajtohen, gjë që çon në vdekje për pacientin. Mjekët mund të zgjasin jetën e tij për një periudhë 1 deri në 1.5 vjet me ndihmën e ilaçeve, por pacienti ende vdes.
Me qasjen në kohë të një mjeku në një fazë të hershme të sëmundjes, pacienti mund të përmirësojë plotësisht shëndetin e tij.

Faktorët që çojnë në sëmundje
Arsyet e zhvillimit të kësaj sëmundje janë për shkak të shfaqjes së shenjave të hipoglikemisë për shkak të sintezës së pakontrolluar të insulinës së tepërt nga ana e qelizave.
Nëse një person është i shëndetshëm, atëherë çdo rënie e nivelit të glukozës në plazmën e gjakut çon në një rënie në sintezën e insulinës dhe kufizimin e furnizimit të tij me gjak. Kur ndodh një neoplazmë në bazë të këtyre strukturave qelizore, rregullimi i procesit është i ndërprerë, gjë që çon në zhvillimin e sindromës hipoglikemike.
Më të ndjeshmit ndaj këtij procesi janë qelizat e trurit, pasi ato marrin energji në procesin e prishjes së glukozës. Prandaj, shfaqja e një tumori mund të shërbejë si një shtysë për shfaqjen e glikopenisë në neuronet e trurit. Nëse kjo gjendje zgjat për një periudhë të gjatë, atëherë ndryshimet distrofike fillojnë në pjesë të ndryshme të sistemit nervor qendror të një personi.
Arsyet e përkeqësimit të gjendjes së pacientit gjatë kësaj periudhe janë lëshimi në gjakun e hormoneve si kortizoni, norepinefrina dhe substanca të tjera. Të dy shkaqet e mësipërme të formimit të sëmundjes plotësojnë njëra-tjetrën.Ato manifestohen qartë në pacientët me një tumor malinj.
Gjatë një sulmi, një person mund të zhvillojë infarkt miokardi. Kjo është për shkak të një shqetësimi të shpejtë të qarkullimit të gjakut në muskujt e zemrës. Ndonjëherë një person zhvillon lezione të sistemit nervor (për shembull, afazia, hemiplegjia), të cilën mjekët fillimisht i marrin për simptoma të goditje.
Shenjat e një tumori
Simptomat kryesore të sëmundjes janë si më poshtë:
- Shfaqja e fazave alternative të gjendjes normale të një personi dhe klinike, sulme të theksuara të glicemisë ose nivele të larta të adrenalinës në gjak.
- Trashje e shpejtë e pacientit dhe oreks i shtuar.
Një lloj akut i sulmit hipoglikemik zhvillohet për shkak të shfaqjes së një sasie të madhe të insulinës, e cila nuk ekskretohet nga trupi. Në këtë rast, lezioni përhapet në qelizat e trurit. Simptomat e këtij fenomeni janë si më poshtë:
- Një sulm zakonisht manifestohet në mëngjes, kur një person nuk ka pasur ende kohë për të ngrënë.
- Një sulm mund të ndodhë me abstenim të zgjatur nga ushqimi, ndërsa sasia e glukozës në gjakun e pacientit bie ndjeshëm.
Nëse sëmundja prek neuronet e trurit, atëherë simptomat janë si më poshtë:
- Pacienti ka çrregullime të ndryshme psikiatrike ose neurologjike.
- Një person ankohet për një dhimbje koke të fortë.
- Pacienti mund të jetë i hutuar.
- Simptomat e ataksisë ose dobësisë së muskujve janë të mundshme.

Ndonjëherë me insulinës, një sulm hipoglikemik zhvillohet në sfondin e simptomave të mëposhtme:
- Gjendja e ngacmuar e funksioneve psikomotore.
- Halucinacione të shumta.
- Fjalimi inokherent, bërtitjet.
- Agresion i rëndë ose eufori.
- Profesoni djersën e ftohtë, duke u dridhur nga frika.
- Ndonjëherë konfiskimet epileptike janë fikse, pacienti mund të humbasë vetëdijen, të bjerë në gjendje kome.
- Pas heqjes së sulmit me anë të infuzionit të glukozës, pacienti praktikisht nuk kujton asgjë.
Nëse sëmundja është e natyrshme kronike, atëherë funksionimi normal i qelizave të trurit ndërpritet tek një person, dhe preket pjesa periferike e sistemit nervor. Në këtë rast, fazat e gjendjes normale bëhen më të shkurtra.
Në momentet midis sulmeve, mjekët rregullojnë simptomat e mialgjisë tek pacienti, shikimi i tij mund të vuajë, kujtesa e tij përkeqësohet dhe shfaqet apatia. Pas ndërhyrjes kirurgjikale, pacienti ka një rënie të aftësive intelektuale, mund të zhvillohet encefalopati, dhe kjo çon në humbjen e aftësive profesionale dhe përkeqëson statusin shoqëror të një personi. Nëse një njeri është i sëmurë, atëherë ai mund të ketë simptoma të impotencës.
Metodat e diagnostikimit
Ekzaminimi i pacientit, përcaktimi i shkaqeve të shfaqjes së sëmundjes, diferencimi i sëmundjes nga sëmundjet e tjera kryhet me anë të testeve laboratorike. Metodat e aplikuara instrumentale të ekzaminimit, marrjen e mostrave funksionale.
Shpesh përdoret një test agjërimi, i cili provokon një sulm të hipoglikemisë tek një pacient. Kjo shkakton një rënie të mprehtë të sasisë së glukozës në gjak, zhvillohen manifestime të ndryshme neuropsikike. Mjekët ndërpresin një sulm të tillë duke derdhur glukozë në gjakun e pacientit ose e detyrojnë atë të hajë ushqim të ëmbël (një copë sheqer, karamele, etj.).

Insulina ekzogjene i administrohet pacientit për të provokuar një sulm. Në indikatorët e glukozës në gjak të pacientit janë në nivelin më të ulët, por përmbajtja e C-peptideve rritet. Në të njëjtën kohë, sasia e insulinës endogjen rritet ndjeshëm, niveli i të cilit tejkalon një parametër të ngjashëm në gjakun e një personi të shëndetshëm. Në raste të tilla, raporti i insulinës dhe glukozës në një pacient mund të kalojë 0.4, gjë që tregon praninë e një sëmundjeje.
Nëse këto teste provokuese dhanë një rezultat pozitiv, atëherë dërgohet me dhimbje për një ultratinguj të zgavrës së barkut dhe pankreasit. Kryhet një MRI e këtyre organeve. Ndonjëherë duhet të bëni angiografi selektive për të marrë gjak nga vena e portalit.Për të sqaruar diagnozën, diagnoza laparoskopike e pankreasit është e mundur. Në disa qendra mjekësore, bëhet ultrasonografia intraoperative, e cila ju lejon të identifikoni me saktësi vendndodhjen e neoplazmës.
Mjekët duhet të jenë në gjendje të dallojnë sëmundjen e përshkruar nga hipoglikemia alkoolike ose e drogës, pamjaftueshmëria mbiveshkore ose kanceri i strukturave veshkore dhe kushte të tjera të ngjashme. Diagnoza duhet të bëhet nga profesionistë me përvojë.
Terapia dhe parashikimet
Pas bërjes së një diagnoze të saktë, është përshkruar një operacion kirurgjikal, pasi që në fazën e tanishme të zhvillimit të ilaçit, trajtimi me metoda të tjera është i papërshtatshëm. Shtrirja e operacionit të ardhshëm varet nga vendndodhja e neoplazmës dhe madhësia e saj. Tumori mund të hiqet me metoda të ndryshme kirurgjikale.

Enukimi i neoplazmës përdoret më shpesh, ose mjekët përdorin metoda të ndryshme për rivendosjen e pjesëve të pankreasit. Nëse kërkohet, i gjithë organi hiqet. Gjatë operacionit, efektiviteti i veprimeve të kirurgëve monitorohet duke përdorur aparate për matjen dinamike të nivelit të glukozës në gjakun e pacientit.
Nëse tumori është i madh, dhe është e pamundur të operohet një person, atëherë pacienti transferohet në ruajtjen e gjendjes së tij të kënaqshme me ndihmën e ilaçeve të ndryshme. Prescribedshtë përshkruar përdorimi i barnave që përmbajnë adrenalinë, glukokortikoide, glukagon dhe ilaçe të tjera me një efekt të ngjashëm.
Nëse gjatë diagnozës vendoset një malinj i neoplazmës, atëherë mund të aplikohet kimioterapi. Për zbatimin e tij, përdoren 5-fluorouracil, streptozotocin dhe ilaçe të tjera.
Pas operacionit, mund të ndodhin komplikime të ndryshme. Më shpesh, pacienti zhvillon pankreatit, shfaqja e fistulave në organin e operuar është e mundur. Në disa njerëz, peritoniti shfaqet ose zhvillohet pas operacionit. Të jetë e mundur.
Nëse pacienti ka shkuar në institucionin mjekësor me kohë, atëherë trajtimi është efektiv, dhe personi rikuperohet pas operacionit. Sipas statistikave, nga 65 në 79% e pacientëve shërohen. Me diagnozën e hershme dhe operacionin pasues, është e mundur të ndaloni regresionin e qelizave të trurit, të ktheheni një person në jetën normale.
Rezultati vdekjeprurës gjatë ndërhyrjes kirurgjikale është rreth 10%, pasi metodat për luftën kundër tumoreve malinje nuk janë gjetur ende. Njerëzit me këtë lloj të neoplazmës pas operacionit jetojnë jo më shumë se 4-5 vjet, dhe shkalla e mbijetesës për 2 vjet pas një kursi të terapisë nuk kalon 58%.
Riparimi i sëmundjes manifestohet në 4% të të gjitha rasteve të trajtimit të sëmundjes. Nëse një person ka një histori të sëmundjes, atëherë ai regjistrohet në dispensar me një neurolog dhe endokrinolog.
Mjekësia klasike
Pankreasi, trajtimi i të cilit përshkruhet nga një specialist për çrregullime, kryen funksione të ndryshme. Ndër kryesore, duhet të shënohet zhvillimi i enzimave që nxisin thithjen e karbohidrateve, proteinave dhe yndyrave. Përveç kësaj, trupi prodhon insulinë, një mangësi e së cilës mund të provokojë diabetin. Ekzistojnë sëmundje të ndryshme të pankreasit. Ato përfshijnë tumore të ndryshme: gastrinoma, insulinë dhe të tjerët. Pankreatiti është një tjetër sëmundje mjaft e njohur e pankreasit. Trajtimi i patologjive përfshin jo vetëm marrjen e ilaçeve. Po aq e rëndësishme është respektimi i dietës. Pankreatiti akut është një inflamacion që ka filluar në mënyrë dramatike. Ndër arsyet kryesore të zhvillimit të tij duhet të quhet alkoolizëm, kequshqyerje. Përveç kësaj, patologjia mund të jetë një ndërlikim i një alergjie, gripi ose dhimbje të fytit. Pankreatiti shoqërohet me dhimbje, të cilat mund të jenë të një natyre zoster. Lokalizohet kryesisht në rajonin hipokondrium dhe epigastrik. Me një sulm akut, pulsi dhe presioni ulen, shfaqen të vjella.Në këtë gjendje, pacienti ka nevojë për shtrimin në urgjencë.
Masat terapeutike për pankreatitin
Kur pankreasi bëhet i përflakur ashpër, trajtimi me tableta është joefektiv. Për të lehtësuar shpejt gjendjen, ilaçet administrohen në mënyrë intravenoze. Pacienti gjithashtu merr lëndë ushqyese parenterale, pasi pritja është drejtpërdrejt e vështirë. Ndër ilaçet që përdoren për lehtësimin e një gjendje akute, vlen të përmenden ilaçe të tilla si Contric (të administruara menjëherë, një herë në dozë nga 10 deri në 60 mijë njësi), Pantripin, Gordoks. Të gjithë këta ilaçe janë agjentë antienzimë. Mekanizmi i veprimit të tyre bazohet në frenimin e aktivitetit të proteazave (kimiotripsina, tripsina dhe të tjerët). Duhet thënë që këto ilaçe mund të provokojnë reaksione alergjike, kështu që ato janë të përshkruara në kombinim me antihistamines.

Cilat pilula të pankreasit zakonisht përshkruhen?
Preparatet antacid nuk kanë asnjë rëndësi të vogël në trajtimin e pankreatitit. Detyra e tyre është të neutralizojnë ose të lidhin acidin klorhidrik, duke parandaluar prodhimin e tij. Sidoqoftë, marrja e tyre veçmas nga frenuesit sekretues nuk rekomandohet. Trajtimi i pankreasit me tableta Maalox është mjaft i zakonshëm. Si antacid përdoret ilaçi "Ranitidine". Ilaçet si Spazgan, No-Shpa, Diclofenac, Papaverine dhe pilula të tjera për dhimbje në pankreasit përshkruhen si ndihmës. Ata vetëm lehtësojnë gjendjen e pacientëve.
Ilaçi "Maalox"
Kur pankreasi bëhet i përflakur, rekomandohet trajtimi me tableta pas eliminimit të sulmeve akute. Përbërja "Maalox" përmban një kompleks të hidroksidit të magnezit dhe aluminit. Këto përbërës ofrojnë një efekt mbrojtës, shfaqin një efekt neutralizues. Ilaçi ka një pronë absorbuese, antacid dhe enverlikuese. Merrni ilaçin pas ngrënies, pas një ore ose gjysmë. Ilaçi mbahet në gojë derisa të resorbohet plotësisht.
Ndër kundërindikimet për marrjen e ilaçit "Maalox", duhet të theksohet mbindjeshmëria dhe dëmtimi i theksuar i funksionit renal. Trajtimi afatgjatë i pankreasit me tableta Maalox mund të çojë në mungesë të fosforit në trup. Kjo duhet të mbahet mend.
Mjetet "Jo-spa"
Kur pankreasi fillon të shqetësojë, trajtimi me tableta përshkruhet vetëm nga një specialist. Siç u përmend më lart, përveç ilaçeve bazë, rekomandohen fonde shtesë. Detyra e tyre është të eliminojnë spazmën dhe dhimbjen. Një nga ilaçet popullore antispazmatike është No-Shpa. Substanca aktive është hidroklorur drotaverine. Ilaçi në mënyrë efektive eliminon ngërçet, zvogëlon intensitetin e dhimbjes. Doza ditore për të rriturit është 120-240 miligram, e ndarë në dy deri në tre doza. Kohëzgjatja e përdorimit - jo më shumë se 1-2 ditë.
Artikull i dobishëm? Ndani lidhjen

Nëse është e nevojshme, një takim më i gjatë duhet të konsultoheni me një specialist.
Ilaçet e tjera për pankreatitin
Ekspertët vërejnë se, përkundër faktit se patologjia nuk është infektive, ajo mund të shoqërohet me një lezion bakterial. Në këtë rast, përshkruhet trajtimi i pankreasit me pilula që kanë një gamë të gjerë të efekteve antibiotike. Në veçanti, ilaçe të tilla përfshijnë Ampicillin, Tobramycin, Carbenicillin. Mekanizmi i veprimit të këtyre ilaçeve bazohet në frenimin e aktivitetit të mikroorganizmave patogjenë që janë të ndjeshëm. Para përshkrimit të këtyre barnave, kryhet një studim i veçantë laboratorik. Kjo ju lejon të përcaktoni llojin dhe shkallën e ndjeshmërisë së baktereve.

Do të thotë "Ampicilin". Përshkrimi i shkurtër
Ky ilaç i përket grupit të penicinave semisyntetikë.Aktiviteti i tij bazohet në aftësinë për të shtypur procesin e sintezës në murin e një qelize bakteriale. Agjenti ka një efekt antibakterial kundër shumë llojeve të mikrobeve patogjene, me përjashtim të atyre që prodhojnë penicilinazë. Doza e ilaçeve përcaktohet personalisht, në përputhje me ashpërsinë e simptomave dhe tolerancën e pacientit.

Ndër kundërindikacionet duhet të quhen leucemia limfocitike, mbindjeshmëri, funksion i dëmtuar i mëlçisë. Ilaçi shkakton një numër efektesh anësore, më e zakonshme prej të cilave është një reagim alergjik.
Produkte enzimë
Në rast të mungesës së funksionit ekzokrin të gjëndrës, ekspertët rekomandojnë ilaçe që përmbajnë pankreatinë. Pritja e fondeve të tilla mund të jetë e gjatë. Doza vendoset individualisht. Ilaçet e tilla, në veçanti, përfshijnë "Festal". Duhet thënë që kjo ilaç është e përshkruar për pankreatitin kronik. Përkeqësimi i patologjisë ose forma e tij akute është një kundërindikacion. Në këtë drejtim, pritja e fondeve duhet të kryhet në mënyrë rigoroze në përputhje me udhëzimet e mjekut.
Ilaçet "Festale". Udhëzime të shkurtra: informacione themelore
Në ilaç, siç u përmend më lart, pankreatina është e pranishme. Kjo përbërje përmban një numër enzimash që kontribuojnë në normalizimin e aktivitetit pankreatik. Në veçanti, lipaza, amylaza dhe proteaza janë të pranishme. Ato lehtësojnë tretjen e proteinave dhe karbohidrateve. Kjo, nga ana tjetër, kontribuon në thithjen e tyre më të shpejtë dhe më të plotë në zorrët e vogla. Enzima e hemicelulazës, gjithashtu e pranishme në ilaçe, kontribuon në prishjen normale të fibrave.

Për shkak të kësaj, rrjedha e proceseve të tretjes përmirësohet, formimi i gazit në zorrë zvogëlohet. Ilaçet gjithashtu kanë një efekt kolerik, duke kontribuar në emulsifikimin e yndyrnave dhe rritjen e përthithjes së tyre. Droga "Festal" rekomandohet menjëherë pas vaktit. Të rriturit rekomandohen tre herë në ditë për 1-2 tableta. Nëse është e nevojshme, merrni doza më të larta duhet të konsultoheni me mjekun tuaj. Trajtimi i pankreasit me tableta Festal mund të zgjasë disa ditë, muaj, apo edhe vite (me emërimin e terapisë zëvendësuese). Ilaçi duhet të monitorohet nga një specialist.
Patologjitë e tumorit. terapi
Tumoret e pankreasit janë formacione aktive hormonale. Mund të jenë beninje ose malinje. Diagnoza e patologjive kryhet me anë të tomografisë së llogaritur ose ultrazërit. Trajtimi i pankreasit me pilula në këto raste është i paefektshëm. Si rregull, ilaçet janë të përshkruara për të eleminuar konfiskimet, lehtësuar gjendjen. Mjeti kryesor për të hequr qafe patologjinë është ndërhyrja kirurgjikale.
A ka trajtime jo-ilaçe për pankreasin?
Shumë njerëz përpiqen të shmangin marrjen e agjentëve farmakologjikë, duke preferuar përgatitjet natyrale, bimore. Në veçanti, siç rekomandohet, për shembull, mjekësia tradicionale, propolisi është mjaft i popullarizuar. Përmban një numër të madh përbërësish biologjikisht aktiv, përbërës organikë, vitamina. Përveç kësaj, propolis përmban elementë gjurmë dhe minerale të nevojshme për trupin. Mjeti ka një efekt të dobishëm në gjendjen e përgjithshme të trupit, ndihmon për të stabilizuar aktivitetin e organeve të brendshme, në veçanti, normalizon funksionin e pankreasit. Rekomandohet të hani rreth tre gramë propolisi tre herë në ditë para ngrënies. Duhet përtypur plotësisht.
Jo më pak efektive është tërshëra. Një zierje përgatitet prej saj. Për ta bërë këtë, 250 g lëndë të parë është e mbushur me gjysmë litër ujë. Për dhjetë orë, përzierja injektohet. Tjetra, infuzioni është zier për gjysmë ore.Supë që rezulton lejohet të injektohet në një vend të errët dhe të ngrohtë. Pas gjashtë orësh, duhet të filtrohet dhe të shtohet në rezervuarin e ujit në mënyrë që vëllimi të jetë 1 litër. Gjysmë ore para ngrënies, supë merret me 7 lugë gjelle. l. disa herë në ditë. Kohëzgjatja e pranimit është rreth dy javë. Dobishme për pankreasin dhe mjaltin. Rekomandohet ta hani atë në një lugë gjelle para se të hani. Me inflamacionin, lëngu i patates ndihmon. Zhardhokët e qëruar vendosen në një shtrydhëse frutash. Ilaçi pihet 100 gram para ngrënies në orë. Gjatë shtatëzënësisë, mjekimi është veçanërisht i padëshirueshëm. Nëse ka shkelje në veprimtarinë e pankreasit gjatë periudhës parnatale, masa kryesore terapeutike është ndjekja e një diete speciale, e cila zgjidhet nga një dietolog.
Pankreasi (pankreasi) përbëhet nga koka, trupi dhe bishti, ai kryen disa funksione në trupin e njeriut: prodhon enzima që nxisin tretjen e ushqimit, dhe prodhojnë hormone (glukagon, insulinë) që rregullojnë proceset metabolike në trupin e njeriut. Në disa raste, vërehet cistadenoma pankreatike - një neoplazëm beninje që prek indet e organeve. Patologjia në raste të shpeshta prek trupin ose bishtin e organit dhe vërehet kryesisht në seksin më të drejtë.

Cistadenoma e pankreasit është një tumor beninj cistik që formon nga epiteli i një organi. Pjesa kryesore e neoplazmave të diagnostikuara janë tumoret ovale ose të rrumbullakëta, të cilat janë më së shpeshti të vendosura në trup dhe bisht të pankreasit, dhe cistadenoma e kokës së pankreasit është shumë më pak e zakonshme. Kistet vendosen në një kapsulë të dendur, e cila ka një trashësi muri deri në një dhe gjysmë centimetra. Formacionet cistike mund të kenë sa më shumë zgavra, të ndara me ndarje, dhe përbëhen nga një zgavër e madhe.
Etiologjia e sëmundjes
Në shumicën e rasteve, sëmundja prek gratë nga njëzet e pesë deri në shtatëdhjetë e pesë vjet. Nga të gjitha sëmundjet tumorale të pankreasit, cistadenoma është më e zakonshme. Gjendet në 15% të personave me neoplazma cistike dhe në 4% me lezione tumori të këtij organi. Në mënyrë tipike, cistadenoma pankreatike (ICD 10 nën numrin K85 - K86) është beninje dhe nuk paraqet rrezik për shëndetin dhe jetën.

Por disa nga varietetet e saj mund të zhvillohen pas një kohe në neoplazma malinje. Zakonisht këto janë tumore me formacione papilare.
Lloj
Në mjekësi, është e zakonshme të dalloni tre lloje të tumoreve pankreatike të një natyre beninje, secila prej të cilave ka karakteristikat e veta:
- Cistadenoma seroze, e cila ka disa zgavra të mbushura me lëng seroz dhe ndahet nga septa. Këto septa e ndajnë tumorin në një numër të madh të cistave të vegjël. Ajo rritet ngadalë, nuk shndërrohet në një neoplazëm malinje, dhe zhvillohet si rezultat i një mutacioni të një prej kromozomeve. Madhësia e cistadenomës seroze është rreth shtatë centimetra. Për një kohë të gjatë, ajo nuk manifestohet në asnjë mënyrë, prandaj, si rregull, zbulohet aksidentalisht gjatë ekzaminimit. Një pikë e rëndësishme këtu është diagnoza diferenciale, në të cilën është e rëndësishme të mos ngatërroni tumorin me të ashtuquajturin pseudocist.
- Cistadenoma mukoze. Shtë një tumor me shumë dhoma. Brenda saj është mukus. Mjekët janë të mendimit se ajo zhvillohet nga indet e vezores, të cilat hyjnë në pankreas gjatë zhvillimit intrauterine. Dimensionet e saj po rriten me shpejtësi, mund të rriten deri në pesëmbëdhjetë centimetra. Një tipar i rëndësishëm i një sëmundje të tillë si cistadenoma mukoze është se mund të zhvillohet në një neoplazëm malinje të quajtur cistadenocarcinoma. Nëse një sëmundje zhvillohet, një person zhvillon dhimbje dhe siklet të vazhdueshme.Në këtë rast, operacioni përdoret gjithmonë me heqjen e plotë të pankreasit të prekur.
- Cistadenoma papillare intraduktive është një sëmundje shumë e rrallë që zhvillohet nga kanalet e pankreasit, dhe përfaqëson rritjen e epitelit papilar. Brenda tumorit është një mukus i trashë viskoz. Mund të zhvillohet në një neoplazëm malinje. Cistadenoma papillare intraduktive e diagnostikuar është mjaft e vështirë. Patologjia mund të ndikojë në një seksion të caktuar të pankreasit. Tumori hiqet gjithmonë me operacion, ndërsa bëhet ekzaminimi urgjent histologjik.
Kjo sëmundje nuk është e zakonshme në mjekësi. Natyra malinje e tumoreve karakterizohet nga formimi i metastazave, të cilat shkaktojnë zhvillimin e hipoglikemisë dhe hiperinsulinizmit. Me format e buta të sëmundjes, takikardinë, dobësinë dhe vjelljen, vërehet një rritje e presionit. Në raste të rënda, shfaqen konvulsione dhe vetëdije të dëmtuar. Kështu, simptomat e cistadenomës pankreatike në pacientë janë të butë. Nga jashtë, pacientët duken normal. Në dhjetë përqind të pacientëve, sëmundja nuk manifestohet fare. Pjesa tjetër ka shenja që janë të ngjashme me ato që shkaktojnë procese inflamatore të organeve peritoneale. Shumica e neoplazmave janë të palpueshme, ndërsa mund të ketë dhimbje të butë. Shenjat kryesore të sëmundjes përfshijnë:
- Shkeljet e sistemit hormonal, të cilat manifestohen në formën e dobësisë, ankthit, në disa raste - humbje të vetëdijes.
- Dhimbje e moderuar në pjesën e sipërme të barkut, e cila i jepet tehut të krahut ose krahut. Mund të intensifikohen pas stërvitjes.
- Siklet kur ecni në pjesën e sipërme të barkut, rajoni epigastrik.
- Nauze, të vjella, rëndim në stomak.
- Shfaqja e verdhëzës.
Në disa raste, cistadenoma e pankreasit mund të çojë në zhvillimin e kushteve të rrezikshme: pankreatitit, kancerit, patologjisë endokrine, dehje biliare, etj.
Simptomat e një sulmi
Gjatë një sulmi, manifestimet e hipoglikemisë intensifikohen, nivelet e adrenalinës rriten me shpejtësi. Faza akute mund të ndikojë në funksionimin e sistemit nervor. Nëse një efekt i tillë është patologjik, një person do të zhvillojë çrregullime nervore ose mendore. Manifestimet e insulinës gjatë përkeqësimit:
- dhimbje koke të forta / të mprehta,
- koordinimi i dëmtuar gjatë lëvizjes,
- mbushja e arsyes
- dëmtimi i shikimit
- hallucinations
- Ankthi dhe ankthi
- periudha frike, e ndjekur nga eufori dhe më pas agresioni,
- gjymtyrët që dridhen
- rrahjet e zemrës
- djersitje e shtuar.
Veprimi i insulinës
Insulina i përket kategorisë së hormoneve polipeptide, të cilat janë shumë të rëndësishme për tërë "universin organik" të një personi. Cilat funksione duhet të kryejë ai?
- Ajo jep aminoacide në qelizat që punojnë. Hormoni ndihmon në "hapjen" e qelizës në mënyrë që të humbasë glukozën - një burim energjie.
- Merr pjesë në procesin e ndërtimit të indeve të muskujve.
- Falë hormonit, kaliumi dhe aminoacidet dorëzohen gjithashtu në qeliza.
Luhatjet në nivelin e këtij hormoni polipeptid mund të shoqërohen me dhimbje koke, dhimbje spontane në traktin gastrointestinal, gjendje gjumi dhe kapsllëk. Në rast të keqfunksionimeve të pankreasit, prodhimi normal i insulinës është i shqetësuar.
Një nivel i ulët ose i lartë i insulinës në gjak është një alarm, ju duhet të kuptoni arsyet në kohë dhe të merrni masat e nevojshme për të ruajtur shëndetin tuaj për shumë vite.
Norma e pranisë së hormonit në gjak është nga 5.5 në 10 μU / ml. Ky është një mesatare. Në stomak bosh, niveli i tij është nga 3 në 27 mcU / ml. Sidoqoftë, tek gratë gjatë shtatëzanisë, norma e nivelit hormonal është pak më e lartë se 6-7 μU / ml. Ky tregues është rritur gjithashtu tek të moshuarit.

Duhet të dini: nivelet e insulinës maten vetëm në stomak bosh.Pas ngrënies, treguesi i saj gjithmonë rritet. Një test i tillë gjaku, kur një person hëngri në mëngjes, nuk do të jetë i vërtetë. Pas ngrënies, nivelet e insulinës rriten gjatë adoleshencës. Në fëmijëri, nuk ka një varësi e tillë në prodhimin e hormonit.
Ndër mjekët, gjithashtu njihet se niveli prej 11.5 μU / ml është tashmë një tregues i gjendjes prediabetike. Kjo është, diabeti i fituar zhvillohet.
Simptomat jashtë sulmit
Shtë e vështirë të gjurmosh sëmundjen jashtë sulmit. Manifestimet minimizohen, zhyten, kanë një manifestim jashtëzakonisht të rrallë. Me insulinomat gjatë periudhës së faljes, vërehet si vijon:
- oreks i rritur ose një refuzim i plotë i ushqimit,
- shtimi i shpejtë në peshë, ose, anasjelltas, humbja dramatike e peshës,
- zhvillimi i paralizës,
- e dhimbshme / parehati kur lëviz zgavrën e syrit,
- dëmtimi i nervit të fytyrës
- shkelja e proceseve të kujtesës,
- humbja e aftësive dhe zakoneve profesionale,
- mungesa e interesit për stimuj të jashtëm,
- ulje në nivelin e aktivitetit mendor.
Një gjendje e tillë është e mbushur me humbje të shpeshtë të vetëdijes dhe komës. Ju lutemi vini re: një sëmundje që shoqërohet me sulme të shpeshta të zgjatura mund të çojë në paaftësi.
Insulina e gjakut u rrit
Willfarë do të ndodhë me shëndetin e njeriut kur insulina ngrihet? Sheqeri i gjakut mund të jetë normal përkohësisht në një situatë të tillë. Ushqimi vetëm i karbohidrateve çon në faktin se pankreasi duhet të mbajë insulinë vazhdimisht në një nivel të lartë. Por me kalimin e kohës, indet bëhen rezistente ndaj hormonit, dhe gjëndra varfëron burimet e saj. Nivelet e insulinës fillojnë të bien.
Glukoza deri sa të kalojë në shtresat yndyrore, glikogjeni (energjia e papërdorur) depozitohet në mëlçi. Sheqeri i gjakut nuk tejkalon normën menjëherë, brenda një ose dy javë. Ky proces është i ngadaltë. Një nivel i ngritur i insulinës hormonale është po aq i pafavorshëm sa ai i ulur. Një person kërcënohet me sëmundjet e mëposhtme me kalimin e kohës:
- sëmundje koronare të zemrës
- Sëmundja e Alzheimerit
- vezore polististike tek femrat,
- mosfunksionim ngrerë te burrat,
- hipertensioni (presioni i lartë i gjakut).

Nëse zbulohet insulinë e ngritur në gjak, çfarë do të thotë? Kjo do të thotë që mpiksjet e gjakut nuk treten, rritet presioni i gjakut, ndërpritet elasticiteti i enëve të gjakut dhe natriumi mbahet në veshka. Kjo është, situata shëndetësore po përkeqësohet gjatë gjithë kohës. Sipas vlerësimeve të përafërt, rreziku i infarktit të miokardit rritet tek këta njerëz pothuajse 2 herë.
Shenjat e insulinës në rritje
Zbulimi i rezistencës ndaj insulinës është më i miri sa më shpejt që të jetë e mundur. Ndërsa trupi nuk ka kaluar procese të rëndësishme patologjike. Për të thënë nëse insulina është ngritur në gjak apo jo, mjafton që mjeku të marrë në pyetje personin dhe të zbulojë nëse problemet e tilla i shqetësojnë:
- lodhje kronike
- vështirësi në përqëndrim,
- tension i lartë
- rritet pesha
- lëkura vajore
- zbokth,
- seborrhea.
Nëse gjenden disa nga këto simptoma, atëherë menjëherë duhet të bëni një test gjaku për glukozën. Dhe nëse herë pas here pacienti shqetësohet nga sulmet e hipoglikemisë (një rënie e sheqerit, për më tepër, e mprehtë), atëherë përshkruhet një dietë e veçantë. Niveli i sheqerit mbahet më pas kryesisht me një zgjidhje glukoze.
Shkaqet e insulinës në rritje. insulinoma
Shtë e rëndësishme të dini pse insulina e gjakut është ngritur. Arsyet mund të jenë të ndryshme. Për shembull:
- uri e zgjatur
- tendosje e rëndë fizike,
- shtatzënisë,
- duke marrë ilaçe të caktuara
- ka shumë ushqime të pasura me glukozë në dietë
- funksion i dobët i mëlçisë.
Sidoqoftë, nganjëherë shkaku është kequshqyerja e zgjatur dhe sjellja e sistemit nervor në rraskapitje të plotë. Atëherë keni nevojë për një pushim të gjatë dhe ushqim të mirë në mënyrë që niveli i hormonit të kthehet në normalitet.
Dhe gjithashtu një anomali e tillë është shkaktuar nga një neoplazëm në pankreas, i cili quhet insulinoma. Në kancer, niveli i insulinës rritet vazhdimisht.Dhe insulina shoqërohet me simptoma të tjera, më domethënëse, të dhimbshme.
- Dobësi muskulore.
- Dridhje.
- Rënia e shikimit.
- Rënia e të folurit.
- Dhimbje koke e rëndë.
- Konvulsione.
- Uria dhe djersa e ftohtë.
Simptomat manifestohen kryesisht në orët e para të mëngjesit. Kanceri i pankreasit nuk mjekohet. Një tumor mund të ekskizohet dhe monitorohet në mënyrë që tumoret sekondarë të mos ndodhin në tru ose mëlçi.
Si të ulni nivelet e insulinës?
Por ndonjëherë ndodh që glukoza e ngritur zbulohet në analizë, ndërsa insulina në gjak është në përputhje të plotë me treguesit normal. Kjo analizë sugjeron fillimin e diabetit. Një ritëm i ulur dhe ulur i jetës çon në shtimin e peshës dhe sindromën metabolike. Ata quhen endokrinologë nga një grup faktorësh të një gjendje prediabetike.
Mos pranimi i trupit të insulinës quhet rezistencë ndaj insulinës. Ky është hapi i parë për sindromën metabolike. Shtë ky mekanizëm që fillon kur merret shumë ushqim i ëmbël, dhe trupi mësohet me nivele të larta të insulinës. Pastaj, përkundër faktit se pankreasi prodhon më shumë hormon polipeptid, glukoza nuk absorbohet nga trupi ashtu si duhet. Kjo çon në trashje. Por nganjëherë kjo është për shkak të refuzimit të fruktozës për arsye trashëgimore.
Për të parandaluar procesin e "bllokimit" të insulinës, ju duhet të ndihmoni trupin. Glukoza duhet të hyjë në muskuj, metabolizmi aktivizohet dhe pesha kthehet në normale. Në të njëjtën kohë, niveli i hormoneve të seksit është normalizuar. Kjo do të thotë, ju duhet të futeni në sport dhe të kaloni në ushqim të shëndetshëm që i përshtatet çehre dhe stilit të jetës tuaj.
Insulinë e ulur. diabet
Ulja e insulinës bën që sheqeri në gjak të rritet gradualisht. Qelizat nuk mund të përpunojnë glukozën që vjen me ushqim. Kjo situatë është shumë e rrezikshme. Rritja e niveleve të sheqerit është e lehtë për tu parë. Simptomat që shoqërojnë mungesën e glukozës përfshijnë:
- frymëmarrja e shpeshtë
- dëmtimi i shikimit
- humbje e oreksit
- ndonjëherë i shqetësuar për të vjellat dhe dhimbjet në stomak.
Një nivel shumë i ulët i një hormoni kaq të rëndësishëm karakterizohet nga faktorët e mëposhtëm:
- Ka një uri të fortë.
- I shqetësuar për ankthin e paarsyeshëm.
- Ndihem i etur.
- Temperatura ngrihet dhe djersa lëshohet.
Prodhimi i dëmtuar i insulinës përfundimisht çon në diabet tip 1.

Diabeti i tillë zhvillohet tek fëmijët dhe të rinjtë, shpesh pas disa sëmundjeve. Në këtë rast, është absolutisht e nevojshme të monitorohet vazhdimisht niveli i glukozës duke përdorur një glukometër.
Neuropatia diabetike. Pasoja e diabetit
Meqenëse insulina rrit nivelin e glukozës në gjak, funksionimi i sistemit nervor ndërpritet me kalimin e kohës. Pas 10-15 vjet sheqeri të lartë vazhdimisht të gjakut, fillon neuropatia diabetike. Ndahet në disa lloje: autonome, periferike dhe fokale. Më shpesh, diabetikët shoqërohen me shenja të neuropatisë periferike. Ato janë si më poshtë:
- ulje e ndjeshmërisë ose mpirje e gjymtyrëve,
- shkelja e koordinimit
- humbja e ekuilibrit
- ndjesi shpimi gjilpërash, mpirje dhe dhimbje në gjymtyrët (zakonisht në këmbë).
Për të parandaluar zhvillimin e mëtejshëm të neuropatisë, duhet të dhuroni vazhdimisht gjak për analiza dhe të monitoroni nivelin e sheqerit. Heqja dorë nga pirja e duhanit dhe alkooli është e detyrueshme.
Sigurisht, sëmundja lind edhe për arsye të tjera - lëndime, efektet e substancave toksike dhe shkaqe të tjera. Por pothuajse gjithmonë fitohet diabeti, i cili ngadalë zhvillohet dhe shkatërron gradualisht muret e enëve të gjakut dhe indeve nervore, është shkaku i neuropatisë.
Efektet e tjera të diabeteve janë glaukoma dhe çrregullimet e qarkullimit të gjakut. Qarkullimi i gjakut zvogëlohet derisa ulcerat të formohen në ekstremet, pasuar nga amputimi.
Trajtimi i diabetit
Sipas testeve të gjakut për sheqerin, mjeku do të përshkruaj trajtimin e nevojshëm.Në diabet, shkaku i të cilit është sekretimi i pamjaftueshëm i pankreasit (lloji i parë), është e nevojshme të injektohet insulinë 2 herë në ditë. Mjeku gjithashtu përshkruan një dietë që nuk ka sarkozë, e cila duhet të respektohet në mënyrë të qëndrueshme gjatë gjithë jetës.

Epo, diabeti i llojit të dytë është pasojë e stresit dhe një mënyrë jetese jo korrekte, joaktive, më së shpeshti që rezulton në rritjen e insulinës në gjak. Ky lloj quhet diabeti që nuk varet nga insulina, ai trajtohet me ilaçe të caktuara. Këshillohet që të gjeni ndonjë sport sipas dëshirës tuaj dhe t’i jepni ushtrime të moderuara muskujve. Sidoqoftë, niveli i insulinës gjithashtu duhet të kontrollohet vazhdimisht dhe të konsultoheni me një mjek-endokrinolog.
Ushqyerja për Diabetikët
Themeli për diabetin është dieta. Kjo gjë varet nga niveli i insulinës. Nëse insulina e gjakut është ngritur, rekomandimet e mëposhtme duhet të ndiqen.
- Produkte të dobishme të qumështit, por jo të yndyrshme.
- Kokrra të plota.
- Peshk me pak yndyre.
- Vezë të ziera, jo më shumë se 3 copë. për 7 ditë.
- Mishi duhet të hidhet, veçanërisht derri shumë i yndyrshëm.
Shtë e nevojshme të hani gjatë orarit të caktuar rreptësisht. Atëherë trupi në kohë do të prodhojë të gjitha enzimat e nevojshme tretëse.

Shtë gjithashtu e rëndësishme që porcionet të jenë të vogla, por atëherë duhet të hani 5 ose edhe 6 herë në ditë.
Ne e dimë që insulina rrit sheqerin në gjak, kështu që për ata që vuajnë nga një lloj diabeti i varur nga insulina, dieta është më e rreptë. Në një dietë të tillë, të gjitha kaloritë duhet të llogariten në mënyrë rigoroze në mënyrë që insulina të jetë e mjaftueshme për të kthyer çdo molekulë të saharozës në energji.
Jeta pa zakone të këqija është parandalimi më i mirë
Në fakt, një sëmundje si diabeti pothuajse nuk mjekohet. Në raste të rralla mund të vërehet një përmirësim i gjendjes së pacientit. Në rast se ai është vazhdimisht nën mbikëqyrjen e mjekëve.

Por ka shumë të ngjarë, edhe me monitorim të vazhdueshëm të sheqerit, sëmundja do të përparojë dhe do të rezultojë ose me një kancer kancerogjenik ose obezitet të rëndë, gulçim dhe sulm në zemër.
Shtë më mirë të shkoni në shëtitje më shpesh, të mbroni sistemin tuaj nervor nga stresi i tepërt me ndihmën e aktivitetit fizik dhe një qëndrim të gëzueshëm për jetën. Ushqimi i moderuar, pa yndyrë të tepërt, pa ushqime të shpejta do t’ju zgjasë jetën dhe do t’ju shpëtojë nga shumë sëmundje. Jo vetëm nga një shkelje e niveleve të insulinës.
Diabeti dhe zmadhimi i presionit do të jetë një gjë e së kaluarës
Diabeti është shkaku i gati 80% të të gjitha goditjeve dhe amputimeve. 7 nga 10 persona vdesin për shkak të arterieve të bllokuara të zemrës ose trurit. Pothuajse në të gjitha rastet, arsyeja për këtë fund të tmerrshëm është e njëjta - sheqeri i lartë në gjak.
Sheqeri mund dhe duhet të rrëzohet, përndryshe asgjë. Por kjo nuk e kuron vetë sëmundjen, por ndihmon vetëm për të luftuar hetimin, dhe jo shkakun e sëmundjes.
I vetmi ilaç që rekomandohet zyrtarisht për trajtimin e diabetit dhe që përdoret gjithashtu nga endokrinologët në punën e tyre është ky.
Efektiviteti i barit, i llogaritur sipas metodës standarde (numri i pacientëve që shëruan numrin e përgjithshëm të pacientëve në grupin e 100 personave që iu nënshtruan trajtimit) ishte:
- Normalizimi i sheqerit - 95%
- Eliminimi i trombozës së venave - 70%
- Eliminimi i një rrahje të fortë të zemrës - 90%
- Heqja nga presioni i lartë i gjakut - 92%
- Forcimi i ditës, përmirësimi i gjumit gjatë natës - 97%
Prodhuesit nuk janë një organizatë tregtare dhe financohen me mbështetjen e shtetit. Prandaj, tani çdo banor ka mundësinë.
Ky tumor është i rrallë, një person nga 1.25 milion sëmuret. Më shpesh ajo është e vogël, deri në 2 cm, e vendosur në pankreas. Në 1% të rasteve, insulinoma mund të jetë e vendosur në murin e stomakut, duoden, në shpretkë, mëlçi.
Një tumor me një diametër prej vetëm gjysmë centimetri është i aftë të prodhojë një sasi të tillë të insulinës që do të shkaktojë një rënie të glukozës nën normalen. Në të njëjtën kohë, është mjaft e vështirë të zbulohet, veçanërisht me lokalizimin atipik.
Të rriturit në moshë pune janë prekur më shpesh nga insulinoma, gratë kanë 1,5 herë më shumë të ngjarë.
Më shpesh, insulinomat beninje (kodi ICD-10: D13.7), pasi tejkalojnë madhësinë 2.5 cm, vetëm 15 përqind e neoplazmave fillojnë të shfaqin shenja të një procesi malinje (kodi C25.4).
Pse zhvillohet dhe si
Arsyet e zhvillimit të insulinës nuk dihen saktësisht. Supozime bëhen për praninë e një predispozicioni trashëgues për përhapjen patologjike të qelizave, për dështime të vetme në mekanizmat adaptues të trupit, por këto hipoteza nuk kanë ende konfirmim shkencor. Vetëm shoqata e insulinës me adenomatozë të shumëfishtë endokrine, një sëmundje gjenetike e rrallë në të cilën zhvillohen tumoret sekretuese të hormoneve, është vërtetuar me saktësi. Në 80% të pacientëve, lezione vërehen në pankreas.
Insulinomat mund të kenë çdo strukturë, dhe shpesh zonat brenda të njëjtit tumor gjithashtu ndryshojnë. Kjo është për shkak të aftësisë së ndryshme të insulinës për të prodhuar, ruajtur dhe sekretuar insulinë. Përveç qelizave beta, tumori mund të përmbajë qeliza të tjera pankreatike, atipike dhe funksionale joaktive. Gjysma e neoplazmave, përveç insulinës, janë të afta të prodhojnë hormonet e tjera - polipeptidin pankreatik, glukagon, gastrin.
Insulinomat më pak aktive mendohet se janë më të mëdha dhe kanë më shumë të ngjarë të bëhen malinje. Ndoshta kjo është për shkak të simptomave më pak të rënda dhe zbulimit të vonë të sëmundjes. Frekuenca e hipoglikemisë dhe shkalla e rritjes së simptomave lidhen drejtpërdrejt me aktivitetin e tumorit.

Sistemi nervor autonom vuan nga mungesa e glukozës në gjak, funksionimi i atij qendror është i dëmtuar. Periodikisht, sheqeri i ulët në gjak ka një efekt në aktivitetin më të lartë nervor, përfshirë mendimin dhe vetëdijen. Theshtë dëmtimi i korteksit cerebral që shoqërohet shpesh me sjellje jo të përshtatshme të pacientëve me insulinë. Disordersrregullimet metabolike çojnë në dëmtimin e mureve të enëve të gjakut, gjë që bën që edema e trurit të zhvillohet, dhe formohet mpiksja e gjakut.
Shenjat dhe simptomat e insulinës
Insulinoma prodhon insulinë vazhdimisht, dhe e shtyn atë nga vetja me një frekuencë të caktuar, kështu që sulmet episodike të hipoglikemisë akute zëvendësohen nga një përgjumje relative.
Gjithashtu, ashpërsia e simptomave të insulinomës ndikohet nga:
- Paraqet ushqimin. Tifozët e ëmbëlsirave do të ndiejnë probleme në trup më vonë sesa aderuesit e ushqimeve proteinike.
- Ndjeshmëri individuale ndaj insulinës: disa njerëz humbasin vetëdijen me sheqer në gjak më pak se 2.5 mmol / l, të tjerët i rezistojnë një ulje të tillë normalisht.
- Përbërja e hormoneve që prodhon tumori. Me një sasi të madhe të glukagonit, simptomat do të shfaqen më vonë.
- Aktiviteti i tumorit. Sa më shumë hormon të lëshohet, aq më të ndritshme janë shenjat.
Simptomat e çdo insulinome janë për shkak të dy proceseve të kundërta:
- Lëshimi i insulinës dhe, si rezultat, hipoglikemia akute.
- Prodhimi nga trupi si përgjigje ndaj një tepri të insulinës së antagonistëve të tij, hormoneve, kundërshtarëve. Këto janë katekolaminat - adrenalina, dopamina, norepinefrina.
| Shkaku i simptomave | Koha e shfaqjes | manifestime |
| hypoglycemia | Menjëherë pas lëshimit të insulinës, një pjesë tjetër e insulinës. | Uria, zemërimi ose marramendja, sjellja e papërshtatshme, çrregullimet e kujtesës deri në amnezi, shikimi i paqartë, përgjumja, mpirja ose ndjesi shpimi gjilpërash, më shpesh në gishtërinj dhe gishtërinj. |
| Katekolaminat e tepërta | Pas hipoglikemisë, ajo vazhdon për ca kohë pasi të hahet. | Frika, dridhja e brendshme, djersitja e tepërt, palpitimet, dobësia, dhimbja e kokës, ndjenja e mungesës së oksigjenit. |
| Dëmtimi i sistemit nervor për shkak të hipoglikemisë kronike | Shihet më së miri në periudha të mirëqenies relative. | Ulje e aftësisë për të punuar, indiferenca ndaj gjërave më parë interesante, humbje e aftësisë për të bërë punë të shkëlqyera, vështirësi në të nxënë, ereksion i dëmtuar te burrat, asimetri e fytyrës, shprehje të thjeshtuara të fytyrës, dhimbje të fytit. |
Më shpesh, sulmet vërehen në mëngjes në stomak bosh, pas ushtrimit fizik ose stresit psiko-emocional, tek gratë - para menstruacioneve.

Sulmet e hipoglikemisë ndalen shpejt nga marrja e glukozës, prandaj, trupi fillimisht reagon ndaj një ulje të sheqerit nga një sulm i urisë akute. Shumica e pacientëve në mënyrë të pandërgjegjshme rrisin konsumimin e tyre të sheqerit ose ëmbëlsirave, dhe fillojnë të hanë më shpesh. Një mall i mprehtë patologjik për ëmbëlsirat pa simptoma të tjera mund të shpjegohet me një insulinë të vogël ose joaktive. Si rezultat i një shkelje të dietës, pesha fillon të rritet.
Një pjesë e vogël e pacientëve sillen në mënyrë të kundërt - ata fillojnë të ndiejnë një neveri ndaj ushqimit, ata po humbasin shumë peshë, ata duhet të përfshijnë korrigjimin e rraskapitjes në planin e tyre të trajtimit.
Masat diagnostikuese
Për shkak të shenjave të gjalla neurologjike, insulina shpesh gabohet për sëmundje të tjera. Epilepsia, hemoragjitë dhe mpiksjet e gjakut në tru, dystonia vegjetariane, psikozat mund të diagnostikohen gabimisht. Një mjek kompetent me insulinë të dyshuar kryen disa teste laboratorike, dhe më pas konfirmon diagnozën e pretenduar me metoda vizive.
Në njerëzit e shëndetshëm, kufiri i poshtëm i sheqerit pas tetë orësh urie është 4,1 mmol / L, pas një dite bie në 3.3, në tre - deri në 3 mmol / L, dhe për gratë, ulja është pak më e madhe se sa për burrat. Në pacientët me insulinë, sheqeri bie në 3.3 në 10 orë, dhe hipoglikemia akute me simptoma të rënda tashmë po zhvillohet brenda një dite.
Bazuar në këto të dhëna, hipoglikemia provokohet të diagnostikojë insulinomat. Përfaqëson një agjërim tre-ditor në një spital, në të cilin lejohet vetëm uji. Një test i insulinës dhe glukozës bëhet çdo 6 orë. Kur sheqeri bie në 3 mmol / L, periudhat midis analizave janë shkurtuar. Testi ndalet kur sheqeri bie në 2.7 dhe shfaqen simptoma të hipoglikemisë. Ato ndalen nga injeksioni i glukozës. Mesatarisht, një provokim përfundon pas 14 orësh. Nëse pacienti zgjat 3 ditë pa pasoja, ai nuk ka insulinë.
Me rëndësi të madhe në diagnozën është përcaktimi i proinsulin. Shtë një pararendës i insulinës i prodhuar nga qelizat beta. Pas largimit të tyre, molekula e proinsulin është shpërndarë në një C-peptid dhe insulinë. Normalisht, përqindja e proinsulin në sasinë totale të insulinës është më pak se 22%. Me insulinë beninje, ky tregues është më i lartë se 24%, malinje - më shumë se 40%.
Analiza për C-peptid kryhet nga pacientë me çrregullime mendore të dyshuara. Kështu, rastet e administrimit të insulinës me injeksion llogariten pa recetën e mjekut. Preparatet e insulinës nuk përmbajnë P-peptid.
Diagnostifikimi i vendndodhjes së insulinës në pankreas bëhet me anë të metodave të imazhit, efektiviteti i tyre është mbi 90%.
 Doktor i Shkencave Mjekësore, Shef i Institutit të Diabetologjisë - Tatyana Yakovleva
Doktor i Shkencave Mjekësore, Shef i Institutit të Diabetologjisë - Tatyana Yakovleva
Kam studiuar për shumë vite problemin e diabetit. Shtë e frikshme kur kaq shumë njerëz vdesin, dhe madje edhe më shumë bëhen të paaftë për shkak të diabetit.
Unë nxitoj të tregoj lajmin e mirë - Qendra e Kërkimeve Endokrinologjike e Akademisë Ruse të Shkencave Mjekësore ka arritur të zhvillojë një ilaç që shëron plotësisht diabetin mellitus. Për momentin, efektiviteti i këtij ilaçi po i afrohet 98%.
Një tjetër lajm i mirë: Ministria e Shëndetësisë ka bërë një birësim që kompenson koston e lartë të ilaçeve. Në Rusi, diabetikët deri më 6 Mars (gjithëpërfshirëse) mund ta merrni - Për vetëm 147 rubla!
- angiography - metoda më efektive. Me ndihmën e tij, zbulohet një akumulim i anijeve që sigurojnë furnizimin me gjak të tumorit. Për nga madhësia e arteries ushqyese dhe rrjeti i enëve të vogla, mund të gjykohet lokalizimi dhe diametri i neoplazmës.
- Ultrasonografia endoskopike - ju lejon të zbuloni 93% të tumoreve ekzistuese.
- Tomografia e llogaritur - zbulon një tumor të pankreasit në 50% të rasteve.
- Ekzaminimet me ultratinguj - efektive vetëm në mungesë të peshës së tepërt.
Ata përpiqen të heqin insulinën sa më shpejt të jetë e mundur, menjëherë pas diagnozës. Gjatë gjithë kohës para operacionit, pacienti merr glukozë në ushqim ose intravenoz. Nëse tumori është malinj, kimioterapia është e nevojshme pas operacionit.
Ndërhyrje kirurgjikale
Më shpesh, insulinoma është e vendosur në sipërfaqen e pankreasit, ka skaj të qartë dhe një ngjyrë karakteristike të kuqe-kafe, kështu që është e lehtë për tu hequr pa dëmtuar organin. Nëse insulinoma në brendësi të pankreasit është shumë e vogël, ka një strukturë atipike, mjeku mund të mos e zbulojë atë gjatë operacionit, edhe nëse vendndodhja e tumorit është vendosur gjatë diagnozës. Në këtë rast, ndërhyrja ndalet dhe lihet mënjanë për një kohë, derisa tumori të rritet dhe ai mund të hiqet. Në këtë kohë, trajtimi konservativ kryhet për të parandaluar hipoglikeminë dhe aktivitetin nervor të dëmtuar.

Me një operacion të dytë, ata përsëri përpiqen të zbulojnë insulinë, dhe nëse kjo nuk ka sukses, hiqni një pjesë të pankreasit ose mëlçisë me tumorin. Nëse ekziston insulinoma me metastaza, ju gjithashtu duhet të bëni një rekseksion të një pjese të organit në mënyrë që të minimizoni indet e tumorit.
Trajtimi konservativ
Trajtimi simptomatik i insulinës në pritje të operacionit është një dietë e lartë me sheqer. Preferenca u jepet produkteve me, asimilimi i të cilave siguron një rrjedhë uniforme të glukozës në gjak. Episodet e hipoglikemisë akute ndalen nga karbohidratet e shpejta, zakonisht lëngjet me sheqer të shtuar. Nëse hipoglikemia e rëndë paraqitet me vetëdije të dëmtuar, pacienti injektohet glukozë në mënyrë intravenoze.
Nëse, për shkak të gjendjes së shëndetit të pacientit, operacioni është vonuar ose është i pamundur fare, përshkruhen fenitoin dhe diazoksid. Ilaçi i parë është një ilaç antiepileptik, i dyti përdoret si një vazodilator për krizat hipertensionale. Kombinimi i këtyre ilaçeve është një efekt anësor i zakonshëm. Duke përdorur këtë pengesë për mirë, ju mund ta mbani glukozën e gjakut në një nivel afër normales për vite me rradhë. Diuretikët përshkruhen në të njëjtën kohë me diazoksidin, pasi ai mban lëngun në inde.
Aktiviteti i tumoreve të vogla të pankreasit mund të zvogëlohet duke përdorur verapamil dhe propranalol, të cilat mund të pengojnë sekretimin e insulinës. Oktreotidi përdoret për të trajtuar insulinomat malinje, parandalon lëshimin e hormonit dhe përmirëson ndjeshëm gjendjen e pacientit.
Kimioterapia
Kimioterapia është e nevojshme nëse tumori është malinj. Streptozocina përdoret në kombinim me fluorouracil, 60% e pacientëve janë të ndjeshëm ndaj tyre, dhe 50% kanë falje të plotë. Kursi i trajtimit zgjat 5 ditë, ata do të duhet të përsëriten çdo 6 javë. Ilaçi ka një efekt toksik në mëlçi dhe veshkë, prandaj, në intervalet midis kurseve, ilaçe përcaktohen për t'i mbështetur ato.
Farë të presim nga sëmundja
Pas operacionit, nivelet e insulinës shpejt ulen, glukoza në gjak rritet. Nëse tumori zbulohet në kohë dhe hiqet plotësisht, 96% e pacientëve shërohen. Rezultati më i mirë është me tumore të vogla beninje. Efektiviteti i trajtimit të insulinës malinje është 65%. Relapses ndodhin në 10% të rasteve.
Me ndryshime të vogla në sistemin nervor qendror, trupi kopeton më vete, ato regresohen pas disa muajsh. Dëmtime të rënda nervore, ndryshimet organike në tru janë të pakthyeshme.
Sigurohuni të mësoni! A mendoni se administrimi i përjetshëm i pilulave dhe insulinës është mënyra e vetme për të mbajtur nën kontroll sheqerin? Jo e vërtetë! Ju mund ta verifikoni këtë vetë duke filluar ta përdorni atë.
Insulinoma e pankreasit përcaktohet si një tumor aktiv aktiv në organin përkatës. Më shpesh, është beninje.Specialistët theksojnë se përqindja e zhvillimit të insulinës malinje është 15 përqind. Simptomat e sëmundjes mund të jenë të ndryshme. Manifestimi i tumorit ndikohet nga: niveli i zhvillimit, shkalla e mbrojtjes së trupit, karakteristikat individuale të pacientit, faktorët e jashtëm / të brendshëm.
Insulinoma ka këtë pamje.