Farë është rezistenca ndaj insulinës? Sindroma metabolike e rezistencës ndaj insulinës
| Sindroma metabolike | |
|---|---|
 Mashkull: lartësia - 177 cm, pesha - 146 kg, BMI - 46 kg / m² | |
| ICD-10-CM | E88.81 |
| ICD-9 | 277.7 277.7 |
| ICD-9-CM | 277.7 |
| OMIM | 605552 |
| DiseasesDB | 31955 |
| MedlinePlus | 007290 |
| bie në rrjetë | D024821 |
Sindroma metabolike (MS) (sinonime: sindromi metabolik X, sindromi Reaven, sindromi i rezistencës së insulinës) - një rritje në masën dhjamore viscerale, një ulje në ndjeshmërinë e indeve periferike ndaj insulinës dhe hipersinsulinemisë, të cilat prishin karbohidratet, lipidet, metabolizmin e purinës, dhe gjithashtu shkaktojnë hipertension arterial.
Përhapje
Në 1981, M. Hanefeld dhe W. Leoonardt propozuan caktimin e rasteve të një kombinimi të çrregullimeve të ndryshme metabolike si "sindromë metabolike" (MS).
Në vitin 1988, profesor G. Reaven, në ligjëratën e tij për Bunting, bazuar në vëzhgimet e veta dhe duke përmbledhur studimet e autorëve të tjerë, parashtroi një hipotezë, sipas së cilës rezistenca ndaj insulinës, mbipesha abdominale, hipertensioni arterial (AH), dislipidemia aterogjenike dhe sëmundja koronare e zemrës (CHD) shërbejnë si një manifestim i një gjendje patologjike, të cilën ai propozoi ta quante "Sindromi X". Në vitin 1989, D. Kaplan shpik termin "kuartet vdekjeprurëse": një kombinim i diabetit, mbipesha, hipertensioni dhe sëmundja koronare e zemrës.
Sipas H. Arnesen (1992), sindromi metabolik kuptohet se nënkupton një kombinim të të paktën dy prej pesë çrregullimeve:
- rezistencë ndaj insulinës me ulje të tolerancës ndaj karbohidrateve dhe hipersinsulinemisë,
- dyslipoproteinemia me hipertrigliceridemi dhe nivele të ulëta të lipoproteinave të kolesterolit me densitet të lartë,
- një tendencë për trombozë dhe një rritje në nivelet plazmatike të një frenuesi të aktivizuesit plazminogen,
- hipertensioni arterial në sfondin e rritjes së aktivitetit të sistemit nervor simpatik,
- trashje e përgjithësuar me rritjen e sekretimit të acideve yndyrore të lira në venën e portalit.
Përhapje
Sipas OBSH-së, numri i pacientëve me sindromë rezistente ndaj insulinës që kanë një rrezik të lartë të zhvillimit të diabetit tip 2 është 40-60 milion njerëz në Evropë. Në vendet e industrializuara, përhapja e sindromës metabolike tek njerëzit mbi 30 vjeç është 10-20%, në Shtetet e Bashkuara - 34% (44% në mesin e njerëzve mbi 50 vjeç). Besohej se sindroma metabolike është një sëmundje e njerëzve të moshës së mesme dhe (kryesisht) të grave. Sidoqoftë, një studim i kryer nën kujdesin e Shoqatës Amerikane të Diabeteve sugjeron që kjo sindromë tregon rritje të qëndrueshme midis adoleshentëve dhe të rinjve. Kështu, sipas shkencëtarëve nga Universiteti Uashington, nga 1994 në 2000, incidenca e sindromës metabolike tek adoleshentët u rrit nga 4.2 në 6.4%. Në mbarë vendin, numri i adoleshentëve dhe të rinjve që vuajnë nga Sindroma X vlerësohet në më shumë se 2 milion.
Sindroma metabolike është një nga problemet më të ngutshme të mjekësisë moderne që shoqërohet me mbajtjen e një stili jetese jo të shëndetshëm. Koncepti i një “stili të shëndetshëm” përfshin një dietë të ekuilibruar, mbajtjen e një peshe normale të trupit, aktivitet fizik të rregullt dhe të përshtatshëm për moshën dhe refuzimin për të pirë alkool dhe duhan.
Informacion i përgjithshëm
Para se të analizoni konceptin e "rezistencës ndaj insulinës", çfarë është dhe cilat shenja ka, duhet thënë se ky çrregullim është mjaft i zakonshëm. Më shumë se 50% e njerëzve me hipertension vuajnë nga kjo patologji. Më shpesh, rezistenca ndaj insulinës (ajo që është, do të përshkruhet më poshtë) gjendet tek të moshuarit. Por në disa raste, ajo zbulohet në fëmijëri. Sindroma e rezistencës së insulinës shpesh mbetet e panjohur para se të fillojnë të shfaqen shqetësime metabolike. Grupi i rrezikut përfshin njerëz me dislipidemi ose tolerancë të dëmtuar të glukozës, mbipesha, hipertensioni.
Rezistenca ndaj insulinës
Farë është kjo Featuresfarë karakteristikash ka shkelja? Sindroma metabolike e rezistencës ndaj insulinës është një përgjigje e gabuar e trupit ndaj veprimit të njërës prej komponimeve. Koncepti është i zbatueshëm për efekte të ndryshme biologjike. Kjo, në veçanti, lidhet me efektin e insulinës në metabolizmin e proteinave dhe lipideve, shprehjen e gjeneve dhe funksionin vaskular endotelial. Përgjigja e dëmtuar çon në një rritje të përqendrimit të komponimit në gjak në lidhje me sasinë e glukozës së nevojshme për vëllimin në dispozicion. Sindroma e rezistencës ndaj insulinës është një çrregullim i kombinuar. Ai përfshin një ndryshim në tolerancën e glukozës, diabeti tip 2, dislipidemia dhe mbipesha. Sindromi X nënkupton gjithashtu rezistencë ndaj marrjes së glukozës (i varur nga insulina).

Mekanizmi i zhvillimit
Deri më tani, specialistët nuk kanë qenë në gjendje ta studiojnë plotësisht atë. Disrregullimet që çojnë në zhvillimin e rezistencës ndaj insulinës mund të ndodhin në nivelet e mëposhtme:
- Receptor. Në këtë rast, gjendja manifestohet nga afiniteti ose një rënie në numrin e receptorëve.
- Në nivelin e transportit të glukozës. Në këtë rast, zbulohet një rënie në numrin e molekulave GLUT4.
- Pre-receptoral. Në këtë rast, ata flasin për insulinë anormale.
- Postreceptor. Në këtë rast, ekziston një shkelje e fosfolimit dhe një shkelje e transmetimit të sinjalit.
Anomalitë e molekulave të insulinës janë mjaft të rralla dhe nuk kanë rëndësi klinike. Dendësia e receptorit mund të zvogëlohet në pacientë për shkak të reagimeve negative. Shkaktohet nga hiperinsulinemia. Shpesh pacientët kanë një ulje të moderuar të numrit të receptorëve. Në këtë rast, niveli i feedback-ut nuk konsiderohet kriter me të cilin përcaktohet se në çfarë mase është rezistenca ndaj insulinës. Shkaqet e sëmundjes janë zvogëluar nga specialistët në çrregullimet e pas pranimit të transmetimit të sinjalit. Faktorët provokues, veçanërisht, përfshijnë:
- Pirja e duhanit.
- Rritja e përmbajtjes së TNF-alfa.
- Ulur aktivitetin fizik.
- Rritja e përqendrimit të acideve yndyrore jo-esterifikuese.
- Age.

Këta janë faktorët kryesorë që më shpesh se të tjerët mund të provokojnë rezistencë ndaj insulinës. Trajtimi përfshin përdorimin e:
- Diuretikët e grupit tiazid.
- Bllokuesit bllokues beta-adrenore.
- Acidi nikotinik.
- Kortikosteroidet.
Rritja e rezistencës ndaj insulinës
Efekti në metabolizmin e glukozës ndodh në indet dhjamore, muskuj dhe mëlçi. Muskujt skeletorë metabolizojnë afërsisht 80% të kësaj kompleksi. Muskujt në këtë rast veprojnë si një burim i rëndësishëm i rezistencës ndaj insulinës. Kapja e glukozës në qeliza kryhet me anë të një proteine të veçantë transporti GLUT4. Pas aktivizimit të receptorit të insulinës, shkaktohet një seri reagimesh fosfoluese. Në fund të fundit ato çojnë në shndërrimin e GLUT4 në membranën qelizore nga citosoli. Kështu që glukoza merr mundësinë për të hyrë në qelizë. Rezistenca ndaj insulinës (norma do të tregohet më poshtë) është shkaktuar nga një rënie në shkallën e shndërrimit të GLUT4. Në të njëjtën kohë, ka një rënie në përdorimin dhe marrjen e glukozës nga qelizat. Së bashku me këtë, përveç lehtësimit të marrjes së glukozës në indet periferike, prodhimi i glukozës nga mëlçia shtypet me hipersinsulinemia. Me diabet tip 2, rifillon.
Kombinohet me rezistencë ndaj insulinës mjaft shpesh. Nëse pacienti tejkalon peshën me 35-40%, ndjeshmëria zvogëlohet për 40%. Indi dhjamor i vendosur në murin anterdominal të barkut ka një aktivitet metabolik më të lartë se ai i vendosur më poshtë. Gjatë vëzhgimeve mjekësore, u zbulua se një çlirim i rritur i acideve yndyrore nga fibrat e barkut në rrjedhën e gjakut të portalit provokon prodhimin e triglicerideve nga mëlçia.

Shenjat klinike
Rezistenca ndaj insulinës, simptomat e së cilës shoqërohen kryesisht me shqetësime metabolike, mund të dyshohen në pacientët me mbipesha abdominale, diabetin gestacional, një histori familjare të diabetit tip 2, dislipidemisë dhe hipertensionit. Në rrezik janë gratë me PCOS (vezore polikistike). Për shkak të faktit se mbipesha është një shënues i rezistencës ndaj insulinës, është e nevojshme të vlerësohet natyra e shpërndarjes së indeve yndyrore. Vendndodhja e saj mund të jetë gjinekoide - në pjesën e poshtme të trupit, ose lloji android - në murin e përparmë të peritoneumit. Akumulimi në gjysmën e sipërme të trupit karakterizohet nga një faktor më i rëndësishëm prognostik për rezistencën ndaj insulinës, glukozës së ndryshuar dhe tolerancës ndaj diabetit sesa obeziteti në pjesët e poshtme. Për të identifikuar sasinë e indit yndyror të barkut, mund të përdorni metodën e mëposhtme: përcaktoni raportin e belit, ijet dhe BMI. Në normat prej 0.8 për gratë dhe 0,1 për burrat dhe një BMI prej më shumë se 27, diagnostikohet mbipesha abdominale dhe rezistenca ndaj insulinës. Simptomat e patologjisë manifestohen në mënyrë të jashtme. Në veçanti, zonat e hiperpigmentuara të rrudhura, të përafërta vërehen në lëkurë. Më shpesh ato shfaqen në sqetulla, në bërryla, nën gjëndrat e qumështit. Analiza për rezistencën ndaj insulinës është një llogaritje sipas formulës. HOMA-IR llogaritet si më poshtë: insulinë e agjërimit (μU / ml) x glukozë agjërimi (mmol / l). Rezultati ndahet me 22.5. Rezultati është një indeks i rezistencës së insulinës. Norma - 18 janar 2015
Shkaqet e sindromës metabolike.
 Insulina në trup kryen shumë funksione. Por detyra e saj kryesore është të kontaktoni me receptorët e ndjeshëm ndaj insulinës që janë në membranën e secilës qelizë. Pas kësaj fillon mekanizmi për transportimin e glukozës nga hapësira ndërqelizore në qelizë. Kështu, insulina "hap derën" në qelizë për glukozën. Nëse receptorët nuk i përgjigjen insulinës, atëherë vetë hormoni dhe glukoza grumbullohen në gjak.
Insulina në trup kryen shumë funksione. Por detyra e saj kryesore është të kontaktoni me receptorët e ndjeshëm ndaj insulinës që janë në membranën e secilës qelizë. Pas kësaj fillon mekanizmi për transportimin e glukozës nga hapësira ndërqelizore në qelizë. Kështu, insulina "hap derën" në qelizë për glukozën. Nëse receptorët nuk i përgjigjen insulinës, atëherë vetë hormoni dhe glukoza grumbullohen në gjak.
Baza e zhvillimit të sindromës metabolike është pandjeshmëria ndaj insulinës - rezistenca ndaj insulinës. Ky fenomen mund të shkaktohet nga një numër arsyesh.
- Predispozicioni gjenetik. Disa njerëz kanë pandjeshmëri ndaj insulinës në nivelin gjenetik. Geni, i cili është përgjegjës për zhvillimin e sindromës metabolike, është vendosur në kromozomin e 19-të. Mutacionet e tij mund të çojnë në faktin se
- qelizave u mungojnë receptorët për lidhjen e insulinës,
- receptorët nuk janë të ndjeshëm ndaj insulinës,
- sistemi imunitar prodhon antitrupa që bllokojnë receptorët e ndjeshëm ndaj insulinës,
- pankreasi prodhon insulinë anormale.
Ekziston një teori që ndjeshmëria e ulur ndaj insulinës është rezultat i evolucionit. Kjo pronë ndihmon trupin të mbijetojë në mënyrë të sigurt urinë. Por te njerëzit modern, kur konsumojnë ushqime me kalori të lartë dhe yndyrore, njerëz të tillë zhvillojnë trashje dhe sindromë metabolike. - Dietë të lartë me yndyrë dhe karbohidrate - faktori më i rëndësishëm në zhvillimin e sindromës metabolike. Acidet yndyrore të ngopura që vijnë me yndyrna shtazore në sasi të mëdha kontribuojnë në zhvillimin e mbipeshes. Për më tepër, acidet yndyrore shkaktojnë ndryshime në membranat e qelizave, duke i bërë ato të pandjeshme ndaj veprimit të insulinës. Ushqimi tepër kalori i lartë çon në faktin se shumë glukozë dhe acide yndyrore hyjnë në gjak. Teprica e tyre depozitohet në qelizat dhjamore në yndyrën nënlëkurore, si dhe në indet e tjera. Kjo çon në një ulje të ndjeshmërisë së tyre ndaj insulinës.
- Jeta e ulur. Një ulje në aktivitetin fizik nënkupton një ulje të shkallës së të gjitha proceseve metabolike, përfshirë prishjen dhe thithjen e yndyrnave. Acidet yndyrore bllokojnë transportin e glukozës në qelizë dhe zvogëlojnë ndjeshmërinë e membranës së saj ndaj insulinës.
- Hipertensioni arterial i patrajtuar i zgjatur. Shkakton një shkelje të qarkullimit periferik, i cili shoqërohet me një rënie të ndjeshmërisë së indeve ndaj insulinës.
- Të varur nga dieta me kalori të ulët. Nëse përmbajtja kalorike e dietës ditore është më pak se 300 kcal, kjo çon në çrregullime të pakthyeshme metabolike. Trupi "kursen" dhe ndërton rezerva, gjë që çon në depozitimin e rritur të yndyrës.
- Stresi. Stresi mendor afatgjatë ngre rregullimin nervor të organeve dhe indeve. Si rezultat, prodhimi i hormoneve, përfshirë insulinën dhe reagimi i qelizave ndaj tyre janë ndërprerë.
- Marrja e antagonistëve të insulinës:
- glucagon
- kortikosteroidet
- kontraceptivë oralë
- hormonet tiroide
Këto ilaçe zvogëlojnë thithjen e glukozës nga indet, e cila shoqërohet me një rënie të ndjeshmërisë ndaj insulinës. - Një mbidozë e insulinës në trajtimin e diabetit. Trajtimi jo i duhur çon në një sasi të madhe të insulinës në gjak. Isshtë Addictive për receptorët. Në këtë rast, rezistenca ndaj insulinës është një lloj reagimi mbrojtës i trupit nga një përqendrim i lartë i insulinës.
- Disordersrregullime hormonale. Indi dhjamor është një organ endokrin dhe sekreton hormonet që ulin ndjeshmërinë ndaj insulinës. Për më tepër, sa më i theksuar obeziteti, aq më i ulët është ndjeshmëria. Tek gratë, me rritjen e prodhimit të testosteronit dhe uljen e estrogjenit, yndyrnat grumbullohen sipas llojit "mashkull", funksionon enët e gjakut dhe hipertensioni arterial zhvillohet. Një ulje në nivelin e hormoneve tiroide me hipotiroidizëm gjithashtu mund të shkaktojë një rritje të nivelit të lipideve (yndyrnave) në gjak dhe zhvillimin e rezistencës ndaj insulinës.
- Ndryshimet në lidhje me moshën te burrat. Prodhimi i testosteronit zvogëlohet me moshën, gjë që çon në rezistencë ndaj insulinës, mbipesha dhe hipertensioni.
- Apnea në ëndërr. Mbajtja e frymës në ëndërr shkakton urinë nga oksigjeni i trurit dhe rritje të prodhimit të hormonit të rritjes. Kjo substancë kontribuon në zhvillimin e ndjeshmërisë ndaj insulinës.

Simptomat e sindromës metabolike
Mekanizmi i zhvillimit të sindromës metabolike
- Aktiviteti i ulët fizik dhe kequshqyerja çojnë në ndjeshmëri të dëmtuar të receptorëve që bashkëveprojnë me insulinën.
- Pankreasi prodhon më shumë insulinë për të kapërcyer pandjeshmërinë e qelizave dhe për t'u siguruar atyre glukozë.
- Hiperinsulinemia (një tepricë e insulinës në gjak) zhvillohet, gjë që çon në mbipeshe, metabolizëm të lipideve të dëmtuar dhe funksionim vaskular, dhe presioni i gjakut rritet.
- Glukoza e padenjuar mbetet në gjak - zhvillohet hiperglicemia. Përqendrimet e larta të glukozës jashtë qelizës dhe të ulëta brenda shkaktojnë shkatërrimin e proteinave dhe shfaqjen e radikalëve të lirë, të cilat dëmtojnë membranën qelizore dhe shkaktojnë plakjen e tyre të parakohshme.
Sëmundja fillon pa u vënë re. Nuk shkakton dhimbje, por nuk bëhet më pak e rrezikshme.
Ndjesitë subjektive në sindromën metabolike
- Sulme të humorit të keq në një gjendje të uritur. Marrja e dobët e glukozës në qelizat e trurit shkakton nervozizëm, periudha agresioni dhe humor të ulët.
- Lodhje. Prishja është shkaktuar nga fakti se pavarësisht sheqerit në gjak të lartë, qelizat nuk marrin glukozë, ato kanë mbetur pa ushqim dhe një burim energjie. Arsyeja për "urinë" të qelizave është se mekanizmi që transporton glukozën përmes membranës qelizore nuk funksionon.
- Selektiviteti i ushqimit. Mishi dhe perimet nuk shkaktojnë oreks, dua ëmbëlsirat. Kjo për faktin se qelizat e trurit kanë nevojë për glukozë. Pas konsumimit të karbohidrateve, gjendja shpirtërore përmirësohet për një kohë të shkurtër. Perimet dhe ushqimet proteinike (gjizë, vezë, mish) shkaktojnë përgjumje.
- Sulmet e një rrahje të shpejtë të zemrës. Nivelet e ngritura të insulinës përshpejtojnë rrahjet e zemrës dhe rrisin rrjedhën e gjakut nga zemra me çdo kontraktim. Kjo fillimisht çon në një trashje të mureve të gjysmës së majtë të zemrës, dhe pastaj në veshin e murit të muskujve.
- Dhimbje në zemër. Depozitat e kolesterolit në enët koronare shkaktojnë shqetësime në ushqimin e zemrës dhe dhimbjen.
- dhimbje koke shoqërohet me ngushtimin e enëve të trurit. Një spazëm kapilar shfaqet me një rritje të presionit të gjakut ose për shkak të vazokonstruksionit me pllaka aterosklerotike.
- Nauze dhe koordinim i dëmtuar shkaktuar nga rritje e presionit intrakranial në lidhje me një shkelje të rrjedhjes së gjakut nga truri.
- Etje dhe gojë të thatë. Ky është rezultat i frenimit të gjëndrave të pështymës nga nervat simpatikë me një përqendrim të lartë të insulinës në gjak.
- Tendenca për kapsllëk. Obeziteti i organeve të brendshme dhe niveli i lartë i insulinës ngadalësojnë zorrët dhe dëmtojnë sekretimin e lëngjeve tretës. Prandaj, ushqimi mbetet në traktin e tretjes për një kohë të gjatë.
- Djersitje e rritur, veçanërisht gjatë natës - rezultat i stimulimit të insulinës së sistemit nervor simpatik.
- Trashje barku, depozitimi i yndyrës në brezin e barkut dhe shpatullave. Duket një bark "birrë". Indet yndyrore grumbullohen jo vetëm nën lëkurë, por edhe rreth organeve të brendshme. Jo vetëm që i shtrydh ato, duke e ndërlikuar punën e tyre, por gjithashtu luan rolin e organit endokrin. Yndyra sekreton substanca që kontribuojnë në shfaqjen e inflamacionit, një rritje në nivelin e fibrinës në gjak, gjë që rrit rrezikun e mpiksjes së gjakut. Obeziteti i barkut diagnostikohet nëse perimetri i belit tejkalon:
- në meshkuj më shumë se 102 cm,
- në gratë mbi 88 cm.
- Pika të kuqe në gjoks dhe qafë. Këto janë shenja të presionit të shtuar të shoqëruar me vazospazëm, i cili është shkaktuar nga një tepricë e insulinës.
Presioni i gjakut (pa ilaçe antihipertensive)
- Presioni sistolik (i sipërm) i gjakut tejkalon 130 mm Hg. Art.
- presioni diastolik (më i ulët) tejkalon 85 mm Hg. Art.
Simptomat laboratorike të sindromës metabolike
Një test biokimik i gjakut tek njerëzit me sindromën metabolike zbulon devijime të konsiderueshme nga norma.
- trigliceridet - yndyrnat e privuara nga kolesteroli. Në pacientët me sindromë metabolike, numri i tyre tejkalon 1.7 mmol / L. Niveli i triglicerideve rritet në gjak për shkak të faktit se yndyrnat lëshohen në venë e portalit gjatë mbipeshes së brendshme.
- lipoproteina densitet i lartë (HDL) ose kolesterol “i mirë”. Përqendrimi zvogëlohet për shkak të konsumit të pamjaftueshëm të vajrave bimore dhe një stili jetese të ulur.
- gra - më pak se 1.3 mmol / l
- burra - më pak se 1.0 mmol / l
- kolesterolit, lipoproteinat me densitet të ulët (LDL) ose kolesterol "të keq", një rritje prej më shumë se 3.0 mmol / L. Një sasi e madhe e acideve yndyrore nga indi dhjamor që rrethon organet e brendshme futet në venën e portalit. Këto acide yndyrore stimulojnë mëlçinë të sintetizojë kolesterolin.
- Glukoza e agjëruar në gjak më shumë se 5.6-6.1 mmol / l. Qelizat e trupit nuk thithin glukozën mirë, kështu që përqendrimet e tij në gjak janë të larta edhe pas agjërimit të natës.
- Toleranca e glukozës. 75 g glukozë merret me gojë dhe pas 2 orësh përcaktohet niveli i glukozës në gjak. Në një person të shëndetshëm, glukoza absorbohet gjatë kësaj kohe, dhe niveli i saj kthehet në normale, duke mos kaluar më shumë se 6.6 mmol / L. Me sindromën metabolike, përqendrimi i glukozës është 7.8-11.1 mmol / L. Kjo sugjeron që glukoza nuk absorbohet nga qelizat dhe mbetet në gjak.
- Acidi urik më shumë se 415 mikromol / l. Niveli i tij ngrihet për shkak të dëmtimit të metabolizmit të purinës. Me sindromën metabolike, acidi urik formohet gjatë vdekjes në qelizë dhe ekskretohet dobët nga veshkat. Ajo tregon mbipeshe dhe një rrezik të lartë të zhvillimit të përdhes.
- Microalbuminuria. Shfaqja e molekulave të proteinave në urinë tregon ndryshime në funksionimin e veshkave të shkaktuara nga diabeti mellitus ose hipertensioni. Veshkat nuk e filtrojnë urinën sa duhet, si rezultat, molekulat e proteinave futen në të.
Me cilin mjek duhet të kontaktoj nëse kam mbipeshë?
 Endokrinologët trajtojnë sindromën metabolike. Por duke pasur parasysh që njëlloj ndryshimesh patologjike ndodhin në trupin e pacientit, mund të kërkohet një këshillim: terapist, kardiolog, ushqyes.
Endokrinologët trajtojnë sindromën metabolike. Por duke pasur parasysh që njëlloj ndryshimesh patologjike ndodhin në trupin e pacientit, mund të kërkohet një këshillim: terapist, kardiolog, ushqyes.
Në emërimin e mjekut (endokrinolog)
intervistë
Në pritje, mjeku mbledh një anamnezë dhe harton një histori mjekësore. Sondazhi ndihmon në përcaktimin e asaj që shkakton mbipesha dhe zhvillimin e sindromës metabolike:
- kushtet e jetesës
- zakonet e ngrënies, varësia ndaj ushqimeve të ëmbla dhe yndyrore,
- sa vjeç ishte mbipesha
- nëse të afërmit vuajnë nga mbipesha,
- prania e sëmundjes kardiovaskulare,
- niveli i presionit të gjakut.
Ekzaminimi i pacientit
- Përcaktimi i llojit të mbipeshes. Në sindromën metabolike, dhjami është i përqendruar në murin anterior të barkut, bagazhin, qafën dhe fytyrën. Është trashje barku ose mbipesha e mashkullit. Me trashje gynoide ose femërore, dhjami depozitohet në gjysmën e poshtme të trupit: vithe dhe mollaqe.
- Matja e perimetrit të belit. Treguesit e mëposhtëm dëshmojnë për zhvillimin e sindromës metabolike:
- te burrat më shumë se 102 cm,
- në gratë mbi 88 cm.
Nëse ekziston një predispozitë trashëgimore, atëherë diagnoza e "mbipeshes" bëhet me ritme përkatësisht 94 cm dhe 80 cm. - Matja e një raporti të një perimetri të belit dhe një rrethi të vitheve (OT / OB). Raporti i tyre nuk duhet të kalojë
- në meshkuj më shumë se 1.0,
- tek gratë më shumë se 0.8.
Për shembull, perimetri i belit të një gruaje është 85 cm, dhe ijet e saj 100 cm 85/100 = 0,85 - kjo shifër tregon mbipesha dhe zhvillimin e sindromës metabolike. - Peshimi dhe matja e rritjes. Për ta bërë këtë, përdorni një shkallë mjekësore dhe stadiometër.
- Llogaritja e indeksit të masës trupore (BMI). Për të përcaktuar indeksin duke përdorur formulën:
Nëse indeksi është në intervalin 25-30, kjo tregon peshë të tepërt. Vlerat e indeksit prej më shumë se 30 tregojnë trashje.
Për shembull, pesha e një gruaje është 90 kg, lartësia 160 cm. 90/160 = 35.16, që tregon mbipeshe.
- Prania e vargjeve (shenjat e shtrirjes) në lëkurë. Me një rritje të mprehtë të peshës, shtresa shtresore e lëkurës dhe kapilarëve të vegjël të gjakut janë copëtuar. Epiderma mbetet e paprekur. Si rezultat, në lëkurë shfaqen vija të kuqe 2-5 mm, të cilat përfundimisht mbushen me fibra lidhës dhe shkëlqejnë.
Diagnostifikimi laboratorik i sindromës metabolike

Trajtimi i drogës i sindromës metabolike
Trajtimi i drogës së sindromës metabolike ka për qëllim përmirësimin e thithjes së insulinës, stabilizimin e niveleve të glukozës dhe normalizimin e metabolizmit të yndyrës.
| Grupi i barnave | Mekanizmi i trajtimit | përfaqësuesit | Si të merrni |
| Trajtimi i çrregullimeve të metabolizmit të lipideve | |||
| Ilaçet hipolipidemike (statinat dhe fibratet) | Ato zvogëlojnë sintezën ndërqelizore të kolesterolit, kontribuojnë në heqjen e "kolesterolit të keq" nga qarkullimi i gjakut. Fibratet ulin nivelin e acidit urik për shkak të thithjes së kripërave të tij nga veshkat. | rosuvastatin | Merrni 5-10 mg të barit 1 herë në ditë. Pas 4 javësh, mjeku vlerëson nivelin e kolesterolit në gjak dhe mund të rrisë dozën. |
| fenofibrat | Merrni ilaçin 2 herë në ditë: 2 kapsula gjatë mëngjesit dhe 1 kapsulë gjatë darkës. | ||
| Trajtimi për rezistencën e insulinës dhe kontrollin e glukozës | |||
| Droga për të ulur rezistencën ndaj insulinës | Përmirësoni marrjen e glukozës në qelizë pa stimuluar prodhimin e insulinës. Ngadalësoni prodhimin e acideve yndyrore, përshpejtoni shndërrimin e glukozës në glikogjen. Përmirëson lidhjen e insulinës për receptorët e qelizave, duke rritur ndjeshmërinë e indeve ndaj tij. | Metformin | Dozimi përcaktohet në varësi të nivelit të glukozës në gjakun e tabletave 1-4. Doza ditore ndahet në 2-3 doza. Përdorni pas vaktit. |
| Barnat e sensibilizimit të insulinës | Ilaçet ngadalësojnë thithjen e glukozës nga zorrët, zvogëlojnë prodhimin e glukozës në mëlçi dhe rrisin ndjeshmërinë e qelizave ndaj insulinës. Ulni oreksin dhe ndihmoni në humbjen e peshës. | Siofor Glyukofazh | Doza fillestare është 500-850 mg 2-3 herë në ditë me vakt. Pas 2 javësh, një rregullim i dozës është i nevojshëm duke marrë parasysh nivelin e glukozës në gjak. |
| vitamina | Acidi alfa lipoik rregullon mëlçinë, përmirëson metabolizmin e kolesterolit. Përmirëson thithjen e glukozës në muskul skeletor. | Lipon alfa | Merrni 1 tabletë 2-3 herë në ditë për 3-4 javë. |
| Barnat që normalizojnë metabolizmin dhe presionin e gjakut | |||
| Frenuesit e enzimës që kthehen në angiotensin | Bllokoni veprimin e një enzime që shkakton vazokonstriksion. Ata zgjerojnë lumenin e enëve të gjakut, zvogëlojnë presionin e gjakut, lehtësojnë punën e zemrës. | kaptopril | Ilaçi merret në stomak bosh 3 herë në ditë. Doza ditore është nga 25 në 150 mg. |
| enalaprili | 0.01 g një herë në ditë, pavarësisht nga marrja e ushqimit. | ||
| Antagonistët e kalciumit ose bllokuesit e kanaleve të kalciumit | Ulni presionin e gjakut, zvogëloni kërkesën për oksigjen të muskujve të zemrës dhe në të njëjtën kohë të përmirësoni ushqimin e tij. Ata kanë një efekt diuretik të dobët. | felodipinë | Merrni 1 tabletë (5 mg) një herë në ditë. Konsumoni pavarësisht ushqimit. |
| Trajtimi i mbipeshes | |||
| Frenuesit e thithjes së dhjamit | Reduktoni aktivitetin e enzimave tretëse dhe kështu prishni prishjen dhe thithjen e yndyrës në zorrët e vogla. | Xenical | Merrni një kapsulë (120 mg) me çdo vakt kryesor ose jo më vonë se një orë pas vaktit. |
| Orlistat | Merrni 120 mg ndërsa merrni vaktin kryesor 3 herë në ditë. Nëse ushqimi përmban pak yndyrë, atëherë orlistat nuk mund të merren. | ||
| Barnat që ndikojnë në sistemin nervor qendror dhe shtypin oreksin | Ata modelojnë sjelljen e ngrënies, zvogëlojnë nevojën për ushqim dhe ulin oreksin. Ato ndihmojnë për të përballuar urinë gjatë dietës. | fluoxetine | Një antidepresant është përshkruar 1-3 tableta gjatë gjithë ditës pas vaktit. |
| Warning! Anorektikët (ilaçet që shtypin oreksin) nuk mund të përdoren për të ulur peshën në trajtimin e sindromës metabolike. Këto ilaçe ulin më tej ndjeshmërinë e indeve ndaj insulinës. Anorektikët përfshijnë ilaçe të tilla të njohura: Fluoxetine, Prozac, Meridia, Reduxin. |
Sindromi metabolik
Për të rivendosur metabolizmin dhe për të rritur ndjeshmërinë ndaj insulinës, duhet të përmbushen 2 kushte:
- ushqim i ulët i karbohidrateve
- aktivitet fizik i moderuar.
Trajnim fizik për sindromën metabolike.
 Gjatë sportit, trupi djeg dyqanet e yndyrës. Përveç kësaj, metabolizmi është i përshpejtuar, prandaj, edhe në pushim, trupi vazhdon të përpunojë yndyrnat në energji.
Gjatë sportit, trupi djeg dyqanet e yndyrës. Përveç kësaj, metabolizmi është i përshpejtuar, prandaj, edhe në pushim, trupi vazhdon të përpunojë yndyrnat në energji.
Falë stërvitjes, hormonet e lumturisë - endorfinat - prodhohen në tru. Këto substanca jo vetëm që përmirësojnë gjendjen shpirtërore, por gjithashtu ndihmojnë në kontrollin e oreksit dhe zvogëlojnë dëshirat për karbohidratet. Prandaj, kur ka një ndjenjë të urisë, ushqimi i shëndetshëm i proteinave ndihmon për ta kapërcyer atë.
Humor i mirë dhe mirëqenie, rritje e ndjeshmërisë ndaj insulinës dhe një figure e hollë dhe ngadalësimi i procesit të plakjes, rritja e performancës - shpërblime nga sportet e rregullta.
Disa rregulla për t'ju ndihmuar të merreni me mbipesha në mënyrë më efektive.
- Argëtohu Zgjidhni sportin që është i duhuri për ju. Nëse klasa do të sjellë gëzim, atëherë nuk do të ndaleni së stërvituri.
- Trajnoni rregullisht. Lejoni kohë për aktivitet fizik çdo ditë. Ju duhet të kuptoni se shëndeti juaj varet nga disiplina në këtë çështje. Më e mira konsiderohet stërvitje 6 ditë në javë për 60 minuta.
- Zgjidhni sportin e duhur.
- Për njerëzit më të vjetër se 50 vjet me çrregullime të qarkullimit të gjakut dhe sëmundje të zemrës, ecja ose ecja Nordike me shufra skive është e përshtatshme.
- Për njerëzit nën 50 vjeç, vrapim i qetë.
- Në çdo moshë, noti, çiklizmi, skijimi, makina me vrap do të ndihmojnë në përmirësimin e funksionit të zemrës.
- Mos bëni punë të tepërt. Trajnimi nuk duhet të jetë negativ, përndryshe do të ndikojë negativisht në imunitetin. Filloni me një ngarkesë minimale dhe rritni gradualisht kohëzgjatjen dhe intensitetin e klasave.
- Shikoni pulsin tuaj. Në mënyrë më efektive, yndyrnat digjen në një frekuencë prej 110-130 rrahje në minutë. Shkalla maksimale e zemrës: 220 minus në moshë. Për shembull, nëse jeni 40 vjeç, atëherë një tregues i rrezikshëm për ju është 220-40 = 180 rrahje në minutë tashmë. Shtë i përshtatshëm të përdorni një monitor të rrahjeve të zemrës për të kontrolluar rrahjet e zemrës tuaj gjatë trajnimit.
- Konsideroni kundërindikacionet te cilat varen nga semundjet bashkekohore dhe komplikimet e shkaktuara nga sindroma metabolike. Rekomandohet të përmbaheni nga klasa nëse:
- proteina që gjendet në urinë
- shtypja e gjakut është shumë më e lartë se norma juaj,
- nivelet e glukozës në gjak mbi 9.5 mmol / L.
Ushtrime anaerobe ose trainim forcash (kur muskujt punojnë me mungesë oksigjeni) ndihmojnë në përmirësimin e metabolizmit dhe zvogëlimin e rezistencës ndaj insulinës duke rritur numrin e transportuesve të glukozës. Ushtrimet e forcës e bëjnë lehtësimin muskulor më të dukshëm, forcojnë kockat dhe nyjet, ju lejojnë të bëheni shumë më të fortë. Trajnimi i forcës është i përshtatshëm për burrat dhe gratë e reja.
Ushtrimet kryhen me një ritëm të shpejtë dhe kërkojnë përpjekje të konsiderueshme. Ata shkaktojnë dhimbje akute në muskujt që punojnë. Kjo është për shkak të faktit se mikrofrakturat shfaqen në fibrat e muskujve dhe acidi laktik grumbullohet në indet e muskujve.
Besohet se ushtrime të tilla rrisin ndjeshmërinë ndaj insulinës, por vetëm njerëzit me zemër të shëndetshme mund t'i kryejnë ato. Ushtrimet anaerobe përfshijnë:
- sprint të rrjedhshëm,
- not me një ritëm të shpejtë
- çiklizmit në grevë,
- squats,
- ngritje
- ngritje peshe (trainim mbi simuluesit).
Ushtrimi aerobik kryhet ngadalë me intensitet të ulët ose të mesëm. Në këtë rast, muskujt furnizohen mirë me oksigjen, dhe yndyra nënlëkurore digjet. Ushtrimet aerobike quhen gjithashtu stërvitje kardio, ato parandalojnë sëmundjet e zemrës, përmirësojnë funksionimin e mushkërive dhe ndihmojnë në luftimin e stresit. Ushtrimet aerobike përfshijnë:
- gjimnastikë,
- vallëzimi,
- punë rutine
- çiklizëm ose biçikletë stërvitje.
Mundësia e trajnimit të lehtë. Nëse ka ndërlikime në veshka (nefropati) ose në sy (retinopati), atëherë përdorni një kompleks të lehtë të ushtrimeve fizike. Nuk shkakton rritje të presionit dhe nuk rrit ngarkesën në organet e sëmura. Ushtrimet me peshë të lehtë forcojnë nyjet, përmirësojnë koordinimin dhe stimulojnë proceset metabolike.
Gjatë orëve të mësimit, përdorni shtanga (ose shishe uji plastik) që peshojnë 300-500 g. Kryeni këto lloj ushtrimesh:
- përkulja dhe zgjatja e bicepsit,
- ngritja e duarve lart
- duke u përkulur përpara
- duke përhapur krahët në anët në një pozicion të prirur.
Mos harroni se sa më shumë muskuj në trupin tuaj dhe më pak yndyrë, aq më e lartë është ndjeshmëria e indeve ndaj insulinës. Prandaj, nëse humbni peshë, manifestimet e sindromës metabolike do të jenë minimale.
Ushqimi i duhur me sindromën metabolike.
Qëllimi kryesor i dietës për sindromën metabolike është të kufizojë konsumimin e karbohidrateve dhe yndyrnave. Kjo do të ndihmojë në ndalimin e mbipeshes dhe gradualisht të humbni peshë.
Nutricionistët modernë kundërshtojnë dietat e agjërimit dhe ato me kalori të ulët. Në këtë rast, një person ndiqet vazhdimisht nga një ndjenjë e urisë, prandaj vetëm njerëzit me një vullnet të fortë mund t'i përmbahen një diete të tillë. Një dietë e kufizuar me karbohidrate (karboni i ulët) është i shijshëm dhe i kënaqshëm. Një shumëllojshmëri e pjatave mund të përgatitet nga produktet e lejuara.
Një dietë me kalori të ulët minon mbrojtjen imune kundër viruseve dhe baktereve. Kjo për faktin se trupit i mungojnë proteinat dhe vitaminat e nevojshme për funksionimin e sistemit imunitar. Një dietë me karburant të ulët, përkundrazi, forcon sistemin imunitar dhe normalizon mikrofloren e zorrëve falë proteinave dhe produkteve të qumështit të thartë, frutave dhe perimeve.
Një dietë me karboni të ulët duhet të jetë një dietë gjatë gjithë jetës. Futja e kalorive është 1600-1900 kalori. Ju duhet të hani shpesh 4-5 herë në ditë, por në pjesë të vogla. Kjo dietë ndihmon për të shmangur urinë.
Lista e produkteve të rekomanduara:
- varietete me yndyrë të ulët të mishit të kafshëve (viçi, lepuri, mishi i pulës pa lëkurë) dhe shpendët 150-200 g në ditë,
- peshk dhe ushqim deti 150 g,
- vezë - 1-2 në ditë në formën e një omëlete ose të ziera,
- produkte qumështi me pak yndyrë,
- gjizë 100-200 g,
- varieteteve me pak yndyrë dhe jo të mprehta të djathit të fortë - të kufizuar në 30 g,
- salcice viçi me pak yndyrë ose sallam të zier 2 herë në javë,
- 25% perime në formë të papërpunuar, pjesa tjetër në zierje, zierje, pjekje, avull (të paktën 400 g).
- pemë dhe manaferrat e pangopur deri në 400 g. Të freskëta, të ngrira ose të konservuara pa sheqer.
- lakër turshi larë me ujë,
- qull nga elbi margaritar, hikërror, rrush vezësh, oriz kafe. 150-200 g për një shërbim, që i nënshtrohet kufizimit të bukës,
- kurse të para (250-300 g) në një supë me yndyrë të ulët, mish, peshk ose kërpudha, supa vegjetariane.
- bukë me grurë të plotë, produkte krunde deri në 200 g,
- çajra, lëngje frutash dhe perimesh pa sheqer,
- zëvendësues të një çokollate të errët, pelte dhe zëvendësues të sheqerit mous,
- marrja e lëngjeve është e kufizuar në 1.5 litra. Kjo shkakton një ndarje të rritur të yndyrnave në trup.
- ëmbëlsirat: ëmbëlsirat, cookies, produktet e kremës,
- pjekje, sidomos pasta dhe pudre të dëmshme,
- mish yndyror: derri, qengji, rosë,
- ushqim të konservuar, mish dhe peshk të tymosur, sallam, proshutë,
- oriz, bollgur dhe bollgur, makarona,
- krem, kos të ëmbël, gjizë me yndyrë dhe produkte prej tij,
- margarinë, vajin e gatimit,
- rrush të thatë, banane, rrush, hurma dhe fruta të tjera të ëmbla,
- majonezë, salca pikante yndyrore, erëza,
- pije me sheqer, lëngje dhe nektarë me sheqer.
Menyja e mostrës për ditën
 mëngjes: qull hikërror me gjalpë, vezë të ziera ose vezë të fërguara, çaj ose lëng.
mëngjes: qull hikërror me gjalpë, vezë të ziera ose vezë të fërguara, çaj ose lëng.
Mëngjesi i dytë: frutat.
drekë: supë me perime me salcë kosi (pa tiganisje dhe pa mish), perime të ziera në vaj perimesh, mish të zier, fruta të ziera të pangopura.
darkë: sallatë me perime të freskëta, peshk të pjekur ose të zier 150-200 g, çaj.
Darkë e dytë: kefir ose jogurt i pavendosur.
Shkaqet kryesore të zhvillimit të sindromës metabolike
 Insulina e prodhuar nga qelizat e indit pankreatik kryen një larmi të gjerë funksionesh që shoqërohen me rregullimin e proceseve metabolike.
Insulina e prodhuar nga qelizat e indit pankreatik kryen një larmi të gjerë funksionesh që shoqërohen me rregullimin e proceseve metabolike.
Detyra kryesore e hormonit është formimi i lidhjeve me receptorë specialë në sipërfaqen e membranave qelizore të qelizave indore të varura nga insulina. Për shkak të formimit të një kompleksi të tillë, glukoza transportohet brenda hapësirës së qelizës, kështu, qeliza ushqehet.
Kur shfaqet imuniteti i receptorit të insulinës, jo vetëm glukoza, por edhe insulina grumbullohet në gjak, gjë që çon në keqfunksionime serioze në zbatimin e reaksioneve metabolike.
Sindromi metabolik zhvillohet në thelb për shkak të shfaqjes në qelizat e një dukurie siç është rezistenca ndaj insulinës. Rezistenca ndaj insulinës në vetvete mund të nxitet nga një gamë e tërë e arsyeve të ndryshme.
Arsyet kryesore për zhvillimin e imunitetit të receptorëve të membranës qelizore ndaj insulinës janë:
- Predispozicioni gjenetik.
- Ngrënia e ushqimeve që përmbajnë një sasi të madhe yndyrnash dhe karbohidrate.
- Drejtimi i një stili jetese të ulur.
- Pacienti ka zgjatur hipertension arterial të patrajtuar.
- Përdorimi i shpeshtë i dietave me kalori të ulët.
- Ndodhja e situatave të shpeshta stresuese.
- Përdorimi i ilaçeve që janë antagonistë të insulinës.
- Një mbidozë e insulinës në trajtimin e diabetit.
- Disrregullime të sfondit hormonal.
- Fillimi i apneës së gjumit.
- Ndryshimi në trupin e burrave në moshën e rritur.
Predispozicioni gjenetik është për shkak të ndjeshmërisë së trashëguar të insulinës në nivelin gjenetik. Geni që shkakton shfaqjen e pandjeshmërisë ndodhet në kromozomin e 19-të.
Mutacionet e gjenit çojnë në ndryshimet e mëposhtme:
- qelizat kanë një numër të pamjaftueshëm të receptorëve në sipërfaqen e membranës qelizore,
- receptorët bëhen insulinë të pandjeshëm,
- sistemi imunitar fillon të prodhojë antitrupa që bllokojnë receptorët në membranën qelizore,
- prodhimi i pankreasit i insulinës anormale.
Përdorimi i shpeshtë i një diete të lartë me yndyrë dhe karbohidrate është faktori më i rëndësishëm që kontribuon në zhvillimin e një sindromi metabolik në trupin e pacientit.
Prania e një tepricë të acideve yndyrore në trup kontribuon në zhvillimin e mbipeshës.
Simptomat e zhvillimit të sëmundjes
 Sindroma metabolike është një sëmundje që mund të provokojë çrregullime serioze në trup.
Sindroma metabolike është një sëmundje që mund të provokojë çrregullime serioze në trup.
Sëmundja në trup fillon pa u vënë re.
Në procesin e përparimit të saj, sëmundja nuk shkakton dhimbje, por një zhvillim i tillë i sëmundjes nuk e bën atë më pak të rrezikshëm për njerëzit.
Rezistenca ndaj insulinës ka mekanizmin e mëposhtëm të zhvillimit në trup:
- Reduktimi i aktivitetit fizik dhe çrregullimet e ngrënies provokojnë një ulje të ndjeshmërisë së receptorëve të membranës ndaj insulinës.
- Pankreasi prodhon një sasi të rritur të insulinës për të kapërcyer pandjeshmërinë që rezulton në receptorët, e cila është e nevojshme për furnizimin e plotë të glukozës në qelizat.
- Një sasi e shtuar e insulinës në trup provokon zhvillimin e hiperinsulinemisë, e cila çon në zhvillimin e mbipeshës, ndërprerje në procesin e metabolizmit të lipideve, funksionim të dëmtuar të sistemit vaskular dhe rritje të presionit të gjakut.
- Një sasi e shtuar e glukozës së tretur në plazmën e gjakut provokon zhvillimin e hiperglicemisë në trup. Një përqendrim i lartë i glukozës provokon plakjen e parakohshme të qelizave.
Me përparimin në trup të një shkelje të tillë si rezistenca ndaj insulinës në trup, vërehen ndjesitë e mëposhtme subjektive:
- sulmet e urisë,
- shfaqja e lodhjes së shtuar,
- selektivitet i lartë në ushqim,
- shfaqja e palpitacioneve të zemrës,
- dhimbje ne zemer,
- shfaqja e dhimbjeve të kokës
- shfaqja e nauze dhe mungesa e koordinimit të lëvizjeve,
- rritur etjen dhe gojën e thatë,
- shfaqja e një tendence për kapsllëk,
- shfaqja e djersitjes së shtuar.
Manifestimi i jashtëm i sindromës metabolike është simptomat e mëposhtme:
- Obeziteti i barkut, i manifestuar në shfaqjen e depozitave të yndyrës në brezin e barkut dhe shpatullave.
- Shfaqja e njollave të kuqe në gjoks dhe qafë. Shenja të tilla janë shfaqje të presionit të lartë të gjakut të shoqëruara me shfaqjen e spazmave të enëve të gjakut të zemrës. Spazma vaskulare provokohet nga një tepricë e insulinës në gjak.
Në një studim laboratorik, manifestimet kryesore të sindromës metabolike janë një rritje në numrin e triglicerideve, një rënie në numrin e lipoproteinave, një rritje e kolesterolit, një rritje në glukozën e gjakut të agjëruar dhe disa të tjerë.
Shkaqet e rezistencës ndaj insulinës
Reaktiviteti i ulur i insulinës në indet mund të shkaktohet nga shumë faktorë - ndryshime në lidhje me moshën, shtatzënia, mosveprimi fizik, puberteti, shtimi në peshë, infeksioni, stresi, uria, uremia, cirroza, ketoacidoza, sëmundjet endokrine. Shkaqet më të zakonshme të rezistencës ndaj insulinës përfshijnë:
- Sheqeri i tepërt. Kur ha ushqime që përmbajnë një sasi të madhe sheqeri të rafinuar, trupi fillon të prodhojë në mënyrë aktive insulinë. Ndjeshmëria e qelizave ndaj efekteve të saj zvogëlohet, dhe sasia e glukozës mbetet e ngritur.
- Trashje. Indi dhjamor ka funksion endokrin dhe paracrin - prodhon substanca që ndikojnë në ndjeshmërinë e insulinës në qelizat. Në mbipesha, ndërveprimi i hormonit me receptorët dhe transporti ndërqelizor i glukozës ndërpritet.
- Barra gjenetike. Një faktor predispozues ndaj rezistencës ndaj insulinës është trashëgimia. Disordersrregullimet e metabolizmit të karbohidrateve gjenden tek njerëzit, të afërmit e të cilëve janë të diagnostikuar me diabet mellitus, mbipesha ose hipertension arterial.
Rezistenca ndaj insulinës zhvillohet kur indet më të ndjeshme ndaj insulinës - mëlçia, dhjami dhe indi i muskujve - humbasin aftësinë e tyre për të perceptuar veprimin e këtij hormoni. Janë identifikuar disa mekanizma kryesorë patologjikë: një rritje në nivelin e acideve yndyrore të lira, hiperglicemia kronike, inflamacioni kronik i indeve yndyrore, stresi metabolik oksidativ, një ndryshim në shprehjen e gjenit dhe mosfunksionimi mitokondrial.
Acidet yndyrore të lira (FFAs) janë një substrat për sintezën e triglicerideve, të cilat janë antagonistë të insulinës. Kur përqendrimi i FFA rritet dhe metabolizmi i triglicerideve në miocitet ndryshon, numri i transportuesve të glukozës zvogëlohet, glukoza prishet më ngadalë. Në mëlçi, marrja e tepërt e FFA pengon transferimin dhe fosforilimin e glukozës. Insulina nuk pengon glukoneogjenezën, rritet prodhimi i glukozës nga hepatocitet. Me rezistencën ndaj insulinës, sinteza dhe sekretimi i VLDLP është rritur, përqendrimi i HDLP është zvogëluar. Për shkak të nivelit të lartë të FFA, lipidet grumbullohen në qelizat e pankreasit, duke prishur funksionin e tyre hormonal. Efekti antilipolitik i insulinës zvogëlohet në indin dhjamor. Obeziteti karakterizohet nga një proces inflamator aseptik në adipocitet; formohen stresi oksidativ dhe hiperglicemia.
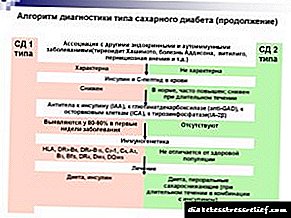
Klasifikim
Ndjeshmëria e indeve të trupit ndaj efekteve të insulinës përcaktohet nga faktorë të ndryshëm - mosha, pesha e trupit, fitnesi i trupit, prania e zakoneve dhe sëmundjeve të këqija. Rezistenca ndaj insulinës zbulohet në diabetin tip 2 dhe në një numër sëmundjesh të tjera dhe kushte funksionale, të cilat bazohen në çrregullime metabolike. Në varësi të këtij faktori, në endokrinologji dallohen katër lloje të rezistencës ndaj insulinës:
- Fiziologjike. Shtë një mekanizëm i adaptimit në periudha të marrjes dhe çlirimit të energjisë së ndryshme. Ndodh gjatë gjumit të natës, shtatëzënësisë, pubertetit, në pleqëri, me përdorim të shpeshtë të ushqimeve yndyrore.
- Metabolike. Diagnostikohet me çrregullime dysmetabolike. Shtë karakteristike për diabetin e tipit II, diabetin e dekompensuar të tipit të parë, ketoacidozën diabetike, mungesën ushqyese të zgjatur, dehjen e alkoolit dhe mbipeshin.
- Endokrine. Shkaktohet nga patologjitë e gjëndrave endokrine. Përcaktohet me tirotoksikozë, hipotiroidizëm, sindromën e Kushingut, akromegalinë, feokromocitoma.
- Patologjike jo-endokrine. Ajo ka për qëllim mirëmbajtjen e homeostazës në sëmundje dhe disa gjendje emergjente. Ajo shoqëron hipertension arterial, dështim kronik të veshkave, cirrozë, cachexia kancerogjene, sëmundje djegie, helmim nga gjaku dhe operacione.
Simptomat e rezistencës ndaj insulinës
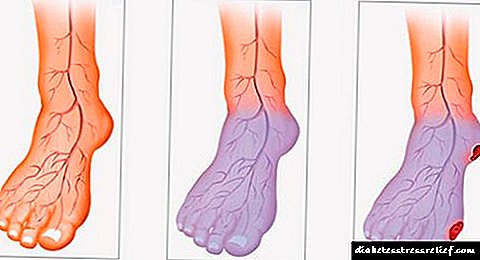
Rezistenca ndaj insulinës nuk manifestohet klinikisht, por zhvillohet në bazë të karakteristikave të caktuara të trupit, provokon çrregullime metabolike, ndryshon funksionimin e organeve të brendshme. Prandaj, në lidhje me rezistencën ndaj insulinës, ia vlen të flasim jo për simptoma, por për simptoma që e shoqërojnë atë. Vëzhgohet depozitim i tepërt i yndyrës, veçanërisht shpesh në zonën e belit. Ky lloj obeziteti quhet bark. Yndyra viscerale grumbullohet rreth organeve, ndikon në funksionimin e tyre. Një tjetër simptomë e zakonshme është presioni i lartë i gjakut, i manifestuar nga një dhimbje koke në pjesën e prapme të kokës, marramendje, konfuzion, palpitacione, djersitje dhe skuqje të fytyrës.
Luhatjet në nivelin e sheqerit në rrjedhën e gjakut çojnë në faktin se pacientët ndiejnë lodhje, dobësi, depresion, nervozizëm, përvojë në rritje të etjes dhe urisë. Lëkura mund të ketë pigmentim specifik - keratoza e zezë (akanthoza). Zonat e lëkurës në qafë, anët, në sqetull, nën gjëndrat e qumështit errësohen, bëhen të përafërt dhe të rrudhur, nganjëherë zhvishem. Tek gratë, rezistenca ndaj insulinës shoqërohet shpesh me simptoma të hiperandrogjenizmit që lindin nga sindroma e vezores polikistike. Shenjat karakteristike janë seborreja vajore, puçrrat e puçrrave, parregullsitë menstruale, shfaqja e flokëve të tepërt të trupit në krahë, këmbë dhe fytyrë.
Komplikime
Efektet më të zakonshme të rezistencës ndaj insulinës janë sëmundjet kardiovaskulare dhe diabeti.Me rezistencë ndaj insulinës dhe trashje, funksioni i insulinës zvogëlohet duke shkaktuar vazodilim, dhe paaftësia e arterieve për tu holluar është faza fillestare në zhvillimin e angiopative (çrregullime të qarkullimit të gjakut). Gjithashtu, rezistenca ndaj insulinës kontribuon në formimin e aterosklerozës, pasi ndryshon aktivitetin e faktorëve të koagulimit të gjakut dhe procesin e fibrinolizës. Mekanizmi i zhvillimit të diabetit tip II si një ndërlikim i rezistencës ndaj insulinës është mirëmbajtja e gjatë kompensuese e hiperinsulinemisë dhe zhdukja pasuese e qelizave beta, një ulje në sintezën e insulinës dhe formimi i hiperglicemisë së vazhdueshme.
Diagnostics
Identifikimi i rezistencës ndaj insulinës është një detyrë e vështirë diagnostikuese për faktin se kjo gjendje nuk ka manifestime specifike klinike dhe nuk i shtyn pacientët të kërkojnë ndihmë mjekësore. Si rregull, zbulohet gjatë ekzaminimit nga një endokrinolog për diabet mellitus ose mbipesha. Metodat më të zakonshme të diagnostikimit janë:
- Testi shtypës i insulinës. Metoda bazohet në administrimin e zgjatur të glukozës, ndërsa ndrydh reaksionin e qelizave β dhe prodhimin e glukozës endogjene. Ndjeshmëria ndaj insulinës përcaktohet nga niveli i glukozës në gjendjen e ekuilibrit. Kur vlera e treguesit të MI është .0 7.0, konfirmohet rezistenca ndaj insulinës.
- Test i tolerancës së glukozës me gojë. Përdoret gjerësisht në kuadrin e shqyrtimit, përcakton praninë dhe ashpërsinë e hiperinsulinemisë. Në serumin e gjakut matet niveli i glukozës, C-peptidit, insulinës në stomak bosh dhe pas marrjes së karbohidrateve. Dy orë pas ngarkesës së karbohidrateve në rast të hiperinsulinemisë, indeksi i insulinës është më shumë se 28.5 μIU / ml, me sindromën metabolike treguesi C-peptid është më shumë se 1.4 nmol / L, dhe në diabetin e sheqerit treguesi i glukozës është më shumë se 11.1 mmol / L.
- Testi i tolerancës intravenoze të glukozës. Ju lejon të vlerësoni fazën e sekretimit të insulinës, të riprodhoni një model fiziologjik të veprimit të tij. Gjatë procedurës, glukoza dhe insulina administrohen intravenozisht sipas skemës, rezultatet pasqyrojnë ndryshime në glukozë, pavarësisht nga insulina dhe nën veprimin e saj. Rezistenca ndaj insulinës përcaktohet nga indeksi SI -4 min –1.
- Indeksi HOMA-IR. Para llogaritjes së koeficientit, bëhet një test gjaku, përdoren treguesit e sasisë së insulinës, sheqerit (glukozës) në plazmën e agjërimit. Prania e rezistencës ndaj insulinës tregohet nga një indeks mbi 2.7.
Trajtimi i rezistencës ndaj insulinës
Kujdesi mjekësor për pacientët është gjithëpërfshirës. Ajo ka për qëllim jo vetëm rritjen e përgjigjes së insulinës në inde, por edhe në normalizimin e përqendrimit të glukozës, kolesterolit, insulinës në gjak, eliminimit të peshës së tepërt dhe parandalimin e mbipeshes, diabetit, zemrës dhe sëmundjeve vaskulare. Trajtimi kryhet nga një endokrinolog, një ushqyes, një instruktor i terapisë ushtrimore. Pacientët janë treguar:
- Terapia e ilaçeve. Ilaçet janë të përshkruara për pacientët me një indeks të masës trupore prej më shumë se 30 që kanë një rrezik të lartë të sëmundjeve kardiovaskulare. Biguanidet, bllokuesit e alfa-glukozidazës, tiazolidinediones përdoren për të ulur peshën dhe për të rritur ndjeshmërinë ndaj insulinës.
- Dietë e ulët karboni Personave me rezistencë ndaj insulinës u tregohet një dietë e ulët me karbohidrate, por pa periudha të agjërimit. Dieta e pjesshme është nga 5 deri në 7 vakte në ditë në pjesë të vogla. Kjo skemë ju lejon të ruani një nivel të qëndrueshëm të sheqerit, një aktivitet relativisht uniform i insulinës.
- Aktiviteti i rregullt fizik. Ushtrimi aktivizon transportin e glukozës dhe aftësinë e insulinës për të stimuluar sintezën e glikogjenit. Regjimi i trajnimit është zgjedhur për pacientët individualisht: nga ecja sportive dhe gjimnastika e lehtë deri te forca dhe trainimi aerobik. Kushti kryesor është rregullsia e klasave.
Parashikimi dhe Parandalimi
Gjendja e rezistencës ndaj insulinës mund të korrigjohet me një qasje të integruar, përfshirë dietën dhe aktivitetin fizik. Me të gjithë emërimet e mjekëve, prognoza shpesh është e favorshme. Për qëllim të parandalimit, është e nevojshme të kontrollohet marrja e karbohidrateve, veçanërisht sheqeri i përpunuar në mënyrë industriale, për të shmangur pasivitetin fizik, me një mënyrë jetese të ulur, për të hyrë me qëllim stërvitjen sportive në regjimin e përditshëm. Shtë e rëndësishme që njerëzit me mbipesha të përqëndrohen në humbjen e peshës. Nëse ekziston një histori familjare e diabetit mellitus, rekomandohet ateroskleroza, monitorimi periodik i glukozës, insulinës dhe kolesterolit në gjak.
Diagnostifikimi i sindromës metabolike
 Trajtimi i sindromës metabolike kryhet nga endokrinologë.
Trajtimi i sindromës metabolike kryhet nga endokrinologë.
Në procesin e zhvillimit të sëmundjes, ndodhin çrregullime të ndryshme që mund të kërkojnë konsultime me specialistë të tjerë mjekësorë, si psh. Për shembull, një terapist, kardiolog dhe nutricionist.
Kur vizitoni një endokrinolog, procesi i diagnozës zhvillohet në disa faza.
Fazat kryesore të diagnozës janë si më poshtë:
- anketimi i pacientit
- Ekzaminimi i pacientit
- diagnostikimi laboratorik.
Kur kryen një studim të pacientit, mjeku që merr pjesë mbledh informacion dhe harton një histori mjekësore. Sondazhi parashikon sqarimin e kushteve të jetesës, zakonet e të ngrënit dhe varësinë e ushqimit, praninë e mbipeshes tek të afërmit e afërt, praninë e sëmundjes kardiovaskulare të një pacienti dhe presionin e lartë të gjakut.
Kur bën një ekzaminim të pacientit, mjeku që merr pjesë kryen:
- Përcaktimi i llojit të mbipeshes.
- Masat e perimetrit të belit të pacientit.
- Përcakton marrëdhëniet midis perimetrit të belit dhe perimetrit të ijet.
- Mat rritjen dhe peshon pacientin.
Kryerja e një analize laboratorike kur diagnostikon një sëmundje përfshin studimet e mëposhtme:
- matja e kolesterolit total në gjak,
- matja e sasisë së lipoproteinave me peshë të lartë molekulare dhe kolesterolit me densitet të lartë në trup,
- përcaktimi i numrit të lipoproteinave me peshë të ulët molekulare dhe kolesterolit me densitet të ulët në trup,
- përcaktimi i triglicerideve në gjak,
- matja e glukozës plazmatike
- matjen e sasisë së insulinës në trup,
- matja e sasisë së leptinës në trup.
Bazuar në rezultatet e përgjigjeve dhe testeve laboratorike, mjeku konkludon se pacienti ka një sindrom metabolik.
Trajtimi i çrregullimeve në trup
 Patientdo pacient i diagnostikuar me sindromën metabolike kërkon një qasje individuale ndaj terapisë. Përzgjedhja e ilaçeve varet nga faza dhe shkaqet e zhvillimit të mbipeshës.
Patientdo pacient i diagnostikuar me sindromën metabolike kërkon një qasje individuale ndaj terapisë. Përzgjedhja e ilaçeve varet nga faza dhe shkaqet e zhvillimit të mbipeshës.
Për më tepër, zgjedhja e barnave varet nga rezultatet e studimeve biokimike të përmbajtjes së përbërësve të caktuar në plazmën e gjakut.
Zbatimi i trajtimit të ilaçeve të sindromës së rezistencës ndaj insulinës ka për qëllim kryesisht përmirësimin e procesit të thithjes së insulinës, stabilizimin e indeksit të glukozës në trup dhe normalizimin e proceseve të metabolizmit të yndyrës.
Në procesin e terapisë së ilaçeve, përdoren grupet e mëposhtme të ilaçeve:
- Vitamina. Ilaçet e mira përfshijnë Diabetin e Kompletuar dhe Oligimin.
- Ilaçet hipolipidemike.
- Droga për të ulur rezistencën ndaj insulinës.
- Barnat që rrisin ndjeshmërinë ndaj insulinës.
- Barnat që normalizojnë metabolizmin dhe presionin e gjakut.
- Droga është frenuese e thithjes së yndyrës.
- Barnat që ndikojnë në sistemin nervor qendror dhe shtypin oreksin.
Në trajtimin e sindromës metabolike, nuk rekomandohet përdorimi i barnave që i përkasin grupit të anorektikëve që shtypin oreksin. Këto ilaçe kontribuojnë në një rënie edhe më të madhe të ndjeshmërisë së indeve ndaj insulinës hormonale.
Këto ilaçe përfshijnë ilaçet e mëposhtme.: Fluoxetine, Prozac, Meridia, Reduxin.
Mënyra e jetesës në prani të sindromës metabolike
 Për të rikthyer metabolizmin në trup dhe për të rritur ndjeshmërinë ndaj insulinës, duhet të përmbushen disa kushte, kryesore nga të cilat janë ushqimi i duhur duke përdorur ushqime të ulëta në karbohidrate dhe ushtrime të moderuara fizike në trup.
Për të rikthyer metabolizmin në trup dhe për të rritur ndjeshmërinë ndaj insulinës, duhet të përmbushen disa kushte, kryesore nga të cilat janë ushqimi i duhur duke përdorur ushqime të ulëta në karbohidrate dhe ushtrime të moderuara fizike në trup.
Në procesin e lojës sportive, trupi djeg dyqanet e yndyrës. Përveç kësaj, në momente të tilla, proceset metabolike janë të përshpejtuara, kjo kontribuon në faktin se edhe kur trupi shkon të pushojë, ai vazhdon të përpunojë depozitat e yndyrës në energji.
Ushtrimi i rregullt fizik në diabet mellitus dhe sigurimi i ushtrimit të moderuar fizik në trup çon në zhvillimin e hormoneve të lumturisë, endorfinave, në trupin e pacientit.
Këto komponime kimike aktive ndihmojnë në përmirësimin e humorit, ndihmojnë në kontrollin e oreksit dhe rrisin dëshirat për karbohidratet.
Qëllimi kryesor i dietës së përdorur në sindromën metabolike është të kufizojë konsumimin e karbohidrateve dhe yndyrnave. Një dietë e tillë ju lejon të ndaloni procesin e mbipeshes dhe gradualisht të heqni qafe masën e tepërt.
Nutricistët modernë kundërshtojnë me forcë urinë dhe përdorimin e dietave me kalori të ulët.
Dieta e përdorur në sindromën metabolike është karbohidrate e ulët. Dhe me një qasje të përshtatshme për përpilimin e një menuje, gjithashtu mund të jetë e shijshme dhe e kënaqshme.
Duke përdorur një larmi ushqimesh të lejuara, ju mund të gatuani enët e ndryshme.
Përdorimi i një diete me kalori të ulët për të ulur peshën çon në dëmtimin e funksionimit të sistemit imunitar të trupit, i cili nga ana tjetër zvogëlon mbrojtjen e trupit kundër viruseve patogjene dhe baktereve.
Përdorimi i një diete me karbur të ulët ju lejon të forconi trupin dhe të normalizoni traktin e tretjes për shkak të përdorimit të frutave, perimeve dhe produkteve të qumështit të fermentuar në dietë. Një video interesante në këtë artikull do t'ju ndihmojë të kuptoni se cili është sindromi i rezistencës së insulinës.