Ndihma e parë për shokun hipovolemik dhe metodat për trajtimin e tij

Hipovolemia është një gjendje patologjike e trupit që shfaqet me një humbje të konsiderueshme të lëngjeve dhe elektroliteve. Në përputhje me rrethanat, shoku hipovolemik domosdoshmërisht duhet të shoqërohet me një ulje të bilancit të ujit-kripë.
Dehidratimi është i mundur si rezultat i humbjes së lëngut ndërqelizor ose plazmës së gjakut me humbje të konsiderueshme të gjakut, djegie masive, diarre, të vjella të pashmangshme. Ethet, një qëndrim i gjatë pa ujë në një klimë të nxehtë shoqërohet gjithashtu me dehidrim.
Fëmijët janë më të ndjeshëm ndaj humbjes së lëngjeve. Ata shoku hipovolemik ndodh shpejt me diarre dispeptike dhe infektive, në një dhomë të nxehtë. Si ndihmë e parë, viktimave u duhet dhënë pije.
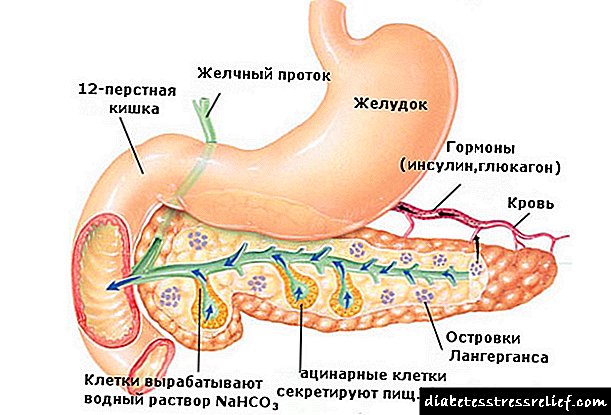
Vlera e lëngut në fiziologjinë njerëzore
Uji është pjesë e të gjithë kompleksit të lëngjeve që lajnë organet dhe indet. Shtë përbërësi kryesor i gjakut, limfës, lëngut cerebrospinal dhe lëngut intersticial, sekretimit të gjëndrave të pështymës, stomakut dhe lëngjeve të tjera të prodhuara nga organet e brendshme, lotët dhe urina.
Lëngu krijon një mjedis të brendshëm universal për ekzistencën e qelizave. Përmes tij realizohet:
- ushqimi dhe hedhja e mbeturinave,
- "Urdhrat" dorëzohen nga qendrat nervore dhe endokrine,
- strukturat e nevojshme të trurit janë të ngazëllyer.
Siguria e treguesve të homeostazës garantohet nga pengesat e indeve natyrore (lëkura, mukozat e organeve dhe enëve të gjakut). Ekuilibri mund të ndryshojë nën ndikimin e sistemeve rregullatore, por brenda kufijve shumë të ngushtë.
Prandaj, për çdo shkelje në përbërjen e mediave të lëngshme, mund të gjykohet patologjia që ka lindur. Një rënie e lëngut shkakton ndryshime të rëndësishme në homeostazë: disa substanca humbasin së bashku me ujin, të tjerët rriten ndjeshëm në përqendrim. Disordersrregullimet patofiziologjike mund të shqetësojnë:
- përbërja e qelizave të gjakut,
- ekuilibri alkalik
- përqendrimi i substancave të tretura.
Kushtet e ndryshuara shkaktojnë shumë sëmundje.
Në një person, është i përshtatshëm për të gjykuar vëllimin e lëngut nga treguesi i gjakut qarkullues. Ajo llogaritet në mënyrë laboratorike. Një rënie prej 25% tek njerëzit e shëndetshëm është kompensuar mirë dhe nuk shkakton ndonjë ndryshim të rëndësishëm në homeostazë. 90% e gjakut është në shtratin vaskular, pjesa tjetër depozitohet në shpretkë, kocka. Nëse është e nevojshme, ai hidhet nga depozitimi dhe kompenson humbjet.
Humbjet e mëdha çojnë në shkallë të ndryshme të hipovolemisë, në mungesë të kompensimit dhe ndihmës ndaj gjendjes së shokut hipovolemik.
Causesfarë shkakton tronditje hipovolemike?
Shkaqet më të zakonshme të tronditjes hipovolemike janë humbjet e pakompensuara:
- gjaku me gjakderdhje masive akute të jashtme ose të brendshme të shkaktuar nga trauma, operacioni, kongjestioni në pjesë të ndryshme të trupit gjatë frakturave, në sfondin e hemofilisë,
- plazma - në rastin e sipërfaqeve të zakonshme të djegies, derdhja në zgavrën peritoneale me peritonit, obstruksion të zorrëve, pankreatitit, ascitet,
- lëngu izotonik - me të vjella të përsëritura të shpeshta, diarre të zgjatur (për shembull, në rastin e kolerës, salmonelozës, gastroenteritit), e ndjekur nga ethet e larta të shkaktuara nga sëmundje infektive me intoksikim të rëndë.
Një vend i veçantë zë mundësia e depozitimit (rishpërndarjes) të vëllimit të lirë të gjakut në kapilarët periferikë. Kjo është tipike për dëmtimet e kombinuara, disa infeksione. Në raste të tilla, ashpërsia e gjendjes së pacientit është për shkak të llojeve të përziera të shokut (hipovolemik + traumatik + toksik) dhe faktorë dëmtues.
Happensfarë ndodh në trupin e viktimës?
Patogjeneza e një gjendje shoku me hipovolemi fillon me përpjekjet e trupit për të ndaluar në mënyrë të pavarur humbjen e lëngjeve dhe për të kompensuar mangësinë:
- nga depoja vjen vëllimi i rezervuar i gjakut në kanalin e përgjithshëm,
- enët arteriale që ngushtohen drejt periferisë (në krahë dhe këmbë) me qëllim që të ruajnë sasinë e nevojshme të gjakut për trurin, zemrën dhe mushkëritë.
Shtë e zakonshme të dallohen 3 fazat (fazat) e zhvillimit të goditjes:
- Mangësia - kryesori është shfaqja e mungesës akute të lëngjeve, një rënie në vëllimin e gjakut, e cila çon në një rënie të presionit venoz në venat qendrore dhe një rënie të rrjedhës së gjakut në zemër. Lëngu nga hapësira ndëryjore kalon në kapilarë.
- Stimulimi i sistemit simpathoadrenal - receptorët kontrollues të presionit sinjalizojnë në tru dhe shkaktojnë një rritje në sintezën e katekolaminave (adrenalin, norepinefrinë) nga gjëndrat mbiveshkore. Ato rrisin tonin e murit vaskular, kontribuojnë në spazëm në periferi, një rritje në shpeshtësinë e kontraktimeve të zemrës dhe një rritje të vëllimit të goditjes në nxjerrje. Veprimet kanë për qëllim mbështetjen e presionit arterial dhe venoz për qarkullimin e gjakut në organet vitale duke zvogëluar rrjedhjen e gjakut në lëkurë, muskuj, veshka dhe sistemin tretës. Me trajtim të shpejtë, është e mundur një restaurim i plotë i qarkullimit të gjakut. Nëse periudha e favorshme për ndërhyrje urgjente mungon, zhvillohet një pamje e plotë e shokut.
- Faktikisht shoku hipovolemik - vëllimi i gjakut qarkullues vazhdon të bjerë, marrja në zemër, mushkëri dhe tru zvogëlohet ndjeshëm. Ka shenja të mungesës së oksigjenit në të gjitha organet, ndryshimet metabolike. Nga humbja e mbrojtjes kompensuese, lëkura, muskujt dhe veshkat janë të parat që vuajnë, pasuar nga organet e vendosura në zgavrën e barkut, pastaj mbështetës për jetën.
Mekanizmat e zhvillimit të tronditjes dhe pasojat për trupin përshkruhen në detaje në këtë video:
Manifestimet klinike të shokut hipovolemik
Klinika e shokut hipovolemik përcaktohet nga:
- humbje totale e lëngjeve
- shkalla e humbjes së gjakut në shokun hemorragjik,
- aftësia e trupit për të kompensuar (shoqëruar me moshën, praninë e sëmundjeve kronike, fitnesin).
Atletët dhe njerëzit që jetojnë gjatë në një klimë të nxehtë, kushtet në lartësi të larta janë rezistente ndaj humbjes së gjakut dhe lëngjeve të tjera.
Sipas simptomave, mund të gjykoni sasinë e humbjes së gjakut dhe anasjelltas, mjekët përdorin klasifikimin e vlerësimit të gjendjes së pacientit në varësi të vëllimit të gjakut që qarkullon (BCC). Ato jepen në tabelë.
| Shkalla e humbjes së bcc në% | Shenjat hemodinamike | Karakteristikat e shfaqjes së simptomave |
| deri në 15 | kur dilni nga shtrati, frekuenca e rrahjeve të zemrës rritet për 20 ose më shumë në minutë | në një pozitë gënjeshtare nuk përcaktohen |
| 20–25 | shtypja e gjakut zvogëlohet, por e sipërmja nuk është më e ulët se 100 mm RT. Art., Puls në intervalin 100 - 110 në minutë | shtrëngimi i presionit të gjakut është normale |
| 30–40 | presioni i sipërm nën 100 mm RT. Art., Pulsi është shumë më i hollësishëm 100 | lëkura është e zbehtë, duart dhe këmbët e ftohta, prodhimi i urinës zvogëlohet |
| më shumë se 40 | shtypja e gjakut është ulur ndjeshëm, pulsi në arteriet periferike nuk përcaktohet | lëkura është e zbehtë me një nuancë mermeri, të ftohtë në prekje, vetëdije të dëmtuar në masën e një gjendje kome |
Ankesat e zakonshme të pacientëve për:
Diagnostics
Në diagnostikim, është e rëndësishme të përcaktoni llojin e humbjes së lëngjeve. Nëse ka ose informacion në lidhje me gjakderdhjen, të vjellat, diarre, një sipërfaqe të madhe djegieje, vetë simptomat tregojnë vetë shkakun kryesor të çrregullimeve patologjike. Mjeku pëson vështirësi të konsiderueshme nëse gjakderdhja është e brendshme me një shkak të paqartë.
Pacienti duhet të dërgohet në spital sa më shpejt të jetë e mundur. Këtu ata duhet të marrin:
- testet e gjakut
- të përcaktuara nga grupi dhe faktori Rh,
- Bcc,
- urina ekzaminohet për gravitetit specifik (tregues i përqendrimit), proteina dhe qelizat e kuqe të gjakut.
Për të zbuluar thyerjet e fshehura, merren rreze X.
Nëse gjaku dyshohet në zgavrën e barkut, laparoskopia është e nevojshme.
Në sfondin e trajtimit, hetohet përbërja e elektrolitit, ekuilibri alkalik. Këta tregues janë të rëndësishëm për zgjedhjen e zgjidhjeve të përqendrimit dhe përbërjes së dëshiruar.
Shoku hemorragjik konsiderohet një lloj hipovolemik. Practshtë praktikisht e rëndësishme të përcaktohet sasia e humbjes së gjakut. Ka mënyra të ndryshme për ta bërë këtë.
Llogaritja e indeksit të goditjes duke e ndarë rrahjen e zemrës me presionin e sipërm: nëse është normale, ky koeficient është rreth 0.54, atëherë në shok rritet.
Për të vendosur humbjen e gjakut gjatë frakturave në një të rritur, vlerat mesatare përdoren në varësi të llojit:
- frakturë femorale - 1 l,
- kockat e këmbës së poshtme - rreth 750 ml,
- humeral - deri në 500 ml,
- kockat e legenit - deri në 3 litra.
Radiologët kur ekzaminojnë organet e kraharorit përafërsisht përcaktojnë sasinë e gjakut të derdhur në zgavrën pleural:
- nëse mund ta shihni qartë nivelin e lëngshëm - deri në 0.5 l,
- kur errësohen fushat e indeve të mushkërive - deri në 2l.
Ekzaminimi i një pacienti me gjakderdhje të dyshuar të brendshme në zgavrën e barkut, kirurgu përqendrohet në simptomën e rrjedhës së lëngut. Kjo do të thotë se të paktën një litër lëng është në zgavër.
Qëllimi kryesor i trajtimit është:
- rivendosja e furnizimit me gjak në zemrën, trurin dhe indet e mushkërive, eleminimin e mungesës së tyre të oksigjenit (hipoksi),
- lufta kundër çekuilibrit të bilancit acid-bazë,
- kompensimin për elektrolitet e humbur, vitaminat,
- normalizimi i furnizimit me gjak të veshkave dhe diuresis ditore,
- mbështetje simptomatike e funksionimit të zemrës, trurit.
Simptomat e buta të hipovolemisë mund të eliminohen nga marrja e ngadaltë e ujit të zakonshëm, dhe preferohet pak i kripur. Në temperaturë të lartë, djersitje të tepruar, diarre, mjekët rekomandojnë të pini më shumë çaj, lëngje, komposto, zierje të bimëve. Përjashton kafe, alkool, pije të gazuara që ndikojnë në tonin vaskular dhe sipërfaqen e stomakut.
Algoritmi i kujdesit urgjent përfshin veprimet fillestare të njerëzve rreth tyre që mund të ndihmojnë viktimën.
- Masat e trajtimit për tronditje hipovolemike duhet të fillojnë me luftën kundër gjakderdhjes nëse viktima ka plagë: aplikimi i një turneuquet, fashë të ngushtë, imobilizimi i pjesës së dëmtuar të trupit (mos harroni të rregulloni kohën e aplikimit të turneut).
- Shtë e nevojshme të telefononi një ambulancë, dhe para ardhjes së saj për të siguruar paqen dhe imobilitetin e një personi. Në një gjendje të pavetëdijshme, është më mirë ta ktheni në anën e saj.
- Terapia e infuzionit (administrimi i lëngjeve intravenoze) fillon me fazën para-stacionare, mjeku i ambulancës vendos sistemin intravenoz dhe injekton një zgjidhje fiziologjike që përmban një minimum të natriumit. Doza të vogla të glikozideve tregohen se mbështesin aktivitetin kardiak.
- Spitalizimi kryhet në varësi të arsyes në njësinë e kujdesit intensiv të spitalit kirurgjik ose njësisë së kujdesit intensiv të spitalit të sëmundjeve infektive.
- Për shkak të nevojës për transfuzion të një vëllimi të madh të lëngjeve, pacienti vendoset një kateter në venën subklaviane.
- Ndërsa lloji i gjakut i viktimës është i panjohur, zëvendësuesit e gjakut si Poliglyukin ose Reopoliglyukin pikohen shpejt. Përgatitjet janë zgjidhje dekstrani.
- Me humbje të madhe të gjakut, tregohet një infuzion jet deri në 0.5 l zgjidhje gjaku me një grup, plazma, proteina ose Albumin.
- Për të lehtësuar vazosazmin periferik, glukokortikoidet administrohen në mënyrë intravenoze në një dozë të madhe.
- Tregohet përzierje e frymëmarrjes me oksigjen-ajër përmes kateterëve të hundës.
Terapi rutinore
Masat e planifikuara përfshijnë:
- korrigjimi i acidozës metabolike me zgjidhje bikarbonat natriumi (deri në 400 ml në ditë),
- Panangina (një përgatitje me kalium dhe magnez) shtohet në zgjidhjet e infuzionit.
Efektiviteti i masave gjykohet nga:
- stabilizimi i mjaftueshëm i presionit të gjakut,
- kontrolli i urinës (diuresis).
Një shkarkim normal i kateterit urinar është 50-60 ml urinë në orë. Nëse deficiti i humbjes së lëngjeve konsiderohet i mbushur, dhe urina nuk ndahet mjaftueshëm, stimulimi me Mannitol është i nevojshëm (administrimi ditor i pikës së ngadaltë prej jo më shumë se 1 litër).
Matja e presionit venoz qendror dhe rritet në 120 mm ujë. Art. ju lejon të verifikoni stabilizimin e arritur.
Karakteristikat e shokut hipovolemik te fëmijët
Një tipar i rëndësishëm i fëmijëve gjatë periudhës neonatale është:
- kufizimi anatomik dhe funksional i sistemit të qarkullimit të gjakut,
- mundësia e mos mbylljes së dritares ovale ose arteriozit të duktusit,
- mungesa e mekanizmave të përshtatjes për të siguruar kompensimin për humbjen e lëngjeve, madje edhe një ulje prej 10% në BCC mund të çojë në ndryshime të pakthyeshme.
Shkaqet kryesore të tronditjes hipovolemike tek të posalindurit janë humbja akute e gjakut me:
- placenta previa ose shkëputje,
- si rezultat i këputjes së enëve të kërthizës,
- trauma në organet e brendshme,
- Hemorragjia intrakraniale.
Në fëmijët më të vjetër, hipovolemia mund të çojë në:
- helmim nga ushqimi
- gastroenterit i etiologjisë infektive (salmoneloza),
- regjimi i pamjaftueshëm i pirjes në nxehtësi.
Manifestimet klinike tek bebet mund të shoqërohen me një ulje të përgjithshme të temperaturës së trupit (hipotermi).
Grudnichkov për trajtim vendoset në një inkubator me një ngrohës ose të sigurojë një burim të nxehtësisë afër. Indikuar në intubimin trake dhe kalimin në frymëmarrjen artificiale.
Llogaritja e lëngut të kërkuar kryhet bazuar në nevojën për 20-30 ml për kg të peshës së pacientit. Plani i trajtimit nuk është i ndryshëm nga trajtimi i pacientëve të rritur.
Trajtimi domosdoshmërisht merr parasysh natyrën e shokut. Ndoshta transfuzioni i gjakut, caktimi i terapisë me antibiotikë për sëmundjet infektive.
Masat kundër goditjes kryhen nga kirurgë, traumatologë, mjekë të djegur, toksikologë, pediatër, specialistë të sëmundjeve infektive dhe mjekë të specialiteteve të tjera. Në varësi të etiologjisë, dallime të vogla janë të mundshme, por parimet e përgjithshme janë të njëjta.
33. Kujdesi urgjent në rast të goditjes toksike toksike.
Shkaqet e zhvillimit të shokut toksik toksik mund të jenë, para së gjithash, infeksione të meningokokut, kërpudhave dhe zorrëve, si dhe infeksione të tjera akute me një kurs jo të favorshëm të sëmundjes. Në zhvillimin e tij, një tronditje infektive-toksike kalon në mënyrë të njëpasnjëshme në 3 faza - kompensimi (shoku i shkallës 1), nënkompensimi (shoku i shkallës së 2-të), dekompensimi (shoku i shkallës së 3-të).
1. Tek të rriturit, shoku infektues-toksik i kompensuar nuk kërkon terapi infuzive, dhe pas dërgimit në spital, trajtimi është i kufizuar në përdorimin e ilaçeve antipiretike, dipirinës 50% - 2 ml dhe diphenhydramine 1% - 2 ml në mënyrë intramuskulare, me ngacmim dhe konfiskime, seduxen 0.5% - 2-4 ml në mënyrë intramuskulare (intravenoze) dhe sulfat magnezi 25% - 10 ml (15 ml) në mënyrë intramuskulare.
2. Në rast të tronditjes së nënkompensuar, 400 ml poliglukinë (reopoliglukin) dhe hormonet glukokortikoid (prednisoni 90-120 mg, ose doza rezultuese e barnave të tjera - dexamethasone metilprednisolone, etj.) Derdhen intravenozisht.
3. Në rast të shokut të dekompensuar, poliglukina injektohet me një rrymë të ndjekur nga një infuzion pikimi, dhe në mungesë të efektit, 200 mg dopaminë është përshkruar për 200 ml zgjidhje glukoze 5% intravenoz.
4. ngacmimi dhe konvulsionet ndalen nga administrimi intravenoz i 2-4 ml të një zgjidhje 0.5% të diazepamit (seduxen) ose 10-20 ml të një solucioni 20% të oksibutiratit të natriumit.
5. Me një diagnozë të meningjitit, levomecitina sodium succinate administrohet në dozë 25 mg / kg, dhe 2-4 ml të një zgjidhje 1% të furosemide (lasix).
6. Shoku infektues toksik në grip kërkon administrim shtesë prej 5.0 ml të glukulës së influencës (dhuruesit, fruthi) në mënyrë intramuskulare, si dhe 5-10 ml të një zgjidhje 5% të acidit askorbik dhe 10 ml të një solucioni 10% të glukonatit të kalciumit në mënyrë intravenoze.
Rreziqet dhe komplikimet kryesore:
Diagnostifikimi i menjëhershëm i tronditjes infektive toksike si rezultat i një interpretimi të gabuar të një ulje të temperaturës së trupit në numra nënnormal dhe normal dhe ndërprerjen e agjitacionit psikomotor, si tregues të një përmirësimi të gjendjes së pacientit. Një diagnozë e gabuar e gripit në një pacient me meningjit, dhe bajamet në një pacient me difteri. Një deklaratë e gabuar e një sindromi konvulsiv që nuk shoqërohet me një tronditje infektive toksike dhe një refuzim për të kryer terapi infuzive në fazën parahoterapike kur një pacient është dërguar në një spital nën mbulesën e vetëm terapisë antikonvulsante.
Informacion i përgjithshëm
Shoku hipovolemik është një gjendje patologjike që zhvillohet nën ndikimin e një rënie të vëllimit të gjakut që qarkullon në rrjedhën e gjakut ose të një mangësie të lëngut (dehidrim) në trup. Si rezultat, vëllimi i goditjes dhe shkalla e mbushjes së ventrikulave të zemrës zvogëlohen, gjë që çon në zhvillimin e hipoksiperfuzion indesh dhe i mërzitur metabolizëm. Shoku hipovolemik përfshin:
- Shoku hemorragjik, baza e të cilit është një humbje akute patologjike e gjakut (e tërë gjaku / plazma) në një vëllim që tejkalon 15-20% të totalit të BCC (vëllimi qarkullues i gjakut).
- Shoku hemoragjik që zhvillohet për shkak të dehidrimit të rëndë të shkaktuar nga të vjella të padepërtueshme, diarredjegie të gjera.
Shoku hipovolemik zhvillohet kryesisht me humbje të mëdha të lëngjeve nga trupi (me jashtëqitje të çrregullt jonormale, humbje të lëngut me djersë, të vjella të pandreqshme, mbinxehje të trupit, në formën e humbjeve qartësisht të papranueshme). Sipas mekanizmit të zhvillimit, është afër shokut hemorragjik, përveç që lëngu në trup humbet jo vetëm nga qarkullimi i enëve të gjakut, por edhe nga hapësira ekstravaskulare (nga hapësira jashtëqelizore / ndërqelizore).
Më e zakonshme në praktikën mjekësore është shoku hemorragjik (GSH), i cili është një përgjigje specifike e trupit ndaj humbjes së gjakut, e shprehur si një kompleks ndryshimesh me zhvillimin hipotension, hipoperfuzion indesh, sindromi i uljes së ulët, frustrimi koagulimi i gjakut, shkelje të përshkueshmërisë së murit vaskular dhe mikrocirkulacionit, polisistemi / dështimi i organeve të shumta.
Faktori nxitës i GSH është humbja akute patologjike e gjakut, e cila zhvillohet kur enët e mëdha të gjakut dëmtohen si rezultat i traumës së hapur / të mbyllur, dëmtimit të organeve të brendshme dhe gjakderdhjes gastrointestinale, patologji gjatë e shtatzanise dhe çertifikatën e lindjes.
Një rezultat fatal me gjakderdhje ndodh më shpesh si rezultat i zhvillimit të insuficiencës kardiovaskulare akute dhe shumë më rrallë për shkak të humbjes së gjakut vetitë e tij funksionale (metabolizëm i dëmtuar i oksigjenit-karbonit, transferimi i ushqyesve dhe produkteve metabolike).
Dy faktorë kryesorë janë të rëndësishëm në rezultatin e gjakderdhjes: vëllimi dhe shkalla e humbjes së gjakut. Besohet se një humbje akute e njëkohshme e gjakut në qarkullim për një periudhë të shkurtër kohore në sasinë prej rreth 40% është e papajtueshme me jetën. Sidoqoftë, ka situata kur pacientët humbasin një sasi të konsiderueshme të gjakut për shkak të gjakderdhjes kronike / periodike, dhe pacienti nuk vdes. Kjo është për shkak të faktit se me humbje të vogël të njëhershme ose kronike të gjakut, mekanizmat kompensues që ekzistojnë në trupin e njeriut shpejt rivendosin vëllimin / shpejtësinë e gjakut të qarkullimit të tij dhe tonin vaskular. Kjo është, është shpejtësia e zbatimit të reaksioneve adaptive që përcakton aftësinë për të mbajtur / mirëmbajtur funksione jetësore.
Ekzistojnë disa shkallë të humbjes akute të gjakut:
- Shkallë I (deficiti i BCC deri në 15%). Simptomat klinike praktikisht mungojnë, në raste të rralla - ortostatike takikardi, hemoglobinë më shumë se 100 g / l, hematokrit 40% dhe më i lartë.
- Shkalla e II (deficiti bcc 15-25%). Hipotensioni ortostatik, presioni i gjakut u ul me 15 mm Hg dhe më shumë, takikardia ortostatike, rrahjet e zemrës u rritën më shumë se 20 / minutë, hemoglobina në 80-100 g / l, niveli i hematokritit nga 30-40%.
- Shkalla e III (deficiti bcc 25-35%). Ka shenja të qarkullimit periferik (zbehje e rëndë e lëkurës, ekstremitete të ftohta në prekje), hipotension (presioni sistolik i gjakut 80-100 mm RT. Art.), rrahjet e zemrës tejkalojnë 100 / minutë, ritmi i frymëmarrjes më shumë se 25 / minutë), kolaps ortostatik, diureza e ulur (më pak se 20 ml / orë), hemoglobina në rangun prej 60-80 g / l, hematokriti - 20-25%.
- Shkalla IV (deficiti i BCC më shumë se 35%). Ekziston një shkelje e vetëdijes, hipotension (presioni sistolik i gjakut më pak se 80 mm Hg), takikardia (rrahjet e zemrës 120 / minutë ose më shumë), ritmi i frymëmarrjes më shumë se 30 / minutë, anuria, indeksi i hemoglobinës më pak se 60 g / l, hematokrit më pak se 20%.
Përcaktimi i shkallës së humbjes së gjakut mund të bëhet në bazë të treguesve të ndryshëm të drejtpërdrejtë dhe relativë. Metodat direkte përfshijnë:
- Metoda kalorimetrike (peshimi i gjakut të derdhur nga kolimetria).
- Metoda gravimetrike (metoda radioizotope, testi polglucinol, përcaktimi duke përdorur ngjyra).
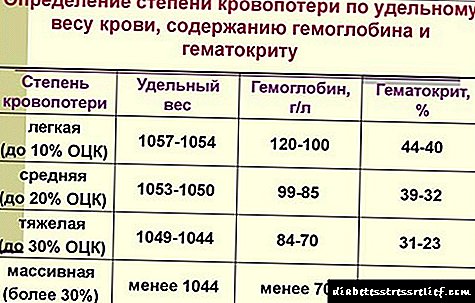
Metodat indirekte:
- Indeksi i shokut Algover (përcaktohet nga një tabelë e veçantë nga raporti i rrahjeve të zemrës dhe presionit sistolik).
Bazuar në treguesit laboratorikë ose klinikë, nga më të arritshmit janë:
- Nga graviteti specifik i gjakut, hemoglobinës dhe hematokritit.
- Me anë të një ndryshimi në parametrat hemodinamikë (presioni i gjakut dhe rrahjet e zemrës).
 Sasia e humbjes së gjakut gjatë lëndimeve mund të përcaktohet përafërsisht nga lokalizimi i lëndimeve. Në përgjithësi pranohet që vëllimi i humbjes së gjakut në rast të frakturave të brinjëve është 100-150 ml, në rast të frakturës së humerusit - në nivelin e 200-500 ml, tibia - nga 350 në 600 ml, ijet - nga 800 në 1500 ml, kockat e legenit brenda 1600- 2000 ml.
Sasia e humbjes së gjakut gjatë lëndimeve mund të përcaktohet përafërsisht nga lokalizimi i lëndimeve. Në përgjithësi pranohet që vëllimi i humbjes së gjakut në rast të frakturave të brinjëve është 100-150 ml, në rast të frakturës së humerusit - në nivelin e 200-500 ml, tibia - nga 350 në 600 ml, ijet - nga 800 në 1500 ml, kockat e legenit brenda 1600- 2000 ml.
Faktorët kryesorë për zhvillimin e tronditjes hemorragjike përfshijnë:
- Mungesë e rëndë e BTC me zhvillimin hypovolemia, e cila çon në një ulje të prodhimit kardiak.
- Ulur kapaciteti i oksigjenit në gjak (zvogëlimi i shpërndarjes së oksigjenit në qeliza dhe transportimi i kundërt i dioksidit të karbonit. Procesi i shpërndarjes së lëndëve ushqyese dhe heqja e produkteve metabolike vuan gjithashtu).
- Disordersrregullimet e hemocoagulacionit që shkaktojnë çrregullime në mikrovaskulaturë - një përkeqësim të mprehtë në vetitë reologjike të gjakut - rrisin viskozitetin (trashjen), aktivizimin e sistemit të koagulimit të gjakut, aglutinimin e qelizave të gjakut, etj.
Si rezultat, hipoksi, shpesh të një lloji të përzier, insuficienca trofike kapilare, duke shkaktuar funksion të dëmtuar të organeve / indeve dhe përçarje të trupit. Në sfondin e hemodinamikës sistematike të dëmtuar dhe një ulje të intensitetit të oksidimit biologjik në qelizat, mekanizmat e adaptimit janë aktivizuar (aktivizuar) që synojnë mirëmbajtjen e funksioneve jetësore të trupit.
Mekanizmat e përshtatjes kryesisht përfshijnë vasoconstriction (ngushtimi i enëve të gjakut), e cila ndodh për shkak të aktivizimit të lidhjes simpatike të neuroregulacionit (alokimi adrenalin, noradrenaline) dhe efektet e faktorëve hormonalë humorë (glukokortikoidet, hormoni antidiuretik, ACTT, etj).
Vasospazma ndihmon në zvogëlimin e kapacitetit të qarkullimit të gjakut vaskular dhe centralizon procesin e qarkullimit të gjakut, i cili manifestohet me një ulje të shpejtësisë vëllimore të rrjedhës së gjakut në mëlçi, veshkat, zorrët dhe enët e ekstremiteteve të poshtme / sipërme dhe krijon parakushtet për dëmtimin e mëtutjeshëm të funksioneve të këtyre sistemeve dhe organeve. Në të njëjtën kohë, furnizimi me gjak i trurit, zemrës, mushkërive dhe muskujve të përfshirë në aktin e frymëmarrjes vazhdon të mbetet në një nivel të mjaftueshëm dhe është ndërprerë në vendin e fundit.
Ky mekanizëm pa aktivizimin e theksuar të mekanizmave të tjerë të kompensimit në një person të shëndetshëm është në gjendje të neutralizojë në mënyrë të pavarur humbjen e rreth 10-15% të BCC.
Zhvillimi i ishemisë së theksuar të një mase të madhe indesh promovon akumulimin e produkteve nën oksiduar në trup, shqetësime në sistemin e furnizimit me energji dhe zhvillimin e metabolizmit anaerobe. Si përgjigje adaptive ndaj progresivit acidoza metabolike mund të konsiderohet një rritje e proceseve katabolike, pasi ato kontribuojnë në një përdorim më të plotë të oksigjenit nga indet e ndryshme.
Zhvillimi relativisht i ngadaltë i reaksioneve adaptive përfshinë rishpërndarjen e lëngjeve (lëvizja e tij në sektorin vaskular nga hapësira ndërqytetëse). Sidoqoftë, një mekanizëm i tillë realizohet vetëm në rastet kur shfaqen ngadalë gjakderdhje të vogla. Përgjigjet adaptive më pak efektive përfshijnë një rritje të rrahjeve të zemrës (HR) dhe tachypnea.
Zhvillimi i dështimit të zemrës / frymëmarrjes është kryesor në patogjenezën e humbjes akute të gjakut. Gjakderdhja vëllimore çon në decentralizimin e qarkullimit sistemik, një ulje ndaluese të kapacitetit të oksigjenit të gjakut dhe daljes kardiake, shqetësime të pakthyeshme metabolike, dëmtim të organeve "shok" me zhvillimin e dështimit të shumëfishtë të organeve dhe vdekjes.
Në patogjenezë shoku hipovolemik është e nevojshme të merret parasysh roli i çekuilibrit në zhvillim të elektroliteve, në veçanti, përqendrimi i joneve të natriumit në shtratin vaskular dhe hapësirën jashtëqelizore. Në përputhje me përqendrimin e tyre në plazmë, izolohet lloji izotonik i dehidrimit (në përqendrim normal), hipertonik (përqendrim i rritur) dhe lloji i dehidrimit hipotonik (i përqendruar i zvogëluar). Për më tepër, secila prej këtyre llojeve të dehidrimit shoqërohet me ndryshime specifike në osmolaritetin e plazmës, si dhe lëng jashtqelizor, i cili ka një efekt domethënës në natyrën e hemocirulacionit, gjendjen e tonit vaskular dhe funksionimin e qelizave. Dhe kjo është e rëndësishme të merret në konsideratë kur zgjidhni regjimet e trajtimit.
Karakteristikat e sëmundjes
Shoku hipovolemik kuptohet se nënkupton mekanizmin kompensues të trupit, i cili është krijuar për të siguruar qarkullimin e gjakut dhe furnizimin me gjak të sistemeve dhe organeve me një vëllim të zvogëluar të gjakut që qarkullon. Kjo gjendje ndodh kur vëllimi normal i gjakut në shtratin vaskular bie ashpër në sfondin e një humbjeje të shpejtë të elektroliteve dhe ujit, të cilat mund të vërehen me të vjella të rënda dhe diarre me sëmundje infektive, me gjakderdhje dhe patologji të tjera. Ndryshimet që ndodhin në trup gjatë tronditjes hipovolemike shkaktohen nga dëmtimi i rëndë, ndonjëherë i pakthyeshëm i organeve të brendshme dhe metabolizmit. Kur shfaqet hipovolemia:
- ulje e rrjedhës venoze të gjakut në zemër,
- rënie në vëllimin e goditjes, duke mbushur barkushet e zemrës,
- hipoksia e indeve,
- përkeqësimi kritik i perfuzionit të indeve,
- acidoza metabolike.
Përkundër faktit se me tronditje hipovolemike, trupi përpiqet të kompensojë veprimtarinë e organeve kryesore, me humbjen e shumë lëngjeve, të gjitha veprimet e tij janë joefektive, prandaj, patologjia çon në shkelje të rënda dhe në vdekjen e një personi. Kjo gjendje kërkon kujdes urgjent dhe resuscitators janë të angazhuar në trajtimin e tij. Përveç kësaj, për të eliminuar patologjinë kryesore për trajtim, është e nevojshme të tërhiqni një numër specialistësh të tjerë - një gastroenterolog, traumatolog, kirurg, specialist i sëmundjes infektive dhe mjekë të tjerë.
Shkaqet e patologjisë
Ekzistojnë katër lloje kryesore të shkaqeve që mund të shkaktojnë zhvillimin e shokut hipovolemik. Këto përfshijnë:
- Gjakderdhje e rëndë me humbje të pakthyeshme të gjakut. Kjo gjendje vërehet me gjakderdhje të jashtme, të brendshme gjatë operacionit, pas një dëmtimi, me humbje gjaku nga ndonjë pjesë e traktit gastrointestinal (sidomos gjatë trajtimit me NSAIDs), me akumulimin e gjakut në indet e buta, në vendin e frakturës dhe gjakderdhjen gjatë proceseve të tumorit, për shkak të pranisë së trombocitopenisë.
- Humbje e pakthyeshme e plazmës, lëngut plazmatik gjatë traumës dhe gjendjeve të tjera akute patologjike. Mund të ndodhë me një djegie të gjerë të trupit, si dhe me akumulimin e lëngut plazmatik në zorrët, peritoneum me peritonit akut, pengim të zorrëve, pankreatitit.
- Humbja e një vëllimi të konsiderueshëm të lëngut izotonik me diarre, të vjella. Kjo gjendje shfaqet në sfondin e infeksioneve akute të zorrëve, të tilla si kolera, salmoneloza, dizenteria dhe shumë sëmundje të tjera.
- Akumulimi (depozitimi) i gjakut në kapilarë në sasi të mëdha. Ndodh në tronditje traumatike, një numër patologjish infektive.
Patogjeneza e shokut hipovolemik
Në trupin e njeriut, gjaku jo vetëm që qarkullon në enë, por gjithashtu është në një gjendje tjetër funksionale. Sigurisht, vëllimi më domethënës i gjakut (deri në 90%) lëviz vazhdimisht nëpër enët, duke shpërndarë oksigjen dhe lëndë ushqyese në indet. Por 10% e mbetur bie mbi gjakun e depozituar, në "furnizimin strategjik", i cili nuk është i përfshirë në rrjedhën e përgjithshme të gjakut. Ky gjak grumbullohet në shpretkë, mëlçi, kocka dhe kërkohet që të rimbush sasinë e lëngut në enë në situata të ndryshme ekstreme në të cilat ka një humbje të papritur të lëngut.
Nëse, për ndonjë arsye, vëllimi i gjakut që qarkullon zvogëlohet, atëherë baroreceptorët irritohen dhe gjaku nga "rezerva" lëshohet në rrjedhën e gjakut. Kjo është e nevojshme për të mbrojtur organet më të rëndësishme për jetën e trupit - zemrën, mushkëritë dhe trurin. Për të mos shpenzuar gjak në organe të tjera, anijet periferike në zonën e tyre janë ngushtuar. Por në një gjendje shumë të rëndë, nuk është e mundur të kompensohet gjendja që është shfaqur në këtë mënyrë, kështu që spazma e enëve periferike vazhdon të rritet, gjë që përfundimisht çon në varfërimin e këtij mekanizmi, paralizimin e murit vaskular dhe një zgjerim të mprehtë të enëve të gjakut. Furnizimi me gjak i periferisë rifillon për shkak të rrjedhjes së gjakut nga organet vitale, e cila shoqërohet me çrregullime bruto metabolike dhe vdekje të trupit.
Në patogjenezën e përshkruar të sëmundjes, dallohen tre faza kryesore (fazat):
- Mungesa e vëllimit qarkullues të gjakut. Ulur fluksin venoz në zemër, duke rënë vëllimi i goditjes së ventrikujve. Aspirata e lëngut në kapilarë dhe një ulje në sasinë e sektorit të ujit ndërqelizor (ndodh 36-40 orë pas fillimit të ndryshimeve patologjike).
- Stimulimi i sistemit simpatik-adrenal. Stimulimi i baroreceptorëve, aktivizimi dhe zgjimi i sistemit simpatik-adrenal. Sekretimi i shtuar i norepinefrinës dhe adrenalinës. Rritje e tonit simpatik të venave, arteriolave, zemrës, kontraktueshmërisë së miokardit dhe rrahjeve të zemrës. Centralizimi i qarkullimit të gjakut, përkeqësimi në furnizimin me gjak të mëlçisë, zorrëve, pankreasit, lëkurës, veshkave, muskujve (në këtë fazë, normalizimi i vëllimit të gjakut çon në një shërim të shpejtë).
- Shoku hipovolemik. Ishemia afatgjatë me centralizimin e qarkullimit të gjakut. Përparimi i mungesës qarkulluese të vëllimit të gjakut, rënia e mbushjes së zemrës, kthimi venoz, presioni i gjakut. Dështim i shumëfishtë i organeve për shkak të mungesës akute të oksigjenit dhe lëndëve ushqyese.
Sekuenca e ishemisë në shokun hipovolemik është si më poshtë:
- lëkurës,
- muskul skeletor
- veshkë
- organet e barkut
- lehtë,
- zemër
- truri.
Simptomat e manifestimit
Klinika e patologjisë varet nga shkaku i saj, shpejtësia dhe sasia e humbjes së gjakut, si dhe nga veprimi i mekanizmave kompensues në një kohë të caktuar. Gjithashtu, patologjia mund të ndodhë në mënyrë të pabarabartë, në varësi të moshës, pranisë së sëmundjeve shoqëruese të zemrës dhe mushkërive, në fizikun dhe peshën e një personi. Ekziston një klasifikim i ashpërsisë së tronditjes hipovolemike, ndërsa simptomat e tij mund të jenë të ndryshme:
- Humbja e gjakut është më pak se 15% e vëllimit të saj të përgjithshëm.Simptomat e humbjes së gjakut mund të mos shfaqen, e vetmja shenjë e shokut të afërt është një rritje në rrahjen e zemrës prej 20 ose më shumë rrahje në minutë në krahasim me normën, e cila rritet në pozicionin vertikal të pacientit.
- Humbja e gjakut - 20-25% e totalit. Hipotensioni ortostatik zhvillohet, në një pozicion horizontal, presioni vazhdon, ose pakësohet. Në pozicionin e drejtë, presioni bie nën 100 mm Hg. (po flasim për presionin sistolik), pulsi ngrihet në 100-100 rrahje. Indeksi i goditjes që i është caktuar kësaj gjendje është 1.
- Humbja e gjakut - 30-40% e totalit. Ftohja e lëkurës, zbehja ose simptoma e një “vendi të zbehtë”, pulsi më shumë se 100 rrahje në minutë, hipotensioni në pozicion horizontal, oliguria vërehen. Indeksi i goditjeve është më shumë se 1.
- Humbja e gjakut - mbi% e totalit. Kjo gjendje kërcënon drejtpërdrejt jetën e një personi dhe zhvillohet tronditje e rëndë e dekompensuar. Ekziston një zbehje e mprehtë, mermer i lëkurës, ftohtësia e tyre, mungesa e pulsit në enët periferike, presioni dhe rënia e daljeve kardiake. Anuria vërehet, një person humbet vetëdijen ose bie në gjendje kome. Indeksi i goditjes është 1.5.
Duhet të theksohet më saktë simptomat e tronditjes hipovolemike, të cilat do të lejojnë të afërmit e pacientit të përgjigjen më shpejt dhe më saktë dhe të thërrasin ekipin e ambulancës. Pra, në një fazë të hershme të shokut në fazën e tij të kompensuar, shenjat klinike janë si më poshtë:
- takikardi,
- rritja e rrahjeve të zemrës,
- presion normal
- Pulsi periferik "duke kërcyer",
- zbehja e mukozave,
- tachypnea,
- gjakderdhja e dukshme nëse patologjia është shkaktuar nga trauma.
Shenjat e vonë (shoku i dekompensuar) janë si më poshtë:
- takikardia ose bradycardia,
- zbehja e lëkurës dhe e mukozave,
- ftohtësia e gjymtyrëve
- dobësi e tronditjes periferike,
- koha e zgjatur e mbushjes së kapilarëve,
- oliguria,
- tachypnea,
- dobësi e rëndë e përgjithshme
- marrëzi ose gjendje kome.
Metodat diagnostikuese
Në fazën parabolitike, gjendja e një personi duhet të vlerësohet në bazë të shenjave karakteristike dhe anamnezës (të vjella, diarre, djegie, humbje gjaku, etj.). Pasi një person futet në spital, paralelisht me terapinë e urgjencës, bëhen një numër i testeve diagnostikuese - një test i përgjithshëm i gjakut, një urinali e përgjithshme, përcaktimi i llojit të gjakut, radiografi (për thyerje dhe lëndime), laparoskopi (për dëmtimin e organeve peritoneale). Sidoqoftë, përpara se pacienti të largohet nga gjendja kritike, të gjitha studimet duhet të jenë vetëm jetësore, gjë që do të ndihmojë në eliminimin e shpejtë të shkakut të tronditjes dhe shmangien e vdekjes së një personi. Ndalohet ndërrimi i panevojshëm dhe manipulimet mjekësore me tronditje hipovolemike!
Kujdesi urgjent
Meqenëse kjo patologji mund të çojë në vdekje të shpejtë të një personi, duhet të dini saktësisht algoritmin e ndihmës së parë. Do të zgjasë kohën deri në zhvillimin e ndryshimeve të pakthyeshme dhe deri në ardhjen e ambulancës. Pavarësisht nga faza e tronditjes hipovolemike, dhe madje edhe kur shfaqen shenjat e para të sëmundjes, duhet menjëherë të telefononi "ambulancë" ose të dërgoni shpejt një person në spital.
Në shtëpi, terapia etiotropike mund të kryhet vetëm kur shkaku i tronditjes hipovolemike është plotësisht i qartë. Fatkeqësisht, vetëm një person me arsim mjekësor është në gjendje të përcaktojë saktësisht se çfarë ndodh me të dëmtuarin ose të sëmurin, dhe përndryshe, marrja e ilaçeve të caktuara mund të provokojë vetëm një përkeqësim të gjendjes shëndetësore. Prandaj, para ardhjes së një ambulance, nuk duhet t'i jepni një personi antibiotik ose pilula të tjera, veçanërisht kur bëhet fjalë për një fëmijë.
Terapia patogjenetike, domethënë, trajtimi që përdoret pa ditur diagnozën e saktë, përkundrazi, është i pranueshëm. Sheshtë ajo që do të eliminojë ndryshimet më të rënda në trup që ndodhin gjatë tronditjes hipovolemike. Pra, procedura për kujdesin urgjent për këtë patologji është si më poshtë:
- Shtrojeni personin në dysheme, një sipërfaqe tjetër të sheshtë, të fortë.
- Ngrini këmbët me një jastëk. Këmbët duhet të jenë më të larta se niveli i kokës, gjë që do t'ju lejojë të zhvendosni qendrën e qarkullimit të gjakut drejt zemrës.
- Kontrolloni pulsin, vlerësoni vitalitetin e një personi - intensitetin e frymëmarrjes, shkallën e depresionit të vetëdijes. Nëse një person është pa vetëdije, atëherë duhet ta vendosni në anën e tij, ta hidhni kokën prapa, të ulni pjesën e sipërme të trupit.
- Hiqni veshje të përmbajtur nga një person, mbuloni me një batanije.
- Nëse pacienti ka një thyerje të shtyllës kurrizore, ai duhet të qëndrojë i shtrirë në shpinë në një dysheme të vështirë, dhe kur pacienti ka thyer kockat e legenit, ai vendoset në një pozicion të prirur me këmbët të shtrira dhe të përkulura në gjunjë. Kur një gjymtyrë është thyer, ajo është e lidhur me një çarje.
- Nëse personi i dëmtuar ka gjakderdhje të hapur, ai duhet të ndalet duke shtypur anijen në kockë pak mbi zonën e dëmtimit, dhe gjithashtu duke aplikuar një turne të ngushtë ose kthesë sipër plagës. Koha e aplikimit të turneut është fiksuar rreptësisht.
- Një salcë antiseptike duhet të aplikohet në plagë, nëse është e mundur - e shtrënguar dhe e shtrënguar.
- Nëse është e nevojshme, jepni personit një tabletë analgjezike.
Trajtimi i mëtutjeshëm kryhet nga mjeku në spital ose në ambulancë. Zakonisht, gjatë transportimit të një pacienti në repartin e kujdesit intensiv, atij i jepen mbytje me oksigjen të pastër gjatë rrugës, ata kryejnë ventilim artificial të mushkërive (nëse është e nevojshme), administrohen lëngje intravenoze dhe droga jepet në injeksione për të stimuluar qarkullimin e gjakut. Me dhimbje të forta, një person injektohet kundër qetësuesve të fuqishëm.
Trajtim i mëtutjeshëm
Objektivat e trajtimit pasues të tronditjes hipovolemike janë:
- Përmirësimi i punës së zemrës dhe enëve të gjakut.
- Rimëkëmbja e shpejtë e vëllimit intravaskular të gjakut.
- Rimbushja e numrit të qelizave të kuqe të gjakut në gjak.
- Korrigjimi i mungesës së lëngjeve në trup.
- Trajtimi i sistemeve të dëmtuar të homeostazës.
- Terapia e mosfunksionimeve të organeve të brendshme.
Në mënyrë që të rivendosni vëllimin intravaskular të gjakut, zgjidhjet më efektive kolerale heterogjene janë niseshte, dekstrani dhe të tjerët. Ata kanë një efekt të fortë anti-shok dhe ndihmojnë në sigurimin e një fluksi të mjaftueshëm të gjakut në zemër. Terapia e infuzionit me zgjidhje koloidale është e kombinuar me futjen e elektroliteve (klorur natriumi, zgjidhje Ringer, Trisol, Lactosol), një zgjidhje e dekstrozës dhe glukozës. Në një gjendje të rëndë të pacientit, zgjidhjet injektohen jet, me një gjendje të moderuar - pikim.
Indikimet për transfuzionin e gjakut - transfuzioni i gjakut ose masa eritrocitare - janë shumë të rrepta. Indikacioni kryesor është një rënie e fortë e nivelit të hemoglobinës (më pak se 100-80 g / l). Gjithashtu, një tregues për transfuzionin e gjakut është humbja e gjakut prej më shumë se 50% e vëllimit të gjakut që qarkullon. Në rastin e fundit, përdoret një infuzion plazmatik ose albumin. Monitorimi i shpërndarjes së lëngjeve në enë dhe inde kryhet duke aplikuar metodën Tomasset - duke vlerësuar rezistencën elektrike të zonave të ndryshme të trupit.
Më poshtë janë metodat dhe ilaçet e tjera për trajtimin e shokut hipovolemik:
- Barnat simpatomimetike (Dopamine, Dobutamine) me zhvillimin e dështimit të zemrës.
- Transfuzioni i trombociteve me humbje masive të gjakut.
- Diuretikët (Furosemide) me lëng të mjaftueshëm për të rikthyer dhe stimuluar diuresën, parandalimin e dështimit të veshkave.
- Antibiotikë për infeksione të zorrëve që shkaktojnë shok hipovolemik.
- Terapia e oksigjenit është përdorimi i një kanule hunde ose një maskë oksigjeni.
Barnat e tjera që mund të përdoren sipas indikacioneve:
- reopoligljukin,
- prednisolone,
- insulinë,
- contrycal,
- Acidi aminokaproik
- droperidol,
- heparin,
- Glukonat kalciumi,
- pipolfen,
- seduksen,
- Mannitol.
Shoku hipovolemik është shumë i vështirë për t’u trajtuar te njerëzit me alkoolizëm kronik, të cilët në pjesën më të madhe zhvillojnë edemë cerebrale. Në këtë rast, bëhet korrigjimi urgjent i aftësisë ekskretuese të veshkave, ilaçet për rihidrim administrohen me një transfuzion të njëkohshëm të gjakut. Trajtimi në njësinë e kujdesit intensiv ose në njësinë e kujdesit intensiv kryhet derisa gjendja e personit të stabilizohet sipas të gjithë treguesve jetik.
Farë nuk mund të bëhet
Prastrastinimi është rreptësisht i ndaluar në rast të dyshimit për lëndime, të vjella të pakontrollueshme ose diarre, me ndonjë gjakderdhje. Nëse nuk telefononi specialistët e ambulancës në kohë dhe nuk e dërgoni personin në spital, ndryshimet në trup mund të bëhen të pakthyeshme. Dehidratimi dhe shoku hipovolemik tek fëmijët e vegjël janë veçanërisht të shpejta. Sa i përket masave të ndihmës së parë, nuk duhet ta ktheni kokën te njerëzit me dëmtim të shtyllës kurrizore, pavarësisht se në cilën gjendje mund të jenë. Ndalohet gjithashtu tërheqja e vendit të gjakderdhjes në zonën e gabuar (nën zonën e plagës).
Masat parandaluese
Për të parandaluar patologjinë, aktivitetet traumatike si puna dhe sportet duhet të përjashtohen. Me zhvillimin e ndonjë infeksioni të zorrëve, ajo duhet të trajtohet rreptësisht nën mbikëqyrjen e një mjeku, në fëmijët nën 2 vjeç - në një spital. Në sëmundjet infektive, terapia e rihidrimit duhet të jetë në kohë dhe e plotë. Ushqimi i duhur, marrja e shtesave të hekurit dhe produkteve speciale për të rritur hemoglobinën gjithashtu do të zvogëlojë mundësinë e shokut kur lëndohen me humbje të gjakut.
Klasifikimi hemorragjik i shokut
Klasifikimi i tronditjes hemorragjike bazohet në zhvillimin e organizuar të procesit patologjik, në përputhje me të cilin dallohen 4 shkallë të tronditjes hemorragjike:
- Shoku i shkallës së parë (shoku i kthyeshëm i kompensuar). Ajo shkaktohet nga një sasi e vogël e humbjes së gjakut, e cila kompensohet shpejt nga ndryshimet funksionale në punën e aktivitetit kardiovaskular.
- Shoku i shkallës së dytë (i nënkompensuar). Zhvillimi i ndryshimeve patologjike nuk kompensohen plotësisht.
- Shoku i shkallës së tretë (shoku i kthyeshëm i dekompensuar). Shprehen shkelje në organe dhe sisteme të ndryshme.
- Tronditje e shkallës së katërt (shok i pakthyeshëm). Karakterizohet nga shtypja ekstreme e funksioneve jetësore dhe zhvillimi i dështimit të pakthyeshëm të pakthyeshëm të organeve.
Shkaku më i zakonshëm i tronditjes hemorragjike janë:
- Lëndime - lëndime (fraktura) të eshtrave të mëdhenj, lëndime të organeve të brendshme / indeve të buta me dëmtim të enëve të mëdha, lëndime të pahijshme me këputje të organeve parenkimale (mëlçi ose shpretkë), këputje të aneurizmit të enëve të mëdha.
- Sëmundjet që mund të shkaktojnë humbjen e gjakut - akute ulcera stomaku / duodenale, cerozë me venat me variçe të ezofagut, sulm në zemër /gangrenë e mushkërive, Sindroma Mallory-Weiss, tumoret malinje të gjoksit dhe qelizat gastrointestinale, pankreatiti hemorragjik dhe sëmundje të tjera me një rrezik të lartë të këputjes së enëve të gjakut.
- Hemorragjia Obstetrike që rrjedh nga këputja e tubit / shtatzënia ektopike, shkëputja /placenta previa, shtatzënia e shumëfishtë, prerja cezariane, komplikimet gjatë lindjes së fëmijëve.
Fotografia klinike e shokut hemorragjik zhvillohet në përputhje me fazat e saj. Klinikisht, shenjat e humbjes së gjakut dalin në pah. Në fazën e shokut hemorragjik të kompensuar, vetëdija, si rregull, nuk vuan, pacienti vëren dobësi, mund të jetë disi e ngazëllyer ose e qetë, lëkura është e zbehtë, dhe në prekje - gjymtyrët e ftohta.
Simptoma më e rëndësishme në këtë fazë është shkretimi i enëve venoze saphenoze në krah, të cilat ulen në vëllim dhe bëhen formësuese. Pulsi i mbushjes së dobët, të shpejtë. Presioni i gjakut është zakonisht normal, nganjëherë i ngritur. Vasoconstriction kompensues periferik është për shkak të mbiprodhimit të katekolaminave dhe ndodh pothuajse menjëherë pas humbjes së gjakut. Në këtë sfond, pacienti zhvillohet njëkohësisht oliguria. Në të njëjtën kohë, sasia e urinës së sekretuar mund të zvogëlohet për gjysmën ose edhe më shumë. Presioni venoz qendror zvogëlohet ndjeshëm, gjë që vjen si pasojë e një rënie të kthimit venoz. në shoku i kompensuar acidoza shpesh mungon ose është natyrë lokale dhe shprehet dobët.
Në fazën e shokut të kthyeshëm të dekompensuar, shenjat e çrregullimeve të qarkullimit të gjakut vazhdojnë të thellohen. Në foton klinike, e cila karakterizohet nga shenja të një faze të dëmshme të kompensuar (hipovolemia, zbehja, ftohja e përhapur dhe djersitja e rrëmujës, takikardia, oliguria), simptoma kryesore kardinal është hipotension, gjë që tregon një çrregullim të mekanizmit të kompensimit të qarkullimit të gjakut. Shtë në fazën e dekompensimit që fillojnë çrregullimet e qarkullimit të organeve (në zorrë, mëlçi, veshka, zemër, tru). Oliguria, e cila në fazën e kompensimit zhvillohet si rezultat i funksioneve kompensuese, në këtë fazë lind në bazë të një ulje shtypja hidrostatike e gjakut dhe çrregullime të rrjedhës së gjakut në veshka.
Në këtë fazë, shfaqet tabloja klasike klinike e shokut:acrocyanosis dhe ftohja e gjymtyrëve, amplifikimi takikardi dhe pamja gulçim, shurdhimi i tingujve të zemrës, gjë që tregon një përkeqësim të kontraktueshmërisë së miokardit. Në disa raste, ekziston një humbje e një grupi të veçantë / të tërë të dridhjeve të pulsit në arteriet periferike dhe zhdukjen me një zhurmë të thellë të zemrës së zemrës, gjë që tregon një kthim venoz jashtëzakonisht të ulët.
Pacienti është i penguar ose është në gjendje të sexhdes. Po zhvillohet gulçim, anuria. Diagnostifikohet sindroma DIC. Në sfondin e vazokonstrikcionit më të theksuar të enëve periferike, një shkarkim i drejtpërdrejtë në sistemin venoz të gjakut arterial ndodh përmes shungujve arteriovenozë të hapjes, gjë që bën të mundur rritjen e ngopjes së oksigjenit të gjakut venoz. Në këtë fazë, acidoza shprehet, e cila është pasojë e rritjes së indeve hipoksi.
Faza e tronditjes së pakthyeshme nuk ndryshon cilësisht nga tronditja e dekompensuar, por është faza e shkeljeve edhe më të theksuara dhe të thella. Zhvillimi i gjendjes së pakthyeshmërisë manifestohet si çështje kohe dhe përcaktohet nga akumulimi i substancave toksike, vdekja e strukturave qelizore dhe shfaqja e shenjave të dështimit të shumëfishtë të organeve. Si rregull, vetëdija mungon në këtë fazë, pulsi në enët periferike praktikisht nuk përcaktohet, dhe presioni arterial (sistolik) është në nivelin e 60 mm Hg. Art. dhe më poshtë, është e vështirë të përcaktohet, rrahja e zemrës në 140 / min., frymëmarrja është dobësuar, ritmi është i shqetësuar, anuria. Efekti i terapisë infuzion-transfuzion mungon. Kohëzgjatja e kësaj faze është 12-15 orë dhe përfundon në vdekje.
Testet dhe diagnostifikimi
Diagnoza e tronditjes hemorragjike përcaktohet bazuar në ekzaminimin e pacientit (prania e frakturave, gjakderdhja e jashtme) dhe simptomat klinike që pasqyrojnë përshtatshmërinë e hemodinamikës (ngjyra dhe temperatura e lëkurës, ndryshimet në rrahjet e zemrës dhe presioni i gjakut, llogaritja e indeksit të goditjes, përcaktimi i daljes në orë të urinës) dhe të dhënave laboratorike, duke përfshirë: përcaktimin CVP, hematokriti, Gjaku i CBS (tregues të gjendjes acid-bazë).
Vendosja e faktit të humbjes së gjakut me gjakderdhje të jashtme nuk është e vështirë. Por me mungesën e tij dhe gjakderdhjen e dyshuar të brendshme, duhet të merren parasysh një numër shenjash indirekte: me hemorragji pulmonare - hemoptizë, me ulçera e stomakut dhe 12 ulçera duodenale ose patologji e zorrëve - të vjella e "bazave të kafesë" dhe / ose melena, me dëmtim të organeve parenkimale - tension i murit të barkut dhe dendësia e tingullit të perkutjes në bark të sheshtë, etj. Nëse është e nevojshme, përshkruhen ekzaminimet instrumentale: ultratinguj, radiografi, MRI, laparoskopi, caktoni konsultime specialistë të ndryshëm.
Duhet të kihet parasysh se vlerësimi i vëllimit të humbjes së gjakut është i përafërt dhe subjektiv, dhe me vlerësimin e tij jo adekuat, ju mund të humbisni intervalin e pranueshëm të pritjes dhe të përballeni me faktin e një panoramë të zhvilluar tashmë të shokut.
Trajtimi i tronditjes hemorragjike këshillohet me kusht që të ndahet në tre faza. Faza e parë është kujdesi urgjent dhe kujdesi intensiv derisa të mbahet hemostaza. Kujdesi urgjent për shokun hemorragjik përfshin:
- ndaluar gjakderdhje arteriale një metodë mekanike e përkohshme (aplikimi i një turniquet kthesë / arterial ose shtypja e një arterie në kockë mbi plagën sipër vendit të dëmtimit / plagës, aplikimi i një pirg në një enë gjakderdhjeje) me fiksimin e kohës së procedurës. Zbatimi i një salcë të ngushtë aseptike në sipërfaqen e plagës.
- Vlerësimi i gjendjes së aktivitetit jetësor të trupit (shkalla e depresionit të vetëdijes, përcaktimi i pulsit mbi arteriet qendrore / periferike, verifikimi i patentës së rrugëve ajrore).
- Zhvendosja e trupit të viktimës në pozicionin e duhur me pjesën e sipërme të trupit paksa të ulur.
- Imobilizimi i gjymtyrëve të dëmtuara me materiale dhe goma standarde të improvizuara. Ngrohja e viktimës.
- Anestezi adekuate lokale me zgjidhje 0,5-1% Novocaine/lidocaine. Me dëmtim të gjerë të gjakderdhjes - prezantim morfinë/promedola 2-10 mg në kombinim me 0.5 ml zgjidhje të atropinës ose antipsikotikëve (droperidol, fentanil 2-3 ml) ose analgjezikë jo-narkotikë (Ketamine, analgene), me monitorim të kujdesshëm të frymëmarrjes dhe parametrave hemodinamikë.
- Inhalimi me një përzierje të oksigjenit dhe oksidit të azotit.
- Terapi adekuate-infuzion-transfuzion, i cili lejon të dy të rikthejnë humbjen e gjakut dhe të normalizojnë homeostazën. Terapia pas humbjes së gjakut fillon me instalimin e një kateteri në venën periferike qendrore / kryesore dhe vlerëson vëllimin e humbjes së gjakut. Nëse është e nevojshme të futni një vëllim të madh të lëngjeve dhe solucioneve zëvendësuese të plazmës, mund të përdoren 2-3 venat. Për këtë qëllim, është më e këshillueshme që të përdorni zgjidhje të ekuilibruar kristoide dhe polionikë. Nga zgjidhjet kristoide: Zgjidhje Ringer-Lockeisotonic solucion klorur natriumi, Acesol, Disol, Trisol, Kvartasol, Chlosol. Nga koloidale: Gekodez, polyglukin, Reoglyuman, reopoligljukin, neogemodez. Me një efekt të dobët ose mungesë të tij, futen zëvendësuesit sintetikë koloide të plazmës me efekte hemodinamike (dekstran, Niseshte hidroksietil në vëllime 800-1000 ml. Mungesa e një tendence për të normalizuar parametrat hemodinamikë është një tregues për administrimin intravenoz të simpathomimetics (phenylephrine, dopamine, norepinephrine) dhe glukokortikoidet (hydrocortisone, dexamethasone, prednisolone).
- Me dëmtim të rëndë hemodinamik, pacienti duhet të transferohet në ventilim mekanik.
Fazat e dytë / të tretë të kujdesit intensiv për tronditje hemorragjike kryhen në një spital të specializuar, dhe kanë për qëllim korrigjimin e hemicës hipoksi dhe sigurimi adekuat i hemostazës kirurgjikale. Ilaçet kryesore janë përbërësit e gjakut dhe zgjidhjet natyrore koloidale (proteinë, albuminë).
Terapia intenzive kryhet nën monitorimin e parametrave hemodinamikë, gjendjen acid-bazë, shkëmbimin e gazit, funksionimin e organeve vitale (veshkat, mushkëritë, mëlçia). Me rëndësi të madhe është lehtësimi i vazokonstrikcionit, për të cilin mund të përdoret si ilaçe që veprojnë butë (eufillin, papaverine, Dibazol) dhe ilaçet me një efekt më të theksuar (Clonidine, dalargin, instenon). Në këtë rast, doza e barit, mënyra dhe shpejtësia e administrimit zgjidhen bazuar në parandalimin e hipotensionit arterial.
Algoritmi i kujdesit urgjent për shokun hipovolemik është paraqitur skematikisht më poshtë.
Simptomat e shokut hipovolemik në fazën e vonë
Nëse shoku hipovolemik tashmë është në një fazë të vonë, pacienti do të përjetojë simptomat e mëposhtme:
- Bradycardia ose takikardia.
- Pulsi do të jetë i dobët.
- Gjymtyrët do të jenë të ftohta.
- Mund të ketë hipotermi, d.m.th, hipotermi të trupit.
- Sasia e urinës do të jetë dukshëm më pak (oliguria).
- Një person do të ndiejë dobësi të përgjithshme.
- Mund të ndodhë edhe depresioni ose marrëzia.

Ekzistojnë tre faza kryesore të shokut hipovolemik:
- E para Shoku zhvillohet si rezultat i humbjes së gjakut jo më shumë se 25% të vëllimit të përgjithshëm (maksimumi 1300 ml). Këtu duhet thënë se kjo fazë është plotësisht e kthyeshme. Të gjitha simptomat janë të buta, të buta.
- Faza e dytë (shoku i dekompensuar). Gjithashtu i kthyeshëm, zhvillohet me një humbje prej 25-45% të vëllimit të gjakut (maksimum 1800 ml). Këtu takikardia mund të rritet, presioni i gjakut ndryshon. Gjithashtu në këtë fazë ka gulçim, djersë të ftohtë, sjellje të shqetësuar.
- Faza e tretë, e pakthyeshme. Në këtë rast, pacienti humbet më shumë se 50% të gjakut, afërsisht 2000-2500 ml. Takikardia rritet, presioni i gjakut zvogëlohet në nivele kritike. Lëkura është e mbuluar me djersë të ftohtë dhe gjymtyrët e pacientit bëhen "të akullta".

Shtë gjithashtu e nevojshme të zbuloni pse një person mund të ketë tronditje hipovolemike. Arsyet për këtë janë si më poshtë:
- Plagosje. Ata të dy mund të shoqërohen me humbje të gjakut, dhe të kalojnë pa të. Shkaku madje mund të jetë një mavijosje e gjerë kur kapilarët e vegjël dëmtohen. Nga këto, plazma udhëton intensivisht në inde.
- Obstruksion i zorrëve. Mund të çojë gjithashtu në një rënie të konsiderueshme të vëllimit të plazmës në trup. Në këtë rast, shkaku është distancimi i zorrëve, i cili bllokon rrjedhjen e gjakut dhe çon në rritje të presionit në kapilarët lokalë. Kjo gjithashtu çon në faktin se lëngu filtrohet në lumen e zorrëve nga kapilarët dhe çon në një rënie të vëllimit të plazmës.
- Humbje e madhe e lëngut dhe plazmës mund të ndodhë për shkak të djegieve të rënda.
- Tumoret shpesh janë shkaqet e tronditjes hipovolemike.
- Shpesh ndodh edhe shoku hipovolemik me sëmundje infektive të zorrëve. Në këtë rast, ndodh humbja e lëngjeve, e cila përkeqëson në mënyrë të konsiderueshme gjendjen e gjakut.
Kjo gjendje patologjike mund të ndodhë për arsye të tjera. Sidoqoftë, ato më të zakonshmet dhe më të zakonshmet janë paraqitur këtu.

Ndihma e parë
Nëse një person ka tronditje hipovolemike, kujdesi urgjent është ajo që ka rëndësi. Pra, ia vlen të kujtojmë se viktima duhet të sigurojë gamën e shërbimeve që nuk do të përkeqësojnë gjendjen e pacientit.
- Në fillim, shkaku i tronditjes duhet të eliminohet plotësisht. Kështu që, ju duhet të ndaloni gjakderdhjen, të shuani rrobat e djegura ose indet e trupit, të lëshoni gjymtyrën e shtypur.
- Tjetra, duhet të kontrolloni me kujdes hundën dhe gojën e viktimës. Nëse është e nevojshme, hiqni të gjitha sendet e tepërta nga atje.
- Shtë gjithashtu e nevojshme të kontrolloni një puls, të dëgjoni frymëmarrjen. Në këtë fazë, mund t'ju duhet një masazh indirekt i zemrës ose frymëmarrje artificiale.
- Sigurohuni që të siguroheni që viktima po gënjen saktë. Pra, koka e tij duhet të jetë e prirur në njërën anë. Në këtë rast, gjuha nuk do të bjerë dhe pacienti nuk do të jetë në gjendje të mbytë të vjellat e tij.
- Nëse viktima është e vetëdijshme, atij mund t'i jepet një anestezion. Nëse nuk ka dëmtim të barkut, mund t’i ofroni pacientit edhe çaj të nxehtë.
- Trupi i viktimës nuk duhet të kufizohet, të gjitha veshjet duhet të lirohen. Sidomos gjoksi, qafa dhe pjesa e poshtme e shpinës nuk duhet të shtrydhur.
- Sigurohuni që të siguroheni që viktima të mos nxehet ose të mos ftohet shumë.
- Ju gjithashtu duhet të mbani mend se viktima nuk duhet të lihet vetëm. Në këtë gjendje, është rreptësisht e ndaluar të pihet duhan. Ju nuk mund të aplikoni një jastëk ngrohjeje në zonat e prekura.

Nëse një person ka tronditje hipovolemike, është shumë e rëndësishme që menjëherë të telefononi një ambulancë. Në fund të fundit, vetëm specialistët do të jenë në gjendje t'i ofrojnë ndihmë cilësore viktimës. Tjetra, ju duhet të bëni gjithçka në mënyrë që gjendja e pacientit të mos përkeqësohet me ardhjen e mjekëve. Willfarë do të bëjnë mjekët për të zgjidhur problemin?
- Terapia më e fuqishme e infuzionit do të jetë e rëndësishme. Kjo është mënyra e vetme për të rivendosur qarkullimin e gjakut të pacientit. Për këtë, një kateter plastik i përshtatshëm do t'i dorëzohet pacientit në fazën e parë.
- Në trajtimin kompleks, zëvëndësuesit e gjakut (veçanërisht dekstrantët) kanë një rëndësi të madhe. Ata mund të qëndrojnë në gjak për një kohë të gjatë dhe të ndryshojnë vetitë e tij të caktuara. Pra, ata hollojnë gjakun, mbështesin osmolaritetin e tij. Këto ilaçe janë gjithashtu shumë të rëndësishme për ruajtjen e rrjedhës së gjakut në veshka.
- Shpesh i detyrueshëm është një transfuzion gjaku (bojë ose pikim, bazuar në nevojë). Zakonisht derdh 500 ml gjak të pajtueshëm me Rhesus, të ngrohur pak (deri në 37 ° C). Pastaj derdhni të njëjtin vëllim të plazmës me albumin ose proteinë.
- Nëse gjaku ka një reaksion acid (acidozë metabolike), ju mund ta korrigjoni këtë gjendje me bikarbonat (400 ml).
- Klorur natriumi (ose zgjidhja e Ringer) gjithashtu ndihmon për të përballuar problemin. Vëllimi - deri në 1 litër.
- Në gjendje shoku mund të shfaqet vazospazma periferike. Për këtë, së bashku me zëvendësimin e gjakut, pacientët shpesh përshkruhen një kurs të glukokortikosteroideve (ilaçi "Prednisolone"). Ndihmon gjithashtu në përmirësimin e funksionit të kontraktimit të miokardit.
- Ne gjithashtu e konsiderojmë shokun hipovolemik, trajtimin e problemit. Do të kërkohet edhe terapi e oksigjenit. Dhe kjo nuk është vetëm në rastin e humbjes masive të gjakut, por edhe me dëmtimin e indeve.
- Shtë gjithashtu e nevojshme të monitorohet me kujdes diuresa e pacientit. Nëse ka një problem me këtë, terapia për infuzion me ujë mund të jetë e nevojshme.
Kthimi i trupit përsëri në normalitet pas shokut hipovolemik është një proces mjaft i gjatë. Pacienti do të kalojë shumicën e kohës në spital.
Arsyet e zhvillimit të komplikimeve
Thelbi i konceptit të "tronditjes hipovolemike" qëndron në vetë emrin e tij. Hipovolemia (hipovolemia) në përkthim të saktë - mungesa e vëllimit (hipo-) të gjakut (vëllimit) (haima). Shprehja "shok" do të thotë shok, shok. Kështu, shoku hipovolemik është një pasojë akute e mungesës së gjakut në enët e gjakut, duke çuar në prishje të organeve dhe shkatërrim të indeve.
nëndërkombëtarklasifikimdhe patologjia referuar titullitR57,Kodi ICD-10y -R57.1.
Shkaqet e një ulje të vëllimit të gjakut ndahen në hemoragjike (për shkak të humbjes së gjakut) dhe dehidrim (për shkak të dehidrimit).
Lista e shkaqeve më të zakonshme të tronditjes hipovolemike:
Gjakderdhje në sistemin e tretjes. Arsyet e tyre:
- ulcera e stomakut
- pezmatimi i zorrëve i etiologjive të ndryshme,
- venat me variçe të ezofagut për shkak të sëmundjes së mëlçisë ose ngjeshjes së venës portal nga një tumor, kist, gurë, etj.
- këputje e murit të ezofagut gjatë kalimit të kufomave të huaja, për shkak të djegieve kimike, ndërsa kufizon nxitjen për të vjella,
- neoplazmat në stomak dhe zorrët,
- fistula aorto-duodenale - fistula midis aortës dhe duodenum 12.
Lista e arsyeve të tjera:
- Gjakderdhje e jashtme për shkak të dëmtimit të enëve të gjakut. Në këtë rast, tronditja hipovolemike shpesh kombinohet me traumatike.
- Gjakderdhje e brendshme për shkak të frakturave të brinjëve dhe legenit.
- Humbja e gjakut nga organet e tjera: këputje ose shtresim i një aneurizmi aortik, këputje e shpretkës për shkak të mavijosjes së rëndë.
- Gjakderdhja gjenitale tek gratë gjatë shtatëzënësisë dhe lindjes së fëmijëve, çarje të cisteve ose vezoreve, tumoreve.
- Djegiet çojnë në lëshimin e plazmës në sipërfaqen e lëkurës. Nëse një zonë e madhe është e dëmtuar, humbja e plazmës shkakton dehidrim dhe shok hipovolemik.
- Dehidratimi i trupit për shkak të të vjellave të rënda dhe diarresë në sëmundjet infektive (rotavirus, hepatit, salmonelozë) dhe helmim.
- Poliuria në diabet, sëmundje të veshkave, përdorimi i diuretikëve.
- Hipertiroidizmi akut ose hipokorticizmi me diarre dhe të vjella.
- Trajtimi kirurgjikal me humbje të lartë të gjakut.
Mund të vërehet një kombinim i disa arsyeve, secila prej të cilave individualisht nuk do të çonte në tronditje hipovolemike. Për shembull, në infeksione të rënda me një temperaturë të gjatë dhe dehje të zgjatur, shoku mund të zhvillohet edhe për shkak të humbjes së lëngut me djersë, veçanërisht nëse trupi dobësohet nga sëmundje të tjera, dhe pacienti refuzon ose nuk mund të pijë. Në të kundërt, tek atletët dhe njerëzit që janë mësuar me një klimë të nxehtë dhe presion të ulët atmosferik, çrregullimi fillon të zhvillohet më vonë.
Simptomat dhe shenjat
Ashpërsia e simptomave të shokut varet nga shkalla e humbjes së lëngjeve, aftësitë kompensuese të trupit dhe ulja e vëllimit të gjakut që qarkullon në enë. Me gjakderdhje të lehtë, dehidrim në rritje afatgjatë, në moshë të vjetër, shenjat e shokut hipovolemik në fillim mund të mungojnë.
Simptomat me shkallë të ndryshme të humbjes së gjakut:
| Mungesa e gjakut,% e vëllimit fillestar | Shkalla e hipovolemisë | simptomat | Shenjat diagnostikuese | |
| ≤ 15 | dritë | Etja, ankthi, shenja të gjakderdhjes ose dehidrimit (shih më poshtë). Në këtë fazë nuk mund të ketë simptoma të shokut. | Shtë e mundur që të rritet ritmi i zemrës me më shumë se 20 rrahje kur dilni nga shtrati. | |
| 20-25 | medium | Frymëmarrje e shpeshtë, djersitje, djersitje e ngathët, vjellje, marramendje, ulje e lehtë e urinimit. Shenjat gënjeshtare të shokut janë më pak të theksuara. | Presion i ulët, sistolik ≥ 100. Pulsi është mbi normal, rreth 110. | |
| 30-40 | i rëndë | Për shkak të rrjedhjes së gjakut, lëkura bëhet e zbehtë, buzët dhe thonjtë bëhen blu. Gjymtyrët dhe mukozat janë të ftohta. Shfaqet gulçim, ankthi dhe nervozizmi rriten. Pa trajtim, simptomat e shokut përkeqësohen shpejt. | Një ulje në prodhimin e urinës në 20 ml në orë, një presion i sipërm prej 110, ndihet dobët. | |
| > 40 | masiv | Lëkura është e zbehtë, e ftohtë, me ngjyra të pabarabartë. Nëse shtypni një gisht në ballin e pacientit, një pikë e ndritshme vazhdon për më shumë se 20 sekonda. Dobësi e rëndë, përgjumje, vetëdije e dëmtuar. Pacienti kërkon kujdes intensiv. | Pulsi> 120, nuk është e mundur të zbulohet në gjymtyrë. Pa urinim. Presioni sistolik 2 | >70 |
Shoku hipovolemik konfirmohet me trajtimin e provës: nëse pas administrimit të 100 ml zëvendësuesi të gjakut në 10 minuta, presioni i gjakut i pacientit rritet dhe simptomat ndërpriten, diagnoza konsiderohet përfundimtare.
Shërbimi i Ndihmës së Parë për Shtabin e Përgjithshëm
Shtë e pamundur të përballosh shokun hipovolemik pa ndihmën e mjekëve. Edhe nëse shkaktohet nga dehidratimi, nuk do të jetë e mundur që shpejt të rivendosni vëllimin e gjakut duke pirë pacientin, ai ka nevojë për infuzion intravenoz. Prandaj, veprimi i parë që të tjerët duhet të ndërmarrin kur shfaqen simptomat e tronditjes është telefononi një ambulancë.
Algoritmi i kujdesit urgjent para ardhjes së mjekëve:
- Kur gjakderdhni, shtrojeni pacientin në mënyrë që dëmtimi të jetë 30 cm mbi zemrën. Nëse tronditja është shkaktuar nga arsye të tjera, siguroni rrjedhën e gjakut në zemër: vendosni pacientin në shpinë, nën këmbë - një rrotull të gjërave. Nëse dyshohet për një dëmtim kurrizor (një shenjë është mungesë e ndjeshmërisë në gjymtyrë), ndryshimi i pozitës së trupit është i ndaluar.
- Kthejeni kokën në anën e duhur në mënyrë që pacienti të mos mbyten nëse fillon të vjella. Nëse ai është pa vetëdije, kontrolloni për frymëmarrjen. Nëse është i dobët ose i zhurmshëm, zbuloni nëse rrugët e ajrit janë të kalueshme. Për ta bërë këtë, pastroni zgavrën me gojë, gishta për të marrë gjuhën e mbytur.
- Pastroni sipërfaqen e plagës. Nëse objektet e huaja futen thellë në inde, është e ndaluar t'i prekni ato. Mundohuni të ndaloni gjakun:
- Nëse gjymtyrja e dëmtuar është shkaku i tronditjes, aplikoni një tufë turistike ose kthesë sipër plagës. Merrni kohë, shkruajeni atë në një copë letër dhe rrëshqitni atë nën turneun. Thjesht informimi i pacientit për kohën e aplikimit të turneut nuk është i mjaftueshëm. Deri në kohën e dërgimit në spital, ai tashmë mund të jetë i pavetëdijshëm.
- Me gjakderdhje venoze (shenja - gjaku të errët, në mënyrë të barabartë), fashë mjaft të ngushta. Shtë më mirë nëse është antiseptik. Kur fashoni, përpiquni të bashkoni skajet e plagës.
- Nëse është e pamundur të aplikohet një fashë ose një turne, gjaku është ndalur me një shtresë garzë, dhe në mungesë të tij, me ndonjë leckë ose edhe një qese plastike. Një fashë në disa shtresa aplikohet në plagë dhe shtypet me dorën e tij për 20 minuta. Ju nuk mund ta hiqni shtupën gjatë gjithë kësaj kohe, madje edhe për disa sekonda. Nëse ngjyhet në gjak, shtoni shtresa të reja fashë.
 Doktor i Shkencave Mjekësore, Shef i Institutit të Diabetologjisë - Tatyana Yakovleva
Doktor i Shkencave Mjekësore, Shef i Institutit të Diabetologjisë - Tatyana Yakovleva
Kam studiuar për shumë vite problemin e diabetit. Shtë e frikshme kur kaq shumë njerëz vdesin, dhe madje edhe më shumë bëhen të paaftë për shkak të diabetit.
Unë nxitoj të tregoj lajmin e mirë - Qendra e Kërkimeve Endokrinologjike e Akademisë Ruse të Shkencave Mjekësore ka arritur të zhvillojë një ilaç që shëron plotësisht diabetin. Për momentin, efektiviteti i këtij ilaçi po i afrohet 98%.
Një tjetër lajm i mirë: Ministria e Shëndetësisë ka siguruar miratimin e një programi special që kompenson koston e lartë të ilaçeve. Në Rusi, diabetikët deri në 18 maj (gjithëpërfshirëse) mund ta merrni - Për vetëm 147 rubla!
- Mbuloni pacientin, nëse është e mundur të qetësoheni dhe mos e lini para se të arrijë ambulanca.
- Me gjakderdhje të jashtme ose dyshim për të brendshme, nuk duhet t'i jepni pacientit pije, dhe aq më tepër mos e ushqeni atë. Kështu, ju do të zvogëloni mundësinë e asfiksionit.
Kushtojini vëmendje! E gjithë kjo që kërkohet nga të tjerët është ekzekutimi i saktë i algoritmit të mësipërm të kujdesit urgjent. Nëse nuk jeni mjek, pacientit i cili është në gjendje shoku hipovolemike nuk duhet t'ju jepet asnjë ilaç, pikues ose qetësues për qetësimin e dhimbjeve.
Si ta trajtojmë shokun hipovolemik
Detyra e mjekëve të urgjencës është që të ndalojnë gjakderdhjen, të anestezojnë pacientin dhe, gjatë transportimit në spital, të fillojnë fazën e parë të korrigjimit të vëllimit të gjakut. Qëllimi i kësaj faze është të sigurojë furnizim minimal të gjakut për funksionimin e organeve vitale dhe të përmirësojë furnizimin e oksigjenit në inde. Për ta bërë këtë, ngrini presionin e sipërm në 70-90.
Ky qëllim arrihet me metodat e terapisë me infuzion: një kateter futet në një venë dhe kristaloid (solucion i kripur ose Ringer) ose zgjidhjet koloidale (Polyglukin, Macrodex, Gekodez) injektohen direkt në qarkullimin e gjakut. Nëse humbja e gjakut është e rëndë, mund të kryeni njëkohësisht një infuzion në 2-3 vende. Shtë e nevojshme të sigurohet që presioni të mos rritet shumë, jo më shumë se 35 në 15 minutat e para. Rritja e shpejtë e presionit është e rrezikshme për zemrën.

Uria e oksigjenit e qelizave zvogëlohet me mbytje me një përzierje ajri me të paktën 50% oksigjen. Nëse gjendja e pacientit është e rëndë, fillon frymëmarrja artificiale.
Nëse tronditja hipovolemike është shumë e rëndë dhe nuk ka reagim ndaj terapisë, hidrokortizoni administrohet tek pacienti, ndihmon trupin të mobilizohet dhe të stabilizojë presionin. Ndoshta futja e ilaçeve nga grupi i simpathomimetics, të cilat provokojnë një nxitim adrenalin, vazokonstrikcion dhe presion të shtuar.
Fazat e mëposhtme të trajtimit kryhen tashmë në një spital. Këtu, vazhdon prezantimi i kristaloidëve dhe koloideve. Rimbursimi i humbjeve me produktet e gjakut ose përbërësit e tij, transfuzioni i gjakut, përshkruhet vetëm për humbje të rëndë të gjakut, pasi mund të shkaktojë depresion të sistemit imunitar. Nëse mungesa e gjakut është më e madhe se 20%, qelizës së kuqe të gjakut dhe infuzionit të albumines i shtohen trajtimit fillestar. Me humbje masive të gjakut dhe shok të rëndë, plazma ose gjaku i përgatitur fllad infuzohet.
Pas rimbushjes fillestare të vëllimit të gjakut në bazë të këtyre analizave, korrigjimi i përbërjes së tij vazhdon. Trajtimi në këtë kohë është rreptësisht individual. Përgatitjet e kaliumit dhe magnezit mund të përshkruhen. Për parandalimin e trombozës, përdoret heparina, me sëmundjet e zemrës mbështetet me digoksinë. Për të shmangur komplikimet infektive, rekomandohen antibiotikë. Nëse urinimi nuk restaurohet më vete, ai stimulohet me manitol.
Parandalim
Baza e parandalimit të hipovolemisë dhe tronditjes pasuese është parandalimi i shkaqeve të tij: humbja e gjakut dhe dehidratimi.
Për ta bërë këtë, duhet të:
- Monitoroni marrjen e lëngjeve. Shoku hipovolemik zhvillohet më shpejt nëse pacienti ka pasur më parë shenja të dehidrimit.
- Me të vjella dhe diarre, rivendosni humbjen e lëngjeve. Ju mund ta bëni vetë zgjidhjen - përzieni një lugë çaji sheqer dhe kripë në një gotë ujë. Por është më mirë të përdorni ilaçe speciale, siç janë Regidron ose Trihydron. Especiallyshtë veçanërisht e rëndësishme në rastet e helmimit dhe rotovirusit për të pirë fëmijë, pasi shoku i tyre hipovolemik zhvillohet shumë më shpejt.
- Vizitoni rregullisht një mjek, merrni trajtim në kohë të sëmundjeve kardiovaskulare dhe renale.
- Kompensoni për diabet mellitus dhe vazhdimisht mbani numërimin e gjakut në nivelin e synuar.
- Mësoni rregullat për ndalimin e gjakderdhjes.
- Nëse dëmtimi shoqërohet me humbje të gjakut, siguroni transportimin e shpejtë të pacientit në institucionin mjekësor.
- Të pini ilaçe diuretike vetëm nën mbikëqyrjen e një mjeku, me përdorim të zgjatur në mënyrë periodike bëni teste gjaku.
- Për të trajtuar toksikozën e rëndë, këshillohuni me një mjek dhe mos u përpiqni ta përballoni vetë.
Gjatë kryerjes së ndërhyrjeve kirurgjikale, vëmendjes së veçantë i kushtohet parandalimit të goditjes hipovolemike. Para operacionit, anemia është eliminuar, trajtohen sëmundjet shoqëruese. Gjatë tij, gjakderdhja zvogëlohet duke aplikuar turnequets, duke përdorur pajisje speciale, barna vazokonstriktor. Kontrollohet vëllimi i gjakut të humbur: peshohen peceta dhe tampona, merret parasysh gjaku i mbledhur nga aspiratori. Grupi i gjakut përcaktohet paraprakisht dhe përgatitjet përgatiten për transfuzion.
Sigurohuni të mësoni! A mendoni se administrimi i përjetshëm i pilulave dhe insulinës është mënyra e vetme për të mbajtur nën kontroll sheqerin? Jo e vërtetë! Ju mund ta verifikoni këtë vetë duke filluar ta përdorni atë. lexoni më shumë >>