Preparate tiazolidinedione - karakteristikat dhe veçoritë e aplikimit
Mjekësia moderne përdor një grup të larmishëm të barnave për të trajtuar diabetin tip 2.
Një nga këto grupe është tiazolidinediones, të cilat kanë një efekt të ngjashëm me metformin.
Besohet se, krahasuar me substancën aktive të mësipërme, tiazolidinedionet janë më të sigurta.
Si trajtohet patologjia?
 Trajtimi modern i diabetit është një kompleks masash.
Trajtimi modern i diabetit është një kompleks masash.
Masat terapeutike përfshijnë një kurs mjekësor, pas një diete të rreptë, terapi fizike, trajtim jo-ilaçesh dhe përdorimin e recetave të mjekësisë tradicionale.
Trajtimi i diabetit përfshin përdorimin e ilaçeve speciale për të arritur qëllime të caktuara terapeutike.
Këto synime të trajtimit janë:
- mbajtja e sasisë së insulinës hormonale në nivelin e kërkuar,
- normalizimi i sasisë së glukozës në gjak,
- një pengesë për zhvillimin e mëtutjeshëm të procesit patologjik,
- asnjanësimi i manifestimeve të komplikimeve dhe pasojave negative.
Kursi terapeutik përfshin përdorimin e grupeve të mëposhtëm të barnave:
- Preparate Sulfonylurea, të cilat përbëjnë afërsisht nëntëdhjetë përqind të të gjitha ilaçeve për uljen e sheqerit. Tableta të tilla neutralizojnë mirë rezistencën e manifestuar të insulinës.
- Biguanidet janë ilaçe me një substancë aktive siç është metformina. Komponenti ka një efekt të dobishëm në humbjen e peshës, dhe gjithashtu ndihmon në uljen e sheqerit në gjak. Si rregull, nuk përdoret në rast të dëmtimit të funksionimit të veshkave dhe mëlçisë, pasi grumbullohet shpejt në këto organe.
- Frenuesit e alfa-glikozidazës përdoren në mënyrë profilaktike për të parandaluar zhvillimin e diabetit tip 2. Avantazhi kryesor i barnave të këtij grupi është se ato nuk çojnë në shfaqjen e hipoglikemisë. Drogat në tableta kanë një efekt të dobishëm në normalizimin e peshës, veçanërisht nëse ndiqet terapi dietike.
- Tiazolidinediones mund të përdoret si ilaçi kryesor për trajtimin e patologjisë ose së bashku me ilaçe të tjera për uljen e sheqerit. Efekti kryesor i tabletave është të rrisë ndjeshmërinë e indeve ndaj insulinës, duke neutralizuar kështu rezistencën. Ilaçet nuk përdoren në zhvillimin e diabetit mellitus tip 1, pasi ato mund të veprojnë vetëm në prani të insulinës, e cila prodhohet nga pankreasi.
Përveç kësaj, përdoren meglitinidet - medikamente që rrisin sekretimin e insulinës, duke ndikuar kështu në qelizat beta të pankreasit.
Një rënie në nivelin e glukozës vërehet tashmë pesëmbëdhjetë minuta pas marrjes së pilulës.
Siguri
Tiazolidinedionet ushtrojnë efekte duke ulur rezistencën ndaj insulinës. Ekzistojnë 2 tiazolidinediones të disponueshëm në treg - rosiglitazone (Avandia) dhe pioglitazone (Actos). Troglitazone ishte e para në klasën e saj, por u anulua sepse shkaktoi funksionim të dëmtuar të mëlçisë. Ilaçet mund të përdoren si monoterapi, ashtu edhe në kombinim me ilaçe të tjera.
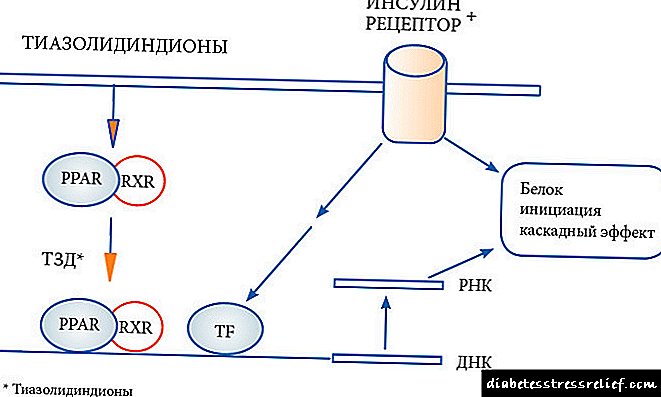
Mekanizmi i veprimit. Tiazolidinedionet rrisin ndjeshmërinë ndaj insulinës duke vepruar në indin dhjamor, muskujt dhe mëlçinë, ku ato rrisin përdorimin e glukozës dhe zvogëlojnë sintezën e tij (1,2). Mekanizmi i veprimit nuk është kuptuar plotësisht. Ato aktivizojnë një ose më shumë lloje të receptorëve që aktivizojnë receptorët e përhapjes së peroksizomit (RAPP) që aktivizojnë përhapjen e peroksizomit, të cilat, nga ana tjetër, rregullojnë shprehjen e gjenit (3).
Efikasitetit. Pioglitazone dhe rosiglitazone kanë të njëjtën efektivitet ose efektivitet pak më të ulët se agjentët e tjerë hipoglikemikë. Vlera mesatare e hemoglobinës së glikoziluar gjatë marrjes së rosiglitazonit zvogëlohet me 1.2-1.5%, dhe përqendrimi i lipoproteinave me densitet të lartë dhe të ulët rritet. Bazuar në të dhënat, mund të supozohet se terapia me tiazolidinediones nuk është inferior për sa i përket efektivitetit të terapisë së metforminës, por për shkak të kostos së lartë dhe efekteve anësore, këto ilaçe nuk përdoren për trajtimin fillestar të diabetit.
Efekti i tiazolidinediones në sistemin kardiovaskular. Droga në këtë grup mund të ketë aktivitet anti-inflamator, antitrombotik dhe anti-atherogjen, por pavarësisht kësaj, të dhënat që demonstrojnë një rrezik të zvogëluar të sëmundjeve kardiovaskulare nuk janë mbresëlënëse, dhe numri i efekteve anësore është alarmante (4,5,6,7). Rezultatet e met-analizave tregojnë nevojën për kujdes në përdorimin e tiazolidinediones dhe rosiglitazone në veçanti, ndërsa të dhënat e reja nuk konfirmojnë ose hedhin poshtë të dhënat e kardiotoksicitetit. Për më tepër, është e nevojshme të merret parasysh mundësia e zhvillimit të dështimit të zemrës. Në këtë situatë, nuk rekomandohet të përdorni rosiglitazone nëse është e mundur të përdorni ilaçe më të sigurta (metformina, sulfonylureas, insulina).
Lipide. Gjatë terapisë me pioglitazone, përqendrimi i lipideve me densitet të ulët mbetet i pandryshuar, dhe me terapi me rosiglitazone, një rritje në përqendrimin e këtij fraksioni të lipideve vërehet me një mesatare prej 8-16%. (3)
Redaktimi i sigurisë |Karakteristikat e tiazolidinediones
Thiazolidinediones, me fjalë të tjera glitazones, është një grup ilaçesh për uljen e sheqerit që synon të rrisë efektin biologjik të insulinës. Për trajtimin e diabetit mellitus filloi të përdoret relativisht kohët e fundit - që nga viti 1996. Prodhuar në mënyrë rigoroze me recetë.
Glitazones, përveç veprimit hipoglikemik, kanë një efekt pozitiv në sistemin kardiovaskular. Wasshtë vërejtur aktiviteti i mëposhtëm: antitrombotik, antiatherogenic, anti-inflamator. Kur merrni tiazolidinediones, niveli i hemoglobinës së glikuar ulet mesatarisht me 1.5%, dhe niveli i HDL rritet.
Terapia me ilaçe të kësaj klase nuk është më pak efektive sesa terapia me Metformin. Por ato nuk përdoren në fazën fillestare me diabet tip 2. Kjo është për shkak të ashpërsisë së efekteve anësore dhe një çmimi më të lartë. Sot, glitazonët përdoren për të ulur gliceminë me derivate sulfonilurea dhe metforminë. Ato mund të përshkruhen të dy veçmas me secilën nga ilaçet, dhe në kombinim.
Përparësitë dhe disavantazhet
Ndër tiparet e ilaçeve ka pozitive dhe negative:
- rrit peshën e trupit me 2 kg mesatarisht,
- Një listë e madhe e efekteve anësore
- Përmirësoni profilin e lipideve
- Ndikojnë në mënyrë efektive rezistencën ndaj insulinës
- aktivitet ulës i sheqerit në krahasim me derivatet e metforminës, sulfonylurea,
- ul presionin e gjakut
- zvogëloni faktorët që ndikojnë në zhvillimin e arteriosklerozës,
- mbajnë lëngun, dhe si rezultat, rreziqet e dështimit të zemrës rriten,
- ulni densitetin e kockave, duke rritur rrezikun e frakturave,
- hepatotoxicity.
Mekanizmi i veprimit
Tiazolidinedionet veprojnë në receptorët, gjë që rrit shpërndarjen dhe marrjen e glukozës nga qelizat. Veprimi i hormonit në mëlçi, indin dhjamor dhe muskujt përmirësohet. Për më tepër, ndikimi në nivelin e dy treguesve të fundit është shumë më i lartë.
Glitazonet nuk stimulojnë prodhimin e insulinës nga qelizat β-pankreatike. Ulja e performancës arrihet duke ulur rezistencën ndaj insulinës në indet periferike dhe duke rritur përdorimin e glukozës nga indet. Efekti i uljes së sheqerit, si rregull, ndodh gradualisht. Niveli minimal i glukozës së agjërimit vërehet vetëm pas një konsumimi dy mujor. Terapia shoqërohet me shtim në peshë.
Ekziston një përmirësim në kontrollin metabolik duke ulur sheqerin në gjak. Kur kombinohet me derivatet e metforminës dhe sulfonylurea, kontrolli i glicemisë përmirësohet në pacientët me diabet tip 2, si dhe me nivele klinikisht të rëndësishme të hormonit plazmatik. Glitazones veprojnë vetëm në prani të insulinës.
Parametrat farmakokinetikë mund të ndryshojnë në varësi të ilaçit. Mos ndikoni tek ata gjinia dhe mosha e pacientit. Me dëmtimin e mëlçisë tek pacientët, ajo ndryshon farmakokinetikën.
Indikacionet dhe kundërindikacionet
Tiazolidinedionet janë të përshkruara për diabet jo insulinë të varur (diabeti tip 2):
- si monoterapi për ata pacientë që kontrollojnë nivelin e glicemisë pa ilaçe (dietë dhe aktivitet fizik),
- si një terapi e dyfishtë në lidhje me përgatitjet sulfonylurea,
- si një trajtim i dyfishtë me metformin për kontroll adekuat të glicemisë,
- si një trajtim i trefishtë i "glitazone + metformin + sulfonylurea",
- kombinim me insulinë
- kombinim me insulinë dhe metforminë.
Ndër kundërindikacionet për marrjen e medikamenteve:
- intolerancës individuale,
- shtatzënia / laktacioni
- mosha deri në 18 vjeç
- dështimi i mëlçisë - ashpërsi e rëndë dhe e moderuar,
- dështimi i rëndë i zemrës
- insuficienca renale është e rëndë.
Leksion video për përgatitjet e grupit tiazolidinedione:
Efektet anësore
Ndër efektet anësore pas marrjes së tiazolidinediones janë:
- te gratë - parregullsi menstruale,
- zhvillimi i dështimit të zemrës,
- shkelja e statusit hormonal,
- nivele të rritura të enzimave të mëlçisë,
- anemia,
- hypoglycemia,
- hiperkolesterolemia,
- dhimbje koke dhe marramendje,
- shtimi i peshës
- oreks i rritur
- dhimbje barku, ngërçe,
- skuqje të lëkurës, në veçanti, urtikarie,
- ënjtje,
- lodhje e rritur
- dëmtimi i shikimit
- formacione beninje - polipe dhe cista,
- infeksione të traktit të sipërm respirator.
Gjatë rrjedhës së terapisë, pesha dhe shenjat monitorohen që tregojnë mbajtjen e lëngjeve. Kryhet edhe monitorimi i funksionit të mëlçisë. Konsumi në doza të moderuara të alkoolit nuk ndikon ndjeshëm në kontrollin e glicemisë.
Dozimi, metoda e administrimit
Glitazonet merren pa marrë parasysh ushqimin. Rregullimi i dozimit për të moshuarit me devijime të vogla në mëlçi / veshkë nuk është kryer. Kategoria e fundit e pacientëve është përshkruar një konsum më i ulët ditor i ilaçit. Dozimi përcaktohet nga mjeku individualisht.
Fillimi i terapisë fillon me një dozë të ulët. Nëse është e nevojshme, rritet në përqendrime në varësi të ilaçit. Kur kombinohet me insulinë, doza e tij ose mbetet e pandryshuar ose zvogëlohet me raportet e kushteve hipoglikemike.
Lista e Barnave Thiazolidinedione
Dy përfaqësues të glitazonit janë në dispozicion sot në tregun farmaceutik - rosiglitazone dhe pioglitazone. E para në grup ishte troglitazoni - ajo shpejt u anulua për shkak të zhvillimit të dëmtimit të rëndë të mëlçisë.
Barnat e bazuara në rosiglitazone përfshijnë si më poshtë:
- 4 mg avandia - Spanjë,
- 4 mg Diagnitazone - Ukrainë,
- Roglit në 2 mg dhe 4 mg - Hungari.
Barnat me bazë piogitazone përfshijnë:
- Glutazone 15 mg, 30 mg, 45 mg - Ukrainë,
- Nilgar 15 mg, 30 mg - Indi,
- Dropia-Sanovel 15 mg, 30 mg - Turqi,
- Pioglar 15 mg, 30 mg - Indi,
- Pyoza 15 mg dhe 30 mg - Indi.
Ndërveprimi me ilaçe të tjera
- rosiglitazone. Përdorimi i alkoolit nuk ndikon në kontrollin e glicemisë. Nuk ka ndërveprim domethënës me kontraceptivët e tabletave, Nifedipinë, Digoxin, Warfarin.
- pioglitazoni. Kur kombinohet me rifampicin, efekti i pioglitazonit zvogëlohet. Ndoshta një rënie e lehtë e efektivitetit të kontracepsionit gjatë marrjes së tabletave kontraceptive. Kur përdorni ketokonazol, kontrolli i glicemisë shpesh është i nevojshëm.
Tiazolidinediones jo vetëm që zvogëlon nivelin e sheqerit, por gjithashtu ndikon pozitivisht në sistemin kardiovaskular. Përveç avantazheve, ato kanë një numër aspektesh negative, më të zakonshmet prej të cilave janë zhvillimi i dështimit të zemrës dhe një rënie në densitetin e kockave.
Ato përdoren në mënyrë aktive në terapi komplekse, përdorimi i tiazolidinediones për parandalimin e zhvillimit të sëmundjes kërkon studim të mëtejshëm.
Rregullat e emërimit
- Barnat me zgjedhjen e parë për diabetin e tipit 2 tek pacientët me mbipeshë janë metformina ose droga nga grupi i tiazolidinediones.
- Në pacientët me peshë normale të trupit, preferencë u jepet përgatitjeve sulfonylurea ose meglitinides.
- Me joefektivitetin e përdorimit të një tablete, si rregull, përshkruhet një kombinim i dy (më pak shpesh tre) ilaçeve. Kombinimet më të përdorura:
- sulfonylurea + metformin,
- metformin + tiazolidinedione,
- metformin + tiazolidinedione + sulfonylurea.
Preparate Sulfonylurea
Më të njohurit janë ilaçet që lidhen me derivatet e sulfonylurea (deri në 90% të të gjitha ilaçeve për uljen e sheqerit). Besohet se një rritje e sekretimit të insulinës nga ilaçet e kësaj klase është e nevojshme për të kapërcyer rezistencën ndaj insulinës së insulinës së brendshme.
Përgatitjet sulfonylurea të gjeneratës së dytë përfshijnë:
- gliklazide - ka një efekt të theksuar pozitiv në mikroqarkullimin, rrjedhjen e gjakut, ka një efekt të dobishëm në komplikimet mikrovaskulare të diabetit.
- glibenklamida - ka efektin më të fuqishëm hipoglikemik. Aktualisht, ka gjithnjë e më shumë botime që flasin për efektin negativ të kësaj droge në rrjedhën e sëmundjeve kardiovaskulare.
- glipizida - ka një efekt ulës të sheqerit, por kohëzgjatja e veprimit është më e shkurtër se ajo e glibenclamide.
- glikuidona - ilaçi i vetëm nga ky grup, i cili u përshkruhet pacientëve me dëmtim të veshkave të moderuar. Ka kohëzgjatjen më të shkurtër të veprimit.
Prezantohen përgatitjet sulfonilure të gjeneratës së tretë Glimeprimidom:
- fillon të veprojë më herët dhe ka një periudhë më të gjatë ekspozimi (deri në 24 orë) në doza më të ulta,
- mundësia e marrjes së ilaçit vetëm 1 herë në ditë,
- nuk zvogëlon sekretimin e insulinës gjatë ushtrimit,
- shkakton lëshimin e shpejtë të insulinës në përgjigje të marrjes së ushqimit,
- mund të përdoret për dështim të moderuar të veshkave,
- ka një rrezik më të ulët të hipoglikemisë në krahasim me ilaçet e tjera në këtë klasë.
Efektiviteti maksimal i përgatitjeve sulfonylurea vërehet te pacientët me diabet tip 2, por me peshë normale të trupit.
Rekomandoni ilaçet sulfonylurea për diabetin tip 2, kur dieta dhe aktiviteti i rregullt fizik nuk ju ndihmojnë.
Përgatitjet Sulfonylurea janë kundërindikuar: për pacientët me diabet tip 1, shtatzënë dhe gjatë laktacionit, me patologji të rëndë të mëlçisë dhe veshkave, me gangrenë diabetike. Kujdes i veçantë duhet të bëhet në rastin e ulçerës së stomakut dhe duodenit, si dhe në rast të pacientëve febril në alkoolizëm kronik.
Sipas statistikave, për fat të keq, vetëm një e treta e pacientëve arrijnë kompensimin optimal të diabetit mellitus me përdorimin e sulfonylureas. Pacientëve të tjerë rekomandohet që t'i kombinojnë këto ilaçe me ilaçe të tjera në tableta, ose të kalojnë në trajtimin e insulinës.
Ilaçi i vetëm në këtë grup është Metformin, i cili ngadalëson prodhimin dhe çlirimin e glukozës në mëlçi, përmirëson përdorimin e glukozës nga indet periferike, përmirëson rrjedhën e gjakut dhe normalizon metabolizmin e lipideve. Efekti hipoglikemik zhvillohet 2-3 ditë pas fillimit të barit.Në të njëjtën kohë, niveli i glicemisë së agjërimit zvogëlohet, dhe oreksi zvogëlohet.
Një tipar dallues i metforminës është stabilizimi, dhe madje edhe humbja e peshës - asnjë prej agjentëve të tjerë hipoglikemikë nuk e ka këtë efekt.
Indikacionet për përdorimin e metforminës janë: diabeti tip 2 në pacientët me mbipeshë, prediabet, intolerancë ndaj preparateve sulfonylurea.
Metformina është kundërindikuar: për pacientët me diabet mellitus tip 1, shtatzënë dhe gjatë ushqyerjes, me patologji të rëndë të mëlçisë dhe veshkave, me komplikime akute të diabetit, me infeksione akute, me ndonjë sëmundje të shoqëruar me furnizim të pamjaftueshëm të oksigjenit në organe.
Frenuesit e Alpha Glycosidase
Drogat në këtë grup përfshijnë akarboza dhe miglitol, të cilat ngadalësojnë prishjen e karbohidrateve në zorrët, gjë që siguron një thithje më të ngadaltë të glukozës në gjak. Për shkak të kësaj, rritja e sheqerit në gjak gjatë ngrënies zbutet, nuk ekziston rreziku i hipoglikemisë.
Një tipar i këtyre ilaçeve është efektiviteti i tyre në konsumimin e sasive të mëdha të karbohidrateve komplekse. Nëse karbohidratet e thjeshta mbizotërojnë në dietën e pacientit, trajtimi me frenues të alfa-glikozidazës nuk jep një efekt pozitiv. Mekanizmi i specifikuar i veprimit i bën ilaçet e këtij grupi më të efektshëm për gliceminë e agjërimit normal dhe një rritje të mprehtë pas ngrënies. Gjithashtu, këto ilaçe praktikisht nuk rrisin peshën e trupit.
Frenuesit e alfa-glikozidazës tregohen për pacientët me diabet mellitus tip 2 me dietë dhe joefikasitet në ushtrim me një mbizotërim të hiperglicemisë pas ngrënies.
Kundërindikimet për përdorimin e frenuesve të alfa-glikozidazës janë: ketoacidoza diabetike, cirroza, inflamacioni akut dhe kronik i zorrëve, patologjia e traktit gastrointestinal me formimin e shtuar të gazit, kolit ulcerativ, obstruksion të zorrëve, hernie të mëdha, funksion të rëndë të dëmtuar të veshkave, shtatzëni dhe laktacion.
Tiazolidinediones (glitazones)
Drogat në këtë grup përfshijnë pioglitazone, rosiglitazone, troglitazonetë cilat ulin rezistencën e insulinës, zvogëlojnë lëshimin e glukozës në mëlçi, ruajnë funksionin e qelizave prodhuese të insulinës.
Veprimi i këtyre ilaçeve është i ngjashëm me veprimin e metforminës, por ato janë të privuara nga cilësitë e tij negative - përveç uljes së rezistencës ndaj insulinës, ilaçet e këtij grupi janë në gjendje të ngadalësojnë zhvillimin e komplikimeve renale dhe hipertensionit arterial, ndikojnë në mënyrë të favorshme në metabolizmin e lipideve. Por, nga ana tjetër, kur merrni glitazones, duhet të monitoroni vazhdimisht funksionin e mëlçisë. Aktualisht, ka të dhëna se përdorimi i rosiglitazone mund të rrisë rrezikun e infarktit të miokardit dhe dështimit kardiovaskular.
Glitazones indikohen për pacientët me diabet tip 2 në rastet e joefikasitetit në dietë dhe aktivitetit fizik me një mbizotërim të rezistencës ndaj insulinës.
Kundërindikimet janë: diabeti mellitus tip 1, ketoacidoza diabetike, shtatzënia dhe laktacioni, sëmundja e rëndë e mëlçisë, dështimi i rëndë i zemrës.
Meglitinidet
Drogat në këtë grup përfshijnë repaglinida dhe nateglinidqë kanë një efekt ulës të sheqerit afatshkurtër. Meglitinides rregullon nivelin e glukozës pas ngrënies, gjë që bën të mundur mosrespektimin e një diete të rreptë, sepse ilaçi përdoret menjëherë para ngrënies.
Një tipar dallues i meglitinides është një rënie e lartë e glukozës: në stomak bosh me 4 mmol / l, pas ngrënies - me 6 mmol / l. Përqendrimi i hemoglobinës së glikuar HbA1c zvogëlohet me 2%. Me përdorim të zgjatur mos shkaktoni shtim në peshë dhe nuk kërkojnë përzgjedhje të dozës. Një rritje në efektin hipoglikemik vërehet gjatë marrjes së alkoolit dhe disa ilaçeve.
Tregues për përdorimin e meglitinides është diabeti tip 2 në rastet e joefikasitetit në dietë dhe aktivitetit fizik.
Miglitinides janë kundërindikuar: për pacientët me diabet mellitus tip 1, me ketoacidozë diabetike, gratë shtatzëna dhe ushqyerjen me gji, me ndjeshmëri të shtuar ndaj ilaçit.
KUJDES! Informacioni i ofruar nga faqja DIABET-GIPERTONIA.RU është vetëm për referencë. Administrata e faqes nuk është përgjegjëse për pasojat e mundshme negative nëse merrni ndonjë ilaç ose procedurë pa emërimin e mjekut!
Ilaçet hipoglikemike ose antidiabetike janë ilaçe që ulin glukozën në gjak dhe përdoren për të trajtuar diabetin.
Së bashku me insulinën, përgatitjet e së cilës janë të përshtatshme vetëm për përdorim parenteral, ekzistojnë një numër komponimesh sintetike që kanë një efekt hipoglikemik dhe janë efektive kur merren me gojë. Përdorimi kryesor i këtyre ilaçeve është te diabeti tip 2.
Agjentët hipoglikemikë oralë (hipoglikemikë) mund të klasifikohen si më poshtë:
— derivatet e sulfonylurea (glibenclamide, glicidone, glyclazide, glimepiride, glipizide, chlorpropamide),
— meglitinidet (nateglinide, repaglinide),
— biguanide (buformin, metformin, fenformin),
— tiazolidinedionet (pioglitazone, rosiglitazone, ciglitazone, englitazone, troglitazone),
— frenuesit e alfa glukozidazës (akarbose, miglitol),
Karakteristikat hipoglikemike në derivatet e sulfonylurea u zbuluan rastësisht. Aftësia e komponimeve të këtij grupi për të ushtruar një efekt hipoglikemik u gjet në vitet 50, kur u vërejt një ulje e glukozës në gjak tek pacientët që merrnin ilaçe sulfonamide antibakteriale për trajtimin e sëmundjeve infektive. Në lidhje me këtë, filloi një kërkim për derivatet e sulfonamideve me një efekt të theksuar hipoglikemik në vitet '50. Syntshtë kryer sinteza e derivateve të parë të sulfonilureas që mund të përdoren për trajtimin e diabetit mellitus. Ilaçet e para të tilla ishin karbutamidi (Gjermani, 1955) dhe tolbutamide (Sh.B.A., 1956). Në fillim të viteve 50. këto derivate sulfonilure kanë filluar të përdoren në praktikën klinike. Në vitet 60-70. u shfaq sulfonylureas i gjeneratës së dytë. Përfaqësuesi i parë i përgatitjeve të gjeneratës së dytë të sulfonylurea, glibenclamide, filloi të përdoret për të trajtuar diabetin në 1969, në 1970 filloi të përdoret glibornuride, dhe në 1972, glipizide. Gliclazide dhe glicidoni u shfaqën pothuajse njëkohësisht.
Në 1997, repaglinide (një grup meglitinides) u aprovua për trajtimin e diabetit.
Historia e përdorimit të biguanides daton që nga Mesjeta, kur një bimë u përdor për të trajtuar diabetin Galega officinalis (zambak francez).
Thiazolidinediones (glitazones) hynë në praktikë klinike në 1997. Ilaçi i parë i aprovuar për përdorim si agjent hipoglikemik ishte troglitazoni, por në vitin 2000 përdorimi i tij u ndalua për shkak të hepatotoksicitetit të lartë. Deri më tani, përdoren dy ilaçe nga ky grup - pioglitazone dhe rosiglitazone.
efekt sulfonilureas shoqërohet kryesisht me stimulimin e qelizave beta të pankreasit, shoqëruar nga mobilizimi dhe çlirimi i rritur i insulinës endogjene.
Me një trajtim të zgjatur me derivatet e sulfonylurea, efekti i tyre fillestar nxitës në sekretimin e insulinës zhduket. Besohet se kjo është për shkak të një ulje të numrit të receptorëve në qelizat beta. Pas një ndërprerje të trajtimit, reagimi i qelizave beta ndaj marrjes së barnave të këtij grupi është rikthyer.
Disa sulfonylureas gjithashtu kanë efekte ekstra pankreatike. Efektet ekstrapankreatike nuk janë me rëndësi të madhe klinike, ato përfshijnë një rritje të ndjeshmërisë së indeve të varura nga insulina ndaj insulinës endogjene dhe një ulje në formimin e glukozës në mëlçi. Mekanizmi i zhvillimit të këtyre efekteve është për shkak të faktit se këto ilaçe (veçanërisht glimepiride) rrisin numrin e receptorëve të ndjeshëm ndaj insulinës në qelizat e synuara, përmirësojnë ndërveprimin me insulinë-receptorët dhe rivendosin transduksionin e sinjalit të postreceptorit.
Përveç kësaj, ka të dhëna se sulfonylureas prizvodnye stimulojnë lëshimin e somatostatin dhe në këtë mënyrë pengojnë sekretimin e glukagonit.
Unë brez: tolbutamide, karbamide, tolazamide, acetohexamide, klorpropamide.
Brezi II: glibenclamide, glisoxepide, glibornuril, glicidone, glyclazide, glipizide.
Brezi III: glimepiride.
Aktualisht, në Rusi, përgatitjet sulfonylurea të gjeneratës së parë praktikisht nuk përdoren.
Dallimi kryesor midis ilaçeve të gjeneratës së dytë dhe derivateve të sulfonylurea të gjeneratës së parë është aktiviteti më i madh (50-100 herë), i cili lejon që ato të përdoren në doza më të ulëta dhe, në përputhje me rrethanat, zvogëlon gjasat e efekteve anësore. Përfaqësuesit individualë të derivateve hipoglikemikë të sulfonylureas të gjeneratës 1 dhe 2 ndryshojnë në aktivitet dhe tolerancë. Pra, doza ditore e ilaçeve të gjeneratës së parë - tolbutamide dhe klorpropamide - përkatësisht 2 dhe 0.75 g, dhe ilaçe të gjeneratës së dytë - glibenclamide - 0.02 g, glikvidon - 0.06-0.12 g. Barnat e gjeneratës së II zakonisht tolerohen më mirë nga pacientët .
Përgatitjet Sulfonylurea kanë ashpërsi dhe kohëzgjatje të veprimit, e cila përcakton zgjedhjen e barnave kur përshkruhet. Glibenclamide ka efektin më të theksuar hipoglikemik të të gjithë derivateve sulfonylurea. Përdoret si referencë për vlerësimin e efektit hipoglikemik të ilaçeve të sintetizuara rishtazi. Efekti i fuqishëm hipoglikemik i glibenclamide është për shkak të faktit se ajo ka afinitetin më të lartë për kanalet e kaliumit të varur nga ATP të qelizave beta të pankreasit. Aktualisht, glibenclamide prodhohet si në formën e një forme dozimi tradicionale ashtu edhe në formën e një forme të mikronizuar - një formë glibenclamide e formuluar posaçërisht që siguron një profil farmakokinetik dhe farmakodinamik optimal për shkak të përthithjes së shpejtë dhe të plotë (bio disponueshmëria është rreth 100%) dhe bën të mundur përdorimin e ilaçeve në doza më të vogla.
Gliclazide është agjenti i dytë më i zakonshëm i hipoglikemisë orale pas glibenclamide. Përveç faktit që gliclazide ka një efekt hipoglikemik, përmirëson parametrat hematologjikë, vetitë reologjike të gjakut, ka një efekt pozitiv në sistemin hemostatik dhe mikrokirulimin, si dhe parandalon zhvillimin e mikrovaskulitit, duke përfshirë dëmtimi i retinës, pengon grumbullimin e trombociteve, rrit ndjeshëm indeksin relativ të ndarjes, rrit heparin dhe aktivitetin fibrinolitik, rrit tolerancën e heparinës, dhe gjithashtu shfaq veti antioksiduese.
Glycvidone është një ilaç që mund të përshkruhet te pacientët me dëmtim të veshkave të moderuar, sepse vetëm 5% e metabolitëve ekskretohen përmes veshkave, pjesa tjetër (95%) - përmes zorrëve.
Glipizidi, duke patur një efekt të theksuar, paraqet një rrezik minimal për sa i përket reaksioneve hipoglikemike, pasi nuk grumbullohet dhe nuk ka metabolite aktive.
Ilaçet antidiabetik oral janë ilaçet kryesore për trajtimin e diabetit mellitus tip 2 (i varur jo nga insulina) dhe zakonisht përshkruhen te pacientët më të vjetër se 35 vjeç pa ketoacidozë, mangësi ushqyese, komplikime ose sëmundje shoqëruese që kërkojnë terapi të menjëhershme me insulinë.
Përgatitjet e grupit sulfonylurea nuk rekomandohen për pacientët në të cilët, me dietën e duhur, nevoja ditore për insulinë tejkalon 40 njësi. Gjithashtu, ato nuk janë të përshkruara për pacientët me forma të rënda të diabetit mellitus (me insuficiencë të rëndë beta-qelizore), me një histori të ketozës ose komës diabetike, me hiperglicemi mbi 13.9 mmol / L (250 mg%) në stomak bosh dhe glukozuri të lartë gjatë terapisë diete.
Transferimi në trajtim me ilaçe sulfonilurea për pacientët me diabet që janë në terapi me insulinë është e mundur nëse çrregullimet e metabolizmit të karbohidrateve kompensohen në doza insuline më pak se 40 njësi / ditë. Në doza të insulinës deri në 10 njësi / ditë, menjëherë mund të kaloni në trajtim me derivatet e sulfonylurea.
Përdorimi afatgjatë i derivateve sulfonylurea mund të shkaktojë zhvillimin e rezistencës, e cila mund të tejkalohet me terapi të kombinuar me përgatitjet e insulinës. Në diabetin mellitus tip 1, kombinimi i përgatitjeve të insulinës me derivatet e sulfonylurea bën të mundur uljen e nevojës ditore për insulinë dhe ndihmon në përmirësimin e rrjedhës së sëmundjes, përfshirë ngadalësimin e përparimit të retinopatisë, e cila është në një farë mase e shoqëruar me aktivitetin angioprotektiv të derivateve të sulfonylurea (veçanërisht gjenerata II). Në të njëjtën kohë, ka indikacione për efektin e tyre të mundshëm aterogjenik.
Përveç kësaj, derivatet e sulfonylurea kombinohen me insulinë (një kombinim i tillë konsiderohet i përshtatshëm nëse gjendja e pacientit nuk përmirësohet me më shumë se 100 IU të insulinës në ditë), nganjëherë ato kombinohen me biguanidet dhe akarbozën.
Kur përdorni barna hipoglikemike të sulfonamideve, duhet pasur parasysh se sulfonamidet antibakteriale, antikoagulantët indirekte, butadion, salicilatet, etionamidet, tetraciklinat, chloramphenicol, ciklofosfamide pengojnë metabolizmin e tyre dhe rrisin efikasitetin (mund të zhvillohet hipoglikemia). Kur derivatet e sulfonylurea kombinohen me diuretikë tiazid (hidroklorotiazid, etj.) Dhe BKK (nifedipinë, diltiazem, etj.), Antagonizmi ndodh në doza të mëdha - tiazidët ndërhyjnë në efektin e derivateve sulfonylurea për shkak të hapjes së kanaleve të kaliumit, dhe BKK çrregullojnë rrjedhjen e kalciumit gjëndër.
Derivatet e sulfonylureas rrisin efektin dhe intolerancën e alkoolit, ndoshta për shkak të një vonese në oksidimin e acetaldehidit. Reagimet që ngjajnë antitruse janë të mundshme.
Të gjitha ilaçet hipoglikemike sulfonamide rekomandohen të merren 1 orë para një vakt, gjë që kontribuon në një ulje më të theksuar të glikemisë postprandiale (pas ngrënies). Në rast të ashpërsisë së rëndë të fenomeneve dispeptike, rekomandohet përdorimi i këtyre ilaçeve pas ngrënies.
Efektet e padëshirueshme të derivateve të sulfonilureas, përveç hipoglikemisë, janë çrregullime dispepike (përfshirë vjellje, të vjella, diarre), verdhëza kolestatike, shtim në peshë, leukopenia e kthyeshme, trombocitopeni, agranulocitozë, anemi aplastike dhe hemolitike, reaksione alergjike (in kruajtje, eritema, dermatit).
Përdorimi i preparateve sulfonylurea gjatë shtatëzanisë nuk rekomandohet, sepse shumica e tyre i përkasin klasës C sipas FDA (Administrata e Ushqimit dhe Barnave), në vend të kësaj përshkruhet terapi me insulinë.
Pacientët e moshuar nuk rekomandohet të përdorin ilaçe që veprojnë gjatë (glibenclamide) për shkak të rritjes së rrezikut të hipoglikemisë. Në këtë moshë, preferohet të përdorni derivate me rreze të shkurtër - gliclazide, glicidone.
meglitinidet - rregullatorët prandial (repaglinide, nateglinide).
Repaglinidi është një derivat i acidit benzoik. Pavarësisht ndryshimit në strukturën kimike nga derivatet e sulfonylurea, bllokon gjithashtu kanalet e kaliumit të varura nga ATP në membranat e qelizave beta funksionale aktive të aparatit pankreatik të ishullit, shkakton depolarizimin e tyre dhe hapjen e kanaleve të kalciumit, duke indikuar kështu rritjen e insulinës. Një përgjigje insulinotropike ndaj një vakt zhvillohet brenda 30 minutave pas aplikimit dhe shoqërohet me një ulje të glukozës në gjak gjatë një vakt (përqendrimi i insulinës midis vakteve nuk rritet). Ashtu si derivatet e sulfonilureas, efekti kryesor anësor është hipoglikemia. Me kujdes, repaglinidi u përshkruhet pacientëve me insuficiencë hepatike dhe / ose renale.
Nateglinide është një derivat i D-fenilalaninës.Për dallim nga agjentët e tjerë hipoglikemikë oralë, efekti i nateglinidit në sekretimin e insulinës është më i shpejtë, por më pak i vazhdueshëm. Nateglinidi përdoret kryesisht për të zvogëluar hipergliceminë postprandiale në diabetin tip 2.
biguanide, i cili filloi të përdoret për të trajtuar diabetin e tipit 2 në vitet '70, nuk stimulojnë sekretimin e insulinës nga qelizat beta pankreatike. Efekti i tyre përcaktohet kryesisht nga frenimi i glukoneogjenezës në mëlçi (duke përfshirë glikogjenolizën) dhe rritjen e përdorimit të glukozës nga indet periferike. Ato gjithashtu pengojnë joaktivizimin e insulinës dhe përmirësojnë lidhjen e tij me receptorët e insulinës (kjo rrit thithjen e glukozës dhe metabolizmin e saj).
Biguanidet (ndryshe nga derivatet e sulfonylurea) nuk ulin glukozën në gjak te njerëzit e shëndetshëm dhe te pacientët me diabet tip 2 pas urisë së natës, por kufizojnë ndjeshëm rritjen e saj pas ngrënies, pa shkaktuar hipoglicemi.
Biguanidet hipoglikemike - metformina dhe të tjerët - përdoren gjithashtu për diabetin mellitus tip 2. Përveç efektit të uljes së sheqerit, biguanidet, me përdorim të zgjatur, kanë një efekt pozitiv në metabolizmin e lipideve. Barnat e këtij grupi pengojnë lipogjenezën (procesi me të cilin glukoza dhe substancat e tjera shndërrohen në acide yndyrore në trup), aktivizojnë lipolizën (procesi i ndarjes së lipideve, veçanërisht trigliceridet që përmbahen në yndyrë, në acidet yndyrore përbërëse të tyre me veprimin e enzimës së lipazës), zvogëlojnë oreksin dhe promovojnë humbje peshe Në disa raste, përdorimi i tyre shoqërohet me një rënie të përmbajtjes së triglicerideve, kolesterolit dhe LDL (e përcaktuar në stomak bosh) në serumin e gjakut. Në diabetin mellitus tip 2, çrregullimet e metabolizmit të karbohidrateve kombinohen me ndryshime të theksuara në metabolizmin e lipideve. Pra, 85-90% e pacientëve me diabet tip 2 kanë një peshë të shtuar trupore. Prandaj, me një kombinim të diabetit mellitus tip 2 me mbipeshë, tregohen ilaçe që normalizojnë metabolizmin e lipideve.
Tregues për administrimin e biguanides është diabeti mellitus tip 2 (veçanërisht në rastet e shoqëruara nga mbipesha) me joefektivitetin e terapisë dietë, si dhe me joefektivitetin e përgatitjeve sulfonylurea.
Në mungesë të insulinës, efekti i biguanides nuk shfaqet.
Biguanidet mund të përdoren në kombinim me insulinë në prani të rezistencës ndaj tij. Kombinimi i këtyre barnave me derivatet e sulfonamidit tregohet në rastet kur këto të fundit nuk sigurojnë një korrigjim të plotë të çrregullimeve metabolike. Biguanides mund të shkaktojnë zhvillimin e acidozës laktike (acidozë laktike), e cila kufizon përdorimin e ilaçeve në këtë grup.
Biguanidet mund të përdoren në kombinim me insulinë në prani të rezistencës ndaj tij. Kombinimi i këtyre barnave me derivatet e sulfonamidit tregohet në rastet kur këto të fundit nuk sigurojnë një korrigjim të plotë të çrregullimeve metabolike. Biguanides mund të shkaktojnë zhvillimin e acidozës laktike (acidozë laktike), e cila kufizon përdorimin e ilaçeve të caktuara në këtë grup.
Biguanidet janë kundërindikuar në prani të acidozës dhe një tendencë ndaj tij (provokojnë dhe rrisin akumulimin e laktatit), në kushte të shoqëruara nga hipoksi (përfshirë dështimin e zemrës dhe të frymëmarrjes, fazën akute të infarktit të miokardit, insuficencën akute cerebrovaskulare, aneminë), etj.
Efektet anësore të biguanides vërehen më shpesh sesa derivatet e sulfonylurea (20% kundrejt 4%), para së gjithash, efektet anësore gastrointestinale: shije metalike në gojë, simptoma dispeptike, etj. Ndryshe nga derivatet e sulfonylurea, hipoglikemia kur përdorni biguanides (p.sh. metformin ) ndodh shumë rrallë.
Acidia laktike, e cila ndonjëherë shfaqet kur merrni metforminë, konsiderohet një ndërlikim serioz, kështu që metformina nuk duhet të përshkruhet për dështim të veshkave dhe kushte që predispozojnë për zhvillimin e tij - funksioni i dëmtuar i veshkave dhe / ose mëlçisë, dështimi i zemrës, patologjia e mushkërive.
Biguanides nuk duhet të përshkruhen njëkohësisht me cimetidinë, pasi ato konkurrojnë me njëra-tjetrën në procesin e sekretimit tubular në veshkë, gjë që mund të çojë në grumbullimin e biguanides, përveç kësaj, cimetidina zvogëlon biotransformimin e biguanides në mëlçi.
Kombinimi i glibenclamide (një derivat i sulfonylurea e gjeneratës së dytë) dhe metformin (biguanide) kombinon në mënyrë optimale pronat e tyre, duke ju lejuar të arrini efektin e dëshiruar hipoglikemik me një dozë më të ulët të secilit prej ilaçeve dhe në këtë mënyrë të zvogëloni rrezikun e efekteve anësore.
Që nga viti 1997, hyri në praktikën klinike tiazolidinediones (glitazones), baza e strukturës kimike të së cilës është unaza tiazolidine. Ky grup i ri i agjentëve antidiabetikë përfshin pioglitazone dhe rosiglitazone. Barnat e këtij grupi rrisin ndjeshmërinë e indeve të synuara (muskujt, indin dhjamor, mëlçinë) ndaj insulinës, sintezën e ulët të lipideve në qelizat e muskujve dhe dhjamit. Tiazolidinedionet janë agonistë selektivë të receptorëve bërthamorë PPARγ (receptor-gamma e aktivizuar me proliferator peroksizom). Tek njerëzit, këta receptorë janë të vendosur në "indet e synuara" që janë thelbësore për veprimin e insulinës: në indin dhjamor, në muskujt skeletorë dhe mëlçinë. Receptorët bërthamorë PPARγ rregullojnë transkriptimin e gjeneve përgjegjëse ndaj insulinës të përfshira në kontrollin e prodhimit, transportit dhe përdorimit të glukozës. Për më tepër, gjenet e ndjeshme ndaj PPARγ përfshihen në metabolizmin e acideve yndyrore.
Në mënyrë që tiazolidinediones të ushtrojë efektin e tyre, prania e insulinës është e nevojshme. Këto ilaçe ulin rezistencën ndaj insulinës në indet periferike dhe të mëlçisë, rrisin konsumin e glukozës nga insulina e varur dhe ulin çlirimin e glukozës nga mëlçia, triglicerideve mesatare më të ulta, rrisin përqendrimin e HDL dhe kolesterolit, dhe parandalojnë hipergliceminë e agjëruar pas ngrënies, si dhe glikozilimin e hemoglobinës.
Frenuesit e alfa glukozidazës (akarboza, miglitol) pengojnë prishjen e poli- dhe oligosakarideve, duke zvogëluar formimin dhe thithjen e glukozës në zorrë dhe duke parandaluar kështu zhvillimin e hiperglicemisë postprandiale. Karbohidratet e marra me ushqim të pandryshuar hyjnë në pjesët e poshtme të zorrëve të vogla dhe të mëdha, ndërsa përthithja e monosakarideve zgjatet deri në 3-4 orë.Për dallim nga agjentët hipoglikemikë të sulfonamideve, ato nuk rrisin lirimin e insulinës dhe, për rrjedhojë, nuk shkaktojnë hipoglicemi.
U tregua se terapia afatgjatë e akarbozës shoqërohet me një ulje të konsiderueshme të rrezikut të zhvillimit të komplikimeve kardiake të një natyre aterosklerotike. Frenuesit e alfa glukozidazës përdoren si monoterapi ose në kombinim me agjentë të tjerë të hipoglikemisë orale. Doza fillestare është 25-50 mg menjëherë para ose gjatë ngrënies, dhe më pas mund të rritet gradualisht (doza maksimale ditore është 600 mg).
Indikacionet për përdorimin e frenuesve të alfa-glukozidazës janë diabeti mellitus tip 2 me joefikasitet në terapi diete (kursi i të cilit duhet të jetë së paku 6 muaj), si dhe diabeti mellitus tip 1 (si pjesë e terapisë së kombinuar).
Droga e këtij grupi mund të shkaktojë fenomene dispeptike të shkaktuara nga një shkelje e tretjes dhe thithjes së karbohidrateve, të cilat metabolizohen në zorrë me formimin e acideve yndyrore, dioksidit të karbonit dhe hidrogjenit. Prandaj, kur përshkruhen frenuesit e alfa-glukozidazës, respektimi i rreptë i një diete me një përmbajtje të kufizuar të karbohidrateve komplekse, duke përfshirë sukrozë.
Akarboza mund të kombinohet me agjentë të tjerë antidiabetikë. Neomicina dhe kolestiramina forcojnë efektin e akarbozës, ndërsa frekuenca dhe ashpërsia e efekteve anësore nga trakti gastrointestinal rritet. Kur kombinohet me antacidë, adsorbents dhe enzima që përmirësojnë tretjen, efektiviteti i akarbozës zvogëlohet.
Aktualisht, është shfaqur një klasë e re thelbësore e agjentëve të hipoglikemisë - inkretinomimetiki. Increcinat janë hormonet që sekretohen nga lloje të caktuara të qelizave të vogla të zorrëve në përgjigje të marrjes së ushqimit dhe stimulojnë sekretimin e insulinës. Janë izoluar dy hormone: polipeptidi i ngjashëm me glukagon (GLP-1) dhe polipeptidi insulinotropik i varur nga glukoza (HIP).
Për incretinomimetics përfshijnë 2 grupe të barnave:
- substanca që imitojnë efektin e GLP-1 - analoge të GLP-1 (liraglutide, exenatide, lixisenatide),
- substanca që zgjasin veprimin e GLP-1 endogjen për shkak të bllokadës së dipeptidil peptidazës-4 (DPP-4) - një enzimë që shkatërron frenuesit GLP-1 - DPP-4 (sitagliptin, vildagliptin, saxagliptin, linagliptin, alogliptin).
Kështu, grupi i agjentëve hipoglikemikë përfshin një numër të barnave efektive. Ata kanë një mekanizëm të ndryshëm veprimi, ndryshojnë në parametrat farmakokinetikë dhe farmakodinamikë. Njohja me këto karakteristika i lejon mjekut të bëjë zgjedhjen më individuale dhe korrekte të terapisë.
Contraindications.
- 1. Diabeti tip 1.
- 2. ketoacidoza diabetike (një nivel i tepërt në gjakun e trupave keton), komë.
- 3. Shtatzënia dhe laktacioni.
- 4. Sëmundjet kronike dhe akute të mëlçisë me funksion të dëmtuar.
- 5. Dështimi i zemrës.
- 6. Hipersensitiviteti ndaj ilaçit.
Përgatitjet tiazolidinedione
Troglitazone (Rezulin) ishte ilaçi i gjeneratës së parë të këtij grupi. Ai u tërhoq nga shitja, pasi efekti i tij reflektohej negativisht në mëlçi.
Rosiglitazone (Avandia) është një ilaç i gjeneratës së tretë në këtë grup. Ajo pushoi së përdoruri në vitin 2010 (e ndaluar në Bashkimin Evropian) pasi u vërtetua se rrit rrezikun e sëmundjeve kardiovaskulare.
| Emri i substancës aktive | Shembuj komercialë | Doza në 1 tabletë mg |
| pioglitazoni | Pioglitazone Bioton | 15 30 45 |
Efekti i aplikimit
Përveç kësaj, është vërtetuar se ilaçi ka disa efekte të dobishme shtesë:
- Ul presionin e gjakut
- Ndikon në nivelin e kolesterolit (rrit praninë e "kolesterolit të mirë", domethënë HDL, dhe nuk rrit "kolesterolin e keq" - LDL),
- Ajo pengon formimin dhe rritjen e arteriosklerozës,
- Redukton rrezikun e sëmundjes së zemrës (p.sh., sulmi në zemër, goditje në tru).
Lexoni më shumë: Jardins do të mbrojë zemrën
Kujt është e përshkruar pioglitazoni
Pioglitazone mund të përdoret si një ilaç i vetëm, d.m.th. monoterapi. Po ashtu, nëse keni diabet diell tip 2, ndryshimet tuaja në stilin e jetës nuk japin rezultatet e pritshme dhe ka kundërindikacione ndaj metforminës, tolerancës së dobët të tij dhe efekteve anësore të mundshme
Përdorimi i pioglitazonit është i mundur në kombinim me ilaçe të tjera antidiabetike (për shembull, akarbozë) dhe metforminë nëse veprimet e tjera nuk sjellin sukses
Pioglitazone gjithashtu mund të përdoret me insulinë, veçanërisht për njerëzit, trupi i të cilëve reagon negativisht ndaj metforminës.
Lexoni më shumë: Si të merrni metformin
Si të merrni pioglitazone
Ilaçi duhet të merret një herë në ditë, gojarisht, në një kohë të caktuar. Kjo mund të bëhet si para dhe pas ngrënies, pasi ushqimi nuk ndikon në përthithjen e ilaçit. Zakonisht, trajtimi fillon me një dozë më të ulët. Në rastet kur efekti i trajtimit është i pakënaqshëm, ai mund të rritet gradualisht.

Efektiviteti i ilaçit vërehet në rastet kur është e nevojshme të trajtohet diabeti i tipit 2, por metformina nuk mund të përdoret, monoterapia me një ilaç nuk lejohet.
Përveç faktit se pioglitazoni zvogëlon gliceminë pasprandiale, glukozën plazmatike dhe stabilizon hemoglobinën e glikuar, ajo gjithashtu ka një efekt shtesë pozitiv në presionin e gjakut dhe kolesterolin në gjak. Përveç kësaj, nuk shkakton anomali.
Përgatitjet tiazolidinedione

Thiazolidinediones (TZD) - një klasë e re e barnave antidiabetike për përdorim oral. Ilaçet tiazolidinedione (pioglitazone, rosiglitazone) hynë në praktikën klinike vetëm vitet e fundit. Ashtu si biguanides, këto ilaçe nuk stimulojnë sekretimin e insulinës, por rrisin ndjeshmërinë e indeve periferike ndaj tij. Përbërjet e kësaj klase veprojnë si agonistë të receptorëve bërthamorë PPAR-y (receptorët aktivizues të proliferatorit peroksizom). Këta receptorë gjenden në qelizat e yndyrës, muskujve dhe mëlçisë. Aktivizimi i receptorëve PPAR-y modulon transkriptimin e një numri gjenesh të lidhura me transmetimin e efekteve të insulinës për depërtimin e glukozës dhe lipideve në qeliza. Përveç uljes së nivelit të glicemisë, përmirësimi i ndjeshmërisë së indeve ndaj insulinës ndikon në mënyrë të favorshme në profilin e lipideve (rritet niveli i lipoproteinave me densitet të lartë, zvogëlohet përmbajtja e triglicerideve). Duke pasur parasysh që këto ilaçe veprojnë duke stimuluar transkriptimin e gjeneve, duhen 2-3 muaj për të marrë efektin maksimal. Në studimet klinike, këto ilaçe siguruan një ulje të nivelit të HbAc me monoterapi me rreth 0.5 në 2%.
Droga e kësaj klase mund të përdoret në kombinim me PSM, insulinë ose metforminë. Kombinimi me metformin është i justifikuar për faktin se veprimi i biguanides ka për qëllim kryesisht shtypjen e glukoneogjenezës, dhe veprimi i tiazolidinediones ka për qëllim rritjen e përdorimit të glukozës periferike. Ata praktikisht nuk shkaktojnë hipoglicemi (por, si biguanidet, ato mund të rrisin shpeshtësinë e hipoglikemisë në kombinim me ilaçet që stimulojnë sekretimin e insulinës). Efekti kryesor është përdorimi i glukozës periferike dhe ulja e glukogjenezës përmes aktivizimit të gjeneve të ndjeshme ndaj insulinës (ulje e rezistencës ndaj insulinës). Thiazolidinediones si ilaçe që eliminojnë rezistencën ndaj insulinës, shkaku kryesor i zhvillimit të diabetit tip 2, janë grupi më premtues i barnave për parandalimin e diabetit tip 2. Efekti parandalues i tiazolidinediones vazhdon për më shumë se 8 muaj pas tërheqjes së tij. Ekziston një supozim që glitazones janë në gjendje të korrigjojnë plotësisht defektin gjenetik të metabolizmit të glukozës, i cili lejon jo vetëm të vonojë zhvillimin e diabetit tip 2, por edhe të eliminojë plotësisht zhvillimin e tij.
Sidoqoftë, deri më tani kjo është vetëm një hipotezë.
Përdorimi i tiazolidinediones në pacientët me diabet tip 2 hap perspektiva për parandalimin e komplikimeve kardiovaskulare, mekanizmi i zhvillimit të të cilit është kryesisht për shkak të rezistencës ekzistuese të insulinës. Të dhënat paraprake në lidhje me efektin angioprotektiv të tiazolidinediones tashmë janë marrë në disa studime eksperimentale. Studime të ngjashme klinike ende nuk janë kryer.
Ekzistojnë tre gjenerata të tiazolidinediones në botë:
- ilaçi i "gjeneratës së parë" - troglitazoni (tregoi një efekt të theksuar hepatotoksik dhe kardiotoksik, në lidhje me të cilin u ndalua për përdorim),
- ilaçi i "gjeneratës së dytë" - pioglitazone,
- Medikamenti "gjenerata e tretë" - rosiglitazone.
Aktualisht, një ilaç nga gjenerata e dytë e tiazolidinediones - actos (hidroklorur pioglitazone) nga Eli Lilly (SHBA) dhe gjenerata e tretë - avandium (rosiglitazone) është regjistruar në Rusi. Actos është në dispozicion në formën e tabletave që përmbajnë 15.30 dhe 45 mg të hidroklorurit të pioglitazonit të substancës aktive, një herë në ditë, pavarësisht nga marrja e ushqimit.
Doza ditore është 30-45 mg. Glaxo SmithKJine Avandia (GSK) është në dispozicion në formë tabletash që përmban 4 dhe 8 mg të substancës aktive të rosiglitazone, një ose dy herë në ditë, pavarësisht nga marrja e ushqimit. Doza ditore prej 8 mg. Plannedshtë planifikuar që e njëjta kompani të prodhojë një ilaç të kombinuar - Avandamet (një kombinim i avandisë dhe metforminës).
Tiazolidinedionet përdoren si monoterapi, por është më mirë në ndërthurje me biguanidet, akarbozën, PSM, insulinë në pacientët me diabet tip 2. Përdorimi i kufizuar i këtij grupi të barnave është për shkak të kostos së tyre shumë të lartë.Ilaçi, i cili i përket gjeneratës së dytë të tiazolidinediones, nuk tregoi asnjë efekt hepatotoksik. Pioglitazone është inaktivizuar në mëlçi, duke formuar metabolitët aktiv, ekskretohet kryesisht me biliare. Një nga efektet anësore mund të jetë shfaqja e edemës, si dhe shtimi i peshës. Përkundër sfondit të trajtimit, rekomandohet të kontrolloni nivelin e alininës dhe aminotransferazës aspartike dhe të ndaloni marrjen e barit në një nivel enzimë që është dyfishi i normës. Këshillohet të vlerësohet efekti i barit me terapi të zgjatur (3-muaj). Kundërindikacionet:
- diabeti tip 1
- ketoacidoza me çdo lloj diabeti,
- shtatzënia, laktacioni,
- tejkalimi i normës së transferimit të alaninës 3 herë,
- hepatiti akut viral, toksik,
- hepatiti aktiv kronik.
Parandalimi i diabetit tip 2
Një studim klinik i DREAM tregoi një rrezik të zvogëluar të zhvillimit të diabetit në pacientët me tolerancë të dëmtuar të glukozës dhe një përqendrim të rritur të glukozës në agjërim në pacientët që marrin rosiglitazone (11, gjithashtu shiko 12). Ky studim tregoi se zhvillimi i diabetit mund të vonohet me 1.5 vjet, por më pas rreziku i zhvillimit rritet dhe bëhet i njëjtë si në grupin e placebo.