Insulinë P: çmimi dhe prodhuesi, ndryshimet
Sot, falë shkencëtarëve në arsenalin e endokrinologëve ka përgatitje të insulinës me periudha të ndryshme veprimi: të shkurtra ose të zgjatura. Nga ana tjetër, secila prej tyre është e ndarë në specie më të vogla. Një ndarje e tillë e barnave ndihmon specialistët të lundrojnë më mirë kur përshkruajnë ilaçe, krijojnë regjime individuale të kontrollit të glicemisë, duke kombinuar lloje të ndryshme të insulinës.
Insulinë ultra me veprim të shkurtër
Ai ndryshon në një periudhë të zvogëluar kohore nga momenti i injektimit deri në fillimin e një ulje të glicemisë. Në varësi të llojit të substancës, një efekt për uljen e sheqerit shfaqet tashmë 10-20 minuta pas injektimit, rezultati më i lartë zakonisht formohet pas 1-3 orësh, kohëzgjatja e veprimit është 3-5 orë.Nëse keni nevojë të përmirësoni shpejt glikeminë: Apidra, Humalog ose Novorapid (Flexpen dhe Penfill).
Insulinë e shkurtër
Ilaçet e këtij grupi fillojnë të punojnë 30-60 minuta pas injektimit, kulmi i veprimit vërehet pas 2-4 orësh, efekti zgjat mesatarisht 6-8 orë. Substancat e tretshme me origjinë të ndryshme (shtazore ose njerëzore) i posedojnë këto veti:
Emrat e ilaçeve: Actrapid MS, Actrapid NM, Biogulin R, Gensulin R, Monosuinsulin MK, Rinsulin R, Humulin Regular, Humodar R.
Insulinë me veprim të gjatë
Baza e ilaçeve është një kombinim i substancave me një efekt hipoglikemik mesatar dhe afatgjatë. Ndahet në insulinë të mesme dhe të zgjatur. Ilaçet e llojit të parë fillojnë të veprojnë 1,5-2 orë pas injektimit, formojnë nivele kulmore të gjakut midis 3-12 orë pas injektimit dhe kontrollojnë përmbajtjen e glukozës për 8-12 orë.
Ilaçet me një kohëzgjatje mesatare: Br-Insulmidi MK, Biosulin N, Gensulin N, Protafan NM, Protafan MS, Humulin NP, Insuman Bazal, Humodar B.
Insulinë e zgjatur
Ka një efekt ulësues të sheqerit pas 4-8 orësh pas injektimit, një efekt në rritje i majave arrihet pas 8-18 orësh dhe mban kontrollin mbi gliceminë për një mesatare prej 20-30 orë.
Përgatitjet: Lantus, Levemir (Penfill dhe Flexpen).
Barnat e kombinuara të insulinës
Efekti hipoglikemik shfaqet gjysmë ore pas administrimit nën lëkurë, intensifikohet pas 2-8 orësh dhe kontrollon përmbajtjen e glukozës zakonisht nga 18 deri në 20 orë.
Përgatitjet: Biosulin 30/70, Gansulin 30P, Gensulin M30, Insuman Comb 15 GT, Rosinsulin M mix 30/70, NovoMix 30 (Penfill dhe FlexPen).
Karakteristikat e përgjithshme të ilaçeve me shkallë të ndryshme veprimi
Insulinë Ultrashort
Përgatitjet e këtij lloji janë analoge të substancës njerëzore. Shtë vërtetuar se insulina e prodhuar nga trupi në qelizat e pankreasit dhe molekulat e hormoneve në ilaçet me veprim të shkurtër janë heksamerë. Pas administrimit nën lëkurë, ato thithen me një ritëm të ngadaltë, dhe për këtë arsye përqendrimi më i lartë, identik me atë që formohet në trup pas ngrënies, nuk arrihet.
Insulina e parë e shkurtër, e cila ishte zhytur 3 herë më shpejt se sa njeriu, është lyspro. Ky është një derivat i një lënde endogjene, e cila u mor pasi dy aminoacide u shkëmbyen në strukturën e saj. Një substancë me një konstruksion të ri ka edhe veti paksa të ndryshme: parandalon formimin e heksamerëve dhe për këtë arsye siguron një shkallë më të lartë depërtimi të ilaçit në gjak dhe formimin e vlerave të veprimit të pikut.
Analogu i dytë i hormonit njerëzor është insulina aspart. Ajo u mor gjithashtu pas zëvendësimit të përbërësve strukturorë, por këtë herë, acidi aspartik i ngarkuar negativisht u fut në insulinë të thjeshtë në vend të prolinës. Aspart, si Lyspro, gjithashtu vepron shpejt dhe shpërthen me shpejtësi të lartë.
Insulina glulisin gjithashtu u zbulua pasi aspargin (një aminoacid) u zëvendësua me lizinë në substancën njerëzore, dhe një lysinë tjetër në pozicionin B29 u ndryshua në acid glutamic. Falë kësaj, u mor një substancë depërtuese ultra e shpejtë.
Përgatitjet e insulinës të krijuara në bazë të këtyre substancave fillojnë të veprojnë pothuajse menjëherë. Ata lejohen të hyjnë pak para ngrënies ose menjëherë pas marrjes së tij.
Insulinë me veprim të shkurtër
 Përgatitjet e këtij grupi shpesh quhen të tretshme, pasi ato janë zgjidhje me aciditet neutral. Projektuar kryesisht për futje nën lëkurë, por nëse është e nevojshme, ato injektohen në muskul, dhe në raste shumë të rënda, lejohet futja në venë.
Përgatitjet e këtij grupi shpesh quhen të tretshme, pasi ato janë zgjidhje me aciditet neutral. Projektuar kryesisht për futje nën lëkurë, por nëse është e nevojshme, ato injektohen në muskul, dhe në raste shumë të rënda, lejohet futja në venë.
Ato karakterizohen nga një fillim i shpejtë i veprimit (mesatarisht pas 15-25 minutash) dhe një periudhë jo shumë e gjatë e ruajtjes së efektit hipoglikemik (rreth 6 orë). Më shpesh, insulina me veprim të shpejtë përdoret në departamentet spitalore për të përcaktuar dozën individuale të barnave te pacienti. Por përdoret gjithashtu në kushte të rënda të pacientit, kur është e nevojshme që shpejt të stabilizohet diabeti në gjendje gjendje kome ose një paraardhësi. Me ndezjen / efekti arrihet pas 5 minutash, për këtë arsye, ilaçi administrohet pikoj për të minimizuar rreziqet e një ndryshimi të shpejtë në përqendrimin e glikemisë. Përveç kësaj, insulina e shkurtër përdoret gjithashtu si një anabolik, dhe më pas ajo përshkruhet në doza të vogla.
Insulinë me kohëzgjatje të mesme
Ilaçet e këtij grupi veprojnë më qetësisht: shpërndahen më keq, thithen ngadalë nga vendi i injeksionit, kështu që efekti hipoglikemik zgjat më gjatë. Mekanizmi i veprimit arrihet duke futur substanca të veçanta me aftësinë për të penguar veprimin e insulinës së mesme. Zakonisht, protamina ose zinku përdoret për këtë.
Insulinë me veprim të gjatë
Barnat e këtij grupi bazohen në glarginë - një substancë e ngjashme me njeriun, e cila përftohet përmes zhvillimit të inxhinierisë gjenetike. Shtë përbërja e parë që nuk ka një vlerë maksimale të theksuar për veprimin. Glargina merret me metodën e rirregullimit të substancave në zinxhirët e ADN-së: ndryshoni aspargin në glicinë, dhe më pas shtohen pjesë të argininës.
Insulina me bazë glargine është në dispozicion si një zgjidhje e qartë me një pH prej 4. Acidi i tij i natyrshëm stabilizon heksamerët e insulinës, kontribuon në kalimin e zgjatur dhe gradual të lëngut të ilaçeve nga shtresat e lëkurës. Për shkak të kësaj, ajo mund të kruhet më rrallë, pasi insulina e gjatë kontrollon nivelin e glikemisë gjatë gjithë ditës.
Për dallim nga ilaçet e tjera, të cilat janë të pranishme në përqendrime të ndryshme në gjak, formojnë vlerat kulmore të veprimit (dhe, prandaj, kërcimet në glicemi), insulina e zgjatur nuk formon vlera të theksuara maksimale, pasi futet në sistemin e qarkullimit të gjakut me një normë relativisht të njëtrajtshme.
Insulina e gjatë është në dispozicion në shumë forma dozimi me periudha të ndryshme të efektit hipoglikemik. Mesatarisht, ilaçet e këtij lloji kontrollojnë glukozën në gjak për 10-36 orë. Një veprim i tillë i zgjatur, së bashku me një efekt terapeutik, është i përshtatshëm, sepse shpëton pacientët nga injeksione të shpeshta. Ilaçet janë në dispozicion në formën e pezullimeve, të cilat janë dizajnuar ekskluzivisht për administrim nën lëkurë ose intramuskulare.
Insulina me veprim të gjatë nuk mund të përdoret për komplikime të diabeteve - komë, precom.
Insulinë kombinuese
Përgatitjet bazuar në disa lloje të insulinës me karakteristika të ndryshme janë në dispozicion në formën e një pezullimi. Efekti i kombinuar arrihet për shkak të insulinës dhe izofanit të shkurtër - një substancë me kohëzgjatje mesatare të veprimit. Një kombinim i tillë i substancave me shkallë të ndryshme të përthithjes lejon një fillim më të shpejtë të kontrollit të glicemisë dhe një kohëzgjatje të zgjatur të gjendjes normale.
Dallimi i origjinës
Llojet e insulinës klasifikohen jo vetëm nga shpejtësia e veprimit, kohëzgjatja e kontrollit të glukozës, por ato janë gjithashtu të ndryshme në origjinë. Për ca kohë, u përdorën droga me origjinë shtazore, pastaj, me zhvillimin e shkencës, u shfaqën ato njerëzore, gjysmë sintetike.
Për prodhimin e insulinës me origjinë shtazore përdoren substanca të izoluara nga pankreasi i derrave dhe bagëtive. Ekzistojnë disa lloje të tyre, dhe në pyetjen se cili është më i miri prej tyre, ato përqendrohen kryesisht në përbërjen dhe strukturën e substancës. Besohet se më të efektshmet janë ato që kanë një minimum ndryshimesh nga lënda njerëzore.
Preparatet e insulinës me origjinë nga njeriu përgatiten me modifikim strukturor. Droga të tilla janë më të afërta me substancën endogjene, por për shkak të disa permutacioneve në ADN, ato kanë karakteristika të ndryshme. Prandaj, sot mjekët preferojnë insulinë të këtij lloji.
Cili insulinë është më i mirë - nuk ka përgjigje të qartë për këtë pyetje, pasi shkencëtarët vazhdojnë të punojnë për ilaçe të reja, duke shpikur ilaçe gjithnjë e më të avancuara dhe më të sigurta. Dhe megjithëse diabeti ende nuk është mposhtur, ndihma ndaj pacientëve tani është shumë më e lehtë. Sot, ekzistojnë shumë lloje të ndryshme të barnave që mund të përdoren si në monokurs ashtu edhe për të formuluar skema të ndryshme kontrolli duke përdorur insulinë të shpejtë dhe të zgjatur. Me ndihmën e kombinimeve të ndryshme, një numër i konsiderueshëm i pacientëve mund të jenë të kënaqur me nevojën për një substancë.
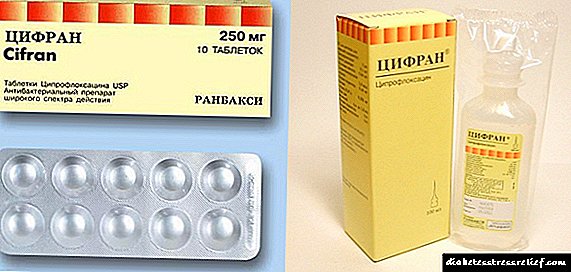
Rinsulin P: forma e lëshimit dhe karakteristikat farmakologjike
 Ilaçi është një insulinë njerëzore që vepron me shpejtësi të marrë përmes teknologjisë rekombinante të ADN-së. Mjeti lidhet me receptorët e membranës së qelizës së jashtme, duke formuar një kompleks të receptorëve të insulinës që aktivizon proceset që ndodhin brenda qelizave, përfshirë prodhimin e enzimave udhëheqëse.
Ilaçi është një insulinë njerëzore që vepron me shpejtësi të marrë përmes teknologjisë rekombinante të ADN-së. Mjeti lidhet me receptorët e membranës së qelizës së jashtme, duke formuar një kompleks të receptorëve të insulinës që aktivizon proceset që ndodhin brenda qelizave, përfshirë prodhimin e enzimave udhëheqëse.
Një ulje e sheqerit në gjak arrihet duke rritur transportin e glukozës në mes të qelizave, thithjen e tij intensive dhe thithjen pasuese nga indet. Stimulimi i glikogjenogjenezës, lipogjeneza gjithashtu ndodh dhe shkalla e prodhimit të glukozës nga mëlçia zvogëlohet.
Si rregull, kohëzgjatja e efektit të përgatitjeve të insulinës përcaktohet nga shkalla e përthithjes, e cila varet nga një numër i faktorëve (zona dhe mënyra e administrimit, doza). Prandaj, profili i veprimit mund të ndryshojë në secilin pacient. Por kryesisht pas administrimit nënlëkuror, Rinsulin P vepron pas gjysmë ore, dhe efekti maksimal arrihet pas 1-3 orësh dhe zgjat deri në 8 orë.
GEROFARM-BIO OJSC prodhuesi i insulinës R prodhon ilaçin në tre forma:
- Tretësirë (10 IU / ml) për injeksion të 3 ml ilaçesh në fishekë qelqi me kunj gome.
- 5 fishekë në pako flluskë petë dhe PVC.
- Një fishek i integruar në një stilolaps shiringë të disponueshëm me shumë dozë të bërë nga plastika, e vendosur në një kuti kartoni.
Plotësia e përthithjes dhe fillimi i veprimit të insulinës me veprim të shkurtër njerëzor përcaktohet nga rajoni, vendi, mënyra e administrimit dhe përqendrimi i substancës aktive. Ilaçi nuk shpërndahet në mënyrë të barabartë në të gjitha indet, nuk depërton në qumështin e gjirit dhe në barrierën placental.
Shkatërrohet nga insulinaza kryesisht në veshka dhe mëlçi. Ilaçi ekskretohet në 30-80% të veshkave. T1 / 2 është 2-3 minuta.
Udhëzimet për përdorimin e ilaçit
 Ilaçi tregohet për çdo lloj diabeti mellitus, në rastin e një rezistence të plotë ose të pjesshme ndaj tabletave për uljen e sheqerit. Përdoret gjithashtu në kushte urgjente tek diabetikët në sfondin e dekompensimit të metabolizmit të karbohidrateve dhe në rastin e sëmundjeve ndërhyrëse. Sidoqoftë, ilaçi nuk është i përshkruar për hipoglikeminë dhe intolerancën individuale ndaj përbërësve të tij.
Ilaçi tregohet për çdo lloj diabeti mellitus, në rastin e një rezistence të plotë ose të pjesshme ndaj tabletave për uljen e sheqerit. Përdoret gjithashtu në kushte urgjente tek diabetikët në sfondin e dekompensimit të metabolizmit të karbohidrateve dhe në rastin e sëmundjeve ndërhyrëse. Sidoqoftë, ilaçi nuk është i përshkruar për hipoglikeminë dhe intolerancën individuale ndaj përbërësve të tij.
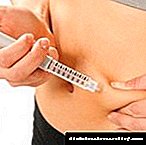
Ilaçi ka për qëllim administrimin e iv, v / m, s / c. Rruga e administrimit dhe doza përcaktohen nga endokrinologu në varësi të karakteristikave personale të pacientit. Sasia mesatare e ilaçit është 0.5-1 IU / kg peshë.
Barnat me veprim të shkurtër të insulinës administrohen në 30 minuta. para se të merrni ushqime me karbohidrate. Por së pari, duhet të prisni derisa temperatura e pezullimit të rritet në të paktën 15 gradë.
Në rastin e monoterapisë, insulina administrohet 3 deri në 6 herë në ditë. Nëse doza ditore është më shumë se 0.6 IU / kg, atëherë duhet të futni dy ose më shumë injeksione në vende të ndryshme.
Si rregull, agjenti injektohet sc në murin e barkut. Por injeksione mund të bëhen gjithashtu në shpatull, mollaqe dhe kofshë.
Periodikisht, zona e injektimit duhet të ndryshohet, gjë që do të parandalojë shfaqjen e lipodistrofisë. Në rastin e administrimit nënlëkuror të hormonit, duhet të keni kujdes që të sigurohet që lëngu të mos hyjë në enën e gjakut. Gjithashtu, pas injektimit, zona e injektimit nuk mund të masazhohet.
Administrimi brenda / brenda dhe / m është i mundur vetëm nën mbikëqyrjen mjekësore. Fishekët përdoren vetëm nëse lëngu ka një ngjyrë transparente pa papastërti, prandaj, kur shfaqet një sediment, zgjidhja nuk duhet të përdoret.
Vlen të kujtohet se fishekët kanë një pajisje specifike që nuk lejon përzierjen e përmbajtjes së tyre me llojet e tjera të insulinës. Por me mbushjen e saktë të stilolapsit të shiringës ato mund të ripërdoren.
Pas futjes, gjilpëra duhet të jetë e pastruar me kapakun e saj të jashtëm dhe pastaj të hidhet. Kështu, rrjedhja mund të parandalohet, steriliteti mund të sigurohet, dhe ajri nuk mund të hyjë në gjilpërë dhe të bllokohet.
Kur përdorni stilolapsa të mbushur me shumë dozë shiringë, merrni stilolapsin e shiringës nga frigoriferi para përdorimit të parë dhe prisni që të arrijë në temperaturën e dhomës. Sidoqoftë, nëse lëngu është ngrirë ose është bërë i errët, atëherë nuk mund të përdoret.
Rregulla të tjera ende duhet të respektohen:
- gjilpërat nuk mund të ripërdoren
- Insulina P me të cilën është mbushur stilolapsi shiringë ka për qëllim vetëm për përdorim individual, ndërsa fishekët e stilolapsit të shiringës nuk mund të rimbushen,
- stilolapsi i shiringës së përdorur nuk duhet të ruhet në frigorifer,
- për të mbrojtur stilolapsin e shiringës nga drita, gjithmonë mbulojeni me kapak.
Ilaçi që është përdorur tashmë duhet të ruhet në një temperaturë prej 15-25 gradë për jo më shumë se 28 ditë. Gjithashtu, pajisja nuk duhet të lejohet të nxehet dhe rrezet e diellit direkte i ekspozohen asaj.
Në rast të një mbidoze në gjak, përqendrimi i sheqerit mund të ulet shumë. Trajtimi i hipoglikemisë konsiston në marrjen e ushqimeve që përmbajnë karbohidrate ose një pije të ëmbël. Prandaj, diabetikët duhet të kenë gjithnjë ëmbëlsira ose lëng me vete.
Me hipoglicemi të rëndë, kur diabeti është i pavetëdijshëm, ai injektohet me një zgjidhje glukoze (40%) ose glukagon.
Pasi një person të rimarrë vetëdijen, ai duhet të ushqehet ushqim me karbohidrate, gjë që do të parandalojë zhvillimin e një sulmi të dytë.
Reagimet anësore dhe ndërveprimet e drogës
 Efektet anësore janë një dështim në metabolizmin e karbohidrateve. Pra, rishikimet e mjekëve dhe të pacientëve vijnë në faktin se pas administrimit të Rinsulin P, hipoglikemia mund të zhvillohet. Kjo manifestohet nga keqtrajtimi, lëkura e zbehtë, dhimbja e kokës, palpitacionet, dridhja, uria, hiperhidroza, marramendja, dhe në raste të rënda, koma hipoglikemike zhvillohet në diabet mellitus.
Efektet anësore janë një dështim në metabolizmin e karbohidrateve. Pra, rishikimet e mjekëve dhe të pacientëve vijnë në faktin se pas administrimit të Rinsulin P, hipoglikemia mund të zhvillohet. Kjo manifestohet nga keqtrajtimi, lëkura e zbehtë, dhimbja e kokës, palpitacionet, dridhja, uria, hiperhidroza, marramendja, dhe në raste të rënda, koma hipoglikemike zhvillohet në diabet mellitus.
Reagimet alergjike, të tilla si edema e Quincke, skuqjet e lëkurës janë gjithashtu të mundshme. Shoku anafilaktik, i cili mund të çojë në vdekje, zhvillohet herë pas here.
Nga reaksionet lokale, kruajtja, ënjtja dhe hiperemia në zonën e injektimit më së shpeshti ndodhin. Dhe në rastin e terapisë së zgjatur të insulinës, lipodistrofia shfaqet në vendin e injektimit.
Reaksione të tjera anësore përfshijnë ënjtje dhe dëmtim të shikimit. Por shpesh, këto simptoma largohen gjatë terapisë.
Ekzistojnë një numër i ilaçeve që ndikojnë në kërkesat e insulinës. Pra, rishikimet mjekësore thonë se efekti i uljes së sheqerit të insulinës bëhet më i fortë nëse përdorimi i tij kombinohet me mjetet e mëposhtme:
- tableta hipoglikemike,
- etanol,
- Frenuesit e anhidrazës ACE / MAO / karbonike,
- përgatitjet e litiumit
- bllokues jo selektiv β,
- fenfluramine,
- bromocriptine,
- ciklofosfamide,
- salicylates,
- Mebendazole dhe më shumë.
Nikotina, glukagon, fenitoin, somatropin, morfinë, estrogjene, kontraceptivë oralë, diazoksid dhe kortikosteroide ulin efektin hipoglikemik. Hormonet tiroide që përmbajnë jod, CCB, diuretikë tiazid, Epinephrine, Clonidine, Heparin, Danazole, antidepresantë triciklik dhe simpatomimetikë gjithashtu dobësojnë efektin e uljes së sheqerit.
Përdorimi i bllokuesve B mund të maskojë shenjat e hipoglikemisë. Lanreotide ose Octreotide dhe alkool mund të rrisin ose ulin kërkesën për insulinë.
Absolutelyshtë absolutisht e papajtueshme të përzihet insulina njerëzore me ilaçe të ngjashme dhe produkte shtazore.
Udhëzime speciale
 Në sfondin e terapisë me insulinë, është e rëndësishme të monitoroni vazhdimisht treguesit e glicemisë. Në të vërtetë, përveç një mbidozimi, disa sëmundje, zëvendësimi i ilaçeve, rritja e aktivitetit fizik, diarreja, një ndryshim në zonën e injeksionit dhe madje edhe një vakt i parakohshëm mund të kontribuojnë në uljen e nivelit të sheqerit.
Në sfondin e terapisë me insulinë, është e rëndësishme të monitoroni vazhdimisht treguesit e glicemisë. Në të vërtetë, përveç një mbidozimi, disa sëmundje, zëvendësimi i ilaçeve, rritja e aktivitetit fizik, diarreja, një ndryshim në zonën e injeksionit dhe madje edhe një vakt i parakohshëm mund të kontribuojnë në uljen e nivelit të sheqerit.
Për më tepër, ndërprerjet në administrimin e insulinës dhe doza e gabuar mund të shkaktojnë hiperglicemi tek pacientët me diabet tip 1. Në mungesë të terapisë, ketoacidoza kërcënuese për jetën mund të zhvillohet.
Nëse ka një shkelje në funksionimin e veshkave, mëlçisë, gjëndrës tiroide, hipopituitarizmit, sëmundjes së Addison dhe në moshë më të vjetër, është e nevojshme të rregulloni dozën e insulinës. Përveç kësaj, një ndryshim i dozës mund të jetë i nevojshëm kur ndryshoni dietën dhe aktivitetin fizik në rritje.
Nevoja për insulinë rritet në praninë e sëmundjeve shoqëruese, veçanërisht ato të shoqëruara me ethe. Vlen të përmendet se gjatë kalimit nga një lloj insulini në tjetrin, duhet të monitoroni me kujdes sheqerin në gjak.
Kostoja e Rinsulin P varion nga 448 në 1124 rubla.
Përveç insulinës P, ekziston një ilaç Rinsulin NPH. Por si mund të ndryshojnë këto fonde?
Rinsulin NPH
 Ilaçi është gjithashtu insulinë njerëzore e marrë përmes teknologjisë rekombinante të ADN-së. Sidoqoftë, në krahasim me Insulinën P, ai nuk ka një efekt të shkurtër, por një mesatare. Të dy ilaçet mund të kombinohen.
Ilaçi është gjithashtu insulinë njerëzore e marrë përmes teknologjisë rekombinante të ADN-së. Sidoqoftë, në krahasim me Insulinën P, ai nuk ka një efekt të shkurtër, por një mesatare. Të dy ilaçet mund të kombinohen.
Si rregull, pas administrimit të sc, veprimi i insulinës fillon pas 1.5 orësh. Efekti më i madh arrihet pas 4-12 orësh dhe zgjat një ditë.
Pezullimi ka një ngjyrë të bardhë, dhe kur qëndron në fund të shishes, formon një precipitim, i cili, kur tronditet, bëhet përsëri pezull. Substanca aktive e ilaçit është insulinë-izofani.
Si elementë ndihmës përdoren:
- ujë i distiluar
- Sulfate Promina
- fosfat hidrogjen natriumi dihidrat,
- glicerinë,
- cresol,
- fenol kristalor.
Pezullimi është në dispozicion në fishekë qelqi 3 ml secila, të vendosur në një pako kartoni. Gjithashtu, produkti mund të blihet në fishekë qelqi të montuar në shiringa me shumë dozë për injeksione të shumta të Rinastrës.
Farmakokinetika dhe indikacionet për përdorimin e ilaçit janë të njëjta si në rastin e përdorimit të Rinsulin R. Doza e barit përcaktohet nga mjeku individualisht.
Doza mesatare e barit është 0,5-1 IU / kg e peshës trupore. Por administrimi intravenoz është kundërindikuar.
Udhëzimet për përdorimin e Rinsulin NPH në lidhje me efektet anësore, mbidozimin e veçorive dhe metodat e përdorimit nuk ndryshojnë nga shënimi i insulinës me veprim të shkurtër.
Mimi i pezullimit është nga 417 në 477 rubla. Videoja në këtë artikull do t'ju ndihmojë të mësoni se si të administroni insulinë.