Anestezia e diabeteve: a është e mundur të bëhet anestezi e përgjithshme për sëmundjen e tipit 2?
Ato veprojnë si pasazhi kryesor për oksigjenin, dhe për këtë arsye anestezistët i përdorin ato për të vendosur një tub të veçantë frymëmarrjeje, por me një përmbajtje të lartë sheqeri pacienti mund të ketë të ashtuquajturin "sindromën e përbashkët".
Duke e bërë qafën dhe nofullën e njeriut të ngurtë, ai mund të komplikojë procesin e futjes dhe instalimit të tubit të nevojshëm.
Rreziku i aspiratës
Kur përmbajtja e stomakut (acidi ose ushqimi) ngrihet lart në ezofag dhe mund të hyjë në trake dhe mushkëri, shfaqet aspiratë.
Diabetikët shpesh vuajnë nga gastroparesis (procesi i zbrazjes së stomakut është i ngadaltë), dhe kjo rrit rreziqet që acidi ose ushqimi mund të hyjnë në mushkëri dhe të çojnë në dëmtim ose pneumoni.
Anestezi për diabetin dhe sëmundjet e zemrës
Në fakt, kjo sëmundje rrit rreziqet e sëmundjes kardiovaskulare nga disa herë, mjaft shpesh pacientët kanë një problem të tillë si bllokimet arteriale, për më tepër, diabetikët nuk kanë gjithmonë shenja të dukshme që tregojnë një sëmundje specifike të zemrës. E gjithë kjo rrit rreziqet e komplikimeve postoperatore dhe operacionale: sulmi në zemër, aritmia, ishemia, arrest kardiak dhe të tjerët.
Për t'i minimizuar ato, një anestezist me përvojë do të ndjekë me kujdes shenjat kryesore jetësore dhe do të monitorojë EKG-në.
Anestezia dhe "veshka diabetike"
Ka të ngjarë që pacientët me diabet të kenë nefropati, dhe gjithçka për shkak të glukozës së tepërt, veshkat veçanërisht stresohen. Disrregullimet në punën e këtij trupi ndryshojnë metabolizmin, disa qetësues qetësues do të ekskretohen dobët nga trupi, reagimi ndaj ilaçeve të caktuara mund të jetë plotësisht i paparashikueshëm.
Meqenëse veshkat janë përgjegjëse për ekuilibrin e elektroliteve, siç janë kalciumi, natriumi dhe kaliumi, një ekuilibër i ndryshuar ose rregullimi jo i duhur i këtyre substancave mund të çojnë në pasoja të rënda - e gjithë kjo duhet të merret parasysh gjatë operacionit.
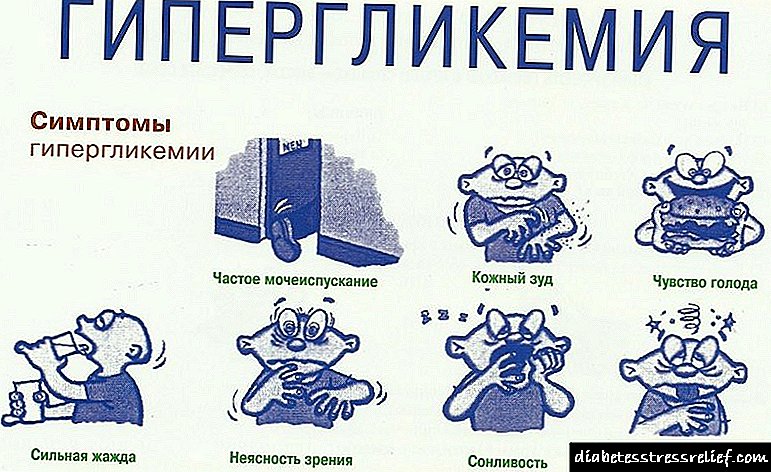
Hipoglikemia dhe hiperglicemia
Shumë probleme mund të zhvillohen për shkak të sheqerit në gjak, sepse, nga ana tjetër, mund të jetë ose shumë i ulët ose, përkundrazi, i lartë, përgjigja e trupit ndaj stresit pas operacionit mund të jetë vetëm rritja e tij. Hipoglikemia krijon disa vështirësi me përqendrimin, duke ndryshuar procesin e të menduarit ose nivelin e vetëdijes, dhe për këtë arsye në periudhën pas operacionit mund të ngatërrohet me një reagim ndaj një ilaçi ose goditjeje.
Në çdo rast, anesteziologu duhet të jetë i vetëdijshëm për të gjitha problemet dhe vështirësitë e mundshme dhe të jetë i përgatitur për t'u marrë me to.
Funksioni i mushkërive
Diabetikët e tipit 1 me kontroll të dobët të glukozës për një kohë të gjatë kanë ulur funksionimin e mushkërive dhe mund të jenë më të ndjeshëm ndaj komplikimeve siç është pneumonia. Obeziteti në shumë pacientë me diabet tip 2 gjithashtu mund të predispozojë për problemet me mushkëritë dhe oksigjenin pas operacionit. Studimet kanë treguar gjithashtu një shkallë më të lartë të frymëmarrjes në pacientët me diabet në periudhën pas operacionit.
Mosfunksionim nervor
 Për shkak të mosfunksionimit nervor, dëmtimet që lidhen me pozicionimin në tryezën e operacionit janë të zakonshme, kjo gjë gjendet tek pacientët me diabet. Diabetiçët janë të prirur për ulcerat dhe infeksionet, veçanërisht këmbët dhe gishtat e këmbëve, në zona që bëhen të mpirë për shkak të mosfunksionimit nervor. Faqja, libri më i mirë i referencës për anesteziologjinë, shkruan se këto zona duhet të mbrohen me kujdes ndërsa pacienti me diabet është pa vetëdije nën anestezi të përgjithshme.
Për shkak të mosfunksionimit nervor, dëmtimet që lidhen me pozicionimin në tryezën e operacionit janë të zakonshme, kjo gjë gjendet tek pacientët me diabet. Diabetiçët janë të prirur për ulcerat dhe infeksionet, veçanërisht këmbët dhe gishtat e këmbëve, në zona që bëhen të mpirë për shkak të mosfunksionimit nervor. Faqja, libri më i mirë i referencës për anesteziologjinë, shkruan se këto zona duhet të mbrohen me kujdes ndërsa pacienti me diabet është pa vetëdije nën anestezi të përgjithshme.
Neuropatia autonome
Dëmtimi i sistemit nervor autonom do të thotë që ndryshimet në rrahjet e zemrës, ritmit dhe presionit të gjakut mund të jenë më domethënës dhe më të vështira për tu trajtuar. Përsëri, anestezistët janë të vetëdijshëm për këto probleme dhe janë të gatshëm të merren me to.
Përgatitja e pacientit për operacion
Gjëja kryesore është që pacientët që kryejnë një ndërhyrje, dhe madje edhe më urgjente, kanë nevojë për një test sheqeri! Pacientët para ndërhyrjeve në bark kanë nevojë për insulinë. Regjimi i trajtimit është standard. Gjatë gjithë ditës, pacienti duhet të hyjë në këtë ilaç tre deri në katër herë. Në raste të rënda dhe me rrjedhën e ndjeshme të diabetit, lejohet administrimi pesëfish i insulinës. Kërkohet monitorim i kujdesshëm i glukozës në gjak gjatë gjithë ditës.
Imprshtë jopraktike të përdoren përgatitjet e insulinës për veprim të zgjatur. Lejohet një injeksion i insulinës me veprim të mesëm gjatë natës. Ky paralajmërim është për faktin se para operacionit, rregullimi i dozës është i nevojshëm. Dhe, natyrisht, ju duhet të matni vazhdimisht nivelin e glukozës.
Dieta është e përshkruar duke marrë parasysh sëmundjen për të cilën kryhet operacioni. Për të parandaluar zhvillimin e acidozës, pacienti është i kufizuar në yndyrna. Nëse nuk ka kundërindikacione, atëherë një sasi e madhe është e përshkruar (uji alkalik është më i miri).
Nëse është përshkruar një operacion pas të cilit pacienti nuk do të lejohet të hajë normalisht, një dozë e gjysmë e insulinës administrohet menjëherë para operacionit. Pas gjysmë ore, duhet të futni një zgjidhje glukoze (20-40 mililitra në një përqendrim prej 40%).
Pastaj një zgjidhje pesë përqind e glukozës hidhet. Anestezia zakonisht kontribuon në një nevojë të shtuar për insulinë, kështu që ju duhet të jeni shumë të kujdesshëm kur përgatitni pacientin para operacionit.
Lexoni gjithashtu Trajtimin për Diabetin e Rënda
Dieta para operacionit bazohet në rekomandime të tilla:
- konsum i ulur i kalorive
- ushqime të shpeshta (deri në gjashtë herë në ditë),
- përjashtimi i çdo sakaridi,
- kufizim i ngopur i yndyrës
- kufizimi i ushqimeve që përmbajnë kolesterol,
- përfshirja në dietën e ushqimeve që përmbajnë fibra dietike,
- përjashtimi i alkoolit.
Korrigjimi i patologjive hemodinamike është gjithashtu i nevojshëm. Në të vërtetë, pacientët me këtë sëmundje rrisin ndjeshëm rrezikun e sulmit në zemër. Në pacientët me diabet, lloji pa dhimbje i sëmundjes koronare të zemrës ka disa herë më shumë të ngjarë të shfaqet.
Kriteret për gatishmërinë e pacientit për operacione janë:
- nivele normale ose afërsisht normale të glukozës (në pacientët me sëmundje afatgjatë, tregues të tillë nuk duhet të jenë më të larta se 10 mmol),
- eleminimi i glukozurisë (sheqeri në urinë),
- eleminimi i ketoacidozës,
- mungesa e acetonit në urinë,
- eleminimi i hipertensionit.
Kirurgjia e dekompensuar e diabetit
Ka raste kur pacienti duhet të operohet në kushte të një kompensimi të pamjaftueshëm të sëmundjes. Në këtë rast, operacioni është përshkruar në sfondin e masave që synojnë eliminimin e ketoacidozës. Kjo mund të arrihet vetëm me administrim adekuat të dozave të përcaktuara rreptësisht të insulinës. Futja e alkaleve është e padëshirueshme, pasi ajo çon në pasoja të pafavorshme:
- një rritje e hipokalemisë,
- acidozë ndërqelizore,
- mungesa e gjakut e kalciumit,
- hipotension,
- rreziku i edemës cerebrale.
Bikarbonat natriumi mund të administrohet vetëm me një numër të gjakut acid nën 7.0. Shtë e rëndësishme të sigurohet marrja adekuate e oksigjenit. Terapia me antibiotikë është e përshkruar, veçanërisht nëse temperatura e trupit është e ngritur.
Shtë e rëndësishme të administrohet insulinë (gjithashtu fraksionale), me kontroll të detyrueshëm të niveleve të sheqerit. Insulin me veprim të gjatë administrohet gjithashtu, por kontrolli i glicemisë duhet të mbahet gjithsesi.
Kirurgjia dhe Nefropatia
Nefropatia është shkaku kryesor i paaftësisë dhe vdekjes së pacientëve me diabet. Ndodh kryesisht për shkak të një çrregullimi në rregullimin humoral të tonit vaskular glomerular. Para operacionit, është e nevojshme të eliminoni mosfunksionimin e veshkave sa më shumë që të jetë e mundur. Masat terapeutike përfshijnë disa pika.
- Korrigjimi i metabolizmit të karbohidrateve (duhet të lidhet me kujdes me terapinë me insulinë, pasi insulinaza renale shtypet ndërsa përparon dështimi i veshkave, dhe nevoja për këtë hormon zvogëlohet).
- Korrigjimi dhe kontrolli i plotë i presionit të gjakut.
- Eleminimi i hipertensionit glomerular (përcaktohen frenuesit ACE).
- Një dietë me kufizim të proteinave shtazore (për proteinurinë).
- Korrigjimi i çrregullimeve të metabolizmit të yndyrës (këshillohet që të kryhen duke përdorur medikamente të përshtatshme).
Masat e tilla bëjnë të mundur arritjen e një operacioni të suksesshëm dhe rrjedhën e periudhës pas operacionit te pacientët me komplikime të diabetit.
Karakteristikat e anestezisë së diabetit
Kur kryeni anestezi, është jashtëzakonisht e rëndësishme të kontrolloni nivelin e glikemisë, parametrat e duhur janë zgjedhur për secilin pacient individualisht. Nuk është e nevojshme të përpiqemi për normalizimin e tij të plotë, pasi hipoglikemia është shumë më e rrezikshme sesa hiperglicemia.
Lexoni gjithashtu Për çfarë është një ditar diabetik i vetë-monitorimit?
Në sfondin e anestezisë moderne, shenjat e një ulje të sheqerit zbuten ose shtrembërohen plotësisht. Në veçanti, fenomene të tilla si agjitacion, gjendje kome dhe konvulsione nuk shfaqen. Përveç kësaj, gjatë anestezisë, hipoglikemia është e vështirë të dallohet nga anestezia jo adekuate. E gjithë kjo sugjeron që anesteziologu kërkon përvojë të madhe dhe kujdes në menaxhimin e anestezisë.
Në terma të përgjithshëm, mund të dallohen tipare të tilla të anestezisë.
- Gjatë operacionit, glukoza me insulinë duhet të administrohet, në varësi të ashpërsisë së diabetit. Kontrolli i sheqerit duhet të jetë konstant: rritja e tij korrigjohet me injeksione fraksionale të insulinës.
- Duhet mbajtur mend se ilaçet e thithura për anestezi rrisin gliceminë.
- Pacienti mund të injektohet me ilaçe për anestezi lokale: ato ndikojnë paksa në gliceminë. Përdoret gjithashtu anestezi intravenoze.
- Sigurohuni që të monitoroni përshtatshmërinë e anestezisë.
- Anestezia lokale mund të përdoret me ndërhyrje afatshkurtër.
- Sigurohuni që të monitoroni hemodinamikën: pacientët nuk tolerojnë një rënie të presionit.
- Me ndërhyrje të zgjatura, mund të përdoret anestezia multikomponente: ajo ka efektin më të vogël në sheqer.
Kundërindikimet absolute
Kjo listë është e kushtëzuar. Në disa raste, siç u përmend më lart, përdoret anestezi e thellë edhe nëse ato janë të pranishme. Ne renditim kundërindikacionet kryesore për anestezi:
- Pacienti ka një sëmundje të tillë si astma bronkiale në formë të rëndë ose progresive. Kjo gjendje shoqërohet drejtpërdrejt me rrezikun e intubacionit të laringut me anestezi të thellë. Ky manipulim mund të shkaktojë mbylljen e glottis ose shfaqjen e bronkospazmës, e rrezikshme për jetën e njeriut. Kjo është arsyeja pse astma bronkiale dhe anestezia e përgjithshme janë një kombinim mjaft i rrezikshëm.
- Inflamacion i mushkërive. Pas operacionit, edemë pulmonare mund të zhvillohet në këtë rast.
- Sëmundje serioze të sistemit kardiovaskular. Këto përfshijnë infarkt miokardi, të pësuar më herët se gjashtë muaj, dështim akut të zemrës, si dhe dështim të pakompensuar të zemrës. Kjo e fundit shpesh shoqërohet me djersitje të rëndë, ënjtje dhe gulçim të rëndë. Fibrilacioni atrial, në të cilin rrahjet e zemrës arrijnë në njëqind rrahje në minutë, gjithashtu i referohen kushteve të papranueshme.
- Epilepsia, skizofrenia dhe disa sëmundje të tjera psikiatrike dhe neurologjike. Kundërindikimet për diagnoza të tilla shoqërohen me një reagim të paparashikuar të personit të sëmurë ndaj përdorimit të anestetikëve.
- Kundërindikimet e përkohshme, por absolute, në të cilat zakonisht nuk kryhet një operacion nën anestezi të përgjithshme, është një gjendje e dehjes alkoolike ose narkotike. Theështja këtu është që anestezia nuk do të funksionojë, kështu që kjo procedurë është e pamundur. Kirurgjia te një pacient në gjendje alkooli ose dehje nga droga mund të bëhet vetëm pas një detoksifikimi të plotë të trupit. Shpesh në këtë rast, ndihma e një narkologu është e nevojshme. Anestezia e përgjithshme përdoret për pacientët në gjendje alkooli ose dehje nga droga vetëm për arsye urgjente mjekësore. Sidoqoftë, në këtë rast, doza të mëdha anestezikësh dhe analgjezikësh narkotikë injektohen në trup, të cilat më pas mund të çojnë në një efekt të paparashikueshëm.
Ne gjithashtu rekomandojmë të lexoni: E gjithë e vërteta në lidhje me anestezinë
A është e mundur të bëhet operacioni për diabetin
Secili person në jetën e tij mund të përballet me nevojën për ndërhyrje kirurgjikale. Midis diabetikëve, sipas statistikave, çdo sekondë përballet me këtë. Statistikat mbi diabetin nuk janë të lumtur: incidenca po rritet dhe çdo 10 njerëz në Rusi vuajnë tashmë nga kjo sëmundje.
Natyra e problemit
Ajo që është e tmerrshme nuk është patologji në vetvete, por pasojat e saj dhe ajo mënyrë e vështirë e jetesës që lind në këtë rast.
Diabeti në vetvete nuk mund të jetë një kundërindikim për kryerjen, por kërkohet përgatitje e veçantë e një pacienti të tillë për ndërhyrje kirurgjikale. Kjo vlen për vetë pacientin dhe stafin.
Ndërhyrjet urgjente kryhen, natyrisht, për arsye shëndetësore, por me ato të planifikuara, pacienti duhet të përgatitet.
Për më tepër, e gjithë periudha para, gjatë dhe pas operacionit për diabet mellitus është dukshëm e ndryshme nga ato te njerëzit e shëndetshëm. Rreziku është që shërimi të ndodhë te diabetikët me vështirësi dhe shumë më ngadalë, shpesh duke dhënë një numër komplikimesh.
Isfarë është e nevojshme për të përgatitur një diabetik?
Kirurgjia bëhet gjithmonë për diabetin, por i nënshtrohet kushteve të caktuara, kryesorja prej të cilave është kompensimi i gjendjes së sëmundjes. Pa këtë, ndërhyrjet e planifikuara nuk do të kryhen. Nuk ka të bëjë me kushtet e urgjencës në operacion.
Do përgatitje fillon me një matje të glicemisë. Kundërindikimi i vetëm absolut për çdo lloj operacioni është gjendja e një gjendje kome diabetike. Atëherë pacienti është tërhequr më parë nga kjo gjendje.
Me diabet të kompensuar dhe një vëllim të vogël të operacioneve, nëse pacienti merr një PRSP, transferimi në insulinë gjatë ndërhyrjes nuk kërkohet.
Me një operacion të vogël me anestezi lokale dhe recetë të insulinës tashmë para tij, regjimi i insulinës nuk ndryshohet.
Në mëngjes, atij i jepet insulinë, ai ka mëngjes dhe është dërguar në sallën e operacionit, dhe 2 orë pas tij lejohet dreka. Me manipulime serioze të planifikuara dhe abdominale, pavarësisht nga trajtimi i përshkruar para shtrimit në spital, pacienti gjithmonë transferohet në injeksione insuline, sipas të gjitha rregullave të emërimit të tij.
Në mënyrë tipike, insulina fillon të administrohet 3-4 herë në ditë, dhe në forma të rënda të paqëndrueshme të diabetit, 5 herë. Insulina administrohet në një mënyrë të thjeshtë, me veprim të mesëm, jo të zgjatur. Në të njëjtën kohë, kontrolli i glicemisë dhe glukozurisë gjatë gjithë ditës është i detyrueshëm.
Zgjatja nuk përdoret sepse është e pamundur të kontrolloni me saktësi gliceminë dhe dozën e hormonit gjatë operacionit dhe gjatë periudhës së rehabilitimit. Nëse pacienti merr biguanide, ato anulohen me insulinë.
Kjo është bërë për të përjashtuar zhvillimin e acidozës. Për të njëjtin qëllim, pas operacionit, gjithmonë përshkruhet një dietë: pije e rëndë alkaline, kufizim ose përjashtim i yndyrnave të ngopura, alkoolit dhe çdo sheqeri, produkte që përmbajnë kolesterol.
Kalori është ulur, konsumimi është shtypur deri në 6 herë në ditë, fibra është e detyrueshme në dietë. Vëmendje shumë e madhe duhet t'i kushtohet parametrave hemodinamikë në lidhje me mundësinë e rritur të zhvillimit të MI.
Situata tinëzare është se te diabetikët shpesh zhvillohet pa formën e saj të dhimbshme. Kriteret e gatishmërisë për operacionin: normë e sheqerit në gjak, tek pacientët me sëmundje afatgjatë - jo më e lartë se 10 mmol / l, mungesa e shenjave të ketoacidozës dhe glukozurisë, aceton në urinë, normalizimi i presionit të gjakut.
Karakteristikat e anestezisë në diabetikët
Diabetikët nuk tolerojnë një ulje të presionit të gjakut, kështu që monitorimi është i nevojshëm. Anestezia është më e mirë për t'u përdorur në pacientë të tillë multicomponent, ndërsa nuk ekziston rreziku i hiperglicemisë. Pacientët e tolerojnë më mirë anestezinë e tillë.
Në operacione të mëdha abdominale të kryera nën anestezi të përgjithshme, kur ushqimet përjashtohen si pas operacionit ashtu edhe para operacionit, afërsisht ½ doza e mëngjesit të insulinës administrohet para operacionit.
Gjysmë ore pas kësaj, 20–40 ml të një solucioni glukozë 40% administrohet intravenoz, e ndjekur nga një administrim i vazhdueshëm me rrjedhë i një tretësire glukoze 5%. Pastaj, doza e insulinës dhe dekstrozës rregullohet sipas nivelit të glicemisë dhe glukozurisë, e cila përcaktohet çdo orë nëse kohëzgjatja e operacionit tejkalon 2 orë.
Në operacionet urgjente, sheqeri në gjak kontrollohet urgjentisht, është e vështirë të ndiqni regjimin e insulinës, është vendosur sipas nivelit të sheqerit në gjak dhe urinë, menjëherë gjatë operacionit, duke e kontrolluar atë në orë nëse kohëzgjatja e operacionit është më shumë se 2 orë.
Nëse diabeti zbulohet së pari, përcaktohet ndjeshmëria e pacientit ndaj insulinës. Me dekompensimin e diabetit me simptoma të ketoacidozës në operacionet urgjente, merren masa për ta eleminuar atë gjatë rrugës. Në planifikuar - operacioni shtyhet.
Me anestezi të përgjithshme, stresi metabolik lind në trupin e çdo personi, dhe nevoja për insulinë rritet. Shtë e nevojshme të arrihet një gjendje e qëndrueshme, prandaj, insulina mund të administrohet 2-6 herë në ditë.
Periudha pas operacionit
Kjo periudhë duhet të monitorohet nga mjekët veçanërisht me kujdes, ai përcakton rezultatin dhe zhvillimin e mëtutjeshëm të ngjarjeve. Kontrolli i sheqerit duhet të bëhet çdo orë.
Pas operacionit, nëse pacienti ka marrë insulinë, ai nuk mund të anulohet. Kjo do të shkaktojë acidozë. Pas operacionit, ju duhet gjithashtu një test ditor i urinës për aceton.
Nëse gjendja është stabilizuar dhe diabeti mbetet i kompensuar, pas 3-6 ditësh, pacienti transferohet në regjimin e tij të zakonshëm të insulinës.
Vula pas operacionit te diabetikët shërohet më gjatë sesa te njerëzit e shëndetshëm. Mund të kruhet, por kurrë nuk mund ta krehni atë. Dieta pas operacionit po kursen vetëm.
Insulina mund të tërhiqet dhe transferohet në përgatitjet sulfonylurea vetëm pas një muaji ose, në raste ekstreme, 3 javë pas ndërhyrjes. Por në të njëjtën kohë, plaga duhet të shërohet mirë, pa inflamacion.
Shpesh ndodh që duke pasur një formë latente të diabetit, pas manipulimeve të kirurgëve, pacienti merr formën e hapur që ata tashmë e kanë provokuar.
Pra, parimet kryesore të operacionit për diabetin janë: stabilizimi më i shpejtë i gjendjes, pasi operacioni nuk mund të vonohet për shkak të përparimit të patologjisë, operacionet gjatë verës duhet të shmangen, dhe gjithmonë të mbulohen me antibiotikë. A mund të bëj operacione për diabetin tip 2? Me diabet të çdo lloji, përgatitja është në thelb e njëjtë.
Gatishmëria: glikemia duhet të jetë 8-9 njësi, me një sëmundje të gjatë prej 10 njësive. Lloji i dytë gjithashtu duhet të ketë një tension të gjakut të N, urina nuk duhet të përmbajë aceton dhe sheqer.
Patologji të shpeshta kirurgjikale në diabetikët
Kirurgjia pankreatike kryhet nëse llojet e tjera të trajtimit janë joefektive ose të pamundura.
Indikacionet: një kërcënim për jetën e pacientit për shkak të një shqetësimi të mprehtë metabolik, komplikime serioze të diabetit, nuk ka rezultate nga trajtimi konservator, ju nuk mund të bëni injeksion sc të insulinës.
Nëse nuk ka patologji shoqëruese, pas një dite pankreasi i operuar fillon të funksionojë normalisht. Rehabilitimi zgjat 2 muaj.
Operacionet okulologjike
Shpesh me përvojën e sëmundjes, zhvillohet retinopatia diabetike dhe katarakti tek diabetikët - mbushja e thjerrëzave të syrit. Ekziston rreziku i humbjes së plotë të shikimit dhe radikalizmi i masave është mënyra e vetme për të hequr qafe këtë. Pjekuria e kataraktit në diabet nuk mund të pritet. Pa një masë radikale, shkalla e resorbimit të kataraktit është shumë e ulët.
Për zbatimin e një mase radikale, duhet të përmbushen këto kushte: kompensimi i diabetit dhe sheqerit në gjak normal, humbja e shikimit jo më shumë se 50%, nuk ka patologji kronike shoqëruese për një rezultat të suksesshëm.
Shtë më mirë të mos vononi operacionin për kataraktet dhe menjëherë të pajtoheni me të, sepse përparon me zhvillimin e verbërisë së plotë kur ndodh retinopatia diabetike.
Kataraktet nuk hiqen nëse:
- vizioni është plotësisht i humbur
- Diabeti nuk kompensohet,
- ka plagë në retinë,
- ka neoplazma në iris; ka sëmundje inflamatore të syrit.
Procedura konsiston në facoemulsifikim: lazer ose ultratinguj. Thelbi i metodës: 1 mikser prerje është bërë në lente - një birë përmes së cilës thjerrëzat janë shtypur në mënyrën e përshkruar më sipër.
Me një birë të dytë, fragmentet e lenteve janë aspiruar. Pastaj një lente artificiale, një lente biologjike, futet përmes të njëjtave punksione. Avantazhi i kësaj metode është se enët e gjakut dhe indet nuk lëndohen, nuk nevojiten qepje.
Manipulimi konsiderohet se vëzhgimi ambulant ambulant nuk është i nevojshëm. Vizioni rikthehet në 1-2 ditë.
Përdorimi i pikave të syrit, madje edhe në fillim të sëmundjes, nuk do ta zgjidhë problemin, vetëm pezullohet përkohësisht përparimi i procesit.
Përgatitja dhe parimet e saj nuk ndryshojnë nga operacionet e tjera. Një operacion i tillë në diabet mellitus i përket kategorisë së pak traumatike. Shpesh, patologjia zhvillohet te pacientët e rinj në moshë pune, ndërsa shanset për një rezultat të mirë rriten.
Procedura e ndërhyrjes zgjat nga 10 deri në 30 minuta, aplikohet anestezia lokale, qëndroni në klinikë jo më shumë se një ditë. Komplikimet janë të rralla. Okulisti gjithmonë bashkëpunon ngushtë me endokrinologun.
Kirurgji plastike
Shpesh mund të ketë një nevojë ose dëshirë për plastikë. Kirurgjia plastike është gjithmonë e paparashikueshme edhe për njerëzit e shëndetshëm.
Mjekët nuk kanë dëshirë të marrin një pacient të tillë. Nëse gjeni një mjek që pajtohet të manipulojë pa mbledhur teste, kjo nuk është aspak fat. Farë lloj studimi është i nevojshëm? Ekzaminimi nga një endokrinolog, optometrist, mjek i përgjithshëm, biokimi i gjakut, urina dhe gjaku për praninë e trupave ketone, gjaku për VSK dhe Hg. Vigjilencë në raste të tilla - para së gjithash!
Operacioni i diabetit
Kjo përfshin të ashtuquajturat kirurgji metabolike - d.m.th. indikacionet për ndërhyrjen e kirurgut janë korrigjimi i çrregullimeve metabolike në diabetik. Në raste të tilla, kryhet "operacioni i anashkalimit të stomakut" - stomaku ndahet në 2 seksione dhe zorrë e vogël është e fikur.
Ky është operacioni numër 1 në diabetin tip 2.
Rezultati i operacionit është normalizimi i glikemisë, humbja e peshës në normale, pamundësia e overeat, sepse ushqimi menjëherë do të hyjë në ileum, duke anashkaluar të vogël.
Metoda konsiderohet e efektshme, 92% e pacientëve nuk marrin më PSSP. 78% kanë dorëzim të plotë. Përparësitë e manipulimeve të tilla në ato që nuk janë radikale kryhen duke përdorur laparoskopinë.
Proceset inflamatore dhe efektet anësore minimizohen. Nuk ka plagë dhe periudha e rehabilitimit është shkurtuar, pacienti shkarkohet shpejt.
Ekzistojnë indikacione për operacionin e anashkalimit: mosha 30-65 vjeç, përvoja e insulinës nuk duhet të jetë më shumë se 7 vjet, përvoja e diabetit 30, diabeti tip 2.
Kryerja e çdo operacioni për diabetin kërkon një mjek shumë të kualifikuar.
Diabeti tip 1: kura përfundimtare për diabetin si ta trajtoni Kirurgjinë e diabetit mellitus - vështirë të besohet Kirurgjia për këmbë diabetike: hapja e një abscesi, stentimi, operacioni anashkalues
A mund të bëj anestezi për diabetin?

Diabeti shfaqet në sfondin e dëmtimit të mureve vaskulare nga nivelet e larta të glukozës dhe zhvillimi i furnizimit të pamjaftueshëm të gjakut, brendësimi i pothuajse të gjitha organeve dhe sistemeve.
Pamjaftueshmëria e ushqyerjes së indeve për shkak të vështirësive në thithjen e glukozës dhe uljen e imunitetit çojnë në zhvillimin e shpeshtë të komplikimeve gjatë ndërhyrjeve kirurgjikale. Për më tepër, procesi i rikuperimit pas operacionit pengohet nga shërimi i ngadaltë i plagëve pas operacionit.
Në këtë drejtim, pacientët me diabet kërkojnë taktika të veçanta të përgatitjes para operacionit dhe anestezisë gjatë operacionit.
Përgatitja për operacione për diabetin
Detyra kryesore për të parandaluar komplikimet pas operacionit është korrigjimi i sheqerit në gjak të lartë tek pacientët me diabet. Për këtë, dieta kontrollohet kryesisht. Rregullat themelore të terapisë dietë përpara operacionit:
- Përjashtimi i ushqimeve me kalori të lartë.
- Gjashtë vakte në ditë në pjesë të vogla.
- Përjashtimi i sheqerit, ëmbëlsirave, miellit dhe ëmbëlsirave, frutat e ëmbla.
- Kufizimi i yndyrave shtazore dhe përjashtimi i ushqimeve të pasura me kolesterol: mishi yndyror, yndyrnat e skuqura shtazore, ushqimet, mishi i yndyrnave, rrushi, kosi i yndyrosur, djathi dhe kremi, gjalpi.
- Ndalimi i pijeve alkoolike.
- Pasurimi i dietës me fibra dietike nga perimet, frutat e pavendosura, krunde.
Me një formë të butë të diabetit ose tolerancën e dëmtuar të glukozës, një dietë e rreptë mund të jetë e mjaftueshme për të ulur sheqerin në gjak, në të gjitha rastet e tjera, kryhet rregullimi i dozës së ilaçeve për uljen e sheqerit. Tabletat me veprim të gjatë dhe insulina anulohen për pacientët në ditë. Tregohet përdorimi i insulinës së shkurtër.
Nëse glikemia në gjak është më e madhe se 13.8 mmol / l, atëherë 1 - 2 njësi insuline administrohen në mënyrë intravenoze çdo orë, por më e ulët se 8.2 mmol / l nuk rekomandohet të ulet treguesi. Me një kurs të gjatë të diabetit, ata udhëzohen nga një nivel afër 9 mmol / l dhe mungesa e acetonit në urinë. Ekskretimi i glukozës në urinë nuk duhet të kalojë 5% të përmbajtjes së karbohidrateve në ushqim.
Përveç ruajtjes së glukozës në gjak te pacientët me diabet, ata kryejnë:
- Trajtimi i çrregullimeve në zemër dhe presionin e gjakut.
- Mirëmbajtja e veshkave.
- Trajtimi i neuropatisë diabetike.
- Parandalimi i komplikimeve infektive.
Në diabet, ekziston një rrezik i lartë i zhvillimit të sulmeve në zemër, hipertensionit arterial. Lezionet e zemrës mund të jenë në formën e sëmundjes ishemike, distrofisë së miokardit, neuropatisë së muskujve kardiak. Një tipar i sëmundjeve të zemrës janë format pa dhimbje të sulmeve në zemër, të manifestuara nga sulme të mbytjes, humbje të vetëdijes ose shkelje të ritmit të zemrës.
Në sëmundjet e zemrës, pamjaftueshmëria akute koronare përparon ndjeshëm, duke çuar në vdekje të papritur. Pacientët diabetikë nuk u është treguar trajtimi tradicional me beta bllokues dhe antagonistë të kalciumit për shkak të efektit të tyre negativ në metabolizmin e karbohidrateve.
Për t'u përgatitur për operimin e pacientëve me diabet me patologji kardiake, përdoren përgatitjet dipyridamole - Curantil, Persantine. Përmirëson qarkullimin e gjakut periferik, forcon kontraktimet e zemrës dhe në të njëjtën kohë përshpejton lëvizjen e insulinës në inde.
Ulja e presionit të gjakut tek pacientët me diabet është e ndërlikuar nga efekti i insulinës në mbajtjen e natriumit. Së bashku me natriumin, lëngu mbahet në trup, edemë e murit të anijes e bën atë të ndjeshëm ndaj veprimit të hormoneve vazokonstriktive. Përveç kësaj, dëmtimi i veshkave në diabet, ndryshimet aterosklerotike në enët e gjakut dhe mbipesha rrisin hipertensionin.
Për të ulur presionin, është më mirë të trajtoheni me ilaçe nga grupet bllokuese adrenergjike: beta 1 (Betalok), alfa 1 (Ebrantil), dhe gjithashtu me frenues të enzimës konvertues angiotensin (Enap, Kapoten). Tek njerëzit e moshuar, terapia fillon me diuretikët, duke u kombinuar me ilaçet nga grupet e tjera. Prona e uljes së presionit u vërejt në Glyurenorm.
Kur shfaqen shenja të nefropatisë, kripa është e kufizuar në 1-2 g, proteina shtazore deri në 40 g në ditë. Nëse manifestimet e metabolizmit të dhjamit të dëmtuar nuk eliminohen nga dieta, atëherë ilaçet përshkruhen për të ulur kolesterolin. Në polneuropatinë diabetike, tregohet përdorimi i Thiogamma ose Belithion.
Kryhet gjithashtu një korrigjim imunologjik, me indikacione - trajtim me antibiotikë.
Anestezia e diabeteve
Gjatë operacionit, ata përpiqen të ruajnë nivelin e glukozës në gjak, duke parandaluar uljen e tij, pasi kjo mund të çojë në komplikime në tru. Shtë e pamundur të përqendrohemi në simptomat e hipoglikemisë në kushte anestezie. Anestezia e përgjithshme nuk lejon që ato të zbulohen, prandaj përdoret një test gjaku për sheqerin. Ajo merret çdo 2 orë.
Doza të mëdha anestetikësh, si dhe administrimi i tyre afatgjatë zvogëlojnë glukozën në gjak. Prandaj, gjatë anestezisë gjatë operacioneve, administrohet një përzierje e glukozës dhe insulinës. Veprimi i insulinës gjatë anestezisë është më i gjatë se në kushte normale, kështu që niveli normal i glukozës zëvendësohet shpejt nga hipoglikemia.
Kur përdorni ilaçe për anestezi, duhet të merrni parasysh efektin e tyre në metabolizmin e karbohidrateve:
- Anestezia e mbytjes me Eter dhe Fluorotan rrit nivelin e glukozës.
- Barbituratet stimulojnë hyrjen e insulinës në qeliza.
- Ketamina rrit aktivitetin e pankreasit.
- Efekti minimal në metabolizëm ushtrohet nga: droperidol, oksibutirat natriumi, nalbuphina.
Operacionet afatshkurtra kryhen nën anestezi lokale, në pacientët me çekuilibër emocionalisht mund të përmirësohet me antipsikotikë. Për operacionet në ekstremet e poshtme dhe seksionin cezarian, përdoret anestezia kurrizore ose epidurale.
Anestezia për diabet mellitus në formën e injeksioneve ose futjen e një kateteri duhet të bëhet në kushte të një steriliteti të plotë për shkak të ndjeshmërisë së pacientëve ndaj zhvillimit të suppuration.
Presioni i gjakut gjithashtu nuk mund të ulet shumë, pasi diabetikët nuk e tolerojnë hipotensionin. Në mënyrë tipike, presioni rritet nga lëngjet intravenoze dhe elektrolitet. Barnat vazoconstrictor nuk rekomandohen.
Për të rimbushur humbjen e gjakut, mos përdorni dextrans - Poliglyukin, Reopoliglyukin, pasi ato janë zbërthyer në glukozë. Administrimi i tyre mund të shkaktojë hiperglicemi të rëndë dhe koma glicemike.
Zgjidhja e Hartman ose Ringer nuk përdoret, pasi laktati prej tyre në mëlçi mund të shndërrohet në glukozë.
Komplikime
Komplikimet postoperative në pacientët me diabet shoqërohen me faktin se humbja e gjakut, përdorimi i anestetikëve dhe dhimbja pas operacionit aktivizojnë sintezën e glukozës në mëlçi, formimin e trupave të ketonit dhe prishjen e yndyrnave dhe proteinave.
Me një operacion të gjerë ose gjatë operacioneve për të trajtuar komplikimet e diabetit, hiperglicemia mund të jetë shumë e lartë. Prandaj, pacientët vendosen në njësi të kujdesit intensiv dhe funksionimi i sheqerit në gjak, zemër dhe mushkëri monitorohet çdo 2 orë.
Insulina me veprim të shkurtër përdoret për të parandaluar ketoacidozën dhe komën. Futeni atë në mënyrë intravenoze me një zgjidhje prej 5% glukozë. Glikemia mbahet në rangun prej 5 deri 11 mmol / L.
Nga dita e shtatë pas operacionit, mund ta ktheni pacientin në një insulinë të zgjatur ose tableta për të ulur sheqerin. Për të kaluar në tableta, doza e mbrëmjes anulohet së pari, dhe pastaj çdo ditë tjetër dhe, më në fund, doza e mëngjesit.
Për të mbajtur një nivel të qëndrueshëm të glukozës në gjak, është e nevojshme lehtësimi adekuat i dhimbjes pas operacionit. Zakonisht, analgjezikët përdoren për këtë - Ketanov, Nalbufin, Tramadol.
Pacientët me diabet në periudhën pas operacionit përshkruhen antibiotikë të një spektri të gjerë veprimi dhe përdoren kombinime të 2 deri 3 specie. Përdoren penicilina gjysëmintetike, cefalosporinat dhe aminoglikozidet. Përveç antibiotikëve, përcaktohet metronidazole ose klindamycina.
Përzierjet e proteinave përdoren për ushqimin parenteral, pasi përdorimi i zgjatur i zgjidhjeve të glukozës çon në hiperglicemi, dhe përdorimi i përzierjeve të lipideve çon në ketoacidozë diabetike.Për të plotësuar mungesën e proteinave, e cila gjithashtu mund të rrisë nivelin e glukozës në gjak, janë zhvilluar përzierje speciale për pacientët me diabet - Nutricomp Diabeti dhe Diazon.
Informacioni mbi llojet e anestezisë jepet në video në këtë artikull.
Tregoni sheqerin tuaj ose zgjidhni një gjini për rekomandime. Kërkimi nuk u gjet. Paraqitja. Kërkimi. Nuk u gjet. Paraqitja. Kërkimi. Nuk u gjet.
A është e mundur të bëhet një operacion për diabet: aspekte të çështjes

Njerëzit me diabet, në një shkallë ose në një tjetër, i nënshtrohen një operacioni. Numri i sëmundjeve në të cilat mund të tregohet trajtimi kirurgjikal është shumë i madh.
Sidoqoftë, tiparet e përgatitjes së një pacienti me diabet për kirurgji, kursin e tij dhe rrjedhën e periudhës pas operacionit janë dukshëm të ndryshme nga njerëzit e shëndetshëm.
Konsideroni tiparet e operacionit për diabetin.
Cilat janë kushtet për operacionin
Mos harroni se sëmundja në vetvete nuk është një kundërindikacion për operacionin. Për më tepër, në disa raste kryhet sipas domosdoshmërisë jetësore.
Kushti kryesor për operacionin e suksesshëm është kompensimi i sëmundjes. Dhe një gjë tjetër: edhe ndërhyrjet më të vogla që pacientët e shëndetshëm bëjnë mbi baza ambulatore (për shembull, heqja e një gozhde të rrënjosur ose hapja e një abscesi) duhet të bëhen vetëm në një repart kirurgjikal.
Me kompensim të dobët për diabetin, një operacion i planifikuar nuk mund të bëhet. Së pari, duhet të merren masa për të kompensuar diabetin. Sigurisht, kjo nuk vlen për rastet kur operacioni kryhet sipas indikacioneve jetësore.
Një kundërindikacion absolut për ndërhyrjen është një gjendje kome diabetike. Në raste të tilla, merren masa të menjëhershme për largimin e pacientit nga një gjendje e rrezikshme. Vetëm pas tyre mund të kryhet një operacion.
Përgatitja e pacientit për operacion
Gjëja kryesore është që pacientët që kryejnë një ndërhyrje, dhe madje edhe më urgjente, kanë nevojë për një test sheqeri! Pacientët para ndërhyrjeve në bark kanë nevojë për insulinë. Regjimi i trajtimit është standard.
Gjatë gjithë ditës, pacienti duhet të hyjë në këtë ilaç tre deri në katër herë. Në raste të rënda dhe me rrjedhën e ndjeshme të diabetit, lejohet administrimi pesëfish i insulinës.
Kërkohet monitorim i kujdesshëm i glukozës në gjak gjatë gjithë ditës.
Imprshtë jopraktike të përdoren përgatitjet e insulinës për veprim të zgjatur. Lejohet një injeksion i insulinës me veprim të mesëm gjatë natës. Ky paralajmërim është për faktin se para operacionit, rregullimi i dozës është i nevojshëm. Dhe, natyrisht, ju duhet të matni vazhdimisht nivelin e glukozës.
Dieta është e përshkruar duke marrë parasysh sëmundjen për të cilën kryhet operacioni. Për të parandaluar zhvillimin e acidozës, pacienti është i kufizuar në yndyrna. Nëse nuk ka kundërindikacione, atëherë një sasi e madhe është e përshkruar (uji alkalik është më i miri).
Nëse është përshkruar një operacion pas të cilit pacienti nuk do të lejohet të hajë normalisht, një dozë e gjysmë e insulinës administrohet menjëherë para operacionit. Pas gjysmë ore, duhet të futni një zgjidhje glukoze (20-40 mililitra në një përqendrim prej 40%).
Pastaj një zgjidhje pesë përqind e glukozës hidhet. Anestezia zakonisht kontribuon në një nevojë të shtuar për insulinë, kështu që ju duhet të jeni shumë të kujdesshëm kur përgatitni pacientin para operacionit.
Lexoni gjithashtu insulinën dhe llojet e tij
Dieta para operacionit bazohet në rekomandime të tilla:
- konsum i ulur i kalorive
- ushqime të shpeshta (deri në gjashtë herë në ditë),
- përjashtimi i çdo sakaridi,
- kufizim i ngopur i yndyrës
- kufizimi i ushqimeve që përmbajnë kolesterol,
- përfshirja në dietën e ushqimeve që përmbajnë fibra dietike,
- përjashtimi i alkoolit.
Korrigjimi i patologjive hemodinamike është gjithashtu i nevojshëm. Në të vërtetë, pacientët me këtë sëmundje rrisin ndjeshëm rrezikun e sulmit në zemër. Në pacientët me diabet, lloji pa dhimbje i sëmundjes koronare të zemrës ka disa herë më shumë të ngjarë të shfaqet.
Kriteret për gatishmërinë e pacientit për operacione janë:
- nivele normale ose afërsisht normale të glukozës (në pacientët me sëmundje afatgjatë, tregues të tillë nuk duhet të jenë më të larta se 10 mmol),
- eleminimi i glukozurisë (sheqeri në urinë),
- eleminimi i ketoacidozës,
- mungesa e acetonit në urinë,
- eleminimi i hipertensionit.
Kirurgjia e dekompensuar e diabetit
Ka raste kur pacienti duhet të operohet në kushte të një kompensimi të pamjaftueshëm të sëmundjes. Në këtë rast, operacioni është përshkruar në sfondin e masave që synojnë eliminimin e ketoacidozës. Kjo mund të arrihet vetëm me administrim adekuat të dozave të përcaktuara rreptësisht të insulinës. Futja e alkaleve është e padëshirueshme, pasi ajo çon në pasoja të pafavorshme:
- një rritje e hipokalemisë,
- acidozë ndërqelizore,
- mungesa e gjakut e kalciumit,
- hipotension,
- rreziku i edemës cerebrale.
Bikarbonat natriumi mund të administrohet vetëm me një numër të gjakut acid nën 7.0. Shtë e rëndësishme të sigurohet marrja adekuate e oksigjenit. Terapia me antibiotikë është e përshkruar, veçanërisht nëse temperatura e trupit është e ngritur.
Shtë e rëndësishme të administrohet insulinë (gjithashtu fraksionale), me kontroll të detyrueshëm të niveleve të sheqerit. Insulin me veprim të gjatë administrohet gjithashtu, por kontrolli i glicemisë duhet të mbahet gjithsesi.
Kirurgjia dhe Nefropatia
Nefropatia është shkaku kryesor i paaftësisë dhe vdekjes së pacientëve me diabet. Ndodh kryesisht për shkak të një çrregullimi në rregullimin humoral të tonit vaskular glomerular. Para operacionit, është e nevojshme të eliminoni mosfunksionimin e veshkave sa më shumë që të jetë e mundur. Masat terapeutike përfshijnë disa pika.
- Korrigjimi i metabolizmit të karbohidrateve (duhet të lidhet me kujdes me terapinë me insulinë, pasi insulinaza renale shtypet ndërsa përparon dështimi i veshkave, dhe nevoja për këtë hormon zvogëlohet).
- Korrigjimi dhe kontrolli i plotë i presionit të gjakut.
- Eleminimi i hipertensionit glomerular (përcaktohen frenuesit ACE).
- Një dietë me kufizim të proteinave shtazore (për proteinurinë).
- Korrigjimi i çrregullimeve të metabolizmit të yndyrës (këshillohet që të kryhen duke përdorur medikamente të përshtatshme).
Masat e tilla bëjnë të mundur arritjen e një operacioni të suksesshëm dhe rrjedhën e periudhës pas operacionit te pacientët me komplikime të diabetit.
Karakteristikat e anestezisë së diabetit
Kur kryeni anestezi, është jashtëzakonisht e rëndësishme të kontrolloni nivelin e glikemisë, parametrat e duhur janë zgjedhur për secilin pacient individualisht. Nuk është e nevojshme të përpiqemi për normalizimin e tij të plotë, pasi hipoglikemia është shumë më e rrezikshme sesa hiperglicemia.
Lexoni gjithashtu Terapinë e Diabeteve të Qelizave Stem
Në sfondin e anestezisë moderne, shenjat e një ulje të sheqerit zbuten ose shtrembërohen plotësisht.
Në veçanti, fenomene të tilla si agjitacion, gjendje kome dhe konvulsione nuk shfaqen. Përveç kësaj, gjatë anestezisë, hipoglikemia është e vështirë të dallohet nga anestezia jo adekuate.
E gjithë kjo sugjeron që anesteziologu kërkon përvojë të madhe dhe kujdes në menaxhimin e anestezisë.
Në terma të përgjithshëm, mund të dallohen tipare të tilla të anestezisë.
- Gjatë operacionit, glukoza me insulinë duhet të administrohet, në varësi të ashpërsisë së diabetit. Kontrolli i sheqerit duhet të jetë konstant: rritja e tij korrigjohet me injeksione fraksionale të insulinës.
- Duhet mbajtur mend se ilaçet e thithura për anestezi rrisin gliceminë.
- Pacienti mund të injektohet me ilaçe për anestezi lokale: ato ndikojnë paksa në gliceminë. Përdoret gjithashtu anestezi intravenoze.
- Sigurohuni që të monitoroni përshtatshmërinë e anestezisë.
- Anestezia lokale mund të përdoret me ndërhyrje afatshkurtër.
- Sigurohuni që të monitoroni hemodinamikën: pacientët nuk tolerojnë një rënie të presionit.
- Me ndërhyrje të zgjatura, mund të përdoret anestezia multikomponente: ajo ka efektin më të vogël në sheqer.
Karakteristikat e periudhës pas operacionit
Me diabet në periudhën pas operacionit, tërheqja e insulinës në pacientët që më parë morën këtë hormon është e papranueshme! Një gabim i tillë kërcënon zhvillimin e acidozës në një pacient.
Në raste të rralla është e mundur të ruhet niveli normal i glukozës në gjak në këtë kategori pacientësh. Por edhe atëherë, ata injektohen në mënyrë të fraksionuar insulinë (jo më shumë se 8 njësi), dy deri në tre herë në ditë, gjithnjë me 5% glukozë.
Shtë e nevojshme të monitorohet me kujdes urina e përditshme për shkak të rrezikut të acetonit në të.
Me kusht që gjendja e pacientit të jetë stabilizuar, dhe diabeti të kompensohet, pas rreth gjashtë ditësh (ndonjëherë më vonë), pacienti transferohet në regjimin e zakonshëm (ai që ishte para operacionit) administrimi i insulinës. Pacientët të cilëve në periudhën fillestare pas operacionit nuk u lejuan të merrnin ushqim për os, u përshkruhen ushqime të kursyera dhe injeksione insuline.
Ju mund t'i transferoni ato në ilaçe për uljen e sheqerit vetëm nëse plaga është shëruar, dhe nuk ka fenomene inflamatore. Dhe natyrisht, diabeti duhet të kompensohet. Përndryshe, injeksionet e insulinës janë të nevojshme.
Nëse ndërhyrja ishte urgjente, është e vështirë të llogaritet doza specifike e insulinës. Pastaj përcaktohet nga niveli i sheqerit. Duhet të monitorohet çdo orë (!). Shtë e rëndësishme të përcaktohet ndjeshmëria e pacientit ndaj këtij hormoni, veçanërisht kur diabeti zbulohet së pari.
Pra, operacioni për diabet është mjaft i mundur. Mund të bëhet gjithashtu në forma të rënda të diabetit - gjëja kryesore është të arrihet kompensim pak a shumë i përshtatshëm. Kryerja e një operacioni kërkon përvojë të gjerë të mjekut dhe monitorim të kujdesshëm të gjendjes së pacientit.
Anestezia e diabeteve në stomatologji

Ky informacion do të jetë i dobishëm nëse ju ose dikush afër jush ka diabet.
Diabeti mellitus në stomatologji - trajtim, protetikë, implantim dhe nxjerrje e dhëmbëve
Diabeti mellitus është shkaku i zhvillimit të disa sëmundjeve të zgavrës me gojë dhe shfaqjes së shqetësimit: në pacientët me diabet, për shkak të rritjes së glukozës në gjak dhe qarkullimit të dëmtuar në indet e buta, ekziston një ndjenjë e gojës së thatë, ulje e pështymës, numri i mikroorganizmave patogjenë në zgavrën me gojë po rritet në mënyrë aktive.
Ka ndryshime në strukturën e smaltit të dhëmbëve - kjo është shkaku i prishjes së dhëmbëve.
Në të njëjtën kohë, një dobësim i ndjeshëm i funksioneve mbrojtëse të trupit vërehet tek pacientët, rreziku i ekspozimit ndaj infeksioneve rritet. Këto infeksione shkaktojnë sëmundje të zgavrës me gojë, siç janë gingiviti, periodontiti, sëmundja periodontale.
Diagnostifikimi i hershëm i sëmundjeve të dhëmbëve dhe trajtimi i tyre në kohë luajnë një rol vendimtar në ruajtjen e dhëmbëve.
Kjo është arsyeja pse, për të përmirësuar cilësinë e jetës së pacientëve me diabet, është e nevojshme të sigurohet një organizim i qartë i marrëdhënieve midis endokrinologëve praktikë dhe dentistëve.
Në këtë rast, zgjedhja e dentistit duhet të afrohet me kujdes. Duhet mbajtur mend që dentisti duhet të njihet mirë me specifikat e trajtimit dhe protetikës së pacientëve me diabet.
Trajtimi dentar për diabetin
Trajtimi dentar në pacientët me diabet kryhet në fazën e kompensimit të sëmundjes. Në rastin e zhvillimit të një sëmundje infektive serioze në zgavrën me gojë, trajtimi mund të kryhet me diabet të pakompensuar, por vetëm pasi të keni marrë një dozë të insulinës. Në këtë rast, pacienti përshkruhet antibiotikë dhe analgjezikë.
Anestezia (anestezia) mund të përdoret vetëm me një gjendje të kompensuar. Përndryshe, anestezia lokale mund të përdoret lirshëm.
Implantet dentare për diabet, protetikë
Protetika dentare për diabet kërkon njohuri dhe aftësi të veçanta nga dentisti: pacientët me diabet kanë një prag të rritur ndjeshëm për ndjeshmërinë ndaj dhimbjes, ata kanë një imunitet shumë të ulët, ato shpejt lodhen - kjo duhet të merret parasysh kur planifikoni protetikë.
Protezat për diabetikët duhet të plotësojnë të gjitha kërkesat për balancimin e duhur të ngarkesës. Në të njëjtën kohë, ato duhet të bëhen nga materiale speciale, pasi përbërësit metalikë të përdorur gjerësisht në protetikë ndikojnë në sasinë dhe cilësinë e pështymës dhe mund të shkaktojnë reaksione alergjike.
Më të njohurit sot janë kurora qeramike, të cilat përdoren për protetikë për pacientët me diabet mellitus dhe nuk janë inferiorë ndaj qeramikës metalike në karakteristikat e tyre të forcës dhe vetitë estetike.
Implantet dentare në pacientët me diabet janë të mundshme. Sidoqoftë, në këtë rast, ajo duhet të bëhet me shumë kujdes dhe vetëm nga një specialist që di të gjitha nuancat e implanteve dentare në diabetikë. Në këtë rast, implantimi duhet të kryhet vetëm me një fazë të kompensuar të diabetit.
Nxjerrja e dhëmbëve për diabetin
Nxjerrja e një dhëmbi tek një pacient me diabet mund të çojë në zhvillimin e një procesi akut inflamator në zgavrën me gojë. Kjo është arsyeja pse është e nevojshme të hiqni dhëmbin në mëngjes pas një injeksioni të insulinës. Në këtë rast, doza e insulinës duhet të rritet pak (konsultohuni me një endokrinolog). Menjëherë para operacionit, pije zgavrën me gojë me një antiseptik.
Kujdesi dentar për diabetin
Kur keni diabet - sheqeri i lartë në gjak mund të dëmtojë trupin tuaj - përfshirë dhëmbët dhe mishrat e dhëmbëve. Kjo mund të shmanget nëse merrni përgjegjësi për gjendjen e dhëmbëve tuaj.
Kontrolli i sheqerit në gjak është një detyrë kryesore pavarësisht nga lloji i diabetit. Sa më i lartë niveli i glukozës në gjak, aq më i lartë rreziku:
Prishja e dhëmbëve. Zgavra me gojë përmban shumë lloje të baktereve.
Kur niseshte dhe sheqeri në ushqim dhe pije bashkëveprojnë me këto baktere, një veshje ngjitëse formohet në dhëmbë, gjë që çon në formimin e tartarit.
Acidet në tartar zbërthejnë smaltin e dhëmbit, i cili mund të çojë në prishjen e dhëmbëve. Sa më i lartë niveli i sheqerit në gjak, aq më i madh është furnizimi me sheqer dhe niseshte, aq më shumë dëme acidi në dhëmbët tuaj.
Sëmundja e mishrave në fazat e hershme (gingiviti). Nëse nuk heq pllakën e butë në dhëmbë me larje të rregullt, atëherë ajo shndërrohet në tartar. Sa më shumë voluminoze tartari në dhëmbë, aq më shumë irriton çamçakëzën margjinale - pjesë e çamçakëzit rreth qafës së dhëmbit. Me kalimin e kohës, çamçakëzi bëhet i fryrë dhe rrjedh lehtë. Ky është gingiviti.
Sëmundja progresive e mishrave të dhëmbëve (periodontiti). Gingiviti i mbetur pa mjekuar mund të çojë në një patologji më serioze të quajtur periodontit, ndërsa indi i butë dhe kocka që mbështesin dhëmbët tuaj janë shkatërruar, ato mund të bëhen të lëvizshme dhe madje të bien jashtë.
Periodontiti ka një fazë më të rëndë mes njerëzve që kanë diabet sepse diabeti ul aftësinë për t'i rezistuar infeksionit. Infeksioni i periododitit gjithashtu mund të bëjë që sheqeri në gjak të rritet, gjë që e bën më të vështirë menaxhimin e diabetit tuaj.
Kujdesuni për dhëmbët tuaj
Për të ndihmuar në parandalimin e dëmtimit të dhëmbëve dhe mishrave të dhëmbëve, merrni seriozisht diabetin dhe kujdesin dentar:
Monitoroni sheqerin në gjak dhe ndiqni udhëzimet e mjekut tuaj për të mbajtur sheqerin në gjak brenda kufijve të synuar. Sa më mirë të kontrolloni sheqerin në gjak, aq më pak të ngjarë të keni gingivit dhe sëmundje të tjera dentare.
Lani dhëmbët tuaj dy herë në ditë (nëse është e mundur pasi të keni bërë snack). Përdorni një furçë dhëmbësh të mesme të fortë (të butë gjatë acarimit të dhëmbëve) dhe pastë dhëmbësh që përmban fluoride. Shmangni lëvizjet energjike ose të papritura që mund të irritojnë dhe dëmtojnë mishrat e dhëmbëve. Konsideroni të përdorni një furçë dhëmbësh elektrike.
Lyeni dhëmbët me fije dhëmbësh (fije) të paktën një herë në ditë. Flossing ndihmon në heqjen e pllakës midis dhëmbëve.
Programoni një vizitë të rregullt te dentisti. Vizitoni dentistin tuaj të paktën dy herë në vit për higjienë profesionale dentare për gurë dhe karies. Kujtoni dentistin tuaj që keni diabet, për të parandaluar hipoglikeminë gjatë një ndërhyrje dentare, hani ose bëni një rostiçeri para se të vizitoni dentistin.
Watch për simptomat e hershme të sëmundjes së mishrave të dhëmbëve. Raportoni çdo simptomë të sëmundjes së mishrave të dhëmbëve tek dentisti juaj. Gjithashtu vizitoni dentistin tuaj për çdo shenjë tjetër të sëmundjes orale dhe dhimbjes së dhëmbëve.
Ndaloni pirjen e duhanit. Pirja e duhanit rrit rrezikun e komplikimeve serioze të diabetit, përfshirë sëmundjen e mishrave të dhëmbëve.
Kontrolli i diabetit është një angazhim i përjetshëm, dhe kjo përfshin kujdesin e dhëmbëve. Përpjekjet tuaja do të shpërblehen me një jetë të dhëmbëve dhe mishrave të shëndetshëm.
Diabeti mellitus në stomatologji - heqje, trajtim, protetikë, implantim dentar
Ministria e Shëndetësisë e Federatës Ruse: “Hidhni shiritat dhe shiritat e provës. Nuk ka më Metformin, Diabeton, Siofor, Glukofag dhe Januvius! Trajtojeni atë me këtë. "
Diabeti mellitus është shkaku i zhvillimit të disa tipareve të zgavrës me gojë.
Në veçanti, në pacientët me diabet, në lidhje me një nivel të rritur të glukozës në gjak dhe çrregullimeve të qarkullimit të gjakut në indet e buta, ekziston një ndjenjë e gojës së thatë, një ulje në pështymë dhe zhvillohet kajloza.
Për më tepër, numri i mikroorganizmave patogjenë po rritet në mënyrë aktive në zgavrën me gojë. Ekzistojnë gjithashtu ndryshime në strukturën e smaltit të dhëmbëve, gjë që është arsyeja e rritjes së nivelit të kariesit.
Në të njëjtën kohë, një dobësim i ndjeshëm i funksioneve mbrojtëse të trupit vërehet tek pacientët, dhe për këtë arsye, rreziku i ekspozimit ndaj infeksioneve rritet. Këto infeksione shkaktojnë sëmundje serioze të zgavrës me gojë, siç janë gingiviti, periodontiti, sëmundja periodontale.
Diagnostifikimi i hershëm i sëmundjeve të zgavrës me gojë dhe trajtimi i tyre në kohë luajnë një rol vendimtar në ruajtjen e dhëmbëve.
Kjo është arsyeja pse një pacient me diabet duhet të vizitojë stomatologjinë me një rregullsi të tillë si një endokrinolog. Në këtë rast, zgjedhja e stomatologjisë duhet të afrohet me kujdes.
Duhet mbajtur mend që dentisti duhet të jetë i njohur me specifikat e trajtimit dhe protetikës së pacientëve me diabet.
Trajtimi dentar për diabetin, stomatologjinë
Trajtimi dentar në pacientët me diabet kryhet me një formë të kompensuar të sëmundjes. Në rastin e zhvillimit të një sëmundje infektive serioze në zgavrën me gojë, trajtimi mund të kryhet me diabet të pakompensuar, por vetëm pasi të keni marrë një dozë të insulinës. Në këtë rast, pacienti përshkruhet antibiotikë dhe analgjezikë.
Sa i përket anestezisë, mund të përdoret vetëm me një gjendje të kompensuar. Vetëm në këtë rast, anestezia lokale mund të përdoret lirshëm.
Protetika dentare dhe implantimi në diabet
Farmacitë edhe një herë dëshirojnë të fitojnë para për diabetikët. Ekziston një ilaç i ndjeshëm modern evropian, por ata heshtin për këtë. Kjo është
Protetika dentare për diabet kërkon njohuri të veçanta nga dentisti. Meqenëse, jo çdo mjek e di se në pacientët me diabet, pragu i ndjeshmërisë ndaj dhimbjes është rritur ndjeshëm, imuniteti i tyre është ulur shumë, dhe ata shpejt lodhen.
Protezat për diabetikët duhet të plotësojnë kërkesat për balancimin e duhur të ngarkesës. Për më tepër, ato duhet të bëhen prej materialeve speciale - lidhjeve të nikelit-kromit dhe kobalt-kromit. Meqenëse komponimet metalike që përdoren gjerësisht në protetikë ndikojnë në sasinë dhe cilësinë e pështymës dhe mund të shkaktojnë reaksione alergjike.
Më të njohurit sot janë kurora qeramike, të cilat përdoren për protetikë për pacientët me diabet mellitus dhe nuk janë inferiorë ndaj qeramikës metalike në karakteristikat e tyre të forcës dhe vetitë estetike.
Implantet dentare në pacientët me diabet janë të mundshme. Sidoqoftë, në këtë rast, ajo duhet të bëhet me shumë kujdes dhe vetëm me një specialist të mirë, i cili i di të gjitha nuancat e implanteve dentare në diabetikë. Në këtë rast, implantimi duhet të kryhet vetëm me diabet të kompensuar.
Diabeti dhe anestezia: Cilat janë rreziqet?

Diabeti është një shkelje e kontrollit të brendshëm të sheqerit në gjak dhe / ose mangësi ose rezistencë ndaj insulinës hormonale. Diabeti mellitus - një sëmundje sistemike me pasoja për devijime në pothuajse çdo sistem të trupit. Për shkak të kësaj, pacientët me diabet mund të kenë një rrezik shtesë gjatë operacionit dhe anestezisë.
Nxjerrja e dhëmbëve për diabetin
Nxjerrja e një dhëmbi tek një pacient me diabet mund të çojë në zhvillimin e një procesi akut inflamator në zgavrën me gojë. Dhe vetë procedura e heqjes mund të shkaktojë kompensimin e sëmundjes.
Kjo është arsyeja pse është e nevojshme të hiqni dhëmbin në mëngjes pas një injeksioni të insulinës. Në këtë rast, doza e insulinës duhet të rritet pak.
Menjëherë para operacionit, pije zgavrën me gojë me një antiseptik.
Kam pasur diabet për 31 vjet. Ai tani është i shëndetshëm. Por, këto kapsula janë të paarritshme për njerëzit e zakonshëm, ata nuk duan të shesin farmaci, nuk është e dobishme për ta.
Diabeti, sëmundjet e zemrës dhe anestezia
Diabetikët kanë një normë të përshpejtuar dhe të rritur të sëmundjeve të zemrës, siç është ngurtësimi i arterieve. Në fakt, diabeti rrit rrezikun sëmundje kardiovaskulare katër deri në pesë herë. Përveç kësaj, pacientët me diabet jo gjithmonë kanë shenja të dukshme (për shembull, më pak dhimbje në gjoks) kur sëmundja e zemrës është e pranishme.
Kjo rrit rrezikun për të pasur komplikime kardiovaskulare kirurgjikale dhe pas operacionit. Infarkti i miokardit, ishemia kardiake, aritmia dhe rreziku i arrestit kardiak janë rritur. Anestezisti do të monitorojë me kujdes EKG dhe shenjat vitale për të minimizuar këtë rrezik.
Veshkë diabetike dhe anestezi
nefropati - sëmundje të veshkave - ka më shumë të ngjarë të jetë e pranishme tek pacientët me diabet. Kjo është për shkak të glukozës së tepërt në diabetikët, ndaj të cilëve ekspozohen veshkat.
Sëmundja e veshkave ndryshon metabolizmin dhe eliminimin e ilaçeve të caktuara të dhimbjes, duke çuar në përgjigje të paparashikueshme ndaj ilaçeve të caktuara, si dhe potencialin për ndërtimin e ilaçeve të rrezikshme.
Veshkat janë gjithashtu përgjegjëse për të ndihmuar në balancimin e elektroliteve të rëndësishme në trup, të tilla si natriumi, kaliumi dhe kalciumi. Rregullimi jo i duhur ose ekuilibri i ndryshuar i këtyre substancave mund të çojë në pasoja të rrezikshme, të tilla si aritmia fatale fatale.
Rreziqet e sheqerit në gjak të lartë
Diabetikët e tipit 1 janë në rrezik për ketoacidozën diabetike kur sheqeri në gjak rritet në nivele shumë të larta. Ketoacidoza diabetike, siç e dini, rrjedh nga efektet e metabolizmit jo të duhur të sheqerit në gjak të tepërt. Në mungesë të insulinës në diabetin tip 1, sheqeri nuk mund të digjet si lëndë djegëse për trupin.
Në vend të kësaj, yndyrnat prishen në mënyrë të tepërt dhe ketonet rriten si një nënprodukt i këtij metabolizmi. Ketonet janë toksike kur grumbullohen në gjak. Acidoza, pH i ulët i gjakut (niveli i lartë i acidit), shkakton ndryshime të rrezikshme në të gjithë trupin. Rreziqet përfshijnë dështimin e veshkave, edemën cerebrale, problemet e elektrolitit dhe dështimin e zemrës.
Në diabetikët e tipit 2, një gjendje e quajtur sindromë hiperosmolare. Sheqeri shumë i lartë në gjak rezulton në rritje të humbjes së lëngjeve përmes veshkave.
Dehidratim i rëndë dhe niveli i ulët i rrezikshëm i kaliumit janë disa nga rreziqet e kësaj gjendje.
Quhet gjithashtu sindromi “jo-keton”, sepse ketonet zakonisht nuk prodhohen, pasi diabeti tip 2 disa insulinë janë të pranishme, duke parandaluar formimin e tyre.
Rreziqet e sheqerit në gjak të ulët
Sheqeri i ulët në gjak, i quajtur hipoglikemia, krijon vështirësi me përqendrimin dhe ndryshime të tjera në procesin e të menduarit ose nivelin e vetëdijes.
hypoglycemia mund të jetë i hutuar në periudhën pas operacionit me probleme të tjera, të tilla si mbidozimi i ilaçeve ose goditja në tru, duke çuar në testime dhe terapi të panevojshme.
Sheqeri i ulët në gjak gjithashtu shkakton adrenalinë, e cila mund të çojë në rrahje të shpejtë ose të parregullt të zemrës. Mund të shfaqen edhe probleme të tjera të sistemit kardiak dhe nervor.
Indikacionet dhe kundërindikacionet
Mjekët identifikojnë disa arsye që komplikojnë instalimin e implanteve për diabet mellitus tipet 1 dhe 2. Për shembull, një nga ndërlikimet më të zakonshme është refuzimi i dhëmbëve.
Diabeti mellitus karakterizohet nga një përkeqësim i rrjedhës së gjakut përmes enëve të vogla të gjakut, gjë që çon në një ngadalësim në formimin e kockave. Kjo situatë është më e zakonshme me një formë patologjike të varur nga insulina.
Një faktor tjetër që çon në komplikime të implantimit është një mosfunksionim i sistemit imunitar.
Në mënyrë që implantet dentare të jenë të suksesshme në diabet, duhet të plotësohen kushtet e mëposhtme.
- Do trajtim dentar kryhet së bashku me endokrinologun, i cili kontrollon procesin e patologjisë kryesore.
- Në diabetin mellitus tip 2, një dietë e rreptë është e përshkruar për pacientët, dhe në raste veçanërisht të rënda ekziston nevoja për terapi të përkohshme me insulinë.
- Pacientët duhet të ndërpresin plotësisht pirjen e duhanit dhe pirjen e alkoolit për kohëzgjatjen e trajtimit.
- Protetika ose nxjerrja e dhëmbëve në diabet mellitus është e mundur me indekse glicemike jo më të larta se 7.0 mmol / L.
- Për të marrë rezultate të mira, pacientët nuk duhet të vuajnë nga patologji të tjera që mund të komplikojnë implantimin. Nëse ka ndonjë sëmundje, atëherë duhet të arrihet faza e faljes së vazhdueshme.
- Një pikë e rëndësishme është respektimi i të gjitha rregullave të nevojshme për kujdesin oral. Specialisti më i mirë i operuar do t'ju tregojë për këtë.
Për suksesin maksimal të procedurës, të gjithë pacientët duhet të dinë tiparet e ndërhyrjes kirurgjikale. Në mënyrë që të mos jepni ndonjë shans për të zhvilluar ndonjë sëmundje inflamatore, terapia antibakteriale është e përshkruar që zgjat më shumë se 10 ditë.
Shtë e rëndësishme që profili glicemik gjatë periudhës së rimëkëmbjes të mos kalojë 9.0 mmol / L, gjë që do t'i japë protezave mundësinë për të marrë më mirë rrënjë. Derisa të mos zhduken të gjitha kushtet inflamatore, pacientët duhet të vizitojnë rregullisht dentistin.
Lexoni gjithashtu: Manifestimi i diabetit në zgavrën me gojë: komplikime në diabetikët.
Shtë e rëndësishme të merret në konsideratë rritja e kohës së osseointegrimit në diabetin tip 1 ose në forma të rënda të tipit 2, që është afërsisht gjashtë muaj.
Gjithashtu duhet të theksohet fakti që të gjithë mjekët nuk rekomandojnë implantim me shkarkim të menjëhershëm në diabet mellitus. Kjo është për shkak të një rënie në proceset metabolike të pacientëve.
Farë përcakton suksesin e manipulimit
Rezultati i favorshëm i procedurës përcaktohet nga kohëzgjatja e sëmundjes dhe lloji i saj. Sa më gjatë që një person vuan nga diabeti, aq më e lartë është mundësia e dështimit. Sidoqoftë, nëse treguesit e glicemisë janë brenda kufijve normalë, dhe pacienti kontrollon mirë sheqerin, lloji i parë ose i dytë i diabetit nuk ka rëndësi, implantimi do të shkojë mirë.
Një dietë e duhur ushqyese rrit shanset për sukses, pasi ju lejon të ulni nivelin e sheqerit, të ngopni trupin me ushqyesit e nevojshëm.
Me terapi të zgjatur të insulinës, e shoqëruar me paqëndrueshmëri të profilit glicemik, implantet nuk duhet të vendosen.
Duhet të kemi në mendje se me shërimin e varur nga insulina çdo sipërfaqe plagësh zgjat më shumë sesa me format e buta të patologjisë.
Sipas përvojës klinike të mjekëve, ata pacientë që i janë nënshtruar kanalizimeve paraprake të zgavrës me gojë kanë shumë më shumë të ngjarë të kenë sukses. Këtu, stomatologjia e zakonshme terapeutike vjen në shpëtim, duke ju lejuar të kuroni dhëmbë të guximshëm dhe të eleminoni inflamacionin. Rekomandohet gjithashtu që të merrni antimikrobikë paraprakisht.
Suksesi i procedurës është ulur ndjeshëm nëse pacientët kanë:
- dhëmbë të kujdesshëm
- proceset infektive
- sëmundjet e sistemit kardiovaskular, veçanërisht të shoqëruara me simptoma të dështimit të zemrës,
- semundja parodontale, periodontiti,
- xerostomia.
Mjekët duhet të marrin parasysh efektin e dizajnit të implantit në aftësinë për të marrë rrënjë. Me rëndësi të veçantë janë parametrat. Ju nuk duhet të zgjidhni tepër gjatë ose të shkurtër, është më mirë të ndaleni në 10-13 mm.
Në mënyrë që të parandaloni alergjitë e mundshme ndaj komponentëve të implantit, për të parandaluar ndryshimet në përbërjen e pështymës, duhet të zgjidhni strukturat e bëra nga kobalti ose nikeli, lidhjet e tyre me krom. Modelet duhet të plotësojnë kërkesat e cilësisë, shpërndarjes së duhur të ngarkesës në dhëmbë.
Statistikat tregojnë se implantet më të mira zënë rrënjë në nofullën e poshtme. Ortopedistët duhet ta marrin parasysh këtë fakt kur modelojnë strukturën.
Karakteristikat e protetikës për diabetin
Protetika dentare për diabetin tip 1 dhe tip 2 nuk është një detyrë e lehtë.
Kërkon profesionalizëm të lartë nga një dentist ortoped, një dentist, periodontist dhe një kirurg dentar, si dhe nga përmbushja e një numri kushtesh nga pacienti.
Dhe gjëja kryesore nga këto kushte është që diabeti duhet të kompensohet mirë, domethënë, niveli i sheqerit është afër normales gjatë gjithë kohës së trajtimit ortopedik.
Përveç kësaj, pacientët duhet të respektojnë higjienën në mënyrë rigoroze: të lahen dhëmbët pas ngrënies (ose të paktën të shpëlajnë gojën) dhe të heqin mbeturinat e ushqimit midis dhëmbëve me një fije të veçantë.
Para protetikës, duhet të konsultoheni me një endokrinolog. Kërkohet përgatitja e detyrueshme e zgavrës me gojë: kjo përfshin trajtimin e kariesit, periodontitit, nxjerrjes së dhëmbëve.
Gjatë procedurave dentare, indet e buta lëndohen, dhe siç e dini, me diabet të pakompensuar, plagët shërohen dobët dhe kërkohet më shumë kohë.
A janë operacionet e diabetit të mundshme dhe si të përgatiteni për to?

Bëni operacione për diabetin? Po, ata e bëjnë, por pacienti kërkon përgatitje më të plotë për operacionin. Vështirësia qëndron në faktin se sëmundja përfshin një shkelje të karbohidrateve dhe proceseve metabolike, të cilat mund të provokojnë pasoja të rënda.
Shërimi i plagës pas operacionit për diabet zgjat shumë më gjatë, krahasuar me pacientët pa diabet. Përveç kësaj, rreziku i zhvillimit të një procesi inflamator rritet, i cili mund të zgjasë periudhën e rehabilitimit dhe të përkeqësojë gjendjen e shëndetit në përgjithësi. Nëse pacienti vuan nga një formë latente e diabetit, atëherë pas operacionit, mund të ndodhë një kalim në formën e hapur.
Po veprimet e diabeteve bëjnë? Nëse ka një indikacion të drejtpërdrejtë për terapi radikale, atëherë ata e bëjnë. Por pacientit i tregohet një trajnim special që do të zvogëlojë rreziqet e shëndetit.
Theelësi i suksesit të një operacioni të çdo kompleksiteti është një sërë masash që synojnë kompensimin e sëmundjes. Për shkak të natyrës së rrjedhës së sëmundjes, edhe ndërhyrjet më të thjeshta kirurgjikale duhet të kryhen në sallën e operacionit, manipulimet në klinikën ambulatore janë të papranueshme.
Nëse po flasim për një operacion të planifikuar, atëherë ai do të shtyhet derisa të arrihet një kompensim i mirë për diabetin. Në rast urgjence, bëhet një analizë e rrezikut për jetën dhe merret një vendim në bazë të tij.
Parimet kryesore të terapisë radikale:
- operacioni nuk mund të vonohet - pacienti duhet të stabilizohet dhe operohet sa më shpejt,
- Nuk rekomandohet të kryeni operacionin në sezonin e nxehtë,
- të gjitha operacionet kryhen nën mbrojtjen e antibiotikëve.
Në përgjithësi, përgatitja e pacientit gjithmonë fillon me një test gjaku për glukozën. Menjëherë para operacionit, është e nevojshme terapia hormonale - gjatë ditës së kaluar pacientit i jepet doza e nevojshme e hormoneve për 3-4 injeksione. Me formën e përparuar të sëmundjes, mund të jetë e nevojshme një injeksion i pestë i një ilaçi hormonal.
Kur përgatitni një pacient me diabet për kirurgji, këshillohet të përdorni insulinë me veprim të shkurtër, sepse menjëherë para procedurës, do të kërkohet një rregullim i përmbajtjes së hormonit në orgazëm. Një komponent i detyrueshëm i përgatitjes është një dietë terapeutike.
Menjëherë para operacionit, veprimet e mëposhtme kryhen:
- administrimi i 0.5 dozës së insulinës,
- futja e glukozës jo më herët se gjysmë ore pas injektimit të insulinës.
Treguesit e mëposhtëm tregojnë se pacienti është i gatshëm për kirurgji për diabetin tip 2:
- glukoza e gjakut është 8-9 njësi. Përjashtim bëjnë pacientët që janë diagnostikuar me diabet për një kohë të gjatë, në këtë rast lejohen 10 njësi,
- shtypja e gjakut është normale ose pak nën normale,
- urinaliza nuk ka një reagim pozitiv ndaj acetonit dhe sheqerit.
Një operacion mund të përshkruhet te një diabetik për të përmirësuar gjendjen e tij të përgjithshme. Një vendim i tillë merret kur metodat e tjera të trajtimit të sëmundjes janë joefektive ose të pamundura. Dhe është saktësisht terapia radikale që sot konsiderohet më modern dhe efektiv.
Në mënyrë që mjeku që ndjek të vendosë për kalimin nga terapia konservatore në terapi radikale, duhet të ketë indikacione të qarta. Arsyet e operacionit janë:
- një çrregullim patologjik metabolik që paraqet një kërcënim të drejtpërdrejtë për jetën e pacientit,
- identifikimin e komplikimeve serioze të diabetit,
- efikasitet i ulët i trajtimit konservator,
- kundërindikacione për injeksione nënlëkurore të hormonit.
Me kusht që organet dhe sistemet e tjera të pacientit të mos kenë patologji serioze, tashmë një ditë pas operacionit, pankreasi funksionon normalisht. Një kurs i plotë rehabilitimi zgjat rreth dy muaj.
Kirurgjia kurrizore për pacientët diabetikë
Kirurgjia kurrizore për diabetin, madje edhe në nivelin aktual të zhvillimit të shkencës dhe mjekësisë, mbetet shumë problematike. Për më tepër, problemet fillojnë të shfaqen jo gjatë operacionit, por gjatë periudhës së rehabilitimit. Gjëja më e vështirë është për pacientët me një formë të varur nga insulina nga diabeti - në 78% të pacientëve të operuar u zbuluan komplikime të një ose një forme tjetër të ashpërsisë.
Si përfundim, mund të themi se çdo operacion kirurgjikal për pacientët e diagnostikuar me diabet është mjaft i mundur. Dhe suksesi i trajtimit radikal varet kryesisht nga korrektësia e rregullimit mjekësor të gjendjes së pacientit dhe rezultatet e kompensimit të diabetit.
Për më tepër, si ekipi i kirurgëve ashtu edhe anestezisti duhet të kenë një nivel të mjaftueshëm profesionalizmi për të punuar me diabetikët.