Simptomat dhe trajtimi i insulinës pankreatike
| insulinoma | |
|---|---|
 Fotografia histopatologjike e insulinës pankreatike. | |
| ICD-10 | C 25.4 25.4, D 13.7 13.7 |
| ICD-9 | 157.4 157.4 , 211.7 211.7 |
| ICD-O | M8151 / 1 |
| DiseasesDB | 6830 |
| MedlinePlus | 000387 |
| eMedicine | med / 2677 |
| bie në rrjetë | D007340 |
insulinoma (nga lat. insulinë - një hormon peptid i prodhuar nga beta qelizat e ishujve të Langerhans dhe lat. oma - tumori, formimi) - një neoplazi beninje (më rrallë malinje) (zakonisht nga qelizat beta të isletëve të pankreasit) që sekreton insulinë në mënyrë të pakontrollueshme në qarkullimin e gjakut, e cila çon në zhvillimin e një kompleksi të simptomave hipoglikemike dhe më shpesh manifestohet nga një sindromë hipoglikemike e agjërimit. Shumë më pak të zakonshme janë APUDoma (sekretimet) insuluese të insulinës - tumoret nga qelizat paraendokrine (jo qelizat beta të ishujve të Langerhans), lokalizimi i të cilave është jashtëzakonisht i vështirë për t'u vendosur. Ka raporte për insulinoma që rrjedhin nga qelizat enterokromafine të zorrëve. Insulinomat malinje përbëjnë 10-15%, një e treta e tyre metastazohet. Në 4-14% të pacientëve, insulinomat janë të shumta, rreth 2% e neoplazmave ndodhen jashtë pankreasit. Një tumor sekretues i insulinës përshkruhet në të gjitha grupmoshat - nga të porsalindurit tek të moshuarit, megjithatë, ai shpesh manifestohet në moshën më të madhe të punës - nga 30 deri në 55 vjeç. Midis numrit të përgjithshëm të pacientëve, fëmijët përbëjnë rreth 5%.
Etiologji
Në 1929, Graham ishte i pari që largoi me sukses një tumor sekretues të insulinës. Që atëherë, në letërsinë botërore ka pasur raporte për rreth 2,000 pacientë me neoplazma funksionuese të qelizave beta.
Tumoret me diametër më shumë se 2 ... 3 cm janë zakonisht malinje. Në 10 ... 15% të rasteve, insulinomat janë të shumta, në 1% ato janë ekotopikisht (portat e shpretkës, mëlçia, muri duodenal). Frekuenca e rasteve të reja është 1 për 1 milion njerëz në vit. Në 85 ... 90% të rasteve, insulinomat janë beninje. Insulinoma e pankreasit është zakonisht beninje, e fortë, e vetmuar. Tek fëmijët, insulinoma shoqërohet ndonjëherë me hiperplazi beta-qelizore ose nezidioblastosis. Shpesh (më shumë se në 50% të pacientëve), insulinoma është një përbërës i sindromës MEN (Neoplazi Multiple Endokrine) lloji I (sindromi Vermeer).
Redaktimi etiologjik |Shkaqet dhe patogjeneza
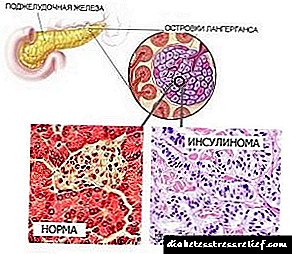 Shkaqet e sakta të insulinës janë të panjohura. Onlyshtë vendosur vetëm marrëdhënia e kësaj neoplazie me adenomatozën, e cila vepron si një sëmundje e rrallë gjenetike dhe kontribuon në formimin e tumoreve hormonale.
Shkaqet e sakta të insulinës janë të panjohura. Onlyshtë vendosur vetëm marrëdhënia e kësaj neoplazie me adenomatozën, e cila vepron si një sëmundje e rrallë gjenetike dhe kontribuon në formimin e tumoreve hormonale.
Sidoqoftë, ekzistojnë disa supozime në lidhje me burimin e insulinës, të cilat ende nuk kanë marrë konfirmim shkencor.
Këto arsye përfshijnë:
- predispozicion gjenetik për përhapjen e qelizave patologjike,
- shqetësime në mekanizmat adaptues ekzistues në trup.
Neoplazma nuk ka një strukturë të vetme, madje edhe seksionet me të njëjtin tumor mund të ndryshojnë nga njëri-tjetri. Ngjyra e përmbajtjes së qelizave të tyre ndryshon dhe mund të ketë ose një hije të lehta ose ton më të errët. Kjo shpjegon aftësinë e insulinës për të prodhuar dhe sekretuar sasi të ndryshme të hormonit.
Neoplazmat joaktive, siç tregon praktika, janë kryesisht në madhësi të mëdha, dhe me kalimin e kohës ato mund të rriten në tumore malinje. Ky model shpesh shoqërohet me shfaqje të vogla të sëmundjes, si dhe me zbulimin e vonë të saj.
Shfaqja e insulinomës kontribuon në prodhimin e insulinës në sasi të mëdha. Nivelet e tepërt të hormonit në trup shkaktojnë hipoglikeminë, kur vlera e sheqerit zvogëlohet ndjeshëm. Shpesh ndodhja e një neoplazme të tillë konsiderohet si pasojë e problemeve me gjëndrën endokrine. Grupi i rrezikut për zhvillimin e një sëmundjeje të tillë përfshin njerëz nga 25 deri në 55 vjeç. Patologjia është parë rrallë tek foshnjat ose adoleshentët.

Baza e patogjenezës së gjendjes hipoglikemike karakteristike e insulinës është hiperprodhimi i insulinës, i cili nuk varet nga vlera e glikemisë.
Agjërimi afatgjatë mund të shkaktojë që një person i shëndetshëm të lëshojë glukozën në kufirin e poshtëm të normës, si dhe një rënie të mprehtë të sasisë së hormonit.
Në njerëzit me një tumor të zhvilluar, glikogjenoliza shtypet për shkak të rritjes së sintezës së insulinës, kështu që në mungesë të marrjes së glukozës nga ushqimi, ndodh një sulm i hipoglikemisë.
Nëse kjo gjendje ndodh shpesh, atëherë ndodhin ndryshime distrofike në sistemin nervor dhe enët e gjakut, të cilat mund të çojnë në zhvillimin e edemës cerebrale dhe formimin e mpiksjes së gjakut.
Simptomatologjia
Shenjat e një neoplazme pankreatike mund të ndryshojnë nën ndikimin e faktorëve të mëposhtëm:
- sasia e insulinës së prodhuar
- fazat e tumorit
- madhësia e insulinës
- tiparet e pacientit.
Treguesit bazë karakteristikë të insulinës janë:
- konfiskimet hipoglikemike që ndodhin 3 orë pas një rostiçeri ose vakti kryesor,
- përqendrimi i glukozës që përmbahet në serumin e gjakut është 50 mg,
- ndalimi i shenjave të hipoglikemisë për shkak të përdorimit të sheqerit.
 Paraqitja e shpeshtë e hipoglikemisë prish funksionimin e sistemit nervor (qendror dhe periferik). Në periudhën midis sulmeve të tilla, ekzistojnë manifestime neurologjike, apatia, mialgjia, ulja e kujtesës, si dhe aftësi mendore.
Paraqitja e shpeshtë e hipoglikemisë prish funksionimin e sistemit nervor (qendror dhe periferik). Në periudhën midis sulmeve të tilla, ekzistojnë manifestime neurologjike, apatia, mialgjia, ulja e kujtesës, si dhe aftësi mendore.
Shumë nga këto devijime vazhdojnë pas heqjes së tumorit, duke çuar në humbjen e aftësive profesionale dhe statusin e arritur në shoqëri. Kushtet e hipoglikemisë që ndodhin tek burrat vazhdimisht mund të shkaktojnë impotencë.
Simptomat e insulinomës janë të kushtëzuara në kushte akute të hipoglikemisë, si dhe manifestime jashtë sulmit.
Simptomat e një sulmi
Manifestimet hipoglikemike që ndodhin në një formë akute lindin për shkak të shfaqjes së faktorëve kontrainular dhe shqetësimeve në mekanizmat e sistemit nervor qendror. Një sulm më së shpeshti shfaqet në stomak bosh ose me interval të zgjatur midis vakteve.
- shfaqja e papritur e dhimbjes së fortë të kokës
 ,
, - koordinimi i dëmtuar gjatë lëvizjes,
- ulje në mprehtësi vizuale,
- shfaqja e halucinacioneve,
- ankthi,
- ndjenja alternative e frikës me eufori dhe agresion,
- mbushja e arsyes
- duke u dridhur në gjymtyrë
- palpitimet e zemres,
- djersitje.
Në momente të tilla, përmbajtja e glukozës është më pak se 2.5 mmol / L, dhe niveli i adrenalinës rritet.
Simptomat jashtë sulmit
Prania e insulinomave pa acarim është e vështirë të zbulohet. Manifestimet dukshëm zvogëlohen dhe praktikisht mungojnë.
Shenjat jashtë sulmit:
- oreks i rritur ose një refuzim i plotë i ushqimit,
- paraliza,
- një ndjenjë dhimbjeje, si dhe siklet në kohën e lëvizjes së palcës së syrit,
- dëmtimi i kujtesës
- dëmtimi i nervit të fytyrës
- humbja e disa reflekseve dhe zakoneve,
- ulje e aktivitetit mendor.
 Një gjendje në të cilën ndodhin simptomat e listuara në disa raste shoqërohet me humbje të vetëdijes ose madje edhe në gjendje kome. Konfiskimet e shpeshta mund të shkaktojnë paaftësinë e një personi.
Një gjendje në të cilën ndodhin simptomat e listuara në disa raste shoqërohet me humbje të vetëdijes ose madje edhe në gjendje kome. Konfiskimet e shpeshta mund të shkaktojnë paaftësinë e një personi.
Njerëzit të cilët janë të detyruar të ndalojnë shenjat e hipoglikemisë, në shumicën e rasteve, janë të trashë ose kanë një peshë të rritur trupore në krahasim me normat. Ndonjëherë simptomat e insulinës mund të shkaktojnë varfërim të trupit për shkak të prishjes së zhvilluar ndaj çdo ushqimi.
Diagnostics
Manifestimet e para karakteristike të insulinës duhet të jenë arsyeja për kryerjen e ekzaminimeve diagnostike të një personi.
Llojet e studimeve diagnostikuese:
- laborator (përbëhet nga teste laboratorike të përcaktuara nga një mjek),
- funksionale,
- mjetet.
Studimet funksionale përfshijnë:
- Agjërimi ditor - ju lejon të përcaktoni raportin e glukozës dhe hormonit të prodhuar. Falë kësaj metode, është e mundur të provokoni fillimin e një sulmi të hipoglikemisë, në të cilën është e mundur të përcaktohen një numër i treguesve të rëndësishëm.
- Testimi shtypës i insulinës - bazuar në zbulimin e niveleve të sheqerit dhe vlerave të C-peptidit.
- Testim provokues për insulinë bazuar në futjen e glukozës në mënyrë që të vëzhgohet reagimi i trupit.
Faza përfundimtare përfshin studimet e mëposhtme instrumentale:
- scintigraphy
- MRI (terapi rezonancë magnetike),
- Ultratinguj (ultratinguj),
- kateterizimi i një sistemi portal për të zbuluar neoplazmat,
- angiografia (kërko për një tumor përgjatë rrjetit vaskular),
- analiza radioimunologjike - zbulon sasinë e insulinës.
Nevoja për secilën nga këto studime përcaktohet nga mjeku.
Video nga Dr Malysheva kushtuar insulinës, shkaku i shfaqjes dhe diagnostikimit të saj:
Trajtimet konservatore
Ilaçet nuk e eliminojnë burimin e sëmundjes dhe nuk mund të çojnë në një shërim të plotë të pacientit.
Rastet e terapisë konservatore:
- refuzimi i një personi të sëmurë për të bërë operacion,
- rritje e rrezikut nga vdekja
- zbulimi i metastazës,
- përpjekje të pasuksesshme për të hequr neoplazmën.
Metodat konservative të trajtimit:
- marrja e ilaçeve që rrisin gliceminë,
- administrimi i glukozës (intravenozisht),
- kimioterapia.
Një komponent i rëndësishëm i trajtimit simptomatik të insulinës është një dietë që përfshin përmbajtje të lartë sheqeri.
Ndërhyrje kirurgjikale
 Metoda operative është së pari për të zbuluar një tumor, dhe pastaj për ta hequr atë. Kirurgjia konsiderohet mënyra e vetme për të eleminuar tumorin.
Metoda operative është së pari për të zbuluar një tumor, dhe pastaj për ta hequr atë. Kirurgjia konsiderohet mënyra e vetme për të eleminuar tumorin.
Insulina që gjendet në pankreas më së shpeshti është e vendosur në sipërfaqen e organit.
Ka skaj të qartë, kështu që është e lehtë për tu hequr. Neoplazmat e vegjël shpesh kanë një strukturë atipike dhe mund të mos zbulohen në kohën e operacionit.
Në raste të tilla, heqja shtyhet në një datë të mëvonshme, kur tumori bëhet më i madh. Periudha e pritjes për operacionin tjetër shoqërohet me trajtim konservator për të parandaluar hipoglikeminë dhe dëmtimin e rrezikshëm të sistemit nervor.
Rimëkëmbja pas operacionit ndodh në më shumë se gjysmën e pacientëve. Rreziku i vdekjes është i pranishëm në afro 10% të rasteve. Në disa situata mund të ndodhin relapsa. Shtë e rëndësishme të kuptohet që diagnoza e hershme rrit shanset për një kurë të suksesshme të insulinës.

 ,
,