Faktorët e rrezikut që ndikojnë në përparimin e pankreatitit kronik Teksti i plotë i një artikulli shkencor në Mjekësi dhe Kujdes shëndetësor
1. Tregimi i pankreatitit akut të mëparshëm.
2. Prania e një sindromi karakteristik të dhimbjes: dhimbja në hipokondriumin e majtë, herpes zoster, provokohet nga marrja e ushqimeve të kripura, të tymosura, yndyrore, të skuqura, pikante, ekstraktuesve, mishit të përqendruar dhe supave të perimeve dhe supave, alkoolit dhe ushqimeve të pasura me fibra.
3. Të vjella në kulmin e dhimbjes, e cila nuk sjell lehtësim.
4. Diarreja pankreatogjene, e provokuar nga të njëjtat produkte si dhimbja, si dhe qumështi.
5. Rritje të niveleve të alfa-amilazës në gjak dhe urinë (dhe enzima të tjera pankreatike).
6. Ulja e enzimave në lëngun e pankreasit, bikarbonate në përmbajtje duodenale.
7. Një rritje e glukozës në gjak, një ulje e tolerancës së glukozës.
8. Steato-, amlo-, kreatorrea në coprogramm.
9. Prania e ultrazërit, të dhënat e ECPG.
Në varësi të formës së pankreatitit kronik, kriteret diagnostikuese ndryshojnë pak.
1. Për pankreatitin kronik latent, faktori kryesor është sindroma e insuficiencës ekskretore me praninë e diarresë pankreatike dhe zhvillimin e sindromave të malabsorbimit dhe keqtrajtimit në fazat e vona.
2. Në klinikën e pankreatitit të dhimbjes kronike mbizotërojnë sindromi inflamator dhe shkatërrues dhe dhimbja. Dhimbja është pothuajse e vazhdueshme, por gjatë acarimeve shprehen ashpër. Ndodh edhe insuficienca endokrine dhe incretore.
3. Kriteret për diagnostikimin e pankreatitit kronik përsëritës është prania e të tre 3 sindromave në periudhën e përkeqësimit dhe mungesës së tyre në falje.
4. Kriteret për diagnostikimin e pankreatitit pseudotumor është prania e verdhëzës obstruktive për shkak të kompresimit të kanalit biliare të zakonshëm nga koka e pankreasit, në sfondin e një sindromi të theksuar inflamator dhe shkatërrues.
Parimet e terapisë përfshijnë:
1. lehtësim i dhimbjes,
2. masat e detoksifikimit,
3. korrigjimi i çrregullimeve ekzokrine dhe çrregullimeve endokrine.
Në periudhën e rëndimit, emërimi është i nevojshëm:
1. mënyra e kursimit - pa pushim të rreptë në shtrat, por me përjashtim të çdo ushtrimi fizik dhe stresit,
2. dieta - nga tabela 0 - d.m.th. uria për 3 ditët e para me kalimin në tabelën 1a, 1b, 1 dhe më pas 5p, e ndjekur nga zgjerimi i dietës deri në pasurimin e proteinave. Ushqyerja duhet të jetë 5-6 vakte në ditë në mënyrë që të zvogëlojë zbaticën biliopancreatic dhe duodenopancreatic,
3. 3 ditët e para - pushimi, uria dhe ftohja, lavazhi i stomakut përmes një tubi, enemas pastruese të zorrëve - ka për qëllim zvogëlimin e dehjes, eliminimin e agresivitetit të enzimave dhe normalizimin e dyskinesisë duodenale,
4. 3 ditët e para - ftohtë në zonën e gjëndrës për të lehtësuar dhimbjen dhe për të zvogëluar ngërçet.
Terapia e ilaçeve
5. Për të zbutur mungesën e produkteve bikarbonat janë caktuarantacids (almagel, fosfaluge, maalox, etj.), N2- bllokuesit e histaminës - cimetidina, tagamet, ranitidina, etj. Antiacidet, veçanërisht të mos përthithen, në kombinim me caktimin e përgatitjeve të kalciumit kontribuojnë në një ulje të steatorrhea.
6. antispasmodics dhe M1-holinolitiki përdoret për të ulur dyskinesia e duodenum 12. Përdoren një zgjidhje 2% e platifilin, atropinë, halidor, no-spa, papaverine, aeron, supozitorë me indocid, etj.
7. antibiotikët tregohet për pankreatitit kronik sekondar dhe peripankreatitit. Shtë më mirë të përshkruhen cefalosporinat dhe penicilinat gjysmë sintetikë në doza terapeutike të mesme, kurse nga 7-10 ditë.
8. Me dhimbje të forta, tregohen analgesics - analgin, baralgin dhe derivatet e tij, paracetamoli.
Qëllimi i analgjezikëve narkotikë, fentanil nuk është treguar, sepse ato shkaktojnë spazëm të kanaleve dhe sfinkterit të Oddi dhe pas administrimit të tyre brenda 12 orëve në gjak, mund të regjistrohet hipertptemia dhe një rritje e nivelit të transferazave.
Për lehtësimin e pamjaftueshmërisë ekzokrine enzimat pankreatike (Pancreatin, Pancurmen, Mezim Forte, Nygedase, Oraza, Panzitrate, Solisim, Somilase, Trifenzyme dhe të tjerët që përmbajnë enzima pankreatike, Festal, Digestal, Kotazim Forte, Enzistal, etj.), Që përmbajnë përbërës shtesë të biliare
10. Me edemë të gjëndrës dhe ndryshime të dukshme në testin e amilazës, terapia antienzimë është efektive (antienzimami):
- Acid Contrik, gordox, trasilol, ingitrile, pantripine, traskolan, aminocaproic. Reagimet alergjike zhvillohen në administrimin e këtyre barnave në 10-12%, gjë që kufizon qëllimin e tyre. Mekanizmi kryesor i veprimit të ilaçeve është për shkak të mosveprimit të enzimave proteolitike dhe aftësisë për të parandaluar lëshimin e substancave biologjikisht aktive (substanca biologjikisht aktive - kinina, bradykinin), e cila parandalon kalimin e edemës në nekrozë, zvogëlon eksudimin në zgavrat seroze. Dhe kjo, nga ana tjetër, ndihmon për të zvogëluar dehjen, lehtëson dhimbjen.
11. Për të shtypur sekretimin pankreatik të enzimave dhe bikarbonateve caktoni sandostatin (somatostatin, okreotid) në dozë 25-50 mcg 2-3 r / ditë. nënlëkurore ose intravenoze për 5-7 ditë.
12. Terapia e detoksifikimit. Në pankreatitin kronik, përdoren infuzione intravenoze të zgjidhjeve të hemodezit, kripë fiziologjike. Qëllimi i glukozës është i kundërindikuar, pasi që me pankreatitin, gjatë acarimeve, ndodh një ulje e tolerancës së glukozës.
13. Për të ndaluar sindromën inflamatore-destruktive dhe çrregullimet korrekte në sistemin e koagulimit dhe antikoagulimit, acidi -aminokaproik administrohet intravenoz, i cili përveç inaktivizimit të kinins, ka një efekt antiallergjik dhe frenon fibrinolizën.
14. Me një sindromë të theksuar të dhimbjes, rekomandohen doza të vogla hormonet glukokortikoide (prednisoni dhe të tjerët) - në modalitetin e terapisë puls, më rrallë ilaçe anti-inflamatore jo-steroide.
15. Terapia me rrezatim dhe lazer - me ënjtje të fortë dhe dhimbje në pankreas.
16. Në rast të çrregullimeve neuropsikike, një efekt i mirë u mor nga recetat e nosepam (orehotel), seduxen, fenozepam, amitriptyline.
17. Me refluks të rëndë, përdoren eglonil (sulpiride), cerukal, motilium dhe të tjerët prokinetics.
18. Gjatë asenizimit - piracetam (nootropil) me 0.2-0.4 g 3 r / ditë, piriditol (encefabol) brenda në 0,1-0,2 g 3 r / ditë.
19. Me mungesë të theksuar të vitaminave dhe mineraleve - preparate multivitamine (të pavendosur, askorutinë, etj).
20. Për të ndikuar në faktorët e trombociteve - heparina deri në 20,000 njësi nën lëkurën e barkut për 5-7 ditë.
21. Barnat që përmirësojnë metabolizmin - pentoksil, metiluracil.
22. Substancat lipotropike - lipokaina, metionina.
23. Steroide anabolike - nerabol, retabolil, riboksin.
Teksti i punës shkencore me temën "Faktorët e rrezikut që ndikojnë në përparimin e pankreatitit kronik"
40. Weber K. Neubert U. Karakteristikat klinike të sëmundjeve të migrantëve të hershëm të eritemës dhe disoduesve të afërt // "Lyme Borrelio-
sis ” Procedimet e Simpoziumit të Dytë Ndërkombëtar mbi Sëmundjen Lyme dhe Disoders Vienna. - 1985. -P.209-228.
FAKTORT E RREZIKUT P INRFSHIRSIMIN E PROGRESIONIT T P PANCREATITIS KRONIK
IV Reshina, AN Kalyagin
(Universiteti Shtetëror i Mjekësisë Irkutsk, rektor - doktor i shkencave mjekësore, profesor I.V Malov, departamenti i propaedeutikës së sëmundjeve të brendshme, shef - doktor i shkencave mjekësore, profesor Yu.A. 1oryaev, Spitali Klinik Nr.1 i Irkutsk, "mjeku kryesor -
Përmbledhje. Artikulli paraqet të dhëna për letërsinë mbi problemet e faktorëve të mundshëm ekzogjenë dhe endogjenë që shkaktojnë përparimin e pankreatitit kronik.
Fjalët kyçe: pankreatiti kronik, prognoza, faktorët e përparimit.
Termi pankreatitit kronik (CP) nënkupton një grup sëmundjesh kronike të pankreasit (pankreasit) të etiologjive të ndryshme, kryesisht inflamatore në natyrë me fokus-progresiv fokale, segmentale ose difuzive degjeneruese, ndryshime shkatërruese në pjesën e saj ekzokrine, atrofi të elementeve të gjëndrave, zëvendësim të indit fibroz të tyre, ndryshime në sistemin e kanalit të pankreasit me formimin e cisteve, gurët me shkallë të ndryshme të shkeljes së funksionit të gjëndrave ekzokrine dhe endokrine.
Në strukturën e incidencës së organeve tretëse, CP është 5.1–9.0%, dhe në praktikën e përgjithshme klinike, 0.2–0.6%. Gjatë 30 viteve të fundit, ka pasur një prirje botërore drejt një rritje në incidencën e CP për më shumë se 2 herë. Në Rusi ka një rritje më intensive në incidencën e CP si në mesin e të rriturve ashtu dhe në mesin e popullatës së fëmijëve 1,3,6.
Ndër faktorët që ndikojnë në shfaqjen dhe përparimin e CP, faktorët endogjenë dhe ekzogjenë 1.25, 33.42.47 mund të dallohen me kusht. Grupi i parë përfshin faktorë trashëgues dhe gjenetikë: mungesë alfa1-antitripsin, mutacione gjenesh, lloj trashëgimie, ulje të përqendrimit të litostatinit, etj., Si dhe prodhimin e autoantitrupave, efektin e ndërmjetësuesve dhe citokinëve pro-inflamatorë, çrregullimet metabolike dhe ndryshimet hormonale, sëmundjet e hepatoduodenalit zonat, kushtet hiperacid, etj. Faktorët ekzogjenë përfshijnë: abuzimin me alkoolin, pirjen e duhanit, gabimet në dietë, marrjen e ilaçeve të caktuara, ekspozimin ndaj toksinave, faktorët e stresit, etj.
Janë veçuar faktorët e mëposhtëm të përparimit dhe kronikitetit: pasojat e pankreatitit akut, marrja jo e rregullt e barnave parandaluese, etj. 1,3,17,22,23,25, 42,47. Jo gjithmonë faktori që ishte nxitësi i sëmundjes është prognostikisht i rëndësishëm. Nuk është sekret që stili i jetës dhe ambienti ndikojnë një rol shumë më të madh në zhvillimin e disa sëmundjeve sesa parakushtet gjenetike 7.8, 25.42.47.
CP e trashëguar përbën 5% të të gjitha formave. Sëmundja shpesh fillon në fëmijëri dhe ka një kurs vazhdimisht progresiv, me acarime periodike, dhe çon në neobraz-
imitojnë ndryshimet morfologjike në parenkimën e organeve 7.8, 25.42.47.
D. Whitercomb dhe L. Bodic, duke iu referuar teorisë gjenetike të CP-së trashëgimore, sugjeruan një mekanizëm për zhvillimin dhe përparimin e kësaj forme të CP - rezistenca e molekulave të tripsinës ndaj hidrolizës, vërtetoi se relapset shkaktohen nga aktivizimi i një sasie të madhe të tripsinës, krahasuar me atë që mund të bllokojë frenues i tripsinës pankreatike.
Frenuesi i tripsinës sekretuese pankreatike (emri i zakonshëm është frenues i proteinazës serine, Kazal tip 1, SPINK1) është një peptid që ka aftësinë specifike të frenimit të tripsinës duke bllokuar qendrën e tij aktive, SPINK1 është në gjendje të frenojë rreth 20% të sasisë totale të tripsinës 1, 47. Faktorët mjedisorë: konsumi i alkoolit, pirja e duhanit, një dietë e pabalancuar, si dhe prania e sëmundjeve shoqëruese të sistemit të tretjes përkeqësojnë parashikimin e CP-së trashëgimore. Kjo mund të shpjegojë faktin se manifestimi klinik i CP-së trashëgimore më shpesh ndodh në moshën 3-10 vjeç, dhe kulmi i dytë vërehet në moshën 20-25 vjeç, i cili më së shpeshti shoqërohet me fillimin e konsumimit të rregullt të alkoolit prej 8.42.
Mutacionet e gjenit kationik të tripsinogenit. Tripsinogjeni kationik, duke qenë një pararendës i tripsinës, luan një rol kryesor në hidrolizën e proteinave ushqimore, si dhe në aktivizimin e të gjitha enzimave të tjera tretëse të sintetizuara në një formë joaktive. Aktivizimi i parakohshëm i tripsinogjenit në pankreasit shkakton kaskadën e aktivizimit të enzimave të tjera dhe çon në vetë tretje të indit pankreatik, i cili është mekanizmi kryesor patogjenetik i pankreatitit akut. Sulmet e përsëritura të pankreatitit akut me kalimin e kohës çojnë në zhvillimin e CP. Ekzistojnë dy mekanizma kryesorë fiziologjikë që parandalojnë aktivizimin e parakohshëm të tripsinës: joaktivizimi me një frenues të tripsinës pankreatike sekretare dhe autolizë.
Në kthesën e viteve '90 të shekullit të kaluar, u zbulua proteina e gurëve pankreatik, litostatin. Ajo u gjet në lëngun e pankreasit të pacientëve, kryesisht me alkool alkool, pasi CP përparon, niveli i litostatinës zvogëlohet dhe kjo çon në zhvillimin e kalkulave në kanalet, kalcifikimin
indi pankreatik 9.19.40. Sidoqoftë, ekziston një këndvështrim tjetër - alkooli dhe metabolitët e tij pengojnë sintezën e litostatinës, duke zvogëluar kështu sasinë e saj. Proteinat si litostatina gjenden në pështymë, në urinë, dhe përqendrimi i tyre rritet me CP kalkuloz.
Kohët e fundit, një numër i madh i botimeve janë shfaqur mbi rolin e oksidimit të radikalit të lirë dhe stresit oksidativ në patogjenezën e pankreatitit. Në të njëjtën kohë, inflamacioni vazhdon në pankreas, faktorët anti-inflamator zvogëlohen gradualisht, proceset eksudative të inflamacionit zëvendësohen me ato proliferative, gjë që përfundimisht çon në formimin e fibrozës së pankreasit. Duke marrë parasysh faktin se efekti i N0 është rritur në kushte të hipoksisë, çdo ndikim mjedisor mund të konsiderohet prognostikisht i rëndësishëm për acarime dhe përparim të CP, veçanërisht ato që çojnë në një ulje të mbrojtjeve të trupit 33, 34.48.
Edhe në fillimin e viteve 50 të shekullit XX. ishin shprehur mendime në lidhje me mekanizmat autoimunë që ndikojnë në përparimin e CP 23,28. Zbulimi i antitrupave ndaj anhidrazës karbonike I dhe II konsiderohet specifike për CP autoimune (AIC); përveç kësaj, antitrupa të ndryshëm organikë mund të zbulohen (anti-bërthamor, animokondrial, anti-zbutës, antineutrofilik) 23, 32. AICP mund të izolohet ose vërehet në shoqërim me Sindroma e Sjogrenit, cirroza biliare primare, sëmundja e Crohn dhe koliti ulçeroz ose sëmundje të tjera autoimune. Në këtë rast, ekziston një marrëdhënie e ngushtë midis përparimit të një sëmundjeje dhe përkeqësimit të rrjedhës së një tjetri. Ekziston një lidhje indirekte midis përparimit të AIHP dhe përparimit të infeksioneve të caktuara virale, kryesisht me përparimin e hepatitit kronik viral C dhe C. AIHP, ndërsa përparon, çon në uljen e indeve pankreatik, ngushtimin e parregullt të përhapur të kanalit pankreatik, fibrozën progresive dhe infiltrimin mononuklear të indit pankreatik, gjë që përfundimisht çon në zhvillimin e sekretimit të shprehur së pari, dhe më vonë dështimit të organit intrasekretory.
Arsyeja për klasifikimin e hiperkalcemisë si faktorë që ndikojnë në prognozën dhe rrjedhën e CP ishin vëzhgimet që demonstrojnë zhvillimin e shpeshtë të sëmundjes ose peshën e saj tek njerëzit që vuajnë nga hiperparatiroidizmi 21.30.
Hiperlipidemia (në veçanti, hipertrigliceridemia) është një faktor etiologjik i njohur në pankreatitit akut, rreziku i të cilit rritet me një rritje të triglicerideve mbi 1000 mg / dl. Sa i përket hiperlipidemisë si një faktor etiologjik në CP, të dhënat e disponueshme aktualisht janë kontradiktore. Duke i përmbledhur ato, mund të konkludojmë se, me siguri, CP mund të zhvillohet në rastet e hiperlipidemisë së kontrolluar dobët të zgjatur të dobët, e cila, megjithatë, ndodh mjaft rrallë, ndërsa përparimi i CP ekzistues ndodh me një ritëm më të shpejtë, ose shpesh sëmundja bëhet më e rëndë.
Dhimbja e fortë, e zgjatur është kryesore
një simptomë e CP, megjithatë, nga pikëpamja patofiziologjike, dhimbja shkakton mekanizmat e reaksionit inflamator, përkeqëson ndryshimet morfologjike në pankreas, dhe kështu sulmi pa ndalim i dhimbjes mund të konsiderohet si një faktor në përparimin e sëmundjes 30,31.
Një numër studimesh shkencore të bazuara në prova kanë treguar një lidhje të drejtpërdrejtë midis shfaqjes së përkeqësimeve të CP, kursit të saj për gjendjen e sekretimit të stomakut. Në kushte të një gjendje hiperacide, fibroza e pankreasit zhvillohet më shpejt. .Shtë vërtetuar edhe efektiviteti terapeutik i përdorimit të ilaçeve antisekretore me qëllim ndalimin e sulmeve të CP 4,5,26. Prania e refluksit biliare-pankreatik gjithashtu luan një rol të rëndësishëm në zhvillimin e CP. Ky fenomen patologjik provokon një proces inflamator në gjëndër, i shoqëruar nga një rritje në faktorin e nekrozës së tumorit-alfa me 14.2 herë në krahasim me grupin e kontrollit pa zbaticë, duke çuar në përparimin e sëmundjes latente dhe relapsa të shpeshta.
Në pacientët që vuajnë nga insuficienca renale kronike, vërehet një rritje në shpeshtësinë e zhvillimit të akut dhe të CP, një rritje në përsëritje të CP. Në një studim, ndryshimet morfologjike në pankreas u gjetën në 20.6% të pacientëve që vuan nga dështimi i veshkave përkundrejt 4.7% në grupin e kontrollit.Ekzistojnë të dhëna që jo vetëm që veprimi i drejtpërdrejtë i toksinave uremike luan një rol në dëmtimin e pankreasit, por gjithashtu ndryshon në profilin e hormoneve gastrointestinale, si dhe ndryshime në sekretimin e bikarbonateve dhe proteinave, të vërejtura në dështimin e veshkave.
Divisumi i pankreasit është një anomali e zhvillimit të pankreasit për shkak të një shkelje të bashkimit të primordisë pankreatike dorsale dhe ventrale. Rezultati është kullimi i veçantë i dy pjesëve të pankreasit: pjesa ventrale e kokës është drenazhuar nga një hapje e shkurtër e kanalit wirsung mbi thithkën e madhe duodenale, dhe sekreti nga pjesa dorsale e kokës, si dhe trupi dhe bishti, rrjedh nëpër kanalin santorin dhe thithkën e vogël duodenale. Divisumi i pankreasit ndodh në 5-10% të popullsisë dhe në shumicën e rasteve nuk manifestohet klinikisht. Në të njëjtën kohë, ka shumë vëzhgime që demonstrojnë lidhjen midis kësaj anomalie dhe relapsi akute ose CP. Supozohet se në disa raste me stimulim të theksuar të sekretimit të pankreasit, madhësia e vogël e thithkës duodenale të vogël nuk lejon një dalje adekuate të sekretimit nga shumica e pankreasit, d.m.th., ndodh stenoza relative, e shoqëruar me një rritje të presionit në kanalin pankreatik, i cili ndoshta është baza për zhvillimin e pankreatitit . Mundësia e një mekanizmi të tillë patogjenetik konfirmohet nga një përmirësim i gjendjes së pacientëve pas papillosfincterotomisë endoskopike të thithkës së vogël duodenale.
Mosfunksionimi i sfinkterit Oddi (DLS) është një pengesë beninje jo-llogaritëse e rrjedhës së sekretimit të biliare ose pankreasit në nivelin e sfinkterit Oddi. Pacientët me DLS mund të ndahen në dy grupe: 1) me stenozë sfinkteri, 2) me lëvizje të dëmtuar
veprimtaria e dobishme e sfinkterit. Në të dy rastet, rezultati është hipertension intraduktiv, duke shkaktuar shfaqjen e simptomave të tilla si dhimbje barku, zgjerim të kanalit biliare të zakonshëm, hiperfermentemi, si dhe shenja klinike të pankreatitit. Ka arsye për të besuar se DLS është një nga shkaqet kryesore të pankreatitit akut dhe kronik përsëritës idiopatik. Për më tepër, rritja e hipertensionit intraduktiv çon në përparimin e CP.
Abuzimi i alkoolit është një faktor kryesor etiologjik në CP, si dhe një faktor kryesor në përparimin, i cili zë 55-80% të të gjitha rasteve. Shenjat klinike të CP alkoolike shfaqen zakonisht në moshën 35-45 vjeç. Sëmundja është më e zakonshme tek burrat sesa tek gratë. Intervali nga fillimi i përdorimit sistematik të alkoolit deri në shfaqjen klinike të CP është zakonisht më shumë se 10 vjet (11-8 në gratë dhe 18-11 në burra), ndërsa doza mesatare ditore e alkoolit arrin, si rregull, 100-200 g etanol 9.43.44 . Lloji i pijeve alkoolike nuk ka rëndësi për zhvillimin e CP alkoolik. Thelbësore është sasia absolute e etanolit me efekte toksike. Shtë vërtetuar se ekziston një lidhje lineare midis sasisë totale të alkoolit të marrë dhe rrezikut relativ të zhvillimit të CP, dhe më vonë rreziku i rikthimit të 17,44. Ekzistojnë dëshmi se njerëzit që konsumojnë më shumë se 100 g etanol në ditë, kanë një rrezik të rritur 11-fish të zhvillimit dhe përkeqësimit të CP në krahasim me jo-pirësit. Sidoqoftë, nuk ishte e mundur të përcaktohej doza e pragut, teprica e së cilës është e mbushur me zhvillimin e CP, e cila tregon një ndjeshmëri të ndryshme individuale ndaj alkoolit dhe rolin e mundshëm të faktorëve të tjerë në zhvillimin e CP alkoolik. Kjo konfirmohet gjithashtu nga fakti që vetëm 5-10% e alkoolikëve zhvillojnë klinikisht manifestim të dëmtimit të pankreasit. Si bashkë-faktorë të mundshëm që forcojnë efektin toksik të etanolit, diskutohet një dietë me kalori të lartë dhe të pasura me proteina me një përmbajtje shumë të lartë ose shumë të ulët të yndyrës, nikotinë, një mungesë të vitaminave dhe elementëve gjurmë (bakër, selen), dhe një shqetësim metabolik i kalciumit 11,17,43,44. Ekziston gjithashtu një mendim se alkooli në vetvete është vetëm një ko-faktor që kontribuon në zhvillimin e CP në individë të ndjeshëm me një predispozicion gjenetik. Pra, në disa studime, u tregua se tek individët që vuajnë nga CP alkoolike, më shpesh sesa në kontroll, gjenden mutacione të gjeneve PBT dhe 8RSC1. Gjenet e tjera u studiuan si "kandidatë" të mundshëm, megjithatë, deri më tani nuk është e mundur të përcaktohet përfundimisht se cila është baza gjenetike e CP alkoolike.
Një numër studimesh epidemiologjike kanë treguar që duhanpirësit kanë një rrezik të rritur për zhvillim dhe rrjedhë më të rëndë të CP, me rrezikun që rritet me një rritje të numrit të cigareve të tymosura 35.43. Mekanizmi i saktë i ekspozimit të duhanit në pankreas është i panjohur, megjithatë, ka prova që pirja e duhanit çon në një ulje të sekretimit të bikarbonateve pankreatik, dhe gjithashtu ndihmon në uljen e metodës që pengon tripsin
niveli i serumit dhe alfa1-antitripsina. Kështu, në ditët e sotme, pirja e duhanit njihet si një faktor rreziku i pavarur për 18,21,35 CP.
Ashpërsia e përkeqësimeve të CP ndikohet nga niveli i çrregullimeve psikologjike: ankthi personal dhe depresioni. Sa më i lartë të jetë, aq më i lartë është perceptimi subjektiv i dhimbjes, aq më i lartë është edhe ashpërsia e procesit.
Disa ilaçe: diuretikët tiazidë, tetraciklina, sulfonamidet, estrogjenet, azathioprina, 6-mercaptopurina, L-asparaginaza, etj. Mund të veprojnë si pika fillestare e CP. Ekziston gjithashtu një mendim se këto ilaçe mund të përkeqësojnë rrjedhën e CP të çdo etiologjie 21,23, 44. Të dhënat për marrëdhënien e CP me përdorimin e ilaçeve janë të pakta.
Anydo faktor që çon në përparimin e CP herët a vonë, çon në shfaqjen e insuficencës pankreatike ekzokrine, sindromën e përthithjes së malit dhe insuficiencës trofologjike, diarre të vazhdueshme me jashtëqitje të bollshme të bollshme shkaktojnë dehidrim të pacientit, çrregullime dysbiotike zhvillohen natyrshëm, duke përkeqësuar rrjedhën e sëmundjes themelore 31,37 . Janë kryer studime mbi faktorët e formimit të pamjaftueshmërisë ekzokrine të pankreasit, u zbulua se këto përfshijnë kohëzgjatjen e CP, shpeshtësinë e episodeve të përkeqësimeve të CP ose pankreatitit akut, konsumimin e alkoolit, nuk ka ndikim të faktorëve të tillë si mosha, terapia e mëparshme, sëmundjet shoqëruese, mosfunksionimi autonom dhe gjendja psikoemotive. Më shpesh, me zhvillimin e pamjaftueshmërisë ekzokrine, përgatitjet e polenzizës përshkruhen me një qëllim zëvendësues, por në shumicën e rasteve në një dozë jo adekuate prej 37.41, të cilën pacientët jo gjithmonë i marrin rregullisht, duke përkeqësuar kështu rrjedhën e CP. Wasshtë vërejtur se frenuesit e pompës proton nuk ndikojnë në ashpërsinë e funksionit pankreatik exocrine, dhe somatostatina dhe analoget e saj çuan në frenimin e tij dhe zhvillimin e pamjaftueshmërisë.
Në lidhje me gabimet në dietë, ekziston një këndvështrim i dyfishtë. Disa autorë japin prova që rreziku i përkeqësimit të CP rritet në mënyrë të konsiderueshme me përdorimin e shpeshtë të ushqimeve yndyrore dhe pikante, që këto gabime në dietë janë një faktor rreziku prognostikisht i pafavorshëm i 24.28. Bazuar në studime të tjera, përfundimi është i bazuar, përkeqësime të CP, ashpërsia e kursit të saj varet nga kohëzgjatja e dietës me kufizimin e yndyrnave dhe proteinave shtazore, si shembull jepet një formë e veçantë e CP - pankreatiti tropikal 21, 30.
Me CP, për dallim nga disa sëmundje të tjera, nuk ka kritere përgjithësisht të pranuara prognostike. Praktikisht nuk ka prova të sakta në lidhje me rolin e një ose një faktori tjetër të përparimit të CP në një formë të izoluar.
Shumë faktorë të ndryshëm të rrezikut dhe përparimi i KP, mospërputhja e mendimeve për rëndësinë e faktorëve të caktuar, prania e shpeshtë e kushteve shoqëruese sugjeron që kjo temë është gjerësisht e hapur për diskutim.
FAKTOR RT E RREZIKUT P INRFUNDIMIN E PROGRESIT TING PANCREATITIS KRONIK
I.V. Reshina, A.N. Kalyagin (Universiteti Shtetëror Mjekësor Irkutsk, MUZESS "Spitali Klinik Nr. 1 Irkutsk")
Në artikull janë paraqitur të dhënat letrare për problemet e mundshme exo-dhe endogjene faktorët që shkaktojnë përparimin e pankreatitit kronik.
1. Buklis E.R. Baza patologjike e sëmundjeve të pankreasit dhe sekretimit të stomakut // Ros. ditar gastoroenterol., hepatol., coloproctol. - 2004. - Nr.4.
2. Vinnik Yu.S., Cherdantsev D.V., Markelova N.M. et al. Roli i çrregullimeve imunologjike në pankreatitin akut destruktiv // Sib. mjaltë. Jour. - 2005. - Nr. 1. - C.5-7.
3. Guberghrii N.B., Khristich T.N. Pankreatologjia klinike. - Donetsk: Swan, 2000 .-- 416 f.
4. Kalyagin A.N. Afrimet ndaj terapisë antisekretore të pankreatitit kronik // Sib. revista gastroenterol. dhe hepatol. - 2004. - Nr 18. - S.149-151.
5. Kalyagin A.N., Reshina I.V., Rozhansky A.A., Kulikova O.N. Efektiviteti i përdorimit oral të frenuesve të pompës proton në trajtimin e përkeqësimeve të pankreatitit kronik // IV gastroenterolog Siberian Lindor. Conf. "Problemet klinike dhe epidemiologjike dhe etno-mjedisore të sëmundjeve të sistemit tretës". - Abakan, 2004 .-- P.44-48.
6. Mayev IV. Pankreatiti kronik: Algoritmet për diagnostikimin dhe taktikat terapeutike. - M .: GOU VUNMTS Ros-zdrava, 2006. - S.5-10.
7. Mayev I.V. Pankreatiti i trashëguar // Ros. revistë gastroenterol., hepatol., coloproctol. - 2004. - Nr. 1.
8. Mayev I.V. Sëmundjet trashëgimore të pankreasit të njëjtat lot // Prospektet klinike të gastroenterolit., Hepatol. - 2002. - Nr. 4. - S.20-27.
9. Mayev I.V., Kucheryavy Yu.A. Litostatin: një pamje moderne e rolit biologjik dhe patogjenezës së pankreatitit kronik // Ros. ditar gastoroenterol., hepatol., coloproctol. - 2006. - Nr 5. - C.4-10.
10. Osipenko MF, Venzhina Yu .U Faktorët e rrezikut për formimin e insuficencës ekzokrine pankreatike / Materialet e gastroenterologut XI rus. javë // Ros. revistë gastroenterol., hepatol., coloproctol. - 2005. - Nr. 5. App. Nr 26. - F.63.
11. Pasieshvili L.M., Morgulis M.V. Mekanizmat e dështimit funksional të pankreasit në pacientët me pankreatitit kronik me origjinë alkoolike / Materiale të gastroenterologut XI rus. javë // Ros. revistë gastroenterol., hepatol., coloproctol. - 2005. - Nr. 5. App. Nr 26. - F.63.
12. Reshina I.V., Kalyagin A.N. Marrëdhëniet psikosomatike në pacientët me pankreatitit kronik // Materialet e Konferencës II Ndër-Rajonale. "Disordersrregullime psikosomatike dhe somatoforme në praktikën terapeutike" / Ed. FI Belyalov. - Irkutsk, 2006.
13. Robinson M.V., Trufakin V.A. Apoptoza dhe citokinat // Sukseset në biologjinë moderne. - 1999. - T. 119, nr 4. - S.359-367.
14. Shirinskaya N.V., Dolgikh T.I., Akhmedov V.A., Vtorushin I.Ya. Profili i TNF-alfa në pacientët me pankreatitit kronik të përsëritur në prani të refluksit pankreatik biliare // Sib. ditar gastroenterol., hepatol. - 2003. - Nr. 16, 17. - S. 62-63.
15. Addadi L., Weiner S. Ndërveprimi midis proteinave acide dhe kristalit: kërkesat stereokimike në biomineralizim // Proc. Hatl. Acad. Sci. USA. - 1985. - Vol. 82. - F.4110-4114.
16. Aithal G.P.,. Breslin N.P., Gumustop B. et al. Përqendrime të larta të serumit IgG4 në pacientët me pankreatit sklerozues // E re. Engl. J. Med. - 2001. - Vol. 345. - GT147-148.
17. Ammann R7W, Heitz P.U., Kloppel G. Kursi i pankreatitit kronik alkolik: një studim afatgjatë klinikomorfologjik i ardhshëm // Gastroenterologji. - 1996. - Vol. 111. - F.224-231.
18. Bimmler D., Frisk T.W., Scheele G.A. et al. Sekretimi i nivelit të lartë i litostathinës pankreatike të miut natyral në një sistem të shprehjes baculovirus // Pankreasi. - 1995. - Vol.
19. Bimmler D, Craf R, Scheele G. A., Frick T. W. et al. Lithostathina e shprehur me baculovirus miu është një frenues i kristalatit të karbonatit të kalciumit: nuk i shpërndan nënprapertidit të tij N-terminal asnjë veprim pengues kristal // Pankreasi. - 1995. - Vol. 11. - F.421.
20. Bimmler D., Craf R., Scheele G.A., Frick T.W. Proteina e gurit pankreatik (litostathina), një frenues i kristalatit të karbonatit të kalciumit pankreatik fiziologjikisht të rëndësishëm // J. Biol. Chem. - 1997. - Vol. 272. - P.3073-3082.
21. Bornman P. C., Beckineham I.J. Pankreatiti kronik // BMJ.
- 2001. - Vol. 322. - F.660-663.
22. Cavallini G., Bovo P., Bianhini E. et al. Shprehja ARN e lajmëtarit litostatinë në lloje të ndryshme të pankreatitit kronik // Mol. Cell. Biochem. - 1998. - Vol. 185. -P. 147-152.
23. Cavallini G., Frulloni L. Autoimniteti dhe pankreatiti kronik: Një marrëdhënie e fshehur // Jop. J. Paneas (Në internet). - 2001. - Vol. 2. - F.61-63.
24. Chebli J.M., de Souza A.F. et al. Pankreatiti Hyperlipemik: Kursi klinik // Arq. Gastroenterol. - 1999. - Vol. 36. - F.4-9.
25. Cohn J.A. et al. Lidhja midis mutacioneve të gjenit të fibrozës cistike dhe pankreatitit idiopatik // N. Engl. J. Med.
- 1998. - Vol. 339. - P.653-658.
26. DiMagno E.P. Shtypja e acidit të stomakut dhe trajtimi i insuficiencës së rëndë ekzokrine pankreatike // Praktika më e mirë. Res. Clin. Gastroenterol. - 2001. - Vol. 15, nr 3. - P.477-486.
27. Drenth J.P.H., teMorscheR., Jansen J.B.M.J. Mutacionet në frenuesin e proteinës serine Kazaltype 1 janë të lidhura fort me pankreatitin kronik // Gut. - 2002. - Vol.50. - ^ 687-692.
28. Ectors N, Mailet B., Aerts R. et al. Pankreatiti kronik shkatërrues i kanalit jo alkogolik // Gut. - 1997. .Vol. 41. - F.263-267.
29. EtemadB., Whitcomb D.C. Pankreatiti Kronik: Diagnoza, Klasifikimi dhe Zhvillimet e reja gjenetike // Gastroenterologjia. - 2001. - Vol. 120. - F.682-707.
30. Foitzik Th., Buhr H.J. Neue Aspekte in der Pathophysiologie der chronischen Pankreatitis // Chirurg. - 1997. - Bd 68. - S.855-864.
31. Hardt P. D., Bretz L, Krauss A. et al. Funksioni ekzologjik pankreatik i pankreasit dhe morfologjia e kanalit në pacientët me kolelithiasis // Dig. Dis. Sci. - 2001. - Vol. 46. - P536-539.
32. Koga J., Yamaduchi K., Sugitani A. et al. Pankreatiti autoimun duke filluar si një formë e lokalizuar // J. Gastroenterol.
- 2002. - Vol. 37, nr 2. - P. 133-137.
33. Konturek S.J., Bilski J., Konturek R.K. et al. Roli i oksidit nitrik endogjen në kontrollin e sekretimit të pankreasit të qenit dhe rrjedhës së gjakut // Gastroenterologjia. - 1993. - Vol. 104. - F.896-902.
34. Konturek S.J., Szlachcic A., Dembinski A. et al. Oksidi nitrik në sekretimin e pankreasit dhe pankreatitit i shkaktuar nga hormoni te minjtë // Int. J. Pancreatol. - 1994. - Vol. 15. - P19-28.
35. Lin Y., Tamakoshi A., Hayakawa T. et al. Pirja e duhanit të cigareve si një faktor rreziku për pankreatitin kronik: një studim i kontrollit të rasteve në Japoni // Pankreasi. - 2000. - Vol. 21. - P. 109-114.
36. Lovanna J, Frigerio J. M, Dusetti N. et al. Lithostathine, një frenues i rritjes së kristalit CaCO në lëngun e pankreasit shkakton bakteriale
fgregacioni // Pankreasi. - 1993. - Vol. 8. - 11597-601. eyer J.H., Elashoff J., Porter-Fink V. et al. Boshllëku i stomakut postprandial i sferave 1-3 milimetër // Gastroenterelogy. - 1988. .Vol. 94. - P. 1315-1325.
38. Muscat J.E., Harris R.E., Halli N.J. Pirja e duhanit të cigareve dhe kolesterol plazma // Am. Hart. J. - 1991. - Vol. 121, nr.1.
39. Nishimori I., Kamakura M., Fujikawa-Adachi K. et al. Mutacionet në ekzon 2 dhe 3 të gjenit kationik të tripsinogenit në familjet japoneze me pankreatit trashëgues // Gut. - 1999. .Vol. 44. - Fq.259-263.
40. Paland L., Lallemand J. Y, Stoven V. Një pasqyrë mbi rolin e litostathinës së pankreasit njerëzor // Pankreas (Online). - 2001. - Vol. 4 Nr 2. - P92-103.
41. Pounder R.E. Shtojcat e enzimës pankreatike dhe kolonopatia fibrozuese // Efektet anësore të Drogës Vjetore 20 / Ed. J.K Aronson - 1997 .-- Kapitulli 36. - P.322.
42. Sharer N. et al. Mutacionet e gjenit të fibrozës cistike te pacientët me pankreatit kronik // Engl New. J. Med. - 1998. - Vol. 339. - F.645-652.
43. Talamini G., Bassi C. et al. Alkooli dhe pirja e duhanit si faktorë rreziku në pankreatitin kronik dhe kancerin e pankreasit // Dig. Dis. Sci. - 1999. - Vol. 44. - F.1301-1311.
44. Tandon R.K., Sato N., GardP.K Pankreatiti kronik: Raporti i konsensusit Azi-Paqësorit // Journal of Gastroenterology and Hepatology. - 2002. - Vol. 17. - P.508-518.
45. Testoni P.A. Aetiologjitë e pankreatitit akut të përsëritur: Sëmundja e relaksimit akut ose kronik? // JOP. J. Pancreas (Në internet). - 2001. .Vol. 2.- P.357-367.
46. Varshney S., Johnson C.D. Ndarja e pankreasit // Int. J. Pancreatol. - 1999. .Vol. 25. - P135-141.
47. Whitecomb D. et al. Pankreatiti i trashëguar marshon në kromozomin 7q35 // Gastroenterologji. - 1996. - Vol. 110. - F.253-263.
Patogjeneza e pankreatitit akut
Praktika mjekësore identifikon një numër të konsiderueshëm faktorësh që janë shkaqet e zhvillimit të fazës akute të sëmundjes. Për të kuptuar më mirë etiologjinë, është e nevojshme të merren parasysh pankreasi funksional.
Organi i brendshëm i referohet organeve të sekretimit difuz. Kryen disa funksione. E para përfshin ekzokrine, si rezultat i së cilës ndodh zhvillimi i enzimave tretëse që lehtësojnë procesin e tretjes së ushqimit. Funksioni i dytë është endokrin. Pankreasi prodhon insulinë hormonale, e cila është e përfshirë në rregullimin e sheqerit në trup.
Enzimat pankreatike (lipaza, proteaza dhe amylaza), së bashku me pjesën tjetër të sekretimit, hyjnë në sistemin tubul, të cilët në dalje kombinohen në kanalin pankreatik. Enzimat ndihmojnë në prishjen e përbërësve kryesorë të ushqimit - yndyrnat, karbohidratet dhe proteinat.
Për të parandaluar procesin e vetë-tretjes së organit të brendshëm, proteazat prodhohen në gjendje joaktive. Nën ndikimin e disa komponentëve aktivë në duoden, ato shndërrohen në fazën aktive, si rezultat i së cilës ndihmojnë në prishjen e komponimeve proteinike. Isshtë një dështim në këtë zinxhir që nënvizon patogjenezën.
Patanatomia identifikon disa mekanizma për zhvillimin e proceseve inflamatore të pankreasit. Këto përfshijnë:
- Zbaticë.
- Alternative.
- Hypertensive.
Alterimi është shndërrimi anormal i qelizave pankreatike, i cili shoqërohet me një çrregullim në funksionalitetin e tyre. Dallimi midis këtij mekanizmi të zhvillimit është për shkak të ndikimit negativ të faktorëve të jashtëm dhe jo të brendshëm. Ata fillojnë procesin e shkatërrimit të qelizave. Faktorët klasifikohen si më poshtë:
- Kimike - helmim me ilaçe, substanca alkaline, acide, kripëra.
- Biologjike - një sëmundje virale ose infektive.
- Mekanike - trauma, operacioni.
Në variantin e hipertensionit, një rritje e presionit brenda kanaleve pankreatike vërehet te pacientët. Ekzistojnë disa arsye për gjendjen patologjike:
- Zhvillimi i sëmundjes për shkak të abuzimit me alkoolin dhe ushqimet yndyrore. Kanalet nuk mund për një kohë të shkurtër të largojnë tërë sekretin e gjëndrës. Në disa situata, patogjeneza e këtij lloji të sëmundjes bazohet në tiparet anatomike të një personi.
- Faza akute me bllokimin e gypave pankreatik. Më shpesh, bllokimi shkaktohet nga gurët e tëmthit në sfondin e sëmundjes së tëmthit ose nga shtrydhja nga një tumor.
Me një formë zbaticë, pacienti zbulon një injeksion të biliare në kanalin pankreatik, i cili çon në dëmtimin e qelizave pankreatike.
Shkaku kryesor është pengimi i zorrëve, toni i pamjaftueshëm i sfinkterit të Oddi.
Faktorët që çojnë në zhvillimin e inflamacionit akut të gjëndrës
 Inflamacioni i pankreasit në formën e një procesi të veçantë patologjik pothuajse kurrë nuk ndodh në praktikën mjekësore. Hekuri është i përfshirë në shumë procese kimike dhe biokimike në trup, ai është i ndikuar nga sëmundje të ndryshme të organeve të brendshme, veçanërisht traktit digjestiv.
Inflamacioni i pankreasit në formën e një procesi të veçantë patologjik pothuajse kurrë nuk ndodh në praktikën mjekësore. Hekuri është i përfshirë në shumë procese kimike dhe biokimike në trup, ai është i ndikuar nga sëmundje të ndryshme të organeve të brendshme, veçanërisht traktit digjestiv.
Pankreatiti është primar dhe sekondar. Lloji i parë është jashtëzakonisht i rrallë, pasi në shumicën e fotove klinike, inflamacioni i pankreasit shkaktohet nga sëmundje të tjera, kështu që ata flasin për patologji sekondare.
Kriteret për ashpërsinë e pankreatitit përcaktohen nga shumë aspekte. Grupi i moshës së pacientit merret në konsideratë (rreziku është më i lartë nëse pacienti është më i vjetër se 55 vjeç), sëmundje shoqëruese, përqendrimi i leukociteve dhe glukozës në gjak, faza e sëmundjes (nëse vërehet një përkeqësim i formës kronike).
Faktorët e rrezikut për pankreatitit akut mund të ndahen në disa grupe të kushtëzuara. Чаще всего причиной воспаления становятся следующие патологии:
- Нарушение функциональности желчного пузыря. Выделяют патологии: калькулезный, острый или хронический холецистит, желчекаменное заболевание.
- Сахарный диабет 2-ого типа.
- Тромбоз кровеносных сосудов, вследствие чего ПЖ страдает от дефицита кислорода и питательных веществ.
- Порок желчных путей врожденного характера.
- Заболевания большого сосочка 12-перстной кишки (опухолевые новообразования, воспалительные процессы).
- Хроническая форма печеночной недостаточности (цирроз печени, любая форма гепатита).
- Патологии желудочно-кишечного тракта хронического течения (колит, заболевание Крона).
- Reaksione alergjike sistemike, dyskinesia biliare në një grua shtatzënë, eritematoza sistemike e lupusit, skleroderma sistemike.
Lista mund të plotësohet me një infeksion bakterial (sifiliz, ethe tifo), sepsë, metabolizëm i dëmtuar i dhjamit në trup dhe patologji sistemike të indit lidhës.
Në vendin e dytë sipas rëndësisë së faktorëve janë zakonet e këqija të pacientit. Këto përfshijnë abuzimin me alkoolin, pirjen e duhanit, dietë të dobët - mungesa e proteinave, konsumi i ushqimeve yndyrore, etj.
Në vendin e tretë janë ndërlikimet që shkaktohen nga përdorimi i ilaçeve për një kohë të gjatë. Një arsye tjetër është operacioni urgjent.
Përdorimi i ilaçeve të tilla si glukokortikosteroidet, diuretikët, sulfonamidet, estrogjenet, Furosemide, Metronidazole, Tetraciklin mund të provokojë zhvillimin e pankreatititit akut.
Trajtimi i fazës akute të sëmundjes
Në përputhje me kodin 10 të ICD, pankreatiti mund të jetë i formave të ndryshme. Faktorët që ndikojnë negativisht në pankreasit çojnë në shfaqjen e kësaj ose nganjëherë një lloj sëmundjeje. Për trajtim, duhet të identifikoni burimin.
Statusi lokal në pankreatit përcaktohet nga kriteret: bloating uniforme, palpimi manifeston dhimbje në projeksionin e pankreasit. Barku është i butë, infiltrimi i dhimbshëm në projeksionin e organit përcaktohet nga palpimi. Tensioni i barkut manifestohet në prani të eksudatit në zgavrën e barkut.
 Në një sulm akut, pacientët ankohen për simptoma: dhimbje të forta, një përkeqësim të mprehtë të mirëqenies, nauze dhe të vjella, dispepsi - diarre. Nëse nuk i siguroni një të rrituri ndihmë në kohë, atëherë gjasat për komplikime të ndryshme rriten (për shembull, nekroza e pankreasit). Në shenjat e para të inflamacionit, duhet të thirret një ambulancë.
Në një sulm akut, pacientët ankohen për simptoma: dhimbje të forta, një përkeqësim të mprehtë të mirëqenies, nauze dhe të vjella, dispepsi - diarre. Nëse nuk i siguroni një të rrituri ndihmë në kohë, atëherë gjasat për komplikime të ndryshme rriten (për shembull, nekroza e pankreasit). Në shenjat e para të inflamacionit, duhet të thirret një ambulancë.
Për diagnozën, përdoren testet laboratorike - një analizë e përgjithshme e urinës dhe urinës, një test biokimik i gjakut për përqendrimin e amilazës, tripsinës, glukozës. Si metoda instrumentale përdoren CT, MRI, radiografi, ultratinguj.
Trajtimi i formës akute të sëmundjes kryhet në një spital. Reklamimi i ilaçeve përfshin:
- Terapia e infuzionit është administrimi intravenoz i barnave që ndihmojnë në pastrimin e gjakut të substancave toksike dhe enzimave pankreatike.
- Medikamente për dhimbje.
- Pilula që ndihmojnë në prishjen e enzimave pankreatike (Gordox).
- Barnat që synojnë zvogëlimin e sekretimit të pankreasit (Atropina).
- Ilaçet antiemetike.
- Antibiotikë, antispazmatikë.
Një mjek në një sulm akut përshkruan agjërimin, i cili ju lejon të shkarkoni pankreasit, të zvogëloni ngarkesën nga organi i brendshëm. Rehabilitimi i pankreatitit përfshin marrjen e medikamenteve, ndjekjen e një diete të shëndetshme dhe heqjen dorë nga zakonet e këqija.
Statistikat vërejnë një shkallë të lartë të vdekshmërisë nëse një pacient zhvillon komplikime të tilla - pankreatiti hemorragjik, dështimi i veshkave dhe zemrës, funksioni i dëmtuar i veshkave, nekroza e pankreasit.
Një sulm akut mund të përsëritet. Kjo probabilitet është për shkak të shkakut që ka shkaktuar patologjinë, dhe sa me sukses mund të trajtohet.
Relapses mund të çojë në shfaqjen e një forme kronike të sëmundjes.
Shkaqet e pankreatitit akut
 Pankreatiti Parenkimal shpesh shoqërohet me mungesë të substancave proteinike, ulçerë stomakut, aterosklerozë të enëve të gjakut, sëmundje infektive - hepatiti viral, tifo dhe sëmundje parazitare.
Pankreatiti Parenkimal shpesh shoqërohet me mungesë të substancave proteinike, ulçerë stomakut, aterosklerozë të enëve të gjakut, sëmundje infektive - hepatiti viral, tifo dhe sëmundje parazitare.
Forma biliare është pasojë e drejtpërdrejtë e patologjive të fshikëzës së tëmthit. Shpesh ka një kërkesë të kundërt për biliare ose pengim me gurë në tëmth, gjë që çon në zhvillimin e procesit inflamator. Ashpërsia e pankreatitit varet drejtpërdrejt nga sëmundja themelore.
Pankreatiti alkoolik është për shkak të aftësisë së alkoolit për të shkatërruar qelizat pankreatike. Shpesh, patologjia vazhdon kundër një sfondi të funksionimit të dëmtuar të mëlçisë, zhvillimit të cirrozës. Për të mbijetuar, pacienti duhet të braktisë plotësisht alkoolin. Shkalla e vdekshmërisë është 30-40% e të gjitha rasteve.
- Shytat çojnë në inflamacion të pankreasit. Në gjysmën e rasteve, patologjia është asimptomatike. Simptomat shfaqen në ditën 4-6. Në disa piktura, një sulm akut modifikohet në një kurs të ngadaltë.
- Fibroza cistike është një patologji gjenetike e karakterizuar nga një mutacion i një gjen të veçantë, si rezultat i të cilit preken organet e sekretimit dhe mushkërive.
Pankreatiti është shpesh fatale. Faktorët më të zakonshëm të rrezikut përfshijnë kolelithiazën, pirjen e tepërt, pirjen e duhanit dhe sëmundjet shoqëruese të sistemit tretës.
Parandalim
 Në një sulm akut të pankreatitit, është e nevojshme jo vetëm të lehtësoni simptomat, por edhe të parandaloni një rikthim të sëmundjes në të ardhmen. Shqyrtimet e mjekëve vërejnë se kjo në masë të madhe varet nga pacienti.
Në një sulm akut të pankreatitit, është e nevojshme jo vetëm të lehtësoni simptomat, por edhe të parandaloni një rikthim të sëmundjes në të ardhmen. Shqyrtimet e mjekëve vërejnë se kjo në masë të madhe varet nga pacienti.
Para së gjithash, rekomandohet të hiqni dorë nga konsumimi i cigareve dhe alkoolit. Kjo ndihmon për të zvogëluar barrën e organit të brendshëm. Dhe në prani të një forme kronike të sëmundjes, pacienti është i garantuar të shmangë përkeqësimin e tij.
Si masë parandaluese, përdoret mjekësia tradicionale. Supë efektive të bazuara në ijet e trëndafilit, një varg, kamomili farmaci. Zbatimi i tyre kryhet në kurse, ato ndihmojnë në rivendosjen e pankreasit.
Masat e tjera parandaluese:
- Aktiviteti i tepërt fizik, vrapimi, hedhja, shkuarja në banjë dhe sauna mund të shkaktojë përkeqësim. Opsioni ideal për ushtrime fizike është ecja, terapia fizike, masazhi, ushtrimet e frymëmarrjes.
- Gjendja e kanaleve biliare dhe fshikëzës së tëmthit ndikon në funksionimin e pankreasit. Shtë e nevojshme që të trajtohen me kohë sëmundjet, t'i nënshtrohen ekzaminimeve parandaluese.
- Ushqimi i duhur dhe i ekuilibruar. Ju nuk mund të overeat - kjo është një rrugë e drejtpërdrejtë për acarim. Me acarim, në përgjithësi indikohet uria me pankreatitit.
- Ju duhet të braktisni ushqimet e ëmbla dhe të yndyrshme, të konsumoni më pak ushqime që përmbajnë fibra të trashë - lakër, panxhar, karrota. Me pankreatitin, produktet e qumështit të thartuar, akoma me ujë mineral dhe ushqimet e detit shtohen në menu.
Sigurisht që parandalimi nuk garanton 100% se mund të shmanget një sulm i pankreatitit akut. Sidoqoftë, masat e thjeshta në formën e një jetese të shëndetshme ulin ndjeshëm rrezikun e zhvillimit të sëmundjes.
Shkaqet e pankreatitit përshkruhen në video në këtë artikull.
Arsyet e tjera
- Toksinat dhe faktorët metabolikë:
- abuzimi me alkoolin
- pirje duhani
- kalcium i lartë i gjakut (zhvillohet te pacientët me një paratiroide)
- mbipesha dhe ngrënia e ushqimeve yndyrore
- mungesa e proteinave në ushqim
- veprimi i ilaçeve dhe toksinave
- insuficienca renale kronike
- Obstruksioni i kanalit pankreatik:
- gurë në këtë kanal
- për shkak të prishjes së sfinkterit të Oddi
- obstruksioni i kanalit nga tumori, cistet
- plagët pas traumatike të kanaleve pankreatike (ndërlikimi i procedurave endoskopike: papillosfincterotomia, heqja e gurëve, etj.)
- Patologjia e fshikëzës së tëmthit dhe traktit biliare.
- Patologjia e duodenit.
- Pasoja e pankreatitit akut.
- Mekanizmat autoimune.
- Trashëgimia (mutacionet e gjeneve, mungesa e 1-antitripsinës, etj.).
- Helmintet.
- Futje e pamjaftueshme e oksigjenit në pankreas për shkak të aterosklerozës së enëve të gjakut që furnizojnë këtë organ me gjak.
- Keqformime kongjenitale të pankreasit.
- Pankreatiti kronik idiopatik (shkaku nuk mund të përcaktohet).
Simptomat e pankreatitit
- dhimbje barku: zakonisht dhimbja lokalizohet në epigastrium dhe kthehet, rritet pas ngrënies dhe zvogëlohet në një pozicion ulur ose përkulet përpara
- të vjella nga nauze
- diarre, steatorrhea (feces yndyror), rritje e vëllimit të fekaleve
- bloating, gjëmim në stomak
- humbje peshe
- dobësi, nervozizëm, veçanërisht "me stomak bosh", shqetësim të gjumit, ulje të performancës
- simptoma e "pikave të kuqe" është shfaqja e njollave të kuqe të ndritshme në lëkurën e gjoksit, shpinës dhe barkut.
 |  |
Nëse shfaqen simptoma të tilla, rekomandohet të bëni një ekzaminim për të përjashtuar pankreatitin kronik.
Komplikimet e pankreatitit kronik
Në mungesë të trajtimit, komplikimet e mundshme të pankreatitit kronik përfshijnë:
- diabeti mellitus
- mungesa e vitaminës (kryesisht A, E, D)
- rritur brishtësinë e kockave
- kolestaza (me verdhëz dhe pa verdhëz)
- komplikime inflamatore (pezmatimi i kanaleve biliare, abscesi, kisti, etj.)
- hipertensioni portal portal subhepatik (akumulimi i lëngjeve në zgavrën e barkut, shpretkë e zmadhuar, venat e murit andominal andominal, ezofagu, funksioni i dëmtuar i mëlçisë)
- efuzion pleural (akumulimi i lëngjeve në membranat e mushkërive)
- kompresimi i duodenit me zhvillimin e obstruksionit të zorrëve
- kanceri i pankreasit.
I butë
- acarime të rralla (1-2 herë në vit), të shkurtra
- dhimbje mesatare
- pa humbje peshe
- pa diarre, jashtëqitje vajore
- Ekzaminimi koprologjik i feces është normal (pa yndyrë neutrale, acide yndyrore, sapunë)
Me një ashpërsi të butë të pankreatitit kronik, zakonisht kurset e gjata të marrjes së medikamenteve nuk kërkohen, pasi ndryshimet në stilin e jetës dhe heqja dorë nga zakonet e këqija shpesh parandalojnë relapsin.
Shkalla e mesme
- acarime 3-4 herë në vit, ndodhin me sindromën e zgjatur të dhimbjes
- mund të shfaqet një rritje e amilazës, lipaza në gjak
- relaksim periodik i stoolit, jashtëqitjes me yndyrë
- ka ndryshime në coprogram
Me ashpërsi të moderuar të pankreatitit kronik, kërkohet një dietë e rreptë, kurse më të gjata të terapisë dhe monitorim i vazhdueshëm nga mjeku pjesëmarrës.
Gjendje e rëndë
- acarime të shpeshta dhe të zgjatura me sindromën e dhimbjes së rëndë, të zgjatur
- jashtëqitjet e shpeshta të lirshme, yndyrat e jashtëqitjes
- humbje peshe, deri në rraskapitje
- komplikime (diabeti, pseudocistet, etj.)
Në pankreatitin kronik të rëndë, është e nevojshme terapi mbështetëse e vazhdueshme, ilaçe më të forta dhe një dietë e rreptë. Shpesh pacientët kanë nevojë për monitorim të kujdesshëm jo vetëm nga një gastroenterolog, por edhe nga mjekë të specialiteteve të tjera (endokrinolog, kirurg, nutricionist). Përkeqësimet e reja, si dhe ndërlikimet e sëmundjes, kërcënojnë jetën e pacientit dhe, si rregull, janë një tregues për shtrimin në spital.
Prania e pankreatitit kronik, pavarësisht nga ashpërsia, kërkon vëmendje të menjëhershme mjekësore, pasi që pa trajtim dhe ndryshime në stilin e jetës,
procesi do të përparojë në mënyrë të qëndrueshme.
Metodat laboratorike:
- kryhen teste klinike, biokimike të gjakut (niveli i enzimave pankreatike në gjak - amilazat, lipazat, ka një rëndësi të veçantë)
- coprogram - vlerësohet prania e substancave të caktuara në feces (yndyrna, sapun, acide yndyrore, etj.). Normalisht, ato duhet të mungojnë, dhe në pankreatitin kronik, për shkak të prodhimit të pamjaftueshëm të enzimave nga hekuri për të prishur këto substanca, ato mbesin të padëgjuara dhe përcaktohen në feces.
- elastaza e stoolit është një enzimë e pankreasit, niveli i të cilit zvogëlohet kur nuk po funksionon sa duhet
- në raste të caktuara, është e rëndësishme të identifikohen shënuesit e kancerit
- Nëse dyshohet një gjenezë e trashëguar e sëmundjes, kryhet një ekzaminim gjenetik i pacientit.
Hulumtim instrumental
- Ultratinguj i barkut. Vlerësohen shenjat e inflamacionit të indit pankreatik, prania e gurëve në kanalet, kalcifikimet, cistat dhe tumoret e gjëndrës. Për më tepër, ndryshimet nga organet e tjera të traktit gastrointestinal përcaktohen për të përjashtuar komplikimet e sëmundjes, si dhe patologjinë shoqëruese.
- Elastografia e pankreasit. Ju lejon të përcaktoni nëse ekziston fibroza (ngjeshja) e pankreasit, e cila është një kriter për ashpërsinë e ndryshimeve strukturore në organ.
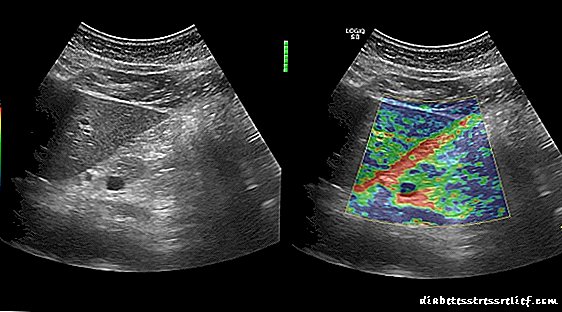
Ultratinguj me elastografi të pankreasit të shëndetshëm
- EGD. Vizualizimi i duodenit është i nevojshëm për të vlerësuar praninë e inflamacionit në të, si dhe shenjat indirekte të pankreatitit. Shtë e nevojshme të përjashtohen inflamacionet dhe formimet patologjike (tumori, divertikulumi) i zonës së thithkës së madhe duodenale (përmes saj sekreti i pankreasit hyn në duoden, kur bllokohet, rrjedhja e këtij sekreti ndërpritet, gjë që çon në inflamacion të indeve të gjëndrës).
Vizualizimi i stomakut dhe i ezofagut është i nevojshëm për të përjashtuar erozionin, ulcerat, inflamacionin në to. Ndryshimet patologjike në këto organe shpesh kombinohen me pankreatitin kronik, duke qenë kushte rënduese reciproke.
- Për më tepër, CT dhe MRI i zgavrës së barkut me kolangiografi, RHHP mund të përshkruhen. Ato janë të domosdoshme për të konfirmuar diagnozën, dhe gjithashtu janë të përshkruara për praninë e dyshuar të formacioneve patologjike në pankreas, bllokimin e kanaleve të gjëndrës me një gur, tumor ose kist.
Trajtimi i pankreatitit

Trajtimi kryesor për pankreatitin kronik është dieta dhe refuzimi i zakoneve të këqija, ndryshimet në stilin e jetës, si dhe ilaçet:
- ilaçe që zvogëlojnë prodhimin e acidit klorhidrik nga stomaku (frenuesit e pompës proton)
- përgatitjet enzimë
- antispasmodics
- në prani të dhimbjeve - analgjezikë, NSAID, nëse dhimbja është jashtëzakonisht e fortë dhe nuk mund të eliminohet nga këto ilaçe, rekomandohen analgjezikë narkotikë.
Shtë e nevojshme të përcaktohet gjatë ekzaminimit fillestar patologjia e organeve të tjera të traktit gastrointestinal (sëmundja e tëmthit, kolecistiti kronik, gastriti, duodeniti, ulçera peptike, hepatiti, sindroma e mbingarkesës bakteriale, dysbioza e zorrëve, sëmundja e veshkave, etj.), Pasi këto sëmundje mund të shkaktojnë dhe / ose faktorë rëndues të inflamacionit kronik të pankreasit. Në këtë rast, trajtimi i sëmundjeve të tjera të traktit gastrointestinal është i nevojshëm. Vendimi për urgjencën dhe procedurën për trajtimin e një sëmundje shoqëruese merret nga mjeku që merr pjesë.
Nëse ilaçet e marra nga pacienti për sëmundje të tjera mund të kontribuojnë në zhvillimin e sëmundjes, çështja e zëvendësimit të ilaçeve është duke u vendosur.
Të gjitha llojet e terapisë së ilaçeve duhet të përshkruhen dhe duhet të kontrollohen nga një gastroenterolog.
Nëse zbulohet ndonjë pengesë mekanike, rrjedhja e biliare tek pacienti tregohet për trajtim kirurgjik.
Pankreatiti kronik është një sëmundje serioze. Sidoqoftë, duke ndjekur rekomandimet e një kuratori për parandalimin e acarimeve (pajtueshmëri me rekomandimet dietike, trajtim parandalues, etj.), Pankreatiti kronik vazhdon "qetësisht", pa acarime të shpeshta, dhe ka një prognozë të favorshme për mbijetesë.
Me një shkelje të dietës, konsumimi i alkoolit, pirja e duhanit dhe trajtimi jo adekuat, proceset dystrofike në përparimin e indeve të gjëndrës dhe komplikimet e rënda zhvillohen, shumë prej të cilave kërkojnë ndërhyrje kirurgjikale dhe mund të jenë fatale.
Ushqyerja për pankreatitin kronik

Me pankreatitin, të gjitha pjatat bëhen nga mishi i ligët dhe peshqit - dhe pastaj vetëm në formë të zier. Ushqimet e skuqura nuk lejohen. Ju mund të konsumoni produkte të qumështit me një përqindje minimale të përmbajtjes së yndyrës. Nga një lëng, këshillohet të pini vetëm lëngje natyrale dhe komposto dhe çaj.
Duhet të përjashtohet plotësisht:
- të gjitha llojet e alkoolit, ëmbël (lëng rrushi) dhe pije të gazuara, kakao, kafe
- ushqime të skuqura
- mish, peshk, supë me kërpudha
- mish derri, qengji, patë, rosë
- mish të tymosur, ushqim të konservuar, salcice
- turshi, marinada, erëza, kërpudha
- lakër e bardhë, sorrel, spinaq, marule, rrepkë, rrepë, qepë, rutabaga, bishtajore, perime dhe fruta të papjekura të papjekura, Kastrati
- pastë, bukë kafe
- ëmbëlsirat, çokollatën, akulloret, reçelin, kremrat
- yndyrna, yndyrna gatimi
- enë dhe pije të ftohta
Një dietolog i kualifikuar do të ndihmojë të mendoni përmes bazave të të ushqyerit në pankreatitit kronik, të bëni një dietë dhe të merrni parasysh dëshirat dhe zakonet e pacientit.
Me pankreatit kronik, pankreasi vdes?
Pankreatiti kronik është një sëmundje e karakterizuar nga inflamacioni dhe distrofia, e ndjekur nga zhvillimi i indit lidhës në organ dhe funksioni i dëmtuar i tretjes dhe endokrine. "Vdekja" e gjëndrës quhet nekroza e pankreasit dhe ndodh në pankreatitit akut, duke qenë një gjendje vdekjeprurëse
Pse zhvillohet pankreatiti nëse nuk pi?
Në të vërtetë, në shumicën e rasteve, zhvillimi i pankreatitit është për shkak të veprimit të alkoolit, por ka edhe faktorë të tjerë: sëmundje tëmthit, sëmundje të mëlçisë të karakterizuara nga formimi i dëmtuar dhe rrjedhja e biliare, sëmundjet e stomakut dhe duodenit, trashëgimia, mosfunksionimi në sistemin imunitar, dëmtimi i furnizimit të gjakut në trup, sfondi sëmundjet: hepatiti viral, hemokromatoza, fibroza cistike, etj.
Historia e trajtimit
Pacienti H., 52 vjeç, erdhi në Klinikë EKSPERT me ankesa për dhimbje në brez pasi hante ushqime të yndyrshme dhe një sasi të vogël alkooli, nauze, jashtëqitje të lirshme.
Nga anamneza dihet se siklet në zonën mbi kërthizë me lirimin e jashtëqitjes është vërejtur për disa vite me gabime ushqimore, por pasi pasoi një dietë të rreptë kaloi pa gjurmë. Për këtë arsye, gruaja nuk u mor në pyetje. Këto ankesa u ngritën së pari. Përveç kësaj, 20 vjet më parë gjatë shtatëzanisë, pacienti foli për praninë e biliare të trashë me ultratinguj. Në të ardhmen, pacientja nuk u mor në pyetje, pasi asaj nuk i shqetësohej asgjë.
Gjatë ekzaminimit laboratorik dhe instrumental, u zbuluan ndryshimet në testet e gjakut: një rritje në ESR, aktivitet pankreatik i amilazës dhe me ultratinguj, gurët e tëmthit të shumëfishtë.
Pas ndalimit të dhimbjes, pacienti është referuar për trajtim kirurgjik të planifikuar - heqjen e fshikëzës së tëmthit. Pas një operacioni të suksesshëm, pacienti vazhdon të përcillet me një gastroenterolog, përputhet me rekomandimet dietike, nuk bën asnjë ankesë, treguesit u kthyen në normalitet.
Pacienti B., 56 vjeç, iu drejtua Klinikës EXPERT me ankesa për dhimbje të forta periodike të natyrës së brezit, pa ndonjë arsye të dukshme, të shoqëruar me nauze dhe diarre. Në fazën e mëparshme të ekzaminimit, u zbuluan ndryshime difuze në strukturën e pankreasit, e cila u vlerësua si pankreatiti kronik. Në të njëjtën kohë, pacienti drejtoi një mënyrë jetese të shëndetshme, nuk pinte alkool dhe ushqime të yndyrshme. Trajtimi i përshkruar me preparate enzimë nuk kishte një efekt të rëndësishëm.
Në përpjekje për të zbuluar shkakun e zhvillimit të pankreatitit, gastroenterologu i Klinikës EXPERT përjashtoi një sërë sëmundjesh që mund të çojnë në zhvillimin e pankreatitit kronik (kolelithiaza, ulçera peptike, metabolizmi i hekurit të dëmtuar, etj.) Dhe tërhoqi vëmendjen për ndryshimin imunologjik në testet laboratorike. Kjo shërbeu si bazë për një ekzaminim të thelluar imunologjik, i cili bëri të mundur të vërtetohet se shkaku i lezionit të pankreasit ishte një mosfunksionim i sistemit imunitar - pankreatiti autoimun.
U përshkrua një trajtim patogjenetik që ndikon në mekanizmin e zhvillimit të sëmundjes - glukokortikosteroide sipas skemës, kundër të cilit, gjatë një ekzaminimi vijues, shenjat e inflamacionit imunitar u eliminuan. Aktualisht, pacienti po merr terapi të mirëmbajtjes afatgjatë nën mbikëqyrjen e një kuratori, dhe nuk ka ankesa. Gjatë ultrazërit kontrollues të organeve të barkut, shenjat e edemës pankreatike nuk u zbuluan.
Kur pankreasi nuk funksionon
Kur kjo gjëndër rrëzohet - ushqimi fillon të tretet në mënyrë të papërshtatshme, që do të thotë se substancat dhe vitaminat nuk përthithen plotësisht, - kjo rezulton në dobësi, përgjumje, kushte “me baltë” pas ngrënies, “tretje” në anën e majtë ose rajonin e plexusit diellor.
Nëse shqetësimi, dhe veçanërisht dhimbja, nuk largohet për më shumë se 1-2 ditë, shfaqet nauze ose të vjella, rritet temperatura, fillon diarreja ose ndryshon ngjyra e fecesit, duhet të kontaktoni menjëherë një specialist.
rëndom inflamacion i pankreasit - pankreatiti - të hutuar me sëmundjet e organeve të vendosura në katin e sipërm të zgavrës së barkut, për shembull, me përkeqësim të ulçerës peptike ose kolecistitit akut, me obstruksion të zorrëve dhe madje edhe helmime të zakonshme ushqimore.
Pankreatiti (nga greqishtja. "Pankreasi") është një inflamacion dhe shkatërrim i mëvonshëm i indit pankreatik nga enzimat e veta.
Me zhvillimin e pankreatitit, këto enzima nuk dallohen, siç pritej, në duoden, por grumbullohen, bëhen aktive në të dhe përfundimisht fillojnë të ndikojnë në indin e vetë gjëndrës. Si rezultat, pankreasi në të vërtetë tretet vetë.
Për më tepër, enzimat pankreatike mund të shkatërrojnë jo vetëm indet e gjëndrës, por edhe enët e gjakut të afërt dhe organet fqinje.

Sipas statistikave gjatë 40 viteve të kaluara, incidenca e pankreatitit është dyfishuar.
Ekspertët e lidhin rritjen e incidencës së pankreatitit me një mënyrë jetese dhe zakone të ngrënies: bollëku në produktet e konservantëve, ëmbëlsuesve, aromatizuesve, përmirësuesve të aromës nuk sjell dobi për trupin tonë.
Sipas ekspertëve, grupi i rrezikut përfshin:
- personat me probleme alkooli
- dashamirët e ushqimit të shpejtë
- dashnorët e vetë-mjekimit me ilaçe të tepërta,
- duhanpirësit
- historia e sëmundjes së tëmthit
- i trashë
- personat me sëmundje të zemrës
- personat që stresohen rregullisht
- pacientët të cilët kanë pësuar një dëmtim të organit ose dehje të trupit.
Pankreatiti është akut dhe kronik.
Pankreatiti akut
Shpesh quhet "Sëmundje boshe" - Ndodh për shkak të overeating, e cila shpesh ndodh gjatë festave.
Pankreatiti akut sot zuri vendin e 3-të midis sëmundjeve kirurgjikale pas apendiksit akut dhe kolecistitit akut.
Inflamacioni në pankreas ndodh papritmas në formën e një sulmi, kështu që rrallë kalon pa u vënë re.
Simptomat kryesore të pankreatitit akut:
- dhimbje të forta në pjesën e sipërme të barkut, që gradualisht rrethojnë barkun dhe shpinën,
- nauze dhe të vjella
- dispepsi e rëndë (dispepsi)
- temperaturë e lartë
- palpitacionet e zemrës.
Në pankreatitin akut, shtrimi urgjent është i nevojshëm, dhe në raste veçanërisht të rënda, ndërhyrja kirurgjikale!
Për të lehtësuar dhimbjen përpara se të arrijë ambulanca, është mirë që të uleni pak të përkulur dhe të bashkëngjitni një pako akulli në anën e majtë të barkut, pikërisht nën brinjë. Pozicioni horizontal gjithashtu ndihmon në uljen e dhimbjes.
Farë nuk mund të bëhet me një sulm akut:
- hani dhe pini para mbërritjes së një ambulance - kjo do të stimulojë prodhimin e enzimave dhe "ngacmon" gjëndrën edhe më shumë.
- merrni qetësues kundër ilaçeve dhe ilaçe të tjera,
- Vendosni një jastëk ngrohjeje në stomakun tuaj.
Për disa ditë do të duhet të përmbaheni nga ushqimi, lejohet vetëm uji mineral pa gaz, një supë rruzare dhe çaji i dobët. Pushim i detyrueshëm i shtratit dhe fasha të ftohta në pjesën e sipërme të barkut.
Pas shtrimit në spital dhe lehtësimit të simptomave të pankreatititit akut, është e nevojshme të qëndroni nën mbikëqyrjen e një mjeku për disa kohë, i cili duhet të përshkruajë përgatitje enzimë që ndihmojnë në lehtësimin e stresit pankreatik dhe një mjet për të zvogëluar aciditetin e lëngut të stomakut, si dhe, në disa raste, edhe antibiotikë.
Përsëritjet e pankreatitit akut mund të çojnë në zhvillimin e një forme kronike të sëmundjes.
Pankreatiti kronik
Mjekët thonë se ekzistojnë dy arsye për këtë sëmundje — mashkull (alkool) dhe femër (gurët e tëmthit)
Rreziku i pankreatitit kronik është se ai nuk mund ta bëjë veten të ndjehet për disa vjet, duke vazhduar pothuajse asimptomatikisht, sepse jo të gjithë pacientët këshillohen me kohë me një specialist.
Kjo sëmundje zhvillohet gjatë dhe ngadalë, dhe manifestimet e sëmundjes janë më pak të theksuara sesa në rastin e pankreatitit akut:
- dhimbje të dhimbshme ose një ndjenjë shqetësimi në bark pasi një person ka ngrënë pikante ose vaj,
- çrregullime të tretjes përsëritëse (nauze, bloating, jashtëqitje të lirshme),
- humbje peshe
- thatësi dhe zbehje e lëkurës,
- lodhje.
Nëse një person me pankreatitit akut përfundon në mënyrë të pashmangshme në spital, atëherë ata zakonisht përpiqen të mësohen me kronikun. Kjo qasje ndaj shëndetit është jashtëzakonisht e rrezikshme, pasi qelizat pankreatike janë në gjendje të mutojnë dhe degjenerojnë në forma onkologjike shumë më të formuara.
Nëse dyshoni për pankreatitin kronik, mjeku përshkruan testet e urinës dhe gjakut (përfshirë sheqerin), dhe ultratinguj të organeve të brendshme të zgavrës së barkut.
Si çdo formë kronike e sëmundjes, kjo formë e pankreatitit nuk shërohet plotësisht. Por për të parandaluar zhvillimin e komplikimeve të tij është mjaft e mundur.
Zakonisht, me një diagnozë të tillë, mjeku përshkruan ilaçe për të lehtësuar dhimbjen (nëse kërkohet), dhe enzimat që "ndihmojnë" pankreasin të përballen me funksionet e tyre. Ndonjëherë insulina është përshkruar për rregullimin e glukozës në gjak.
Dhe mjerisht një person i diagnostikuar me pankreatitit kronik duhet të rimendojë plotësisht qasjen e tij ndaj të ushqyerit.
Në pankreatitin kronik, nuk mund të:
- i yndyrshëm
- skuqur
- i mprehtë
- i tymosur
- kripë
- i marinuar
- Supë të forta
- Ushqim i konservuar
- Mish
- Lëngje frutash
- lakër
- kërpudha
- impuls
- Qull i vrazhdë (muesli, meli)
- Bukë e zezë
- çokollatë
- Mbëlsira dhe ëmbëlsira
- ventilim
- kafe
- Teaaj i fortë
- Shumë e nxehtë
- Shumë e ftohtë
- Erëza në sasi të mëdha
- alkool
- Për të pirë duhan
- Ju duhet të hani të paktën 5 herë në ditë në pjesë të vogla (nga rruga, kjo është përgjithësisht një nga rregullat themelore të një diete të shëndetshme).
Farë mund të hahet:
- Produkte të qumështit të thithur
- Omeletat e proteinave,
- Mish me pak yndyrë, shpendë, peshk të steamed
- Peshk i kuq në sasi të vogla
- Groats - tërshëra, hikërror, oriz
- Perime të ziera ose të pjekura (patate, lulelakër, karrota, kungull i njomë, kungull, panxhar, bizele jeshile)
- Frutat dhe manaferrat jo-acid
- Ujërat minerale me një përbërje alkaline, për shembull, Narzan, Borjomi, Jermuk, Essentuki.
Përveç përcjelljes së një diete, nevojiten shtesë vitaminat A, C, B1, B2, B12, PP, K, acid folik.
Rregulli themelor këtu nuk është të overeat: hekuri duhet të funksionojë pa stres.
Nuk mund të ecësh i uritur për një kohë të gjatë, në raste ekstreme, një gotë me ujë të ngrohtë do t'ju ndihmojë nëse e pini gjysmë ore para ngrënies. Ju duhet të hani në të njëjtën kohë në mënyrë që pankreasi të mos funksionojë më kot.
Këto parime të të ushqyerit janë gjithashtu parandalimi i problemeve të pankreasit për ata që e kanë kaluar këtë sëmundje dhe që nuk dëshirojnë ta përballojnë atë në të ardhmen. Por, siç thonë ata: "Nëse nuk mundesh, por me të vërtetë dëshiron, atëherë mundesh!" Gjëja kryesore është të njohësh masën në gjithçka. botuar nga econet.ru.
Nëse keni ndonjë pyetje, pyesni ato.këtu
Ju pelqen artikulli? Atëherë na përkrah PUSH: