Komplikimet pas një pompë insuline në diabet

Pompë insuline Një pajisje mjekësore për administrimin e insulinës në trajtimin e diabetit mellitus, i njohur gjithashtu si terapi e vazhdueshme nënlëkurore e insulinës. Pajisja përfshin:
- vetë pompë (me kontrolle, modul përpunimi dhe bateri)
- Rezervuari i zëvendësueshëm i insulinës (brenda pompës)
- komplet për infuzion të këmbyeshëm duke përfshirë një kanulë për administrim nënlëkuror dhe një sistem tubash për lidhjen e rezervuarit me kanellën.
Një pompë e insulinës është një alternative për injeksione të shumta ditore të insulinës me një shiringë insuline ose stilolaps insulinë dhe lejon terapi intensive të insulinës kur përdoret në kombinim me monitorimin e glukozës dhe llogaritjen e karbohidrateve.
Dozim
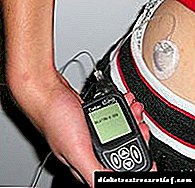
Për të përdorur një pompë insuline, së pari duhet të mbushni rezervuarin me insulinë. Disa pompa përdorin fishekë të disponueshëm të mbushur me para, të cilat zëvendësohen pas zbrazjes. Sidoqoftë, në shumicën e rasteve, vetë pacienti mbush rezervuarin me insulinë të përshkruar për përdoruesin (zakonisht Apidra, Humalog ose Novorapid).
- Hapni një rezervuar të ri (steril) të zbrazët.
- Hiqeni pistonin.
- Vendosni gjilpërën në ampulë me insulinë.
- Futni ajrin nga rezervuari në ampulë për të shmangur boshllëkun në ampula kur merret insulina.
- Vendosni insulinë në rezervuar duke përdorur një pistoni, pastaj hiqeni gjilpërën.
- Shtrydhni flluskat e ajrit nga rezervuari, pastaj hiqni pistonin.
- Lidhni rezervuarin me tubin e vendosur për infuzion.
- Instaloni njësinë e grumbulluar në pompë dhe mbushni tubin (drejtoni insulinë dhe (nëse është në dispozicion)) flluska ajri përmes tubit). Në këtë rast, pompa duhet të shkëputet nga personi në mënyrë që të shmanget furnizimi aksidental i insulinës.
- Lidhuni me vendin e injektimit (dhe rimbushni kanulën nëse është futur një pajisje e re).
Dozim
Pompa e insulinës nuk përdor insulinë me veprim të zgjatur. Si insulinë bazale, përdoret insulina me veprim të shkurtër ose ultrashort.
Një pompë insulinë jep një lloj insuline të shkurtër ose ultrashort në dy mënyra:
- bolus - doza që i jepet ushqimit ose për të korrigjuar një nivel të lartë të glukozës në gjak.
- doza bazale administrohet vazhdimisht me një nivel Basal të rregullueshëm për të siguruar kërkesat e insulinës midis vakteve dhe natës.
Ketoacidosis
Një ndërlikim i rëndësishëm i terapisë me insulinë pompë është rreziku i lartë i zhvillimit të ketoacidozës në rast të dështimit të dorëzimit të insulinës. Kjo për faktin se pompa jep sasi të vogla të insulinës në modalitetin bazal, dhe gjithashtu nuk ka insulinë të zgjatur.
Si rezultat i kësaj, ekziston vetëm një furnizim i vogël (depo) i insulinës në yndyrën nënlëkurore. Më shpesh kjo ndodh për shkak të matjes së pamjaftueshme të shpeshtë të glukozës në gjak ose për shkak të përdorimit të zgjatur të sistemit të infuzionit. Matja e rregullt e glukozës në gjak do t'ju lejojë të zbuloni një rritje në nivelin e saj më herët, dhe do të keni kohë për të parandaluar shfaqjen e ketoneve.
Me përdorimin e zgjatur të sistemit të infuzionit, insulina në të mund të humbasë vetitë e saj, gjë që çon në një shkelje të furnizimit të tij (bllokim) përmes një tubi ose kanulle nën lëkurë. Gjithashtu, përdorimi i zgjatur i sistemit të infuzionit mund të çojë në zhvillimin e inflamacionit në vendin e instalimit të kanulës, kjo prish thithjen e insulinës nga ky vend dhe përkeqëson efektin e tij.
Tabela 1. Shkaqet e një rritje të pashpjegueshme të glukozës në gjak dhe shfaqjes së ketoneve

Sa shpejt mund të shfaqen ketonet kur ka një shkelje të shpërndarjes së insulinës?
Meqenëse analogët e insulinës kanë një kohëzgjatje më të shkurtër veprimi në krahasim me insulinën me veprim të shkurtër, problemet me shpërndarjen e insulinës çojnë në shfaqjen e ketoneve në gjak më shpejt kur përdorni analoge të insulinës. Kur përdorni analoge të insulinës me veprim të shkurtër, rritja e ketoneve fillon më herët me rreth 1.5-2 orë.
Pas një shkelje të furnizimit të insulinës, niveli i ketoneve rritet mjaft shpejt. Disaktivizimi i pompës për 5 orë çon në një rritje të dukshme të ketoneve pas 2 orësh, dhe pas 5 orësh niveli i tyre pothuajse arrin vlerat që korrespondojnë me ketoacidozën.

Figura 1. Një rritje në nivelin e ketoneve (betahidroksibutirate) në gjak pas fikjes së pompës për 5 orë
Përcaktimi i ketoneve
Kur përdorni një pompë insuline, përcaktimi i ketoneve ndihmon në identifikimin e mungesës së insulinës në gjak, si dhe zgjedhjen e veprimeve të mëtejshme. Shumë ende përdorin shirita provë për të përcaktuar ketonet e urinës. Sidoqoftë, tani mund të blini glukometra që matin ketonet në gjak. Ata matin një lloj tjetër të ketonit, betahidroksibutiratin dhe kur matni ketonet në urinën tuaj, ju matni acetoacetatin.
Matja e ketoneve në gjak ju lejon të identifikoni problemet me shpërndarjen e insulinës më herët dhe të merrni masa për të parandaluar ketoacidozën!
Ketonet maten më së miri në gjak, pasi në urinë niveli i tyre ndryshon më vonë dhe ato mund të shfaqen kur niveli i ketoneve në gjak tashmë është mjaft i lartë. Koha përmes së cilës mund të zbulohet ketoza në përcaktimin e ketoneve në urinë është dukshëm më e gjatë se sa në përcaktimin e ketoneve në gjak. Kur shihni ketone në urinë, nuk mund të tregoni saktësisht kur ato formuan.
Ketonet në urinë mund të zbulohen edhe më shumë se 24 orë pas një episodi të ketoacidozës. Përcaktimi i ketoneve të gjakut tek njerëzit që përdorin një pompë insuline mund të jetë veçanërisht i dobishëm, pasi do t'ju lejojë të identifikoni më herët problemet me administrimin e insulinës, të parandaloni zhvillimin e ketoacidozës ose të filloni trajtimin.
Tabela 2. Si të vlerësohen rezultatet?

Një rritje në nivelin e glukozës tuaj në gjak më shumë se 15 mmol / L dhe shfaqja e ketoneve në gjak (> 0,5 mmol / L) ose urinës (++ ose +++) tregon mungesën e insulinës në trup. Kjo mund të jetë për shkak të pompimit të insulinës të dëmtuar ose nevojës së shtuar për insulinë, për shembull për shkak të sëmundjes ose stresit. Në këtë rast, ju duhet të vendosni bolus për korrigjimin e insulinës me një stilolaps shiringë.
Nuk rekomandohet përdorimi i pompës, pasi nuk mund të jeni plotësisht i sigurt se po funksionon. Pas kësaj, pompë, grupi i infuzionit dhe kanula duhet të kontrollohen me kujdes. Shkëputeni tubin e sistemit të infuzionit nga kanula dhe "futni" (pompa duhet të shkëputet nga trupi!) Disa njësi insuline me një bolus standard.
Insulina duhet të shfaqet menjëherë nga tubi. Nëse insulina nuk dorëzohet ose ushqehet ngadalë, kjo do të thotë bllokim i plotë ose i pjesshëm i tubit. Zëvendësoni grupin e plotë të infuzionit (kanula dhe tubulat). Kontrolloni për shenja të inflamacionit ose rrjedhjes së insulinës në vendin e kanulës.
Disa kanulë kanë "dritare" të veçanta në të cilat një pjesë e gjilpërës është e dukshme, shiko nëse ka gjak në të. Nëse insulina ushqehet mirë përmes tubit, zëvendësoni vetëm kanulën. Nëse shfaqen ketone, pini më shumë lëngje, injektoni insulinë shtesë dhe konsultohuni me një mjek nëse është e nevojshme. Nëse glukoza në gjak është më pak se 10 mmol / L dhe ka ketone, është e nevojshme të pini një lëng që përmban glukozë dhe të injektoni insulinë shtesë.

Figura 2. tofarë duhet të bëni me një rritje të pashpjegueshme të glukozës në gjak?
Parandalimi i ketoneve gjatë mbylljes së zgjatur të pompës
Në rast të rrezikut të ketoneve (për shembull, nevoja për një mbyllje të zgjatur të pompës gjatë stërvitjes ose gjatë pushimit në det), mund të jepet një injeksion shtesë i insulinës së zgjatur. Do të jetë e mjaftueshme për të administruar insulinë me veprim të zgjatur, afërsisht 30% të dozës ditore bazale.
II Dedov, V.A. Peterkova, T.L. Kuraeva D.N. Laptev
Si funksionon një pompë insuline
Një pompë moderne e insulinës është një pajisje e lehtë me madhësinë e një pager. Insulina hyn në trupin e një diabetiçi përmes një sistemi të zorrëve fleksibile të hollë (një kateter që përfundon në një kanulë). Ata e lidhin rezervuarin me insulinë brenda pompës me yndyrën nënlëkurore. Rezervuari i insulinës dhe kateteri kolektivisht quhen "sistemi i infuzionit". Pacienti duhet ta ndryshojë atë çdo 3 ditë. Kur ndryshoni sistemin e infuzionit, vendi i dorëzimit të insulinës ndryshon çdo herë. Një kanulë plastike (jo gjilpërë!) Vendoset nën lëkurë në të njëjtat zona ku insulina zakonisht injektohet me një shiringë. Ky është stomaku, vithe, mollaqe dhe shpatulla.
Pompë zakonisht injekton një analog me veprim ultra të shkurtër nën insulinë nën lëkurë (Humalog, NovoRapid ose Apidra). Më pak e përdorur është insulina me veprim të shkurtër njerëzor. Insulina jepet në doza shumë të vogla, në 0.025-0.100 njësi çdo herë, në varësi të modelit të pompës. Kjo ndodh me një shpejtësi të caktuar. Për shembull, me një shpejtësi prej 0.60 PIECES në orë, pompa do të administrojë 0,05 PIECES të insulinës çdo 5 minuta ose 0,025 PIECES çdo 150 sekonda.
Pompa e insulinës imiton maksimalisht pankreasin e një personi të shëndetshëm. Kjo do të thotë që ajo administron insulinë në dy mënyra: bazale dhe bolus. Lexoni më shumë në artikullin "Skemat e terapisë me insulinë". Siç e dini, në periudha të ndryshme të ditës, pankreasi sekreton insulinë bazale me shpejtësi të ndryshme. Pompat moderne të insulinës ju lejojnë të programoni shkallën e administrimit të insulinës bazale, dhe mund të ndryshojë në një orar çdo gjysmë ore. Rezulton se në periudha të ndryshme të ditës insulina “prejardhje” hyn në gjak me shpejtësi të ndryshme. Para ngrënies, një dozë bolus e insulinës administrohet çdo herë. Kjo bëhet nga pacienti me dorë, d.m.th., jo automatikisht. Gjithashtu, pacienti mund t'i japë pompës një "indikacion" për të administruar shtesë një dozë të vetme të insulinës nëse sheqeri në gjak pas matjes është rritur ndjeshëm.
Përfitimet e tij për pacientin
Në trajtimin e diabetit me një pompë insuline, përdoret vetëm një analog me insulinë me veprim ultra të shkurtër (Humalog, NovoRapid ose një tjetër). Në përputhje me rrethanat, insulina me veprim të zgjatur nuk përdoret. Pompë furnizon zgjidhjen në gjak shpesh, por në doza të vogla, dhe falë kësaj, insulina thithet pothuajse menjëherë.

Në diabetikët, luhatjet në sheqerin në gjak shpesh ndodhin sepse insulina e zgjatur mund të absorbohet me ritme të ndryshme. Kur përdorni një pompë insuline, ky problem hiqet, dhe ky është avantazhi i tij kryesor. Sepse përdoret vetëm insulinë “e shkurtër”, e cila vepron shumë stabël.
Përfitime të tjera të përdorimit të një pompë insuline:
- Hapi i vogël dhe saktësi e lartë e matjes. Hapi i një doze bolus të insulinës në pompat moderne është vetëm 0.1 PIECES. Kujtojmë që stilolapsat e shiringës - 0,5-1,0 PIKA. Shkalla e ushqimit të insulinës bazale mund të ndryshohet në 0.025-0.100 PIECES / orë.
- Numri i punksioneve të lëkurës zvogëlohet me 12-15 herë. Kujtoni që sistemi i infuzionit të një pompë insuline duhet të ndryshohet 1 herë në 3 ditë. Dhe me terapinë tradicionale të insulinës sipas skemës së intensifikuar, duhet të bëni 4-5 injeksione çdo ditë.
- Një pompë insuline ju ndihmon të llogarisni dozën tuaj të insulinës. Për ta bërë këtë, diabetikët duhet të zbulojnë dhe të futin parametrat e tyre individualë në program (koeficienti i karbohidrateve, ndjeshmëria ndaj insulinës në periudha të ndryshme të ditës, niveli i sheqerit në gjak). Sistemi ndihmon për të llogaritur dozën e saktë të bolusit të insulinës, bazuar në rezultatet e matjes së glukozës në gjak para se të hahet dhe sa karbohidrate janë planifikuar të hanë.
- Lloje të veçanta të bulusit. Pompa e insulinës mund të konfigurohet në mënyrë që një dozë bolus e insulinës të mos administrohet në të njëjtën kohë, por ta zgjas atë me kalimin e kohës. Kjo është një karakteristikë e dobishme kur një diabetik ha karbohidrate të përthithjes së ngadaltë, si dhe në rast të një feste të gjatë.
- Monitorim i vazhdueshëm i glukozës në gjak në kohë reale. Nëse sheqeri në gjak është jashtë nivelit - një pompë insuline paralajmëron pacientin. Modelet e fundit "të përparuara" mund të ndryshojnë në mënyrë të pavarur shkallën e administrimit të insulinës për të normalizuar sheqerin në gjak. Në veçanti, ato fikin rrjedhën e insulinës gjatë hipoglikemisë.
- Ruajtja e një regjistri të të dhënave, transferimi i tyre në një kompjuter për përpunim dhe analizë. Shumica e pompave të insulinës ruajnë në kujtesën e tyre një regjistër të të dhënave për 1-6 muajt e fundit. Ky informacion është ajo që do të injektohej doza insulinë dhe cili ishte niveli i glukozës në gjak. Shtë i përshtatshëm të analizohen këto të dhëna si për vetë pacientin, ashtu edhe për mjekun e tij që ndjek.
Terapia me insulinë pompë: indikacione
Indikacionet e mëposhtme dallohen për kalimin në terapinë me insulinë pompë:
- dëshira e vetë pacientit
- nuk është e mundur të arrihet një kompensim i mirë për diabetin (indeksi i glikuar i hemoglobinës mbahet mbi 7.0%, tek fëmijët mbi 7.5%),
- niveli i glukozës në gjakun e pacientit shpesh dhe luhatet dukshëm,
- ka shfaqje të shpeshta të hipoglikemisë, përfshirë ato të rënda, si dhe gjatë natës,
- fenomeni i agimit të mëngjesit
- insulina në ditë të ndryshme prek pacientin në mënyra të ndryshme (ndryshueshmëri e theksuar e veprimit të insulinës),
- Pompa e insulinës rekomandohet të përdoret gjatë planifikimit të shtatzënisë, kur ajo është duke mbajtur, gjatë lindjes së fëmijëve dhe në periudhën pas lindjes,
- mosha e fëmijëve - në SH.B.A. rreth 80% e fëmijëve me diabet përdorin pompa insuline, në Evropë - rreth 70%,
- tregues të tjerë.
Terapia me insulinë me bazë pompë është teorikisht e përshtatshme për të gjithë pacientët me diabet që kërkojnë insulinë. Përfshirë, me diabet autoimun me shfaqje të vonë dhe me forma monogjene të diabetit. Por ka kundërindikacione për përdorimin e një pompë insuline.
Contraindications
Pompat moderne të insulinës janë krijuar për të lehtësuar programimin dhe përdorimin e pacientëve. Sidoqoftë, terapia me insulinë me bazë pompë kërkon pjesëmarrjen aktive të pacientit në trajtimin e tyre. Një pompë insuline nuk duhet të përdoret në rastet kur një pjesëmarrje e tillë nuk është e mundur.
Terapia me insulinë me bazë pompë rrit rrezikun e pacientit nga hiperglicemia (një rritje e fortë e sheqerit në gjak) dhe zhvillimi i ketoacidozës diabetike. Sepse kur përdorni një pompë insuline në gjakun e një diabetiku, nuk ka insulinë me veprim të zgjatur. Nëse befas furnizimi i insulinës së shkurtër ndalet, atëherë komplikime të rënda mund të ndodhin pas 4 orësh.
Kundërindikimet për terapinë me insulinë me pompë janë situata kur pacienti nuk mund ose nuk dëshiron të mësojë taktikat e trajtimit intensiv të diabetit, d.m.th. aftësitë e vetë-monitorimit të glukozës në gjak, llogaritjen e karbohidrateve sipas sistemit të njësive të bukës, planifikimit të aktivitetit fizik, llogaritjes së dozave të insulinës bolus.
Terapia me insulinë me pompë nuk përdoret për pacientët që kanë një sëmundje mendore që mund të çojë në trajtimin joadekuat të pajisjes. Nëse diabeti ka një rënie të dukshme të shikimit, atëherë ai do të ketë probleme me njohjen e mbishkrimeve në ekranin e pompës së insulinës.
Në periudhën fillestare të terapisë me insulinë pompë, mbikëqyrje e vazhdueshme mjekësore është e nevojshme. Nëse nuk mund të sigurohet, atëherë kalimi në terapi me insulinë me veprim pompë duhet të shtyhet "deri në periudha më të mira".
Si të zgjidhni një pompë insuline
Farë duhet t'i kushtoni vëmendje kur zgjidhni një pompë insuline:
- Vëllimi i rezervuarit. A mban mjaft insulinë për 3 ditë? Kujtoni që grupi i infuzionit duhet të ndryshohet të paktën një herë në 3 ditë.
- A është i përshtatshëm për të lexuar shkronja dhe numra nga ekrani? A është shkëlqimi dhe kontrasti i ekranit i mirë?
- Dozimi i insulinës bolus. Kushtojini vëmendje dozave minimale dhe maksimale të insulinës bolus. A kanë të drejtë për ju? Kjo është veçanërisht e vërtetë për fëmijët që kërkojnë doza shumë të ulëta.
- Llogaritësi i integruar. A ju lejon pompa juaj e insulinës të përdorni shanset tuaja individuale? Ky është një faktor i ndjeshmërisë ndaj insulinës, koeficientit të karbohidrateve, kohëzgjatjes së veprimit të insulinës, nivelit të glukozës në gjak.A është e mjaftueshme saktësia e këtyre koeficientëve? A nuk duhet të jenë shumë të rrumbullakët?
- Alarm. A mund ta dëgjoni alarmin ose të dridhni nëse fillojnë problemet?
- Rezistent ndaj ujit. Keni nevojë për një pompë që do të jetë plotësisht e papërshkueshme nga uji?
- Bashkëveprimi me pajisjet e tjera. Ka pompa insuline që mund të bashkëveprojnë në mënyrë të pavarur me glukometra dhe pajisje për monitorim të vazhdueshëm të glukozës në gjak. A keni nevojë për një?
- A është e përshtatshme të vishni një pompë në jetën e përditshme?
Llogaritja e dozave të insulinës për terapinë me insulinë me pompë
Kujtojmë që ilaçet e zgjedhur për terapinë me insulinë pompë sot janë analoge me insulinë ultra të shkurtër. Si rregull, përdorni Humalog. Konsideroni rregullat për llogaritjen e dozave të insulinës për administrim me një pompë në modalitetin bazal (sfond) dhe bolus.
Në çfarë niveli administron insulinën fillestare? Për ta llogaritur këtë, duhet të dini se cilat doza të insulinës ka marrë pacienti përpara se të përdorni pompën. Doza totale ditore e insulinës duhet të zvogëlohet për 20%. Ndonjëherë zvogëlohet edhe me 25-30%. Kur pomponi terapi me insulinë në modalitetin bazal, administrohet rreth 50% e dozës ditore të insulinës.

Shqyrtoni një shembull. Pacienti merrte 55 njësi insulinë në ditë në mënyrën e injeksioneve të shumta. Pas kalimit në një pompë insuline, ai duhet të marrë 55 njësi x 0.8 = 44 njësi insulinë në ditë. Doza bazike e insulinës është gjysma e konsumit total ditor, d.m.th 22 njësi. Shkalla fillestare e administrimit të insulinës bazale do të jetë 22 U / 24 orë = 0.9 U / orë.
Së pari, pompë është rregulluar në mënyrë që niveli i rrjedhës së insulinës bazale të jetë i njëjtë gjatë gjithë ditës. Pastaj ata e ndryshojnë këtë shpejtësi gjatë ditës dhe gjatë natës, sipas rezultateve të matjeve të shumta të niveleve të glukozës në gjak. Do herë, rekomandohet të ndryshoni shkallën e administrimit të insulinës bazale për jo më shumë se 10%.
Shkalla e dorëzimit të insulinës në gjak gjatë natës zgjidhet sipas rezultateve të kontrollit të sheqerit në gjak gjatë gjumit, pas zgjimit dhe në mes të natës. Shkalla e administrimit të insulinës bazale gjatë ditës rregullohet nga rezultatet e vetë-monitorimit të glukozës në gjak në kushte të kalimit të vakteve.
Doza e insulinës bolus, e cila do të dorëzohet nga pompa në rrjedhën e gjakut para ngrënies, programohet manualisht nga pacienti çdo herë. Rregullat për llogaritjen e tij janë të njëjta si me terapinë e intensifikuar të insulinës me injeksione. Duke iu referuar llogaritjes së dozës së insulinës, ato shpjegohen në detaje të shkëlqyera.
Pompat e insulinës janë drejtimi në të cilin presim lajme serioze çdo ditë. Sepse zhvillimi i një pompë insuline është duke u zhvilluar, e cila do të funksionojë në mënyrë autonome, si një pankreas i vërtetë. Kur shfaqet një pajisje e tillë, do të jetë një revolucion në trajtimin e diabetit, në të njëjtën shkallë me shfaqjen e glukometrave. Nëse doni të dini menjëherë, pajtohuni në buletinin tonë.
Disavantazhet e trajtimit të diabetit me një pompë insuline
Mangësi të vogla të pompës së insulinës në diabet:
- Kostoja fillestare e pompës është shumë e rëndësishme.
- Kostoja e furnizimeve është shumë më e lartë sesa nëse përdorni shiringa me insulinë.
- Pompat nuk janë shumë të besueshme, furnizimi i insulinës në diabetik shpesh ndërpritet për shkak të problemeve teknike. Kjo mund të jetë një dështim i softverit, kristalizimi i insulinës, kanulja që del nga lëkura nën lëkurë dhe probleme të tjera të zakonshme.
- Për shkak të mosbesueshmërisë së pompave të insulinës, ketoacidoza e natës në pacientët me diabet tip 1 që i përdorin ato ndodh më shpesh sesa tek ata që injektojnë insulinë me shiringa.
- Shumë njerëz nuk e pëlqejnë idenë që një kanellë dhe tubi do të rrinë vazhdimisht në stomakun e tyre. Shtë më mirë të sanizoni teknikën e injeksionit pa dhimbje me një shiringë insuline.
- Vendet e kanulës nënlëkurore shpesh infektohen. Madje ka edhe abscese që kërkojnë ndërhyrje kirurgjikale.
- Prodhuesit deklarojnë "saktësi të lartë dozimi", por për ndonjë arsye hipoglikemia e rëndë ndodh midis përdoruesve të pompave të insulinës shumë shpesh. Ndoshta për shkak të dështimeve mekanike të sistemeve të dozimit.
- Përdoruesit e pompës së insulinës kanë probleme kur përpiqen të flenë, të bëjnë dush, të notojnë ose të bëjnë seks.
Të metat kritike
Ndër avantazhet e pompave të insulinës, tregohet se ato kanë hapin e mbledhjes së një doze bolus të insulinës - vetëm 0,1 njësi. Problemi është se kjo dozë administrohet të paktën një herë në orë! Kështu, doza minimale bazë e insulinës është 2.4 njësi në ditë. Për fëmijët me diabet tip 1, kjo është shumë. Për pacientët diabetikë të rritur që ndjekin një dietë me karbohidrate të ulët, mund të ketë gjithashtu shumë.

Supozoni se kërkesa juaj e përditshme për insulinë bazale është 6 njësi. Duke përdorur një pompë insuline me një hap të caktuar prej 0,1 PIECES, do të duhet të administroni insulinë bazale 4.8 PIECES në ditë ose 7.2 PIECES në ditë. Do të rezultojë në mungesë ose bust. Ka modele moderne që kanë një katran të caktuar prej 0,025 njësish. Ata e zgjidhin këtë problem për të rriturit, por jo për fëmijët e vegjël që po kurohen për diabetin tip 1.
Me kalimin e kohës, sutura (fibrozë) formohet në vendet e injeksionit të vazhdueshëm të kanulës nënlëkurore. Kjo ndodh për të gjithë diabetikët që përdorin pompën e insulinës për 7 vjet ose më gjatë. Sutura të tilla jo vetëm që nuk duken estetikisht të këndshme, por dëmtojnë thithjen e insulinës. Pas kësaj, insulina vepron në mënyrë të paparashikueshme, dhe madje edhe dozat e larta nuk mund të sjellin sheqerin në gjak në normalitet. Problemet e trajtimit të diabetit që ne me sukses zgjidhim me ndihmën e metodës së ngarkesave të vogla që përdorin një pompë insuline nuk mund të zgjidhen në asnjë mënyrë.
Terapia me insulinë me pompë: përfundime
Nëse ndiqni një program trajtimi të diabetit tip 1 ose një program të trajtimit të diabetit tip 2 dhe ndiqni një dietë të ulët karbohidrate, atëherë një pompë insuline nuk ofron kontroll më të mirë të sheqerit në gjak sesa përdorimi i shiringave. Kjo do të vazhdojë derisa pompa të mësojë të matë sheqerin në gjak në një diabetik dhe rregullon automatikisht dozën e insulinës bazuar në rezultatet e këtyre matjeve. Deri në këtë kohë, ne nuk rekomandojmë përdorimin e pompave të insulinës, përfshirë edhe për fëmijët, për arsyet e përmendura më lart.
Transferoni një fëmijë me diabet të tipit 1 në një dietë të ulët karboni sa më shpejt që të ndaloni ushqyerjen me gji. Mundohuni ta detyroni që ta zotërojë teknikën e injeksioneve pa dhimbje të insulinës me një shiringë në një mënyrë të këndshme.