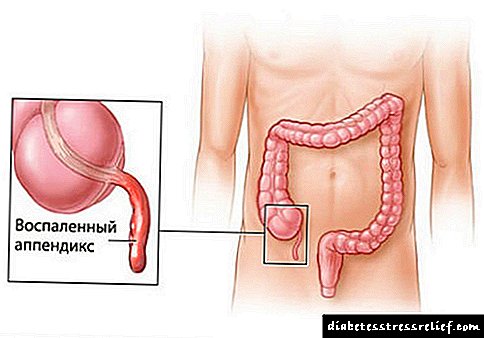
Pankreatiti i abscesit ose purulent
Abcesi i pankreasit - Kjo është një zgavër e mbushur me qelb dhe masa nekrotike në indin e gjëndrës. Në pjesën dërrmuese të rasteve, zhvillohet pas pankreatitit alkolik akut. Karakterizohet nga shfaqja e etheve, dhimbjes së brezit, leukocitozës, formimit të tumorit në zgavrën e barkut rreth dy javë pas një sulmi të pankreatitit. Diagnoza bëhet pas një ultratingulli, MRI ose CT-skanimi të zgavrës së barkut, analizës së parametrave biokimikë dhe të përgjithshëm klinikë të gjakut. I vetmi trajtim efektiv është debridimi kirurgjik i abscesit, i ndjekur nga terapia me antibiotikë.
Informacion i përgjithshëm
Abcesi i pankreasit është një sëmundje e rëndë që zhvillohet tek pacientët të cilët kanë kaluar pankreatitit (acarim akut ose të përsëritur) ose nekroza pankreatike me formimin e një zgavre të kufizuar purulente në gjëndër. Sëmundja është e rrezikshme për jetën e pacientit, dhe fshehtësia e tij qëndron në fshirjen e klinikës në sfondin e terapisë me antibiotikë. Kjo është arsyeja pse në gastroenterologjinë moderne është zakon të përshkruhen antibiotikë për pankreatitin vetëm me lezione shoqëruese të traktit biliare ose komplikime të provuara bakteriale. Të gjitha rastet e etheve dhe dhimbjeve të barkut brenda dy javësh pas pankreatitit duhet të konsiderohen si një prishje e mundshme e pankreasit. I vetmi trajtim që çon në rikuperim është operacioni për kullimin e abscesit. Pa operacion, vdekshmëria në këtë patologji arrin 100%.

Një absces i pankreasit zhvillohet në sfondin e pankreatitit akut, ai mund të formojë në çdo formë patologjie, përveç edemës, 3-4% e rasteve të kësaj sëmundjeje rezultojnë në formimin e një abscesi. Më shpesh zbulohet në sfondin e pankreatitit alkoolik. Arsyet për formimin e një zgavre purulente në pankreas nuk janë plotësisht të qarta. Supozohet se infeksioni mund të futet nga një rrymë gjaku, me një pseudocist birë (nëse aseptiku nuk vërehet), me formimin e një fistule të kistit me zorrët.
Në pjesën dërrmuese të rasteve, me aspiratë dhe inokulim të përmbajtjes së abscesit, Escherichia coli ose enterobakteret sekretohen. Sipas studimeve në fushën e gastroenterologjisë, shtimi i një infeksioni sekondar vërehet në pothuajse 60% të rasteve të nekrozës së pankreasit, prandaj, në trajtimin e kësaj sëmundje, duhet të merret parasysh mundësia e një zgavre me përmbajtje purulente. Zhvillimi i një abscesi promovohet nga pankreatiti i rëndë me më shumë se tre faktorë rreziku, pankreatiti pas operacionit, laparotomia e hershme, fillimi i hershëm i ushqimit enteral dhe terapia iracionale me antibiotikë.
Kur shfaqet pankreatiti akut, indi i gjëndrës është dëmtuar, për shkak të së cilës enzimat futen si në gjëndër, ashtu edhe në indet përreth, duke i shkatërruar ato. Për shkak të kësaj, nekroza e pankreasit mund të fillojë, formohen pseudokistë - zgavra të mbushura me përmbajtje të lëngshme dhe inde nekrotike. Kur futeni në fushën e procesit patologjik të infeksionit, zhvillohet ose një gëlbazë pankreatike - një shkrirje totale purulente, ose formon një absces. Duhet të theksohet se gëlbazë është një gjendje më e rëndë dhe prognostikisht e pafavorshme, e cila në klinikë praktikisht nuk ndryshon nga një absces i vetëm. Përveç kësaj, me absces në indet, mund të formohen abscese të shumta.
Simptomat e një abscesi
Abcesi i pankreasit formon për një kohë të gjatë - zakonisht të paktën 10-15 ditë. Kështu, brenda dy deri në katër javë nga fillimi i pankreatitit, temperatura rritet në numra febril, shfaqen të dridhura, takikardi, dhimbja në pjesën e sipërme të barkut intensifikohet. Dhimbjet janë të ngjashme me brezin, mjaft të forta. Pacienti tërheq vëmendjen ndaj dobësisë, lodhjes, mungesës së oreksit, djersitjes së shtuar. Shqetësohen për nauze, të vjella, pas së cilës hidhërimi ndihet në gojë për një kohë të gjatë. Ka të gjitha shenjat e dehjes. Në palpimin e barkut, prania e një formimi të tumorit dhe tensioni i muskujve të murit anterior të barkut janë të dukshëm.
Komplikime
Një absces i pankreasit shpesh është i komplikuar nga përhapja e mëtejshme e infeksionit, formimi i ulcerave të shumta në vetë gjëndrën dhe organet përreth. Pus mund të rrjedhë në mënyrë retroperitoneale, të shpërthejë në organet e uritur (zorrët, stomakun), indet subfrenike dhe periokardiale, zgavrat pleural dhe perikardi, dhe për këtë arsye mund të formohet një absces i zorrëve, abscesi subfrenik, pleuriti purulent dhe perikarditi. Gjithashtu, abscesi herë pas here mund të shpërthejë nëpër lëkurë me formimin e një fistule. Nëse muret e anijes shkatërrohen nga enzimat, mund të ndodhë gjakderdhje e rëndë, ndonjëherë me një rezultat fatal.
Diagnostics
Një absces i pankreasit diagnostikohet nga një specialist në kirurgji të përgjithshme pas një ekzaminimi të plotë të pacientit. Në analizën e përgjithshme të gjakut, leukocitozë të lartë, një ndryshim në formulën e leukociteve në të majtë, një rritje në ESR, anemi vërehet. Në një test biokimik të gjakut, një rritje në nivelin e enzimave pankreatike, hiperglicemia është e dukshme. Niveli i amilazës së urinës është ngritur, megjithëse gjatë formimit të një abscesi sasia e tij gradualisht mund të ulet.
Ekzaminimi me rreze X të abscesit pankreatik ka disa karakteristika. Meqenëse gjëndra ndodhet prapa stomakut, hija e zgavrës së abscesit mund të mbivendoset me flluskën e gazit në stomak. Prandaj, ekspozimi duhet të jetë më i gjatë, dhe nëse dyshohet për një abscesi, në zgavrën e stomakut injektohet një medium kontrasti dhe merret një pamje vertikale në projeksionin lateral - në këtë rast, një hije e rrumbullakosur me një kufi të lëngshëm (abscesi) do të jetë pas stomakut. Kur kontrasti hyn në zgavrën e abscesit, mund të flasim për praninë e një fistule. Gjithashtu në fotografi mund të shihni shenja të kompresimit të zorrëve, zhvendosje të organeve. Kupola diafragmatike e majtë është e lartë, lëvizshmëria e saj është e kufizuar, mund të ketë një efuzion në zgavrën pleural.
Ultratingulli i pankreasit, skanimi CT i organeve të barkut do të përcaktojë vendndodhjen dhe madhësinë e lezionit, numrin e absceseve. Nëse është e nevojshme, punksion i njëkohshëm perkutan me aspiratë, ekzaminim dhe mbjellje të përmbajtjes është i mundur. Diagnostifikimi diferencial kryhet me një pseudocist të pankreasit, nekrozë pankreatike.
Trajtimi i abscesit pankreatik
Trajtimi kryhet nga një kirurg abdominal. Një absces është një tregues absolut për rehabilitimin dhe kullimin. Praktika tregon se kullimi perkutan i absceseve çon në shërim vetëm në 40% të rasteve, përveç kësaj, me taktika të tilla, flegmon, abscese të shumta dhe përhapja e infeksionit në indet pankreatike përreth mund të anashkalohet. Kjo është arsyeja pse heqja endoskopike ose klasike e laparotomisë dhe kullimi i abscesit do të jetë zgjidhja më e mirë.
Gjatë operacionit, bëhet një ekzaminim i kujdesshëm i organeve përreth, indeve retroperitoneal për abscese sekondare. Paralelisht, pacienti është përshkruar terapi me antibiotikë sipas kulturave të marra, qetësuesve të dhimbjes, antispazmodikëve, frenuesve të enzimave. Terapia e kryer me infuzion me qëllim të detoksifikimit.
Parashikimi dhe Parandalimi
Meqenëse shkaqet e formimit të absceseve pankreatike nuk janë kuptuar plotësisht, deri më tani nuk ka masa parandaluese për zhvillimin e kësaj patologjie pas pankreatitit dhe nekrozës së pankreasit. Kështu, parandalimi i formimit të abscesit është parandalimi i pankreatitit - sepse një absces mund të formohet vetëm në sfondin e tij.
Prognoza për formimin e absceseve është serioze: pa trajtim kirurgjikal, vdekshmëria është 100%, pas operacionit, niveli i mbijetesës arrin 40-60%. Rezultati i sëmundjes varet nga afati kohor i trajtimit, diagnoza e shpejtë dhe trajtimi kirurgjikal. Sa më herët të bëhet diagnoza dhe të bëhet operacioni, aq më mirë janë rezultatet afatgjata.
Faktorët që shkaktojnë zhvillimin e një abscesi
Pankreatiti purulent i pankreasit, ose në një mënyrë tjetër një absces, mund të formohet nën ndikimin e një liste të tërë faktorësh provokues. Ato kryesore janë proceset jonormale në pankreas, që zhvillohen nga lindja dhe përparimi i inflamacionit në organe nga trakti gastrointestinal. Për më tepër, suppurimi në rajonin e gjëndrës mund të provokojë fenomenet e mëposhtme:
- përdorimi i tepërt i produkteve që përmbajnë alkool, një fazë progresive e alkoolizmit, më e zakonshme tek burrat sesa tek gratë,
- proceset e dehjes së përgjithshme të të gjithë trupit të njeriut,
- përparimi i sëmundjeve infektive virale,
- shkelja e funksionalitetit të kanaleve biliare dhe fshikëzës së tëmthit,
- çrregullime patologjike në sistemin e traktit digjestiv, si dhe në mëlçi,
- procedura të ndryshme kirurgjikale për organin parenkimal,
- përdorimi i zgjatur i llojeve të caktuara të ilaçeve.
Gjithashtu, zhvillimi i një abscesi mund të çojë në zhvillimin e një procesi inflamator në shtojcë.
Zhvillimi i aktivitetit të enzimës pankreatike
Disa studime mjekësore kanë treguar që një abces pankreatik mund të zhvillohet në mes të aktivitetit intensiv të enzimave pankreatike të prodhuara nga vetë gjëndra.
Kjo shpjegohet me faktin se funksioni kryesor i organit në fjalë është sekretimi i substancave hormonale - insulinës dhe enzimave pankreatike, të cilat janë të përfshira në mënyrë aktive në traktin e tretjes. Pasi të jenë në zgavrën e zorrëve, këto enzima fillojnë të aktivizohen dhe prishin proteinat, yndyrnat dhe karbohidratet, duke ndihmuar trupin të thithë plotësisht këto komponentë. Para se enzimat të jenë në zorrë, ato janë joaktive dhe të padëmshme.
Por, pankreatiti akut, ose një përkeqësim i inflamacionit kronik, çon në dështimin e të gjitha proceseve në pankreas, gjë që shkakton aktivizimin e parakohshëm të enzimave pankreatike kur ato janë akoma në vetë gjëndrën.
E gjithë kjo bëhet një provokuese e zhvillimit të proceseve për vetë-tretjen e organit parenkimal. Si rezultat, strukturat indore të organit bëhen të përflakur, shfaqet puffiness serioze, shkel integritetin e tyre dhe formohet një abscesi, gjë që çon në vdekje.
Abscesi i zorrëve
Një abscesi i zorrëve është një fokus i kufizuar i inflamacionit purulent në murin e zorrëve. Gastroenterologjia e konsideron këtë patologji si një formë të proceseve purulente-inflamatore në zgavrën e barkut, një tranzicion të procesit purulent nga organet fqinje ose si një ndërlikim i ndërhyrjeve kirurgjikale në zgavrën e barkut. Karakteristikat anatomike dhe fiziologjike të zgavrës së barkut, përfshirë vetitë e peritoneumit, dhe topografia e organeve shkaktojnë formimin e një fokusi të kufizuar inflamator në zorrë. Në disa raste, një absces në zorrë mund të formohet si rezultat i infeksionit hematogjen (me rrjedhje gjaku) ose limfogjen (me rrjedhje limfatike), madje edhe nga foci purulente të largëta, për shembull, me anginë, osteomielit, furunculosis. Në 8% të rasteve, nuk është e mundur të përcaktohet shkaku specifik i zhvillimit të një abscesi të zorrëve.
Shkaqet e abscesit të zorrëve
Faktori kryesor etiologjik në zhvillimin e sëmundjes është Escherichia coli - në më shumë se gjysmën e rasteve, agjent shkaktar mund të jetë edhe stafilokoku - 9-11%, streptokoku - 7-10%, Pseudomonas aeruginosa - 7-8%, Proteus - 5-8%, deri në 25 % - flora anaerobe.
Një absces mund të zhvillohet si rezultat i një tranzicioni të drejtpërdrejtë (kontaktues) të infeksionit nga zonat ngjitur, si rezultat i shpimit, depërtimit të një ulçere duodenale ose të një pjese tjetër të zorrëve, apendiksit destruktiv, peritonit. Një shkak po aq i zakonshëm janë komplikimet postoperative: një absces mund të jetë rezultat i kullimit të pamjaftueshëm efektiv, heqjes jo të plotë të efuzionit ose indeve të dëmtuara, suppurimit të një hematoma postoperative, dhe mund të formohet përgjatë kanalit të plagës, rreth trupave të huaj (përfshirë kullimet).
Inflamacioni i kufizuar purulent mund të organizohet në disa mënyra: duke formuar një lezion në vendin e infeksionit, suppurimin e eksudatit të infektuar, akumulimin e gjakut ose biliare në fushën e ndërhyrjes kirurgjikale, si dhe duke kufizuar procesin patologjik që vij nga organet fqinje, përfshirë edhe peritonitin.
Trajtimi i abscesit të zorrëve
Baza për trajtimin e absceseve të zorrëve është heqja kirurgjikale e një abscesi në kombinim me terapi masive me antibiotikë. Antibiotikët përshkruhen nga grupet e cefalosporinave, aminoglikozideve, fluoroquinolones, efektive kundër florës aerobike, anaerobe.
Trajtimi kirurgjikal konsiston në hapjen e fokusit të inflamacionit purulent, rehabilitimin e tij dhe kullimit. Përdoret hyrja laparotomike, lokalizimi i së cilës përcaktohet nga vendi i abscesit. Nëse lokalizimi i fokusit purulent nuk është përcaktuar qartë ose ka vështirësi diagnostikuese, kryhet një laparotomi mesatare, duke lejuar kirurgun të hyjë në të gjitha pjesët e zorrëve. Me dëmtimin e pjesëve përfundimtare të zorrëve, është e mundur kirurgjia përmes hyrjes transrekcionale. Sigurohuni që fokusi i inflamacionit purulent është drenazhuar për aspirimin e mëvonshëm të shkarkimit dhe larjes.
Gëlbazë e stomakut
Flegmon i stomakut - lezion akut purulent i stomakut ose i pjesës së tij me përhapjen në të gjitha shtresat e murit të stomakut. Sëmundja është shumë e rrallë, më shpesh tek burrat 40-60 vjeç.
Flegmon primar dhe sekondar i stomakut janë të izoluara. Flegmon sekondar janë kontakti ose metastatik, d.m.th. zhvillohet si një ndërlikim i sëmundjes themelore. Etiologjia dhe patogjeneza e gëlbazës primare të stomakut mbeten të paqarta.
Agjenti shkaktar i gëlbazës së stomakut është stafilokoku i bardhë dhe i artë, streptokoket, E. coli, etj. Më së shpeshti, gëlbazë e stomakut zhvillohet në sfondin e sëmundjes inflamatore (gastrit, sëmundje ulçera peptike) ose dëmtim të mukozës (organe të huaja, djegie, etj.). Agjenti shkaktar i sëmundjes mund të depërtojë në murin e stomakut si nga ana e mukozës ashtu edhe nga ana e membranës seroze (flegmon sekondar). Më shpesh, sëmundja fillon me stomakun pirorik, megjithëse mund të fillojë edhe me kardiak.
I gjithë muri i stomakut, i cili ka formën e një infiltrate me depozita fibrinoze nga ana e mukozës dhe e mbulesës seroze, është mjaft e përfshirë në procesin purulent. Procesi ka një tendencë përhapjeje, më rrallë ka një lezion të kufizuar purulent të stomakut. Në thellësinë e infiltratit është qelb i trashë, i cili mund të merret me birë me një gjilpërë të trashë. Stomaku me një lezion purulent bëhet ashpër hyperemik dhe i tensionuar.
Ekzaminimi histologjik në fazat e hershme zbulon edemë dhe bollëk të të gjitha shtresave të murit të stomakut në zonën e infiltratit. Ndërsa sëmundja zhvillohet, edema dhe hiperemia e indeve intensifikohen, infiltrimi i leukociteve të tyre rritet.
Fotografi klinike
Flegmon i stomakut i referohet sëmundjeve serioze. Kursi klinik varet nga faza e sëmundjes, gjendja e përgjithshme e trupit, speciet (fillore ose sekondare) dhe lloji i gëlbazës (i kufizuar ose i zakonshëm), mosha e pacientit, komplikimet.
Sëmundja fillon në mënyrë akute. Temperatura rritet ndjeshëm në 39-40 ° C.Pacientët ankohen për dhimbje të forta në pjesën e sipërme të barkut, e cila më tej zvogëlohet, por nuk zhvishet plotësisht, dobësi e mprehtë, vjellje, të vjella, djegie ajri, bloating. Peristaltika në fazat e hershme dobësohet, pastaj ndalet. Gjuhë e thatë, e veshur me veshje të bardhë ose gri. Pulsi rritet në 140 për minutë, mbushja e tij është përkeqësuar. Presioni i gjakut zvogëlohet.
Në fazën e dehjes së rëndë purulente, mund të shfaqet zverdhje e mukozës dhe lëkurës. Barku është i fryrë mesatarisht, i përfshirë në mënyrë të pamjaftueshme në frymëmarrje, ose nuk është i përfshirë fare. Muri i barkut është i tensionuar dhe ashpër i dhimbshëm në të gjitha departamentet, veçanërisht në pjesën e sipërme, ku ndonjëherë është e mundur të ndjehen një formacion të rrumbullakët, të butë, të mprehtë të dhimbshëm që zë tërë rajonin epigastrik.
Simptomat e acarimit peritoneal në fazat fillestare të sëmundjes shprehen dobët, por ndërsa gëlbazë zhvillohet dhe përhapet, ajo bëhet e theksuar. Të gjitha këto manifestime janë më karakteristike për gëlbazën e përgjithësuar të stomakut.
Një test gjaku tregon një proces inflamator - numri i leukociteve rritet në 15-18 x 109 / l, rritet ESR, vërehet një zhvendosje e formulës së leukociteve në të majtë. Ndihmë shumë e mirë në diagnostikimin e gëlbazës gastrike është ekzaminimi me rreze X, në të cilin zbulohet zbutja dhe pabarazia e palosjeve të mukozës dhe mungesa e peristaltikës në këtë seksion të stomakut. Me përparimin e sëmundjes, mund të zbulohet një defekt mbushës me konturet e njëtrajtshme, të qetë.
Mundësitë e ultrazërit me gëlbazë stomakut janë të kufizuara, por CT jep informacion të rëndësishëm - një trashje e kufizuar e murit të stomakut, zgjerimi i tij, ndonjëherë zbulojnë gaz në murin e stomakut.
Ekzaminimi endoskopik lehtëson diagnozën e sëmundjes. Esofagogastroskopia dhe laparoskopia janë metoda vendimtare në diagnozën para operacionit dhe përcaktimin e trajtimit të gëlbazës gastrike.
Me një ekzaminim gastroskopik, mukoza e stomakut, më së shpeshti departamenti i saj pilorik, është e mbuluar me depozita fibrinoze, dhe është e fryrë. Kur procesi purulent kalon nga organet fqinje në stomak (flegmon sekondar), mund të vëzhgoni një fryrje të murit të stomakut në seksionin e prekur. Gastroskopia duhet të bëhet me kujdes ekstrem, pasi që me gëlbazën e stomakut, shpimi i murit me një instrument lehtë mund të ndodhë kur stomaku është shtrirë me ajër.
Ekzaminimi laparoskopik i gëlbazës së stomakut në fazën fillestare përcakton fryrjen e omentumit në stomak, mund të ketë depozita fibrinoze në omentum. Stomaku është hiperemik në zonën e prekur, i fryrë, i mbuluar me fibrinë. Me përparimin e sëmundjes, eksudati seroz shfaqet së pari në zgavrën e barkut, dhe pastaj purulent.
Diagnoza është e vështirë, pasi sëmundja është e rrallë, dhe simptomat janë të ngjashme me sëmundjet e tjera akute të zgavrës së barkut: ulcera e stomakut të shpuar ose ulçera duodenale, kolecistiti akut, pankreatiti akut, gastriti akut, gastroenteriti. Me fenomenet e peritonitit, diagnoza e gëlbazës gastrike është edhe më e vështirë për t’u vendosur. Një ekzaminim endoskopik ose laparoskopia mund të ndihmojnë me diagnozën.
Në fazat më të hershme të sëmundjes, diagnoza e së cilës është e mundur vetëm me ekzaminim endoskopik, ju mund të kufizoni veten në trajtimin konservator: terapi masive me antibiotikë, trajtim anti-inflamator dhe detoksifikim, dietë dhe vëzhgim dinamik.
Trajtimi kirurgjik tregohet për një formë progresive të sëmundjes, si dhe për trajtim joefektiv konservativ të formave lokale të gëlbazës gastrike. Me gëlbazë sekondare të stomakut, është e nevojshme që të trajtoni në mënyrë aktive sëmundjen themelore. Sa më shpejt të kryhet operacioni, aq më mirë rezultati i sëmundjes.
Operacionet më tipike për gëlbazën e stomakut: rezeksioni i tij brenda indeve të shëndetshme, gastrostomia, kullimi i zgavrës së barkut. Vëllimi i operacionit varet nga gjendja e pacientit, zhvillimi dhe lloji i procesit (të kufizuar, të përhapur), komplikimet. Ndërhyrja optimale është rezeksioni i stomakut, i cili mund të kryhet në mungesë të komplikimeve dhe gjendjen relativisht të kënaqshme të pacientit.
Edhe me këtë operacion radikal, ënjtja e indeve, lezionet purulente të murit të stomakut kërkojnë jo vetëm teknikë të lartë kirurgjikale, por edhe pajisje dhe pajisje të përshtatshme. Në kushtet e peritonitit, një proces i zakonshëm, është më e leverdishme që të kufizoheni në gastroenteroanastomosis ose gastrostomy në lidhje me nivelet përgjatë murit të stomakut deri në shtresën e muskujve, trajtimin e murit me antiseptikë, copëtimin me zgjidhje antibiotike dhe përfundimin e operacionit me kullimin e zgavrës së barkut.
Prerja e mesit të sipërm hap zgavrën e barkut. Me gëlbazën, që prek një pjesë të stomakut, bëhet një rezeksion. Me dëmtim të plotë të organeve, nëse gastrektomia nuk mund të kryhet për shkak të ashpërsisë së gjendjes së pacientit, operacioni konsiston në kullimin e zgavrës së barkut duke futur tubat kullues dhe delimitimin e tamponeve të garzës. Përmes një prerjeje të veçantë në hipokondrin e majtë, kullimi kryhet me disa hapje anësore në hapësirën e subfrenës së majtë deri në fund të stomakut.
Kullimi i dytë dhe tamponi kryhen përmes një prerjeje në hipokondriumin e duhur dhe çojnë përmes hapësirës subhepatike deri në omentumin e vogël. Tubi i tretë i kullimit bëhet në çantën e mbushjes përmes një hapjeje të bërë në ligamentin gastrointestinal: kullimi është sjellë në murin posterior të stomakut dhe nxirret përmes një prerjeje të mesit. Operacioni përfundon me futjen e një hetimi të përhershëm në stomak.
Me gëlbazën e stomakut, e komplikuar nga peritoniiti purulent i përhapur, me një burim të pa riparuar të infeksionit, formohet një laparostomi me sanitare pasuese fazë-zë për zgavrën e barkut.
Në periudhën pas operacionit, tregohet terapi masive me antibiotikë, terapi detoksifikuese, dializë peritoneale, agjentë kardiovaskular dhe simptomatikë. Nga ditët e para, është e nevojshme që të luftoni në mënyrë aktive paresen e stomakut dhe zorrëve. Terapia e detoksifikimit përfshin diurezën e detyruar, metodat ekstrakorporale të detoksifikimit, korrigjimin e çrregullimeve të vëllimit, proteinave, elektrolitit. Imunoterapia zë një vend të rëndësishëm - përdorimi i imunoglobulinave specifikë, pentaglobinës, sandobulinave dhe gabriglobinës.
Për trajtimin e peritonitit, përdoret kanalizimet e planifikuara të zgavrës së barkut përmes një laparostomie, duke përdorur neektominë e staduar, duke larë zgavrën e barkut me zgjidhje antiseptike. Stomaku lahet përmes sondës konstante 1-2 herë në ditë me një zgjidhje 1-2% të bikarbonatit të natriumit për të pastruar ujin.
Që në ditët e para, stimulohet lëvizshmëria e zorrëve.
Nga ndërlikimet e gëlbazës së stomakut, duhet të theksohet peritoniti purulent, sepsë, dështimi i shumëfishtë i organeve, gjakderdhja sekondare, e cila mund të çojë në vdekjen e pacientit.
Prognoza varet nga gjendja e përgjithshme, mosha e pacientit, mbizotërimi dhe shpejtësia e sëmundjes, dehje purulente, komplikime dhe, më në fund, nga afati kohor i diagnozës dhe trajtimit të pacientit. Prognoza për gëlbazën e stomakut është e pafavorshme, vdekshmëria është e lartë.
Gëlbaza e zorrëve
Gëlbazë e zorrëve - inflamacion akut purulent i murit të zorrëve. Sëmundja është e rrallë, vërehet kryesisht në moshën 35-55 vjeç në mënyrë të barabartë shpesh në burra dhe gra, por gjithashtu shfaqet tek fëmijët 2 muaj e më të vjetër. Flegmon zorrë mund të jetë parësor ose sekondar (metastatic ose kontakt).
Etiologjia dhe patogjeneza e gëlbazës parësore mbeten të paqarta. Agjentët shkaktarë të sëmundjes janë E. coli, stafilokoku, më rrallë streptokoku. Sëmundjet inflamatore të zorrëve, organet e huaja, pushtimi helminthic, çrregullimet e qarkullimit të gjakut në enët e mesentery si rezultat i sëmundjes ngjitëse, cirroza mund të çojë në gëlbazë të zorrëve. Në disa raste, gëlbazë është një ndërlikim i enteritit dhe kolitit.
Më shpesh, gëlbazë e zorrëve lokalizohet në ileumin terminali me përhapje të mëvonshme në të gjithë ileumin dhe jejunum. Ndonjëherë procesi inflamator mund të kapë zorrën e trashë: të verbër, ngjitje, zorrë tërthore, zbritëse dhe sigmoid. Shkalla e inflamacionit mund të ndryshojë: nga disa centimetra në një metër ose më shumë, dhe ndoshta edhe lezione segmentale të zorrëve.
Inflamacioni difuz fillon në shtresën submukozale dhe përhapet si përgjatë zorrëve dhe tërë trashësinë e murit të tij. Përhapja e inflamacionit në peritoneum mund të çojë në perforim të zorrëve. Infiltrati inflamator ngushton në mënyrë të konsiderueshme lumen e zorrëve për shkak të një humbjeje në aftësinë e shtresës së muskujve që të kontraktohet në obstruksion. Në fazat e vona, kur paresa e zorrëve bashkohet me procesin inflamator, lumen e zorrëve rritet ndjeshëm.
Me gëlbazën e zorrëve nuk ndodh një lezion i plotë i zorrëve, por një alternim i zonave të prekura me të pandryshuar. Në sfondin e spazmës dhe infiltrimit të zorrëve, përcaktohet hiperemia e mprehtë e mbulesës seroze. Petechia të shumta janë të dukshme nën mukozën. Më pas, membrana seroze e zorrëve është e mbuluar me pllaka fibrinoze.
Furnizimi i gjakut në zorrë nga enët e mesentinës është ruajtur, madje vazodilimi është vërejtur në sfondin e edemës së mesentery. Nyjet limfatike në rrënjën e mesentery mund të rriten. Në të ardhmen, për shkak të procesit inflamator përgjatë zorrëve, zhvillohet një proces ngjitës, në të cilin disa sythe të zorrëve janë të përfshira në formimin e absceseve ndër-zorrëve dhe fistulave.
Kursi klinik dhe diagnoza
Sëmundja fillon papritur me dhimbje barku, ethe deri në numra subfebrile. Me zhvillimin e gëlbazës së zorrëve, gjendja e përgjithshme e pacientit është dëmtuar ndjeshëm. Shqetësohen për dhimbjen e barkut (lokalizimi i dhimbjes mund të ndryshojë), dobësi, ethe deri në 39-40 ° C, rritje të lodhjes, të përzier, të vjella. Fotografia klinike e barkut akut gradualisht po rritet. Gjuha është e veshur me të bardhë ose gri. Barku nuk është i përfshirë sa duhet në frymëmarrje; distancohet në mënyrë të moderuar.
Dhimbja përcaktohet sipas lokalizimit të gëlbazës së zorrëve. Ndonjëherë ju mund të ndjeni përmes murit të barkut një trashje të zgjatur, të butë, të butë, të dhimbshme përgjatë zorrëve. Me përparimin e sëmundjes shfaqen simptoma peritoneale: gjuha është e thatë, e veshur me pllakë, barku është i fryrë, nuk merr pjesë në frymëmarrje, është në mënyrë të barabartë, e tensionuar, pa një lokalizim të qartë të dhimbjes, shfaqen simptoma të acarimit peritoneal. Mund të ketë një vonesë në jashtëqitje dhe gaz, ndonjëherë diarre. Gjendja e përgjithshme përkeqësohet ndjeshëm me rritjen e dehjes purulente.
Në rrjedhën akute të sëmundjes, vërehet leukocitoza, një rritje në ESR, një zhvendosje e formulës së leukociteve në të majtë.
Me një pamje të theksuar të peritonitit purulent me një shkak të panjohur dhe indikacione absolute për kirurgji, gëlbazë e zorrëve mund të bëhet gjetje operative. Në zgavrën e barkut, një eksudat me re ose rrjedhje të përgjakshme të zorrëve, zorrët e prekura janë fryrë, zmadhuar, muri i saj është trashur ashpër, konsistencë e dendur ose e ngjitur me paste. Mbi membranën seroze të mbivendosjeve fibrinoze të zorrëve.
Në formën kronike të gëlbazës së zorrëve, dukuritë inflamatore nuk shprehen qartë, gjendja e përgjithshme shqetësohet pak, temperatura nuk rritet, por mbizotërojnë dukuritë e stenozës së zorrëve dhe zhvillimi i sëmundjes ngjitëse.
Gëlbaza akute e zorrëve duhet të jetë e diferencuar nga sëmundjet inflamatore akute të organeve të barkut: apendiksit akut, kolecistitit akut, pankreatitit akut, rëndim i ulçerës peptike të stomakut dhe duodenumit, pezmatimi akut i mitrës, obstruksioni akut i zorrëve.
Flegmon kronik i zorrëve duhet të diferencohet me një tumor të zorrëve, apendiksit kronik, kolit, gastrit, pezmatim të mitrës, tuberkuloz të zorrëve, aktinomikozë, limfogranulomatozë, infiltrate apendikulare. Një bollëk i tillë sëmundjesh (me gëlbazë të rrallë zorrë), mungesa e simptomave tipike për këtë sëmundje e komplikon shumë diagnozën. Një diagnozë e saktë shpesh përcaktohet vetëm gjatë operacionit.
Metodat speciale të hulumtimit, ultratinguj, CT, mundësitë e të cilave janë të kufizuara nga pareza e zorrëve, akumulimi i gazit, në disa raste lejojnë zbulimin e një trashje të murit të zorrëve, ndonjëherë duke arritur në 2 cm, hipoechoicitet, ulur peristaltikën në një zonë të caktuar. Rezolucioni i CT në këtë rast është më i lartë se ultrazërit.
Në rrjedhën kronike të sëmundjes, një ekzaminim me rreze X të zorrëve është i mundur. Në këtë rast, përcaktohet një defekt mbushës me konturet e qetë dhe të qartë, i cili në mënyrë të konsiderueshme ngushton lumen e zorrëve. Mbushja e defekteve mund të jetë e vendosur në disa pjesë të zorrëve. Diagnoza ndihmohet nga një ekzaminim laparoskopik, në të cilin zbulohet një difuzion abdominal, një seksion i dendur i dendur i zorrëve me hipereminë, hemorragji pinpoint dhe mbivendosje fibrinoze.
Ndër komplikimet e gëlbazës së zorrëve, dallohen peritoniti purulent, formimi i absceseve të zorrëve dhe fistulave, obstruksioni i zorrëve, sëmundja ngjitëse.
Llojet e formacioneve dhe shkaqet e shfaqjes së tyre
- Llojet e formacioneve dhe shkaqet e shfaqjes së tyre
- Simptomat dhe diagnoza e sëmundjes
- Trajtimi i sëmundjes
Formacionet purulente të vendosura në zgavrën e barkut, gastroenterologët ndahen në intraperitoneal (intraperitoneal), retroperitoneal (retroperitoneal), visceral (intraorgan, intraorgan).
Formacionet e 2 grupeve të para janë të vendosura në qese anatomike dhe xhepa në zgavrën e barkut dhe në hapësirën qelizore të fibrës retroperitoneale.
Absceset intraorganike të zgavrës së barkut janë të vendosura në muret e organeve të brendshme. Për shembull, në parenkimën e pankreasit, lobet hepatike.
Aftësia plastike e murit të barkut ndihmon për të kufizuar inflamacionin. Gradualisht formohet një kapsulë pirogjenike, e cila parandalon përhapjen e qelbës.
Arsimi sipas vendndodhjes ndahet në 3 grupe:
- intraperitoneale - ato përfshijnë interintestinale, legenin, parakolikun, subfrenikun dhe ato të vendosura në kuadratin e djathtë ose të poshtëm të majtë,
- retroperitoneal - perinefral, pankreatik,
- viscerale - splenike, hepatike.
Origjina e abscesit është:
- post-traumatik,
- postoperative,
- metastatic,
- shpërthyer.
Mikroorganizmat e mëposhtëm marrin pjesë në zhvillimin e inflamacionit:
- mikroflora e zorrëve,
- bacilet aerobike gram-negative,
- shoqatat mikrobike,
- pushtimi amoebik,
- fungi,
- streptokoket,
- Stafilokoket.
Një absces i zgavrës së barkut mund të formohet pas operacionit, trauma në bark, infeksion, si dhe pas shpimit të mureve të organeve dhe proceseve inflamatore që ndodhin në rad.
Infeksioni mund të hyjë në lëngun e barkut pas këputjes së zorrëve ose apendiksitit të përflakur.
Duke lëvizur në drejtime të ndryshme, bakteret formojnë fokale të inflamacionit në zona të ndryshme të barkut. Për shembull, një lloj subfrenik i abscesit.
Pas apendiksit destruktiv, një përparim i një ulçere duodenale ose stomaku, formon një lloj zorrësh të abscesit.
Peritoniti purulent, të cilin pacienti mund të kishte pësuar më parë, gjithashtu çon në këtë. Zakonisht, formimi shfaqet një muaj pas kësaj sëmundje.
Simptomat e sëmundjes janë të ndryshme, në varësi të madhësisë së abscesit dhe vendit ku ndodhet. Dhimbja ndihet poshtë shpinës, lakimi i këmbëve e forcon atë.
Një absces mund të formohet pas trajtimit të inflamacionit të organeve gjenitale femërore (adnexitis, parametrit, salpingjit akut dhe të tjerët).
Enzimat që veprojnë në fibrën përreth pankreasit formojnë një proces inflamator në prani të pankreatitit.
Kolecistiti akut në disa situata është një faktor provokues për formimin e një abscesi në zgavrën e barkut.
Këto formacione shpesh kanë një florë pyogjen polimikrobiale, e cila ndërthur si shoqatat aerobike ashtu edhe anaerobe të mikrobeve.
Simptomat dhe diagnoza e sëmundjes
Të gjitha llojet e abscesit në fillim të sëmundjes kanë simptoma të ngjashme:
- dehje
- dridhura,
- rritja e temperaturës
- ethe,
- rrahjet e zemrës dhe rrahjet e zemrës
- muskujt e tensionuar të barkut
- humbje e oreksit
- të përzier,
- kapsllëk,
- nëse formacioni ndodhet pranë fshikëzës, atëherë ka nxitje të shpeshta për të urinuar.
Palpacioni mund të përcaktojë abscesin duke shfaqur dhembje. Absceset subfrenike kanë simptoma të pashpresuara, dhe mbivendosja e muskujve të barkut tregon formimin e indit mesogastrik.
Dhimbja nën brinjë, që shtrihet në shpatullën dhe rajonin skapular, ndodh me një absces subfrenik.
Simptomat e një kapsule qelb në zonën e legenit përfshijnë urinim të shpeshtë, dhimbje barku dhe acarim të zorrëve. Abcesi Retroperitoneal karakterizohet nga dhimbje në pjesën e poshtme të shpinës.
Me një sëmundje që shfaqet në hapësirën e Douglas, pacientët ndiejnë presion dhe rëndim. Pas kësaj, dhimbje barku ndodh në barkun e poshtëm, ethet rriten.
Format interintestinale të abscesit karakterizohen nga dhimbje të moderuara të dhimbjes që nuk kanë një lokalizim të caktuar, fryrje.
Gjatë ekzaminimit fillestar, terapisti duhet t'i kushtojë vëmendje qëndrimit të detyruar të marrë nga pacienti, në mënyrë që të zvogëlojë dhimbjen: lakimin, shtrirë në shpinë, në anën e tij dhe të tjerët.
Mjeku do të ekzaminojë gjuhën dhe do të palpojë barkun. Kjo do t'i lejojë atij të identifikojë vendet e dhimbshme që do të korrespondojnë me vendndodhjen e abscesit (në legen, nën brinjë dhe kështu me radhë).
Një ekzaminim i jashtëm i trupit është gjithashtu i nevojshëm, sepse një absces nën-diafragmatik përkul gjoksin, duke lëvizur brinjët.
Për të përcaktuar diagnozën e saktë, pacienti duhet të kalojë disa teste:
- biokimi i gjakut
- test i përgjithshëm i gjakut
- urinalysis,
- biomaterale për mbjellje bakteriale.
Nëse të dhënat e mbledhura janë të pamjaftueshme, atëherë mjeku do t'i referohet pacientit për ekzaminim të mëtutjeshëm.
Absceset e mbetura do të ndihmojnë për të identifikuar një radiografi panoramike të zgavrës së barkut.
Përdorimi i fistulografisë, Irigoskopisë, X-ray të traktit gastrointestinal me një agjent kontrasti përcakton shkallën e zhvendosjes së stomakut dhe zorrëve me infiltrate. Ekzaminimi më informues mbi ultratinguj.
Ekzaminimi i pacientëve me abces bazohet në përdorimin e:
- Ekzaminimi me rreze X,
- ultratingull
- CT
- skanimi i radioizotopit.
Kur abscesi ndodhet afër diafragmës, mund të shfaqen efuzione pleural, lëvizje e ulur dhe një pozicion i lartë i kubeve të muskujve të diafragmës dhe simptoma të tjera.
Shkaqet e pankreatitit purulent
Duke marrë parasysh të gjitha rastet e gjendjes së rëndë të pacientëve, 10-15% caktohet në zhvillimin e komplikimeve purulente. Kjo do të thotë që çdo 10 pacientë vuajnë nga pankreatiti purulent. Infeksioni që depërton në pankreas nuk është i mjaftueshëm për të përkeqësuar gjendjen me pasoja të rënda, është e nevojshme një kombinim i shumë faktorëve. Shkeljet në strukturën e kanaleve, enët e gjakut, mukozën e pankreasit çojnë në inflamacion purulent. Zhvillimi i kësaj gjendje shoqërohet me një numër shkaqesh rrënjësore:
- konsumimi i tepërt i pijeve alkoolike (alkoolizmi),
- ekspozimi i zgjatur ndaj substancave toksike,
- infeksione bakteriale
- gurë në kanalet biliare dhe fshikëzën,
- sëmundjet e organeve të tretjes (ulçera e stomakut, pezmatimi i membranës duodenale),
- efekt anësor nga marrja e ilaçeve që ndikojnë negativisht në punën e pankreasit,
- pasojat e operacionit
- rezultati i dëmtimeve të pankreasit,
- apendiksit,
- trashëgim.
Një organ i shëndetshëm prodhon enzima joaktive, duke lëvizur përgjatë traktit tretës ato aktivizohen. Me pankreatitin, enzimat bëhen aktive direkt në pankreas, duke gërryer muret e tij. Procesi rëndohet nga shumë faktorë shtesë dhe procesi akut i inflamacionit është i ndërlikuar nga dëmtimi i kanaleve, enëve të gjakut, shfaqja e fokave pustulare.
Funksionimi i duhur i organit është i dëmtuar, inflamacioni mund të shkojë në organet e zgavrës së barkut. Shkarkimi purulent, futja në gjak, zgavra e barkut helmon trupin, prish funksionimin e organeve vitale.
Trajtimi i sëmundjes
Një parakusht për trajtimin e sëmundjes është spitali.
Një pacient me një diagnozë të pankreatitit purulent duhet menjëherë të vendoset në një spital nën mbikëqyrjen e vazhdueshme të mjekëve. Faza edematoze e sëmundjes kryhet nën sloganin - të ftohtë, të uritur, të qetë.
Pjesa tjetër e shtratit që i atribohet pacientit, lavazhi i stomakut i provuar me ujë të ftohtë dhe aplikimi i akullit në stomak çojnë në një ulje të inflamacionit. Uria e plotë arrihet duke ndaluar prodhimin e enzimave, si rezultat - një ulje të dhimbjes. Për të forcuar rezultatin, përshkruhen injeksione anestezikë (papaverina, no-spa) dhe ilaçe që zvogëlojnë prodhimin e enzimave (almagel, trasilol), diuretikët zvogëlojnë edemën.
Në periudhën akute të sëmundjes, e cila shoqërohet me hemoragji, suppuration në indet pankreatike, kërkon ndërhyrje kirurgjikale. Taktikat e zgjedhura siç duhet mund të eliminojnë dehjen, të parandalojnë dehidratimin dhe të parandalojnë shkatërrimin e plotë të gjëndrës. Ndërhyrja kirurgjikale nuk mund të kryhet në rast të një gjendje shoku të pacientit dhe dalje të pamundur nga ai.
Një operacion që ju lejon të eliminoni kalbjen e mureve të mukozës quhet laparatomy. Duke depërtuar në zgavrën e barkut, nën një monitorim të vazhdueshëm të pajisjeve, mjeku përcakton vendndodhjen e absceseve dhe i heq ato. Në të njëjtën kohë, bëhet një ekzaminim i fshikëzës së tëmthit, dhe sipas gjendjes së tij, merret një vendim (heqja ose kullimi).
Efekti i infeksioneve
Zhvillimi i proceseve purulent-nekrotike në zgavrën e organit parenkimik në sfondin e sëmundjeve infektive ose virale ndodh për shkak të depërtimit të patogjenëve në këtë organ përmes kanalet biliare, gjë që kontribuon në inflamimin e strukturave të indeve të tij.
Infeksioni i gjëndrës mund të kontribuojë në zhvillimin e fokave purulente, të cilat me kalimin e kohës bëhen më të mëdha dhe, në fund të fundit, mund të shpërthejnë. Ky fenomen do të sigurojë një përhapje të menjëhershme të masave purulente në organet dhe indet afër, duke siguruar zhvillimin e një procesi të përgjithshëm dehjes.
Në situata të tilla, gjasat për vdekje barazohen me 100 përqind.
Proceset difuze purulent-nekrotike në organin parenkimal quhen flegmon pankreatik. Flegmon gjithashtu zhvillohet nën ndikimin e patogjenëve infektivë, kundër sfondit të proceseve nekrotike që zhvillohen pasi aktivizohet aktiviteti i enzimave pankreatike. E gjithë kjo mund të çojë në dëmtim të pakthyeshëm të funksionalitetit dhe organeve të tjera të brendshme, të cilat pa trajtim të duhur sigurisht që do të çojnë në vdekjen e pacientit. Prandaj, është shumë e rëndësishme t'i kushtoni vëmendje të gjitha shenjave të shfaqura të funksionalitetit të dëmtuar të organit parenkimal.
Simptomatologjia kryesore me pankreatitin purulent
Zhvillimi i një abscesi mund të kontribuojë në shfaqjen e shumë shenjave simptomatike, siç janë:
- ndjenjë e vazhdueshme e përzier
- të vjella të rregullta që nuk sjell lehtësim për gjendjen e përgjithshme,
- humbje e oreksit, deri në humbjen e tij të plotë,
- bloating e barkut.

Shtë e rëndësishme të theksohet se zhvillimi i kësaj dëmtimi patologjik të aftësisë së punës së gjëndrës kontribuon në humbje peshe intensive në sfondin e funksionimit të dëmtuar dhe organeve të tjera të traktit tretës.
Për më tepër, simptomat e një abscesi pankreatik mund të shfaqen si më poshtë:
- shfaqja e sulmeve të dhimbshme në rajonin epigastrik,
- rritje e rrahjeve të zemrës,
- ndjesitë e të dridhurave në sfondin e një temperature të ngritur të trupit të pacientit,
- frymëmarrje e rëndë
- ulje të presionit të gjakut,
- çrregullime të jashtëqitjes me zhvillimin e diarresë ose kapsllëkut,
- përkeqësimi i mirëqenies së përgjithshme të pacientit.
Me pankreatitin e një forme purulente të kursit, pacienti vazhdimisht ndjen siklet, madje edhe në momente të mungesës së plotë të dhimbjes në rajonin epigastrik. Kjo patologji tërheq gjithë energjinë dhe forcën e pacientit. Me çdo lëvizje të papritur të trupit, ose me kollitje, mund të shfaqen dhimbje akute të patolerueshme.
Shkencëtarët mjekësorë, bazuar në studimet, argumentojnë se formimi i një abscesi, në shumicën e rasteve, fillon në 2-3 javë, pas një sulmi të acaruar të sëmundjes pankreatike të gjëndrës.
Dhe manifestimi i parë simptomatik i një forme purulente të sëmundjes së pankreasit është shfaqja e dhimbjeve akute në rajonin epigastrik me një kthim në rajonin skapular të shpinës. Dhimbja mund të ketë një manifestim kaq intensiv sa që pacientët shpesh nuk mund ta durojnë atë dhe të humbasin vetëdijen në sfondin e formimit të tronditjes së dhimbjes.
Faza progresive e abscesit karakterizohet nga paraqitja në lëkurë në rajonin e kërthizës dhe barku i njollave të errëta ose burgundy. Në raste më të rralla, manifestime të tilla mund të ndodhin në anët anësore të barkut.
Metodat diagnostikuese
Identifikimi i zhvillimit të një abscesi është i mundur pas një seri procedurash diagnostikuese. Hapi i parë është marrja e testeve të gjakut për një studim të përgjithshëm klinik dhe të hollësishëm, si dhe një urinalizë dhe një procedurë me rreze X për të gjitha organet që ndodhen në zgavrën e peritoneal.
Në disa raste, metoda shtesë të kërkimit mund të jenë të nevojshme për të konfirmuar diagnozën. Në raste të tilla, pacienti dërgohet për një skanim me ultratinguj, pas së cilës mjeku mund të përcaktojë me saktësi vendin e një lezioni purulent ose lokalizimin e formacioneve cistike.
Përveç kësaj, një metodë laparoskopike e ekzaminimit mund të përdoret për të identifikuar fazën e zhvillimit, llojin dhe ashpërsinë e patologjisë, pa përdorur ndërhyrjen kirurgjikale.
Ka raste kur diagnoza e një abscesi bëhet shumë e vështirë, për shkak të trajtimit të vonë të pacientit për ndihmë mjekësore. Në fazat fillestare të zhvillimit të patologjisë, diagnoza e plotë e saj mund të bëhet në kushte të zakonshme stacionare.
Në një rast të rëndë, diagnoza e pankreatitit purulent kryhet në njësinë e kujdesit gastroenterologjik ose intensiv, i cili do të shpëtojë pacientin nga vdekja.
Metodat e trajtimit
Metodat terapeutike për trajtimin e pankreatitit me një abscesë kryhen vetëm pasi pacienti të jetë shtruar në spital, nën mbikëqyrjen e rreptë të specialistëve të kualifikuar dhe kompetent. Parimi i trajtimit është përdorimi i urisë, ftohjes dhe pushimit. Këto përbërës janë në gjendje të lehtësojnë inflamacionin dhe të normalizojnë performancën e pankreasit.
Trajtimi i një abscesi konsiston në kryerjen e procedurave për pastrimin e zgavrës së stomakut duke përdorur ujë të ftohtë, si dhe në pushim të plotë.
Për të hequr disa shenja simptomatike të patologjisë dhe për të lehtësuar procesin inflamator, pacientët inkurajohen të aplikojnë të ftohtin në pankreas. Për më tepër, rekomandohet një pije alkaline e veçantë, e cila mund të përdoret ujë mineral pa gaze, si dhe një dietë e rreptë.
Një formë e butë e sëmundjes purulente trajtohet duke vendosur droppers me qetësues kundër dhimbjeve dhe diuretikëve të nevojshëm për lehtësimin e ënjtjes. Relaksuesit më efektivë të dhimbjes janë Heparin dhe Novocaine, dhe ndër ilaçet që zvogëlojnë funksionin sekretues të gjëndrës, Almagel, Trasilol dhe Rinisan janë më efektivët.
Format e rënda të një abscesi, të shoqëruara me hemorragji dhe formimin e një lezioni multifokal të pankreasit, kërkojnë një operacion urgjent. Një kundërindikacion për një metodë të tillë të trajtimit mund të jetë vetëm një gjendje jashtëzakonisht e rëndë e një personi dhe një probabilitet i lartë i vdekjes para përfundimit të operacionit.
Një nga metodat më moderne të kirurgjisë pankreatike është ndërhyrja laparatomike, e cila, duke bërë një vrimë të vogël në zgavrën e barkut, ju lejon të arrini lezionin dhe ta eliminoni atë pa prerë zgavrën e barkut. Kursi i kësaj ndërhyrje kirurgjikale kontrollohet duke përdorur një aparat special, i cili njëkohësisht kryen një skanim të plotë të organit të operuar.
Zhvillimi i pankreatitit purulent është një patologji shumë serioze, pasi ndërlikimet e saj janë të papajtueshme me jetën e njeriut. Prandaj, vetëm diagnoza në kohë dhe trajtimi i kualifikuar do të ndihmojnë për të shmangur komplikimet dhe për të shpëtuar jetën e pacientit.
Pse absceset ndodhin me inflamacion të pankreasit
Arsyet pse zgavrat e mbushura me qelb formohen në pankreas ende nuk janë kuptuar plotësisht. Ekspertët besojnë se kryesori për zhvillimin e një abscesi mund të jetë:
- Infeksion i jashtëm
- Punksioni joprofesional i kokës së pseudokistit,
- Shfaqja e një fistule e vendosur midis kistit dhe zorrëve,
- Trajtimi i gabuar i pankreasit ose përfundimi i tij shumë herët.
 Sipas statistikave, në pjesën kryesore të rasteve kur mbjellëse qelb me një absces, zbulohen bakteret dhe coli që shkaktojnë infeksion të zorrëve. Nëse pacientët kanë nekrozë pankreatike, një probabilitet i lartë i një infeksioni sekondar që provokon zhvillimin e një zgavre me qelb. Ata janë në rrezik dhe ekzaminohen veçanërisht me kujdes.
Sipas statistikave, në pjesën kryesore të rasteve kur mbjellëse qelb me një absces, zbulohen bakteret dhe coli që shkaktojnë infeksion të zorrëve. Nëse pacientët kanë nekrozë pankreatike, një probabilitet i lartë i një infeksioni sekondar që provokon zhvillimin e një zgavre me qelb. Ata janë në rrezik dhe ekzaminohen veçanërisht me kujdes.
Sa i përket mekanizmit të formimit të një zgavër të tillë, është mjaft e qartë. Pas një sulmi akut, indi pankreatik i nënshtrohet kalbjes së pjesshme.
Enzimat e padiera ndikojnë në sipërfaqen e gjëndrës dhe organeve përreth, duke e shkatërruar atë. Kjo çon në rritjen e pseudocistëve ose zhvillimin e nekrozës së pankreasit, të cilat janë baza për zhvillimin e zgavrave purulente. Nëse një infeksion depërton në to, ajo ose kontribuon në zhvillimin e shkrirjes purulente në shkallë të gjerë, ose provokon shfaqjen e një abscesi. Flegmon sipas sistemit të klasifikimit të ICD i referohet sëmundjeve më serioze me një prognozë të pafavorshme, megjithatë, është klinikisht pothuajse i njëjtë me një absces, i shprehur në një zgavër të vetme. Prandaj, pacientët me abscese të dyshuara, mjekët duhet të ekzaminojnë sa më shumë kujdes që të jetë e mundur për të përjashtuar praninë e gëlbazës në to.
Masat parandaluese për të parandaluar absceset e pankreasit
Meqenëse shkaqet e sakta të shfaqjes së absceseve të pankreasit pas një sulmi akut të pankreatitit ose për shkak të nekrozës së pankreasit nuk janë sqaruar ende plotësisht, nuk ka një listë të saktë dhe parandalimin e tyre. Mjekët rekomandojnë të marrin masa për të parandaluar zhvillimin e këtyre sëmundjeve, sepse zgavrat purulente formohen ekskluzivisht kundër sfondit të tyre. Për ta bërë këtë:
- Hiqni dorë nga zakone të këqija,
- Mos e teproni, pasi mbipesha rrit rrezikun e shfaqjes së sëmundjes,
- Kontrolloni rregullisht nëse ka njerëz në familje që vuajnë nga sëmundje të pankreasit ose sëmundje të tëmthit.
 Nëse një person ka vuajtur tashmë sëmundje të tilla, ai duhet t'i përmbahet një diete të rreptë, të eliminojë plotësisht alkoolin, sodën e sheqerit, pjatat yndyrore dhe pikante. Kohëzgjatja e saj varet nga ashpërsia dhe kohëzgjatja e sëmundjes.Në të njëjtën kohë, dieta duhet të përfshijë enët me një përmbajtje të lartë proteine, perime dhe fruta me një përqindje të lartë të karoten, vitaminë C. Ju nuk mund të hani produkte të skuqura, të tymosura, produkte të miellit me grurë të plotë. Shtë e nevojshme të shmangni enët me një sasi të madhe të fibrave bimore, sepse stimulon prodhimin e hormoneve që ndikojnë negativisht në pankreas.
Nëse një person ka vuajtur tashmë sëmundje të tilla, ai duhet t'i përmbahet një diete të rreptë, të eliminojë plotësisht alkoolin, sodën e sheqerit, pjatat yndyrore dhe pikante. Kohëzgjatja e saj varet nga ashpërsia dhe kohëzgjatja e sëmundjes.Në të njëjtën kohë, dieta duhet të përfshijë enët me një përmbajtje të lartë proteine, perime dhe fruta me një përqindje të lartë të karoten, vitaminë C. Ju nuk mund të hani produkte të skuqura, të tymosura, produkte të miellit me grurë të plotë. Shtë e nevojshme të shmangni enët me një sasi të madhe të fibrave bimore, sepse stimulon prodhimin e hormoneve që ndikojnë negativisht në pankreas.
Sa i përket parashikimeve të një sëmundjeje të tillë si një abscesi, ato janë të paqarta - pa ndërhyrje kirurgjikale, rezultati i saj do të jetë fatal. Nëse do të kryhej në kohën e duhur dhe profesionale, terapia e mëvonshme u krye në mënyrë korrekte dhe me zell, shanset për shërim rriten ndjeshëm. Mund të jetë e plotë nëse nuk i lini pas dore rekomandimet e mjekëve, monitoroni shëndetin tuaj dhe mos e ekspozoni trupin në ngarkesa të tepërta. Gjëja kryesore për një kurë të plotë është të kërkoni ndihmë sa më shpejt të jetë e mundur, pa pritur për një përkeqësim katastrofik.
Informacioni rreth pankreasit është dhënë në video në këtë artikull.
Masat parandaluese
Pankreatiti purulent i referohet një sëmundje që është më e lehtë për të parandaluar sesa kurimi. Duke vëzhguar masa parandaluese të pakomplikuara, mund të shmangni problemet me pankreasin:
- Monitorimi shëndetësor, diagnostikimi në kohë i sëmundjeve të traktit gastrointestinal. Fillimi i simptomave të para kërkon këshilla të specializuara.
- Trajtimi korrekt, efektiv i sëmundjeve në përputhje me udhëzimet e specialistëve.
- Lënia e duhanit, alkooli, pirja e duhanit janë armiqtë e një stili jetese të shëndetshëm, miq të sëmundjeve gastrointestinale. Pas një diete, ushqimi i duhur do të ndihmojë në parandalimin e sëmundjeve ose parandalimin e komplikimeve në procesin kronik të sëmundjeve të traktit gastrointestinal.
Kërcënimet ndaj sëmundjes
Një diagnozë në kohë është jeta e ruajtur e një personi.
Pasojat e sëmundjes janë serioze. Kalbja e mureve të pankreasit çon në lëshimin në gjak të produktit të kalbjes së organit dhe enzimave të prodhuara, gjë që çon në helmim të trupit. Intoksikimi dhe dhimbja e fortë e çojnë pacientin në gjendje shoku. Helmimi i trupit nuk kalon pa gjurmë. Provokon dështim të veshkave, verdhëz, edemë pulmonare.
Enzimat e tepërta të prodhuara ndikojnë negativisht në zgavrën e barkut. Pasoja është një ndërlikim i peritonitit. Shtë e rëndësishme, kur të diagnostikohet, të braktisni plotësisht pijet alkoolike. Pirja e alkoolit me një formë të rëndë të pankreatitit purulent dyfishon shkallën e vdekshmërisë. Helmimi i rëndë i trupit me toksina në ndërthurje me komplikimet purulente rrit rrezikun e vdekshmërisë. Zhvillimi i vonë i komplikimeve (sepsë, abscesi, gëlbazë) përkeqësojnë prognozën pozitive për shërim.
Dieta për pankreatitin purulent
Gjatë periudhës së trajtimit, sigurohuni që të ndiqni një dietë.
Pajtueshmëria me ushqimin e veçantë plotëson procesin e trajtimit, duke rritur shanset për shërim:
- Gjëja më e rëndësishme është mungesa e ndonjë alkooli.
- Refuzimi i plotë i ushqimit gjatë përkeqësimit të sëmundjes.
- Dietë me kalori të ulët, të ekuilibruar gjatë faljes. Ushqimi merret në pjesë të vogla 5-6 herë në ditë.
- Sigurohuni të pini shumë. Në ditë, pacienti pi të paktën 1.5 litra ujë (çaj jeshil, ujë mineral akoma, supë me trëndafil të egër).
- Produkti kryesor i pacientit është perimet. Perimet e gatuara, të papërpunuara, të pjekura, të pjekura në avull përmbajnë vitamina, mikroelemente të dobishme dhe rivendosin performancën e dëmtuar të pankreasit.
- Ndalimi i duhanit, i skuqur, miellit, glukozës.