Diabeti mellitus: si ta njohim atë në kohë
Kërkohet terapi e lidhur me hipertensionin e diabetit mellitus dhe çrregullimet e metabolizmit të lipideve. Të moshuarit karakterizohen nga e ashtuquajtura hipotension ortostatik, kur, kur kaloni nga një pozicion i prirur në një vertikal, presioni i gjakut zvogëlohet ndjeshëm, si rezultat i të cilit një person mund të humbasë ekuilibrin dhe të bie. Presioni duhet të matet në tre pozicione: shtrirë, ulur dhe në këmbë.
E ashtuquajtura infarkt i miokardit memec, me zhvillimin e së cilës nuk ka dhimbje, është një rrezik i madh në diabet tek të moshuarit. Manifestimet e tyre mund të shprehen në dobësi të zhvilluar papritmas, gulçim, djersitje.
Disordersrregullimet akute kardiovaskulare janë shkaku kryesor i vdekjes për pacientët e moshuar me diabetPrandaj, është e nevojshme të identifikohen devijimet nga norma dhe të trajtohen në mënyrë aktive këto devijime, pa pritur që të paraqiten ankesat.
Para së gjithash, duhet të vendosni presionin e gjakut dhe spektrin e lipideve (kolesterolit). Për të gjithë pacientët me diabet mellitus, pavarësisht nga mosha (përveç fëmijëve të vegjël), ekziston një rekomandim i vetëm për të mbajtur një nivel të presionit të gjakut prej 130/85 mm Hg. Art.
Ky është i ashtuquajturi niveli i presionit të synuar. Shtë vërtetuar se me vlera të tilla, komplikimet makro- dhe mikrovaskulare nuk përparojnë. Sidoqoftë, tek pacientët e moshuar të cilët më parë janë mësuar me presionin e lartë të gjakut, rënia e shpejtë e tij në nivelin e synuar mund të shkaktojë një shkelje të furnizimit të gjakut në tru dhe veshka, gjë që është e mbushur me pasoja të rënda.
Gjatë rrugës drejt presionit normal, duhet të respektohen rregullat e mëposhtme:
- trajtimi duhet të fillohet me doza të vogla,
- doza duhet të rritet gradualisht dhe në interval të madh,
- matni presionin në një pozicion ndërsa jeni ulur, shtrirë dhe në këmbë.
Si rezultat, mund të duhen nga disa muaj në një vit për të arritur nivelin e synuar të presionit të gjakut, por le të jetë. Ne nuk do të nxitojmë.
Për të ulur presionin, pacientët e moshuar përshkruhen diuretikë tiazid në doza të ulëta, të cilat nuk ndikojnë negativisht në metabolizmin e karbohidrateve. Këto janë ilaçe të tilla si klortiazidi, hipotiazidi.
Ata janë veçanërisht të mirë në normalizimin e një rritje të izoluar të presionit të sipërm, ose kardiak (sistolik), por mund të shkaktojnë një rënie të kaliumit në gjak dhe në këtë mënyrë të provokojnë shqetësime të ritmit. Përveç kësaj, urinimi i shpeshtë dhe i përhapur i jep shumë ndjesi të pakëndshme. Në këtë drejtim, përdorimi i diuretikëve tiazidë është i kufizuar.
Për sëmundjen koronare të zemrës dhe / ose infarktin e miokardit, indikohen beta-bllokuesit. Ato nuk janë të përshkruara për ritme të rralla të zemrës, sëmundje vaskulare periferike, si dhe dështim të zemrës, astmë bronkiale dhe bronkit kronik obstruktiv.
Ekziston gjithashtu një grup ilaçesh që zvogëlojnë presionin e gjakut, të cilat quhen frenuesit ACE - sipas mekanizmit të tyre të veprimit. Së bashku me efektin e theksuar mbrojtës të zemrës, ato ju lejojnë të kontrolloni zhvillimin e nefropatisë diabetike, prandaj, pacientët me dëmtim të veshkave përshkruhen në radhë të parë.
Antagonistët e kalciumit, siç doli, normalizojnë presionin, por megjithatë nuk mbrojnë kundër një rreziku të lartë të vdekjes kardiake, prandaj nuk tregohen për këtë kategori pacientësh.
Tofarë duhet të bëni me kolesterolin e lartë?
Përveç presionit të gjakut, është e nevojshme të vihet në rregull edhe spektri i lipideve: kolesteroli në gjak është një faktor i rëndësishëm në parandalimin e komplikimeve të zemrës.Shumica e pacientëve me diabet kanë dëmtuar metabolizmin e kolesterolit në një moshë të përparuar.
Nëse, pasi të keni ndryshuar dietën për 2 muaj, përbërja e kolesterolit në gjak nuk normalizohet, do të duhet të përfshini ilaçet e duhura në trajtim.
Nëse mbizotëron një rritje në triglicerideve, fibrat përcaktohen, dhe nëse kolesterolet LDL (lipoproteinat me densitet të ulët) janë veçanërisht të larta - statinat.
Për çfarë duhet të përpiqesh?
Vlerat e synuara: trigliceridet - më pak se 2.0 mmol / l, kolesterolin LDL - jo më shumë se 3.0 mmol / l (nëse ka sëmundje koronare të zemrës, madje edhe më pak: 2.5 mmol / l).
Fatkeqësisht, përdorimi i këtyre dy grupeve të ilaçeve nuk është aq i thjeshtë sa do të dëshironim. Zakonisht, pacientët e moshuar i tolerojnë mirë, por megjithatë, efekti i ilaçeve në mëlçi kërkon monitorimin e gjendjes së tij (një test biokimik i gjakut është i nevojshëm një herë në vit).
Për më tepër, ju duhet t'i merrni ato vazhdimisht, sepse me konsum të parregullt, rezultati i kundërt është i mundur: kolesteroli "i keq" jo vetëm që nuk mund të ulet, por edhe të rritet. Këto ilaçe nuk janë aspak të lira, por shumë efektive.
Shumë pacientë u përshkruhen doza të vogla të aspirinës për të ruajtur rrjedhën e mirë të gjakut, e cila zvogëlohet me moshën (një tendencë për të formuar mpiksjen e gjakut). Praktika botërore tregon se kjo mund të zvogëlojë ndjeshëm numrin e infarktit të rëndë të miokardit.
Hasshtë sugjeruar, megjithëse ende nuk është vërtetuar, se acidi acetilsalicilik është i aftë të ngadalësojë zhvillimin e retinopatisë diabetike. Vetëm mos harroni se aspirina nuk është e kombinuar me marrjen e frenuesve ACE, kështu që mjeku, duke vlerësuar të mirat dhe të këqijat, do të zgjedhë një nga këto ilaçe.
Kur merret së bashku me tabletat për uljen e sheqerit, aspirina mund të përshpejtojë zhvillimin e hipoglikemisë, kështu që në këtë rast duhet të keni shumë kujdes.
Kujdesi për këmbët
Ne nuk duhet të harrojmë kujdesin e këmbëve. Pacientët e moshuar janë pikërisht ai grup pacientësh në të cilët amputimet e ekstremiteteve të poshtme për shkak të komplikimeve të diabetit janë më të shpeshta. Inspektoni këmbët mundësisht çdo ditë, veçanërisht nëse pacienti ecën vetë. Shtë më mirë nëse kjo bëhet jo nga vetë pacienti, por nga ai që e ndihmon.
Personat e moshuar me diabet shpesh kanë nevojë për kujdes të jashtëm dhe kujdes shumë të plotë. Kasetë e shtretërve në pacientët me shtrat ose karriget me rrota mund të jenë një problem i madh. Përdorimi i jastëkëve të veçantë, dyshekëve decubitus, pelena, ndryshime të shpeshta të liri, trajtimi i lëkurës me zgjidhje antiseptike të ujit - të gjitha këto janë komponentë integrale të trajtimit, dhe ato nuk duhet të lënë pas dore.
Gjëja më e rëndësishme për një person të moshuar me diabet është vëmendja nga të afërmit. Të kuptuarit se dikush ka nevojë për të, një ndjenjë ngrohtësie dhe kujdesi janë faktorët më të rëndësishëm të trajtimit. Nëse nuk ka qëndrim pozitiv psikologjik, të gjitha arritjet e mjekësisë moderne do të jenë të pafuqishme në luftën kundër sëmundjes.
Ndani postimin "Komplikimet e diabetit tek të moshuarit"
Pse rreziku i diabetit rritet në pleqëri
Nga mosha 50-60 vjeç, toleranca e glukozës zvogëlohet në mënyrë të pakthyeshme në shumicën e njerëzve. Në praktikë, kjo do të thotë që pas 50 vjetësh për çdo 10 vitet pasuese:
- agjerimi i sheqerit në gjak rritet me 0.055 mmol / l,
- përqendrimi i glukozës plazmatike 2 orë pas një vakt ngrihet me 0.5 mmol / l.
Ju lutemi vini re se këta janë vetëm tregues “mesatarë”. Në çdo person të moshuar, përqendrimet e glukozës në gjak do të ndryshojnë në mënyrën e tyre. Dhe në përputhje me rrethanat, rreziku i zhvillimit të diabetit tip 2 në disa të moshuar është shumë më i lartë se në të tjerët. Kjo gjë varet nga mënyra e jetesës që një person i moshuar udhëheq - në pjesën më të madhe, nga aktiviteti fizik dhe ushqimi i tij.
Glikemia postprandiale është sheqeri në gjak pas ngrënies. Zakonisht matet 2 orë pas vaktit. Shtë ky tregues që rritet ndjeshëm në pleqëri, gjë që çon në zhvillimin e diabetit tip 2.Në të njëjtën kohë, glicemia e agjërimit nuk ndryshon ndjeshëm.
Pse mund të dëmtohet toleranca e glukozës me moshën? Ky fenomen ka disa arsye që veprojnë në trup në të njëjtën kohë. Këto përfshijnë:
- Ulja e ndjeshmërisë së indeve ndaj insulinës, e lidhur me moshën,
- Sekretimi i insulinës pankreatike,
- Sekretimi dhe veprimi i hormoneve incretin dobësohet në pleqëri.
Rënia në lidhje me moshën në ndjeshmërinë e indeve ndaj insulinës
Një rënie në ndjeshmërinë e indeve të trupit ndaj insulinës quhet rezistencë ndaj insulinës. Zhvillohet te shumë njerëz të moshuar. Sidomos për ata që janë mbipeshë. Nëse nuk merrni masa terapeutike, atëherë kjo ka shumë të ngjarë të çojë në diabet tip 2.
Rritja e rezistencës ndaj insulinës është një shkak kryesor i diabetit tip 2 në pleqëri. Studiuesit ende po argumentojnë nëse rezistenca ndaj insulinës në inde është një proces natyror i plakjes. Apo është për shkak të një stili jetese jo të shëndetshëm në pleqëri?

Për arsye socio-ekonomike, të moshuarit hanë, për pjesën më të madhe, ushqime të lira, me kalori të lartë. Ky ushqim përmban një tepricë të yndyrave të dëmshme industriale dhe karbohidrateve, të cilat thithen shpejt. Në të njëjtën kohë, shpesh mungojnë proteina, fibra dhe karbohidrate komplekse, të cilat thithen ngadalë.
Gjithashtu, të moshuarit, si rregull, kanë sëmundje shoqëruese dhe marrin ilaçe për to. Këto ilaçe shpesh kanë një efekt negativ në metabolizmin e karbohidrateve. Ilaçet më të rrezikshme për të rritur rrezikun tuaj nga diabeti:
- diuretikët tiazid,
- bllokues beta (jo selektiv),
- steroid,
- ilaçe psikotrope.
Të njëjtat sëmundje shoqëruese që ju detyrojnë të merrni shumë ilaçe, kufizojnë aktivitetin fizik të personave të moshuar. Mund të jetë patologji e zemrës, mushkërive, sistemit muskulor dhe probleme të tjera. Si rezultat, masa e muskujve është ulur, dhe kjo është arsyeja kryesore për rritjen e rezistencës ndaj insulinës.
Në praktikë, është e qartë se nëse kaloni në një mënyrë jetese të shëndetshme, rreziku i zhvillimit të diabetit tip 2 në moshë të vjetër zvogëlohet dhjetëfish, domethënë gati në zero. Si ta bëni këtë - do të mësoni më tej në artikullin tonë.
Sekretimi i insulinës pankreatike
Nëse një person nuk ka trashje, atëherë një defekt në sekretimin e insulinës nga pankreasi është arsyeja kryesore për zhvillimin e diabetit tip 2. Kujtojmë se për njerëzit me obezitet, rezistenca ndaj insulinës është shkaku kryesor i diabetit, përkundër faktit se pankreasi prodhon insulinë normalisht.
Kur një person ha ushqim me karbohidrate, niveli i glukozës në gjak rritet. Në përgjigje të kësaj, pankreasi prodhon insulinë. Sekretimi i insulinës pankreatike në përgjigje të një “ngarkese” të karbohidrateve ndodh në dy faza të quajtura faza.
Faza e parë është sekretimi intensiv i insulinës, i cili zgjat deri në 10 minuta. Faza e dytë është një rrjedhje më e butë e insulinës në gjak, por zgjat më shumë, deri në 60-120 minuta. Faza e parë e sekretimit është e nevojshme për të "shuar" përqendrimin e rritur të glukozës në gjak që ndodh menjëherë pas ngrënies.
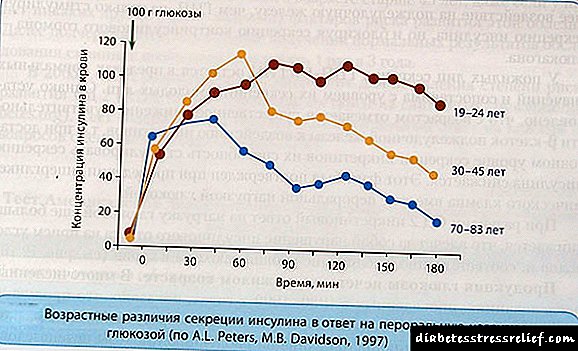
Studimet tregojnë se tek personat e moshuar pa peshë të tepërt të trupit, faza e parë e sekretimit të insulinës zvogëlohet ndjeshëm. Me shumë mundësi, pikërisht për shkak të kësaj, përmbajtja e glukozës në plazmën e gjakut 2 orë pas një vakt ngrihet aq fort, d.m.th., me 0.5 mmol / l për çdo 10 vjet pas moshës 50 vjeç.
Shkencëtarët kanë zbuluar se tek njerëzit e moshuar me peshë normale të trupit, aktiviteti i gjenit të glukozinazës është zvogëluar. Ky gjen siguron ndjeshmërinë e qelizave beta të pankreasit ndaj efektit stimulues të glukozës. Defekti i tij mund të shpjegojë një ulje të sekretimit të insulinës në përgjigje të hyrjes së glukozës në gjak.
Diabeti tek të moshuarit: varietete
Për një sëmundje të quajtur "diabeti" flitet kur niveli i glukozës në gjak rritet ndjeshëm, dhe kjo gjendje është kronike për një person. Në varësi të asaj që shkaktoi patologjinë, dallohen dy lloje të diabetit.
- Diabeti tip 1 (varet nga insulina). Ky lloj i "sëmundjes së sheqerit" zakonisht diagnostikohet në fëmijëri ose adoleshencë. Diabeti tip 1 karakterizohet nga prodhimi i pamjaftueshëm i insulinës nga trupi. Prandaj, për të kompensuar këtë mungesë, marrja e hormonit artificial me injeksion është e nevojshme.
- Diabeti i tipit 2 (i varur nga insulina). Me këtë lloj sëmundjeje, insulina është zakonisht normale apo edhe më e lartë se normale, por nivelet e sheqerit mbeten ende të larta. Terapia me ilaçe: tableta për diabetin tip 2 tek të moshuarit përdoren për të stabilizuar gjendjen së bashku me dietën, stërvitjen. Me qasjen e duhur dhe mbikëqyrjen e një mjeku, trajtimi i diabetit të llojit të dytë me mjete popullore gjithashtu jep rezultate të mira.
Pse njerëzit më të moshuar janë më të prekur nga diabeti i tipit 2?
Me moshën, pothuajse të gjithë njerëzit pësojnë një rritje të lehtë të sheqerit në gjak. Kjo është veçanërisht e dukshme në analizat që bëhen dy orë pas ngrënies. Sipas këtyre të dhënave, në shumicën e burrave dhe grave të moshuar, sasia e glukozës rritet me 0.5 mmol / l çdo 10 vjet. Përveç kësaj, pas një moshe të caktuar, sasia e insulinës që prodhon pankreasi mund të ulet. Në disa njerëz, kjo karakteristikë është më e theksuar, në të tjerët - mundësia e zhvillimit të sëmundjes është dukshëm më e ulët. E gjitha varet nga faktori gjenetik, pesha e trupit, mënyra e jetesës, shëndeti i përgjithshëm.
Fotografi klinike
Problemi kryesor me diabetin tip 2 tek personat e moshuar është se shumë shpesh sëmundja vazhdon në një formë latente. Simptomat tradicionale, të tilla si etja e rëndë, humbja e peshës, urinimi i rritur, rrallë shqetësojnë pacientët. Më shpesh, ata ankohen për probleme të kujtesës, lodhje, një rënie të përgjithshme të imunitetit. Sidoqoftë, këto simptoma janë shenja të shumë sëmundjeve të tjera, të cilat si rezultat komplikojnë shumë diagnozën e diabetit.
Komplikimet e diabetit tek të moshuarit
Në mënyrë tipike, zbulimi i diabetit tip 2 tek personat e moshuar është i mundur vetëm pasi të kenë filluar të gjitha llojet e komplikimeve. Më shpesh, ne po flasim për lezione vaskulare të ekstremiteteve të poshtme dhe sëmundje koronare të zemrës. Gjithashtu një patologji e zakonshme e lidhur me diabetin tip 2 është retinopatia dhe të gjitha llojet e neuropative. Retinopatia është një çrregullim vaskular i retinës së syrit. Në diabet, qartësia e shikimit është e domosdoshme. 
Polneuropatia diabetike është një lezion i shumëfishtë i sistemit nervor dhe është një nga komplikimet më serioze. Zakonisht zhvillohet 10-15 vjet pas zbulimit të diabetit, por ka pasur raste kur komplikimet zhvillohen pas 5-6 vjetësh.

Karakteristikat e treguesve laboratorikë
Nëse një person i moshuar dyshohet se ka diabet, duhet të merret parasysh fakti që shpesh nuk ka rritje të glukozës në gjak që agjëron kur bëhet një analizë. Kjo nuk është aspak një arsye për të hedhur poshtë diagnozën. Në situata të tilla, duhet të përshkruhet një test shtesë për të përcaktuar nivelin e glukozës 2 orë pas marrjes së kontrollit.
Gjithashtu, diagnoza e diabetit tip 2 tek të moshuarit nuk duhet të bazohet në përcaktimin e nivelit të sheqerit në urinë. Në gjeneratën e vjetër, pragu i glukozës shpesh rritet shpesh dhe arrin në 13 mmol / L, ndërsa tek të rinjtë është dukshëm më i ulët - 10 mmol / L. Kjo do të thotë që edhe nëse gjendja përkeqësohet në një person të moshuar, glikozuria mund të mos respektohet.

Nuancat mendore dhe sociale të sëmundjes
Kompensimi për diabetin tek të moshuarit shpesh kërkon masa shtesë. Ato përfshijnë jo vetëm normalizimin e gjendjes fizike, por edhe stabilizimin e proceseve psikologjike. Dobësimi i kujtesës dhe funksionet konjitive shpesh çojnë në zhvillimin e depresionit tek të moshuarit. Situata përkeqësohet nga varfëria materiale dhe mungesa e komunikimit. Kjo është arsyeja pse trajtimi i diabetit tip 2 tek të moshuarit duhet të jetë gjithëpërfshirës dhe të marrë parasysh të gjitha fushat e nevojave njerëzore.
Shkaqet e diabetit tek të moshuarit: kush është në rrezik?
Sot, mjekët flasin për disa faktorë që provokojnë zhvillimin e diabetit tip 2:
- Gjenetikë. Tek njerëzit, të afërmit e të cilëve vuajnë nga një sëmundje e tillë, shanset për t'u sëmurë rriten disa herë.
- Trashje. Një rritje e konsiderueshme në peshën e trupit jo vetëm që çon në zhvillimin e sëmundjes, por gjithashtu ndërlikon rrjedhën e saj. Ju mund ta përmirësoni situatën vetëm në kushte të humbjes së peshës.
- Gjendja e pankreasit. Nëse një person shpesh ka pankreatitit ose ka një histori të kancerit të pankreasit, ai rrezikon të marrë "sëmundje sheqeri" në pleqëri.
- Sëmundjet virale. Sëmundjet infektive si fruthi, rubeola, shyta dhe gripi vetëm nuk mund të shkaktojnë diabet. Sidoqoftë, ata veprojnë si një katalizator që shkakton fillimin e sëmundjes, nëse fillimisht ishte e predispozuar.
- Age. Me secilin vit që kalon, mundësia e marrjes së diabetit rritet.
- Stresi. Emocionet e forta negative, si sëmundjet virale, shpesh kontribuojnë në zhvillimin e diabetit tip 2. Për këtë arsye, sëmundja shpesh diagnostikohet pas humbjes së një të dashur ose një ngjarje tjetër tragjike.
- Jeta e ulur. Mjekët vërejnë se me përshpejtimin e urbanizimit, numri i pacientëve me diabet është rritur ndjeshëm. Para së gjithash, shkencëtarët ia atribuojnë kësaj zhvillimit të civilizimit, një ndryshimi në ritmin e jetës, mbizotërimin e veprimtarisë intelektuale mbi aktivitetin fizik.
Si ta kuptoni që kam diabet? Shenjat dhe simptomat te të moshuarit
Përkundër faktit se shumë shpesh diabeti tip 2 ndodh në përfaqësuesit e gjeneratës më të vjetër pa simptoma të caktuara, është shumë e rëndësishme të dini saktësisht se cilat shenja e shoqërojnë atë:
- një ndjenjë e fortë e etjes që nuk ikën edhe pasi të pini ujë,
- lodhje,
- polaciuria (urinim i shpejtë, i kombinuar shpesh me lëshimin e një sasie të madhe të urinës),
- humbje e pashpjegueshme e peshës, e cila shpesh shoqërohet me rritje të oreksit,
- shërimi i vështirë i plagëve, gërvishtjeve dhe dëmtimeve të tjera mekanike të lëkurës,
- dëmtimi i shikimit.
Prania e të paktën një prej simptomave të listuara është një rast që menjëherë të konsultoheni me një mjek.
Procedurat diagnostike për diabetin e dyshuar tip 2
Kur diagnostikojnë diabetin, mjekët modernë udhëzohen nga rregullat diagnostikuese të miratuara nga OBSH në vitin 1999. Sipas tyre, kriteret klinike për diagnozën janë:
- niveli i sheqerit plazmatik në një analizë të bërë në stomak bosh është më i lartë se 7.0 mmol / l,
- glukoza e gjakut kapilar është më e madhe se 6, 1 mmol / l (analiza merret në stomak bosh),
- niveli i sheqerit në gjak pas 2 orësh pas ngrënies (mund ta zëvendësoni ngarkesën me 75 g glukozë) mbi 11, 1 mmol / l.
Për një diagnozë përfundimtare, është e nevojshme një konfirmim i dyfishtë i kritereve të përshkruara.
Ekzistojnë gjithashtu të ashtuquajtura vlera kufitare. Kështu që, nëse sheqeri në gjak agjëron një person është 6.1 - 6.9 mmol / L, atëherë kjo gjendje quhet hiperglicemi. Për më tepër, ekziston një diagnozë e tillë si "toleranca e dëmtuar e glukozës". Isshtë vendosur në rastin kur dy orë pas ngrënies (ose konsumimi i glukozës) sasia e sheqerit në gjak është 7.8 - 11.1 mmol / L.
Një pyetësor i veçantë i krijuar nga Shoqata Amerikane e Diabetit përdoret gjithashtu për të vlerësuar rrezikun e diabetit. Ajo u ofron njerëzve të konfirmojnë ose hedhin poshtë pikat e mëposhtme:
- Kam pasur një fëmijë, pesha e të cilit tejkalonte 4.5 kg.
- Unë kam një motër e cila është e diagnostikuar me diabet tip 2.
- Një nga prindërit e mi ka diabet tip 2.
- Pesha ime është mbi normale.
- Për mua, një mënyrë karakteristike e jetës joaktive.
- Unë jam 45-65 vjeç.
- Unë jam mbi 65 vjeç.
Nëse iu përgjigjën në mënyrë pozitive për tre pyetjet e para, llogaritni një pikë për secilën. Një përgjigje pozitive në pyetjen 4-6 shton 5 pikë, dhe për të 7-in - sa 9 pikë. Një rrezik i rritur nga diabeti ekziston kur numri i përgjithshëm i pikave tejkalon 10, të moderuar - 4-9 pikë, të ulët - 0-3 pikë.
Personave që janë në rrezik rekomandohet të tregohen më të kujdesshëm për shëndetin e tyre. Për të kontrolluar nivelin e sheqerit, ata duhet të bëjnë jo vetëm provën në stomak bosh, por gjithashtu të jenë të sigurt për të kontrolluar këtë tregues pas ngrënies. Përveç kësaj, lista e testeve të nevojshme përfshin gjithashtu përcaktimin e nivelit të tolerancës së glukozës, hemoglobinës së glikuar dhe glukozurisë.
Metodat për trajtimin e diabetit tip 2 tek të moshuarit
Trajtimi i diabetit tip 2 tek të moshuarit shpesh është i komplikuar nga prania e një numri të madh të sëmundjeve kronike shoqëruese. Për këtë arsye, kjo kategori pacientësh ka nevojë për një qasje individuale kur zgjedh taktikat e trajtimit. Sot, mjekësia zyrtare ofron disa mundësi për trajtimin e diabetit tip 2:
- përdorimi i ilaçeve në formën e tabletave,
- trajtimi i injektimit të insulinës,
- trajtim me ushqim të veçantë dhe ushtrime pa përdorimin e ilaçeve.
Zgjedhja e një ose një mundësi tjetër varet nga shumë faktorë: jetëgjatësia, prania e një tendence për hipoglikeminë, prania e patologjive kardiovaskulare. Në çdo rast, regjimi i trajtimit përcaktohet vetëm nga mjeku. Për më tepër, nëse gjendja e pacientit përkeqësohet, specialisti mund të ndryshojë taktikat e trajtimit ose të kombinojë mundësi të ndryshme me njëri-tjetrin.
Si rregull, trajtimi i diabetit tip 2 shoqërohet me një numër mjaft të madh të ilaçeve. Për shumë njerëz të moshuar, vështirësia është të mbani mend kombinimet e nevojshme të barnave dhe t'i përdorni rregullisht. Nëse niveli i funksionalitetit mendor nuk ju lejon të monitoroni vetë, duhet të merrni ndihmën e të afërmve ose profesionistëve të kujdesit.

Një faktor tjetër rreziku në trajtimin e diabetit tip 2 në gjeneratën e vjetër është tendenca e rritur e njerëzve të tillë drejt hipoglikemisë, e cila nga ana e saj është një nga shkaqet më të zakonshme të vdekjes tek pacientët me një diagnozë të ngjashme. Kjo është arsyeja pse një ulje e niveleve të sheqerit duhet të ndodhë gradualisht, pa luhatje të mprehta. Shpesh, stabilizimi i treguesve vërehet vetëm disa muaj pas fillimit të trajtimit.
Medikamente të diabetit tip 2 për të moshuarit
Sot, në trajtimin e diabetit tip 2 tek të moshuarit, përdoren disa ilaçe themelore.
- Metformin. Ky ilaç rrit ndjeshmërinë e qelizave të trupit ndaj insulinës dhe në këtë mënyrë ndihmon në uljen e niveleve të sheqerit. Përdoret gjerësisht në trajtimin e diabetit tip 2 tek të moshuarit. Një parakusht për emërimin e Metformin është mungesa e sëmundjeve të shoqëruara nga hipoksi ose një rënie në vetitë e filtrimit të veshkave. Në shumicën e rasteve, ilaçi tolerohet mirë. Ndër efektet anësore, ia vlen të theksohet lulëzimi dhe diarreja, të cilat zakonisht vërehen në javët e para të pranimit, dhe më pas zhduken pa gjurmë. Përveç normalizimit të niveleve të glukozës, Metformin ndihmon në uljen e peshës. Në barnatore, ai gjithashtu mund të gjendet nën emrin tregtar Siofor dhe Glyukofazh.
- Glitazones (thiazolidinediones). Ky është një ilaç relativisht i ri me një parim veprimi të ngjashëm me Metformin. Nuk rrit sekretimin e insulinës dhe nuk varfëron pankreasin, por në të njëjtën kohë ndihmon në normalizimin e niveleve të sheqerit. Disavantazhet e glitazonit përfshijnë një numër të madh të efekteve anësore. Një ilaç mund të provokojë ënjtje dhe shtim në peshë. Nuk rekomandohet ta merrni atë për problemet me zemrën ose veshkat, si dhe për osteoporozën. Meqenëse njerëzit e moshuar shpesh vuajnë nga sëmundje të tilla, glitazonët përshkruhen mjaft rrallë.
- Derivatet e sulfonylureas. Përgatitjet e kësaj klase tani konsiderohen të vjetruara. Veprimi i tyre ka për qëllim pankreasin, të cilët nën ndikimin e tyre fillojnë të prodhojnë insulinë në një mënyrë të përmirësuar. Në fillim, kjo jep një efekt pozitiv, por me kalimin e kohës, organi varfërohet dhe pushon të kryejë funksionet e tij të drejtpërdrejta. Përveç kësaj, derivatet e sulfonylurea provokojnë shtim në peshë dhe rrisin ndjeshëm rrezikun e hipoglikemisë. Përdorimi i këtyre ilaçeve në trajtimin e personave të moshuar me diabet tip 2 është shumë i padëshirueshëm.
- Meglitinidet. Parimi i veprimit i vendos ato në një paralel me derivatet sulfonylurea. Meglitinidet mund të ulin shpejt nivelin e ngritur të glukozës të shkaktuar nga ngrënia e ushqimeve të caktuara. Sidoqoftë, me një dietë, nevoja për ilaçe të tilla zhduket.
- Gliptiny. Ato i përkasin klasës së të ashtuquajturave hormonet incretin. Detyra e tyre kryesore është të shtypin glukagonin dhe të stimulojnë prodhimin e insulinës. Dallimi midis meglitinides dhe derivateve sulfonylurea dhe gliptins është se këto të fundit veprojnë vetëm me rritjen e niveleve të sheqerit. Ata e kanë vendosur veten si një mjet të besueshëm në trajtimin e diabetit te njerëzit e moshave të ndryshme. Ndër avantazhet kryesore të gliptinave: ata nuk e varfërojnë pankreasin, nuk shkaktojnë një rënie të mprehtë të niveleve të sheqerit, nuk kanë ndonjë efekt në peshën e një personi. Përveç kësaj, ato kombinohen në mënyrë të përkryer me ilaçe të tjera, për shembull, me Metformin.
- Imitues. Ky është një grup ilaçesh që veprojnë si glyptins. Sidoqoftë, ndryshimi është se ato paraqiten si kapsula për përdorim oral, sesa injeksione. Mimetikët e kanë provuar veten në trajtimin e të moshuarve. Ato do të jenë veçanërisht efektive në obezitetin klinik në kombinim me moshën e përparuar.
- Akarboza. Në barnatore, një ilaç i ngjashëm mund të gjendet edhe me emrin Glucobay. E veçanta e ilaçit është se ndërhyn në thithjen e karbohidrateve. Sidoqoftë, shumë mjekë pohojnë se për një efekt të ngjashëm, mjafton të ndiqni një dietë me karboni të ulët.
Kur është i nevojshëm insulina?
Tradicionalisht, insulina nuk përdoret në trajtimin e pacientëve me diabet tip 2. Sidoqoftë, në disa raste, përdorimi i tij është i garantuar. Kjo është kryesisht një situatë kur ilaçet për të ulur sheqerin dhe opsionet e tjera të trajtimit nuk lejojnë të arrihet një rënie e konsiderueshme e sheqerit në gjak. Në këtë rast, injeksionet e insulinës mund të kombinohen me marrjen e pilulave ose përdorimin e tyre në izolim. Regjimet e mëposhtme të trajtimit janë të njohura sot:
- Injeksione të insulinës dy herë në ditë (në mëngjes me stomak bosh dhe para gjumit).
- Një injeksion i vetëm i insulinës nëse niveli i sheqerit në stomak bosh tejkalon ndjeshëm normën. Injeksioni duhet të bëhet gjatë natës. Në këtë rast, preferohet të përdorni të ashtuquajturin insulinë të zgjatur pa kulm, të njohur më mirë si insulinë "ditore", ose "të mesme".
- Injeksione që përdorin insulinë të kombinuar: 30% "me veprim të shkurtër" dhe 50% "me veprim të mesëm". Një injeksion bëhet dy herë në ditë: mëngjes dhe mbrëmje.
- Regjimi bazë bolus i terapisë me insulinë.Kjo nënkupton administrimin alternative të insulinës me veprim të shkurtër para se të hahet dhe insulinës me veprim të mesëm ose të zgjatur gjatë gjumit.
Ushtrimi për të moshuarit me diabet tip 2
Aktiviteti fizik në këtë diagnozë luan një rol shumë të rëndësishëm:
- ul rezistencën ndaj insulinës,
- rrit qëndrueshmërinë
- ndihmon në parandalimin e aterosklerozës,
- duke luftuar me presion të lartë.
Përveç kësaj, sportet ndihmojnë për të humbur peshë, gjë që është e rëndësishme për shumicën e diabetikëve. Në moshën e vjetër, programi i aktivitetit fizik zgjidhet rreptësisht individualisht dhe vetëm pasi të konsultohet me një mjek. Përvoja ka treguar se ecja në ajër të hapur është më efektive.
Pavarësisht nga përfitimet e pamohueshme për të luajtur sport, në disa raste ato mund të jenë kundërindikuar. Këto janë kushtet e mëposhtme:
- ketoacidosis,
- diabeti në një fazë të theksuar të pakompensuar,
- retinopatia në fazën e përhapjes,
- dështimi i rëndë i veshkave me një kurs kronik,
- angina në formë të paqëndrueshme.
Diabeti është një sëmundje e rrezikshme që, nëse nuk mjekohet, mund të çojë në pasoja të pariparueshme. Sëmundja është veçanërisht e vështirë për njerëzit e moshuar. Kjo është arsyeja pse, pas 50 vjetësh, mjekët rekomandojnë të kontrollojnë në mënyrë profilaktike nivelin e glukozës, dhe nëse shfaqen ndonjë simptomë alarmante, këshillohuni menjëherë me një mjek. Zbulimi në kohë i sëmundjes dhe terapia adekuate mund të sigurojnë një cilësi të lartë të jetës për shumë vite.
Si ndryshon sekretimi dhe veprimi i incretinave tek të moshuarit
Increcins janë hormonet që prodhohen në traktin gastrointestinal si përgjigje të marrjes së ushqimit. Ata gjithashtu stimulojnë prodhimin e insulinës nga pankreasi. Kujtojmë se efekti kryesor stimulues në sekretimin e insulinës ka një rritje të glukozës në gjak.
Veprimi i incretins filloi të studiohej seriozisht vetëm në fillim të shekullit të njëzet e një. Doli se normalisht, kur merren me gojë (nga goja), karbohidratet e insulinës prodhohen rreth 2 herë më shumë sesa në përgjigje të administrimit intravenoz të një sasie ekuivalente të glukozës.
Shkencëtarët kanë sugjeruar që gjatë dhe pas një vakt, substanca të caktuara (hormonet) prodhohen në traktin gastrointestinal që shtesë stimulojnë pankreasin për të bërë insulinë. Këto hormone quhen incretina. Struktura dhe mekanizmi i tyre i veprimit tashmë janë kuptuar mirë.
Incretinat janë peptid-1 (GLP-1) i ngjashëm me glukagon, dhe polipeptidi insulinotropik i varur nga glukoza (HIP). U zbulua se GLP-1 ka një efekt më të fortë në pankreas. Ai jo vetëm që stimulon sekretimin e insulinës, por bllokon edhe prodhimin e glukagonit, “antagonistin” e insulinës.
Studimet kanë treguar se tek të moshuarit, prodhimi i hormoneve GLP-1 dhe GUI mbetet në të njëjtin nivel si tek të rinjtë. Por ndjeshmëria e qelizave beta të pankreasit ndaj veprimit të incretinave zvogëlohet me moshën. Ky është një nga mekanizmat e diabetit, por më pak i rëndësishëm se rezistenca ndaj insulinës.
Njerëzit e shëndetshëm këshillohen që pas 45 vjeç të testohen për diabet një herë në 3 vjet. Zbuloni se cilat. Ju lutemi vini re se një test i agjërimit të sheqerit në gjak nuk është i përshtatshëm për testimin e diabetit. Sepse në shumë pacientë me diabet, përqendrimi i glukozës në gjak që agjëron mbetet normale. Prandaj, ju rekomandojmë të bëni një test gjaku më tej.

Për të kuptuar diagnozën e diabetit, së pari lexoni në lidhje me të. Dhe këtu do të diskutojmë tiparet specifike të njohjes së diabetit tek të moshuarit.
Diagnostifikimi i diabetit tip 2 në pacientët e moshuar është i vështirë sepse sëmundja shpesh zhvillohet pa simptoma. Një pacient i moshuar mund të mos ketë ankesa tipike diabetike për etjen, kruajtjen, humbjen e peshës dhe urinimin e shpeshtë.
Shtë veçanërisht karakteristike që diabetikët e moshuar rrallë ankohen nga etja.Kjo për faktin se qendra e etjes për trur filloi të funksionojë më keq për shkak të problemeve me anijet. Shumë të moshuar kanë një etje të dobët dhe për shkak të kësaj, ata nuk i plotësojnë si duhet rezervat e lëngjeve në trup. Prandaj, ata shpesh diagnostikohen me diabet kur shkojnë në spital ndërsa ndodhen në gjendje kome hiposmolare për shkak të dehidrimit kritik.
Në pacientët e moshuar, jo specifike, por ankesat e përgjithshme mbizotërojnë - dobësi, lodhje, marramendje, probleme me kujtesën. Të afërmit mund të vërejnë se demenca e moshuar po përparon. Duke vëzhguar simptoma të tilla, mjeku shpesh nuk e kupton se një person i moshuar mund të ketë diabet. Në përputhje me rrethanat, pacienti nuk trajtohet për të, dhe komplikimet përparojnë.
Shumë shpesh, diabeti në pacientët e moshuar zbulohet aksidentalisht ose tashmë në një fazë të vonë, kur një person ekzaminohet për komplikime të rënda vaskulare. Për shkak të diagnozës së vonë të diabetit tek të moshuarit, më shumë se 50% e pacientëve në këtë kategori vuajnë nga komplikime serioze: probleme me zemrën, këmbët, shikimin dhe veshkat.
Tek njerëzit e moshuar, pragu i veshkave rritet. Le ta kuptojmë se çfarë është. Tek të rinjtë, glukoza gjendet në urinë kur përqendrimi i tij në gjak është rreth 10 mmol / L. Pas 65-70 vjet, "pragu i veshkave" zhvendoset në 12-13 mmol / L. Kjo do të thotë që edhe me një kompensim shumë të dobët për diabetin në një person të moshuar, sheqeri nuk hyn në urinë, dhe ka më pak shanse që ai të diagnostikohet në kohë.
Hipoglikemia tek të moshuarit - rreziku dhe pasojat
Manifestimet e hipoglikemisë në diabetikët e moshuar ndryshojnë nga simptomat "klasike" që vërehen tek të rinjtë. Karakteristikat e hipoglikemisë tek të moshuarit:
- Simptomat e saj zakonisht fshihen dhe shprehen dobët. Hipoglikemia në pacientët e moshuar shpesh “maskohet” si një manifestim i një sëmundje tjetër dhe, për rrjedhojë, mbetet e pa diagnostikuar.
- Tek të moshuarit, prodhimi i hormoneve adrenalinë dhe kortizol shpesh është i dëmtuar. Prandaj, simptomat e gjalla të hipoglikemisë mund të mungojnë: palpitacionet, dridhja dhe djersitja. Dobësia, përgjumja, konfuzioni, amnezia dalin në pah.
- Në trupin e të moshuarve, mekanizmat për të kapërcyer gjendjen e hipoglikemisë janë të dëmtuara, d.m.th., sistemet kundër rregulluese funksionojnë dobët. Për shkak të kësaj, hipoglikemia mund të marrë një natyrë të zgjatur.
Pse hipoglikemia në pleqëri është kaq e rrezikshme? Sepse çon në komplikime kardiovaskulare që diabetikët e moshuar i tolerojnë veçanërisht dobët. Hipoglikemia rrit në masë të madhe mundësinë e vdekjes nga një sulm në zemër, goditje në tru, dështim në zemër ose bllokim i një ene të madhe me një mpiksje gjaku.
Nëse një diabetik i moshuar është mjaft me fat që të zgjohet i gjallë pas hipoglikemisë, atëherë ai mund të mbetet një person me aftësi të kufizuara të paaftë për shkak të dëmtimit të pakthyeshëm të trurit. Kjo mund të ndodhë me diabetin në moshë të re, por për njerëzit e moshuar gjasat për pasoja të rënda janë veçanërisht të larta.
Nëse një pacient i moshuar diabetik ka hipoglicemi shpesh dhe në mënyrë të paparashikueshme, atëherë kjo çon në rënie, të cilat shoqërohen me lëndime. Rënia e hipoglikemisë është një shkak i zakonshëm i thyerjeve të eshtrave, zhvendosjes së nyjeve, dëmtimit të indeve të buta. Hipoglikemia në pleqëri rrit rrezikun e frakturës së hip.
Hipoglikemia në diabetikët e moshuar shpesh ndodh për shkak të faktit se pacienti merr shumë ilaçe të ndryshme, dhe ata bashkëveprojnë me njëri-tjetrin. Disa ilaçe mund të përmirësojnë efektet e pilulave të diabetit, derivatet e sulfonylurea. Të tjerët - stimulojnë sekretimin e insulinës ose rrisin ndjeshmërinë e qelizave ndaj veprimit të tij.
Disa ilaçe bllokojnë ndjesitë fizike të simptomave të hipoglikemisë si një efekt anësor, dhe pacienti nuk është në gjendje ta ndalojë atë në kohë. Marrja parasysh e të gjitha ndërveprimeve të mundshme të drogës në një pacient të moshuar me diabet është një detyrë e vështirë për një mjek.
Tabela tregon disa nga ndërveprimet e mundshme të barnave që shpesh provokojnë hipoglikeminë:
| përgatitjet | Mekanizmi i hipoglikemisë |
|---|---|
| Aspirina, ilaçe të tjera anti-inflamatore jo-steroide | Forcimi i veprimit të sulfonilureasve duke i zhvendosur ato nga lidhja me albumin. Rritja e ndjeshmërisë së indit periferik të insulinës |
| allopurinol | Ulje e eleminimit të veshkave sulfonylurea |
| Warfarin | Ulur eleminimin e barnave sulfonylurea nga mëlçia. Zhvendosja e sulfonylurea nga lidhja me albumin |
| Beta bllokues | Bllokada e ndjesisë së hipoglikemisë deri në ligështimet diabetike |
| Frenuesit e ACE, bllokuesit e receptorëve angiotensin-II | Ulja e rezistencës së indit periferik të insulinës. Sekretimi i rritur i insulinës |
| alkool | Pengimi i glukoneogjenezës (prodhimi i glukozës në mëlçi) |
Sa më mirë që diabetiku arrin të ruajë sheqerin në gjak afër normales, aq më pak ka të ngjarë të jetë për komplikime dhe aq më mirë ndjehet. Por problemi është se sa më mirë të kontrollohet niveli i glukozës në gjak me trajtimin “standard” për diabetin, aq më shpesh ndodh hipoglikemia. Dhe për pacientët e moshuar, është veçanërisht e rrezikshme.
Kjo është një situatë në të cilën të dyja zgjedhjet janë të këqija. A ka ndonjë zgjidhje alternative më të përshtatshme? Po, ekziston një metodë që ju lejon të kontrolloni mirë sheqerin në gjak dhe në të njëjtën kohë të mbani një probabilitet të ulët të hipoglikemisë. Kjo metodë - hahet kryesisht proteina dhe yndyrna natyrale të dobishme për zemrën.
Sa më pak karbohidrate të hani, aq më pak nevoja juaj për insulinë ose pilula të diabetit për të ulur sheqerin tuaj. Dhe në përputhje me rrethanat, më pak të ngjarë që ju të ndodh hipoglikemia. Ushqimi, i cili përbëhet kryesisht nga proteina, yndyrna natyrale të shëndetshme dhe fibra, ndihmon për të mbajtur nivelin e glukozës në gjak afër normales.
Shumë pacientë me diabet tip 2, përfshirë edhe të moshuarit, pasi kalojnë në një dietë me karbohidrate të ulët arrijnë të braktisin plotësisht insulinë dhe pilulat për uljen e sheqerit. Pas kësaj, hipoglikemia nuk mund të ndodhë fare. Edhe nëse nuk mund të “hidheni” plotësisht nga insulina, atëherë nevoja për të do të ulet ndjeshëm. Dhe sa më pak insulinë dhe pilula të merrni, aq më e ulët është gjasat e hipoglikemisë.
Receta për një dietë me karbohidrate të ulët për diabetin tip 1 dhe tip 2
Trajtimi për diabet tip 2 tek të moshuarit
Trajtimi i diabetit tip 2 tek të moshuarit është shpesh një detyrë veçanërisht e vështirë për mjekun. Sepse zakonisht është e ndërlikuar nga bollëku i sëmundjeve shoqëruese në një faktor diabetik, shoqëror (vetmia, varfëria, pafuqia), mësimi i dobët i pacientëve dhe madje edhe çmenduria e moshuar.
Një mjek zakonisht duhet të përshkruaj shumë ilaçe për një pacient të moshuar me diabet. Mund të jetë e vështirë të merren parasysh të gjitha ndërveprimet e tyre të mundshme me njëri-tjetrin. Diabeti i moshuar shpesh tregon respektim të ulët të trajtimit, dhe ata në mënyrë arbitrare ndalojnë marrjen e ilaçeve dhe të marrin masa për të trajtuar sëmundjen e tyre.
Një pjesë e konsiderueshme e pacientëve me moshë diabetike të moshuar jetojnë në kushte të pafavorshme. Për shkak të kësaj, ata shpesh zhvillojnë anoreksi ose depresion të thellë. Në pacientët me diabet, depresioni çon në faktin se ato shkelin regjimin e ilaçeve dhe kontrollojnë dobët nivelin e sheqerit në gjak.
Qëllimet e trajtimit të diabetit për secilin nga pacientët e moshuar duhet të përcaktohen individualisht. Ata varen nga:
- jetëgjatësia
- tendenca për hipoglicemi të rëndë,
- a ka ndonjë sëmundje kardiovaskulare
- kanë komplikime të diabetit të zhvilluara tashmë
- për sa i përket gjendjes së funksioneve mendore të pacientit ju lejon të ndiqni rekomandimet e mjekut.
Me një jetëgjatësi të pritur (jetëgjatësi) prej më shumë se 10-15 vjet, qëllimi i trajtimit të diabetit në pleqëri duhet të jetë arritja e hemoglobinës së glikuar HbA1C, ne nuk ju rekomandojmë marrjen e pilulave që stimulojnë sekretimin e insulinës! hidhni poshtë ato! )
Mundësitë për trajtimin efektiv të diabetit janë zgjeruar që nga gjysma e dytë e viteve 2000, me ardhjen e barnave të reja nga grupi i incretin. Këto janë frenues të dipeptidil peptidazës-4 (glitinave), si dhe mimetikë dhe analoge të GLP-1. Ne ju këshillojmë që të studioni me kujdes informacionin në lidhje me këto ilaçe në faqen tonë të internetit.
Ne rekomandojmë që pacientët më të vjetër të kalojnë, përveç të gjitha mjeteve të tjera juridike. Një dietë e kufizuar me karbohidrate është kundërindikuar në dështim të rëndë të veshkave. Në të gjitha rastet e tjera, ndihmon në mbajtjen e sheqerit në gjak afër normales, për të shmangur "kërcimet" e tij dhe për të zvogëluar mundësinë e hipoglikemisë.
Aktiviteti fizik për diabetikët e moshuar
Aktiviteti fizik është një komponent i domosdoshëm në trajtimin e suksesshëm të diabetit. Për secilin pacient, veçanërisht të moshuarit, aktiviteti fizik përzgjidhet individualisht, duke marrë parasysh sëmundjet shoqëruese. Por ato duhet të kërkohen. Mund të filloni me shëtitje për 30-60 minuta.
Pse aktiviteti fizik është shumë i dobishëm në diabet:
- rrit ndjeshmërinë e indeve ndaj insulinës, d.m.th., zvogëlon rezistencën ndaj insulinës,
- edukimi fizik ndalon zhvillimin e arteriosklerozës,
- aktiviteti fizik ul presionin e gjakut.
Lajmi i mirë është se diabetikët e moshuar janë më të ndjeshëm ndaj ushtrimeve fizike sesa të rinjtë.
Ju mund të zgjidhni për vete një lloj aktiviteti fizik që do t'ju sjellë kënaqësi. Ne ju rekomandojmë vëmendjen tuaj.

Ky është një libër i mrekullueshëm me temën e edukimit fizik që përmirëson shëndetin dhe një mënyrë jetese aktive për të moshuarit. Ju lutemi zbatoni rekomandimet e saj bazuar në gjendjen tuaj fizike. Mësoni rreth parandalimit të stërvitjes.
Ushtrimi në diabet është kundërindikuar në situatat e mëposhtme:
- me kompensim të dobët për diabetin,
- në një gjendje të ketoacidozës,
- me anginë të paqëndrueshme,
- nëse keni retinopati proliferative,
- në dështim të rëndë kronik renal.
Ilaçet për diabet për pacientët e moshuar
Më poshtë do të mësoni rreth ilaçeve për diabetin dhe mënyrën se si ato përdoren për të trajtuar pacientët e moshuar. Nëse keni diabet të tipit 2, ju rekomandojmë të bëni sa më poshtë:
- Në mënyrë që të ulni sheqerin në gjak dhe ta mbani afër normales, provoni së pari.
- Gjithashtu, kujdesuni për forcën dhe kënaqësinë tuaj. Ne vetëm diskutuam këtë pyetje më lart.
- Të paktën 70% e pacientëve me diabet tip 2 kanë ushqim të mjaftueshëm me një kufizim të karbohidrateve dhe aktivitet fizik të këndshëm për të normalizuar sheqerin në gjak. Nëse kjo nuk është e mjaftueshme për ju, bëni teste për të kontrolluar funksionin tuaj të veshkave dhe këshillohuni me mjekun tuaj nëse mund të përshkruhen. Mos e merrni Sioforin pa miratimin e një mjeku! Nëse veshkat nuk funksionojnë mirë, ky ilaç është vdekjeprurës.
- Nëse filloni të merrni metforminë - mos ndaloni dietën dhe ushtrimin e ulët të karbohidrateve.
- Në çdo rast, refuzoni të merrni ilaçe që stimulojnë sekretimin e insulinës! Këto janë derivate sulfonilurea dhe meglitinide (argjila). Ata janë të dëmshëm. Marrja e injeksioneve me insulinë është më e shëndetshme sesa marrja e këtyre pilulave.
- Kushtojini vëmendje të veçantë ilaçeve të reja nga grupi i incretinës.
- Ndjehuni të lirë të kaloni në insulinë nëse ka një nevojë të vërtetë për këtë, d.m.th një dietë me karbohidrate të ulët, stërvitja dhe ilaçet nuk janë të mjaftueshme për të kompensuar diabetin tuaj.
- Lexoni "".
Metformin - një ilaç për diabetin tip 2 në pleqëri
Metformina (shitet me emrat Siofor, glukofag) është ilaçi i zgjedhjes së parë për diabetikët e moshuar. Itshtë përshkruar nëse pacienti ka ruajtur funksionin e filtrimit të veshkave (shkalla e filtrimit glomerular mbi 60 ml / min) dhe nuk ka sëmundje shoqëruese që mbartin rrezik për hipoksi.

Meglitinides (Klinidet)
Si derivatet e sulfonylurea, këto ilaçe stimulojnë qelizat beta për ta bërë insulinën më aktive. Meglitinidet (glinidet) fillojnë të veprojnë shumë shpejt, por efekti i tyre nuk zgjat shumë, deri në 30-90 minuta. Këto ilaçe përshkruhen para çdo vakt.
Meglitinidet (glinidet) nuk duhet të përdoren për të njëjtat arsye si sulfonylureas. Ato ndihmojnë "të shuajnë" një rritje të mprehtë të glukozës në gjak menjëherë pas ngrënies. Nëse ndaloni të hani karbohidratet që thithen shpejt, atëherë nuk do ta keni këtë rritje fare.
Frenuesit e Dipeptidil Peptidazës-4 (Gliptins)
Kujtoni se peptidi-1 i ngjashëm me glukagon (GLP-1) është një nga hormonet incretin. Ata stimulojnë pankreasin për të prodhuar insulinë dhe në të njëjtën kohë bllokojnë prodhimin e glukagonit, "antagonistit" të insulinës. Por GLP-1 është efektiv vetëm për sa kohë që niveli i sheqerit në gjak mbetet i ngritur.
Dipeptidil peptidaza-4 është një enzimë që shkatërron natyrshëm GLP-1, dhe veprimi i tij përfundon. Ilaçet nga grupi i frenuesit dipeptidil peptidaza-4 parandalojnë që kjo enzimë të tregojë aktivitetin e saj. Lista e përgatitjeve të glikinës përfshin:
- sitagliptin (Januvia),
- saksagliptina (onglise).
Ato bllokojnë (pengojnë) veprimtarinë e një enzimë që shkatërron hormonin GLP-1. Prandaj, përqendrimi i GLP-1 në gjak nën ndikimin e ilaçit mund të rritet në një nivel 1,5-2 herë më të lartë se niveli fiziologjik. Në përputhje me rrethanat, do të stimulojë më fortë pankreasin për të lëshuar insulinë në gjak.
Shtë e rëndësishme që ilaçet nga grupi i frenuesit dipeptidil peptidaza-4 ushtrojnë efektin e tyre vetëm ndërsa sheqeri në gjak është i ngritur. Kur bie në normale (4.5 mmol / L), këto ilaçe thuajse pushojnë së stimuluar prodhimin e insulinës dhe bllokojnë prodhimin e glukagonit.
Përfitimet e trajtimit të diabetit tip 2 me ilaçe nga grupi i frenuesit dipeptidil peptidaza-4 (gliptinat):
- ata nuk rrisin rrezikun e hipoglikemisë,
- mos shkaktoni shtim në peshë,
- efektet anësore të tyre - ndodhin jo më shpesh sesa kur merrni një placebo.
Në pacientët me diabet mbi moshën 65 vjeç, terapia me frenues të DPP-4 në mungesë të ilaçeve të tjera çon në një ulje të nivelit të hemoglobinës së glikuar HbA1C nga 0.7 në 1.2%. Rreziku i hipoglikemisë është minimal, nga 0 në 6%. Në grupin e kontrollit të diabetikëve që morën një sëmundje qetësie, rreziku i hipoglikemisë varion nga 0 deri në 10%. Këto të dhëna merren pas studimeve të gjata, nga 24 deri në 52 javë.
Ilaçet nga grupi i frenuesit dipeptidil peptidaza-4 (gliptinat) mund të kombinohen me pilula të tjera të diabetit, pa rrezikun e rritjes së efekteve anësore. Me interes të veçantë është mundësia për t’i përshkruar ato me metformin.
Një studim i vitit 2009 krahasoi efikasitetin dhe sigurinë e trajtimit të diabetit në pacientët e moshuar mbi 65 vjeç duke përdorur kombinimet e mëposhtme të ilaçeve:
- metformin + sulfonylurea (glimepiride 30 kg / m2), nëse pacienti është i gatshëm të injektojë veten e tij.
Mshtë mimetika e ilaçeve dhe analoge e GLP-1 që ka kuptim të përdoret si një "mjet i fundit" nëse pacienti dëshiron të vonojë fillimin e terapisë me diabet me insulinë. Dhe jo sulfonilureas, siç bëhet zakonisht.
Akarboza (glukobai) - një ilaç që bllokon thithjen e glukozës
Ky ilaç për diabetin është një frenues i alfa glukozidazës. Acarboro (glukobai) pengon tretjen e karbohidrateve komplekse, poli- dhe oligosakaride në zorrët. Nën ndikimin e këtij ilaçi, më pak glukozë thithet në gjak.Por përdorimi i tij zakonisht çon në bloating, blozën, diarre, etj.
Për të zvogëluar ashpërsinë e efekteve anësore, rekomandohet të kufizoni rreptësisht karbohidratet komplekse në dietë gjatë marrjes së akarbozës (glukobaya). Por nëse e përdorni siç ju rekomandojmë, atëherë nuk do të ketë asnjë kuptim të merrni këtë ilaç.
Trajtimi i diabetit tek të moshuarit me insulinë
Insulina për diabetin tip 2 përshkruhet nëse trajtimi me një dietë, edukim fizik dhe pilula të diabetit nuk zvogëlon sa duhet sheqerin në gjak. Diabeti tip 2 trajtohet me insulinë në kombinim me ose pa tableta. Nëse ka peshë të tepërt të trupit, atëherë injeksionet e insulinës mund të kombinohen me përdorimin e metforminës (siofor, glukofag) ose vildagliptinit të frenuesit DPP-4. Kjo zvogëlon nevojën për insulinë dhe, në përputhje me rrethanat, ul rrezikun e hipoglikemisë.
Zakonisht rezulton se diabetikët e moshuar fillojnë të ndjehen shumë më mirë brenda 2-3 ditëve nga fillimi i injeksioneve në insulinë. Supozohet se kjo shkaktohet jo vetëm nga një rënie e sheqerit në gjak, por edhe nga efekti anabolik i insulinës dhe efektet e tjera të tij. Kështu, çështja e kthimit në trajtimin e diabetit me ndihmën e tabletave zhduket në vetvete.
Për pacientët e moshuar mund të përdoren regjime të ndryshme të terapisë me insulinë:
- Një injeksion i vetëm i insulinës në kohën e gjumit - nëse sheqeri zakonisht ngritet ndjeshëm në stomak bosh. Përdoret insulinë ditore e veprimit jo pik, ose "medium".
- Injeksione të insulinës me kohëzgjatje mesatare të veprimit 2 herë në ditë - para mëngjesit dhe para gjumit.
- Injeksione të insulinës së përzier 2 herë në ditë. Përzierjet fikse të insulinës "të shkurtër" dhe "të mesme" përdoren, në raportet prej 30:70 ose 50:50.
- Regjimi bazë i bolusit për diabetin e insulinës. Këto janë injeksione të insulinës së shkurtër (ultrashort) para ngrënies, si dhe insulinë me kohëzgjatje mesatare të veprimit ose "të zgjatur" gjatë gjumit.
E fundit nga regjimet e listuara të terapisë me insulinë mund të përdoret vetëm nëse pacienti është në gjendje të studiojë dhe kryejë dhe çdo herë në mënyrë korrekte. Kjo kërkon që personi i moshuar me diabet të mbajë një aftësi normale për t'u përqendruar dhe mësuar.
Diabeti tek të moshuarit: Gjetje
Sa më i vjetër të jetë personi, aq më i lartë është rreziku i zhvillimit të diabetit tip 2. Kjo është për shkak të plakjes natyrale të trupit, por në pjesën më të madhe për shkak të stilit të jetesës jo të shëndetshëm të personave të moshuar. Në moshën 45 vjeç dhe më të vjetër - të testohen për diabet çdo 3 vjet. Shtë më mirë të bëni një test gjaku jo për sheqerin e agjëruar, por për provë.

Mjeti më efektiv dhe i dobishëm për parandalimin dhe trajtimin e diabetit tip 2, përfshirë në pacientët e moshuar, është. Provoni një dietë të përzemërt dhe të shijshme me dietë të ulët karb! Të gjitha informacionet e nevojshme janë në faqen tonë të internetit, përfshirë listat e produkteve për diabetikët - të lejuar dhe të ndaluar. Si rezultat, sheqeri juaj në gjak do të fillojë të ulet në normalitet pas disa ditësh. Sigurisht, duhet të keni një matës të glukozës në gjak në shtëpi dhe ta përdorni atë çdo ditë.
Nëse një dietë dhe stërvitje me karbohidrate të ulët nuk ndihmojnë në uljen e sheqerit në gjak në normale, atëherë testohuni dhe këshillohuni me mjekun nëse duhet ta merrni. Mos vraponi në farmaci për siofor, së pari bëni teste dhe këshillohuni me një mjek! Kur filloni të përdorni metformin, kjo nuk do të thotë që tani mund të ndaloni dietën dhe edukimin fizik.
Nëse dieta, stërvitja dhe pilulat nuk ju ndihmojnë shumë, do të thotë që ju shfaqen injeksione të insulinës. Filloni shpejt t'i bëni ato, mos kini frikë. Sepse ndërsa jetoni pa injektuar insulinë me sheqer të lartë në gjak - ju po zhvilloni me shpejtësi komplikime të diabetit. Kjo mund të çojë në amputim të këmbës, verbëri ose ngacmim të vdekjes nga dështimi i veshkave.
Në pleqëri është veçanërisht e rrezikshme. Por një diabetik mund të zvogëlojë probabilitetin e saj në pothuajse zero duke përdorur 3 metodat e mëposhtme:
- Mos merrni pilula të diabeteve që shkaktojnë hipoglicemi. Këto janë derivate sulfonilurea dhe meglitinide (argjila). Ju mund të normalizoni në mënyrë të përkryer sheqerin tuaj pa to.
- Hani sa më pak karbohidrate të jetë e mundur. Anydo karbohidrate, jo vetëm ato që thithen shpejt. Për shkak se sa më pak karbohidrate në dietën tuaj, aq më pak ju duhet të injektoni insulinë. Dhe sa më pak insulinë - aq më e ulët është gjasat e zhvillimit të hipoglikemisë.
- Nëse mjeku vazhdon të insistojë që të merrni tableta që rrjedhin nga sulfonylureas ose meglitinides (glinides), kontaktoni një specialist tjetër. E njëjta gjë nëse ai dëshmon se ju duhet të hani "të ekuilibruar". Mos debatoni, thjesht ndryshoni mjekun.
Do të jemi të kënaqur nëse shkruani për sukseset dhe problemet tuaja në trajtimin e diabetit në pleqëri në komentet e këtij artikulli.
Diabeti mellitus është një sëmundje që shfaqet në sfondin e çrregullimeve në sistemin endokrin. Karakterizohet nga sheqeri i lartë kronik në gjak. Sëmundja diagnostikohet në çdo moshë, por më shpesh ajo prek njerëzit pas 40 vjetësh.
Karakteristikat e diabetit tek të moshuarit janë se shpesh kursi i tij nuk është i qëndrueshëm dhe i butë. Por një shenjë karakteristike e sëmundjes është pesha e tepërt që kanë më shumë se gjysma e pensionistëve.
Meqenëse ka shumë probleme shëndetësore në pleqëri, pak njerëz i kushtojnë vëmendje mbipeshes. Sidoqoftë, përkundër rrjedhës së gjatë dhe të fshehtë të sëmundjes, pasojat e saj mund të jenë fatale.
Ekzistojnë dy lloje të diabetit:
- Lloji i parë - zhvillohet me mungesë të insulinës. Shpesh diagnostikohet në moshë të re. Ky është diabeti i varur nga insulina, i cili shfaqet në formë të rëndë. Në këtë rast, mungesa e trajtimit çon në një gjendje kome diabetike dhe diabeti mund të vdesë.
- Lloji i dytë - shfaqet me një tepricë të insulinës në gjak, por edhe kjo sasi e hormonit nuk është e mjaftueshme për të normalizuar nivelin e glukozës. Kjo lloj sëmundje shfaqet kryesisht pas 40 vjetësh.
Meqenëse diabeti i tipit 2 kryesisht ndodh në pacientët e moshuar, ia vlen të merren në konsideratë shkaqet, simptomat dhe trajtimi i këtij lloji të sëmundjes në mënyrë më të detajuar.
Provokimi i faktorëve dhe shkaqeve të zhvillimit
Nga mosha pesëdhjetë, shumica e njerëzve kanë ulur tolerancën e glukozës. Për më tepër, kur një person plaket, çdo 10 vjet, përqendrimi i sheqerit në gjak në sutra do të rritet, dhe pas ngrënies do të rritet. Kështu, për shembull, duhet të dini se çfarë është.
Sidoqoftë, rreziku i diabetit përcaktohet jo vetëm nga karakteristikat që lidhen me moshën, por edhe nga niveli i aktivitetit fizik dhe dieta e përditshme.
Pse njerëzit e moshuar marrin glikemi postprandiale? Kjo është për shkak të ndikimit të disa faktorëve:
- ulje në lidhje me moshën në ndjeshmërinë ndaj insulinës në inde,
- dobësimi i veprimit dhe sekretimit të hormoneve të incretinës në pleqëri,
- prodhimi i pamjaftueshëm i insulinës pankreatike.
Diabeti mellitus në moshën e moshuar dhe të moshuar për shkak të predispozicionit trashëgues. Faktori i dytë që kontribuon në fillimin e sëmundjes konsiderohet mbipesha.
Gjithashtu, patologjia shkaktohet nga problemet në pankreas. Këto mund të jenë keqfunksionime në gjëndrat endokrine, kancer ose pankreatit.
Edhe diabeti i moshuar mund të zhvillohet në sfondin e infeksioneve virale. Sëmundje të tilla përfshijnë gripin, rubeolën, hepatitin, lisin dhe të tjerët.
Përveç kësaj, çrregullimet endokrine shpesh shfaqen pas stresit nervor. Në të vërtetë, sipas statistikave, pleqëria, shoqëruar me përvoja emocionale, jo vetëm që rrit mundësinë e diabeteve të tipit 2 tek të moshuarit, por edhe e ndërlikon rrjedhën e saj.
Për më tepër, në pacientët e angazhuar në punë intelektuale, një nivel i lartë i glukozës vërehet shumë më shpesh sesa tek ata, puna e të cilëve është e lidhur me aktivitetin fizik.
Diagnoza dhe trajtimi i ilaçeve
Diabeti mellitus tek të moshuarit është i vështirë për t'u diagnostikuar. Kjo shpjegohet me faktin se edhe kur përmbajtja e glukozës në gjak është rritur, atëherë sheqeri në urinë mund të mungojë plotësisht.
Prandaj, pleqëria e detyron një person të ekzaminohet çdo vit, veçanërisht nëse është i shqetësuar për aterosklerozën, hipertensionin, sëmundjen koronare të zemrës, nefropatinë dhe sëmundjet purulente të lëkurës. Për të vendosur praninë e hiperglicemisë lejon treguesit - 6.1-6.9 mmol / L., Dhe rezultatet e 7.8-11.1 mmol / L tregojnë një shkelje të tolerancës së glukozës.
Sidoqoftë, studimet për tolerancën e glukozës mund të mos jenë të sakta. Kjo është për shkak të faktit se me kalimin e moshës, ndjeshmëria e qelizave ndaj sheqerit zvogëlohet, dhe niveli i përmbajtjes së tij në gjak mbetet i mbivlerësuar për një kohë të gjatë.
Për më tepër, diagnoza e komës në këtë gjendje është gjithashtu e vështirë, pasi simptomat e saj janë të ngjashme me simptomat e dëmtimit të mushkërive, dështimin e zemrës dhe ketoacidozës.
E gjithë kjo shpesh çon në faktin se diabeti zbulohet tashmë në një fazë të vonë. Prandaj, njerëzit mbi moshën 45 vjeç duhet të bëjnë teste të glukozës në gjak çdo dy vjet.
Trajtimi i diabetit në pacientët më të vjetër është një detyrë mjaft e vështirë, sepse ato tashmë kanë sëmundje të tjera kronike dhe peshë të tepërt. Prandaj, për të normalizuar gjendjen, mjeku i përshkruan pacientit shumë ilaçe të ndryshme nga grupe të ndryshme.
Terapia e drogës për diabetikët e moshuar përfshin marrjen e llojeve të tilla të barnave si:
- Metformin,
- glitazone,
- derivatet e sulfonylurea,
- glinides,
- gliptiny.
Sheqeri i ngritur reduktohet më shpesh me Metformin (Klukofazh, Siofor). Sidoqoftë, ajo përshkruhet vetëm me funksionalitet të mjaftueshëm filtrues të veshkave dhe kur nuk ka sëmundje që shkaktojnë hipoksi. Avantazhet e ilaçit janë për të përmirësuar proceset metabolike, ai gjithashtu nuk varfëron pankreasin dhe nuk kontribuon në shfaqjen e hipoglikemisë.
Glitazones, si Metformin, mund të rrisin ndjeshmërinë e qelizave yndyrore, muskujve dhe mëlçisë ndaj insulinës. Sidoqoftë, me varfërimin e pankreasit, përdorimi i tiazolidinediones është i pakuptimtë.
Glitazones gjithashtu janë kundërindikuar në problemet me zemrën dhe veshkat. Për më tepër, ilaçet nga ky grup janë të rrezikshëm për faktin se ato kontribuojnë në rrjedhjen e kalciumit nga kockat. Edhe pse ilaçe të tilla nuk rritin rrezikun e hipoglikemisë.
Derivatet e sulfonylureas ndikojnë në beta qelizat e pankreasit, për shkak të të cilave ata fillojnë të prodhojnë në mënyrë aktive insulinë. Përdorimi i ilaçeve të tilla është i mundur derisa pankreasi të jetë lodhur.
Por derivatet e sulfonylurea çojnë në një numër pasojash negative:
- rritja e mundësisë së hipoglikemisë,
- varfërim absolut dhe i pakthyeshëm i pankreasit,
- shtimi i peshës
Në shumë raste, pacientët fillojnë të marrin derivate sulfonilurea, pavarësisht nga të gjitha rreziqet, ashtu që të mos përdorin terapi me insulinë. Sidoqoftë, veprime të tilla janë të dëmshme për shëndetin, veçanërisht nëse mosha e pacientit arrin 80 vjet.
Klinidet ose meglitinidet, si dhe derivatet e sulfonilureas, aktivizojnë prodhimin e insulinës. Nëse pini drogë para ngrënies, atëherë kohëzgjatja e ekspozimit të tyre pas gllabërimit është nga 30 deri në 90 minuta.
Kundërindikimet për përdorimin e meglitinides janë të ngjashme me sulfonylureas. Përparësitë e fondeve të tilla janë se ato mund të ulin shpejt përqendrimin e sheqerit në gjak pas ngrënies.
Gliptinat, në veçanti peptid-1 i ngjashëm me Glukagon, janë hormonet incretinike. Frenuesit e Dipeptidil peptidazës-4 shkaktojnë që pankreasi të prodhojë insulinë, duke penguar sekretimin e glukagonit.
Sidoqoftë, GLP-1 është efektiv vetëm kur sheqeri në të vërtetë është ngritur. Në përbërjen e gliptins gjenden Saxagliptin, Sitagliptin dhe Vildagliptin.
Këto fonde neutralizojnë një substancë që ka një efekt shkatërrues në GLP-1.Pas marrjes së ilaçeve të tilla, niveli i hormonit në gjak rritet pothuajse 2 herë. Si rezultat, stimulohet pankreasi, i cili fillon të prodhojë në mënyrë aktive insulinë.
Terapia dietike dhe masat parandaluese
Diabeti tek të moshuarit kërkon një dietë të caktuar. Objektivi kryesor i dietës është humbja e peshës. Për të zvogëluar futjen e yndyrnave në trup, një person duhet të kalojë në një dietë me kalori të ulët.
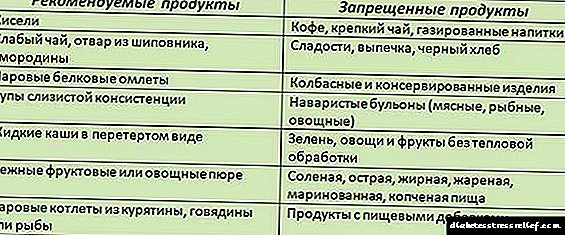
Pra, pacienti duhet të pasurojë dietën me perime të freskëta, fruta, varietete me yndyrë të ulët të mishit dhe peshkut, produkte të qumështit, drithëra dhe drithëra. Dhe ëmbëlsirat, pasta, gjalpi, supa të pasura, patate të skuqura, turshi, mish të tymosur, pije alkoolike dhe të gazuara me sheqer duhet të hidhen.
Gjithashtu, një dietë për diabetin përfshin ngrënien e porcioneve të vogla të paktën 5 herë në ditë. Dhe darka duhet të jetë 2 orë para gjumit.
Aktiviteti fizik është një masë e mirë parandaluese për diabetin në pension. Me stërvitje të rregullt, mund të arrini rezultatet e mëposhtme:
- ul presionin e gjakut
- parandaloni shfaqjen e arteriosklerozës,
- përmirësojnë ndjeshmërinë e indeve të trupit ndaj insulinës.
Sidoqoftë, ngarkesa duhet të zgjidhet në varësi të mirëqenies së pacientit dhe karakteristikave të tij individuale. Një opsion ideal do të ishte ecja për 30-60 minuta në ajër të pastër, not dhe çiklizmit. Ju gjithashtu mund të bëni ushtrime në mëngjes ose të bëni ushtrime të veçanta.
Por, për pacientët e moshuar, ka një numër kundërindikacionesh për aktivitetin fizik. Këto përfshijnë dështim të rëndë të veshkave, kompensim të dobët të diabetit, fazën proliferative të retinopatisë, anginë të paqëndrueshme dhe ketoacidozë.
Nëse diabeti zbulohet në 70-80 vjet, atëherë një diagnozë e tillë është jashtëzakonisht e rrezikshme për pacientin. Prandaj, ai mund të ketë nevojë për kujdes të veçantë në një konvikt, i cili do të përmirësojë mirëqenien e përgjithshme të pacientit dhe do të zgjasë jetën e tij sa më shumë që të jetë e mundur.
Një faktor tjetër i rëndësishëm që ngadalëson zhvillimin e varësisë nga insulina është ruajtja e ekuilibrit emocional. Në fund të fundit, stresi kontribuon në rritjen e presionit, i cili shkakton një mosfunksionim në metabolizmin e karbohidrateve. Prandaj, është e rëndësishme të qëndroni të qetë, dhe nëse është e nevojshme, të merrni qetësues të bazuar në nenexhik, valerian dhe përbërës të tjerë natyrorë. Videoja në këtë artikull do të flasë për tiparet e kursit të diabetit në pleqëri.
Diabeti tek të moshuarit
5 (100%) votuan 1
Tek të moshuarit, ky është një armik i qetë i rrezikshëm, i cili shpesh zbulohet kur është tepër vonë ... Sot dua të ngre një temë të rëndësishme për shumë njerëz, dhe, veçanërisht, për mua. Në fund të fundit, familja ime gjithashtu pësoi pikëllim për shkak të fshehtësisë së diabetit.
Diabeti tek të moshuarit - tipare
Shpesh shkruhet se në pacientët e moshuar kursi i sëmundjes është i qëndrueshëm dhe beninj (i butë). Dhe problemet më të mëdha lindin me këtë, sepse:
- Simptoma kryesore e diabetit tek njerëzit e moshuar, mbipesha, është pothuajse në 90% të personave të moshuar.
- Nga një traditë e trishtuar, njerëzit në vendet post-sovjetike nuk u pëlqen të shohin mjekë, dhe për këtë arsye, në mungesë të shenjave të dukshme, diabeti mund të zhvillohet gjatë shumë viteve.
Me gjithë këtë vjedhje, sëmundja te njerëzit e moshuar mund të kushtojë jetë nga mosveprimi dhe mungesa e trajtimit. 90 përqind është diabeti tip 2 tek të moshuarit. Lloji i parë është shumë i rrallë, dhe shoqërohet me sëmundje të pankreasit.
Komplikimet në Diabetikët e moshuar
Komplikimet vaskulare dhe trofike. Lezionet vaskulare aterosklerotike mund të shkaktojnë diabel dhe të jenë ndërlikimet e saj. Simptomat kryesore janë shikimi i paqartë, dhimbja e zemrës, ënjtja e fytyrës, dhimbja e këmbëve, sëmundjet e kërpudhave dhe infeksionet gjenitourinare.
Ateroskleroza koronare te diabetikët diagnostikohet 3 herë më shpesh tek burrat dhe 4 herë tek gratë sesa tek njerëzit pa diabet. Në pacientët me diabet shpesh zhvillohet. Kjo është pikërisht ajo që ndodhi me gjyshen.
Dhe më e rrezikshmja nuk është as vetë sulmi në zemër, por fakti që me diabet nuk mund të pikosh glukozën - ilaçi kryesor për ruajtjen e zemrës. Prandaj, trajtimi dhe shërimi është shumë i vështirë, dhe shpesh diabeti është shkaku i vdekjes.
Diabeti mellitus i tipit 2 tek të moshuarit është 70 herë më i zakonshëm tek gratë dhe 60 herë tek burrat ka NK gangrene (ekstremet e poshtme).
Një ndërlikim tjetër i diabetit është infeksioni i traktit urinar (1/3 e pacientëve).
Komplikimet okulologjike përfshijnë retinopatinë diabetike dhe kataraktin “senile”, e cila te diabetikët zhvillohet shumë më shpejt sesa tek njerëzit e shëndetshëm.
Diagnoza e diabetit në pleqëri
Diagnostifikimi i diabetit tek pacientët e moshuar dhe të moshuar është shumë i vështirë. Për shkak të ndryshimeve të lidhura me moshën në veshkat, shpesh vërehet një marrëdhënie e fshehur midis hiperglicemisë dhe glukozurisë (mungesa e sheqerit në urinë me përmbajtjen e saj të lartë të gjakut).
Prandaj, testimi i rregullt i sheqerit në gjak në të gjithë njerëzit mbi 55 vjeç, veçanërisht me hipertension dhe sëmundje të tjera nga lista e komplikimeve, është i dëshirueshëm.
Duhet të theksohet se në pleqëri ekziston një mbid Diagnostifikim i diabetit. Pra, për shumicën e njerëzve mbi 55 vjeç, toleranca e karbohidrateve është shumë e reduktuar, kështu që kur testohen, nivelet e ngritura të sheqerit interpretohen nga mjekët si një shenjë e diabetit latent.
Ekzistojnë institucione për të moshuarit, ku diabeti trajtohet vazhdimisht tek të moshuarit, dhe diabeti diagnostikohet në fazat e hershme. Në drejtorinë e konvikteve dhe shtëpive të pleqve noalone.ru do të gjeni më shumë se 800 institucione në 80 qytete të Rusisë, Ukrainës dhe Bjellorusisë.
Diabeti tek të moshuarit - ilaçe
Shumica e pacientëve të moshuar janë mjaft të ndjeshëm ndaj ilaçeve oralë për uljen e sheqerit.
- sulfanilamidnym (butamide, etj.) Efekti për uljen e sheqerit të ilaçeve është për shkak të stimulimit të sekretimit të insulinës së vet nga qelizat e pankreasit. Ato indikohen për diabet mbi moshën 45 vjeç.
- biguanid (adebit, fenformin, etj.). Ato përmirësojnë veprimin e insulinës në trup për shkak të një rritje të konsiderueshme të përshkueshmërisë së membranave të indeve të trupit për glukozën. Treguesi kryesor është diabeti i moderuar me mbipesha.
Në pacientët në moshë të moshuar me terapi të drogës, niveli i sheqerit duhet të ruhet gjithmonë në kufirin e sipërm të normës ose pak mbi atë. Në të vërtetë, me një ulje të tepruar të sheqerit aktivizohet një reaksion adrenalinë, i cili ngre tensionin e gjakut dhe shkakton takikardi, e cila në sfondin e aterosklerozës mund të çojë në komplikime tromboembolike, deri në infarkt të miokardit ose goditje në tru.
 Diabeti mellitus (diabeti) - një grup sëmundjesh metabolike (metabolike) të karakterizuara nga hiperglicemia, e cila zhvillohet si rezultat i defekteve në sekretimin e insulinës, efektet e insulinës, ose të dy këta faktorë.
Diabeti mellitus (diabeti) - një grup sëmundjesh metabolike (metabolike) të karakterizuara nga hiperglicemia, e cila zhvillohet si rezultat i defekteve në sekretimin e insulinës, efektet e insulinës, ose të dy këta faktorë.
Në njerëzit e moshës së përparuar dhe të moshuar, diabeti mellitus i tipit 2 (diabeti jo i varur nga insulina) është më i zakonshëm.
Në diabetin tip 2, një predispozicion gjenetik luan një rol. Kontribuoni në shfaqjen e trashje të diabetit mellitus, situata stresuese, mënyrë jetese të ulur, dietë të pabalancuar. Diabeti i tipit 2 bazohet në fenomenin e rezistencës ndaj insulinës dhe funksionit të dëmtuar të qelizave β.
Rezistenca ndaj insulinës - ulur ndjeshmërinë e indeve ndaj insulinës.
Pacientët më të vjetër se 60 vjeç me diabet mellitus kanë nivele të ngritura të hormoneve kontrra-hormonale - STH, ACTH, kortizol.
Komplikimet.
Tek personat e moshuar shprehen komplikime vaskulare. Ekzistojnë makroangiopatitë (dëmtimi i anijeve të kalibrit të mëdhenj dhe të mesëm) dhe mikroangiopatitë (dëmtimi i arteriolave, kapilarëve dhe venulave).
Atheroskleroza është gurthemeli i makroangiopatisë. Ekziston një kurs progresiv i sëmundjes koronare të zemrës, një tendencë për infarkt të miokardit, dëmtim të enëve të trurit, aterosklerozë obliteruese të enëve të ekstremiteteve të poshtme.
Mikroangionatii zhvillohet tek të moshuarit më herët sesa tek të rinjtë. Vizioni zvogëlohet, zhvillohen procese degjenerative në retinë (retinopatia diabetike) dhe hapet paqësia e lenteve. Veshkat janë të përfshira (nefroangiopatia, e cila shpesh shoqërohet me pyelonephritis kronike). Enët e mikrovaskulaturës së ekstremiteteve të poshtme preken.
Sindroma diabetike e këmbës - përkundrejt sfondit të një ulje të ndjeshmërisë, mikrokritjet shfaqen në lëkurën e këmbës, lëkura bëhet e thatë, humbet elasticitetin dhe shfaqet ënjtje.
Ndryshon forma e këmbës (“këmbë kub”). Në fazat e mëvonshme, vërehet dëmtim i rëndë i këmbës, formohen ulçera jo shëruese. Në raste të avancuara, amputimi i gjymtyrëve është i nevojshëm.
Noleuropatia diabetike - Një nga manifestimet e dëmtimit të sistemit nervor në diabet. Ka dhimbje në gjymtyrë, mpirje, një ndjenjë e "zvarritjes me milingonat", një rënie në ndjeshmëri, reflekset.
Kushtet akute.
Ketoacidoza diabetike te të moshuarit është e rrallë. Ketoacidoza mund të zhvillohet në pacientët me diabet jo-varur nga diabeti mellitus nën stres dhe me sëmundje shoqëruese që çojnë në dekompensimin e diabetit mellitus.
Hipoglikemia tek të moshuarit është më pak e zakonshme sesa tek të rinjtë.
arsyet - aktivitet fizik intensiv (rritje e përdorimit të glukozës), dehje nga alkooli, një mbidozë e insulinës së përshkruar, marrja e bllokuesve β. Bazohet në urinë energjetike të qelizave në kushte të glukozës së ulët të gjakut. Zhvillohet shpejt.
simptomat: dobësi e përgjithshme, djersitje, dridhje, toni i muskujve është rritur, uria, pacientët mund të acarohen, agresiv, ka takikardi, rritje të presionit të gjakut, me zhvillim të mëtejshëm - humbje të vetëdijes, ulje të muskujve, presion të gjakut.
Kushtet hipoglikemike zhvillohen në nivele të ndryshme të glikemisë (zakonisht më pak se 3.3 mmol / l).
Diagnoza e diabetit.
Studime të përsëritura të glukozës në gjak, teste të urinës për glukozën, acetonin, përcaktimin e hemoglobinës së glikuar në gjak (një përbërje e glukozës me hemoglobinë që tregon nivelin mesatar të glicemisë gjatë 3 muajve të fundit), fruktozamina (albuminuar i glikuar), diagnoza e funksionit të veshkave, ekzaminimi i syve, janë të rëndësishme. neurolog, studimi i rrjedhës së gjakut në enët e trurit, ekstremet e poshtme.
Trajtimi dhe kujdesi.
Pacientët me diabet përshkruhen tabela D. Karbohidratet e tretshme lehtësisht (sheqeri, ëmbëlsirat) përjashtohen, në vend të sheqerit, rekomandohen zëvendësuesit: xylitol, fruktoza, kungull i njomë. Yndyrnat shtazore janë të kufizuara. Dieta përfshin produkte që përmbajnë karbohidrate të përthithura ngadalë (bukë kafe, hikërror, bollgur, perime).
Sasia e aktivitetit fizik duhet të korrespondojë me gjendjen e pacientit. Puna muskulore rrit marrjen e glukozës së muskujve.
Trajtimi i drogës konsiston në përdorimin e barnave të mëposhtme hipoglikemike orale të mëposhtme:
- biguanides (aktualisht vetëm metformina është në kërkesë nga ky grup, pacientët e moshuar përshkruhen me kujdes),
- preparate sulfonilurea (gliclazide, gl6enclamide, glurenorm),
- tiaglitazoni (rosiglitazone) është një klasë e re e barnave antidiabetikë.
Terapia me insulinë në pacientët me diabet tip 2 mund të përdoret për ketoacidozë, komplikime vaskulare, ndërhyrje kirurgjikale, me shtimin e sëmundjeve të tjera, dështim të trajtimit.
M. V. Shestakova
Qendra Shtetërore e Kërkimit Endokrinologjik (dir. - Acad. RAMS, prof. I.I.Dedov) RAMS, Moskë
Në shekullin njëzet e një, problemi i diabetit mellitus (DM) është bërë një epidemi globale që prek popullsinë e të gjitha vendeve të botës, kombësitë dhe të gjitha moshat. Numri në rritje më i shpejtë i pacientëve me diabet të gjeneratës së moshës më të vjetër (65 vjeç dhe më të vjetër). Sipas rishikimit të tretë të Regjistrit Kombëtar të Shëndetit të SHBA (NHANES III), përhapja e diabetit tip 2 (T2DM) është rreth 8% në moshën 60 vjeç dhe arrin vlerën e tij maksimale (22-24%) në moshën mbi 80 vjeç. Prirje të ngjashme vërehen në Rusi. Një rritje e tillë e rëndësishme në prevalencën e diabetit tek të moshuarit shoqërohet me një numër karakteristikash që karakterizojnë ndryshimin fiziologjik në metabolizmin e karbohidrateve gjatë plakjes.
Mekanizmat e ndryshimeve të lidhura me moshën në tolerancën e glukozës
Ndryshimet në lidhje me moshën në tolerancën e glukozës karakterizohen nga trendet e mëposhtme.
Pas 50 vjetësh për secilin 10 vjet pasues:
- Glikemia e agjërimit rritet me 0.055 mmol / L (1 mg%)
- Glikemia 2 orë pas një vakt rritet me 0.5 mmol / L (10 mg%)
Siç e dini, zhvillimi i diabetit tip 2 bazohet në 3 mekanizma kryesorë:
- ulje e ndjeshmërisë së indeve ndaj insulinës (rezistencë ndaj insulinës),
- sekretim joadekuat i insulinës në përgjigje të stresit ushqimor,
- hiperprodhimi i glukozës nga mëlçia.
Ndjeshmëria ndaj indeve ndaj insulinës
Ulja e ndjeshmërisë së indeve ndaj insulinës (rezistenca ndaj insulinës) është mekanizmi kryesor që çon në metabolizëm të dëmtuar të karbohidrateve tek njerëzit me mbipeshë. Në personat e moshuar, me ndihmën e kapës hiperglicemike, u zbulua një rënie në ndjeshmërinë e indeve periferike ndaj insulinës dhe, përkatësisht, një rënie në marrjen e glukozës nga indet periferike. Ky defekt është zbuluar kryesisht tek njerëzit më të vjetër me mbipeshë. Mosha e vjetër sjell me vete shumë faktorë shtesë që përkeqësojnë rezistencën ekzistuese të insulinës. Ky është aktivitet i ulët fizik, dhe një rënie në masën e muskujve (indi kryesor periferik që përdor glukozën), dhe mbipesha e barkut (rritet me moshën 70 vjeç, atëherë, si rregull, zvogëlohet). Të gjithë këta faktorë janë ndërthurur ngushtë me njëri-tjetrin.
Ulja e sekretimit të insulinës është defekti kryesor që mbështet zhvillimin e diabetit tip 2 tek individët pa mbipeshe. Siç dihet, sekretimi i insulinës në përgjigje të administrimit intravenoz të glukozës ndodh në dy faza (dy faza): faza e parë është sekretimi i shpejtë i insulinës intenzive, që zgjat 10 minutat e para, faza e dytë është më e gjatë (deri në 60-120 min) dhe më pak e theksuar. Faza e parë e sekretimit të insulinës është e domosdoshme për kontrollin efektiv të glicemisë postprandiale.
Pjesa dërrmuese e studiuesve gjetën një rënie të konsiderueshme në fazën e parë të sekretimit të insulinës tek të moshuarit pa mbipeshë.
Ndoshta kjo është për shkak të një rritje të tillë të theksuar të glikemisë postprandiale (me 0.5 mmol / l) çdo dekadë pas moshës 50 vjeç.
Prodhimi i glukozës së mëlçisë
Në studimet e shumta të kryera në vitet 1980-1990. është treguar se prodhimi i glukozës në mëlçi nuk ndryshon ndjeshëm me moshën. Gjithashtu, efekti bllokues i insulinës në prodhimin e glukozës në mëlçi nuk ulet. Si pasojë, ndryshimet në metabolizmin e glukozës në mëlçi nuk mund të nënvizojnë ndryshime të theksuara të lidhura me moshën në tolerancën e glukozës.Provat indirekte që tregojnë për prodhimin normal të glukozës në mëlçi në të moshuarit është fakti që glikemia e agjërimit (e cila kryesisht varet nga prodhimi i glukozës nga mëlçia gjatë natës) ndryshon shumë pak me moshën.
Kështu, në pleqëri, metabolizmi i glukozës përcaktohet nga dy faktorë kryesorë: ndjeshmëria e indeve ndaj insulinës dhe sekretimit të insulinës. Faktori i parë, rezistenca ndaj insulinës, është më e theksuar te njerëzit e moshuar që kanë mbipeshë. Faktori i dytë - sekretimi i ulur i insulinës - mbizotëron tek njerëzit e moshuar pa mbipesha. Njohja me mekanizmat kryesorë të zhvillimit të diabetit tip 2 lejon një qasje të diferencuar për emërimin e terapisë në pacientët e moshuar.
Diagnostifikimi dhe kontrollimi i diabetit tip 2 në pleqëri
Kriteret diagnostikuese për diabetin në pleqëri nuk ndryshojnë nga ato të miratuara nga OBSH (1999) për tërë popullatën.
Kriteret diagnostikuese për diabetin:
- glukozë plazma e agjërimit> 7.0 mmol / L (126 mg%)
- glukozë në gjak agjërimi kapilar> 6.1 mmol / L (110 mg%)
- glukozë plazmatike (gjak kapilar) 2 orë pas ngrënies (ose ngarkimi i 75 g glukozë)> 11.1 mmol / L (200 mg%)
Nëse glukoza plazmatike e agjërimit zbulohet midis 6.1 dhe 6.9 mmol / L, diagnostikohet hiperglicemia. Nëse glikemia zbulohet 2 orë pas ngarkimit të glukozës ndërmjet 7.8 dhe 11.1 mmol / L, diagnostikohet toleranca e dëmtuar e glukozës.
Në moshën e vjetër, diabeti jo gjithmonë ka simptoma klinike të theksuara (poliuria, polidipsia, etj.). Shpesh kjo sëmundje është latente, latente dhe nuk zbulohet derisa të shfaqen komplikimet e vonshme të diabeteve në foton klinike - shikimi i dëmtuar (retinopatia), patologjia e veshkave (nefropatia), ulçera trofike ose gangrene e ekstremiteteve të poshtme (sindromi i këmbës diabetike) sulmi në zemër ose goditje në tru. Prandaj, diabeti 2 në pleqëri duhet të zbulohet në mënyrë aktive, d.m.th. kontrollohet rregullisht për diabet në grupe me rrezik të lartë.
Shoqata Amerikane e Diabeteve (ADA) ka hartuar një pyetësor test për të identifikuar shkallën e rrezikut të zhvillimit të diabetit tip 2. Një përgjigje pozitive për secilën pyetje shënohet.
Test ADA për të identifikuar shkallën e rrezikut të diabetit 2:
- Unë jam një grua që lindi një fëmijë që peshon më shumë se 4.5 kg 1 pikë
- Unë kam një motër / vëlla të sëmurë me SD 2 1 pikë
- Prindi im është i sëmurë nga diabeti 2 1 pikë
- Pesha e trupit tim tejkalon 5 pikët e lejueshme
- Unë udhëheq një mënyrë jetese të ulur 5 pikë
- Mosha ime është midis 45 dhe 65 vjeç 5 pikë
- Mosha ime është mbi 65 vjeç 9 pikë
Identifikimi i një rreziku të lartë të zhvillimit të diabetit mellitus 2 kërkon teste të detyrueshme ekzaminimi për të diagnostikuar diabetin e mundshëm. Ende nuk ka konsensus se cili test është më i përshtatshmi për depistimin e diabetit tip 2: glicemia e agjërimit? glikemia pas ngrënies? testi i tolerancës së glukozës? glycosuria? HbA1c? Shqyrtimi i pacientëve me një rrezik të lartë të zhvillimit të diabetit vetëm në bazë të glicemisë së agjërimit nuk do të jetë gjithmonë në gjendje të identifikojë pacientët me hiperglicemia postprandiale (e cila, siç është vendosur vitet e fundit, mbart rrezikun më të lartë të vdekshmërisë kardiovaskulare të lartë). Prandaj, për mendimin tonë, përdorimi i vetëm një niveli të glicemisë së agjërimit si një test shqyrtimi për zbulimin e hershëm të diabetit tip 2 nuk është qartë. Ky test duhet të plotësohet me një studim të detyrueshëm të glicemisë 2 orë pas vaktit.
Karakteristikat e diabetit 2 në pleqëri
DM 2 tek të moshuarit ka veçoritë e veta klinike, laboratorike dhe psikosociale që përcaktojnë specifikën e qasjes terapeutike ndaj kësaj kategorie të pacientëve.
Vështirësitë më të mëdha në diagnostikimin me kohë të T2DM në pacientët e moshuar lindin për shkak të rrjedhës asimptomatike ("të heshtur") të kësaj sëmundjeje - nuk ka ankesa për etje, diabet, kruajtje, humbje peshe.
Një tipar i diabetit 2 në pleqëri është gjithashtu mbizotërimi i ankesave jo-specifike të dobësisë, lodhjes, marramendjes, dëmtimit të kujtesës dhe mosfunksionimeve të tjera njohëse që e çojnë mjekun larg nga mundësia e dyshimit menjëherë të pranisë së diabetit. Shpesh, DM 2 zbulohet rastësisht gjatë një ekzaminimi për një sëmundje tjetër shoqëruese. Kursi latent, klinikisht i pashpresuar i diabeteve tek të moshuarit çon në faktin se diagnoza e diabetit 2 bëhet njëkohësisht me identifikimin e komplikimeve vaskulare të vonë të kësaj sëmundje. Sipas studimeve epidemiologjike, u zbulua se në kohën e regjistrimit të diagnozës së T2DM, më shumë se 50% e pacientëve tashmë kanë komplikime mikro- ose makrovaskulare:
- sëmundja koronare e zemrës zbulohet në 30%,
- dëmtimi i enëve të ekstremiteteve të poshtme - në 30%,
- dëmtimi i enëve të syve (retinopatia) - në 15%,
- dëmtimi i sistemit nervor (neuropatia) - në 15%,
- mikroalbuminuria - në 30%,
- proteinuria - në 5-10%,
- insuficienca renale kronike - në 1%.
Një tipar i rëndësishëm klinik i diabetit tip 2 në pleqëri është njohja e dëmtuar e kushteve hipoglikemike, të cilat mund të çojnë në gjendje të rëndë kome hipoglikemike. Mbi të gjitha, në këtë kategori pacientësh, intensiteti i simptomave autonome të hipoglikemisë (palpitacioneve, dridhjes, urisë) është i dëmtuar, gjë që vjen si pasojë e zvogëlimit të aktivizimit të hormoneve kundër rregulluese.
Diagnoza e diabetit 2 tek të moshuarit është e vështirë jo vetëm për shkak të fotografisë së fshirë klinike të kësaj sëmundje, por edhe për shkak të tipareve atipike të diagnostikimit laboratorik. Këto përfshijnë:
- mungesa e hiperglicemisë së agjërimit në 60% të pacientëve,
- mbizotërimi i hiperglicemisë postprandiale të izoluar në 50-70% të pacientëve,
- rritur pragun renal për sekretimin e glukozës me moshën.
Në pleqëri, kur diagnostikohet diabeti ose vlerësohet kompensimi i tij, nuk mund të përqendrohet në nivelin e glukozurisë. Nëse te të rinjtë pragu i veshkave për glukozë (d.m.th. niveli i glicemisë në të cilën glukoza shfaqet në urinë) është rreth 10 mmol / L, atëherë pas 65-70 vjet ky prag zhvendoset në 12–13 mmol / L. Prandaj, edhe një kompensim shumë i dobët për diabetin jo gjithmonë shoqërohet me shfaqjen e glukozurisë.
Pacientët e moshës së vjetër shpesh janë të dënuar për vetminë, izolimin shoqëror, pafuqinë, varfërinë. Këta faktorë shpesh çojnë në zhvillimin e çrregullimeve psikoemotive, depresionit të thellë, anoreksisë. Kursi i sëmundjes themelore në këtë moshë, si rregull, është i komplikuar nga shtimi i mosfunksionimeve konjitive (kujtesë e dëmtuar, vëmendje, mësim). Rreziku i zhvillimit të Alzheimerit është rritur. Për pacientët e moshës së moshuar dhe të moshuar, detyra e mos kompensimit optimal të diabetit, por ofrimi i tyre kujdesi i duhur dhe kujdesi i përgjithshëm mjekësor, shpesh del në skenë.
Tabela 1.
Shkurtimi i jetëgjatësisë në diabetin tip 2, në varësi të moshës së debutimit të diabetit tip 2 (sipas Verona Diabetes Study, 1995)
Tabela 2.
Kriteret për kompensimin optimal të diabetit tip 2 në pleqëri
Tabela 3.
Karakteristikat krahasuese të profilit të veprimit të sulfonylureas
kohëzgjatje
veprim (h)
shumëllojshmëri
marrje ditore
50% mëlçi 50% veshka si metabolitikë aktiv
70% mëlçi, 30% veshka në formën e metabolitëve joaktiv
40% mëlçi, 60% veshka si metabolitikë aktiv
30% mëlçi, 70% veshka në formën e metabolitëve joaktiv
95% mëlçi, 5% veshka
Qëllimet e trajtimit të pacientëve me diabet tip 2 në pleqëri
Dy provat më të mëdha të rastësishme multicenter të shekullit të njëzetë - DCCT (Kontrolli i Diabeteve dhe Gjykimi i Komplikimeve, 1993) dhe UKPDS (United Kingdom Prospective Diabetes Study, 1998) - kanë vërtetuar bindshëm përfitimet e kontrollit të shtrënguar të metabolizmit të karbohidrateve në parandalimin e zhvillimit dhe përparimit të komplikimeve mikrovaskulare dhe ndoshta makrovaskulare të sheqerit diabeti te pacientët me diabet tip 1 dhe tip 2. Megjithatë, pacientët e moshuar dhe të moshuar nuk u përfshinë në këto studime. Prandaj, çështja e nevojës dhe, më e rëndësishmja, siguria e arritjes së një kontrolli metabolik ideal të diabetit në këtë kategori pacientësh mbetet e hapur.
Dëshira për të arritur një kompensim të përsosur për diabetin në mënyrë të pashmangshme përfshin një rrezik të lartë të zhvillimit të kushteve hipoglikemike. Në përgjigje të hipoglikemisë, trupi aktivizon hormonet e kundërregjistrimit (glukagon, adrenalinë, norepinefrinë, kortizol), të cilat priren të kthejnë gliceminë në vlera normale. Sidoqoftë, përveç rregullimit të nivelit të glikemisë, të njëjtat hormone kanë një numër efektesh sistemike: hemodinamike, hemorheologjike, neurologjike. Në moshën e vjetër, ndryshime të tilla mund të çojnë në pasoja të pakthyeshme: infarkt miokardi, goditje në tromboembolizëm, aritmi kardiake dhe së fundi, vdekje e papritur.
Kur përcaktoni kriteret optimale për kompensimin e diabetit tek të moshuarit, është gjithashtu e rëndësishme të keni një ide se në çfarë mase diabeti, i zhvilluar në një moshë të caktuar, do të ndikojë në jetëgjatësinë e këtij pacienti të veçantë. Në 1995, përfundoi një studim i madh (Studimi i Diabetes Verona), në të cilin u vlerësua se si mesatarisht është shkurtuar jeta e një pacienti me diabet tip 2, në varësi të sa vjeç ka marrë diabeti (Tabela 1).
Nga të dhënat e paraqitura vijon se nëse diabeti tip 2 bën debutimin e tij në një moshë të re dhe të pjekur, atëherë jetëgjatësia zvogëlohet për 1,5–2 herë. Sidoqoftë, nëse DM 2 zhvillohet së pari në moshën mbi 75 vjeç, atëherë jetëgjatësia nga kjo praktikisht nuk ndryshon. Kjo ndoshta është për shkak të faktit se në një periudhë relativisht të shkurtër kohore, ndërlikimet e vonshme mikro- dhe makro-vaskulare të diabetit nuk kanë kohë për të zhvilluar ose arritur faza terminale. Sëmundjet e shoqëruara (kardiovaskulare, onkologjike, etj.) Ndikojnë gjithashtu në jetëgjatësinë.
Në përcaktimin e qëllimeve të kontrollit metabolik optimal të diabetit tek të moshuarit, është e nevojshme të merret parasysh gjendja e funksioneve njohëse - kujtesa, mësimi, përshtatshmëria e perceptimit të rekomandimeve.
Kështu, kriteret për kompensimin optimal të diabetit tek të moshuarit me një jetëgjatësi të lartë (më shumë se 10-15 vjet) dhe inteligjencë të sigurt po i afrohen vlerave ideale, pasi qëllimi kryesor i trajtimit të pacientëve të tillë është parandalimi i zhvillimit të komplikimeve vaskulare të vona në to. Në pacientët e moshuar me jetëgjatësi të ulët (më pak se 5 vjet) dhe mosfunksionime të rënda konjitive, qëllimi kryesor i trajtimit është të eliminojë ose lehtësojë simptomat e hiperglicemisë (etja, poliuria, etj.) Dhe të parandalohet zhvillimi i reaksioneve hipoglikemike, i cili arrihet me kontroll më pak të rreptë të niveleve të glukozës në gjak . Prandaj, në pacientë të tillë lejohen indekse më të larta glicemie (Tabela 2).
Terapia për uljen e sheqerit të diabetit 2 në pleqëri
Trajtimi i pacientëve të moshuar me diabet mellitus 2 është shpesh një detyrë jashtëzakonisht e vështirë, pasi është e ndërlikuar nga bollëku i sëmundjeve shoqëruese, nevoja për të përshkruar shumë ilaçe (polifarmacy), faktorë shoqërorë (vetmia, pafuqia, varfëria), mosfunksionimet konjitive, aftësia e ulët e mësimit dhe mungesa e respektimit të trajtimit (pajtueshmëri e ulët) ).
Parimet moderne në trajtimin e diabetit 2 në pleqëri mbeten të njëjta:
- dietë + aktivitet fizik,
- ilaçe hipoglikemike orale,
- insulinë ose terapi kombinuese.
Parimet themelore të ushqyerjes për pacientët me diabet tip 2 në pleqëri nuk ndryshojnë nga ato të rekomanduara për pacientët e rinj - kufizimi i marrjes kalori me përjashtim të karbohidrateve lehtësisht të tretshëm. Por nëse pacienti nuk është në gjendje të ndjek rekomandimet dietike për shkak të moshës ose karakteristikave sociale (të listuara më lart), atëherë nuk duhet të insistoni në këtë.
Aktiviteti fizik është një komponent thelbësor në trajtimin e pacientëve me diabet tip 2, pasi ato rrisin ndjeshmërinë e indeve periferike ndaj insulinës, ulin rezistencën ndaj insulinës, zvogëlojnë aterogjenitetin e serumit në gjak dhe ulin presionin e gjakut. Regjimi i aktivitetit fizik përzgjidhet për secilin pacient individualisht, duke marrë parasysh sëmundjet e tij shoqëruese dhe ashpërsinë e komplikimeve të diabetit. Rekomandimet më të zakonshme janë shëtitjet nga 30-60 minuta në ditë ose çdo ditë tjetër. Barra më të gjata nuk rekomandohen për shkak të rrezikut të përkeqësimit të sëmundjeve kardiovaskulare ose provokimit të hipoglikemisë.
Ilaçet hipoglikemike oralë
- Preparate Sulfonylurea (glikazazid, glicidon, glipizide, glimepiride, glibenclamide)
- Derivatet e meglitinideve (repaglinide) dhe fenilalanines (nateglinide)
- Biguanides (metformin)
- Tiazolidinediones (pioglitazone, rosiglitazone)
- Frenuesit e a-glukozidazës (akarboza)
Kur zgjidhni një ose një ilaç tjetër, është e rëndësishme të imagjinoni se cili mekanizëm mbizotëron në zhvillimin e diabetit tip 2 në këtë pacient të veçantë.
Ilaçi optimale për uljen e sheqerit në pacientët e moshuar me diabet tip 2 duhet të plotësojë një numër kërkesash, kryesorja e të cilave është "të mos dëmtosh".
Kërkesat për një ilaç për uljen e sheqerit në pacientët e moshuar me diabet tip 2:
- Rreziku minimal i hipoglikemisë
- Mungesa e nefrotoksicitetit
- Mungesa e hepatotoksicitetit
- Mungesa e kardiotoksicitetit
- Mungesa e bashkëveprimit me ilaçe të tjera
- Komoditeti në përdorim (1-2 herë në ditë)
Mekanizmi kryesor i veprimit të këtij grupi të barnave është stimulimi i sekretimit të insulinës endogjene nga qelizat beta të pankreasit. Klasa e përgatitjeve sulfonylurea të regjistruara dhe të përdorura në Rusi përfaqësohet nga pesë asete fikse, secila prej të cilave ka karakteristikat e veta dhe një kamare të përdorimit (Tabela 3).
Efekti anësor më serioz i përgatitjeve sulfonilurea për pacientët e moshuar është zhvillimi i hipoglikemisë. Rreziku i zhvillimit të hipoglikemisë varet nga kohëzgjatja e barit dhe nga karakteristikat e metabolizmit të tij. Sa më gjatë të jetë gjysma e jetës së barit, aq më i madh rreziku i zhvillimit të hipoglikemisë. Padyshim, ato preparate sulfonilurea që metabolizohen ose kryesisht nga mëlçia (glikvidoni) ose ekskretohen nga veshkat pasi metabolitët joaktiv (glikazidi) kanë një rrezik më të ulët për të zhvilluar kushte hipoglikemike. Ky lloj metabolizmi nuk paraqet rrezik për grumbullimin e efektit të uljes së sheqerit të ilaçit dhe, rrjedhimisht, zhvillimin e hipoglikemisë edhe me një ulje të moderuar të funksionit të filtrimit të veshkave. Prandaj, përgatitjet "Gliclazide" dhe "Glicvidon" mund të përdoren në pacientët e moshuar edhe në prani të dështimit të moderuar të veshkave (kreatinina në serum deri në 300 μmol / l). Përfitime shtesë në pacientët e moshuar morën një formë të re të ilaçit - gliclazide-MV (lëshim i ngadaltë).Duke pasur të njëjtat karakteristika farmakokinetike si gliclazide normale (gjysma e jetës eliminuese, karakteristikat metabolike), gliclazide-MB, për shkak të mbushjes specifike hidrofile të membranës së ilaçit, lëshohet ngadalë dhe zhytet në qarkullimin e gjakut për 24 orë, duke mbajtur kështu një përqendrim konstant të ilaçit në gjak gjatë ditës. Prandaj, një ilaç i tillë mund të merret vetëm 1 herë në ditë, pa frikë nga zhvillimi i reaksioneve hipoglikemike. Testi multicenter i dyfishtë i verbër i gliclazide-MB, në të cilin kjo ilaç u mor për 10 muaj për rreth një e gjysmë mijë pacientë me diabet tip 2, tregoi sigurinë absolute dhe efikasitetin e lartë të gliclazide-MB tek të moshuarit. Frekuenca e gjendjeve hipoglikemike te pacientët mbi moshën 75 vjeç nuk i kalonte 0.9 raste për 100 pacientë në muaj (P. Drouin, 2000). Për më tepër, një përdorim i vetëm i barit gjatë ditës rrit aderimin (pajtueshmërinë) e pacientëve të moshuar me diabet tip 2 për trajtim.
Ky është një grup relativisht i ri i barnave që lidhen me stimuluesit e sekretimit të insulinës. Në këtë grup, dallohen derivatet e acidit benzoik - repaglinid dhe një derivat i aminoacidit fenilalanina - nateglinide. Karakteristikat kryesore farmakokinetike të këtyre ilaçeve janë fillimi jashtëzakonisht i shpejtë i veprimit (brenda minutave të para pas administrimit), një gjysmë jete e shkurtër eliminimi (30-60 minuta) dhe një kohëzgjatje e shkurtër e veprimit (deri në 1.5 orë). Për nga forca e efektit hipoglikemik, ato janë të krahasueshme me përgatitjet sulfonilurea. Fokusi kryesor i veprimit të tyre është eliminimi i majave postprandiale të hiperglicemisë, kështu që emri tjetër për këtë grup janë rregullatorët glikemikë prandial. Fillimi i tillë i shpejtë dhe kohëzgjatja e shkurtër e veprimit të këtyre ilaçeve bën të domosdoshëm marrjen e tyre menjëherë para ose gjatë ngrënies, dhe frekuenca e marrjes së tyre është e barabartë me frekuencën e vakteve.
Duke pasur parasysh tiparet klinike të diabetit tip 2 në pleqëri, përkatësisht, rritja mbizotëruese e glicemisë postprandiale, që çon në vdekshmëri të lartë të pacientëve nga komplikimet kardiovaskulare, emërimi i barnave të këtij grupi është veçanërisht i justifikuar në pacientët e moshuar. Sidoqoftë, pacienti që merr terapi me këto ilaçe duhet të jetë i trajnuar mirë dhe të ketë ruajtur funksione njohëse, të cilat do t'i lejojnë atij të shmangë gabimet në përdorimin e këtyre ilaçeve.
Metformina është ilaçi i vetëm biguanide i aprovuar për t’u përdorur në praktikën klinike. Mekanizmi kryesor i veprimit të këtij ilaçi është të zvogëlojë intensitetin e glukoneogjenezës në mëlçi dhe, për këtë arsye, të zvogëlojë lëshimin e glukozës në mëlçi (sidomos gjatë natës). Metformina është indikuar kryesisht për pacientët me mbipeshë me hiperglicemi të rënda të agjërimit. Metformina nuk metabolizohet nga mëlçia dhe ekskretohet nga veshkat e pandryshuara. Në pacientët e moshuar, metabolizmi i metforminës është ngadalësuar për shkak të një ulje të lidhur me moshën në pastrimin e veshkave. Metformina nuk shkakton reaksione hipoglikemike - ky është avantazhi i tij ndaj ilaçeve që stimulojnë sekretimin e insulinës. Rreziku kryesor që shoqërohet me përdorimin e metforminës është mundësia e zhvillimit të acidozës laktike. Prandaj, të gjitha gjendjet të shoqëruara nga formimi i rritur i laktatit (angina jostabile, dështimi i zemrës, dështimi renal dhe hepatik, dështimi i frymëmarrjes, anemia e rëndë, sëmundja akute infektive, abuzimi me alkoolin) janë kundërindikacion për përdorimin e metforminës. Në personat e moshuar mbi 70 vjeç, për shkak të një uljeje të lidhur me funksionin e veshkave, nuk rekomandohet përdorimi i metforminës.
Ky është një grup i ri i barnave, mekanizmi i veprimit i të cilit ka për qëllim eliminimin e rezistencës periferike të insulinës dhe, para së gjithash, në rritjen e ndjeshmërisë ndaj insulinës në muskujt dhe indin dhjamor. Aktualisht, dy ilaçe nga ky grup lejohen për përdorim klinik - pioglitazone dhe rosiglitazone. Tiazolidinedionet nuk stimulojnë sekretimin e insulinës nga pankreasi, pra, nuk shkaktojnë kushte hipoglikemike.Efektiviteti i këtyre ilaçeve manifestohet vetëm tek pacientët me shenja të qarta të rezistencës ndaj insulinës dhe sekretimit të paprekur të insulinës. Një avantazh shtesë i terapisë me glitazon është një ulje në aterogjenitetin e serumit për shkak të një rënie të triglicerideve dhe një rritje të kolesterolit lipoproteinë me densitet të lartë.
Tiazolidinedionet metabolizohen në mëlçi dhe ekskretohen përmes traktit digjestiv. Një kundërindikacion për përdorimin e këtij grupi të barnave është patologjia e mëlçisë (një rritje në transaminazat hepatike për më shumë se 2 herë). Gjatë trajtimit me glitazones, monitorimi i detyrueshëm i funksionit të mëlçisë (transaminazat) kërkohet një herë në vit.
Për pacientët e moshuar, përfitimet e terapisë me glitazon janë mungesa e hipoglikemisë, përmirësimi i spektrit të lipideve në serum dhe mundësia e një doze të vetme gjatë ditës.
Mekanizmi i veprimit të këtyre ilaçeve është bllokimi i enzimës gastrointestinale a-glukosidaza, e cila prish ndarjen e polisaharideve nga ushqimi në monosakaride. Në formën e polisaharideve, karbohidratet nuk mund të përthithen në zorrët e vogla, si rezultat i të cilave ata hyjnë në zorrë të trashë dhe ekskretohen nën tretje. Kështu, parandalohet një rritje postprandiale e glikemisë. Ilaçet e këtij grupi përfshijnë akarbozën dhe miglitolin. Ilaçet përshkruhen shumë herë me vakte, sepse ato nuk veprojnë në "stomak bosh". Përparësitë e këtij grupi të barnave përfshijnë sigurinë relative të përdorimit të tyre - mungesën e hipoglikemisë, efektet toksike në mëlçi dhe veshkat. Sidoqoftë, shumica e pacientëve vërejnë tolerancën e pakënaqshme ndaj trajtimit afatgjatë me këto ilaçe. Pacientët janë të shqetësuar për fryrje, diarre dhe manifestime të tjera të shqetësimit gastrointestinal të shkaktuar nga hyrja jofiziologjike e karbohidrateve të pangopur në zorrën e madhe. Efektiviteti i këtij grupi të barnave nuk është shumë i lartë nëse përdoret si monoterapi. Kështu, toleranca e dobët e frenuesve të a-glukozidazës dhe nevoja për doza të shumta nuk lejojnë që këto ilaçe të konsiderohen zgjedhja e parë për trajtimin e pacientëve të moshuar me diabet tip 2.
Nëse terapia me ilaçe hipoglikemike orale është joefektive, bëhet e domosdoshme të përshkruhet insulinë, qoftë si monoterapi, ose në kombinim me tableta.
Skemat e terapisë me insulinë mund të jenë të ndryshme:
- një injeksion i vetëm i insulinës me kohëzgjatje mesatare të veprimit para gjumit - me hiperglicemi të rëndë të agjërimit,
- regjimi i injeksioneve të shumëfishta të insulinës me veprim të shkurtër para ngrënies kryesore dhe insulinës me kohëzgjatje të mesme para gjumit - me hipergliceminë e rëndë të agjërimit,
- dy injeksione me insulinë me kohëzgjatje mesatare - para mëngjesit dhe në kohën e gjumit,
- injeksione të dyfishta të insulinës së përzier që përmbajnë përzierje fikse të insulinës me veprim të shkurtër dhe të mesëm në raportet prej 30:70 ose 50:50,
- regjimi i injeksioneve të shumta të insulinës me veprim të shkurtër para ngrënies kryesore dhe insulinës me kohëzgjatje mesatare para gjumit.
Në pacientët e moshuar me sekretim të mbetur të insulinës endogjene (C-peptidi është normal), por monoterapia me ilaçe tabletash është joefektive, këshillohet që të përshkruani një kombinim të insulinës me agjentë hipoglikemikë oralë.
Pacientët e moshuar me diabet tip 2 janë shumica e pacientëve me të cilët duhet të takohet një diabetolog praktikues.Njohja për tiparet e klinikës, diagnostikimi dhe trajtimi i kësaj kategorie të pacientëve është e nevojshme për t'u ofruar kujdes mjekësor kompetent këtyre pacientëve, numri i të cilëve po rritet nga viti në vit. Duke studiuar problemet e popullatës së moshuar, një diabetolog bëhet specialist në profilin më të gjerë, pasi në të njëjtën kohë ai korrigjon çrregullimet metabolike, ai njeh problemet e kardiologjisë, neurologjisë, nefrologjisë dhe fushave të tjera mjekësore. Fatkeqësisht, edhe tani ka ende shumë boshllëqe në të kuptuarit e veçorive patofiziologjike të një organizmi në plakje, njohuritë e të cilit do të ndihmonin në mënyrë më efektive të ofrojnë kujdes mjekësor për pacientët e moshuar, të pushtojnë ndryshimet në lidhje me moshën dhe të zgjasin jetën e njerëzve.
formin (metformin) - Dosja e drogës