Farë është dislipidemia dhe si ta trajtojmë sëmundjen: shkaqet, shenjat dhe simptomat
dislipidemi (DL) është një sindrom patologjik që shoqërohet me metabolizëm të dëmtuar të lipideve dhe lipoproteinave, d.m.th. një ndryshim në raportin e përqendrimit të tyre në gjak. Shtë një nga faktorët kryesorë të rrezikut për aterosklerozën e sëmundjeve të varura.
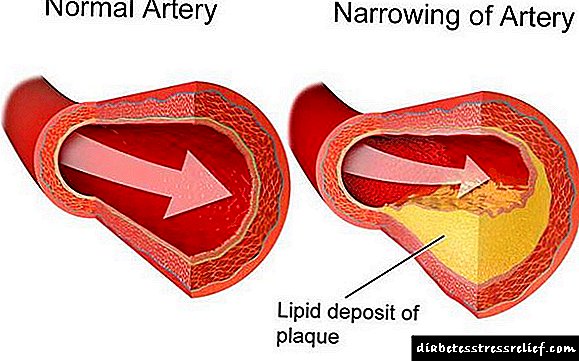
Lipidet dhe lipoproteinat janë një nga burimet e energjisë që nevojiten nga trupi i njeriut. Ato janë komponime organike me yndyrë. Lipidet janë pjesë e lipoproteinave.
Shkaqet e dislipidemisë mund të ndahen në i pandryshueshëm (endogjen) dhe i ndryshueshëm (Exogenous).
Të parat përfshijnë moshën, gjininë, prejardhjen hormonale dhe predispozimin trashëgues.
Grupi i faktorëve të rrezikut të ndryshueshëm për DL është më i shumtë. Arsyet kryesore përfshijnë:
- ushqimi i dobët (marrja e tepërt e kalorive, yndyra e ngopur, karbohidratet e thjeshta),
- pirja e duhanit
- mbipesha (trashje viscerale),
- diabeti mellitus
- abuzimi me alkoolin
- tension i lartë
- stresi i zgjatur
- jetesa e ulur
- stresi fizik sistematik,
- inflamacion kronik subklinik.
Gjithashtu, shkaqet e DL mund të jenë sëmundje të ndryshme, sindroma patologjike dhe marrja e ilaçeve të caktuara.
Përmbajtja e substancave yndyrore si kolomikronet dhe trigliceridet në gjak varet më shumë nga faktorët e jashtëm. Deri në 80% të kolesterolit lipoproteinë me densitet të ulët sintetizohet në trup, kryesisht në mëlçi, dhe në një masë më të vogël varet nga faktorët e jashtëm. Format familjare-gjenetike të DL varen plotësisht nga faktorët trashëgues.
Shkaqet e sëmundjes
 Dislipidemia mund të ndodhë në kushte të ndryshme, për shembull, me çrregullime të shoqëruara nga aktivizimi i sintezës së yndyrës dhe marrja e tepërt e yndyrnave nga ushqimi.
Dislipidemia mund të ndodhë në kushte të ndryshme, për shembull, me çrregullime të shoqëruara nga aktivizimi i sintezës së yndyrës dhe marrja e tepërt e yndyrnave nga ushqimi.
Përveç kësaj, një çekuilibër në raportin e grimcave të dhjamit të trupit mund të shkaktohet nga patologjia e ndarjes dhe tërheqjes së tyre. Kjo është e mundur edhe me një konsum të vogël të yndyrnave në trup me ushqim.
Në përputhje me mekanizmin patogjenetik të zhvillimit të çekuilibrit dyslipidemik, ekzistojnë disa forma të dislipidemisë etiopatogjenike. Absolutisht të gjitha llojet trashëgimore të dislipidemisë i përkasin formave parësore dhe ndahen në monogjene dhe poligjenike.
- Format monogjene karakterizohen nga zhvillimi i dislipidemisë si rezultat i marrjes së një gjeni të dëmtuar nga një fëmijë nga njëri prej prindërve që vuan nga kjo patologji, ose nga të dy njëkohësisht.
- Zhvillimi poligjen i dislipidemisë përcaktohet jo vetëm nga trashëgimia e gjenit të dëmtuar, por edhe nga ndikimi negativ i mjedisit.
E rëndësishme! Më e vështira për t’u diagnostikuar është forma dytësore e dislipidemisë, pasi shfaqja e kësaj patologjie është për shkak të ndonjë sëmundje kronike që ka pacienti.
Sëmundjet kryesore që mund të provokojnë këtë ose atë formë të dislipidemisë patogjene janë:
- diabeti mellitus
- hypothyroidism,
- të gjitha llojet e sëmundjeve difuze të mëlçisë.
Diagnoza e dislipidemisë ushqimore bazohet në faktin e provuar të marrjes së tepërt të kolesterolit së bashku me ushqimin. Një variant i ngjashëm i dislipidemisë mund të ndodhë sipas një lloji kalimtar, në të cilin kolesteroli rritet vetëm për një kohë të shkurtër, dhe kjo është për shkak të një përdorimi të vetëm të një sasie të madhe të ushqimeve yndyrore.
Në shumicën e rasteve, dislipidemia diagnostikohet vetëm me një rritje të zgjatur të fraksioneve të kolesterolit në rrjedhën e gjakut. Dhe kjo përkundër faktit se një pjesë e konsiderueshme e njerëzve në të gjithë botën kanë patologji.
Simptomatologjia
Dislipidemia diagnostikohet ekskluzivisht në laborator. Për këtë arsye, një sëmundje mund të identifikohet vetëm në bazë të dëshmisë laboratorike. Për shkak të kësaj, simptomat klinike nuk zënë një pozicion udhëheqës.
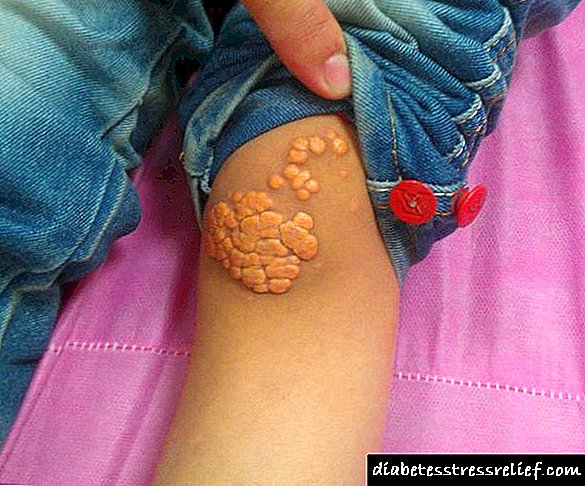
Sidoqoftë, specialistë me përvojë, edhe me një ekzaminim vizual të një pacienti që vuan nga dislipidemia për një kohë të gjatë, mund të dyshojnë për sëmundjen. Shenja të tilla specifike klinike përfshijnë xanthoma - vula të vogla në lëkurë. Vendet e preferuara për lokalizimin e xanthoma janë,
- i vetmi i kembeve,
- nyjet e gjurit dhe duart
- integrimet e një mbrapa.
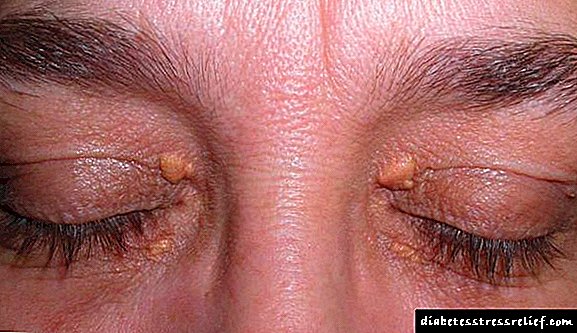
 Akumulimi i tepërt i kolesterolit, i cili shprehet në formën e fraksioneve të ndryshme, shoqërohet me shfaqjen e xanthelazmës. Këto janë neoplazma të verdha me madhësi të ndryshme, të vendosura në qepallat. Xanthelazmat kanë një strukturë të dendur, dhe përmbajtja e tyre e brendshme është kolesterol.
Akumulimi i tepërt i kolesterolit, i cili shprehet në formën e fraksioneve të ndryshme, shoqërohet me shfaqjen e xanthelazmës. Këto janë neoplazma të verdha me madhësi të ndryshme, të vendosura në qepallat. Xanthelazmat kanë një strukturë të dendur, dhe përmbajtja e tyre e brendshme është kolesterol.
Me natyrën trashëgimore të dislipidemisë, ndodh një hark lipoid i kornesë. Kjo është një buzë e bardhë, e vendosur në skajin e jashtëm të kornesë.
Përkundër varfërisë së manifestimeve klinike, është e mundur të diagnostikohet dislipidemia edhe në baza ambulatore. Ky kompleks përfshin hulumtime në fusha të ndryshme.
Analiza më e njohur laboratorike sot, në të dhënat e së cilës specialisti pret kur bëni një diagnozë të dislipidemisë, është profili lipid i pacientit. Me këtë term nënkuptohet:
- përcaktimi i përqendrimit të fraksioneve të ndryshme të kolesterolit,
- përcaktimi i vlerës së aterogjenitetit.
Të dy këta tregues tregojnë një rrezik të lartë të një sëmundjeje aterosklerotike në një pacient. Për shkak të faktit se numri kryesor i formave klinike të dislipidemisë është një patologji trashëgimore, sot një ekzaminim gjenetik i pacientëve me përkufizimin e një grupi të gjeneve të dëmtuara është një ekzaminim standard. Përveç kësaj, ju mund të përdorni instrumentin për matjen e kolesterolit dhe të bëni matje në shtëpi.
Llojet e sëmundjes
Klasifikimi ndërkombëtar i formave të sëmundjes zhvillohet mbi bazën e informacionit se cila pjesë e veçantë e yndyrnave është rritur në rrjedhën e gjakut të pacientit. Të gjitha dislipidemia ndahen në të izoluara dhe të kombinuara.
- Të izoluara janë ato në të cilat rriten treguesit e lipoproteinave, që janë fraksione të kolesterolit.
- Kombinuar - me këto dislipidemi, përveç kolesterolit, vërehet edhe një rritje e triglicerideve.
Një mundësi më e gjerë për të dalluar dislipideminë është klasifikimi i Fredrickson, sipas të cilit kjo patologji është e ndarë në pesë lloje:
- Hiperkilomikronemia primare e trashëguar, një dislipidemi e llojit të ndryshëm. Sëmundja shoqërohet vetëm me një rritje të shkallës së kolomikronëve, e cila përbëhet nga 90% e triglicerideve dhe 10% e kolesterolit. Fakti që kjo variant i dislipidemisë nuk mund të bëhet asnjëherë kryesore për zhvillimin e lezioneve aterosklerotike të zemrës dhe enëve të gjakut është inkurajuese.
- Lloji i dytë i dislipidemisë karakterizohet vetëm nga një rritje në treguesit e lipoproteinave me densitet të ulët në lidhje me fraksionet e kolesterolit me një nivel të lartë aterogjeniteti. Ky lloj i sëmundjes është pologjen, pasi shfaqja e çekuilibrit dislipidemik kërkon një kombinim të një gjeni të dëmtuar trashëgues dhe faktorëve të pafavorshëm mjedisor. Një karakteristikë dalluese e dislipidemisë së tipit 2 është fakti që pacienti ngrihet jo vetëm nivelin e lipoproteinave me densitet të ulët, por edhe nivelin e triglicerideve.
- Lloji i tretë i dislipidemisë karakterizohet nga paraqitja te një pacient i një treguesi të lartë të lipoproteinave me densitet shumë të ulët, kjo shoqërohet nga një probabilitet i lartë i lezioneve vaskulare arteriosklerotike.
- Me llojin e katërt, vërehet gjithashtu një rritje e nivelit të lipoproteinave me densitet shumë të ulët. Por në këtë rast, gjendja zhvillohet jo për shkak të faktorëve trashëgues, por për arsye endogjene.
- Lloji i pestë i dislipidemisë është një rritje në numrin e kolomikronëve në gjak, i cili është i kombinuar me një rritje të numrit të lipoproteinave me densitet shumë të ulët.
Për shkak të larmisë së llojeve laboratorike të çrregullimeve dislipidemike në klasifikimin ndërkombëtar, ekzistojnë disa lloje të kësaj patologjie. Sidoqoftë, për 10 mpb dislipidemia ka një kod të vetëm E78.
Masat terapeutike dhe parandaluese që synojnë eliminimin e simptomave të sëmundjes janë shumë të ndryshme. Ato konsistojnë jo vetëm në korrigjimin e ilaçeve, por edhe në përputhje me udhëzimet e një dietologu, në një ndryshim në stilin e jetës.
Kushtojini vëmendje! Rekomandimet e një orientimi jo-ilaç duhet të respektohen si me llojet trashëgimore të sëmundjes (me qëllim parandalimin e përparimit), ashtu edhe me format dytësore. Për trajtimin e dyslipidemisë sekondare, kërkohet të eliminohet shkaku fillestar i shfaqjes së tij, domethënë, patologjia kronike.
Lista kryesore e ilaçeve që synojnë uljen e kolesterolit dhe të gjitha llojet e fraksioneve të tij janë sekuestruesit e acideve biliare dhe statinave, tabletat e kolesterolit. Për të korrigjuar nivele të larta të lipoproteinave me densitet shumë të ulët dhe triglicerideve, fibrat dhe acidi nikotinik përdoren.
Ilaçet që bëjnë pjesë në grupin e statinës janë antibiotikë monokalinë, efekti i të cilave shtrihet në frenim specifik të aktivitetit të enzimës, gjë që rrit prodhimin e fraksioneve të kolesterolit nga mëlçia.
 Ilaçet Atorvastatin, Lovastatin, Pravastatin, të cilat janë pjesë e grupit të statinës, janë zhvilluar sot nga të dy metodat mikrobiologjike dhe sintetike. Trajtimi i dislipidemisë me statinë shoqërohet me një rënie të qëndrueshme afatgjatë të kolesterolit jo vetëm në përgjithësi, por edhe në kolesterol me densitet të ulët. Kjo luan një rol të madh në parandalimin e arteriosklerozës.
Ilaçet Atorvastatin, Lovastatin, Pravastatin, të cilat janë pjesë e grupit të statinës, janë zhvilluar sot nga të dy metodat mikrobiologjike dhe sintetike. Trajtimi i dislipidemisë me statinë shoqërohet me një rënie të qëndrueshme afatgjatë të kolesterolit jo vetëm në përgjithësi, por edhe në kolesterol me densitet të ulët. Kjo luan një rol të madh në parandalimin e arteriosklerozës.
Avantazhi në përdorimin e statinave është edhe për faktin se një trajtim i tillë ka jo vetëm një efekt ulës të lipideve, por edhe efekte pleiotropike, në formën e një përmirësimi në funksionin e shtypjes së proceseve inflamatore në anije.
Nëse monoterapia me statinë nuk sjell një rezultat pozitiv, terapi komplekse përshkruhet duke përdorur sekuestrues të acideve biliare, për shembull, Colestipol ose Cholestyramine në një dozë prej 4 g. në ditë me gojë.
Ky grup ilaçesh ka një efekt të drejtpërdrejtë në sintezën e kolesterolit. Kjo ndodh duke rritur ekskretimin e acideve biliare nga trupi dhe formimin e tyre të mëtejshëm nga fraksionet e kolesterolit.
Hipertrigliceridemia domethënëse dhe koliti kronik janë kundërindikacione të plota për përdorimin e sekuestruesve të acideve biliare. Në hipertrigliceridemi të izoluar, përdoren fibrat, për shembull, ciprofibrat - 100 mg në ditë.
Për shkak të faktit se ky grup ilaçesh mund të shkaktojë gurë kolesterol në zgavrën e tëmthit, të gjithë pacientët që kanë marrë fibrate për një periudhë të gjatë duhet të nënshtrohen rregullisht me ultratinguj.
Përveç kësaj, nëse dislipidemia e tipit 5 shoqërohet me pankreatitit, këshillohet të përdorni acid nikotinik - 2 g / ditë.
Por kjo substancë ka një efekt anësor që nuk lejon përdorimin e përhapur të acidit nikotinik në luftën kundër dislipidemisë. Reagimi shprehet si skuqje e lëkurës në pjesën e sipërme të trupit dhe kokës.
Rekomandime dietike
Futja e rregullimeve në dietën e një pacienti që vuan nga ndonjë formë e dislipidemisë ka për qëllim:
- eleminimin e rrezikut të shfaqjes dhe përparimit të patologjive vaskulare dhe kardiake,
- normalizimi i niveleve të glukozës në gjak,
- përmirësimi i lipideve,
- profilaksia e tromboflebitit.
Grupi kryesor i rrezikut për dislipideminë përfshin njerëz me ushqim të përmirësuar, prandaj, trajtimi i përparësisë së parë është normalizimi i sjelljes së ngrënies së pacientit. Udhëzimet dietike deklarojnë se dieta e përditshme e një pacienti me dislipidemi duhet të kufizojë në mënyrë dramatike marrjen e yndyrave shtazore.
Produktet e mishit lejohen të përfshihen në dietë vetëm një herë në javë, dhe për të pasuruar trupin me proteina, peshqit detarë duhet të konsumohen në sasi të pranueshme. Menyja e pacientëve me çrregullime dyslipidemike duhet të jetë e pasur me enët me fruta dhe perime që përmbajnë lëndë ushqyese dhe fibra të rëndësishme.
Informacione të përgjithshme për sëmundjen
Nëse niveli i lipideve është ngritur tepër, atëherë patologjia quhet hiperlipidemi. Zhvillimi i sëmundjes ndikohet nga mënyra e jetesës, dieta, marrja e disa ilaçeve, mungesa e aktivitetit dhe zakonet e këqija.
Dyslipidemia tregon një shkelje të bilancit të elementeve të yndyrës. Këto komponime me peshë të ulët molekulare sintetizohen në mëlçi me transportin pasues në të gjitha strukturat qelizore dhe indore nga lipoproteinat - komplekse komplekse të përbërjes së proteinave lipide. Tre lloje mund të klasifikohen në të cilat densitet i ulët, i lartë ose shumë i ulët.
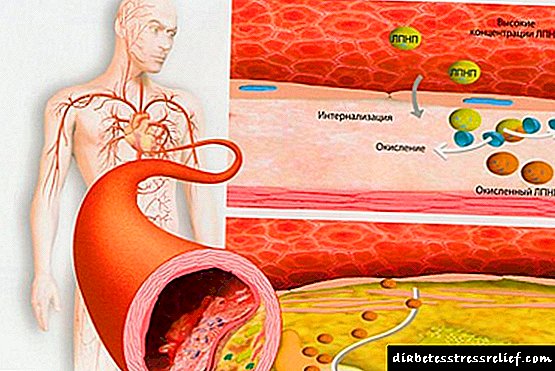
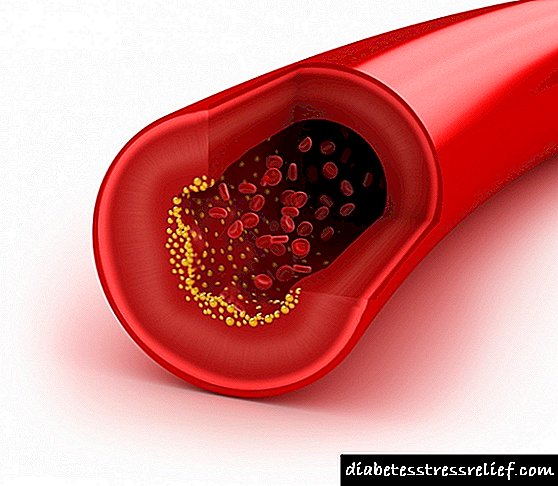
LDL dhe VLDL janë struktura të mëdha që kanë një aftësi të theksuar të depozitimit në sedimentin e kolesterolit. Ata shkaktojnë sëmundje të shtratit vaskular dhe zemrës, dhe ky kolesterol është "i keq". LDL provokon formimin e pllakave në endoteli, gjë që zvogëlon lumenin vaskular.
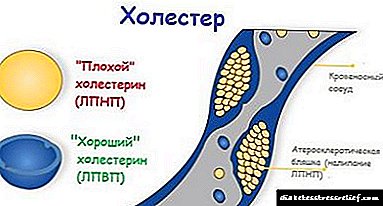
HDL është një molekulë që shpërndahet në ujë dhe ndihmon në largimin e kolesterolit, duke parandaluar depozitimin e tij në enë. Në mëlçi, ato mund të shndërrohen në acide biliare, duke e lënë trupin përmes zorrëve.
Vlera aterogjenike (koeficienti) është raporti i shumës së LDL dhe VLDL me komponentët me densitet të lartë. Hiperkolesterolemia është tejkalimi i numrit të elementëve të tillë në gjakun e njeriut.
Përkundër sfondit të këtyre problemeve, si dhe dislipidemisë, mund të ndodhë ateroskleroza, e cila shkakton hipoksi të indeve. Për të identifikuar këtë gjendje, mjafton të analizoni mostrat e gjakut dhe të vlerësoni metabolizmin e lipideve.
Për mosbalancimin ata thonë kur:

- Kolesterol (total) tejkalon 6.3 mmol / L.
- AK tejkalon 3.
- TG më shumë se 2.5 mmol / L
- LDL tejkalon 3 mmol / L.
- HDL më pak se 1 mmol / L për burra dhe nën 1.2 mmol / L për gratë.
Faktorët e patologjisë
Shkaqet e formimit të sëmundjes mund të ndahen në disa grupe:
- Predispozita e trashëguar. Dislipidemia parësore transmetohet kryesisht nga prindërit të cilët kanë një element anormal në ADN-në e tyre përgjegjës për sintezën e kolesterolit.
- Faktorët që shkaktojnë dislipidemi sekondare janë gjetur:
- Me hipotiroidizëm, kur funksionaliteti i gjëndrës tiroide është zvogëluar.
- Në pacientët me diabet mellitus, kur përpunimi i glukozës është i dëmtuar.
- Nëse ka një sëmundje të mëlçisë në një gjendje pengimi, kur rrjedhja e biliare është e shqetësuar.
- Me përdorimin e ilaçeve të caktuara.
- Gabimet në të ushqyerit. Këtu dallohen dy forma: kalimtare dhe konstante. E para karakterizohet nga shfaqja e hiperkolesterolemisë menjëherë ose një ditë pas një konsumimi të konsiderueshëm të ushqimeve yndyrore. Një patologji ushqimore konstante vërehet te individët që konsumojnë rregullisht ushqime me një sasi të madhe yndyrnash shtazore.
Grupi i rrezikut
Duhet pasur parasysh se faktorët që provokojnë përparimin e arteriosklerozës janë të përfshirë në formimin e dislipidemisë. Ato mund të ndahen në modifikuese dhe jo modifikuese. Ekziston një grup rreziku i njerëzve që janë më të ndjeshëm ndaj zhvillimit të sëmundjes.

- Dieta jo e duhur, në të cilën mbizotëron ushqimi i kolesterolit yndyror.
- Jeta e ulur.
- Prania e stresit.
- Zakonet e këqija: alkooli, pirja e duhanit.
- Trashje.
- Presioni i lartë i gjakut.
- Dekompensimi i diabetit.
Këta faktorë i nënshtrohen korrigjimit nëse dëshirohet nga pacienti.
Arsyet e pamodifikuara nuk mund të ndryshohen. Ata janë karakteristikë për burrat që janë më të vjetër se 45 vjet.Personat me histori familjare, të cilët kanë pasur raste të shfaqjes së hershme të aterosklerozës, dislipidemisë, sulmit në zemër, goditje në tru, vdekje të papritur janë gjithashtu të ndjeshëm ndaj sëmundjeve.
Shenjat e sëmundjes
Simptomat e jashtme mund të shfaqen si:
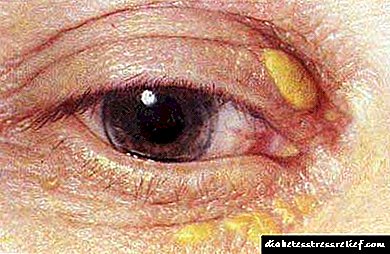
- Ksantomën. Këto janë noduse që janë të shtrënguar në prekje, të cilat përmbajnë grimca të kolesterolit. Ato janë të vendosura sipër shtresave të tendinit. Më shpesh ato mund të gjenden në duar, më rrallë ato shfaqen në pëllëmbët dhe thembra, pjesën e prapme ose në zona të tjera të lëkurës.
- Xanthelasma. Ato shfaqen në akumulimin e kolesterolit nën palosjet e qepallave. Në pamje ato ngjajnë me nodulet e një ngjyre të verdhë ose me ngjyrën normale të lëkurës.
- Harku lipoid i kornea. Në pamje, është një buzë që depozitohet përgjatë skajit të kornesë së syrit. Shtë e bardhë ose gri. Nëse shfaqen probleme tek pacientët të cilët nuk janë ende 50 vjeç, atëherë kjo sugjeron që shkaku i sëmundjes është dislipidemia trashëgimore.
Sëmundja ka veçantinë që të mos shfaqet për një kohë të gjatë, kur tashmë është bërë dëme të konsiderueshme në trup. Në një fazë të hershme të patologjisë, një problem mund të identifikohet kur kalon një analizë lipidesh.
Disordersrregullimet bazohen në sindromën metabolike, në përgjithësi, është një kompleks dështimesh midis metabolizmit të dhjamit dhe normalizimit të presionit të gjakut. Manifestimet karakteristike mund të jenë një ndryshim në sasinë e lipideve në një test gjaku, hipertension, hiperglicemia, gabime të hemostazës.
Klasifikimi i sëmundjeve
Bazuar në sasinë e lipideve, dallohen këto lloje të patologjisë:
- Hiperkolesterolemia e izoluar kur kolesterol i ngritur, i cili është pjesë e lipoproteinave.
- Hiperlipidemia e përzier, kur një analizë zbulon një rritje të kolesterolit dhe triglicerideve.
Dislipidemia nga mekanizmi i shfaqjes mund të jetë parësor (kjo përfshin patologji trashëgimore) ose sekondare, e cila u shfaq nën ndikimin e faktorëve negativ.
Përveç kësaj, ekziston një klasifikim sipas Fredrickson, në të cilin llojet e sëmundjes varen nga lloji i lipidit që ngrihet. Në shumicën e rasteve, sëmundja mund të çojë në aterosklerozë. Dallohen format e mëposhtme:
- Hiperkilomikronemia e trashëguar. Ai ndryshon në atë që vetëm chilomicrons janë ngritur në një test gjaku. Ky është subspeciet e vetme në të cilat rreziku i zhvillimit të arteriosklerozës është minimal.
- Pamja 2a - kjo është hiperkolesterolemia trashëgimore ose që lind nën ndikimin e faktorëve të jashtëm negativ. Në të njëjtën kohë, treguesit LDL janë rritur.
- Lloji 2b, kjo përfshin hiperlipidemi të kombinuar, kur rriten lipoproteinat me densitet shumë të ulët dhe të ulët, si dhe trigliceridet.
- Lloji i tretë është lipoproteinemia dysbeta trashëgimore, kur LDL është ngritur.
- Tipi 4 quhet hiperlipidemi endogjene, ndërsa niveli i lipoproteinave me densitet shumë të ulët është rritur.
- 5 speciet e fundit përfshijnë hipertrigliceridemi trashëgimore, në të cilën shtohen kolomikronet dhe lipoproteinat me densitet shumë të ulët.
Diagnostics
Në shumicën e rasteve, dislipidemia mund të zbulohet duke kryer një seri ekzaminimesh speciale. Diagnoza përfundimtare bëhet pasi:
- Një ekzaminim fillestar me një koleksion të ankesave dhe anamnezës është duke kaluar. Mjeku përpiqet të identifikojë shenjat karakteristike të sëmundjes tek pacienti, dhe gjithashtu studion informacione për patologjitë trashëgimore dhe të transferuara.
- Zbulohet prania e xanthelazmës, xanthoma dhe harku lipoid i kornesë.
- Dhuroni gjak dhe urinë për analiza.
- Merret një profil lipidik. Ndihmon në përcaktimin e koeficientit aterogjenik.
- Imunoglobulinat e klasës M dhe G janë zbuluar në gjak.
Trajtimi i sëmundjes
Për të normalizuar metabolizmin e yndyrës, mjekët mund të përshkruajnë ilaçe speciale, ushqim diete, një mënyrë jetese aktive dhe metodat e mjekësisë tradicionale.
Mënyra e trajtimit të ilaçeve është:
- Statinat janë ilaçe që ndihmojnë në uljen e biosintezës së kolesterolit në qelizat e mëlçisë. Këto ilaçe kanë një efekt anti-inflamator. Më të zakonshmet janë atorvastatin, lovastatin, fluvastatin.
- Fibrat e përshkruara për trigliceride të ngritura. Trajtimi kontribuon në një rritje të HDL, e cila parandalon shfaqjen e aterosklerozës. Më e efektshmja është kombinimi i statinave dhe fibrateve, megjithatë, pasojat serioze të pakëndshme si miopatia mund të ndodhin. Nga ky grup, përdoret klofibrati, fenofibrati.
- Acidi nikotinik në përbërjen e Niacin, Enduracin. Këto ilaçe kanë një pronë të uljes së lipideve.
- Acidet yndyrore të pangopura, omega-3. Ato mund të gjenden në vaj peshku. Ky trajtim ndihmon në uljen e kolesterolit në gjak, lipideve, LDL dhe VLDL. Droga të tilla janë anti-aterogjene, mund të përmirësojnë reologjinë e gjakut dhe të pengojnë formimin e mpiksjes së gjakut.
- Frenuesit e thithjes së kolesterolit që ndihmojnë në ndalimin e përthithjes në zorrët e vogla. Droga më e famshme është Ezetimibe.
- Resins për lidhjen e acideve biliare: Colestipol, Cholestyramine. Këto ilaçe janë të nevojshme si monoterapi për hiperlipideminë ose si pjesë e një trajtimi kompleks me ilaçe të tjera hipokolesterolitemike.
Metodat e shtëpisë
Mjetet juridike popullore ndihmojnë në uljen e kolesterolit dhe përmirësojnë gjendjen e enëve të gjakut. Ato mund të përdoren si ndihmë shtesë.
Metodat më të zakonshme janë:

- Pritja e lëngut të patates. Duhet të pihet çdo ditë në stomak bosh. Për ta bërë këtë, patatet e papërpunuara zhvishen, lahen dhe fërkohen, përmbajtja shtrydh. Pija që rezulton është e dehur e freskët.
- Një përzierje e limonit, mjaltit, vajit vegjetal. Shtë e nevojshme të pini një ilaç të tillë për një kohë të gjatë, të paktën 2-3 muaj.
- Aji Melissa. Qetësohet dhe tonifikohet mirë, përmirëson enët e gjakut të trurit dhe zemrës.
- Tabaka me hithra. Për këtë, një bimë e prerë fllad është vendosur në një banjë të nxehtë. Duke insistuar për gjysmë ore, ata sjellin në temperaturën e kërkuar dhe këmbët janë zhytur në këtë ujë. Kjo ndihmon në ndalimin e aterosklerozës në ekstremet e poshtëm.
Parimet e të ushqyerit për sëmundje
Një dietë me këtë patologji është e nevojshme për të ulur kolesterolin. Një dietë e ekuilibruar ndihmon në uljen e peshës së tepërt dhe normalizimin e glukozës në gjak.
Kur vërehet sindromi dislipidemik, pacienti duhet të përmbahet nga një sasi e madhe e yndyrnave të kafshëve të konsumuara.
Lard, salcë kosi, të verdhën e vezëve, gjalpin, mishin e yndyrshëm, salcice, salcice, jelalet, karkalecat, kallamarët, havjar, djathin me më shumë se 40% yndyrë duhet të përjashtohen nga dieta.
Për të siguruar që ushqimi të mbetet i plotë, ju mund të zëvendësoni yndyrnat shtazore me yndyrna bimore. Do të jetë e dobishme për pacientët të marrin vajin e misrit, lulediellit, puçrrave, linit, vaj soje.
Përveç kësaj, është e nevojshme të prezantohen ushqime të tjera me origjinë bimore, përkatësisht:

- Frutat, manaferrat, perimet, bishtajoret. Të gjitha këto substanca përmbajnë fibra dietike, e cila kërkon të paktën 30 g në ditë.
- Vaji i rrepës dhe sojës, i cili përmban stanole. Sasia e tyre ditore duhet të jetë 3 g.
- Kumbulla të freskëta, kajsi, pjeshkë, rrush pa fara të zeza, panxhar, karota. Këto produkte janë të pasura me pektina. Gjatë ditës ju duhet të hani rreth 15 g ushqim të tillë.
Rekomandimet kryesore të dietës për dislipideminë janë që të përputhen me një numër rregullash:
- Futje e rregullt e frutave, perimeve, manave.
- Përdorimi i yndyrnave të pangopura, mono - dhe të ngopura duhet të ndodhë në një raport 1: 1: 1.
- Kufizimi i produkteve të qumështit me yndyrë të lartë.
- Ulni konsumin e vezëve në 3 në 7 ditë.
Abuzimi me alkoolin është kundërindikuar, megjithatë, vera e kuqe e thatë, e marrë në sasi të vogla para ngrënies, është e dobishme për pacientët.
Komplikimet e patologjisë
Të gjitha pasojat negative të sëmundjes mund të ndahen në akute dhe kronike. E para përfshijnë goditje në tru, infarkt miokardi. Patologjia po zhvillohet me shpejtësi dhe shumë shpesh fatale.
Komplikimet kronike përfshijnë mpiksjen e gjakut, aritminë, hipertensionin, stenozën e valvulave aortale, dështimin e veshkave, pectorisin e anginës, ulcerat trofike, sindromën klaudikuese intermitente.
Duke pasur parasysh se vërehet dëmtim vaskular për shkak të akumulimit të pllakave aterosklerotike, dallohet ateroskleroza:
- Aorta. Shkakton hipertension arterial, në disa raste mund të provokojë defekte në zemër, pamjaftueshmëri të valvulave aortale, stenozë.
- Enët e zemrës. Mund të çojë në infarkt të miokardit, dështim të ritmit të zemrës, sëmundje të zemrës ose dështim të zemrës.
- Enët cerebrale. Në të njëjtën kohë, aktiviteti i organit përkeqësohet. Bllokimi vaskular mund të ndodhë, duke shkaktuar iskemi dhe goditje në tru.
- Arteriet renale. Ajo manifestohet në hipertension.
- Arteriet e zorrëve. Shpesh çon në infarkt të zorrëve.
- Anije të ekstremiteteve të poshtme. Mund të shkaktojë klaudikacion ose ulçeracion të përhershëm.
Trajtimi jo-ilaç
Nuk këshillohet trajtimi i dislipidemisë me medikamente pa përdorimin e metodave jo mjekuese. Në fund të fundit, duke rregulluar dietën, punën dhe pushimin, si dhe aktivitetin fizik, mund të arrini një efekt terapeutik shumë të mirë. Për ta bërë këtë, duhet të:
- zvogëloni sasinë e yndyrës së kafshëve në dietën e përditshme, dhe nganjëherë braktisni plotësisht ato,
- normalizoni peshën e trupit
- rrit aktivitetin fizik që korrespondon me forcën dhe aftësitë e pacientit,
- kaloni në një dietë të ekuilibruar, të fortifikuar dhe të pjesshme,
- kufizoni ashpër ose braktisni plotësisht përdorimin e alkoolit, i cili rrit sasinë e triglicerideve në gjakun e pacientit, ndihmon në trashjen e mureve të enëve të gjakut dhe përshpejton zhvillimin e arteriosklerozës.
- pirja e duhanit gjithashtu luan një rol të rëndësishëm në zhvillimin e kësaj sëmundje.

Terapia dietike
Siç u përmend më lart, dieta për dislipideminë është një nga faktorët kryesorë për trajtim efektiv. Dieta nuk është një fenomen i përkohshëm, por mënyra e jetesës dhe ushqimi mbi të cilin bazohet parandalimi i arteriosklerozës. Dieta për këtë sëmundje ka për qëllim pacientin dhe ka disa parime:
- të kufizojnë përdorimin e varieteteve yndyrore të mishit, peshkut, sallatës, karkalecave, gjalpit, varieteteve yndyrore të produkteve të qumështit, djathrave industriale, salcice dhe salcice,
- pasuroni dietën tuaj me yndyrna, origjinë bimore, perime, fruta, varietete me pak yndyrna shpendësh dhe peshqish,
- produktet e qumështit të pakta tregohen gjithashtu për këtë lloj sëmundjeje,
- , në pjesë të vogla në interval të rregullt.
Trajtimi ekstrakorporal
Një trajtim i tillë përdoret për të ndryshuar vetitë dhe përbërjen e gjakut jashtë trupit të njeriut. Dislipidemia e rëndë aterogjene është një tregues për përdorimin e kësaj metode. Në të vërtetë, dislipidemia aterogjene është një faktor që kontribuon në zhvillimin e komplikimeve në formën e sëmundjeve kardiovaskulare.
Komplikime dhe pasoja të mundshme
Sëmundja është e shërueshme, por ky proces është mjaft i gjatë dhe kërkon disiplinim dhe forcë vullneti nga pacienti. Por këto përpjekje ia vlen të parandalohen komplikime shëndetësore komplekse dhe të rrezikshme në formën e:
- atherosclerosis,
- sëmundje koronare të zemrës
- sulmi në zemër
- goditje,
- shqetësime të ritmit të zemrës,
- hipertension arterial dhe,
- ateroskleroza e zorrëve,
- ateroskleroza e ekstremiteteve të poshtme.
Sipas mekanizmit të zhvillimit, të gjitha ndërlikimet mund të ndahen në dy grupe:
- mprehtë,
- kronike.
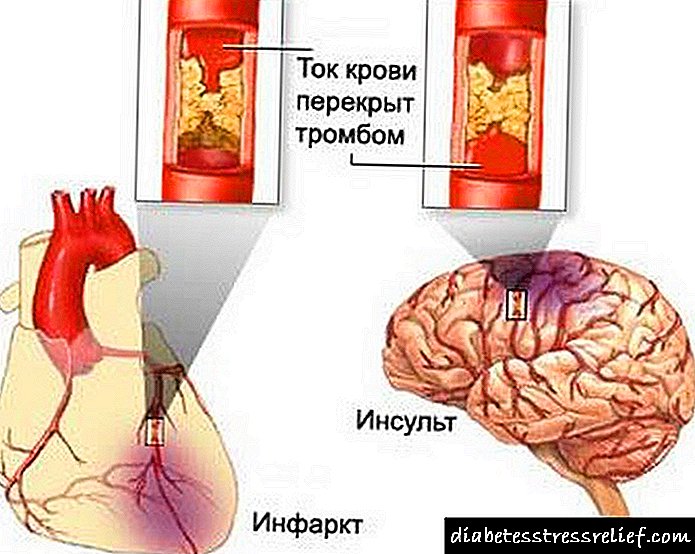 Komplikimet mund të shkojnë nga ateroskleroza deri në goditje.
Komplikimet mund të shkojnë nga ateroskleroza deri në goditje.Komplikimet akute janë shfaqja e stenozës (kompresimit) të anijes dhe shqyerjes së trombit nga vendi i bashkëngjitjes së tij. E thënë thjesht, një mpiksje gjaku mbyll plotësisht ose pjesërisht lumen e enës dhe ndodh emboli. Një patologji e tillë shpesh ka një rezultat fatal. Komplikimet kronike janë një ngushtim gradual i lumenit të një ene dhe formimi i një mpiksje gjaku në të, gjë që çon në ishemi kronike të zonës që furnizohet me këtë anije. Prognoza për dislipideminë varet nga:
- ashpërsia dhe lloji i sëmundjes,
- lokalizimi i fokusit të aterosklerozës,
- shkalla e zhvillimit të procesit patologjik,
- diagnoza dhe trajtimi në kohë.
Parandalim
Kjo sëmundje, si të gjithë të tjerët, është më e lehtë për t'u parandaluar sesa më vonë për një kohë të gjatë dhe të vështirë për t'u trajtuar. Prandaj, dislipidemia mund të jetë e disa llojeve:
- Parandalimi parësor - një sërë masash që synojnë parandalimin e shfaqjes dhe zhvillimit të sëmundjes. Për këtë qëllim, rekomandohet:
- Parandalimi sekondar - masa që synojnë parandalimin e zhvillimit të komplikimeve dhe përparimin e sëmundjes. Ky lloj profilaksie përdoret për dislipideminë tashmë të diagnostikuar. Për këtë qëllim, ju mund të aplikoni:
- normalizimi i peshës së trupit
- mënyra aktive e jetës
- shmangia nga stresi
- shpërndarja racionale e kohës për punë dhe kohën e lirë,
- ekzaminim të rregullt mjekësor me teste të detyrueshme të gjakut dhe urinës, si dhe matje të presionit të gjakut,
- terapi diete
- profilaksia e ilaçeve,
- efektet jo-ilaçe në shkakun e sëmundjes.

Kur shfaqen simptomat e para alarmante, kërkoni ndihmë të kualifikuar mjekësore.
Parandalimi, diagnostikimi dhe trajtimi, i kryer në kohën e duhur, mund të zgjasë dhe shpëtojë jetën e pacientit dhe cilësinë e tij. Vetëm kushti kryesor për një parashikim të tillë është disiplina dhe qëndrimi i kujdesshëm ndaj shëndetit të një personi.
Dyslipidemia është faktori kryesor i rrezikut dhe, mbase, predispozues i zhvillimit të sëmundjes kardiovaskulare aterosklerotike (ASC), e cila ndodh përpara se faktorët e tjerë të rëndësishëm të rrezikut të fillojnë të manifestohen. Dëshmitë epidemiologjike sugjerojnë gjithashtu që hiperkolesterolemia dhe ndoshta ateroskleroza koronare janë vetë faktorë rreziku për zhvillimin e goditjes ishemike. Sipas të dhënave, nga viti 2009 deri në 2012, më shumë se 100 milion amerikanë të rritur në moshën 20 vjeç ≥ kanë një kolesterol (kolesterol) total prej of200 mg / dl dhe pothuajse 31 milion njerëz kanë nivele prej 40240 mg / dl.
Gjithnjë e më shumë ka prova që një faktor i tillë rreziku për sëmundjet vaskulare periferike, goditjen ishemike, si dhe ACSB, siç është rezistenca ndaj insulinës, një rritje në ashpërsinë e së cilës çon në një rritje të nivelit të triglicerideve (TG), lipoproteinave me densitet të ulët (LDL) dhe një ulje të përqendrimit të lipoproteinave me densitet të lartë (HDL) ) në plazmën e gjakut.
Në këtë drejtim, në 23 Prill 2017, revista Endocrine Practice publikoi rekomandime mjekësore për praktikantët të hartuar nga Bordi i Drejtorëve të Shoqatës Amerikane të Endokrinologëve Klinikë (AACE) Bordi i Drejtorëve dhe Bordi i Mirëbesimit i Kolegjit Amerikan të Endokrinologjisë (Amerikane Bordi i Besuar i Kolegjit të Endokrinologjisë (ACE), të cilat përputhen me protokollet AACE të botuara më parë për sigurimin e standardizuar të udhëzimeve të praktikës klinike.
Sipas autorëve, një arsye tjetër për zhvillimin e këtij udhëzimi ishin rekomandimet e diskutueshme të Shoqatës Amerikane të Kardiologjisë / Kolegjit Amerikan të Kardiologjisë në 2013, e cila eliminoi qëllimet e uljes së niveleve të LDL dhe në vend të kësaj rekomandoi të ndryshonte intensitetin e terapisë me statin.
Në fakt, ky udhëzim është një mesazh i zhvilluar në mënyrë sistematike, i krijuar për të ndihmuar profesionistët e kujdesit shëndetësor të marrin vendime mjekësore për raste specifike klinike, por, siç shprehen autorët, ata në asnjë mënyrë nuk janë zëvendësues për një gjykim të pavarur të një profesionisti mjekësor dhe nuk duhet të interpretohen si një udhëzues.
Zhvilluesit saktësojnë që shumica e përmbajtjes së këtyre rekomandimeve bazohet në rishikimet e literaturës, dhe në aspekte të dyshimta autorët përdorën gjykimin profesional.Këto udhëzime janë një dokument pune që pasqyron statusin e kësaj zone në kohën e publikimit, por meqenëse priten ndryshime të shpejta në këtë fushë, rishikimet periodike janë të pashmangshme. Profesionistët e shëndetësisë inkurajohen të përdorin këtë informacion në lidhje me një vlerësim më të mirë klinik dhe jo një zëvendësues, dhe rekomandimet e paraqitura mund të mos jenë të pranueshme në absolutisht në të gjitha situatat. Do vendim i praktikuesve për të zbatuar këto udhëzime duhet të merret në dritën e aftësive lokale dhe rrethanave individuale.
Përmbledhja e këtij dokumenti përmban 87 rekomandime, nga të cilat 45 (51.7%) i përkasin klasës A, 18 (20.7%) - B, 15 (17.2%) - C dhe 9 (10.3%) - në klasën D. Këto rekomandime të hollësishme, të bazuara në prova lejojnë që vendimet klinike të merren duke marrë parasysh nuancat që përfshijnë shumë aspekte të kujdesit mjekësor në kushte reale. Ky azhurnim përmban 695 burime, nga të cilat 203 (29.2%) kanë prova me cilësi të lartë, 137 (19.7%) kanë prova të një cilësie të moderuar, 119 (17.1%) të dobëta dhe 236 (34.0%) a) rastet nuk ka prova klinike.
Faktorët e rrezikut për zhvillimin e ASHB, autorët treguan kushtet e mëposhtme. Ato kryesore janë: një rritje e moshës, një nivel i lartë i kolesterolit në serum dhe kolesterolit LDL, një rritje e kolesterolit jo-HDL të lidhur (kolesterol jo-HDL), një ulje e HDL, prania e diabetit mellitus, hipertension arterial, sëmundje kronike në veshka, pirja e duhanit, një histori e rëndë familjare e Rreth ASB. Faktorë shtesë të rrezikut u vunë re: mbipesha, një histori e rënduar familjare e hiperlipidemisë, një rritje e LDL, hipertrigliceridemia e agjërimit dhe pas ngrënies, sindromi i vezores policistike, triada dyslipidemike (lipide) (një kombinim i hipertrigliceridemisë, LDL-C e lartë dhe kolesterol i ulët). Autorët gjithashtu identifikuan faktorët e rrezikut jo-tradicionale, të tilla si një rritje në nivelin e lipoproteinave (a), një rritje në aktivitetin e faktorëve të koagulimit të gjakut, përqendrimet e shënuesve inflamator, nivelet e homocisteinës, acidit urik, dhe TG.
Të gjithë të rinjtë me diabet duhet të kontrollohen për një profil lipidik në kohën e diagnostikimit. Nëse LDL është brenda nivelit të pranueshëm të rrezikut (3.0 mmol / L,
Identifikoni shkeljen ndihmon në analizën gjenetike, hulumtimin imunologjik, testet e gjakut dhe urinës. Klasifikimi më poshtë bazohet në mekanizmin e zhvillimit:
- parësor (jo për shkak të sëmundjes)
- forma monogjene - e trashëguar,
- homozigot është një formë e rrallë që zhvillohet për shkak të marrjes së gjeneve të dëmtuara nga të dy prindërit,
- heterozigot - një formë e zhvilluar në sfondin e gjenit të dëmtuar të një prej prindërve të transmetuar tek fëmija,
- forma poligjenike - trashëgimia, faktorët e jashtëm,
- forma ushqyese ndodh për shkak të kequshqyerjes,
- dislipoproteinemia - një formë që zhvillohet nën ndikimin e faktorëve aterogjenikë,
- dislipidemia sekondare është pasojë e sëmundjes.
Përveç kësaj, ekziston një klasifikim sipas nivelit të lipideve, në të cilat llojet e dislipidemisë duken si kjo:
- Hiperkolesterolemia e izoluar është një rritje e kolesterolit, e cila vjen në përbërjen e komplekseve proteinike.
- Hiperlipidemia e kombinuar - një rritje në numrin e TG (esterë me acide yndyrore) dhe kolesterol.
Klasifikimi i Fredrickson i dislipidemisë
Një shkencëtar i famshëm e ndau këtë gjendje në lipide. Më poshtë është një klasifikim i dislipidemisë sipas Fredrickson:
- Hiperlipoproteinemia e tipit I është hiperkilomikronemia trashëgimore, në të cilën rritet numri i kolomikronëve. Kjo specie nuk shkakton aterosklerozë (kodi ICD E78.3).
- Hiperlipoproteinemia e tipit II ndahet më tej në dy grupe. Isfarë është hiperlipidemia e tipit IIa? Kjo është një specie në të cilën vërehet apoV i rritur. Kjo shpjegohet me ndikimin e mjedisit të jashtëm dhe trashëgimisë. Tipi IIb është një formë e kombinuar në të cilën rriten LDL, TG dhe VLDL.
- Hiperlipoproteinemia e tipit III, sipas Fredrickson, është një disbeta-lipoproteinemi trashëgimore me një rritje të LDL dhe TG.
- Hiperlipoproteinemia e tipit IV shkaktohet nga një rritje e gjakut VLDL. Një emër tjetër për formën është hiperlipemia endogjene.
- Lloji i fundit sipas Fredrickson është hipertrigliceridemia trashëgimore. Me hiperlipoproteinemi të tipit V, rritja e kilomikronëve dhe VLDL në gjak.
Shumica e pacientëve që e shohin këtë diagnozë në kartën e tyre nuk e kuptojnë dislipideminë - çfarë është dhe për cilat arsye zhvillohet. Mund të ketë disa faktorë. Shkaqet kryesore të dislipidemisë janë:
- Mangësia e receptorit LDL
- sëmundja obstruktive e mëlçisë
- hipertension arterial
- diabeti mellitus
- mutacionet gjenetike (hiperlipoproteinemia primare, hiperkolesterolemia poligjenike),
- trashje barku,
- ulur lipoproteinën lipazë,
- hypothyroidism,
- trajtim afatgjatë me antibiotikë
- jetesa e ulur
- zakone të këqija.
Dyslipidemia - Simptomat
Analiza e historisë mjekësore, ekzaminimi fizik i pacientit dhe testet e gjakut (analiza imunologjike, profili i lipideve, indeksi aterogjenik, testi biokimik i gjakut) ndihmojnë për të identifikuar këtë çrregullim dhe për të bërë një diagnozë. Simptomat e dislipidemisë mund të shfaqen si më poshtë.
Dyslipidemia është një shkelje e metabolizmit të lipideve, e cila konsiston në një ndryshim të përqendrimit të lipideve në gjak (ulje ose rritje) dhe i referohet faktorëve të rrezikut për zhvillimin e proceseve të shumta patologjike në trup.
Kolesteroli është një përbërës organik që, përveç të tjerash, është pjesë e membranave qelizore. Kjo substancë nuk është e tretshme në ujë, por e tretshme në yndyrna dhe tretës organikë. Rreth 80% e kolesterolit prodhohet nga vetë trupi (mëlçia, zorrët, gjëndrat mbiveshkore, veshkat dhe gjëndrat seksuale marrin pjesë në prodhimin e saj), 20% e mbetur hyjnë në trup me ushqim. Mikroflora e zorrëve është e përfshirë në mënyrë aktive në metabolizmin e kolesterolit.
Funksionet e kolesterolit përfshijnë sigurimin e stabilitetit të membranave qelizore në një gamë të gjerë të temperaturave, duke marrë pjesë në sintezën e vitaminës D, hormonet veshkave (përfshirë estrogjenin, progesteronin, testosteronin, kortizolin, aldosteronin), si dhe acidet biliare.
Në mungesë të trajtimit, ateroskleroza e enëve zhvillohet në sfondin e dislipidemisë.
Format e transportit të lipideve në trup, si dhe elementët strukturorë të membranave qelizore, janë lipoproteina, të cilat janë komplekse që përbëhen nga lipide (lipo-) dhe proteina (proteina). Lipoproteinat ndahen në të lira (lipoproteinat e plazmës së gjakut, të tretshëm në ujë) dhe strukturorë (lipoproteinat e membranave qelizore, veshja myelin e fibrave nervore, e tretshme në ujë).
Lipoproteinat më të studiuara falas janë lipoproteinat plazmatike, të cilat klasifikohen sipas densitetit të tyre (sa më e lartë të jetë përmbajtja e lipideve, aq më e ulët dendësia):
- lipoproteina me densitet shumë të ulët,
- lipoproteina me densitet te ulet,
- lipoproteina me densitet të lartë,
- chylomicrons.
Kolesteroli transportohet në indet periferike nga kolomikronët, lipoproteinat me densitet shumë të ulët dhe të ulët, dhe lipoproteinat me densitet të lartë transportohen në mëlçi. Gjatë degradimit lipolitik të lipoproteinave me densitet shumë të ulët, i cili ndodh nën veprimin e enzimës lipoproteine lipazë, formohen lipoproteinat me densitet të ndërmjetëm. Normalisht, lipoproteinat me densitet të ndërmjetëm karakterizohen nga një kohë e shkurtër jetësore në gjak, megjithatë, ato mund të grumbullohen me disa çrregullime të metabolizmit të lipideve.
Dyslipidemia i referohet faktorëve kryesorë të rrezikut për zhvillimin e arteriosklerozës, e cila, nga ana tjetër, është përgjegjëse për shumicën e patologjive të sistemit kardiovaskular që ndodhin në pleqëri. Disordersrregullimet aterogjenike të metabolizmit të lipideve përfshijnë:
- rritje e triglicerideve dhe lipoproteinave me densitet të ulët,
- ulje e lipoproteinave me densitet të lartë.
Arsyet e zhvillimit të dislipidemisë mund të jenë kongjenitale (mutacione të vetme ose të shumëfishta që shkaktojnë hiperproduksion ose defekte në çlirimin e triglicerideve dhe lipoproteinave me densitet të ulët ose hipoproduksion ose ekskretim të tepërt të lipoproteinave me densitet të lartë), ose të fituara. Më shpesh, dislipidemia është për shkak të një kombinimi të disa faktorëve.
Trajtimi i drogës së dislipidemisë tek fëmijët kryhet vetëm pas 10 vjetësh.
Sëmundjet kryesore që kontribuojnë në zhvillimin e këtij procesi patologjik përfshijnë sëmundje difuze të mëlçisë, dështim kronik të veshkave, hipotiroidizëm. Dyslipidemia shpesh ndodh në pacientët me diabet. Arsyeja është tendenca e pacientëve të tillë për aterogjenezë në kombinim me një përqendrim të rritur të triglicerideve me densitet të ulët dhe lipoproteinave me densitet të ulët në gjak dhe një rënie të njëkohshme në nivelin e lipoproteinave me densitet të lartë. Pacientët me diabet tip 2 janë në rrezik të lartë për dislipideminë, veçanërisht me një kombinim të kontrollit të ulët të diabetit dhe obezitetit të rëndë.
Faktorët e tjerë të rrezikut përfshijnë:
- prania e dislipidemisë në një histori familjare, d.m.th, një predispozitë trashëgimore, d.m.th.
- ushqyerja e dobët (veçanërisht overeating, konsumimi i tepërt i ushqimeve yndyrore),
- mungesa e aktivitetit fizik
- mbipesha (sidomos mbipesha e tipit abdominal),
- zakone të këqija
- stresi psiko-emocional,
- marrja e medikamenteve të caktuara (ilaçe diuretike, imunosupresivë, etj.),
- mosha mbi 45 vjeç.
Llojet e dislipidemisë
Dyslipidemia ndahet në kongjenitale dhe e fituar, si dhe e izoluar dhe e kombinuar. Dislipidemia e trashëguar është monogjene, homozigote dhe heterozigoze. Blerja mund të jetë parësore, sekondare ose ushqyese.
Dyslipidemia është në thelb një tregues laboratorik që mund të përcaktohet vetëm nga rezultatet e një testi biokimik të gjakut.
Sipas klasifikimit të dislipidemisë (hiperlipidemia) sipas Fredrickson, e cila pranohet nga Organizata Botërore e Shëndetit si nomenklaturë standarde ndërkombëtare e çrregullimeve të metabolizmit të lipideve, procesi patologjik ndahet në pesë lloje:
- dyslipidemia e tipit 1 (hiperkilomikronemia hereditare, hiperlipoproteinemia primare) - karakterizohet nga një rritje në nivelin e kilomikronëve, nuk i përket shkaqeve kryesore të zhvillimit të lezioneve aterosklerotike, frekuenca e shfaqjes në popullatën e përgjithshme është 0,1%,
- dyslipidemia e tipit 2 (hiperkolesterolemia poligjenike, hiperkolesterolemia trashëgimore) - një rritje në nivelin e lipoproteinave me densitet të ulët, frekuenca e shfaqjes është 0.4%,
- dyslipidemia e tipit 2b (hiperlipidemia e kombinuar) - një rritje në nivelin e lipoproteinave me densitet të ulët, shumë të ulët dhe triglicerideve, të diagnostikuara në rreth 10%,
- dyslipidemia e tipit 3 (lipoproteinemia dysbeta e trashëguar) - një rritje në nivelin e lipoproteinave me densitet të ndërmjetëm, një probabilitet i lartë i zhvillimit të lezioneve aterosklerotike të enëve të gjakut, frekuenca e shfaqjes është 0.02%,
- dyslipidemia e tipit 4 (hiperlipemia endogjene) - një rritje në nivelin e lipoproteinave me densitet shumë të ulët, të gjetur në 1%,
- dyslipidemia e tipit 5 (hipertrigliceridemia trashëgimore) - një rritje në nivelin e kolomikronëve dhe lipoproteinave me densitet shumë të ulët.
Simptomat e dislipidemisë
Meqenëse DL është një sindromë laboratorike, manifestimet e saj shoqërohen me arteriosklerozë të arterieve të atyre organeve dhe indeve që ata furnizojnë me:
- ishemia cerebrale
- sëmundje koronare të zemrës
- ateroskleroza obliterans e arterieve të ekstremiteteve të poshtme, etj.
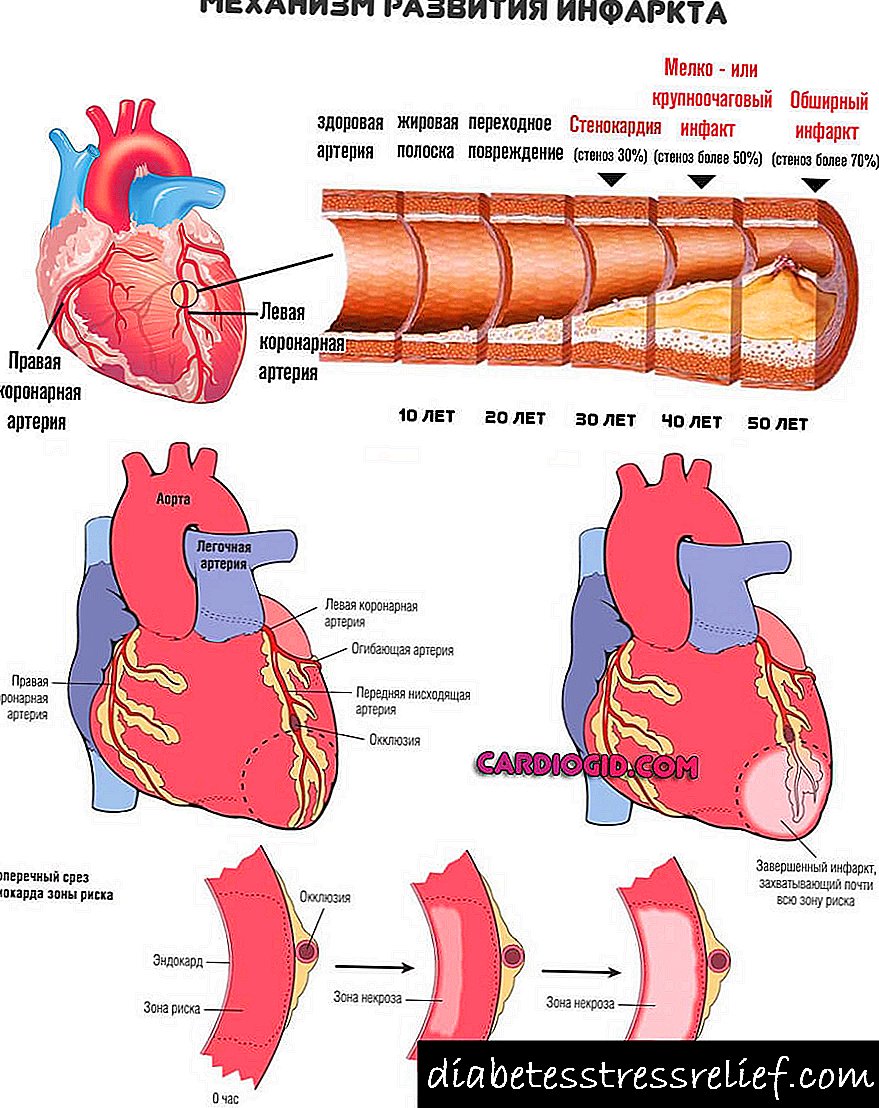
Sëmundja koronare e zemrës - Sëmundja më e zakonshme dhe e frikshme që lidhet me aterosklerozën. Më shumë njerëz vdesin nga ajo sesa nga të gjitha llojet e kancerit. Më shpesh, kjo sëmundje manifestohet në formë pectoris pectoris ose infarkti i miokardit.
Angina pectoris dikur quhej "angina pectoris", e cila karakterizon me saktësi simptomat e sëmundjes - shtypje ose ndjesi ngjeshëse pas sternumit në kulmin e stresit fizik ose emocional, që zgjat disa minuta dhe ndalon pas ndërprerjes së ngarkesës ose marrjes së nitroglicerinës.
Infarkti i miokardit shoqërohet me këputje të një pllake aterosklerotike në arteriet kardiake dhe formimin e një mpiksje gjaku në pllakë. Kjo çon në mbyllje të shpejtë të arteries, ishemisë akute, dëmtimit dhe nekrozës së miokardit.
Truri mund të vuajë nga ishemi kronike dhe akute, e cila manifestohet me marramendje, humbje të vetëdijes, humbje të të folurit dhe funksionin motorik. Kjo nuk është gjë tjetër veçse një goditje cerebrale ose një gjendje para-goditje - një sulm kalimtar ishemik. Me aterosklerozën obliteruese të ekstremiteteve të poshtme, ndodh një ulje e furnizimit me gjak të këmbëve. Vlen të përmendet se për një kohë të gjatë ateroskleroza mbetet asimptomatike, manifestimet klinike fillojnë me një ngushtim të arteries me 60-75%.
Dislipidemia familjare-gjenetike mund të ndodhë me stigmatikë, siç janë xanthomat e lëkurës dhe xanthelazmat e qepallës.
Një rritje e konsiderueshme e përqendrimit të triglicerideve në gjak (më shumë se 8 mmol / l) mund të çojë në pankreatitit akut, i cili shoqërohet me dhimbje të forta në pjesën e sipërme të barkut, nauze, të vjella, palpitacione të zemrës dhe dobësi të përgjithshme.
Patogjeneza e dislipidemisë
Lipidet kryesore të plazmës janë:
- kolesterol (kolesterol) - një pararendës i acideve biliare, hormoneve seksuale dhe vitaminës D,
- fosfolipidet (PL) - përbërësit kryesorë strukturorë të të gjitha membranave qelizore dhe shtresa e jashtme e grimcave të lipoproteinës,
- trigliceridet (TG) - lipide të formuara nga acide yndyrore dhe glicerinë, të cilat gëlltiten me ushqim, pastaj transportohen në depo të yndyrës ose përfshihen në lipoproteina.
Acidet yndyrore (LC) plazma e gjakut - një burim energjie dhe një element strukturor i TG dhe PL. Ato janë të ngopura dhe të pangopura. LCD i ngopur janë pjesë e yndyrave shtazore. pangopurLCD përbëjnë yndyrna bimore dhe ndahen në acide yndyrore mono- dhe të polenizuara. FA-të të pangopura gjenden në sasi të mëdha në vajin e ullirit, dhe FA-të të pangopura në vajin e peshkut dhe vajrat e tjerë bimorë. Besohet se të gjitha këto yndyrna janë të domosdoshme për njerëzit, sasia e tyre e balancuar duhet të jetë deri në 30% të përmbajtjes ditore të kalorive të ushqimit dhe të shpërndahet në afërsisht tre pjesë të barabarta midis FA-ve mono-, të polenizuara dhe të ngopura.
Kombinimi i yndyrave me proteina quhet lipoproteina ose lipoproteina.
Si të parandaloni sëmundjen
Parandalimi i dislipidemisë është:
- Normalizoni peshën.
- Mbajtja e një jetese aktive.
- Përjashtimi i situatave stresuese.
- Kalimi i ekzaminimeve parandaluese.
- Ushqimi i duhur.
- Arritja e kompensimit për patologjitë kronike siç është diabeti. Ata duhet të trajtohen në kohën e duhur, duke shmangur komplikimet.
Komplikimi më i rrezikshëm që një pacient mund të hasë është zhvillimi i aterosklerozës, sulmit në zemër, goditje në tru, dështimi i zemrës.
Trajtimi konsiston kryesisht në korrigjimin e metabolizmit të yndyrës, përshkruhen statinet, fibratet, acidi nikotinik, frenuesit e thithjes së kolesterolit, rrëshirat lidhëse të acideve biliare, acidet yndyrore të pangopura.
Fraksionet e lipideve dhe dislipidemia
Një person mëson në lidhje me dislipideminë duke marrë një rezultat të testit të gjakut. Në shumicën e rasteve, pacienti as nuk dyshon se çfarë është, pasi gjendja patologjike nuk manifestohet në asnjë mënyrë.
Trupi i njeriut ka nevojë për yndyrna dhe substanca të ngjashme me yndyrën për funksionimin normal. Njëri prej tyre është kolesterol. Pjesa kryesore e kësaj kompleksi është formuar në mëlçi dhe vetëm një e pesta vjen me ushqim.Të gjitha qelizat kanë nevojë për kolesterol. Ai merr pjesë në ndërtimin e membranave, por nuk mund të futet në inde me rrjedhjen e gjakut, pasi është i pazgjidhshëm në plazmën. Në mënyrë që të shpërndani kolesterolin në qelizat, proteinat bartëse janë të nevojshme. Kur kombinohen me një lipid, ato formojnë komplekse lipoproteine të llojeve të mëposhtme:
- VLDLP (densitet shumë i ulët),
- LDL (densitet i ulet),
- LPPP (densiteti i ndërmjetëm),
- HDL (densitet i lartë).
Sa më i ulët të jetë dendësia e lipoproteinës, aq më lehtë prishet, duke çliruar kolesterolin. VLDL dhe LDL shpërndajnë lipidet nga mëlçia në qeliza, dhe sa më e lartë të jetë përqendrimi i këtyre fraksioneve, aq më e lartë është gjasat e "humbjes së" kolesterolit "gjatë rrugës". Ai, nga ana tjetër, vendoset në muret e enëve të gjakut, duke kufizuar rrjedhjen e gjakut dhe duke formuar një pllakë aterosklerotike.

HDL është më e qëndrueshme. Ato sigurojnë transportin e kundërt të kolesterolit në mëlçi, ku nga ajo formohet biliare. Të gjitha lipidet e tepërta normalisht duhet të ekskretohen, por kjo nuk ndodh gjithmonë. Kur lipoproteinat me densitet të ulët rriten në gjak dhe përqendrimi i rënies së HDL, kjo është një nga shenjat e dislipidemisë.
Mjekët veprojnë në një tregues të tillë si koeficienti aterogjenik. Ky është raporti i kolesterolit total ndaj përmbajtjes HDL, i ulur me një. Nëse vlera e indeksit aterogjenik është më e madhe se 3, atëherë ata flasin për dislipideminë.
Për më tepër, kjo gjendje patologjike shoqërohet me një përqendrim të tepruar në plazmën e triglicerideve dhe kolomikronëve. Të parët janë esterët e glicerinës dhe acideve yndyrore. Duke u ndarë, ata u japin qelizave energji - ky është një nga funksionet e tyre më të rëndësishme. Një rritje e përqendrimit të triglicerideve (TG) në plazmën e gjakut është një tjetër shenjë e dislipidemisë. Si kolesterol, këto përbërës udhëtojnë nëpër trup në komplekse me proteina. Por një tepricë e TG falas është e mbushur me një rrezik të lartë të aterosklerozës.
Sidoqoftë, përqendrimet e rritura të një forme tjetër transporti - kolomikronet - vërehen edhe në disa forma të dislipidemisë.
Një rritje e përqendrimit të kolesterolit "të dëmshëm" (LDL dhe VLDL) paraqet rrezik të aterosklerozës. Sidoqoftë, kjo sëmundje nuk manifestohet në asnjë mënyrë ose nuk jep simptoma të fshira derisa të ndodhë bllokimi i plotë i ndonjë anijeje të madhe dhe dëmtimi i indit ishemik shoqërues (nekroza, sulmi në zemër, goditja).
Sidoqoftë, dislipidemia mund të shihet në disa raste. Shenjat e saj të gjalla janë depozita karakteristike të kolesterolit: xanthoma dhe xanthellasma, harku lipoid i kornea.
Xanthomat zakonisht formohen sipër tendonave. Këto janë noduse të dendura, dhe zonat e tyre të preferuara të rritjes janë zonat e këmbëve, pëllëmbëve, duarve, më rrallë në shpinë.
Xanthellasma është i lehtë për tu parë në fytyrë. Këto janë formacione të verdha të mbushura me kolesterol. Ato janë të vendosura në qepallat dhe janë defekte kozmetike. Nuk ka asnjë pikë në trajtimin e tyre derisa të normalizohet ekuilibri i lipideve në gjak.
Në pacientët, mosha e të cilëve është më shumë se 50 vjet, ndonjëherë mund të vëzhgoni një hark lipoid rreth kornea. Ka një ngjyrë gri ose të bardhë. Një hark lipoid nuk është asgjë tjetër përveç kolesterolit të tepërt.
Arsyet dhe format
Arsyet e shkeljes së profilit të lipideve janë të shumta, dhe në përputhje me to ekziston një klasifikim i tillë i dislipidemisë:
Forma kryesore është një patologji e pavarur. Nuk shoqërohet me ndonjë sëmundje apo faktorë të tjerë. Dislipidemia parësore përcaktohet nga mutacionet në një ose më shumë gjene përgjegjës për formimin e kolesterolit:
- forma heterozigoze (vetëm 1 prind e kaloi gjenin e dëmtuar),
- formë homozigote (të dy prindërit i kaluan gjenit të pasardhësve 1 me një mutacion).
Dislipidemia familjare homozigote ndodh 2 herë më pak se heterozigoz: mesatarisht, 1 person nga një milion. Por kjo gjendje është më e vështirë.
Sidoqoftë, shpesh defektet në materialin gjenetik mbivendosen tek faktorët mjedisorë që provokojnë shqetësime metabolike. Në këtë rast, ata flasin për dislipideminë poligjenike. Kjo është forma më e zakonshme e gjendjes patologjike. Nëse vetëm mutacionet e gjeneve shkaktuan çrregullime të metabolizmit të lipideve, dislipidemia konsiderohet monogjen.
Për dallim nga fillorja, forma dytësore zhvillohet përkundër sfondit të një sëmundjeje:
- diabeti mellitus
- hypothyroidism,
- patologjia e mëlçisë
- mungesa e estrogjenit (gra),
- cerma,
- trashje
- gurëve të tëmthit.
Dislipidemia sekondare gjithashtu mund të provokojë disa ilaçe:
- ilaçe hormonale (kontraceptive),
- ilaçe për presion.
Forma sekondare fiziologjike e dislipidemisë është e pranueshme gjatë shtatëzënësisë. Pas lindjes, metabolizmi i dhjamit kthehet në normalitet.
Shtë e pamundur të mposhtësh plotësisht formën parësore të patologjisë, pasi materiali gjenetik i dëmtuar nuk mund të ndryshohet nga mjekësia moderne. Dikush mund të shpëtoj nga dislipidemia sekondare vetëm duke marrë kontrollin e sëmundjes themelore. Por forma ushqimore është më e lehtë për t’u trajtuar. Disordersrregullime të tilla shkaktohen nga marrja e tepruar e kolesterolit në trup me ushqim. Nëse rregulloni dietën, profili i lipideve normalizohet, dhe trajtimi i ilaçeve nuk kërkohet.
Klasifikimi i Fredrickson
Në praktikën mjekësore, dallohen llojet e dislipidemisë, në varësi të të cilave mbizotërojnë fraksionet lipide në gjak. Sipas këtij parimi, përpilohet një klasifikim sipas Frederickson. Në përputhje me të, ekzistojnë 5 grupe kryesore.
Dislipidemia e tipit 1 është e trashëgueshme. Ato shoqërohen me akumulim të tepërt të kolomikronëve në gjak, por nuk konsiderohen aterogjenikë.
Dyslipidemia 2a, ndryshe nga e para, është më e rrezikshme dhe poligjenike. Në këtë rast, LDL është e përmbajtur në plazmën e gjakut. Nëse, përveç kësaj, përmbajtja e VLDLP dhe / ose triglicerideve është rritur, lloji 2b thuhet se është.
Një rrezik edhe më i madh i aterosklerozës me dislipidemi 3. Në këtë rast, përqendrimi i VLDL rritet. Të njëjtat fraksione grumbullohen në llojin e 4-të të dislipidemisë, por ndryshe nga e treta, nuk është e trashëgueshme, por provokohet nga shkaqe të brendshme. Lloji i pestë i çrregullimit është përcaktuar gjenetikisht dhe manifestohet si një akumulim i tepërt i VLDL, triglicerideve dhe kilomikronëve.
Dyslipidemia tip 2a dhe të gjitha ato pasuese çojnë në aterosklerozë. Këto kushte nuk mund të injorohen!

Zhvillimi i dislipidemisë aterogjene
Dislipidemia aterogjene regjistrohet nëse ekuilibri midis LDL dhe HDL është i shqetësuar, domethënë, përqendrimi i kolesterolit "të keq" rritet dhe "i mirë" zvogëlohet. Në mënyrë sasiore, kjo shprehet me një rritje të indeksit aterogjenik në 3 njësi ose më shumë.
Faktorët shtesë të rrezikut janë tipare jetese:
- mungesa e ushtrimit,
- konsumi i rregullt i alkoolit
- pirja e duhanit,
- thekson,
- dashuria për ushqimin e shpejtë.
Të gjitha këto pika mund të shkaktojnë ndryshime patologjike të koduara gjenetikisht, ose të përkeqësojnë rrjedhën e një gjendjeje të zhvilluar tashmë. Në sfondin e këtyre faktorëve, formohet një sindrom astheno-vegjetativ. Manifestohet në çrregullime të sistemit nervor autonom, i cili mund të ndikojë negativisht në çdo organ.
Shpesh çrregullimet asthenovegetative zhvillohen me hipertension, diabet mellitus, aterosklerozë. Dhe në raste të tilla është jashtëzakonisht e vështirë të kuptohet se çfarë ishte saktësisht shkas.
Dyslipidemia tek fëmijët
Disordersrregullimet metabolike të lipideve regjistrohen jo vetëm tek të rriturit. Ato prekin fëmijët dhe adoleshentët. Ata më së shpeshti kanë dislipidemi parësore, domethënë të trashëgueshme. Në 42% të rasteve, forma 2b diagnostikohet. Në të njëjtën kohë, deri në moshën pesë vjeç, një fëmijë zhvillon xanthoma, shenja të dëmtimit të zemrës dhe çrregullime vegjetative-asthenike.
Dislipidemia sekondare tek fëmijët vërehet më shpesh në patologjitë e traktit gastrointestinal. Sëmundjet e duodenit dhe stomakut, mëlçisë dhe pankreasit mund të prishin ekuilibrin e lipideve në trupin e fëmijëve. Një rënie në formimin e acideve biliare shoqërohet natyrisht me një rritje të përqendrimit të LDL.
Përveç kësaj, dislipidemia vërehet gjithmonë tek mbipesha, diabeti. Ekzistojnë forma që lidhen me karbohidratet. Ushqimi i papërshtatshëm me një mbizotërim të ushqimit të shpejtë, ëmbëlsirave, kifit, ushqimeve të yndyrshme dhe të skuqura në dietën e fëmijëve, veçanërisht nëse fëmija nuk është i përfshirë në sport, i pëlqen të ulet para TV ose harxhon shumë kohë në kompjuter, është një mënyrë e drejtpërdrejtë për mbipeshin.

Nëse dislipidemia diagnostikohet te një i rritur ose fëmijë, trajtimi nuk do të jetë domosdoshmërisht mjekim. Taktikat e terapisë përcaktohen nga pakujdesia e procesit, prania dhe shkalla e ndryshimeve aterosklerotike, patologjitë e shoqëruara. Qasjet për uljen e kolesterolit “të keq” në gjak mund të jenë si më poshtë:
- ndryshimi i stilit të jetës
- dietë,
- trajtimi i ilaçeve
- terapi ekstrakorporale.
Qasja jo-ilaçe
Ndryshimet e vogla në profilin e lipideve, si rregull, nuk kërkojnë terapi me ilaçe. Përballja me ta ndihmon në dietë dhe rregullimin e stilit të jetës. Me kolesterol të lartë, do të duhet të braktisni këto produkte:
- ushqim i shpejtë
- salcice, paste, produkte gjysëm të gatshme,
- mish yndyror
- gjalpë të lartë dhe produkte të qumështit,
- karbohidratet e shpejta (ëmbëlsirat e dyqaneve),
- alkoolit.
Të gjitha ushqimet që përmbajnë yndyrna shtazore janë të ndaluara, por vaji vegjetal dhe ushqimet e detit lejohen, me përjashtim të karkalecave. Ushqimi i detit është i pasur me acide yndyrore të pangopura që mund të ulin nivelin e kolesterolit "të keq". Yndyrnat vegjetale që gjenden tek arrat dhe farat e lirit kanë të njëjtën pronë. Këto produkte mund të konsumohen pa frikë - ato nuk rrisin kolesterolin.
Përveç kësaj, me dislipideminë, është e rëndësishme të përfshini perime të freskëta ose të ziera, të pjekura, të ziera në dietë. E lidh në mënyrë efektive kolesterolin e fibrave që përmbahen në krunde. Një burim i mirë i proteinave është mishi i peshkut dhe i ligët:
Sidoqoftë, nuk duhet të kufizoheni vetëm në dietë. Shtë e rëndësishme të rishqyrtoni stilin e jetës, të hiqni dorë nga nikotina (pirja e duhanit), alkooli, snacket. Nëse jeni mbipeshë, duhet të merreni me të. Me dislipideminë trashëgimore dhe sekondare, ngarkesa të moderuara janë të domosdoshme, është e rëndësishme të ushtroheni rregullisht, por jo ta shteroni trupin. Programi gjenetik shkatërrues mund të nxitet nga mosrespektimi i regjimit të punës dhe pushimit, rritja e tensionit nervor, streseve të rregullta. Shtë e rëndësishme t'i kushtoni vëmendje të veçantë kësaj.
Metodat e mjekësisë tradicionale
Kur qasja jo-drogore nuk është e mjaftueshme - pacienti ka rritur ndjeshëm kolesterolin "e keq", zhvillohet ateroskleroza, ka shenja të dukshme të hiperkolesterolemisë - nuk mund të bëni pa ilaçe. Për këtë qëllim, zakonisht përshkruhen barnat e grupeve të mëposhtme:

- statin,
- fibrate,
- sekuestruesit e acideve biliare,
- frenuesit e thithjes së kolesterolit,
- omega-3 PUFA (acide yndyrore të pangopura),
- acid nikotinik.
Më të përshkruara zakonisht janë statinet dhe sekuestruesit e acideve biliare. Të parët rritin prishjen e lipideve, pengojnë sintezën e tyre në mëlçi, dhe përveç kësaj, përmirësojnë gjendjen e rreshtimit të brendshëm (intima) të enëve të gjakut dhe japin një efekt anti-inflamator. Më efektivët janë atorvastatin, rosuvastatin, simvastatin, lovastatin.
Nëse ilaçet e grupit të parë nuk shkaktojnë ulje të kolesterolit "të keq", atyre u shtohen sekuestruesit e acideve biliare. Një terapi e tillë është shumë efektive, por jep efekte anësore serioze. Sekuestruesit e acideve biliare nuk ndikojnë drejtpërdrejt në metabolizmin e yndyrës dhe prodhimin e kolesterolit. Ata bilidojnë acide biliare në lumen e zorrëve dhe largojnë intensivisht ato. Mëlçia si përgjigje e kësaj fillon të sintetizojë në mënyrë aktive biliare të reja, për të cilat konsumon kolesterol. Kështu që niveli i këtij lipidi zvogëlohet. Aplikoni sekuestrues të tillë të acideve biliare:
Nëse niveli i triglicerideve në gjak është i lartë, fibrat përcaktohen. Këto ilaçe rrisin nivelin e HDL, të cilat kanë një efekt antiatherogenic. Grupi përfshin klofibrat, ciklofibrat, fenofibrate.
Ulni në mënyrë efektive kolesterolin "e keq" dhe PUFA të omega-3, si dhe acidin nikotinik (niacin) dhe vitaminat e tjera B. vaji i peshkut është i pasur me acide ogga të pangopura. Mund t’i merrni në sasi të mëdha duke ngrënë peshk detar.
Barnat e tjera të zgjedhjes për dislipideminë janë frenuesit e thithjes së kolesterolit. Ato kanë një efektivitet të kufizuar, sepse nuk ndikojnë në sintezën e kolesterolit nga trupi, por vetëm lidhin dhe largojnë yndyrnat nga ushqimi. Anëtari i vetëm i autorizuar i grupit është Ezithimibe.
Sidoqoftë, jo të gjitha ilaçet e grupeve të mësipërme ndihmojnë, dhe disa pacientë (fëmijë, gra shtatzënë) janë plotësisht të kundërindikuar. Atëherë kërkohet terapi ekstrakorporale për të luftuar dislipideminë. Kryeni atë me metodat e mëposhtme:
- Gjak UFO
- hemosorbtion,
- cryoprecipitation,
- plasmapheresis,
- Ultrafiltration.
Të gjitha këto metoda janë harduer. Ato nënkuptojnë "përpunimin" e gjakut jashtë trupit të pacientit, që synon filtrimin, shkatërrimin ose lidhjen dhe heqjen e kolesterolit dhe fraksioneve të tjera të lipideve.
Cilado qoftë natyra e shfaqjes së dislipidemisë, është gjithmonë e rëndësishme të mbani mend për parandalimin. Do të ndihmojë në parandalimin ose vonimin dhe zbutjen e rrjedhës së kësaj gjendje patologjike. Shtë e rëndësishme të hartoni siç duhet një dietë, të shmangni zakonet e këqija dhe stresin, mos harroni për edukimin fizik.
Dieta jo e duhur dhe pasiviteti fizik
Këto janë dy anë të së njëjtës monedhë.
Faktori ushqyes: pacientët nuk kanë kohë për të ngrënë plotësisht dhe si duhet, gatuajnë. Përdoren ushqim të konservuar, ushqim të shpejtë, ushqime komoditeti dhe produkte të tjerë të dyshimtë të "gatimit industrial" modern, të cilat vështirë se mund të quhen ushqim në parim.
Prandaj, marrja e tepërt e yndyrës në trup. Për më tepër, vlera ushqyese është jashtëzakonisht e vogël me një numër të madh lipidesh. Prandaj ndjenja e vazhdueshme e urisë, nevoja për të përsëritur ushqimet.
Rrethi mbyllet. Sasia që rezulton e yndyrës kontribuon në prodhimin e energjisë. Por nuk ka ku ta vendosni, veçanërisht me një mënyrë jetese të vazhdueshme të ulur.
Prandaj qarkullimi i tepërt në rrjedhën e gjakut, dhe më pas ruajtja në formën e masës.
Shkelje e metabolizmit të dhjamit të një personi në trup
Faktori i dytë domethënës. Ajo manifestohet nga mosfunksionimi i proteinave të transportit që transportojnë lipidet në trup dhe problemet me ruajtjen (depozitimin).
Këto substanca bartëse janë jashtëzakonisht të brishta, lehtësisht të oksiduara dhe të shkatërruara, duke lënë pas kolesterolin.
Edhe me lëvizjen e duhur të komponimeve, në sfondin e thithjes aktive, ka probleme me nivelin e një grupi të tërë substancash.
Ky është zakonisht një proces trashëgues, por blerja e tij është e mundur. Më shpesh, probleme të tilla shkojnë te një person me diabet, çekuilibër hormonal.
Të dy mekanizmat luajnë një rol parësor si themel.
Tjetra, procesi lëviz në një model.
Substancat yndyrore të tepërt qarkullojnë në rrjedhën e gjakut. Lipidet vendosen në muret e arterieve. Fiksoni dhe formoni komplekse të tëra. Të ashtuquajturat pllaka. Jo gjithmonë kolesterol. Ekzistojnë disa lloje të tjera të komponimeve yndyrore.
Më tej, rrjedhja normale e gjakut është e shqetësuar, organet vuajnë nga mungesa e oksigjenit dhe ushqyesve. Prandaj problemet me punën e trurit, zemrës dhe një rritje të presionit të gjakut.
Rreziqet e kushteve të rrezikshme, përfshirë sulmin në zemër dhe goditje në tru, po rriten ndjeshëm.
Njohja e mekanizmit është e nevojshme për të kuptuar procesin e zhvillimit. Pa këtë, nuk mund të ketë një trajtim cilësor.
Format e dislepidemisë
Ne mund të dallojmë format e dislipidemisë, bazuar në tre kritere. Vlen të fillohet kur patologjia të bëhet faktor.
- Forma fillore. Ajo bëhet rezultat i trashëgimisë së ngarkuar. Përsëri, edhe nëse ka të afërm me një problem të tillë, me parandalimin e duhur, është e mundur të shmangni përsëritjen e skenarit negativ.
- Forma dytësore.zhvillohet si prirje e fituar, në sfondin e normales, jo më të lartë se në të tjerët. Për shembull, si rezultat i diabetit, hipotiroidizmi (probleme me gjëndrën tiroide). Parandalimi vë një pikë në këtë çështje, megjithëse është pothuajse e pamundur të kuptohet se çfarë është bërë arsyeja kryesore. Një kompleks i tërë shkeljesh luan një rol.
Kriteri i dytë i klasifikimit është kohëzgjatja dhe natyra e patologjisë:
- Pamje kalimtare ose kalimtare. Shoqëruar nga problemet në baza të përkohshme. Pas ndërprerjes së rritjes së konsumit të yndyrës, gjithçka eliminohet në vetvete. Pa kujdes mjekësor.
- Lloji i përhershëm. Shumë më e ndërlikuar. Zakonisht shoqërohet me rrjedhën e një procesi patologjik. Kërkon trajtim, përdorim intensiv të ilaçeve.
Në përfundim
Dyslipidemia është një çrregullim metabolik. Në veçanti, llojet e ndryshme të metabolizmit të yndyrës vuajnë.
Shumica e këtyre devijimeve çojnë në aterosklerozë, dhe përmes saj indirekt në patologjitë e zemrës, enëve të gjakut, trurit dhe organeve të tjera.
Rastet e nisura kërcënojnë paaftësinë e afërt ose vdekjen. Prandaj, mos lini pas dore këshillimet e rregullta parandaluese.
Të paktën një herë në 6 muaj ju duhet të vizitoni një terapist, të bëni një test të përgjithshëm gjaku dhe biokimi.
- Grupi punues i Shoqatës Evropiane të Kardiologjisë (EOK) dhe Shoqatës Evropiane të Atherosclerosis (EOA) për diagnostikimin dhe trajtimin e dislipidemisë. Rekomandime klinike.
- MV Ezhov (Moskë), I.V. Sergienko (Moskë), D.M. Aronov (Moskë), G.G. Arabidze
(Moskë), N.M. Akhmedzhanov (Moskë), S.S. Bazhan (Novosibirsk). Diagnoza dhe korrigjimi i çrregullimeve të metabolizmit të lipideve me qëllim parandalimin dhe trajtimin e aterosklerozës. Rekomandime ruse rishikimi VI. - REKOMANDIME T S SHOQRIS EUR EVROPIANE T C KARDIOLOGISVE DHE SHOQRIS EUR EVROPIANE T A ATHEROSCLEROSIS FOR P FORR TRAJTIMIN E DYSLIPIDEMIA. Farmakoterapia Racionale në Kardiologji 2012, aplikimi Nr. 1.