Dëmtimi i veshkave në diabet: trajtimi i proteinuria

Ndër të gjitha ndërlikimet që diabeti kërcënon një person, nefropatia diabetike zë vendin kryesor.
Ndryshimet e para në veshkat shfaqen tashmë në vitet e para pas diabetit, dhe faza përfundimtare është dështimi kronik i veshkave (CRF).
Por respektimi i kujdesshëm i masave parandaluese, diagnoza në kohë dhe trajtimi adekuat ndihmojnë për të vonuar zhvillimin e kësaj sëmundjeje sa më shumë që të jetë e mundur.
Shkaqet e sëmundjes
Funksionimi i dëmtuar i veshkave është një nga pasojat më të hershme të diabetit. Në fund të fundit, janë veshkat që kanë punën kryesore për të pastruar gjakun nga papastërtitë e tepërta dhe toksinat.
Kur niveli i glukozës në gjak hidhet ndjeshëm në një diabetik, ai vepron në organet e brendshme si një toksinë e rrezikshme. Veshkat po e shohin gjithnjë e më të vështirë për të përballuar detyrën e tyre të filtrimit.
Si rezultat, rrjedhja e gjakut dobësohet, jonet e natriumit grumbullohen në të, të cilat provokojnë ngushtimin e boshllëqeve të enëve renale.
Presioni në to rritet (hipertensioni), veshkat fillojnë të prishen, gjë që shkakton një rritje edhe më të madhe të presionit.
Por, përkundër një rrethi kaq të egër, dëmtimi i veshkave nuk zhvillohet në të gjithë pacientët me diabet.
Prandaj, mjekët dallojnë 3 teori themelore që përmendin shkaqet e zhvillimit të sëmundjeve të veshkave.
- Gjenetike. Një nga arsyet e para pse një person zhvillon diabetin, sot quhet një predispozitë trashëgimore. I njëjti mekanizëm i atribuohet nefropatisë. Sapo një person zhvillon diabet, mekanizmat gjenetikë misterioz përshpejtojnë zhvillimin e dëmtimit vaskular në veshkat.
- Hemodinamik. Në diabet, gjithmonë ekziston një shkelje e qarkullimit të veshkave (i njëjti hipertension). Si rezultat, një sasi e madhe e proteinave të albuminës gjendet në urinë, enët nën një presion të tillë shkatërrohen, dhe vendet e dëmtuara tërhiqen nga indi mbresë (skleroza).
- Exchange. Kjo teori cakton rolin kryesor shkatërrues të glukozës së ngritur në gjak. Të gjitha enët në trup (përfshirë veshkat) preken nga toksina “e ëmbël”. Rrjedha vaskulare e gjakut është e shqetësuar, proceset normale metabolike ndryshojnë, yndyrnat depozitohen në enë, gjë që çon në nefropati.
Klasifikim
Sot, mjekët në punën e tyre përdorin klasifikimin e pranuar përgjithësisht sipas fazave të nefropatisë diabetike sipas Mogensen (zhvilluar në 1983):
| Hipfunksioni i veshkave | Hiperfiltrimi dhe hipertrofia renale | Në fazën e parë të sëmundjes |
| Ndryshimet e para strukturore | Hiprofiltrimi, trashësia e membranës së veshkave, trashet etj. | 2-5 vjeç |
| Nefropatia fillestare | Mikroalbuminuria, shkalla e filtrimit glomerular (GFR) rritet | Mbi 5 vjet |
| Nefropati e rëndë | Proteinuria, skleroza mbulon 50-75% të glomerulave | 10-15 vjet |
| uremia | Glomeruloskleroza e plotë | 15-20 vjet |
Por shpesh në literaturën referuese ekziston edhe një ndarje e fazave të nefropatisë diabetike bazuar në ndryshimet në veshkat. Fazat e mëposhtme të sëmundjes dallohen këtu:
- Hyperfiltration. Në këtë kohë, fluksi i gjakut në glomeruli renal përshpejtohet (ata janë filtri kryesor), vëllimi i urinës rritet, vetë organet rriten paksa në madhësi. Skena zgjat deri në 5 vjet.
- Microalbuminuria. Kjo është një rritje e lehtë e nivelit të proteinave të aluminit në urinë (30-300 mg / ditë), të cilat metodat laboratorike konvencionale ende nuk mund ta kuptojnë. Nëse diagnostikoni këto ndryshime në kohë dhe organizoni trajtim, faza mund të zgjasë rreth 10 vjet.
- Proteinuria (me fjalë të tjera - makroalbuminuria). Këtu, shkalla e filtrimit të gjakut përmes veshkave zvogëlohet ndjeshëm, shpesh kërcen presioni arterial renal (BP). Niveli i albuminës në urinë në këtë fazë mund të jetë nga 200 në më shumë se 2000 mg / ditë. Kjo fazë diagnostikohet në vitin e 10-15-të nga fillimi i sëmundjes.
- Nefropati e rëndë. GFR zvogëlohet edhe më shumë, anijet mbulohen nga ndryshimet sklerotike. Diagnostifikohet 15-20 vjet pas ndryshimeve të para në indin renal.
- Dështimi kronik i veshkave. Shfaqet pas 20-25 vjet jetë me diabet.
Skema e zhvillimit të nefropatisë diabetike
Tri fazat e para të patologjisë renale sipas Mogensen (ose periudhat e hiperfiltrimit dhe mikroalbuminuria) quhen preklinike. Në këtë kohë, simptomat e jashtme mungojnë plotësisht, vëllimi i urinës është normal. Vetëm në disa raste, pacientët mund të vërejnë një rritje periodike të presionit në fund të fazës së mikroalbuminuria.
Në këtë kohë, vetëm testet speciale për përcaktimin sasior të albuminës në urinën e një pacienti me diabet mund të diagnostikojnë sëmundjen.
Faza e proteinurit tashmë ka shenja të jashtme specifike:
- kërcime të rregullta në presionin e gjakut,
- pacientët ankohen për ënjtje (së pari ënjtje e fytyrës dhe këmbëve, pastaj uji grumbullohet në zgavrat e trupit),
- pesha bie ndjeshëm dhe oreksi zvogëlohet (trupi fillon të shpenzojë rezerva të proteinave për të kompensuar mungesën),
- dobësi e rëndë, përgjumje,
- etje dhe vjellje.
Në fazën përfundimtare të sëmundjes, të gjitha simptomat e mësipërme ruhen dhe përforcohen. Ellingnjtja po bëhet më e fortë, pikat e gjakut janë të dukshme në urinë. Presioni i gjakut në enët renale rritet në shifra që kërcënojnë jetën.
Diagnoza e dëmtimit të veshkave diabetike bazohet në dy tregues kryesorë. Këto të dhëna janë historia e pacientit për një pacient diabetik (lloji i diabetit mellitus, sa zgjat sëmundja, etj.) Dhe treguesit e metodave të hulumtimit laboratorik.
Në fazën paraklinike të zhvillimit të dëmtimit vaskular të veshkave, metoda kryesore është përcaktimi sasior i albuminës në urinë. Për analizë, merret ose vëllimi i përgjithshëm i urinës në ditë, ose urina e mëngjesit (d.m.th. një pjesë e natës).
Treguesit e albumines klasifikohen si më poshtë:
| normoalbuminuria | |||
| mikroalbuminurinë | 20-200 mg / min. | 30-300 | 20-200 mg / l |
| macroalbuminuria | > 200 mg / min. | > 300 mg | > 200 mg / l |
Një metodë tjetër e rëndësishme diagnostike është identifikimi i rezervës funksionale të veshkave (rritur GFR në përgjigje të stimulimit të jashtëm, për shembull, futja e dopaminës, ngarkesa e proteinave, etj.). Norma konsiderohet të jetë një rritje në GFR me 10% pas procedurës.
Norma e indeksit GFR në vetvete është ≥90 ml / min / 1.73 m2. Nëse kjo shifër bie më poshtë, kjo tregon për një ulje të funksionit të veshkave.
Përdoren edhe procedura shtesë diagnostikuese:
- Testi Reberg (përcaktimi i GFR),
- analiza e përgjithshme e gjakut dhe urinës,
- Ultratinguj të veshkave me Doppler (për të përcaktuar shpejtësinë e rrjedhjes së gjakut në enët),
- biopsia e veshkave (sipas indikacioneve individuale).
Në fazat e hershme, detyra kryesore në trajtimin e nefropatisë diabetike është mbajtja e një niveli adekuat të glukozës dhe trajtimi i hipertensionit arterial. Kur zhvillohet faza e proteinuria, të gjitha masat terapeutike duhet të synojnë të pengojnë rënien e funksionit të veshkave dhe shfaqjen e dështimit kronik të veshkave.
Përdoren ilaçet e mëposhtme:
- Frenuesit e ACE - enzima konvertuese e angiotenzinës për korrigjimin e presionit (Enalapril, Captopril, Fosinopril, etj.),
- ilaçe për korrigjimin e hiperlipidemisë, pra një nivel të rritur të yndyrës në gjak ("Simvastatin" dhe statinat e tjerë),
- diuretikët ("Indapamide", "Furosemide"),
- përgatitjet e hekurit për korrigjimin e anemisë, etj.
Një dietë speciale me proteinë të ulët rekomandohet tashmë në fazën paraklinike të nefropatisë diabetike - me hiperfiltrim të veshkave dhe mikroalbuminuria.
Gjatë kësaj periudhe, është e nevojshme të reduktoni "pjesën" e proteinave shtazore në dietën ditore në 15-18% të përmbajtjes totale të kalorive. Kjo është 1 g për 1 kg të peshës trupore të një pacienti me diabet. Sasia ditore e kripës gjithashtu duhet të zvogëlohet në mënyrë drastike - në 3-5 g.
Shtë e rëndësishme të kufizoni marrjen e lëngjeve për të zvogëluar ënjtjen.
Nëse faza e proteinuria është zhvilluar, ushqimi i veçantë është tashmë një metodë terapeutike e plotë. Dieta shndërrohet në një proteinë të ulët - 0,7 g proteinë për 1 kg. Sasia e kripës së konsumuar duhet të zvogëlohet sa më shumë që të jetë e mundur, në 2-2.5 g në ditë.Kjo do të parandalojë ënjtjen e rëndë dhe do të zvogëlojë presionin.
Në disa raste, pacientët me nefropati diabetike u përshkruhen analoge ketone të aminoacideve për të përjashtuar trupin nga ndarja e proteinave nga rezervat e tyre.
Hemodializë dhe dializë peritoneale
Pastrimi artificial i gjakut me anë të hemodializës ("veshkave artificiale") dhe dializës zakonisht kryhen në fazat e vona të nefropatisë, kur veshkat vendase nuk mund të përballojnë më filtrimin. Ndonjëherë hemodializa përshkruhet në një fazë të hershme, kur nefropatia diabetike është diagnostikuar tashmë, dhe organet duhet të mbështeten.
Gjatë hemodializës, një kateter futet në venë e pacientit, e lidhur me një hemodializator - një pajisje filtruese. Dhe i gjithë sistemi pastron gjakun e toksinave në vend të veshkave për 4-5 orë.
Procedura e dializës peritoneale kryhet sipas një skeme të ngjashme, por kateteri i pastrimit nuk futet në arterie, por në peritoneum. Kjo metodë përdoret kur hemodializa nuk është e mundur për arsye të ndryshme.
Sa shpesh janë të nevojshme procedurat e pastrimit të gjakut, vetëm një mjek vendos mbi bazën e testeve dhe gjendjen e një pacienti diabetik. Nëse nefropatia ende nuk është transferuar në dështim kronik të veshkave, mund të lidhni një "veshkë artificiale" një herë në javë. Kur funksioni i veshkave tashmë po mbaron, hemodializa bëhet tre herë në javë. Dializa peritoneale mund të kryhet çdo ditë.
Pastrimi artificial i gjakut për nefropatinë është i domosdoshëm kur indeksi GFR bie në 15 ml / min / 1.73 m2 dhe një nivel i lartë anomalisht i kaliumit (më shumë se 6.5 mmol / l) regjistrohet më poshtë. Dhe gjithashtu nëse ekziston rreziku i edemës pulmonare për shkak të ujit të akumuluar, si dhe të gjitha shenjave të mungesës së proteinave-energjisë.
Parandalim
Për pacientët me diabet, parandalimi i nefropatisë duhet të përfshijë disa pika kryesore:
- mbështetje në gjak të një niveli të sigurt të sheqerit (rregulloni aktivitetin fizik, shmangni stresin dhe matni vazhdimisht nivelin e glukozës),
- ushqimi i duhur (dieta me një përqindje të ulët të proteinave dhe karbohidrateve, refuzimi i cigareve dhe alkoolit),
- monitorimi i raportit të lipideve në gjak,
- monitorimi i nivelit të presionit të gjakut (nëse hidhet mbi 140/90 mm Hg, një nevojë urgjente për të ndërmarrë veprime).
Të gjitha masat parandaluese duhet të bien dakord me mjekun që merr pjesë. Një dietë terapeutike gjithashtu duhet të kryhet nën mbikëqyrjen e rreptë të një endokrinologu dhe një nefrolog.
Nefropatia diabetike dhe diabeti
Trajtimi i nefropatisë diabetike nuk mund të ndahet nga trajtimi i shkakut - vetë diabeti. Këto dy procese duhet të shkojnë paralelisht dhe të rregullohen në përputhje me rezultatet e analizave të pacientit-diabetik dhe fazën e sëmundjes.
Detyrat kryesore si në diabeti ashtu edhe në dëmtimin e veshkave janë të njëjta - monitorimi gjatë gjithë orarit të glukozës dhe presionit të gjakut. Agjentët kryesorë jo-farmakologjikë janë të njëjtë në të gjitha fazat e diabetit. Ky është kontrolli mbi nivelin e peshës, ushqimin terapeutik, uljen e stresit, refuzimin e zakoneve të këqija, aktivitetin e rregullt fizik.
Situata me marrjen e medikamenteve është disi më e ndërlikuar. Në fazat e hershme të diabetit dhe nefropatisë, grupi kryesor i barnave është për korrigjimin e presionit. Këtu ju duhet të zgjidhni ilaçe të cilat janë të sigurta për veshkat e sëmura, të zgjidhura për komplikime të tjera të diabetit, duke pasur edhe veti kardioprotektive dhe nefroprotektive. Këto janë shumica e frenuesve ACE.
Në rast të diabetit të varur nga insulina, frenuesit ACE lejohen të zëvendësohen nga antagonistët e receptorit të angiotenzinës II nëse ka efekte anësore nga grupi i parë i barnave.
Kur testet tashmë tregojnë proteinurinë, funksionimi i ulur i veshkave dhe hipertensioni i rëndë duhet të merren parasysh në trajtimin e diabetit.
Kufizime të veçanta zbatohen për diabetikët me patologji të tipit 2: për ta, lista e agjentëve të lejuar të hipoglikemisë orale (PSSS) të lejuara që duhen marrë vazhdimisht zvogëlohet.
Barnat më të sigurta janë Glycvidon, Gliclazide, Repaglinide. Nëse GFR gjatë nefropatisë bie në 30 ml / min ose më e ulët, transferimi i pacientëve në administrimin e insulinës është i nevojshëm.
Ekzistojnë gjithashtu regjime të veçanta të barnave për diabetikët në varësi të fazës së nefropatisë, treguesve të albuminës, kreatininës dhe GFR.
Pra, nëse kreatinindo rritet në 300 μmol / L, doza e frenuesit ATP është përgjysmuar, nëse hidhet më e lartë, ajo anullohet plotësisht para hemodializës.
Për më tepër, në mjekësinë moderne ekziston një kërkim pa ndalje për barna të reja dhe regjime terapeutike që lejojnë trajtimin e njëkohshëm të diabetit dhe nefropatisë diabetike me komplikime minimale.
Në videon për shkaqet, simptomat dhe trajtimin e nefropatisë diabetike:
Dëmtimi i veshkave në diabet: trajtimi i proteinuria
Në diabet mellitus, prodhimi i insulinës është i shqetësuar ose rezistenca e indeve ndaj tij zhvillohet. Glukoza nuk mund të hyjë në organe dhe qarkullon në gjak.
Mungesa e glukozës, si një nga materialet energjetike, çon në prishje të funksionimit të organeve dhe sistemeve në trup, dhe një tepricë e tij në gjak dëmton enët e gjakut, fibrat nervore, mëlçinë dhe veshkat.
Dëmtimi i veshkave në diabet është niveli më i lartë i komplikimeve të rrezikshme, dështimi i funksionit të tyre çon në nevojën për hemodializë dhe transplantim të veshkave. Vetëm kjo mund të shpëtojë jetën e pacientëve.
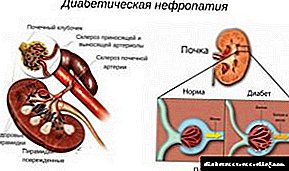
Si dëmtohen veshkat në diabet?
 Pastrimi i gjakut nga mbeturinat ndodh përmes një filtri të veçantë të veshkave.
Pastrimi i gjakut nga mbeturinat ndodh përmes një filtri të veçantë të veshkave.
Roli i saj kryhet nga glomeruli i veshkave.
Gjaku nga anijet rreth glomerulit kalon nën presion.
Shumica e lëngjeve dhe lëndëve ushqyese kthehen, dhe produktet metabolike përmes ureterëve dhe fshikëzës shkarkohen.
Përveç pastrimit të gjakut, veshkat kryejnë funksione të tilla jetësore:
- Prodhimi i eritropoetinës, i cili ndikon në formimin e gjakut.
- Sinteza e reninës, e cila rregullon presionin e gjakut.
- Rregullimi i shkëmbimit të kalciumit dhe fosforit, të cilat përfshihen në strukturën e indit kockor.
Glukoza e gjakut shkakton glikacion të proteinave. Tek ata, antitrupat fillojnë të prodhohen në trup. Përveç kësaj, me reagime të tilla, numri i trombociteve rritet në gjak dhe formohen mpiksje të vogla të gjakut.
Proteinat në formë të glikuar mund të rrjedhin përmes veshkave, dhe presioni i rritur përshpejton këtë proces. Proteinat grumbullohen në muret e kapilarëve dhe midis tyre në indet e veshkave. E gjithë kjo ndikon në përshkueshmërinë e kapilarëve.
Në gjakun e pacientëve me diabet ekziston një tepricë e glukozës, e cila, duke kaluar nëpër glomerulus, merr shumë lëng me vete. Kjo rrit presionin brenda glomerulus. Shkalla e filtrimit glomerular është në rritje. Në fazën fillestare të diabetit, rritet, dhe pastaj gradualisht fillon të bjerë.
Në të ardhmen, për shkak të ngarkesës së vazhdueshme të rritur në veshkat me diabet, disa prej glomerulave nuk mund t'i rezistojnë mbingarkesave dhe të vdesin. Kjo përfundimisht çon në një ulje të pastrimit të gjakut dhe zhvillimin e simptomave të dështimit të veshkave.
Veshkat kanë një furnizim të madh të glomerulave, kështu që ky proces është mjaft i ngadaltë, dhe simptomat e para të dëmtimit të veshkave në diabet zakonisht zbulohen jo më herët se pesë vjet nga fillimi i sëmundjes. Këto përfshijnë:
- Dobësi e përgjithshme, gulçim në orvatjen më të vogël.
- Letargji dhe përgjumje.
- Swnjtje e vazhdueshme e këmbëve dhe nën sytë.
- Presioni i lartë i gjakut.
- Një rënie e sheqerit në gjak.
- Nauze, të vjella.
- Një karrige e paqëndrueshme me kapsllëk dhe diarre alternative.
- Muskujt e viçit janë të dhimbshëm, ngërçe të këmbëve, veçanërisht në mbrëmje.
- Kruarja e lëkurës.
- Shija e metaleve në gojë.
- Mund të ketë erë të urinës nga goja.
Lëkura bëhet e zbehtë, me një ngjyrim të verdhë ose tokësor.
Diagnostifikimi laboratorik i dëmtimit të veshkave
 Përcaktimi i shkallës së filtrimit glomerular (testi Reberg). Për të përcaktuar vëllimin e urinës që lëshohet në minutë, mblidhet urina ditore. Shtë e nevojshme të dini saktësisht kohën për të cilën është kryer mbledhja e urinës. Pastaj, shkalla e filtrimit llogaritet duke përdorur formulat.
Përcaktimi i shkallës së filtrimit glomerular (testi Reberg). Për të përcaktuar vëllimin e urinës që lëshohet në minutë, mblidhet urina ditore. Shtë e nevojshme të dini saktësisht kohën për të cilën është kryer mbledhja e urinës. Pastaj, shkalla e filtrimit llogaritet duke përdorur formulat.
Shkalla normale e funksionimit të veshkave është më shumë se 90 ml në minutë, deri në 60 ml - funksioni është i dëmtuar pak, deri në 30 - dëmtim i moderuar i veshkave. Nëse shpejtësia bie në 15, atëherë bëhet një diagnozë e dështimit kronik të veshkave.
Analiza e urinës për albumin. Albumi është më i vogli nga të gjitha proteinat që ekskretohen në urinë. Prandaj, zbulimi i mikroalbuminuria në urinë do të thotë që veshkat janë të dëmtuara. Albuminuria zhvillohet me nefropati te pacientët me diabet mellitus, ajo gjithashtu manifestohet me kërcënimin e infarktit të miokardit dhe goditjes në tru.
Norma e albuminës në urinë është deri në 20 mg / l, deri në 200 mg / l diagnostikohen me mikroalbuminuria, mbi 200 - makroalbuminuria dhe dëmtim të rëndë të veshkave.
Përveç kësaj, albuminuria mund të ndodhë me intolerancë kongjenitale të glukozës, sëmundje autoimune, hipertension. Mund të shkaktojë inflamacion, gurë në veshka, cista, glomerulonefrit kronik.
Për të përcaktuar shkallën e dëmtimit të veshkave në diabet, duhet të bëni një studim:
- Test i gjakut biokimik për kreatininë.
- Përcaktimi i shkallës së filtrimit glomerular.
- Analiza e urinës për albumin.
- Urinaliza për kreatininë.
- Një test gjaku për kreatininës. Produkti përfundimtar i metabolizmit të proteinave është kreatinina. Nivelet e kreatininës mund të rriten me ulje të funksionit të veshkave dhe pastrim të pamjaftueshëm të gjakut. Për patologjinë e veshkave, kreatinina mund të rritet me një ushtrim fizik intensiv, mbizotërimin e ushqimit të mishit në dietë, dehidratimin dhe përdorimin e ilaçeve që dëmtojnë veshkat.
Vlerat normale për gratë janë nga 53 në 106 mikromol / l, për burrat nga 71 në 115 mikromol / l.
4. Urinaliza për kreatininë. Kreatinina nga gjaku ekskretohet nga veshkat. Në rast të funksionimit të dëmtuar të veshkave, me një ushtrim fizik të konsiderueshëm, infeksione, ngrënie kryesisht të produkteve të mishit, sëmundje endokrine, niveli i kreatininës rritet.
Norma në mmol në ditë për gratë është 5.3-15.9, për burrat 7.1-17.7.
Vlerësimi i të dhënave nga këto studime bën të mundur bërjen e parashikimeve: sa ka të ngjarë që veshkat dështuan dhe në cilën fazë është sëmundja kronike e veshkave (CKD). Një diagnozë e tillë është gjithashtu e nevojshme sepse simptomat e rënda klinike fillojnë të shfaqen në fazën kur ndryshimet në veshkat janë tashmë të pakthyeshme.
Albuminuria shfaqet në fazën fillestare, kështu që nëse fillon trajtimi, atëherë mund të parandalohet dështimi kronik i veshkave.
Trajtimi i veshkave për diabetin
 Veshkat mjekohen në mënyrë më efektive për diabetin në fazën kur albuminuria nuk i kalon 200 mg / l.
Veshkat mjekohen në mënyrë më efektive për diabetin në fazën kur albuminuria nuk i kalon 200 mg / l.
Trajtimi kryesor është kompensimi i diabetit, ruajtja e nivelit të rekomanduar të glicemisë. Përveç kësaj, përshkruhen barna nga grupi i enzimave konvertuese të angiotenzinës. Qëllimi i tyre tregohet edhe në një nivel normal të presionit.
Marrja e dozave të vogla të ilaçeve të tilla mund të zvogëlojë proteinën në urinë, të parandalojë shkatërrimin e glomerulave renale. Në mënyrë tipike, mjeku pjesëmarrës përshkruan ilaçe të tilla:
Proteinaturia në skenë kërkon kufizimin e proteinave shtazore në dietë. Kjo nuk vlen për fëmijët dhe gratë shtatzëna. Të gjithë të tjerët këshillohen të heqin dorë nga produktet e mishit, peshkut, gjizës dhe djathit.
Me presion të lartë të gjakut, ushqimet e kripura duhet të shmangen, rekomandohet të konsumoni jo më shumë se 3 g kripë tryeze në ditë. Ju mund të përdorni lëng limoni dhe barishte për të shtuar aromë.
Për të ulur presionin në këtë fazë, zakonisht përdoren ilaçet:
Në rast të rezistencës, diuretikët janë të lidhur me ta ose përdoret një ilaç i kombinuar.
Nëse diabeti dhe veshkat nuk janë trajtuar për një kohë të gjatë, atëherë kjo çon në zhvillimin e dështimit kronik të veshkave. Me kalimin e kohës, glomerulat në indet e veshkave bëhen më të pakta dhe veshkat fillojnë të dështojnë.
Kjo gjendje kërkon monitorim të shumëfishtë të niveleve të sheqerit gjatë gjithë ditës, pasi kompensimi i diabetit mund të parandalojë zhvillimin e komës dhe infeksioneve që shoqërojnë shpesh diabetin në këtë fazë.
Nëse tabletat nuk japin efekt, pacientët e tillë transferohen në terapi me insulinë. Me një rënie të mprehtë të nivelit të sheqerit, kërkohet rigjallërim urgjent në klinikë.
Nefropatia diabetike në fazën e dështimit kronik të veshkave kërkon ndryshime në dietë. Kufizimi i zakonshëm i karbohidrateve të thjeshtë në këtë fazë nuk është i dobishëm. Për më tepër, rregulla të tilla futen në dietë:
- Në këtë fazë, proteinat shtazore janë të kufizuara ose plotësisht të përjashtuara.
- Përveç kësaj, ekziston rreziku i rritjes së kaliumit në gjak. Ushqimet që janë të pasura me kalium janë të përjashtuara nga dieta: patatet, rrushin, prunes, kajsitë e thata, hurmat dhe rrush pa fara të zeza.
- Në dietë, kërkohet gjithashtu që të kufizoni ushqimet me një përmbajtje të lartë fosfori (peshk, djathë, hikërror), të futni kalcium nga pijet e qumështit të fermentuar, susami, selino.
Një gjendje e rëndësishme në fazën e dështimit të veshkave është kontrolli i presionit dhe sekretimi i kaliumit me ndihmën e diuretikëve - Furosemide, Uregit. Monitorimi i detyrueshëm i ujit të dehur dhe të tërhequr, duke zvogëluar edemën.
Anemia në dëmtimin e veshkave kërkon përdorimin e eritropoetinës dhe ilaçeve që përmbajnë hekur. Për të lidhur toksinat në zorrë, përdoren sorbentë: Enterodeza, karboni i aktivizuar, Polysorb.
Me përparimin e mëtejshëm të dështimit të veshkave, pacientët janë të lidhur me një aparat pastrimi të gjakut. Një tregues për dializën është një nivel i kreatininës mbi 600 μmol / L. Seanca të tilla kryhen nën kontrollin e parametrave biokimikë dhe janë mënyra e vetme për të mbajtur aktivitetin jetësor.
Kryhet hemodializa ose dializa peritoneale. Dhe në të ardhmen, transplantimi i veshkave tregohet për pacientë të tillë, të cilët mund të rivendosin kapacitetin e punës dhe aktivitetin e pacientëve.
Në videon në këtë artikull, tema e sëmundjes së veshkave në diabet vazhdon.
Anatomia patologjike e glomerulosklerozës
Dallohen format e mëposhtme morfologjike të glomerulosklerozës:
- forma nodulare shprehet në formimin e nyjeve sklerotike të një forme ovale në glomerulat renale dhe më shpesh vërehet në diabetin mellitus të tipit I. Nyjet mund të zënë pjesën më të madhe të glomerulave renale, duke shkaktuar shfaqjen e aneurizmave dhe trashje patologjike në indet e membranave bodrum përreth,
- forma difuze e semundjes shprehet ne nje trashje uniforme te indeve te glomerulave dhe membranave pa formimin e nyjeve,
- forma eksudative shoqërohet me formimin e formacioneve të rrumbullakëta në sipërfaqen e kapilarëve glomerular.
Në disa raste, zhvillimi i njëkohshëm i formave nodulare dhe difuze të patologjisë së veshkave është i mundur.
Gjatë zhvillimit të diabetit mellitus, dëmtimet e veshkave përparojnë, ndodhin ndryshime degjenerative në epitelin, membranat bazale grumbullohen parrroteina dhe bëhen hialine, dhe indet zëvendësohen me lidhës dhe yndyror.
Si rezultat i nefropatisë diabetike, glomerulët vdesin, veshkat humbasin funksionalitetin e tyre, zhvillohet fibrozë periglomerulare, dhe pastaj dështim i veshkave.
Simptomat e sëmundjes
Në diabet mellitus, të gjitha ndryshimet patologjike në veshkat zhvillohen përkundër sfondit të filtrimit të gjakut me një përmbajtje të lartë sheqeri - faktori kryesor dëmtues. Glukoza e tepërt ka një efekt të drejtpërdrejtë toksik në indet e organeve, duke zvogëluar aftësitë e tyre të filtrimit.
Për shkak të rritjes së përshkueshmërisë së membranave, proteina (albumin), e cila, me funksionalitet natyror, mbetet në gjak, futet në urinë. Prania e një sasie të rritur të albuminës në urinë është një nga kriteret kryesore diagnostike për nefropatinë diabetike.
Shenjat karakteristike të sëmundjes së veshkave përfshijnë:
- proteinuria - zbulimi i proteinave në analizën e urinës,
- retinopatia - dëmtimi i retinës së syrit,
- hipertensioni - presioni i lartë i gjakut.
Kombinimi i simptomave të listuara të patologjisë së veshkave në diabet rrit ashpërsinë e tyre, pra, shërben si kriter për diagnostikimin e sëmundjes.
Në fazën fillestare të zhvillimit të sëmundjes, dëmtimi i veshkave është asimptomatik. Për të shmangur komplikimet e mundshme, mjekët rekomandojnë një ekzaminim vjetor për të gjithë pacientët me diabet. E detyrueshme janë testet e gjakut dhe urinës për kreatininë, llogaritja e shkallës së filtrimit glomerular dhe testet e urinës për albumin.
Pacientët të cilët, për shkak të predispozicionit të tyre gjenetik, janë në rrezik, duhet t'i kushtojnë vëmendje kombinimit të simptomave karakteristike të diabetit dhe glomerulosklerozës:
- një rritje në sasinë e urinës (poluria),
- letargji, dobësi, gulçim,
- kruajtje, infeksione të lëkurës,
- tension i lartë
- shfaqja e një shije të metaleve në gojë,
- etje e rritur
- ngërçe të shpeshta të këmbëve
- ënjtje,
- humbje peshe pa ndonjë arsye të dukshme
- shërimi i ngadaltë i plagës
- diarre, vjellje ose të vjella,
- infeksione të traktit urinar
- humbje e vetëdijes.
Një ekzaminim mjekësor në kohë është mënyra e vetme për të mos humbur fillimin e dëmtimit të veshkave diabetike dhe për të parandaluar zhvillimin e ndryshimeve të pakthyeshme në trup.
Fazat dhe manifestimet klinike
Me diabetin, dëmtimi i veshkave zhvillohet në faza:
- faza fillestare kalon pa shenja të dukshme të sëmundjes. Dëmi parësor i veshkave mund të tregohet nga një shkallë më e lartë e filtrimit glomerular dhe intensiteti i rrjedhjes së gjakut në veshka,
- manifestime klinike të dallueshme të glomerulosklerozës vërehen gjatë fazës kalimtare. Struktura e glomerulave renale ndryshon gradualisht, muret e kapilarëve trashen. Mikroalbumin është ende brenda kufijve normal. intensiteti i rrjedhës së gjakut dhe shkalla e filtrimit të gjakut mbeten në një nivel të lartë,
- faza para-nefrotike e dëmtimit të veshkave për shkak të diabetit karakterizohet nga një rritje e nivelit të albuminës. Ekziston një rritje periodike e presionit të gjakut,
- me fazën nefrotike, vërehen të qëndrueshme të gjitha shenjat karakteristike të patologjisë së veshkave - proteinuria, një rënie e rrjedhës së gjakut në veshka dhe shkalla e filtrimit të gjakut, një rritje e vazhdueshme e presionit të gjakut. Nivelet e kreatininës në gjak janë rritur pak. Testet e gjakut tregojnë një rritje të treguesve - ESR, kolesterol, etj Ndoshta shfaqja e gjakut në testet e urinës,
- Faza e fundit në zhvillimin e patologjisë diabetike të veshkave është faza nefrosklerotike (uremike). Karakterizohet nga një rënie e mprehtë e funksionalitetit të veshkave, një rritje në sasinë e ure dhe kreatininës në testet e gjakut kundër një sfondi të një rënie në treguesit e proteinave. Ka gjak dhe proteina në urinë, zhvillohet anemi e rëndë. Shkalla e rritjes së presionit të gjakut arrin vlerat kufi. Niveli i glukozës në gjak mund të ulet.
Faza e fundit e zhvillimit të komplikimeve në diabet mellitus vlerësohet si e pakthyeshme dhe çon në dështim kronik të veshkave, në të cilën trupi mirëmbahet duke pastruar gjakun përmes dializës ose duke përdorur një transplant të veshkave.
Si ndikon diabeti në veshkat?
Ndryshimet në veshkat në diabet fillojnë me ngjeshjen e murit.
Organi ka glomeruli që filtrojnë lëngun në trupin e njeriut. Për shkak të ngjeshjes së mureve të organit, këto glomerula bëhen më të vogla (ato humbasin kapilarët), patologjia çon në faktin se ata nuk mund të pastrojnë më trupin. Trupi nuk heq sasinë e duhur të mbeturinave të lëngshme nga trupi, dhe gjaku bëhet më pak.
Diabeti i veshkave bën që organet e tjera të vuajnë. Shpesh sëmundja largohet pa simptoma. Kjo është për shkak të faktit se në trupin e njeriut ka nyje të tjera që pastrojnë gjakun. Kur ata kryejnë funksionet e tyre, personi ka simptomat e para, por gjendja e organit tashmë është e dobët.
Prandaj, është e nevojshme të diagnostikoni në mënyrë rutinore sëmundjet e këtij organi.
Shkaqet e sëmundjes së veshkave në diabet
Arsyeja kryesore që organi prishet është shumë sheqer në gjak, por, përveç kësaj, ato preken edhe nga faktorë të tillë:
- ushqim i shpejtë
- trashëgim,
- tension i lartë.
Ekzistojnë 3 lloje të patologjisë së organeve. Ato konsiderohen në tabelë:
| pikëpamje | përshkrim |
| angiopatin | Organi vuan nga uria e oksigjenit (ishemia e organeve) |
| Përkundër kësaj, vërehet hipertensioni. | |
| Nefropatia diabetike | Trupi nuk është në gjendje të filtrojë lëngun për shkak të ndryshimeve në enët e gjakut |
| Diagnostifikohet nga ekzaminimi i fundusit | |
| Infeksion kronik i traktit urinar | Rritja e sheqerit në urinë kontribuon në zhvillimin aktiv të mikroorganizmave patogjenë |
Simptomat e zhvillimit të patologjisë
Edemë si simptomë e problemeve në veshka.
Disrregullimet e veshkave mund të identifikohen nga simptomat e mëposhtme:
- tension i lartë
- ënjtje (këmbët e ditës, fytyrën dhe duart e natës),
- urina e kuqe
- urinim i shpeshtë me kruajtje dhe djegie,
- dhimbje prapa
- kruajtje të lëkurës pa skuqje.
Gjaku në urinë me diabet tregon se ka sëmundje kronike të veshkave (CPD). Shenja të tjera klinike përfshijnë:
- Qelizat e bardha të gjakut në urinë. Jade është diagnostikuar në atë mënyrë.
- Qelizat e kuqe të gjakut. Në kombinim me proteinën në urinë, qelizat e kuqe të gjakut ndihmojnë në diagnostikimin e glomerulonefritit, dmth.
- Proteina në urinë.
Diagnoza e sëmundjes
Ju mund të diagnostikoni CKD duke përdorur metoda:
- Analiza klinike e urinës. Diagnostifikohet me albuminuria (paraqitja në urinën e albuminës, proteinat e gjakut).
- Urografia ekskretore. Një rreze X e veshkave me futjen e një agjenti kontrasti ju lejon të vlerësoni madhësinë dhe vendndodhjen e organit dhe traktit urinar.
- Ultratinguj i veshkave. Isshtë e përshkruar për gurët në veshka, kistet diagnostikohen.
- Punim biopsie i veshkave. Një grimcë e organit merret për analiza dhe ekzaminohet për praninë e ndryshimeve patologjike.
- Skanimi i tomogramit të llogaritur (CT). Vlerëson gjendjen e enëve të gjakut, praninë e një tumori dhe gurësh.
Trajtimi i sëmundjes
Mjeku përshkruan trajtim, një nga ilaçet e përfshira në kompleksin e trajtimit është Captopril.
Trajtimi i veshkave për diabetin është i komplikuar nga fakti se shumë ilaçe janë kundërindikuar. Frenuesit e ACE (Benazepril, Captopril, Enalapril) janë ato ilaçe që lejohen në trajtimin e kësaj sëmundje. Ato ulin presionin e gjakut dhe normalizojnë sasinë e albumines në gjak. Ata nuk do të kurojnë diabetin, por do të zvogëlojnë mundësinë e vdekjes nga sëmundjet e organeve me 50%.
Për shkak të këtyre ilaçeve, shfaqet një çekuilibër i mineraleve (fosfori, kaliumi), gjë që çon në sëmundje të tjera të organit dhe zemrës. Frenuesit e ACE nuk përdoren dhe bllokuesit e receptorëve të angiotenzinës 2 janë të përshkruara ("Losartan", "Valsartan"). Nëse tabletat nuk janë në gjendje të ndihmojnë, dhe komplikimet gjithashtu zhvillohen, atëherë përshkruhet dializa (pastrimi artificial i veshkave) ose transplantimi i një organi të sëmurë.
Ekzistojnë 2 lloje të dializës:
- Peritoneal. Shumë ilaç i lëngshëm injektohet përmes një kateteri në zgavrën e barkut. Ai shkatërron toksinat dhe largon gjithçka që është e keqe në trup. Kryhet 1 herë në ditë gjatë gjithë jetës së pacientit (ose para transplantimit).
- Hemodializë. Kjo metodë quhet edhe "veshka artificiale". Një tub futet në arteriet e një personi, i cili pompon gjak, filtri e pastron atë dhe përsëri hyn në trupin e njeriut. Kjo metodë çon në një rënie të fortë të presionit të gjakut dhe ka një rrezik të lartë të infeksionit.
Nëse autoritetet refuzuan ose refuzojnë, atëherë mos harxhoni kohë: përgatitjet nuk do të ndihmojnë më. Trajtimi i veshkave për diabet bëhet joefektiv.
Një transplant i veshkave është mënyra e vetme për të zgjatur jetën e një personi dhe për të normalizuar gjendjen e tij për një kohë të gjatë.
Por operacioni ka të metat e tij: organi mund të mos heqë rrënjën, kostoja e lartë e operacionit, efekti diabetik shkatërron organin e ri, ilaçet që dobësojnë sistemin imunitar çojnë në përkeqësim të diabetit mellitus.
Komplikime
Me problemet e para me veshkat, një diabetik duhet të konsultohet me një mjek për të parandaluar pasojat negative.
Ndryshimet në veshkat me diabet kontribuojnë në një numër të madh komplikimesh. Sëmundja përparon me shpejtësi dhe çon në pasojat e mëposhtme:
- retinopatia (anijet fundus janë deformuar),
- neuropatia (një çrregullim i sistemit nervor),
- infeksion kronik i sistemit gjenitourinar,
- dështimi i veshkave.
Kriza diabetike çon në faktin se zhvillohen patologji të veshkave. Dëmtimi i veshkave të një diabeti çon në përkeqësim të gjendjes së tij. Ndër simptomat janë:
- veshkat lëndohen
- temperaturë e lartë e trupit (pezmatimi i veshkave),
- kruarje,
- dobësi.
Sindroma nefrotike në diabet

Nefropatia diabetike është një dëmtim serioz i veshkave, i shprehur në një ulje të aftësisë funksionale të organeve. Sindroma patologjike zhvillohet për shkak të ndikimit të faktorëve të ndryshëm që veprojnë si shoqërues të diabetit mellitus. Arsyet e zhvillimit dhe pasojave të mundshme të sindromës nefrotike në diabet mellitus do të diskutohen më poshtë.
Arsyet e zhvillimit të sindromës nefrotike.
Fotografi klinike
Nefropatia diabetike përparon mjaft ngadalë, intensiteti i manifestimit të simptomave në masë të madhe varet nga puna e organeve të brendshme dhe intensiteti i ndryshimeve patologjike të tanishme.
Në zhvillimin e një shkelje të tillë, dallohen disa faza:
- mikroalbuminurinë,
- proteinuria,
- faza terminale e insuficiencës renale kronike.
Për një kohë të gjatë, përparimi patologjik është asimptomatik. Në fazën fillestare, vërehet një rritje e vogël e madhësisë së glomerulave të veshkave, rritet rrjedhja e gjakut në veshka dhe rritet shkalla e filtrimit glomerular.
Edemë me sindromën nefrotike.
Warning! Ndryshimet fillestare strukturore në aparatin glomerular të veshkave mund të gjurmohen disa vjet pas fillimit të sëmundjes.
Nefropatia diabetike e theksuar klinikisht në diabetin mellitus tip 1 mund të shihet pas 15-20 vjet, karakterizohet nga proteinuria e vazhdueshme. Shkalla e filtrimit glomerular dhe rrjedha e gjakut renal janë të vështira për tu korrigjuar. Nivelet e kreatininës urinare mbeten normale ose rriten paksa.
Në fazën terminale, vërehet një rënie e mprehtë e funksioneve të filtrimit dhe përqendrimit të veshkave. Vëzhgohen proteinuria masive dhe një normë e ulët e filtrimit glomerular.
Sindroma nefrotike përparon, ndërsa treguesit e presionit të gjakut të pacientëve shpesh rriten me shpejtësi. Nuk përjashtohet zhvillimi i sindromës dispeptike, uremia dhe insuficienca renale kronike, me kusht që të ketë shenja helmimi të trupit të njeriut me produkte dekompozimi toksik.
Trajtimi duhet të mbikëqyret nga një specialist.
Mjekësia moderne dallon 5 faza, duke zëvendësuar me sukses njëri-tjetrin me nefropati diabetike. Një proces i ngjashëm mund të rregullohet. Nëse trajtimi fillohet në kohën e duhur, dinamika e patologjisë mungon.
| Nefropatia diabetike në fazë | |
| fazë | përshkrim |
| Hipfunksioni i veshkave | Shenjat e jashtme nuk gjurmohen, mund të përcaktohet një rritje në madhësinë e qelizave vaskulare të veshkave. Procesi i filtrimit dhe sekretimit të urinës aktivizohet. Nuk ka proteinë në urinë. |
| Ndryshimet fillestare strukturore | Ato shfaqen 2 vjet pas zbulimit të diabetit tek pacienti. Simptomat e nefropatisë diabetike mungojnë. Ekziston një trashje e qelizave vaskulare të veshkave, nuk ka proteinë në urinë. |
| Fillimi i Nefropatisë Diabetike | Ndodh pas 5 vjetësh dhe është në këtë fazë që procesi patologjik të mund të zbulohet gjatë një ekzaminimi rutinë. Përqendrimi i proteinave në urinë është rreth 300 mg në ditë. Një fenomen i ngjashëm tregon dëmtim të vogël të enëve renale. |
| Nefropatia e rëndë diabetike | Procesi patologjik ka një pamje të theksuar klinike dhe zhvillohet afërsisht 12-15 vjet pas zbulimit të diabetit. Ekskretimi karakteristik i proteinave urinare në sasi të mjaftueshme, proteinauria. Në gjak, përqendrimi i proteinave zvogëlohet, shfaqet edemë. Në një fazë të hershme, edema lokalizohet në ekstremet e poshtme dhe në fytyrë. Ndërsa patologjia përparon, lëngu grumbullohet në zgavra të ndryshme të trupit, gjoksit, barkut, perikardit - përhapet ënjtja. Me dëmtim të rëndë të veshkave, indet diuretike tregohen. Një mundësi trajtimi është operacioni, në këtë fazë pacienti ka nevojë për birë. Emërimi i ilaçeve diuretike nuk do të lejojë të merrni një rezultat efektiv. |
| Nefropatia diabetike përfundimtare, faza përfundimtare e sëmundjes | Ekziston një stenozë absolute e enëve renale. Shkalla e filtrimit zvogëlohet ndjeshëm, funksioni ekskretues i veshkave nuk sigurohet sipas nevojës. Ekziston një kërcënim i qartë për jetën e pacientit. |
Tri fazat e para mund të konsiderohen si paraklinike. Me ta, pacientët nuk shprehin ndonjë ankesë për shfaqjen e simptomave individuale.
Përcaktimi i dëmtimit të veshkave është i mundur vetëm nëse kryhen teste të veçanta laboratorike dhe mikroskopi të indeve në veshka. Shtë shumë e rëndësishme të identifikoni procesin patologjik në fazat e hershme. Meqenëse në raste të avancuara, trajtimi adekuat është i pamundur.
Ky artikull do t'i prezantojë lexuesit me rreziqet kryesore të shfaqjes së patologjive të veshkave te diabetikët.
Karakteristikat e trajtimit
Sheqeri i gjakut duhet të monitorohet vazhdimisht.
Udhëzimet për trajtimin dhe parandalimin e shfaqjes së nefropatisë diabetike janë si më poshtë:
Warning! Gjatë ekzaminimeve, u zbulua se hiperglicemia është faktori kryesor nxitës që ofron shfaqjen e ndryshimeve strukturore dhe funksionale në veshkat.
Studimet kanë konfirmuar se kontrolli i vazhdueshëm i glicemisë çon në një ulje të theksuar të incidencës së mikroalbuminuria dhe albuminuria në njerëzit me diabet. Jo më pak e rëndësishme është kontrolli i presionit të gjakut, është e nevojshme për parandalimin e nefropatisë dhe një ulje të konsiderueshme të shkallës së përparimit të saj.
Kur zbulon hipertension arterial, një diabetik duhet të respektojë rregullat e mëposhtme:
- refuzimi për të ngrënë kripë,
- aktiviteti fizik i rritur,
- rivendosja e peshës normale të trupit,
- refuzimi për të pirë alkool,
- largimi nga varësia e nikotinës,
- ulje e konsumit të ngopur të yndyrës,
- ulje e stresit mendor.
Kur zgjidhni ilaçe antihipertensive për njerëzit me diabet, ia vlen t'i kushtoni vëmendje efektit të barnave të tilla në karbohidratet dhe metabolizmin e lipideve. Ilaçet e tilla duhet të kenë një rrezik minimal ndaj reaksioneve anësore te pacientët gjatë administrimit të ilaçit.
Në diabet mellitus, ilaçet e mëposhtme shpesh përdoren për të siguruar një ulje të presionit të gjakut:
- Captopril (në foto),
- ramipril,
- quinapril,
- perindopril
- trandolapril,
- fosinopril,
- Enalapril.
Ilaçet e listuara janë në formën e tabletave të destinuara për administrim oral. Udhëzimi që rregullon procesin e përdorimit për pacientët me diabet përcaktohet nga mjeku që merr pjesë individualisht.
Shumica dërrmuese e pacientëve me nefropati diabetike 4 gradë e më lartë kanë dislipidemi. Nëse zbulohen çrregullime të metabolizmit të lipideve, korrigjimi është i nevojshëm. Në fazën fillestare, një dietë hipolipidemike është e impenjuar. Në raste të avancuara, ata përdorin marrjen e medikamenteve për uljen e lipideve.
Nëse përqendrimi i lipoproteinave me densitet të ulët në gjakun e një pacienti me diabet është më i lartë se 3 mmol / L, statinat tregohen.
Në praktikën mjekësore, ata shpesh përdorin:
Me hipertrigliceridemi të izoluar, tregohet përdorimi i fibrateve, përkatësisht Fenofibrat ose Cyprofibrate. Kundërindikimi për emërimin e tyre është një ndryshim në GFR.
Karakteristikat e trajtimit të sindromës nefrotike te diabetikët.
Në fazën e mikroalbuminuria, rikuperimi mund të arrihet duke zvogëluar konsumin e proteinave shtazore.
Ushqimi i duhur
Refuzimi i marrjes së kripës.
Në një fazë të hershme të dëmtimit të veshkave diabetike, rezultati i restaurimit të funksionit të organeve në masë të madhe varet nga përputhja e pacientëve me normat themelore të ushqyerjes së duhur. Shpesh, pacientët këshillohen të kufizojnë sasinë e proteinave të konsumuara, masa e konsumuar duhet të jetë jo më shumë se 12 15% e konsumit të përgjithshëm të kalorive.
Me fillimin e simptomave të hipertensionit, marrja e kripës duhet të reduktohet në 3-4 gramë në ditë. Futja totale e kalorive në ditë për burrat duhet të jetë 2500 kcal, për gratë - 2000 kcal.
Me nefropatinë diabetike në fazën e proteinurit, dieta është metoda më e mirë për terapi simptomatike. Sasia e konsumit të kripës duhet të minimizohet. Një shtues aromatik nuk shtohet në enët; preferohen gjithashtu pasta pa kripë.
Dieta si një metodë trajtimi.
Mikroalbuminuria është e vetmja fazë e kthyeshme e nefropatisë diabetike, që i nënshtrohet një trajtimi cilësor. Në fazën e proteinurit, rezultati optimal është parandalimi i përparimit të sëmundjes në dështimin kronik të veshkave.
Nefropatia diabetike dhe dështimi kronik i veshkave që zhvillohet si rezultat i saj është një tregues i rëndësishëm për hemodializën. Një mundësi e pranueshme e trajtimit është transplantimi i veshkave.
Faza e terminalit tregon zhvillimin e një shteti të papajtueshëm me jetën. Dështimi kronik i veshkave që zhvillohet me diabet tip 1 është një shkak i zakonshëm i vdekjes te pacientët nën moshën 50 vjeç.
Parandalimi i zhvillimit të sindromës nefrotike në diabet mellitus konsiston në një vizitë të rregullt nga pacienti tek një endokrinolog. Pacienti duhet të kujtojë nevojën për monitorim të vazhdueshëm të përqendrimit të sheqerit në gjak dhe respektimin e këshillave të përshkruara nga një specialist. Themimi i mosrespektimit të rekomandimeve të tilla shpesh është shumë i lartë për pacientin.
Shkaqet e nefropatisë diabetike
Nefropatia diabetike shkaktohet nga ndryshimet patologjike në enët renale dhe glomeruli i sytheve kapilar (glomeruli) që kryejnë një funksion filtrimi.
Përkundër teorive të ndryshme të patogjenezës së nefropatisë diabetike, të konsideruar në endokrinologji, faktori kryesor dhe lidhja fillestare për zhvillimin e saj është hiperglicemia.
Nefropatia diabetike ndodh për shkak të një kompensimi të zgjatur jo adekuat të çrregullimeve të metabolizmit të karbohidrateve.
Sipas teorisë metabolike të nefropatisë diabetike, hiperglicemia konstante gradualisht çon në ndryshime në proceset biokimike: glikozilimin jo-enzimatik të molekulave proteinike të glomerulave renale dhe një ulje në aktivitetin e tyre funksional, prishjen e homeostazës elektrolitike të ujit, metabolizmin e acideve yndyrore, uljen e transportit të oksigjenit, aktivizimin e glukozës së glukozës inde në veshka, rritje e p permrshkueshmris vaskulare renale.
Teoria hemodinamike në zhvillimin e nefropatisë diabetike luan rolin kryesor në hipertensionin arterial dhe në dëmtimin e rrjedhës intrarenale të gjakut: një çekuilibër në tonin e arteriolave që sjellin dhe bartin dhe një rritje të presionit të gjakut brenda glomerulave.
Hipertensioni afatgjatë çon në ndryshime strukturore në glomeruli: së pari, hiperfiltrimi me formimin primar të përshpejtuar të urinës dhe lëshimin e proteinave, pastaj zëvendësimin e indit glomerular renal me lidhës (glomerulosklerozën) me okluzion të plotë glomerular, një ulje të aftësisë së tyre të filtrimit dhe zhvillimin e dështimit kronik të veshkave.
Teoria gjenetike bazohet në praninë e një pacienti me nefropati diabetike faktorë predispozues të përcaktuara gjenetikisht, të manifestuar në çrregullime metabolike dhe hemodinamike. Në patogjenezën e nefropatisë diabetike, të tre mekanizmat e zhvillimit marrin pjesë dhe bashkëveprojnë ngushtë me njëri-tjetrin.
Faktorët e rrezikut për nefropatinë diabetike janë hipertensioni arterial, hiperglicemia e zgjatur e pakontrolluar, infeksionet e traktit urinar, metabolizmi i dëmtuar i dhjamit dhe mbipesha, gjinia mashkullore, pirja e duhanit dhe përdorimi i ilaçeve nefrotoksike.
Nefropatia diabetike është një sëmundje që ecën ngadalë, fotografia e saj klinike varet nga faza e ndryshimeve patologjike. Në zhvillimin e nefropatisë diabetike, dallohen fazat e mikroalbuminuria, proteinuria dhe faza terminale e dështimit kronik të veshkave.
Për një kohë të gjatë, nefropatia diabetike është asimptomatike, pa ndonjë manifestim të jashtëm.
Në fazën fillestare të nefropatisë diabetike, vërehet një rritje në madhësinë e glomerulave të veshkave (hipertrofia hiperfunksionale), një rritje e rrjedhës së gjakut në veshka dhe një rritje në shkallën e filtrimit glomerular (GFR).
Disa vjet pas debutimit të diabetit, vërehen ndryshimet fillestare strukturore në aparatin glomerular të veshkave. Mbetet një vëllim i lartë i filtrimit glomerular; sekretimi i albumines në urinë nuk i kalon vlerat normale (
Nefropatia diabetike fillestare zhvillohet më shumë se 5 vjet pas fillimit të patologjisë dhe manifestohet me mikroalbuminuria konstante (> 30-300 mg / ditë ose 20-200 mg / ml në urinën e mëngjesit).
Mund të vërehet një rritje periodike e presionit të gjakut, veçanërisht gjatë ushtrimeve fizike.
Përkeqësimi i pacientëve me nefropati diabetike vërehet vetëm në fazat e vona të sëmundjes.
Nefropatia diabetike e theksuar klinikisht zhvillohet pas 15-20 vjetësh me diabet mellitus tip 1 dhe karakterizohet nga proteinuria e vazhdueshme (niveli i proteinës në urinë> 300 mg / ditë), gjë që tregon për pakthyeshmërinë e lezionit.
Rrjedha renale e gjakut dhe GFR zvogëlohen, hipertensioni arterial bëhet konstant dhe i vështirë për t’u korrigjuar. Sindroma nefrotike zhvillohet, e cila manifestohet nga hipoalbuminemia, hiperkolesterolemia, edema periferike dhe kaviteti.
Nivelet e kreatininës dhe ureve të gjakut janë normale ose pak të ngritura.
Në fazën terminale të nefropatisë diabetike, vërehet një ulje e mprehtë e funksioneve të filtrimit dhe përqendrimit të veshkave: proteinuria masive, GFR i ulët, një rritje e konsiderueshme e ureve të gjakut dhe kreatininës, zhvillimi i anemisë, edemës së rëndë.
Në këtë fazë, hiperglicemia, glukozuria, sekretimi urinar i insulinës endogjene dhe nevoja për insulinë ekzogjene mund të zvogëlohen në mënyrë të konsiderueshme.
Sindroma nefrotike përparon, presioni i gjakut arrin vlera të larta, sindromi dispeptik, uremia dhe insuficienca renale kronike zhvillohen me shenja të vetë-helmimit të trupit nga produktet metabolike dhe dëmtimi i organeve dhe sistemeve të ndryshme.
Diagnostifikimi i hershëm i nefropatisë diabetike është një detyrë kritike.Për të vendosur një diagnozë të nefropatisë diabetike, kryhet një test biokimik dhe i përgjithshëm i gjakut, analiza biokimike dhe e përgjithshme e urinës, një test Rehberg, një test Zimnitsky dhe ultratinguj i enëve renale.
Shenjat kryesore të fazave të hershme të nefropatisë diabetike janë mikroalbuminuria dhe shkalla e filtrimit glomerular. Me ekzaminim vjetor të pacientëve me diabet mellitus, ekzaminohet sekretimi ditor i albuminës në urinë ose raporti i aluminit / kreatininës në pjesën e mëngjesit.
Kalimi i nefropatisë diabetike në fazën e proteinurisë përcaktohet nga prania e proteinave në analizën e përgjithshme të urinës ose sekretimit të albuminës me urinë mbi 300 mg / ditë. Ekziston një rritje e presionit të gjakut, shenja të sindromës nefrotike.
Faza e vonë e nefropatisë diabetike nuk është e vështirë për t’u diagnostikuar: në proteinauria masive dhe një ulje në GFR (më pak se 30 - 15 ml / min), shtohet niveli i niveleve të kreatininës dhe ureve (azotemia), anemia, acidoza, hipokalcemia, hiperfosfatemia, hiperlipidemia dhe ënjtja e fytyrës. dhe gjithë trupin.
Shtë e rëndësishme të bëhet diagnoza diferenciale e nefropatisë diabetike me sëmundje të tjera në veshka: pirelonefriti kronik, tuberkulozi, glomerulonefriti akut dhe kronik.
Për këtë qëllim, mund të bëhet një ekzaminim bakteriologjik i urinës për mikroflora, ultratinguj të veshkave, urografi ekskretuese.
Në disa raste (me proteinaurinë të zhvilluar dhe të rritur me shpejtësi, zhvillim i papritur i sindromës nefrotike, hematuria e vazhdueshme), bëhet një biopsi e aspiratës me gjilpërë të imët për të sqaruar diagnozën.
Trajtimi i nefropatisë diabetike
Qëllimi kryesor i trajtimit të nefropatisë diabetike është të parandalojë dhe vonojë përparimin e mëtutjeshëm të sëmundjes në dështim kronik të veshkave, të zvogëlojë rrezikun e zhvillimit të komplikimeve kardiovaskulare (IHD, infarkt miokardi, goditje në tru). E zakonshme në trajtimin e fazave të ndryshme të nefropatisë diabetike është kontrolli i rreptë i sheqerit në gjak, presioni i gjakut, kompensimi i çrregullimeve të metabolizmit mineral, karbohidrate, proteina dhe lipide.
Barnat e zgjedhjes së parë në trajtimin e nefropatisë diabetike janë frenuesit e enzimës konvertuese të angiotenzinës (ACE): antagonistët e enalapril, ramipril, trandolapril dhe angiotensin (ARA): irbesartan, valsartan, losartan, normalizimin e dispepisë sistemike dhe intraokulare. Droga përshkruhet edhe me presion normal të gjakut në doza që nuk çojnë në zhvillimin e hipotensionit.
Duke filluar me fazën e mikroalbuminuria, tregohet një dietë me proteina të ulët pa kripë: kufizimi i marrjes së proteinave shtazore, kaliumit, fosforit dhe kripës. Për të zvogëluar rrezikun e zhvillimit të sëmundjeve kardiovaskulare, është e nevojshme korrigjimi i dislipidemisë për shkak të një diete të ulët me yndyrë dhe marrjes së barnave që normalizojnë spektrin e lipideve të gjakut (L-arginina, acidi folik, statinat).
Në fazën përfundimtare të nefropatisë diabetike, kërkohet terapi detoksifikimi, korrigjim i trajtimit të diabetit mellitus, përdorimi i sorbents, agjentët anti-azotemikë, normalizimi i nivelit të hemoglobinës dhe parandalimi i osteodistrofisë. Me një përkeqësim të mprehtë të funksionit të veshkave, lind pyetja e kryerjes së hemodializës, dializës së vazhdueshme peritoneale ose trajtimit kirurgjikal nga transplantimi i veshkave të donatorëve.
Parashikimi dhe parandalimi i nefropatisë diabetike
Mikroalbuminuria me trajtim të duhur në kohë është faza e vetme e kthyeshme e nefropatisë diabetike. Në fazën e proteinuria, është e mundur për të parandaluar përparimin e sëmundjes në insuficiencë renale kronike, ndërsa arritja në fazën përfundimtare të nefropatisë diabetike çon në një gjendje të papajtueshme me jetën.
Aktualisht, nefropatia diabetike dhe CRF që zhvillohet si rezultat i saj janë indikacionet kryesore për terapi zëvendësuese - hemodializë ose transplantim të veshkave. CRF për shkak të nefropatisë diabetike shkakton 15% të të gjitha vdekjeve në mesin e pacientëve me diabet tip 1 nën moshën 50 vjeç.
Parandalimi i nefropatisë diabetike konsiston në vëzhgimin sistematik të pacientëve me diabet mellitus nga një endokrinolog-diabetolog, korrigjim në kohë i terapisë, vetë-monitorim i vazhdueshëm i niveleve të glikemisë, përputhshmëri me rekomandimet e mjekut që merr pjesë.