Kistet dhe fistulat e pankreasit
Fistulat e pankreasit quhen mesazhe patologjike të tubave të gjëndrës me mjedisin e jashtëm ose organet e brendshme.
Ekzistojnë fistula të jashtme kur goja e fistulës hapet në lëkurë, dhe e brendshme kur fistula komunikon me një organ të uritur (stomak, zorrë të vogël ose të madhe). Ato mund të jenë të plota dhe jo të plota.
Kur pengoni pjesën proksimale të kanalit (fistula e plotë), i gjithë lëngu pankreatik lëshohet jashtë. Me fistula jo të plota, pjesa kryesore e lëngut të pankreasit rrjedh natyrshëm në duoden dhe vetëm një pjesë e tij ndahet nga fistula.
fistulat e jashtme të pankreasit më shpesh ndodhin pas një dëmtimi të hapur të barkut ose pas një operacioni në gjëndër, të kombinuara me hapjen e kanaleve të tij. Fistulat e brendshme zakonisht janë rezultat i ndryshimeve destruktive në gjëndër që kalojnë në murin e një organi fqinj (pankreatiti akut, depërtimi dhe perforimi i kistit pankreatik).
Klinika dhe Diagnostika
për fistulat e jashtme të pankreasit, lirimi i lëngut pankreatik përmes hapjes së jashtme të fistulës është karakteristik. Sasia e shkarkimit varet nga lloji i fistulës. Me një fistula të plotë (të rrallë), lëshohet deri në 1 1.5 L lëng në ditë, me ato jo të plota, shpesh vetëm disa pika. Në varësi të ashpërsisë së ndryshimeve destruktive dhe inflamatore në gjëndër dhe në muret e fistulës, sekretohet ose lëngu i pastër i pankreasit ose lëngu pankreatik që përmban një përzierje të gjakut dhe qelbës.
Me fistula jo të plota për shkak të lëshimit të një sasie të madhe të lëngut të pankreasit nga jashtë, macerimi i lëkurës zhvillohet shumë shpejt. Një humbje e konsiderueshme e lëngut të pankreasit çon në një përkeqësim të mprehtë të gjendjes së pacientit, shqetësime të rënda në metabolizmin e proteinave, yndyrnave dhe karbohidrateve, humbje të konsiderueshme të ujit, elektroliteve dhe çrregullime të bazës së acidit. Shpesh këto humbje çojnë në dehidrim, rraskapitje, adynamia dhe në raste të rënda, në gjendje kome.
Me fistula të brendshme, lëshimi i lëngut pacreatic ndodh në lumen e stomakut ose zorrëve. Në këtë drejtim, nuk ndodhin ndryshime të rënda patofiziologjike karakteristike të fistulave të jashtme.
Diagnostifikimi i fistulave të jashtme nuk është një vështirësi e madhe. Diagnoza përfundimtare konfirmohet duke ekzaminuar përmbajtjen e enzimave pankreatike në fistulën e ndarë. Për të sqaruar diagnozën, duhet të përdoret fistulografia. Nëse kontrasti i fistulografisë mbush kanalet e pankreasit, diagnoza nuk është në dyshim.
fistulat jo të plota zakonisht mbyllen nën ndikimin e trajtimit konservator, i cili përfshin masa që synojnë përmirësimin e gjendjes së përgjithshme, luftimin e rraskapitjes dhe dehidrimit.
Për të zvogëluar aktivitetin sekretues të gjëndrës, përcaktohen citostatikët, antispazmatika dhe një dietë e veçantë që kufizojnë lëshimin e lëngut të pankreasit (i pasur me proteina dhe i dobët me karbohidrate).
Trajtimi lokal konsiston në një kujdes të plotë të lëkurës përreth fistulës, parandalimin e makerimit të tij dhe futjen e kullimit në lumen e fistulës, përmes së cilës aspirohen përmbajtjet dhe fistula lahet me një zgjidhje të dobët të acidit laktik për të çaktivizuar enzimat proteolitike. Fistulat jo të plota zakonisht mbyllen nën ndikimin e trajtimit konservator për disa muaj.
Me fistula të plota, tregohet trajtimi kirurgjikal. Llojet më të zakonshme të operacioneve janë: heqja e fistulës, sutura e fistulës së formuar në stomak ose zorrë e vogël, heqja e fistulës me rezeksion të njëkohshëm të pankreasit distal të prekur nga procesi patologjik
Gastroenterologjia - Cysts dhe fistulat e pankreasit
Kistet dhe fistulat e pankreasit - Gastroenterologji
Kistet dhe fistulat e pankreasit nuk janë të rralla. Kistet janë kapsula me lëng brenda. Ato janë të vendosura në vetë gjëndrën, si dhe në indet përreth. Kjo sëmundje shfaqet në çdo moshë, dhe pavarësisht nga gjinia. Cistat e pankreasit - një koncept kolektiv.
Kistet ndahen në disa lloje:
- Kongjenitale. Këto përfshijnë cista, të cilat u formuan si rezultat i një keqformimi të indit pankreatik, si dhe sistemit të duktusit.
- Blerë.
- Kistet e përftuara, nga ana tjetër, ndahen në mbajtje, degjenerim, përhapje, parazitare.
- Cistat e mbajtjes lindin si rezultat i shtrëngimit të kanaleve ekskretuese të gjëndrës, si dhe kur ato bllokohen nga gurët ose tumoret.
- Cistat degjenerative zhvillohen si rezultat i dëmtimit të indit pankreatik gjatë nekrozës së pankreasit, pas hemoragjisë, traumës ose gjatë procesit të tumorit.
- Kistet proliferues janë neoplazma abdominale. Këto janë cistadenokarcinoma dhe cistadenoma.
- Cistat parazitare ndodhin gjatë infeksionit të ognizmit me ekinokok dhe cistikerkus.
Një kist në varësi të strukturës së mureve të saj.
Ekzistojnë cista të pankreasit false dhe të vërteta në varësi të strukturës së mureve të saj. Cistat e vërteta janë cista kongenitale disontogjenetike, cistadenoma dhe cistadenokarcinoma, cista të mbajtjes së fituar. Kistet e vërteta përbëjnë rreth 20% të të gjithë cisteve të gjëndrave. Karakteristika e saj kryesore është prania e rreshtimit epitel, i cili është i disponueshëm në sipërfaqen e tij të brendshme. Madhësitë e kistëve të vërtetë janë shumë më të mëdha se ato false. Disa nga kistet për kirurgët janë duke u bërë një zbulim i vërtetë.
Muret e kistës false janë peritoneum i dendur dhe ind fibroz. Për dallim nga një kist i vërtetë, një i rremë nuk ka një rreshtim epitelial brenda. Brenda cistave të rreme janë të mbuluara me ind granulacioni. Në zgavër ka një lëng me inde nekrotike. Ky lëng ka një karakter të ndryshëm. Si rregull, ky është një eksudat purulent dhe seroz që përmban një përzierje gjaku dhe mpiksje, dhe lëngu i pankreasit gjithashtu mund të përmbahet. Një kist i rremë formon në kokë, trup dhe bisht të pankreasit. Sasia e lëngut që përmbahet në kist nganjëherë arrin 1-2 litra ose më shumë. Një cist i madh shpesh përhapet në drejtime të ndryshme. Mund të vendoset përpara dhe lart në drejtim të omentumit të vogël, ndërsa mëlçia shtyn lart, stomaku poshtë. Kisti gjithashtu mund të shkojë drejt ligamentit gastro-kolon, ndërsa shtyn vetë stomakun, dhe zorrës së trashë tërthore lëviz poshtë.
Cista të mëdha.
Kistet e mëdha të pankreasit zakonisht rrjedhin pa ndonjë simptomë të veçantë. Ato ndodhin nëse kist është rritur shumë dhe filloi të kompresojë organet ngjitur. Simptomat e zakonshme të cistave janë dhimbja në pjesën e sipërme të barkut, shfaqen simptoma dispeptike, gjendja e përgjithshme është e shqetësuar, shfaqet dobësia, një person humb peshën dhe rritet temperatura e trupit. Gjatë palpimit, një formacion i ngjashëm me tumorin në bark është palpuar.
Pacienti fillon të shfaqet dhimbje e shurdhër, e vazhdueshme, në disa raste, dhimbje paroxysmal. Ato janë brez, duke shpërthyer, ndërsa pacienti duhet të marrë një pozicion të përkulur ose një pozicion të gjurit-bërryl. Dhimbja më e fortë shfaqet kur kist shtyp në plexus diellor dhe celiac. Por akoma, me cista të mëdha, dhimbjet shprehen paksa, pacientët ankohen për ndjesi të ngjeshjes në rajonin epigastrik. Më shpesh, simptomat dispeptike janë nauze, ndonjëherë të vjella, si dhe jashtëqitjet e paqëndrueshme.
Gjatë studimit, simptoma kryesore është formimi i tumorit. Nëse kisti është i madh, ai mund të zbulohet në ekzaminimin e parë. Kufijtë janë të qartë, forma është ovale ose e rrumbullakët, sipërfaqja e kistit është e qetë. Formimi i ngjashëm me tumorin në varësi të lokalizimit përcaktohet në rajonin e kërthizës, në epigastrik, si dhe në hipokondrium të majtë dhe të djathtë.
Komplikimet e një kist.
Komplikimet më të habitshme të një kist të gjëndrës pankreatike janë hemoragjitë në zgavrën e saj, proceset purulente, çrregullime të ndryshme që shfaqen pas ngjeshjes së organeve fqinje nga cistat, fistulat e jashtme dhe të brendshme, çarje me zhvillimin e mëvonshëm të peritonitit.
Për diagnozën, merren parasysh simptomat klinike të sëmundjes, dhe kryhen metoda speciale të kërkimit. Në gjakun dhe urinën vërehet një rritje e numrit të enzimave pankreatike. Tomografia e llogaritur, përfshirë skanimin me ultratinguj, ndihmon për të zbuluar një formacion të dendur të mbushur me lëng.
Trajtimi kryhet kirurgjik. Një pjesë e pankreasit e prekur nga kist është rivendosur. Me pseudocistat përdoren operacionet e kullimit.
Fistulat e pankreasit.
Fistulat e pankreasit janë mesazhe patologjike të tubave pankreatik me organe të brendshme ose me mjedis të jashtëm. Fistulat janë të jashtme kur goja e saj formohet në lëkurë, dhe e brendshme kur fistula komunikon me organet e uritur (zorrë e vogël dhe e madhe, apo stomaku). Fistulat janë të plota dhe jo të plota. Me një fistulë të plotë, lëngu pankreatik sekretohet përmes fistulës në pjesën e jashtme. Një fistulë e paplotë karakterizohet nga fakti se lëngu pankreatik rrjedh në duoden dhe pjesërisht jashtë përmes fistulës.
Kryesisht fistulat ndodhin gjatë traumës në bark ose pas operacionit në pankreas, pasi hapen kanalet e saj. Fistulat e brendshme shfaqen për shkak të ndryshimeve në pankreasit që kalojnë në murin e organit ngjitur (me pankreatit, perforim të kistit pankreatik dhe depërtimit).
Me fistula të plota, kryhet trajtimi kirurgjikal. Llojet kryesore të operacioneve janë heqja e fistulës, qepja e fistulës së formuar qoftë në stomak ose në zorrë të vogël. Fistula gjithashtu hiqet së bashku me pankreasin e prekur.
Pankreatiti kronik
Pankreatiti kronik (CP) është një sëmundje inflamatore kronike e përsëritur e pankreasit (pankreasit), që çon në atrofi progresive të indit të gjëndrave të organit, zëvendësimin e indit lidhës të elementeve qelizore të parenkimës, dëmtim të kanaleve, dhimbje dhe humbje të funksioneve të gjëndrave ekso- dhe endokrine.
Gjatë dekadave të kaluara, përhapja e pankreatitit kronik është rritur, dhe ajo ka fituar një rëndësi të madhe mjekësore dhe sociale.
Shkaqet e pankreatitit dhe faktorët që kontribuojnë në shfaqjen e tij. Dihet më shumë se 140 faktorë që mund të shkaktojnë pankreatitit ose të kontribuojnë në shfaqjen e tij. Sidoqoftë, në pjesën dërrmuese të pacientëve kirurgjikal, pankreatiti shoqërohet me tre faktorë kryesorë, secili prej të cilëve mund të luajë një rol etiologjik si në forma akute ashtu edhe në kronike të sëmundjes. Këta faktorë janë si më poshtë (sipas rendësisë):
- 1) përdorimi i zgjatur dhe i tepruar i alkoolit (alkoolizmi),
- 2) sëmundjet e organeve ngjitur me pankreasit, para së gjithash, të kanaleve biliare (kolelithiasis), më rrallë të duodenit, etj.,
- 3) dëmtimi i pankreasit, përfshirë intraoperative.
Besonte se me alkoolizëm shoqërohen rreth 3/4 raste të CP, dhe rritja e shpejtë e prevalencës së alkoolizmit, veçanërisht në vendin tonë, përcakton një rritje të mprehtë të incidencës së pankreatitit në dekadat e fundit, në veçanti te burrat e rinj dhe të moshës së mesme.
Sëmundja e tëmthit - Shkaku i dytë më i rëndësishëm i pankreatitit, i cili luan një rol mbizotërues në gratë e moshës së mesme dhe të moshuar. Dihet që për një kohë të gjatë në vendet e zhvilluara pati një rritje të theksuar të numrit të pacientëve me kolelithiasis, gjë që gjithashtu përcakton në masë të madhe rritjen e shpeshtësisë së pankreatitit të shoqëruar me të.
Krahasuar me dy arsyet e para plagosje - të dyja "të rastit", përfshirë kriminelin, dhe operacional - është më pak e rëndësishme dhe kryesisht shkakton, si rregull, pankreatitin akut, i cili më vonë mund të shndërrohet në forma kronike.
Si faktor etiologjik, trauma mund të ketë efekte të drejtpërdrejta dhe indirekte në gjëndër. Me ekspozimin e drejtpërdrejtë, dëmtimi i drejtpërdrejtë në indin e gjëndrës ndodh nën ndikimin e forcës mekanike (trauma e mbyllur ose depërtuese e barkut, operacioni në vetë gjëndrën ose organet përreth, veçanërisht në papilla duodenale). Efektet indirekte të traumës zakonisht shoqërohen me çrregullime iskemike mikrocirkuluese në gjëndër gjatë tronditjes traumatike, si dhe me qarkullim ekstrakorporal të zgjatur ose të papërsosur gjatë operacionit kardiak.
Numri i pankreatitit traumatik gjithashtu është i prirur të rritet. Kjo është për shkak të një rritje të numrit të operacioneve në pankreas, manipulimeve endoskopike dhe ndërhyrjeve kirurgjikale në papilla të madhe duodenale (kolangiopankreatografia retrograde (RCP), papillosfincterotomy endoskopike (EPST)).
Kështu, u intensifikua ndikimi i të tre shkaqeve kryesore të pankreatitit, gjë që shpjegon rritjen e madhe të prevalencës së sëmundjes përgjatë shekullit XX.
Në fillim të shekullit XX. Pankreatiti u konsiderua një sëmundje e rrallë, dhe kirurgu francez A. Mondor, autoriteti i atëhershëm më i madh për diagnostikimin dhe trajtimin kirurgjikal të sëmundjeve akute të barkut, ishte krenar që ai kishte arritur të njohë pankreatitin akut dy herë në jetë. Aktualisht, edhe një kirurg i ri që punon në sistemin e ambulancës mund të mburret me të njëjtën arritje edhe më të madhe brenda një jave, apo edhe vetëm një orë.
Faktorë të shumtë të tjerë që konsiderohen si shkaktarë ose kontribuojnë në zhvillimin e pankreatitit janë më pak të rëndësishme, rrallë shkaktojnë lezione të pankreasit, veçanërisht duke kërkuar vëmendjen e kirurgut. Më të famshmit nga këta faktorë përfshijnë:
- • sëmundjet endokrine (hiperparatiroidizmi parësor, sëmundja e Cushing),
- • hiperlipidemia dhe hipergliceridemia, në veçanti shtatzënia ndërlikuese, si dhe gjeneza tjetër,
- • ilaçe (kontraceptivë oralë, kortikosteroide, azathioprine dhe imunosupresantë të tjerë),
- • faktorët alergjikë dhe autoimunë,
- • sëmundje trashëgimore (fibroza cistike e pankreasit si manifestim i fibrozës cistike, sëmundje metabolike dhe enzimatike të shkaktuara gjenetikisht, në veçanti, një mangësi kongjenitale e faktorit stabilizues të kalciumit, i cili rrit viskozitetin e sekretimit të pankreasit dhe formimin e kalkulave të kalcifikuara në kanalin pankreatik, etj.),
- • ishemia e pankreasit, veçanërisht e lidhur me stenozën e kompresimit të trungut celiac dhe shkaqe të tjera,
- • sëmundjet parazitare (ascariasis, etj).
Patogjeneza. Mund të konsiderohet e njohur botërisht se patogjeneza e pankreatitit në shumicën dërrmuese të pacientëve bazohet në dëmtimin e indit të gjëndrave nga enzimat tretëse të prodhuara nga vet. Normalisht, këto enzima sekretohen në një gjendje joaktive (përveç amilazës dhe fraksioneve të caktuara të lipazës) dhe bëhen aktive vetëm pas hyrjes në duoden. Shumica e autorëve modernë dallojnë tre faktorë kryesorë patogjenikë që kontribuojnë në autoagresionin e enzimave në organin që sekreton ato:
- • vështirësi në rrjedhjen e sekretimit të gjëndrave në duoden dhe hipertensionin intraduktiv,
- • vëllimi jonormalisht i lartë dhe aktiviteti enzimatik i lëngut pankreatik,
- • zbaticë në sistemin e kanalit të pankreasit të përmbajtjes së duodenit dhe biliare.
Për një kohë të gjatë, tripsina u konsiderua enzima kryesore përgjegjëse për dëmtimin e indeve pankreatik në pankreatit (pas aktivizimit të tripsinogenit të tij pararendës nga citokinaza e qelizave të dëmtuara ose enterokinaza duodenale). Kohët e fundit, shumë më shumë rëndësi i kushtohet fosfolipazës dhe, aktivizohet nga proenzima nga acidet biliare dhe faktorë të tjerë, në veçanti tripsina. Kjo enzimë është në gjendje të shkatërrojë qelizat e gjalla të acinarit duke copëtuar membranat e tyre fosfolipide. Lipazat janë përgjegjëse për shfaqjen e pjesës më të madhe të nekrozës pankreatike dhe parankreatitike (steatonekroza). Tripsina dhe enzimat e tjera proteolitike të aktivizuara (elastaza, kolagjenaza, kallikrein) prishen elementet kryesisht jashtëqelizore të indit lidhës, dhe anijet intersticiale pankreatike janë një objektiv i rëndësishëm për veprimin e tyre, i cili shoqërohet me natyrën hemorragjike të nekrozës pankreatike në disa pacientë.
Mekanizmat e aktivizimit patologjik inorganik të enzimave dhe dëmtimi i indeve të gjëndrave ndryshojnë në varësi të shkakut të pankreatitit.
Pra, dihet se alkoolit, sidomos në doza të mëdha, mënyra refleksi dhe humori rrit në mënyrë dramatike vëllimin dhe aktivitetin e lëngut pankreatik. Kësaj i shtohet efekti stimulues i faktorit ushqyes. Për më tepër, alkooli kontribuon në spazmën e sfinkterit të ampulës hepatike të pankreasit (sfinkteri i Oddi), shkakton një rritje të viskozitetit të sekretimit të pankreasit, formimin e proteinave të shkaktuara në të, të cilat më vonë shndërrohen në gurë karakteristikë të formës kronike të sëmundjes. E gjithë kjo e ndërlikon rrjedhjen e sekretimit dhe çon në hipertension intraduktiv, i cili, në një nivel që tejkalon kolonën ujore prej 350-400 mm, mund të shkaktojë dëme në qelizat epiteliale të kanaleve dhe acinit dhe lëshimin e citokinazave që nxisin mekanizmin e aktivizimit të enzimës. Sphincter of Oddi spasm çon në zbaticë të tëmthit-pankreasit dhe aktivizimin intraduktiv të enzimave për shkak të acideve biliare. Efekti i drejtpërdrejtë dëmtues i përqendrimeve të larta të alkoolit në gjak në qelizat gjëndër gjithashtu nuk përjashtohet.
Me pankreatitin e shoqëruar me sëmundjet e traktit biliare faktori kryesor patogjenetik është një shkelje e rrjedhjes së lëngut pankreatik në duoden, e cila është kryesisht për shkak të pranisë së "kanalit të përbashkët" të përmendur tashmë përmes të cilit shkojnë gurët biliare dhe ku zakonisht rrjedh kanusi kryesor pankreatik. Me rrjedhën e veçantë të kanalet biliare dhe pankreasit, si dhe me rrjedhën e veçantë në duoden e kanalit shtesë (santorinium), duke komunikuar me kanalin kryesor të pankreasit, pankreatiti biliare nuk zhvillohet.
Duke kaluar nëpër ampulën Vater, gurët biliare zgjasin përkohësisht në të, duke shkaktuar një spazmë të sfinkterit të Oddi dhe hipertensionit të përkohshëm të duktusisë, duke shkaktuar dëme enzimatike në indin e gjëndrës dhe, mundësisht, një sulm të pankreatititit akut, i cili në disa raste është asimptomatik ose i maskuar nga një sulm i colic biliare. “Shtytja” e përsëritur e gurëve të tëmthit përmes ampulës për shkak të presionit të lartë të pankreasit dhe biliare mund të çojë në traumë në mukozën e papillës duodenale dhe papillitit stenotik, gjë që e bën më të vështirë kalimin e lëngut biliare dhe të pankreasit, si dhe përsëritjen e gurëve. Refluksi i biliare në kanalin pankreatik gjithashtu mund të luajë një rol në formën e pankreatitit në shqyrtim, dhe në prani të kolangitit, enzimat mikrobike gjithashtu kontribuojnë në aktivizimin e enzimave pankreatike.
Një rol të pavarur në patogjenezën e pankreatitit gjithashtu mund të luajë sëmundjet e duodenit shoqërohet me duodenostazë dhe hipertension në tërë lumen dhe duke kontribuar në zbaticën e përmbajtjes duodenale në kanalin pankreatik (përfshirë këtu edhe "sindromën e lakut të varësit" pas rezeksionit të stomakut sipas llojit Billroth-P). Divertikumi parapapilar i duodenit mund të shkaktojë si spazëm ashtu edhe (rrallë) atoni të sfinkterit të Oddi.
në dëmtimi i drejtpërdrejtë dëmtimi mekanik i gjëndrës çon në aktivizimin intraorganizëm të enzimave me lëshimin e aktivizuesve (citokinazat) nga qelizat nekrotike dhe zhvillimin e mëvonshëm të iankreonecrosis enzimatike përveç asaj traumatike. Me ndërhyrje endoskopike në papilën e madhe duodenale (RCHP, EPST), dëmtohet mukoza e ampulës Vater dhe seksioni terminal i kanalit pankreatik kryesor. Si rezultat i traumës, hemorragjisë dhe edemës reaktive, rrjedhja e sekretimit të pankreasit mund të pengohet dhe mund të zhvillohet hipertensioni duktal, roli i të cilit në patogjenezën e pankreatitit tashmë është konsideruar. Muret e kanalit gjithashtu mund të dëmtohen nga presioni me futjen e një agjenti kontrasti gjatë RCP.
në ekspozimi indirekt të rastit dhe operacional plagosje në pankreas (tronditje traumatike, hemorragji, kirurgji kardiake me perfuzion të zgjatur), dëmtimi i indit të gjëndrave me lëshimin e faktorëve qelizorë aktivizues shoqërohet kryesisht me çrregullime të mikrokirulacionit dhe hipoksi shoqëruese.
Në pankreatitin kronik, i cili nuk është pasojë e akut, ka edhe dëme enzimatike, nekobioze, nekrozë dhe autolizë të pankreatociteve, të cilat ndodhin të dy gradualisht, nën ndikimin e një faktori që vepron gjatë, dhe në mënyrë akute - gjatë përkeqësimeve të procesit kronik.
Resorbimi i përqendrimeve të vogla të shpërndara të nankreonekrozës me zëvendësimin e tyre me ind mbresë çon në sklerozë pankreatike, ngjeshje të acinit, deformim dhe shtrëngime cikatrike të kanaleve ekskretore, e cila luan një rol të rëndësishëm në prishjen e rrjedhës së sekretimit dhe patogjenezën e pankreatititit kronik në përgjithësi. Përparimi i procesit cikatrikial në gjëndër mund të çojë në një ulje të konsiderueshme të funksioneve të jashtme dhe intracecretory (çrregullime të tretjes, diabeti), si dhe në kompresimin e kanalit biliare të zakonshëm që kalon nëpër trashësinë e kokës së pankreasit (verdhëza obstruktive), vena e portalit portal (hipertensioni portal).
Në rastin e kapsulimit të fokave të vogla të nekrozës, sekondare kalcifikim, veçanërisht karakteristike për CP alkoolike dhe për pankreatitin që shoqërohet me metabolizëm të dëmtuar të kalciumit (hiperparatiroidizmi, mungesa e faktorit stabilizues të kalciumit). Kalcifikimi i parenkimisë pankreatike në pankreatitin kronik shërben si dëshmi indirekte e nekrozës pankreatike fokale të kaluar, pasi kripërat e kalciumit zakonisht depozitohen në inde të devitalizuara, të vdekura.
Fokus më të madh të nekrozës pankreatike, kur dalin në kapsulim, në disa raste mund të ndodhin në mënyrë aseptike dhe të shndërrohen në një kist të rremë të pankreasit, parapankreatik ose të kombinuar me mure fibroze, të bëra fillimisht nga indet nekrotike, dhe pas degradimit dhe shpërbërjes së saj graduale - një re, gradualisht e ndritshme, shkëlqen enzimat e sekretimit të pankreasit. Infeksioni shkakton shfaqjen e një abcesi të ngadaltë të pankreasit ose parankreatitit, zakonisht përmban qelb dhe elementë të nekrozës pankreatike, e cila është në faza të ndryshme të degradimit. Sidoqoftë, shtimi i inflamacionit infektiv në parim do të thotë një ndryshim në fatin e indeve nekrotike dhe një kalim nga kapsulimi i paqëndrueshëm në refuzim.
Klasifikimi. Në varësi të shkakut të sëmundjes, pankreatiti kronik mund të jetë:
- 1) alkoolik
- 2) kolangjogjen (e lidhur me sëmundjet e traktit biliare),
- 3) traumatike,
- 4) për shkak të faktorëve të tjerë.
Për nga natyra e ndryshimeve morfologjike në parenkimën e gjëndrës duhen dalluar:
- 1) pankreatiti kronik sklerozues difuz,
- 2) pankreatiti kronik me praninë e formacioneve të zgavrës (fokat e kapsuluara të nekrozës së pankreasit, cisteve false, absceseve të plogështa).
Të dy këta lloj sëmundjesh mund të ndodhin:
- a) pa kalcifikim,
- b) me kalcifikimin e parenkimës së gjëndrës.
Sipas gjendjes së sistemit të kanalit, duhet të dallohen këto:
- 1) pankreatiti kronik pa shenja të hipertensionit duktal
- 2) pankreatiti kronik me shenja të hipertensionit duktal, përfshirë:
- a) pa kalkulim intraduktiv,
- b) me kalkulim intraduktiv.
Dallohet prevalenca e pankreatitit kronik:
- 1) rajonal me lokalizim mbizotërues të ndryshimeve (kombinime të mundshme):
- a) në kokën e pankreasit,
- b) trupin e pankreasit,
- c) bishti i pankreasit,
- 2) subtotal,
- 3) gjithsej.
Përveç kësaj, dallohen edhe pankreatiti kronik:
- a) pa një dëmtim të theksuar të fibrës parapankreatike (parapankreatitit),
- b) me dëmtim të rëndë të fibrës parapransreatike.
Në aspektin klinik, mund të dallohen:
- 1) pankreatiti primar kronik,
- 2) pankreatiti kronik i mbetur (i mbetur), duke vepruar si vazhdim i pankreatitit akut.
Kursi i pankreatitit kronik mund të jetë:
- 1) monotone,
- 2) përshkallëzimi në mënyrë periodike me faza:
- a) acarime,
- b) falje,
- 3) latente (përfshirë me falje shumë vjeçare).
Ju mund të bëni dallimin midis formave të pankreatitit kronik në varësi të pranisë së komplikimeve dhe natyrës së tyre:
- 1) pankreatiti kronik pa komplikime,
- 2) pankreatiti kronik i ndërlikuar nga:
- a) nekroza masive pankreatike masive,
- b) fistula e pankreasit,
- c) verdhëza obstruktive dhe kolangiti,
- g) shkelja e patentës së duodenit,
- e) hipertensioni portal,
- e) gjakderdhje,
- g) rraskapitje ushqyese,
- 3) diabeti
- i) komplikime të tjera.
Fotografia klinike. Manifestimi më i shpeshtë dhe relativisht i hershëm i CP është sindromi i dhimbjes. Dhimbja është zakonisht me intensitet të konsiderueshëm. Shoqërohet me një shkelje të rrjedhjes së lëngut të pankreasit dhe hipertensionit duktal, një proces kronik inflamator në gjëndrën e një natyre aseptike ose infektive, si dhe të përfshijë ndryshime mbresë-inflamatore në plexuset nervore retroperitoneale dhe enët e gjakut që sigurojnë qarkullimin pankreatik (isheminë).
Dhimbja zakonisht lokalizohet në rajonin epigastrik, ndonjëherë më afër hipokondriumit të majtë ose të djathtë, shpesh rrezaton në pjesën e prapme të poshtme ose ka një karakter brengosës. Lokalizimi i dhimbjes mund të varet nga vendndodhja e zonës së lezionit më të madh ose parësor të gjëndrës (kokës, trupit, bishtit). Ndonjëherë dhimbja është monotone, por në shumicën e pacientëve shoqërohet me një vakt dhe fillon ose intensifikohet një orë ose më shumë pas ngrënies. Në disa raste, vërehen kryesisht dhimbje natën. Me pankreatitin e përsëritur, dhimbja mund të shfaqet vetëm gjatë përkeqësimeve ose të intensifikohet gjatë këtyre periudhave.
Konsiderohet si karakteristikë e dhimbjes në pankreatitit kronik që ato priren të rriten në pozicionin e pacientit në shpinë dhe të dobësohen me një ndryshim në pozicionin e trupit. Marrja e alkoolit nganjëherë dobëson përkohësisht dhimbjen, por në shumicën e pacientëve kontribuon në intensifikimin e saj. Në pankreatitin kronik të shoqëruar me kolelithiazën, dhimbja pankreatogjene mund të kombinohet me dhimbje në hipokondriumin e duhur, karakteristikë e kolecistitit.
Në pacientët me të ashtuquajturën CP pa dhimbje ose kursin e saj latent (më shpesh me pankreatitit kronik alkolik), dhimbja mund të jetë e vogël ose për një kohë të gjatë të mungojë krejt, gjë që, sipas të gjitha gjasave, mund të jetë për shkak të mungesës së hipertensionit të theksuar të duktusit. Manifestimet klinike në këtë grup pacientësh shpesh shoqërohen kryesisht me një rënie të sekretimit të jashtëm dhe (ose) të brendshëm të GI.
Grupi i simptomave që ndodhin shpesh të XII varet nga pamjaftueshmëria enzimatike e gjëndrës dhe çrregullimet që lidhen me tretjen. Pra, pothuajse njëkohësisht me dhimbje, shumica e pacientëve kanë ankesa bloating dhe mbeturina bark dhe ndonjëherë drooling pasi të hahet Këto simptoma janë rënduar nga çrregullimet dietike dhe pas pirjes. Ata janë gjithashtu karakteristikë çrregullime të jashtëqitjes.
Në raste tipike, konstipacioni ndodh së pari, i cili më pas zëvendësohet nga një karrige e paqëndrueshme me kapsllëk dhe diarre alternative. Kur vërehet shpesh steatorrhoea feces fitojnë një ngjyrë gri, një shkëlqim karakteristik me vaj dhe mund të përmbajë grimca të ushqimit të tretur. Në raste të rënda, diarre e vazhdueshme, e përhapur mund të ndodhë me një jashtëqitje të lëngshme, të holluar me ujë, që përmban pikat e yndyrës. Në këtë rast, oreksi ruhet, dhe në disa pacientë madje rritet.
Disordersrregullimet e tretjes, që konsistojnë në çrregullime të tretjes dhe përdorimit të ushqyesve dhe vitaminave, çojnë në humbje peshe dhe rraskapitje ushqimore e pacientëve, e shoqëruar me hipovitaminozë.
Nëse ndodh një proces infektiv sekondar në zonën e gjëndrës (zakonisht me pankreatitit të shoqëruar me formimin e zgavrave patologjike - që mbështesin cistat false), ethe, nganjëherë shoqërohet me të dridhura dhe djersitje, dhe sëmundje të përgjithshme të shoqëruara, si dhe dhimbje të shtuar në zonën e fokusit patologjik.
Në rastin e një shkelje dytësore të kalimit të biliare për shkak të kompresimit të pjesës terminale të kanalit biliare të zakonshëm, shfaqet një kokë e zmadhuar dhe e dendur e gjëndrës ose kistit verdhëzdhe me kolangjit - ethe, ashpërsi dhe dhimbje në hipokondriumin e duhur.
Kur shtrydhni duodenumin, mund të vërehet një ndjenjë e përshpejtuar e plotësisë, nauze dhe të vjella pasi të hahet
Me cista të mëdha të pankreasit dhe parankreatitit, pacientët ndonjëherë ankohen për asimetri të barkut, ënjtje të dhimbshme në pjesën e sipërme të saj.
Komplikimet e pseudokistëve ose absceseve kronike të gjëndrës me gjakderdhje manifestohen nga simptoma të njohura të zakonshme të humbjes së gjakut, dhe nëse ekziston një mesazh midis zgavrës dhe lumenit të traktit gastrointestinal (më shpesh fistula pseudocistoduodenal), shfaqen jashtëqitje të shumta të tarisë. Dhimbjet ndonjëherë intensifikohen, dhe në zonën e kistit, një formim vëllimor fillon të palpohet ose rritet.
Ankesat që lidhen me insuficencën endokrike të pankreasit zakonisht ndodhin vonë dhe jo gjithmonë tërheqin vëmendjen e pacientit. Arsyeja për këtë mund të jetë një ulje e nevojës për insulinë për shkak të përthithjes së dëmtuar të karbohidrateve, dhe gjithashtu për shkak se sekretimi i antagonistit të tij, glukagoni, është zvogëluar për të njëjtat arsye në aparatin e ishullit, i cili ndihmon në stabilizimin e glicemisë dhe një kurs më të butë diabeti në një numër të pacientëve me CP.
Anamneza e pacientëve me pankreatit kronik më shpesh mjaft karakteristike. Në shumicën e tyre, për disa vite para shfaqjes së çrregullimeve të lidhura me patologjinë pankreatike, vërehet konsumimi i tepruar i alkoolit për shkak të varësisë së rëndë të alkoolit (alkoolizmit) ose të ashtuquajturës dehje shtëpiake. Edhe pse në shumë raste, pacientët kërkojnë të fshehin nga mjeku sasinë e vërtetë të alkoolit që konsumojnë, nuk mund të përjashtohet që ndonjëherë alkooli XII mund të jetë nga marrja e dozave të moderuara të pijeve të forta, dhe mund të rezultojë nga ndjeshmëri e rritur individuale ndaj pankreasit.
Një grup kuantalisht më i vogël i pacientëve, në të cilët mbizotërojnë gratë e moshës së mesme dhe të moshuar, kanë një histori kolelithiasis, përfshirë komplikime të verdhëzës obstruktive dhe (ose) kolangitit, praninë e të ashtuquajturës sindromë postcholecistectomy, shpesh e shoqëruar me koledocholithiasis mbetur.Ndonjëherë sëmundja e tëmthit, e ndërlikuar nga CP, mund të ndodhë pa simptoma klasike, dhe kolecisto- ose edhe koledokolithiaza diagnostikohet në një pacient me CP vetëm me një studim të veçantë.
Më rrallë, një histori e dëmtimit të pankreasit të mbyllur ose të hapur, operacionit në gjëndër ose organeve ngjitur me të, ndërhyrjeve endoskopike në papilla të madhe duodenale, etj.
Një numër edhe më i vogël i pacientëve kanë një histori të faktorëve të tjerë endogjenë ose ekzogjenë që mund të jenë shkaku ose të kontribuojnë në fillimin e CP (hiperiaratiroidizmi, fibrozë cistike, çrregullime të trashëguara metabolike, përdorimi sistematik i ilaçeve të caktuara, etj.).
në studim klinik objektiv një pacient me XII të pakomplikuar është relativisht rrallë në gjendje të identifikojë shenja specifike për këtë sëmundje. Në ekzaminim, një pjesë e konsiderueshme e pacientëve shënuan ushqim të zvogëluar, të zbehtë, nganjëherë me një ngjyrim ikter ose tokësor, çehre, gjuhë me një shtresë të bardhë.
Me perkusion dhe auskultation të gjoksit, në raste të rralla, zbulohet një difuzion që lokalizohet më shpesh në zgavrën e majtë të pleurit dhe shoqërohet ose me fistula pankreatike-pleural ose me supurimin e pankreasit ose pseudocistit paranancreatik të vendosur nën kupolën e majtë të diafragmës. Efuzioni pleural në rastin e fundit quhet reaktiv.
Një rritje asimetrike e vëllimit të barkut në pjesën e sipërme mund të vërehet në prani të pseudokistëve të mëdhenj të pankreasit ose parankreatitit.
Prania e ascitëve, e cila shkakton një rritje të përgjithshme të madhësisë së barkut dhe zbehjen e goditjes duke lëvizur në një ndryshim pozicioni në pjesët e saj të sheshta, shoqërohet me hipertension dytësor portal, i cili zhvillohet si rezultat i përfshirjes në procesin e mbresë-inflamatore dhe (ose) trombozës së venës portal dhe degëve kryesore të saj (sipërme venat mesenterike dhe splenike) që kalojnë në afërsi të menjëhershme të pankreasit (blloku i portalit subhepatik). Në këtë rast, ascitet zakonisht paraprinë dhe shoqërohen nga splenomegalia, e përcaktuar nga palpimi ose goditja.
Pankreasi i ndryshuar patologjik në vetvete mund të palpohet kryesisht në pacientë të varfëruar në formën e një rrotullimi të dhimbshëm të vendosur në mënyrë transversale në epigastrium, si dhe në prani të formacioneve domethënëse të kavitetit (pseudokistë, abscese të plogështa), përfshirë ato që veprojnë si një substrat i të ashtuquajturës formë tumorale të pankreatitit kronik . Ndonjëherë mospërputhja midis dhimbjes intensive dhe dhimbjes së vogël të shkaktuar nga palpimi është e dukshme.
Në rastin e verdhëzës obstruktive të shoqëruar me zmadhimin dhe dendësimin e kokës së pankreasit që rrethon pjesën terminale të kanalit biliare të zakonshëm, ndonjëherë është e mundur që të palponi një fshikëz fshikëz e tëmthit të zmadhuar dhe pa dhimbje (një variant i simptomës Courvoisier), dhe nëse duodeni është i dëmtuar, një stomak i zgjatur me një fenomen të provokuar të zhurmës.
Ndonjëherë në rajonin e procesit xiphoidal dëgjohet murmuritje sistolike, që tregon stenozë kompresimi të trungut celiac, i cili mund të shkaktojë isheminë e G1G (dhe organeve të tjera të barkut të sipërm) dhe, siç është përmendur tashmë, ka një ndikim në patogjenezën e pankreatitit kronik.
Diagnostifikimi laboratorik. Në studimin e pacientëve me pankreatitit kronik të dyshuar, të dhënat laboratorike kanë një vlerë diagnostike ndihmëse. Në një test të përgjithshëm të gjakut, mund të zbulohet një ose një shkallë tjetër e anemisë dhe ndryshimeve të fazës karakteristike për një përkeqësim të procesit infektiv-inflamator (leukocitozë, zhvendosje e formulës neutrofile në të majtë, rritje në shkallën e sedimentimit të eritrociteve - ESR). Analiza biokimike zbulon hipoproteineminë tek pacientët e emacionalizuar dhe hiperglicemia në diabetin sekondar. Me CP në vazhdim monoton, një rritje e nivelit të enzimave në gjak, në veçanti, hiperamilazemia, nuk mund të vërehet, dhe gjatë acarimeve, niveli i enzimave, si rregull, rritet, dhe nganjëherë në mënyrë të konsiderueshme. Një rritje korresponduese e nivelit të enzimave vërehet edhe në urinë.
Në feces me steatorrhea, zbulohen yndyra neutrale dhe sapunët, dhe përmbajtja e acideve biliare vlerësohet si normale (natyrisht, me patentë normale të kanaleve biliare). Me kreatorre të shoqëruar me prishje të pamjaftueshme enzimatike të proteinave, fecesi përmban fibra të muskujve të pa modifikuar.
Metoda moderne për vlerësimin e funksionit ekzokrin të pankreasit është testi i elastazës. Elastaza është një enzimë që prodhohet nga qelizat acinar të gjëndrës, gjatë kalimit nëpër zorrë, NS shkatërrohet, pra, përcaktimi i përqendrimit të tij në feces është një kriter objektiv për vlerësimin e gjendjes së funksionit të gjëndrës ekzokrine.
Studimi i enzimave (kryesisht amilazë) në pikat e përmbajtjes së cisteve false, si dhe në eksudatin pleural, ndonjëherë duke e ndërlikuar rrjedhën e CP, ka një vlerë diagnostikuese.
Metodat e diagnostikimit të pajisjeve fizike dhe instrumentale. Radiografia e sondazhit të zgavrës së barkut (Fig. 20.1) ka më shumë rëndësi akademike në diagnostikimin e CP, megjithatë, ndryshimet karakteristike mund të zbulohen vetëm në pacientët me kalcifikim të rëndë të parenkimës së gjëndrës dhe (ose) llogaritjet mjaft të mëdha të kalcifikuara në kanalin pankreatik.

Fig. 20.1.X-ray panoramike e organeve të barkut në pankreatitit kronik kalifikues.
Fotografia tregon llogaritje të mëdha në projeksionin e pankreasit përgjatë gjithë gjatësisë (treguar nga shigjeta)
Fibrogastroduodenoskopia (FGDS) dhe kolangiopankreatografia retrograde (RCP) ju lejojnë të zbuloni vizualisht ndryshimet në duoden dhe papillat e mëdha duodenale duodenale (BDS), si dhe të kundërtoni kanalet pankreatike dhe biliare (Fig. 20.2).
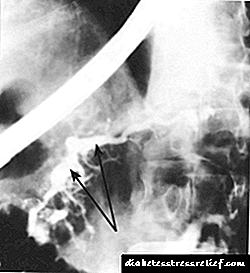
Fig. 20.2.Pankreatografia Retrograde në pankreatitit kronik.
Fotografia tregon një kanal pankreatik kryesor të zgjeruar ashpër
Një studim kontrasti i traktit biliare (kolangiografia) është i domosdoshëm kryesisht për pacientët me CP biliare ose me atë të dyshuar. Ajo kryhet ose me një metodë indirekte me administrim oral ose intravenoz të një agjenti kontrasti, i cili, për fat të keq, nuk siguron cilësi të mjaftueshme të imazhit dhe në përgjithësi nuk është i zbatueshëm në pacientët me obstruksion biliare, ose me metodë kontrasti direkte. Kjo e fundit arrihet me RCHP (Fig. 20.3), si dhe me përdorimin e shpuarjes transhepatike perkutane të fshikëzës së tëmthit ose kanalit biliare, duke përfshirë nën kontrollin e ultrazërit, tomografisë së llogaritur ose laparoskopit.

Fig. 20.3.Kolangiopankreatografia Retrograde. Kanalet biliare, fshikëza e tëmthit dhe kanali kryesor pankreatik janë të kundërta. Fotografia tregon një ngushtim të zgjatur (një simptomë e një "bishti të miut") të seksionit terminal të kanalit biliare të zakonshëm (pjesës pankreatike) dhe një zgjerim të mprehtë të kanalit pankreatik kryesor me konturet e fuzit.
Nëse fshikëza e tëmthit bllokohet nga gurët ose mungon (pas kolecistektomisë), është e mundur që të administrohet një agjent kontrasti me anë të shpuarjes së kanaleve biliare intrahepatike. Në prani të një fistula biliare, kontrasti arrihet si rezultat i fistulografisë.
Bazuar në kolangiografinë, mund të gjykohet prania e kalkulave biliare, zgjerimi, deformimi ose stenoza e kanalet biliare, prania e pengesave për rrjedhjen e biliare në duoden.
Ekzaminimi me rreze X të stomakut dhe veçanërisht duodenit ka një vlerë të konsiderueshme diagnostike. Radiografia e stomakut eliminon lezionet e saj organike, të cilat mund të jenë të lidhura me patogjenezën e pankreatitit, dhe nganjëherë zbulohen deformime që shoqërohen me ndryshime në pankreasit (Fig. 20.4), për shembull, depresioni në prani të një pseudocisti, forma e tumorit të CP, etj.

Fig. 20.4.Deformimi i konturit të daljes së stomakut dhe kthesës së duodenit me një kist të kokës së pankreasit
Duodenografia bën të mundur gjykimin e kalimit të lirë të bariumit në duodenum ose praninë e duodenostazës, siç u përmend tashmë, me rëndësi në patogjenezën e CP. Një metodë informuese është ekzaminimi me rreze X të duodenit në kushte hipotensioni të drogës (artificiale), i arritur nga administrimi paraprak i antispasmodics, për shembull, atropine. Shenjat karakteristike të pankreatitit kronik, në të cilat kontribuohet hipotensioni, përfshijnë zgjerimin e shtresës së kokës së duodenit për shkak të një rritje në madhësinë e kokës së pankreasit dhe prezencës në murin medial të pjesës zbritëse të zorrëve të një defekti të gjerë mbushës që nganjëherë stenozon lumenin dhe pengon kalimin e bariumit (Fig. 20.5).
Për të kryer duodenoskopinë, përdoren endoskopë me një pamje anësore të krahut. Studimi zakonisht kryhet me stomak bosh, në një dhomë me rreze X të adaptuar posaçërisht në një aparat të pajisur me një konvertues elektronik-optik dhe një seriograf (nëse planifikohet të kryhet një RHIG).

Fig. 20.5.Duodeiografia me hipotension. Fotografia tregon zgjerimin e patkua të duodenit dhe kompresimin e zorrëve në nivelin e degëve të saj zbritëse dhe të poshtme horizontale me një kokë të zgjeruar të pankreasit
Me ndihmën e një endoskopi, ezofagu ekzaminohet paraprakisht, ku më pas zbulohen venat e zgjeruara të shtresës submukozale, të cilat ndonjëherë shfaqen si rezultat i hipertensionit dytësor të portalit. Në stomak, shpesh ka shfaqje të gastritit, përfshirë erozivën (gjatë periudhave të rëndimit). Ndonjëherë është e dukshme që muri i pasmë i stomakut shtyhet anteriorly (në prani të nseudocistit pankreatik, forma e ngjashme me tumorin XII).
Në duodenum, shenjat e duodenitit shpesh përcaktohen, zhvendosja e murit medial për shkak të një rritje në kokën e gjëndrës, nganjëherë ngushtimin e lumenit. Shpesh erozioni është i dukshëm në mukozën, nganjëherë ndryshimet fitojnë karakterin e të ashtuquajturit duodenit pseudotumor, në të cilin muri i zorrëve bëhet i ngurtë, lehtësisht i përgjakur pas kontaktit, gjë që kërkon një biopsi për të përjashtuar kancerin.
Ekzaminimi i BDS shpesh zbulon ndryshimet e tij të shoqëruara me pankreatitit (papillit, stenozë, rritje papillomatoze, ndonjëherë edhe duke kërkuar një biopsi për të përjashtuar kancerin papilar, divertikulin duodenal periferik periferik, etj).
Nëse vendoset të kryhet RCP, përmes tij bëhet futja e një kateteri special Teflon me diametër të jashtëm prej 1.8 mm përmes kanalit të fibrave të ampulës Vater, dhe përmes tij futet një ilaç radiopaque i tretshëm në ujë (verografinë, urografinën, etj.).
Shenjat karakteristike të pankreatitit kronik mund të gjenden në rrezet x: zgjerimi i kanalit pankreatik kryesor (nganjëherë në formën e një "vlere të kundërt të liqeneve"), prania e strukturave, gurëve, dhe gjithashtu zgavrave që komunikojnë me të (pseudocist).
Një strukturë e pjesës terminale të kanalit biliare të zakonshëm, zgjerimi i kanaleve biliare ekstra- dhe intrahepatike, koledokolithiaza, etj. Mund të zbulohet në një kolangiogram të kryer njëkohësisht. Nisur nga komplikimet e mundshme të RCHP (pankreatiti akut, kolangiti akut deri në zhvillimin e shokut toksik bakterial në prani të infeksionit në kanalet), ky studim kryhet kryesisht në indikacione absolute, para operacionit ose me dekompresim të njëkohshëm endoskopik të dukteve dhe me parandalimin e detyrueshëm të OP (oktreotid, antispasmodics) terapi infuzion).
Ekzaminimi me ultratinguj (Fig. 20.6) - një nga metodat më informuese dhe, për më tepër, jo-invazive e hulumtimit pankreatik - duhet të bëhet në të gjitha rastet kur dyshohet patologjia e tij.

Fig. 20.6.Ekzaminimi me ultratinguj për pankreatitin kronik:
PD - tubi pankreatik i zmadhuar, L - mëlçisë, P - pankreasi, VL - vena splenike, IVС - vena cava inferior AO - aortë
Sonda me ultratinguj është e vendosur në rajonin epigastrik, dhe zhvendoset përkatësisht në projeksionin e gjëndrës në hipokondri të majtë dhe të djathtë.
Normalisht, pankreasi ka konture të njëtrajtshme, të qarta dhe një strukturë homogjene, dhe diametri i kanalit pankreatik kryesor nuk kalon 1.5-2 mm. Me patologji, mund të zbulohet një rritje e përgjithshme e madhësisë së organit me një rënie të njëtrajtshme të dendësisë së eko, që tregon një ënjtje. Një rënie në madhësinë e gjëndrës, heterogjeniteti i strukturës, prania e zonave të vogla të densifikimit të indeve, dhe gjithashtu paqartësia e kontureve mund të tregojnë ndryshime fibrotike në gjëndër, dhe nodulet e vogla eko-pozitive të theksuara të theksuara tregojnë indifikimin fokal të parenkimës.
Echoststructions me densitet të lartë të vendosura në kanal dhe duke dhënë fenomenin e një "pista tejzanor" shërbejnë si një shenjë e gurëve intraduktiv.
Formacionet e lëngshme (cista false, abscese të ngadalta) përfaqësohen në ekografi si seksione të rrumbullakosura të dendësisë së eko të reduktuar ndjeshëm me konturet pak a shumë të qartë dhe amplifikim dorsal. Cistat false të formuara mirë me përmbajtje të lëngshme janë të rrumbullakëta ose ovale, homogjene dhe rrethohen nga një kapsulë e veçantë. Përmbajtja e cisteve dhe absceseve të paformuara mund të jenë heterogjene për shkak të pranisë së sekuestrimit të indeve dhe detritit përveç lëngut.
Tomografia e llogaritur (CT) është një metodë me rreze X me rezolucion të lartë që përdoret gjerësisht në studimin e pankreasit (Fig. 20.7). Në parim, metoda lejon të përftohen të dhëna të ngjashme me ekografinë, por në disa raste bën të mundur sqarimin e kësaj të fundit, për shembull, në rast të mbipeshes së pacientit, fryrje, lokalizim mbizotërues të ndryshimeve patologjike në rajonin e bishtit të gjëndrës.

Fig. 20.7.Tomografia e llogaritur për pankreatitin kronik përcaktues. Fotografia tregon ciste të kokës së pankreasit (U), një kanal i zgjeruar wirsung dhe kalcifikime në lumen e tij (2)
Në të njëjtën kohë, ka raste kur ndryshimet fokale të zbuluara nga ultrazërit nuk zbulohen gjatë CT (izodennes) ose anasjelltas (isoechogenic). Kështu, të dy studimet plotësojnë njëra-tjetrën. Duke pasur parasysh koston e lartë të CT, përdorimi i tij duhet të konsiderohet i domosdoshëm në rastet kur, në bazë të ultrazërit, nuk është e mundur të krijohet një ide e mjaftueshme e qartë e ndryshimeve patologjike në pankreasit (për shembull, kur një fokus isoechogenic pjesërisht zbulohet në pankreas).
Normalisht, pankreasi përcaktohet në tomogramet e llogaritura në formën e një formimi relativisht homogjen të një forme 5-formëshe. Shenjat e një lezioni të gjëndrës janë heterogjeniteti i sezonit me zona të ngjeshjes dhe zbehjes, zgjerimit, tkurrjes dhe deformimit të kanaleve, formacioneve të vetme ose të shumëfishta të lëngut të zgavrës. Për një kist të rremë, si me ultratinguj, prania e një kapsulë dhe përmbajtje homogjene ose heterogjene (në prani të zgavrës së sekuestrimit ose detritit të stukoit) janë karakteristike. Skanimi i CT me rezolucion të lartë në prani të kalcifikimeve në gjëndra dhe gurë duktal. Neoplazmat malinje me CT duken si fokus, densiteti i të cilit është më i ulët se dendësia e gjëndrës.
Biopsia e gjilpërës së imët (TIAB) përdoret kryesisht për diagnostikimin diferencial të formës tumulare të pankreatitit kronik dhe kancerit të pankreasit. Ajo kryhet përmes murit anterior të barkut nën anestezi lokale, dhe drejtimi i gjilpërës monitorohet vazhdimisht duke përdorur një aparat fotografik me ultratinguj ose skaner të llogaritur të tomografisë.Efektiviteti diagnostik i metodës varet nga përvoja e mjekut që kryen punksion, madhësia e arsimit të shpuar dhe numri i punksioneve, si dhe nga përvoja e citologut që ekzaminon nuncatet.
Megjithë numrin e mjaftueshëm dhe përmbajtjen e lartë të informacionit për metodat moderne të diagnostikimit para operacionit, nuk është e mundur të njihet me saktësi natyra e lezioneve pankreatike në të gjithë pacientët. Në këtë drejtim, diagnoza intraoperative ka një rëndësi të madhe. Ai përfshin elementët e mëposhtëm:
- • ekzaminimi dhe palpimi i pankreasit, traktit biliare, stomakut, duodenit, përfshirë rajonin BDS,
- • Kontraktimi i drejtpërdrejtë i pikave të kanalet biliare të pankreasit dhe të zakonshëm me një figurë në tryezën operative,
- • një birë e birë ose prerje e formacioneve patologjike të pankreasit dhe nyjeve limfatike regjionale të ndryshuar.
Diagnostifikimi diferencial. Pankreatiti kronik duhet të diferencohet kryesisht me sëmundje që shfaqin dhimbje kronike në rajonin epigastrik, përfshirë ato që shoqërohen me marrjen e ushqimit dhe që ndodhin me acarime periodike. Një studim me rreze X, dhe në veçanti FGDS, bën të mundur përjashtimin e një ulçere kronike të stomakut ose ulçerës duodenale, si dhe forma të dhimbshme të gastritit kronik. Por duhet të mbahet mend se një ulçerë që depërton në pankreas mund të jetë një faktor që kontribuon në fillimin e CP, dhe, prandaj, zbulimi i një ulçeri nuk mund të përjashtojë sëmundjen në fjalë. Kjo mund të lërë një gjurmë të njohur në shfaqjen e ulçerës peptike (rrezatimi i dhimbjes së shpinës, duke rrethuar natyrën e tyre), por zakonisht nuk e shqetëson pacientin pasi shëron ulçerën në një mënyrë apo tjetër.
Sëmundja e tëmthit zakonisht përjashtohet nga ultratinguj i kanalet biliare ekstrhepatike (mungesa e gurëve dhe ndryshime të tjera në fshikëz e tëmthit). Sidoqoftë, kolelithiaza është një faktor shkaktar në pankreatitit, dhe zbulimi i gurëve në fshikëz nuk e përjashton këtë sëmundje. Prandaj, ankesat e një pacienti me kolelithiasis të verifikuar në lidhje me dhimbjen jashtë projeksionit të fshikëzës së tëmthit (në pjesën e mesme të epigastrium), veçanërisht rrezatimi në shpinë të poshtme, ju bëjnë të mendoni për pankreatitin kolangiogenik (biliare) kronik (ose të ashtuquajturën kolecistopankreatitit kronik) dhe të vazhdoni studimet speciale në këtë drejtim.
Probleme serioze mund të shfaqen me diferencimin e formës pseudotumoroze të pankreatitit kronik dhe kancerit të pankreasit. Në pankreatitin kronik, përhapja e elementeve epitelial me shenja të atipizmit qelizor, i cili konsiderohet një gjendje prekanceroze, mund të zbulohet në mënyrë morfologjike, dhe në rast të kancerit që pengon kanalin kryesor të pankreasit, hasen manifestime të pankreatitit sekondar. Kombinimi i këtyre dy sëmundjeve si forma të pavarura nosologjike ndodh, si duket, jo rrallë.
Në të njëjtën kohë, pankreatiti kronik, në veçanti forma e tij pseudo-kanceroze, me një lezion mbizotërues të kokës së gjëndrës mund të shkaktojë ngjeshje të pjesës terminale të kanalit biliare të zakonshëm dhe të japë sindromën e verdhëzës obstruktive karakteristike për kancerin e këtij lokalizimi, dhe kur dëmtohet pankreasi, mund të shfaqet me dhimbje të forta, e cila është gjithashtu tipike për lokalizimi i avancuar i kancerit.
Ekzistojnë një numër dallimesh klinike, në shumicën e rasteve lejojnë diferencimin e sëmundjeve në fjalë. Pra, para së gjithash, kanceri karakterizohet nga një histori relativisht e shkurtër, jo më shumë se disa javë ose, në raste ekstreme, muaj, ndërsa në pankreatitin kronik anamneza shpesh është më e gjatë. Kanceri kirurgjik i pankreasit pothuajse asnjëherë nuk manifestohet nga dhimbje të forta, dhe verdhëza obstruktive e shkaktuar prej saj në shumicën dërrmuese të rasteve ndodh në sfondin e shëndetit të dukshëm, si rezultat i të cilit pacientët zakonisht spitalizohen për herë të parë në repartet infektive për të përjashtuar hepatitin viral. Në të njëjtën kohë, me pankreatitit kronik, verdhëza obstruktive ndodh tek pacientët më shpesh me një histori alkoolike, të cilët kanë pasur pankreatitit akut në të kaluarën ose që kanë vuajtur prej kohësh nga dhimbja dhe përkeqësimet periodike të procesit infektiv të shoqëruar me pankreatitit kronik. Nëse verdhëza obstruktive paraqitet te pacientët me CP me origjinë kolangiogenike dhe shoqërohet me shkarkimin e vështirë të gurut biliare ose shkeljen e tij në një ampulë yndyrnash-ampulë, atëherë, si rregull, sindromi i dhimbjes së fortë dhe shenja të tjera të rëndimit të kolecistitit kalkuloz dhe kolangjitit që nuk janë tipike për verdhëz shoqërohet me kancer të pankreasit të kokës.
Fatkeqësisht, metodat speciale në të gjitha rastet nuk bëjnë të mundur zgjidhjen e problemit diferencial-diagnostikues në shqyrtim. Kështu, testi i gjakut i një pacienti për antigjenin e karbohidrateve (CA 19–9) dhe antigjenin embrional të kancerit (CEA) jep një përgjigje qartësisht pozitive vetëm me madhësi të mjaftueshme të mëdha të tumorit, shpesh në raste jo funksionale. Ekzaminimi i pankreasit me ultratinguj ose një skanues CT jep një rritje të madhësisë së gjëndrës, veçanërisht kokës së saj, si në pankreatitit kronik ashtu edhe në kancer, dhe gjithashtu zbulon formacione fokale të madhësive të ndryshme, për më tepër, formimi i vetëm hipoekoik është më karakteristik për kancerin, dhe në kronik Pankreatiti i pankreasit është shpesh difuz, është hiperechoik (më i dendur), përmban kalcifikime të shumëfishta, megjithëse është larg nga e mundur të diferencohet me saktësi natyra e fokave në të gjitha rastet.
Sidoqoftë, një zgjerim i konsiderueshëm i kanalit pankreatik kryesor dhe veçanërisht prania e gurëve në të nuk është karakteristikë e kancerit dhe, si rregull, tregon pankreatitin kronik. Identifikimi i përqendrimeve të shumta në mëlçi në prani të një tumori pankreatik tregon përhapjen hematogjene të kancerit të pankreasit.
Biopsia e gjilpërës së imët, e përmendur tashmë, e kryer përmes murit anterior të barkut nën kontrollin e ultrazërit ose CT, gjithashtu nuk zgjidh gjithmonë problemet e diagnozës diferenciale. Zbulimi i ekzaminimit citologjik të mostrave të biopsisë së qelizave pa dyshim të kancerit ose komplekseve të tyre, natyrisht, tregon kancer. Sidoqoftë, mungesa e elementeve kancerogjen në mostrat e biopsisë në asnjë rast nuk bën të mundur përjashtimin e një diagnoze onkologjike, përfshirë edhe pas punksioneve të përsëritura. Nëse është e mundur për të marrë qelb gjatë një birë diagnostike, atëherë diagnoza e "pankreatitit kronik" bëhet më e mundshme, edhe pse jo absolutisht e besueshme, pasi tumori pengues mund të shkaktojë një proces sekondar suppurativ në sistemin duktal të gjëndrës.
Me formën jo-tumore të CP, edhe një laparotomia e kryer nga një kirurg me përvojë në këtë fushë jo gjithmonë lejon që një lezion kanceroz të përjashtohet nga ekzaminimi i drejtpërdrejtë dhe palpimi i gjëndrës. Një biopsi ndërprerëse intraoperative do të bëjë të mundur marrjen e materialit nga një sit patologjik me besim të lartë, por edhe pas një ekzaminimi urgjent citologjik, situata nuk është e qartë në të gjitha rastet.
Biopsia e prerjes direkte për kancerin e pankreasit paraqet disa vështirësi teknike, veçanërisht me një vendndodhje të thellë të fokusit në kokë. Sidoqoftë, edhe pas marrjes së një biopsie të mirë, edhe patomorfologët me përvojë nuk mund ta dallojnë gjithmonë me besim kancerin nga përhapja epiteliale karakteristike e pankreatitit kronik, veçanërisht në studimet urgjente. Prandaj, edhe në institucione të pajisura posaçërisht të pajisura me problemin, ndonjëherë bëhen gabime diagnostikuese dhe, në përputhje me rrethanat, taktike, disa prej të cilave varen nga nënvlerësimi i shfaqjeve thjesht klinike të sëmundjes. Si rezultat i kësaj, pacientët me pankreatit pseudotumor të kokës i nënshtrohen absolutisht asnjë reseksion pankreatoduodenal të treguar ndaj tyre, që synon largimin radikal të tumorit. Dhe pacientët me kancer të operuar të dyshuar që janë nënshtruar ndërhyrjeve paliative, siç janë anastomozat biliodigestive, jetojnë në mënyrë të pashpjegueshme dhe ndonjëherë gabimisht konsiderohen se shërohen mrekullisht në mënyrë spontane nga një kancer i pashpresë. Aktualisht, shumica e kirurgëve që operojnë në pankreas besojnë se nëse është e pamundur të përjashtohet kanceri intraoperativisht, duhet të kryhet një ose një vëllim tjetër i rezeksionit të tij.
Trajtimi kirurgjikal. Një tregues i përgjithshëm për trajtimin kirurgjik të CP është joefikasiteti i trajtimit konservator nga gastroenterologët. Në raste të rralla, indikacionet mund të konsiderohen emergjente, për shembull, me gjakderdhje akute në zgavrën e pseudocistit dhe (ose) në lumen e traktit gastrointestinal, si dhe me këputje të një kist të madh. Operacionet mbi indikacionet urgjente kryhen shumë më shpesh. Ato indikohen për acarim të procesit infektiv në pankreas dhe indet përreth, verdhëzën obstruktive, si dhe obstruksionin e duodenit të dekompensuar. Në shumicën e rasteve, trajtimi me CP kryhet siç është planifikuar pas një ekzaminimi të plotë të pacientit. Urgjenca e indikacioneve për operacionet e CP rritet nëse është e pamundur të përjashtohet një kancer i pankreasit.
Trajtimi kirurgjik i CP është i shoqëruar me dy vështirësi themelore.
E para prej tyre është se ndryshimet patologjike në gjëndrën e prekur nga CP janë të rënda, të përhapura dhe të pakthyeshme. Në të njëjtën kohë, edhe në pacientët me sëmundje të rëndë, hekuri vazhdon të përmbushë një pjesë të funksioneve exo- dhe endokrine jetike për pacientin. Prandaj, një operacion radikal në kuptimin e plotë të fjalës, në formën e pankreatektomisë, në mënyrë të pashmangshme nënkupton më pas një terapi komplekse dhe jashtëzakonisht të shtrenjtë zëvendësuese me enzima dhe hormone të tretjes gjatë gjithë jetës, dhe përveç kësaj, shoqërohet me vështirësi të mëdha teknike, komplikime të mundshme dhe një rrezik të menjëhershëm për pacientin. Nga kjo rrjedh se shumica e metodave të trajtimit kirurgjik të CP janë, nëse jo paliative, atëherë në një farë mase kompromisi, d.m.th. sugjerojnë ruajtjen dhe funksionimin e indit të gjëndrës së ndryshuar patologjikisht ose, në çdo rast, një pjesë të tij.
Vështirësia e dytë themelore është se shumica e pacientëve me CP, siç është përmendur tashmë, janë alkolikanë kronikë, dhe rezultatet e shumicës së metodave kirurgjikale varen në një masë të madhe nga sa kërkon personi i operuar dhe mund të përballojë defektin e tij. Nëse pacientët vazhdojnë të konsumojnë pije alkoolike pas operacionit, përmirësimi i gjendjes së tyre është më shpesh i përkohshëm, përkundër ndërhyrjeve të kryera si duhet, shpesh me shumë faza dhe të shtrenjta. Prandaj, trajtimi i pacientëve me pankreatitit kronik alkoolik duhet të kryhet me sukses nga kirurgët dhe narkologët.
Në trajtimin kirurgjik të pankreatitit kronik, detyrat kryesore të mëposhtme mund dhe duhet të kryhen:
- 1) çlirimi i pankreasit dhe fibrave parapankreatike nga zonat e patteduara të nekrozës së pankreasit të infektuar dhe derivatet e tij (sekuestrimi i indeve, detriti si stuko, qelb). Ky element i ndërhyrjes, i realizuar me më të zakonshmet në praktikën kirurgjikale, format abdominale të pankreatitit kronik, mund të konsiderohet si nektektomia e vonë (sekesteksi)
- 2) eleminimi i hipertensionit duktal duke siguruar një rrjedhje të pakontrolluar të sekretimit të pankreasit në lumen e zorrëve,
- 3) kanalizimet e traktit biliare dhe sigurimi i daljes së lirë të biliare në pankreatitit kronik të shoqëruar me kolelithiasis, si dhe në stenozë sekondare të kanalit biliare të zakonshëm, duke komplikuar format e tjera të pankreatititit kronik,
- 4) reseksioni i pjesës më të ndryshuar të pankreasit me forma relativisht të lokalizuara të pankreatitit kronik (rezeksion pankreatoduodenal (më shpesh nëse është e pamundur të përjashtohet kanceri i pankreasit të kokës), rekseksion i izoluar i kokës së pankreasit, reseksion median ose i majtë i pankreasit),
- 5) zbatimi i masave speciale që synojnë eleminimin e pseudokistëve të mëdhenj dhe fistulave pankreatike që kanë një rëndësi të pavarur (zakonisht kjo detyrë zgjidhet gjatë katër detyrave të para, shiko gjithashtu paragrafët 20.2, 20.3).
Metodat e mohimit të pankreasit të propozuara në të kaluarën me të ashtuquajturin pankreatitin e dhimbjes kronike (neurotomia post-ganglionike sipas Ioshioka-Wakabayashi, si dhe mbushja e sistemit duktal të gjëndrës me plastikë të ngurtësuar të lëngshme, me shpejtësi në mënyrë që të fiket funksioni ekskretor) nuk kanë gjetur pothuajse përdorim të pavarur vitet e fundit.
Ndërhyrjet kirurgjikale për pankreatitin kronik janë njëfazor ose dyfazor. Operacionet me dy faza planifikohen paraprakisht në përputhje me tiparet e patologjisë së identifikuar në studim, ose detyrohen nga rrethana të papritura të zbuluara gjatë ndërhyrjes. Sidoqoftë, në shumë raste, pacientët duhet të kryejnë operacione të shumta për CP. Kjo mund të jetë për shkak të ashpërsisë së patologjisë ekzistuese, ose mungesës së kualifikimeve speciale të kirurgëve që marrin një detyrë jashtëzakonisht të vështirë për ta, ose në një shkelje nga pacientët e regjimit të tyre të përcaktuar (pirja e alkoolit dhe çrregullime të tjera dietike).
Le të kthehemi në përmbushjen e pesë detyrave themelore të trajtimit kirurgjik të CP të formuluar më lart në lidhje me situata specifike klinike.
Nëse pacienti pranohet për pankreatitit kronik që shfaqet me acarime periodike ose gjatë një përkeqësimi (i cili ndodh mjaft shpesh), dhe ai ka shenja klinike të një procesi infektiv (reagimi i temperaturës, dhimbje e shtuar në epigastrium, reagim akut fazor i gjakut të bardhë, etj.) .), dhe ultratingulli ose CT i pankreasit zbulojnë lezione të mëdha fokale, me sa duket abdominale, duhet të mendoni për formën abdominale të pankreatitit kronik me suppuration të ngadaltë ose të rënduar në zonën e fokave të vjetra nekroza e pankreasit. Në pacientë të tillë, një ndërhyrje duhet të kryhet sa më shpejt që të jetë e mundur, me qëllimin kryesor hapjen, zbrazjen dhe kullimin e fokave pankreatike dhe parapankreatike të infeksionit kronik, d.m.th. kryejnë një formë ose një tjetër të nektektomisë së vonë të përmendur. Në të njëjtën kohë, nëse është e nevojshme, kirurgjia zakonisht kryhet në traktin biliare.
Pas laparotomisë mesatare të sipërme, operatori së pari vlerëson gjendjen e traktit biliare ekstrahepatik dhe, nëse zbulohet një patologji, kryen debridimin e tyre kirurgjikal. Në prani të kolecistitit kalkuloz, kolecistektomia kryhet, në rast të koledokolitasisë, koledokotomisë dhe heqjes së gurëve, rishikimi i seksionit terminal të kanalit biliare të zakonshëm, për më tepër, ndërhyrja në kanalet biliare shpesh përfundon me kullimin e koledokut nga kullimi me formë T-je.
Nëse në mungesë të kolelithiasisit ka shenja të hipertensionit sekondar biliare (zmadhim i fshikëzës së tëmthit, zmadhim i kanalit biliare të zakonshëm), kolecistostomia aplikohet në dekompresion.
Pjesa kryesore e operacionit fillon me një diseksion të gjerë të ligamentit gastro-kolonial dhe një rishikim të plotë të pankreasit, dhe për qasje në sipërfaqen e pasme të kokës, duodenumi duhet të mobilizohet sipas Kocher (Fig. 20.8 dhe 20.9).

Fig. 20.8.Diseksioni i peritoneumit parietal përgjatë skajit të duodenit

Fig. 20.9.Duodenumi, së bashku me kokën e pankreasit, eksponon haptas nga fibra retroperitoneale, dhe palpimi i organeve të mobilizuara
Infiltratet inflamatore që gjenden në gjëndër dhe fibra përreth (shpesh me shenja zbutjeje qendrore dhe madje edhe luhatje) janë shpuar, dhe me marrjen e një lëngu të turbullt, qelb dhe detrit të vogël, ato hapen përgjatë gjilpërës, duke hequr sekuencat e indeve gjysëm të shkrirë dhe qelbën e lëngut nga zgavrat. Duke krahasuar gjetjet operacionale me të dhënat e ultrazërit dhe CT, duhet të siguroheni që të gjitha përqendrimet e nekrozës së pankreasit janë gjetur dhe zbrazur. Zgavrat e hapura kullohen nga tuba të veçantë, të cilët janë të fiksuar në indet përreth dhe shfaqen në murin anterior të barkut.
Në shumë raste, gjatë kësaj ndërhyrje, kanali pankreasik i zmadhuar hapet dhe rehabilitohet me kullimin e jashtëm të seksioneve proksimale dhe distale (Fig. 20.10).

Fig. 20.10.Kullimi i jashtëm i kanalit kryesor pankreatik pas diseksionit tërthor të pankreasit në zonën e trupit (në murin poster të kanalit pankreatik kryesor)
Në një numër rastesh, formohet një pancreatojejunoanastomosis gjatësore (Fig. 20.11 dhe 20.12).

Fig. 20.11.Faza e funksionimit të formimit të nanocreatojejunoanastomosis gjatësore (operacioni Pustau-N). Tubi pankreatik disektohet gjatësisht(1),jejunum është qepur në pankreas (2) (formohet buza e pasme e anastomozës)

Fig. 20.12.Forma përfundimtare e funksionimit të formimit të një nanokreatojejunoanastomoza gjatësore (operacioni Pustau-I)
Vendosja e nancreatojejunoanastomosis (PEA) në këtë fazë të trajtimit kirurgjikal është e kundërindikuar në rastet e procesit infektiv dhe inflamator në gjëndrën ose indin parapankreatik, përkeqësimin e pankreatititit kronik. Në këto raste, gjithmonë ekziston rreziku i divergjencës së qepjeve të anastomozës, kështu që duhet të kufizoheni në kullimin e jashtëm të kanalit kryesor pankreatik.
Në periudhën pas operacionit, nëse foci e hapur komunikojnë me sistemin duktal të gjëndrës, si dhe pas kullimit të jashtëm të kanalit, zakonisht formohet fistula pankreatike (fistula), e cila shërohet në mënyrë natyrale përmes rrjedhjes së lirë të lëngut pankreatik, dhe vazhdon të funksionojë nëse ka një pengesë në kanalin proksimal deri në tjetrën faza e trajtimit kirurgjik - mbivendosje NAP.
Operacionet që synojnë sigurimin e një rrjedhje të lirë të sekretimit të gjëndrave në zorrë kryhen te pacientët me shenja të hipertensionit të duktusisë (zgjerimi i kanalit për shkak të shtrëngimit të seksionit të tij terminali, llogaritjet e kanalit, fistula e vazhdueshme e pankreasit). Ndërhyrjet endoskopike në DB C (EPST) (Fig. 20.13) dhe operacionet transduodenale siç janë papillosfincter- dhe virsungoplasty janë joefektive për shkak të, si rregull, stenozës së zgjatur të seksionit terminal të kanalit pankreatik, dhe shoqërohen gjithashtu me rrezikun e përkeqësimit të rëndë të CP. Prandaj, preferenca i jepet NAP-it gjatësor me lakin fillestar të jejunumit të fikur sipas Ru-së sipas llojit të operacionit Pustau-P.

Fig. 20.13.Paraqitja skematike e ndërhyrjes endoskopike në papilën e madhe duodenale
Në pacientët me CP me pak a shumë të lokalizuara ndryshime patologjike të gjëndra në gjëndër (një isevdocist i madh ose një grup pseudokistësh, një formim i dendur i vëllimit kur është e pamundur të përjashtohet një tumor, etj.), Tregohet heqja e seksioneve të prekura. Pas rezeksionit të pjesës kaudale, ata përpiqen të kullojnë në mënyrë rigjenerale kanalin kryesor pankreatik (për të eleminuar hipertensionin pankreatik duktal) duke aplikuar një anastomozë termolaterale (termoterminale) të seksionit tërthor të gjëndrës me lak jejunum të fikur sipas Ru (operacioni Puustau-1) (Fig. 20.14).

Fig. 20.14.Operacioni Pustau-I. Vendosja e pankreatoenteroanastomozës me një lak të jejunum, është fikur sipas Ru, pas reseksionit të pankreasit distal
Disa autorë, të cilët e konsiderojnë të pamjaftueshëm një anastomozë të tillë, përveç kësaj përçojnë kanalin në mënyrë gjatësore dhe e lidhin atë me zorrët, sikur të ndërthurin metodat e Püstau-I dhe Püstau-N.
Gjatë rivendosjes së pjesës së mesme (trupit) të gjëndrës, lak i zorrëve i fikur përgjatë Ru anastomohet me skajet e pjesëve të mbetura proksimale dhe distale të gjëndrës (Fig. 20.15).

Fig. 20.15.Lloji i rindërtimit pas rezeksionit median pankreatik
Rezeksioni pankreatoduodenal (PDR), nëse nuk është e mundur të përjashtohet kanceri i pankreasit të kokës, zakonisht bëhet sipas teknikës Whipple të zhvilluar mirë (për më shumë detaje shihni paragrafin 21.2).
Një tipar i PDD në pankreatitit kronik është vështirësia që shoqërohet me peripankreatitin cikatrik të gjerë, veçanërisht me sipërfaqen e pasme të kokës dhe procesin e goditje, midis të cilave ekziston një venë portal me degë dhe një venë mesenterike superiore.
Ndërhyrjet në traktin biliare ekstrahepatik në lidhje me kolelithiazën kanë një rëndësi të pavarur kryesisht në pacientët me forma më të buta të pankreatitit kronik biliare, në të cilat ndryshimet e rënda morfologjike në gjëndër zakonisht mungojnë, dhe përkeqësimi i kolecistitit ose kalimi i gurëve përmes ampulës Vater shoqërohet me edemë kalimtare të gjëndrës dhe përkatës simptomat.
Operacionet që synojnë trajtimin e patologjisë së duodenumit, të cilat, siç u përmendën tashmë, kanë një vlerë në patogjenezën e sëmundjes (duodenostazë, duodenale, veçanërisht periferike, divertikulume, etj.), Kanë një rëndësi të caktuar në trajtimin e CP.