Lidhja kryesore në patogjenezën e pankreatitit akut
Sipas V.S. Savelieva et al., 2001
Stimulimi i sekretimit + rrjedhje e dëmtuar
Konvertimi i tripsinogenit në tripsin:
| Aktivizimi i proenzimave (përfshirë lipazat) | Izolimi i kinins nga kininogen | Fosfolipaza Një aktivizim |
| Ndarja e yndyrave qelizore në glicerinë dhe acide biliare | Formimi i bradykinin, histamine, serotonin | Lëshimi i lysolecithin dhe lysocephalin toksik nga membranat qelizore |
| Formimi i nekrozës yndyrore | P permrshkueshm permris e rritur e kapilar, mikrokirulacion i dëmtuar, iskemi, hipoksi, acidozë, dhimbje dhe vazodilim i përgjithësuar |
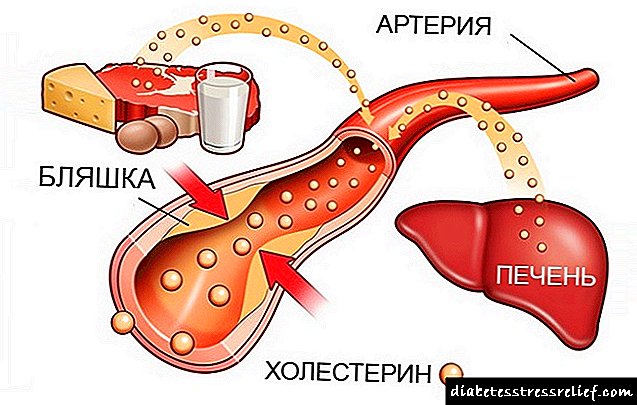
Baza e patogjenezës së pankreatititit akut është proceset e efekteve lokale dhe sistemike të enzimave pankreatike dhe citokinave me natyrë të ndryshme. Teoria e enzimës me rolin kryesor të tripsinës në patogjenezën e sëmundjes konsiderohet ajo kryesore. Kombinimi i disa faktorëve nxitës brenda polietologjisë së pankreatitit akut është pika kryesore e aktivizimit intacinar të enzimave proteolitike dhe tretjes autokatalitike të pankreasit. Në citoplazmën e një qelize acinare vërehet një bashkim i kokrrizave zymogjenike dhe hidrolazave lizozomale ("teoria e kolokalizimit"), si rezultat i së cilës aktivizohen proenzimat me lëshimin pasues të proteinazave në interstitiumin e pankreasit. Aktivizimi i tripsinogenit dhe kalimi i tij në tripsin është një aktivizues i fuqishëm i të gjitha proenzimave të tjera me formimin e një kaskade të reaksioneve të rënda patobiokimike. Me rëndësi parësore në patogjenezën e sëmundjes janë aktivizimi i parakohshëm i sistemeve enzimë, dhe mekanizmi i hershëm i aktivizimit shoqërohet me dëmtimin e membranave qelizore dhe prishjen e ndërveprimeve transmembrane.
Një nga mekanizmat e vërtetë të patogjenezës së nekrozës pankreatike në rast dëmtimi të një qelize acinar është një ndryshim në përqendrimin e joneve të kalciumit në qelizë dhe më gjerë, gjë që çon në aktivizimin e tripsinës. Me rritjen e përqendrimit të joneve të kalciumit në qelizë, fillohet sinteza ndërqelizore e faktorit të aktivizimit të trombociteve (ndërmjetësi kryesor inflamator).
Mekanizma të tjerë të automaktivizimit të sistemeve enzimë në pankreasit: çekuilibër në sistemin enzimë-frenues ose një mangësi e frenuesve të tripsinës (alfa-1-antitrypsin ose alfa-2-makroglobulin), duke u zhvilluar në sfondin e mutacionit të gjenit përkatës.
Tripsina është aktivizuesi kryesor i kaskadës së reaksioneve të rënda patobiokimike, por ashpërsia e reaksioneve patologjike është për shkak të veprimit të një kombinimi integral të të gjitha sistemeve të enzimës pankreatike (tripsina, kemotrypsina, lipaza, fosfolipaza A2, elastaza, karboksipeptidaza, kolagjenaza, etj.).
Enzimat e pankreasit të aktivizuara veprojnë si faktorët kryesorë të agresionit, kanë një efekt lokal, hyjnë në hapësirën retroperitoneale, zgavrën e barkut, përmes venës portal në mëlçi, dhe përmes enëve limfatike në qarkullimin sistemik. Fosfolipaza A2 shkatërron membranat qelizore, hidrolizon lipazën triglicerideve ndërqelizore tek acidet yndyrore, të cilat, kur kombinohen me kalcium, formojnë elemente strukturorë të nekrozës së dhjamit (lipolitik) në pankreas, fibra të hapësirës retroperitoneale dhe peritoneum. Tripsina dhe kemotrypsina shkaktojnë proteolizën e proteinave të indeve, elastaza shkatërron murin e enës dhe strukturat ndërlidhëse ndërqelizore, gjë që çon në zhvillimin e nekrozës hemorragjike (proteolitike). Fokuset në zhvillim të nekobiozës, nekroza me një zonë demarkacioni perifokale të inflamacionit në pankreas dhe indin retroperitoneal janë kryesisht aseptikë.
Një lidhje e rëndësishme në patogjenezën e pankreatititit akut është aktivizimi i tripsinës së sistemit kallikrein-kininë me formimin e faktorëve të agresionit sekondar: bradykinin, histamine, serotonin. Kjo shoqërohet me një rritje të përshkueshmërisë vaskulare, mikroqarkullim të dëmtuar, formimin e edemës në pankreasit dhe hapësirës retroperitoneale, rritje të eksudimit në zgavrën e barkut.
Faktorët e agresionit të rendit të tretë, të përfshirë në patogjenezën e reaksioneve inflamatore lokale dhe sistemike, hemodinamikën mikrocirkuluese dhe sistemike, dështimin kardiak dhe të frymëmarrjes, përfshijnë qelizat mononukleare, makrofagët dhe neutrofilet e ndërmjetësuesve të ndryshëm inflamatorë (citokinat): interleukinët 1, 6 dhe 8, faktori nekroza tumoret, faktori i aktivizimit të trombociteve, forma jo pankreatike e fosfolipazës A2, prostaglandinat, tromboxani, leukotrienet, oksidi nitrik.
Citokinat proinflamatore përfshijnë: faktorin e nekrozës së tumorit, interleukinat 1-beta dhe 6, dhe ato anti-inflamatore - interleukinat 1 dhe 10. Në fillim të sëmundjes, përqendrimi i të gjithë ndërmjetësve inflamatorë në pankreas, mëlçi, mushkëri, shpretkë dhe qarkullim sistemik, gjë që shpjegon mekanizmat e zhvillimit reaksione inflamatore lokale, organike dhe sistemike.
Enzimat, citokinat dhe metabolitët e natyrës së ndryshme, të cilat formohen gjatë pankreasitit akut në pankreas, hapësirë retroperitoneale, zgavrën e barkut dhe lumen e traktit gastrointestinal, shpejt hyjnë në rrjedhën e gjakut të portalit dhe përmes kanalit limfatik torakal në qarkullimin sistemik me zhvillimin e toksinemisë pankreatogjenike. Organet e para të synuara në rrugën e tyre nga hapësira retroperitoneale deri te organet e lokalizimit ekstra-abdominal janë mëlçia dhe mushkëritë, zemra, truri dhe veshkat. Rezultati i efektit të fuqishëm citotoksik të këtyre komponimeve biokimike në fillimin e sëmundjes është zhvillimi i shokut pankreatogjenik dhe çrregullimeve të shumta të organeve që përcaktojnë ashpërsinë e gjendjes së pacientit me pankreatitit akut.
Në patogjenezën e çrregullimeve sistemike, madje edhe para zhvillimit të komplikimeve septike, toksinemia bakteriale dhe, mbi të gjitha, lipopolisakaridi i murit qelizor të baktereve gram-negative (endotoksina), të prodhuara në lumen e traktit gastrointestinal nga mikroflora e zorrëve, janë të rëndësishme. Në pankreatitin akut, lëvizja e mikroflora endogjene dhe endotoksina e baktereve gram-negative të zorrëve ndodh në të njëjtat kushte të dështimit funksional (më pak morfologjik) të funksionit metabolik dhe pengesë të traktit gastrointestinal, sistemit retikuloendothelial të mëlçisë dhe mushkërive.
Lëvizja e mikroflora endogjene nga trakti gastrointestinal në indin e pankreasit dhe hapësirën retroperitoneale është lidhja kryesore në patogjenezën e pankreatitit destruktiv. Ky proces është lidhja lidhëse midis fazave fillestare, "të hershme" (para-infektive) dhe fazave të mëvonshme, "të vonë" (septike), të pankreatitit akut.
Në patogjenezën e pankreatititit akut, dallohen dy faza kryesore. Faza e parë është për shkak të formimit të një reaksioni sistemik gjatë ditëve të para nga fillimi i sëmundjes, kur inflamacioni, autoliza, nekobioza dhe nekroza e pankreasit, indet retroperitoneale janë aseptike. Në këto kushte, në javën e parë të sëmundjes, në varësi të ashpërsisë së çrregullimeve patomorfologjike, formimi i formave të mëposhtme të pankreatitit akut është i mundur:
me nekrobiozë, pezmatim dhe delimitim të procesit, zhvillohet pankreatiti akut ndër intersticial (forma edematoze),
me nekroza yndyrore ose hemorragjike - nekroza pankreatike sterile (pankreatiti nekrotik).
Ashpërsia e gjendjes së pacientit me pankreatitit akut është për shkak të patomorfologjisë së sëmundjes dhe toksinemisë pankreatogjenike, tronditjes pankreatogjene dhe dështimit të shumëfishtë të organeve. Me masa terapeutike në kohë, procesi patologjik mund të ndalet në fazën e pankreatitit intersticial, ndërsa në situatën e kundërt, bëhet nekroza e pankreasit.
Me përparimin e sëmundjes me një rezultat në nekroza pankreatike, procesi patologjik kalon në fazën e dytë (septike) të pankreatitit akut, i cili shoqërohet me infeksion të zonave të nekrozës së lokalizimit të ndryshëm në javën e 2-3-të të sëmundjes. Në këto kushte, bëhet riaktivizimi dhe riprodhimi i ndërmjetësuesve të ngjashëm me fazën e parë, shkaktimi i të cilave janë toksinat e mikroorganizmave që kolonizojnë zonat e nekrozës. Në fazën infektive të sëmundjes, rrethi vicioz i reaksioneve patologjike është një fazë cilësisht e re në formimin e një larmi formash të infektuara të nekrozës pankreatike dhe sepsës abdominale me shok septik dhe dështim të shumëfishtë të organeve. Frekuenca mesatare e infeksionit me nekrozë pankreatike është 30-80%, e cila përcaktohet nga mbizotërimi i nekrozës së pankreasit, koha e fillimit të sëmundjes, natyra e terapisë konservatore dhe taktikat e trajtimit kirurgjik. Zhvillimi i infeksionit me nekrozë pankreatike duhet të konsiderohet si një fazë e rëndësishme në evolucionin e procesit patomorfologjik.
Ekziston një lidhje e drejtpërdrejtë midis shkallës së prevalencës së lezioneve nekrotike dhe mundësisë së infeksionit. Format e infektuara të nekrozës zbulohen në çdo pacient të katërt në javën e parë të sëmundjes, në pothuajse gjysmën e pacientëve që vuajnë nga nekroza pankreatike në javën e dytë, në çdo pacient të tretë me pankreatit destruktiv gjatë javës së tretë dhe të katërt nga fillimi i sëmundjes.
Agjentët shkaktarë më të zakonshëm të infeksionit pankreatogjen: E. coli (26%), Pseudomonas aeruginosa (16%), Staphylococcus (15%), Klebsiella (10%), Streptococcus (4%), Enterobacter (3%) and Anaerobes. Infeksioni i kërpudhave zhvillohet pas 2 javësh ose më shumë nga fillimi i nekrozës së pankreasit, e cila është për shkak të kohëzgjatjes së terapisë së mëparshme me antibiotikë.
Infeksioni i zonave fillimisht sterile të nekrozës së pankreasit shkaktohet nga ndotja e mikroflora oportuniste e endogjenit (kolonik) dhe ekzogjen (në pacientin e operuar nga kullimi dhe tamponat nga rrethina e njësisë së kujdesit intensiv).
Raportet e para të pankreatitit akut
1641 - Mjeku holandez van Tulp N. (Tulpius) ishte i pari që vëzhgoi abscesin e pankreasit në obduksion.
1578 - Alberti S. - Përshkrimi i parë i monitorimit seksional të inflamacionit akut të pankreasit.
1673 - Greisel ishte i pari që përshkroi një rast klinik të nekrozës pankreatike që rezultoi në vdekje 18 orë pas fillimit të sëmundjes dhe u konfirmua nga obduksioni.
1694 - Diemenbroek I. vëzhgoi semiotikën patoatomike të nekrozës pankreatike në një tregtar nga Leiden i cili vuante nga pankreatiti purulent.
1762 - Stoerk përshkroi pamjen klinike të “hemorragjisë në pankreas.
1804 - Portali përshkruan vëzhgimet e nekrozës pankreatike dhe abscesit.
1813 - Perival vrojtoi rastin e një abscesi të madh të pankreasit.
1830 - Rekur demonstroi para komunitetit mjekësor një përgatitje të pankreasit me abscese të shumta.
1831 - Lawrence publikoi një vëzhgim të pankreatitit hemorragjik.
1842 - Claessen pankreatiti akut i njohur klinikisht i parë
1842 - Karl Rokytansky studioi pamjen patologjike të sëmundjeve inflamatore të pankreasit
1864 - Ancelet botoi udhëzuesin e parë të sëmundjes së pankreasit në Paris.
1865 - Karl Rokytansky studioi në detaje anatominë patologjike të pankreatitit hemorragjik.
1866 - Spiunët përshkruan një rast të vdekjes nga "hemoragji e gjerë" në pankreas.
1867 - Lluka dhe Klebs ishin të parët që kryen punksionin e parë perkutan të një kist të pankreasit të rremë, por pacienti shpejt vdiq.
1870 - Klebs - një patolog amerikan zhvilloi klasifikimin e parë të pankreatitit akut, i cili doli të ishte aq i suksesshëm sa që në veprat e ndjekësve të tij të shumtë ajo pësoi vetëm një larmi përsosjesh.
1874 - Zenker përshkroi "apopleksinë" e pankreasit.
1881 - Tirsh dhe Kulenkampf propozuan kullimin e jashtëm të cisteve post-nekrotike.
1882 - Kirurgu amerikan Bozeman hoqi me sukses një kist të pankreasit që simulonte një kist të madh të vezores.
1882 - Balser kreu studime morfologjike të nekrozës yndyrore në pankreatitit akut.
1882 - Gussenbauer diagnostikoi një kist të pankreasit të rremë dhe kreu një cistostomi të njëkohshme (marsupializimi) për shkak të pamundësisë së ekscizionit për shkak të afërsisë së saj me anije të mëdha.
1886 - Miculicz propozoi marsupializimin për nekroza pankreatike dhe abscesin pankreatik.
1886 - Kirurgu amerikan Senn propozoi trajtim kirurgjik, si Unë kam qenë i bindur që ndërhyrja kirurgjikale do të ndikojë pozitivisht në rezultatin e sëmundjes me nekroza pankreatike ose abscesi.
1889 - Reginald Fitz, një patolog në Spitalin Masaçusets në Shtetet e Bashkuara, propozoi klasifikimin e parë, i cili përfshinte pesë forma të pankreatitit akut. Ai mbrojti operacionin urgjent, për të cilin shpejt u zhgënjeu, duke deklaruar se "operacioni i hershëm është i paefektshëm dhe i rrezikshëm".
1890 - U botua udhëzuesi i parë për trajtimin kirurgjik të sëmundjeve të pankreasit (Braun).
1894 - Problemi i pankreatitit akut u diskutua për herë të parë në një kongres të kirurgëve në Gjermani, në të cilin Kerte propozoi taktikat për kirurgji urgjente.
1895 - U botua monografia e parë mbi anatominë patologjike të sëmundjeve të pankreasit (Diekhoff).
1896 - Patologu austriak Chiari H. parashtroi një hipotezë për rëndësinë e "vetë-tretjes" në zhvillimin e nekrozës së pankreasit dhe indit dhjamor parapankreatik.
1897 - Kirurgu rus Martynov A.V. mbrojti disertacionin e parë të Rusisë mbi sëmundjet e pankreasit. Duke përshkruar vështirësinë në diagnostikimin e pankreatititit akut, ai shkroi: "Kur njeh pankreatitit akut," një gabim është rregull, ndërsa një diagnozë e saktë është përjashtim. " A. Martynov e quajti fazën e studimit të sëmundjeve të pankreasit bashkëkohore për të "periudha e njohjes me anën klinike të patologjisë".
1897 - Hale-White N.N. botoi një raport mbi ndjekjen penale të Spitalit Guy's në Londër, i cili përfshinte 142 vëzhgime të sëmundjeve të ndryshme të pankreasit dhe pothuajse të gjitha variantet e ndryshimeve patologjike në parenkimën dhe kanalet e këtij organi.
1899 - Razumovsky tregoi se, përkundër faktit se një përfundim fatal përfaqëson fundin e zakonshëm të hemoragjisë së pankreasit, në "raste të njohura, rikuperimi është i mundur."
1900 - Bessel-Hagen propozoi kullimin e cisteve pankreatike nga cistogastrostomia.
1901 - Opie E. L. dhe Halsted W. S. vuri në dukje marrëdhëniet etiopatogjenike midis kolelithiasis dhe pankreatitit hemorragjik, duke formuluar një "teori të zakonshme të kanalit".
Kthehu në faqen kryesore. OSE ORDHENI PUN

 Etiologjia e pankreatitit akut është e lidhur kryesisht me alkoolizmin kronik. Në këtë rast, modeli i zhvillimit të sëmundjes është një mosfunksionim i kanaleve të mëlçisë dhe gjëndrës.
Etiologjia e pankreatitit akut është e lidhur kryesisht me alkoolizmin kronik. Në këtë rast, modeli i zhvillimit të sëmundjes është një mosfunksionim i kanaleve të mëlçisë dhe gjëndrës. Patogjeneza e pankreatitit biliare shoqërohet me hyrjen e lëngut biliare dhe pankreasit. Proceset e tilla nxiten kur presioni rritet në duoden dhe traktin biliare. Bazuar në këtë, një përkufizim i sëmundjes u formua si një proces inflamator kronik i shkaktuar nga dëmtimi i mëlçisë dhe traktit biliare.
Patogjeneza e pankreatitit biliare shoqërohet me hyrjen e lëngut biliare dhe pankreasit. Proceset e tilla nxiten kur presioni rritet në duoden dhe traktin biliare. Bazuar në këtë, një përkufizim i sëmundjes u formua si një proces inflamator kronik i shkaktuar nga dëmtimi i mëlçisë dhe traktit biliare. Pankreatiti është më i lehtë për të përcaktuar se kur ndodh në fazën akute. Në këtë rast, pamja klinike e sëmundjes është më e theksuar.
Pankreatiti është më i lehtë për të përcaktuar se kur ndodh në fazën akute. Në këtë rast, pamja klinike e sëmundjes është më e theksuar.