Hepatoza yndyrore në diabetin tip 2
Po, ju keni shumë sëmundje dhe një gamë të gjerë të barnave.
Sa për merkazolil: po, është një ilaç jetik për tirotoksikozën, por mund të ndikojë negativisht në mëlçi. Bisedoni me mjekët në klinikën tuaj, do t'ju duhet burime të hepatoprotektorëve - ilaçe për të përmirësuar funksionimin e mëlçisë (për shembull, Heptral, Hepa-Merz në mënyrë intravenoze).
Lidhur me Invokan: ky është një ilaç i mirë modern për uljen e sheqerit, i cili, për shkak të një ulje të sheqerit në gjak, zvogëlon rrezikun e shfaqjes së komplikimeve të diabetit, duke përfshirë diabetin e këmbës, dhe komplikimet makrovaskulare si goditja në zemër dhe sulmi në zemër.
Sigurisht, asnjë ilaç i vetëm në mungesë të një diete nuk mund të ulë sheqerin në normalitet. Nëse overeat karbohidratet dhe hamë në mënyrë të parregullt, në këtë rast, komplikimet do të zhvillohen në çdo përgatitje, përfshirë në një invokan, dhe këmbët mund të amputohen, mund të ketë goditje, sulme në zemër dhe komplikime të tjera.
Prandaj, ndiqni një dietë, përpiquni të lëvizni më shumë (aktiviteti fizik zvogëlon sheqerin në gjak) dhe shikoni për sheqerna (nivele ideale prej 5-10 mmol / l) dhe, më e rëndësishmja, të monitoroni mëlçinë tuaj. Ka shumë ilaçe të pranuara, dhe ato japin një ngarkesë në mëlçi, e cila tashmë është e pashëndetshme.
Hepatoza yndyrore - simptoma dhe trajtim
Lexuesit tanë kanë përdorur me sukses Leviron Duo për trajtimin e mëlçisë. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Anydo sëmundje ka shkaqe dhe parakushte, dhe shpesh një person është fajtor për shfaqjen e një sëmundjeje. Kjo është veçanërisht e vërtetë për sëmundjet e mëlçisë. Neglizhimi i rekomandimeve të mjekëve, vetë-mjekimi dhe magjepsja me mjete juridike popullore, përdorimi i ushqimit të dëmshëm, varësitë - si rezultat i këtyre abuzimeve të trupit të vet, të mëlçisë yndyrore ose mëlçisë yndyrore zhvillohet.

Shkaqet e hepatozës së mëlçisë yndyrore
Infiltrimi i mëlçisë yndyrore është një gjendje patologjike në të cilën një organ grumbullon inde lipidike dhe hepatocitet fillojnë të degjenerohen. Me zbulimin në kohë, trajtimin e duhur dhe respektimin e vazhdueshëm të dietës, hepatoza yndyrore është një proces i kthyeshëm.
Pse është zëvendësimi i qelizave të shëndetshme me qelizat dhjamore? Mjekët dallojnë arsyet e mëposhtme:
- diabeti mellitus i tipit II,
- mbipesha (indeksi i masës trupore mbi 30), çrregullimi metabolik,
- hiperlipidemia - një sëmundje e karakterizuar nga një sasi anormale e lipideve në gjak,
- shkelje e sistemit të tretjes - pankreatiti, enteriti, dysbioza kronike e zorrëve,
- patologji endokrine (hipotiroidizëm, hipfunksionim i korteksit mbiveshkor),
- kequshqyerja, abuzimi me alkoolin,
- ushqime të parregullta, agjërime, dieta të pavlera,
- marrja e ilaçeve të caktuara, për shembull: tetraciklin, metotreksat, vitaminë e tepërt A, estrogjene, ilaçe terapi antiretrovirale, antibiotikë për një kohë të gjatë dhe pa probiotikë,
- ekspozimi intensiv ndaj toksinave (benzina, kërpudha helmuese, fosfor i pastër, disa pesticide, etj) dhe rrezatimi.
Dehje nga alkooli dhe droga, helmimi me helme ose kimikate, rrezatimi mund të çojë në distrofi toksike të mëlçisë - një gjendje akute që kërkon kujdes të menjëhershëm mjekësor.
Mekanizmat e zhvillimit të sëmundjes
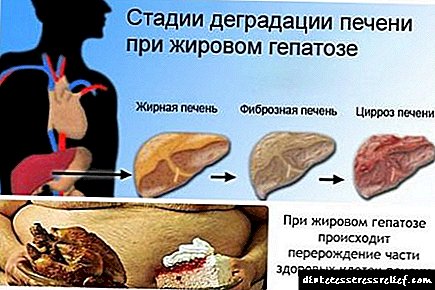
Infiltrimi i mëlçisë yndyrore zakonisht ndodh për 2 arsye. Më shpesh, kjo është për shkak të një tepricë të yndyrës që hyn në trup, kjo mund të çojë në:
- Yndyra e tepërt dhe karbohidratet në dietë.
- Përdorimi i shtuar i glikogjenit. Në këtë rast, yndyrnat nxirren nga depoja dhe grumbullohen në mëlçi.
- Ngadalësimi i prishjes së lipideve për shkak të alkoolizmit ose mbipeshes, anemisë, diabeti, sëmundjet endokrine.
- Mosbalancimi në prodhimin e hormonit të rritjes. Kjo prodhon lëshimin e qelizave yndyrore nga depoja.
- Rezistenca ndaj insulinës rrit thithjen e acideve yndyrore nga indi dhjamor periferik në mëlçi.
Arsyeja e dytë është vështirësia në largimin e yndyrës nga mëlçia. Kjo mund të ndodhë për shkak të fenomeneve të tilla:
- Mungesa e substancave përgjegjëse për përpunimin e yndyrnave (proteina, faktorë lipotropikë). Si rezultat, lipidet nuk shndërrohen në fosfolipide ose lecithin, por depozitohen në formën e yndyrave të lira brenda qelizave.
- Toksinat, alkooli dhe disa sëmundje shkatërrojnë mitokondrin dhe strukturat e tjera qelizore, duke dëmtuar kështu përdorimin e acideve yndyrore.
Në rastin kur parenkima e mëlçisë preket aq shumë sa hepatocitet nuk mund të funksionojnë më normalisht, mund të fillojë inflamacioni i indeve. Rezultati i procesit inflamator ndonjëherë bëhet distrofi toksike e mëlçisë. Kjo patologji zakonisht ka një kurs akut me dhimbje të forta, përkeqësim të mprehtë të mirëqenies dhe kërkon trajtim të menjëhershëm në spital.
Shenjat e hepatozës yndyrore
Degjenerimi yndyror i mëlçisë për një kohë të gjatë është asimptomatik. Degjenerimi i këtij lloji i referohet patologjive që përparojnë ngadalë. Me zhvillimin e mëtutjeshëm të distrofisë së mëlçisë, shfaqen simptoma:
- rëndim dhe dhimbje të shurdhër në pjesën e sipërme të djathtë të barkut,
- dysbioza e zorrëve,
- ulje në mprehtësi vizuale,
- lëkura është e shurdhër, e zbehtë, e thatë,
- nauze dhe të vjella
Hepatoza e mëlçisë, simptomat e së cilës ngatërrohen lehtësisht me përkeqësimin e zakonshëm të mirëqenies, është e rrezikshme për mospërputhjen e saj. Simptomat rriten gradualisht dhe bëhen të dukshme nga faza 3 e sëmundjes. Fatkeqësisht, një lezion i tillë i mëlçisë mund të trajtohet vetëm me transplantim të organeve.
Prandaj, nëse jeni në rrezik (ata janë të shënuar në shkaqet e sëmundjes së mëlçisë yndyrore), duhet të tregoheni më të kujdesshëm ndaj trupit tuaj në mënyrë që të mos humbni shenjat e fillimit të distrofisë. Një zgjidhje edhe më e mirë do të ishte të bëni një ekzaminim çdo 6-12 muaj: ultratinguj, teste të gjakut dhe urinës. Sa më shpejt të zbulohen ndryshimet në strukturën e indeve të organeve, aq më shumë ka të ngjarë të rikthehet mëlçia.
Mjekët dallojnë 4 fazat e sëmundjes:
- zero - përfshirje të vogla të yndyrës në një sasi të vogël,
- e para është pika të mëdha yndyre, zona të vogla degjenerimi,
- e dyta është mbipesha ndërqelizore e mëlçisë me zona të mëdha,
- e treta është formimi i lipomave - cistat yndyrore.
Faza e tretë shoqërohet me një rrezik të lartë të fibrozës. Kistet mund të fillojnë të shtrydhin zonat fqinje të mëlçisë, të bllokojnë kanalet biliare. Diagnoza bazohet në ankesat e pacientit, përshkruhen ultratinguj dhe tomografi kompjuterike. Me një diagnozë të dyshimtë, përshkruhet një biopsi e mëlçisë.
Strategjia e trajtimit dhe taktikat

Nuk ka trajtim specifik për këtë sëmundje. Por nuk mund të heqësh dorë! Të marrësh nën kontroll patologjinë, të anulosh manifestimet kryesore të sëmundjes është mjaft e mundur.
Farë mund të bëni për të përmirësuar gjendjen tuaj:
- Konsultohuni me një mjek, i nënshtroheni kontrollit, respektoni të gjitha recetat dhe udhëzimet,
- Korrigjimi i të ushqyerit. Kjo nuk është një dietë e përkohshme, por një mënyrë jetese për një person me sëmundje të mëlçisë,
- Nëse diagnostikohet distrofia toksike e mëlçisë, atëherë duhet të zvogëlohet mundësia e kontaktit me helme, ilaçe të dyshimta, pesticide të ndryshme dhe insekticide.
Dieta për hepatozë
Me këtë patologji, gjëja kryesore është ulja e sasisë së yndyrës. Ushqimi i skuqur është i ndaluar, vetëm i zier, i zier ose avull.
Ushqimet e mëposhtme do të duhet të hiqen nga dieta:
- supa të pasura, veçanërisht supa për kocka dhe kërpudha,
- mish yndyror dhe peshk,
- qepë dhe hudhër të freskët,
- bishtajore,
- domate,
- kërpudha,
- rrepkë dhe rrepkë,
- ushqime të konservuara - përfshirë produktet shtëpiake,
- mish të tymosur, produkte të kripur,
- qumështi yndyror dhe produktet e qumështit,
- kafe dhe kakao, sode të ndryshme.
Dieta për hepatozën e mëlçisë me yndyrë duhet të përfshijë:
- perime të freskëta, të ziera, të steamed,
- supa, borsch mbi ujë dhe pa mish,
- supa qumështi
- djathë me pak yndyrë dhe gjizë,
- vezë të ziera - jo më shumë se 1 në ditë,
- omëletë me avull,
- drithëra - bollgur, hikërror, bollgur dhe oriz,
- qumësht,
- kefir, kos me pak yndyrë.
Do sëmundje e mëlçisë dhe pankreasit nuk mund të trajtohet pa dietë.
Ky është gurthemeli i të gjitha taktikave për trajtimin e kësaj sëmundje dhe mënyra më efektive për të ndaluar zhvillimin e mëtutjeshëm të mëlçisë yndyrore. Por edhe pas një diete, me hepatozë është e rëndësishme të monitoroni sasinë e yndyrnave dhe proteinave që vijnë me ushqim.
Trajtimi i ilaçeve të hepatozës yndyrore

Një gastroenterolog është i përfshirë në sëmundjet e mëlçisë dhe pankreasit.
Për trajtimin e hepatozës yndyrore përdorni 3 grup droge:
- Përgatitjet me fosfolipide thelbësore. Këto substanca mbrojnë qelizat nga efektet e ndryshme toksike. Mjeku mund të përshkruajë Essential, Phosphogliv.
- Acidet Sulfoamino - "Heptral" ose "Dibicor",
- Përgatitjet bazuar në materialet bimore - "Karsil" dhe analoget e saj,
Doza dhe kohëzgjatja e trajtimit përcaktohet nga mjeku sipas diagnozës dhe shkallës së sëmundjes. Për të konsoliduar dhe përmirësuar trajtimin, antioksidantët dhe një kompleks i vitaminave me minerale janë të përshkruara shtesë.
Mjetet juridike popullore në trajtimin e patologjive të mëlçisë dhe pankreasit
Njerëzit e quajnë sëmundje të mëlçisë hepatoze të mëlçisë ose mëlçinë thjesht yndyrore. Që nga kohërat e lashta, njerëzit kanë transmetuar tek njëri-tjetri mënyra "gjyshe" për të rivendosur filtrin natyror të trupit. Disa prej tyre përputhen plotësisht me këshillat e mjekësisë zyrtare për zgjedhjen e produkteve të shëndetshme në dietën e një pacienti me sëmundje të mëlçisë yndyrore. Në recetat popullore këshillohet të hani qepë dhe hudhër, të pasura me enzima, kunguj dhe lakër, të cilat janë plot me fibra, mjaltë dhe gjizë, të mbushur me vitamina dhe minerale.
Sidoqoftë, ka receta që duhet të trajtohen me kujdes, veçanërisht për vetë-mjekimin me barëra. Bimët shëruese nuk janë aspak aq të padëmshme sa mund të duken. Nëse besoni se bari mund të shërojë një sëmundje serioze, atëherë duhet të kuptoni se ai ka fuqinë jo vetëm për t'u shëruar, por edhe për të shëruar. Një person me një mëlçi të sëmurë duhet të jetë veçanërisht i kujdesshëm në lidhje me atë që hyn në trupin e tij, sepse në organin e tij tashmë të dëmtuar do të jetë goditja kryesore nga ilaçi bimor i pahijshëm. Bimët medicinale shpesh duhet të pihen sipas një skeme të rreptë, duke respektuar dozën, kohën e administrimit, temperaturën e infuzionit. Pasojat e marrjes së pakontrolluar të preparateve bimore ose tinkturave mund të jenë më të këqija se sëmundja e mëlçisë yndyrore.

Cilat mjete juridike popullore janë të sigurta dhe të dobishme?
- Kungull në çdo formë - qull, tavë, të papërpunuara në sallata. Pacientët e duruar dhe skrupulozë mund të provojnë mjaltë të infektuar me kunguj. Për këtë, farat nxirren nga perimet, çdo mjaltë i freskët derdhet në zgavër. Një ilaç popullor injektohet për 14 ditë në një vend të errët. Merrni 3 lugë në ditë.
- Lëngu i karotës është i pasur me vitaminë A. Por retinoli është një substancë e tretshme në yndyrë. Gjysma e një gote me lëng karrote duhet të mbushet me të njëjtën sasi qumështi me përmbajtje normale të yndyrës (2.5%). Merrni 1 gotë pije në mëngjes.
- Bërthama e kernelit të kajsisë - merrni 5 kokrra çdo ditë.
Receta të tilla popullore si të hani gjizë dhe kunguj mund të "përshkruhen" për veten tuaj - nuk do të ketë dëm nga kjo, por nëse doni të provoni diçka më radikale, duhet të konsultoheni me një mjek. Një gastroenterolog di më së miri se si të trajtojë trashje të mëlçisë në rastin tuaj të veçantë. Nëse nuk dëshironi të merrni ilaç, mjeku do t'ju përshkruaj një regjim trajtimi për bimët medicinale - gjembaçin e qumështit, immortelle, yarrow. Sidoqoftë, nuk duhet të filloni të merrni barishte pa recetën e mjekut, doza e gabuar mund të mos shërojë sëmundjen e mëlçisë yndyrore, por të përkeqësojë gjendjen.
Disa përfundime
- Me trashje të mëlçisë, trajtimi nuk do të kufizohet në rrjedhën e barnave. Kjo sëmundje është kronike, nuk ka të ngjarë ta shërojë plotësisht, prandaj, do të jetë e nevojshme të parandalohet degjenerimi i organit gjatë gjithë jetës.
- Kursi i trajtimit përfshin domosdoshmërisht një dietë. Ju duhet ta trajtoni sëmundjen vetëm me këshillën e një mjeku. Mjetet juridike popullore janë të mira, por kjo nuk është një ilaç.
- E gjitha varet nga pacienti. Nëse ai dëshiron të ndryshojë zakonet e të ngrënit, t'i përmbahet një diete, të trajtojë sëmundjet themelore dhe të lidhura, atëherë procesi i shkatërrimit mund të kthehet.
Pse ndodh hepatomegalia?
Mëlçia luan një rol të rëndësishëm në trupin e njeriut. Promovon dekompozimin e produkteve metabolike në përbërës, të cilët më pas ekskretohen përmes urinës dhe feçeve. Ky trup mund të neutralizojë dhe largojë substancat toksike. Me një shkelje të veprimtarisë së tij, zhvillohet hepatomegalia. Ekspertët e quajnë atë një sindromë, duke treguar praninë e problemeve në të gjithë trupin.

Do ndryshim në parametrat e mëlçisë tregon probleme në të, shkalla e të cilave përcakton natyrën e tyre.
Një shkelje e tillë mund të zhvillohet me sëmundje të zemrës, cirrozë dhe onkologji. Mëlçia rritet me këto sëmundje. Bakteret shfaqen në qelizat e organit, të cilat kontribuojnë në një rritje të pjesëve të tij.
Me hepatomegalinë, është e nevojshme t'i nënshtrohen një seri ekzaminimesh për të përcaktuar shkaqet e zhvillimit të saj. Këto mund të përfshijnë devijimet e mëposhtme:
 sëmundjet infektive
sëmundjet infektive- hepatiti,
- degjenerimi yndyror,
- onkologji,
- dehje me alkool ose ilaçe,
- zorrë e mëlçisë me substanca yndyrore,
- dietë e varfër,
- shfaqja e metastazave me lëng,
- bllokimi i venave të trupit,
- patologjia e proceseve metabolike,
- neoplazma beninje,
- cerozë,
- akumulimi i bakrit.
Hepatomegalia përcaktohet lehtësisht nga një ekzaminim fizik duke përdorur palpacionin. Në mungesë të ndonjë shqetësimi, mëlçia zakonisht nuk është e palpueshme. Me një organ të prekur, efekti i jashtëm do të shoqërohet me dhimbje të dhimbshme.
Në shumicën e rasteve, kjo patologji ndodh si pasojë e virusit, procesit inflamator dhe akumulimit të toksinave.
Me abuzimin e alkoolit, substancat toksike grumbullohen në mëlçi, të cilat çojnë në rritjen e këtij organi dhe shpretkës (hepatosplenomegaly).

Me një shkelje të aktivitetit të zemrës, staza e gjakut mund të zhvillohet. Nëse një shkelje e tillë ndodh në mënyrë sistematike, atëherë rezultati do të ndikojë në mëlçi. Por më shpesh, hepatomegalia zhvillohet me onkologji. Sëmundje të ngjashme ndikojnë në mëlçi, duke rritur madhësinë e tij dhe duke ndikuar negativisht në funksionalitetin.
Disordersrregullime difuze
Hepatomegalia e llojit difuz është nëse madhësia e mëlçisë tejkalon 13 cm. Secila prej dy lobeve të këtij organi ka një furnizim të veçantë të gjakut dhe fibra nervore. Indet e tyre janë qeliza të depërtuara nga shumë kapilarë nervorë. Secili lob ka kanalet e venave qendrore dhe biliare. Në rastin e devijimeve difuze, ndonjë nga këta elementë mosfunksionim.
 Ato mund të shkaktohen nga infeksioni streptokoksik. Pacienti ka një ndjenjë të rëndë në anën në anën e djathtë, në disa raste duke i dhënë tehut të shpatullave. Në këtë rast, të dridhura shfaqen rregullisht. Në këtë rast, terapia e drogës do të jetë e padobishme, dhe do të kërkohet ndërhyrje kirurgjikale.
Ato mund të shkaktohen nga infeksioni streptokoksik. Pacienti ka një ndjenjë të rëndë në anën në anën e djathtë, në disa raste duke i dhënë tehut të shpatullave. Në këtë rast, të dridhura shfaqen rregullisht. Në këtë rast, terapia e drogës do të jetë e padobishme, dhe do të kërkohet ndërhyrje kirurgjikale.
Me ndryshimet në natyrën difuze të shkaktuara nga dehja me pije alkoolike, helmi ose substancat e dëmshme, shfaqet dhimbje në nyje dhe rritet në parametrat e shpretkës.
Me hepatozë yndyrore
Në një pacient i cili është diagnostikuar me hepatozë yndyrore, mëlçia rritet si rezultat i modifikimit të hepatociteve në qelizat dhjamore. Më shpesh kjo ndodh për shkak të akumulimit të yndyrnave si rezultat i abuzimit të ushqimeve yndyrore, pijeve alkoolike dhe ilaçeve. Substancat toksike, një herë në mëlçi, degjenerojnë në qelizat yndyrore.Dhe mbivendosja e tyre bëhet shkaku i zhvillimit të hepatomegalisë.

Lexuesit tanë kanë përdorur me sukses Leviron Duo për trajtimin e mëlçisë. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Modifikime të tilla si rezultat mund të shkaktojnë cirrozë. Qelizat yndyrore grumbullohen, dhe, në rritje, formojnë ind lidhës. Në fazën e vonë të hepatozës yndyrore, shfaqen fragmente të tëra të indit lidhës. Shtë ata që bëhen shkaku i hepatomegalisë.
Patologji të tilla ndodhin në diabet mellitus, mosfunksionim të sistemit të tretjes, dehje, kequshqyerje, abuzim me antibiotikë ose ndryshime të shpeshta në dieta dhe modele dietike.
Në këtë rast, pacienti mund të manifestojë simptomat e mëposhtme:
 dhimbje në hipokondriumin e duhur,
dhimbje në hipokondriumin e duhur,- të vjella dhe nauze
- ndryshimi i pigmentimit dhe tonit të lëkurës,
- dispepsi,
- dëmtimi i shikimit.
Në fazën e fundit të sëmundjes, simptomat janë më të theksuara se në të tjerët.
Hepatomegalia mund të zhvillohet për një larmi arsyesh, por kjo është gjithmonë një shenjë e çrregullimeve të tjera në trup. Simptomat e saj varen nga shkaku i shfaqjes. Me një sëmundje të theksuar, simptomat e sëmundjes shfaqen edhe jashtë, d.m.th. zmadhuar shumë barku. Por në një fazë të hershme, vetëm një mjek mund të njohë simptomat.
 ndjesia e dhimbjes në hipokondriumin e duhur,
ndjesia e dhimbjes në hipokondriumin e duhur,- zverdhje e lëkurës
- skuqje dhe kruajtje,
- fryma e keqe
- lëngu në bark
- të përzier,
- kapsllëk ose diarre.
Lobi i majtë është rritur rrallë, kryesisht ai i djathtë. Lobi i majtë është i vendosur afër pankreasit, kështu që një rritje në këtë pjesë të mëlçisë zakonisht shoqërohet me çrregullime të gjëndrave. Në këtë rast, pacienti do të duhet të kryejë një ekzaminim të plotë.
Lobi i djathtë i mëlçisë është më shpesh i prirur ndaj hepatomegalisë. Kjo ndodh për shkak të ngarkesës më të madhe që është vendosur mbi të. Për më tepër, rritja e proporcionit mund të jetë e natyrshme, dhe jo pasojë e sëmundjes. Në diagnozë, shumica e vëmendjes i kushtohet anës së djathtë të mëlçisë, pasi është përgjegjës për ngarkesën kryesore dhe funksionalitetin.
Fëmijët dhe nënat
Në fëmijëri, hepatomegalia mund të zhvillohet në çdo moshë - nga të sapolindurit tek adoleshentët. Shkaku kryesor i këtij çrregullimi është kequshqyerja. Në fëmijët 5-7 vjeç, kjo patologji është e natyrshme, prandaj, hepatomegalia është e moderuar. Në këtë rast, nuk kërkohet trajtim.

Sidoqoftë, nëse së bashku me një rritje të mëlçisë, fëmija ka vjellje, të vjella, dhimbje, humbje të oreksit dhe skuqje, atëherë një mjek duhet të ekzaminohet sa më shpejt, sepse ekziston një probabilitet i lartë për të zhvilluar sëmundje serioze.
Shkaku i hepatomegalisë tek fëmijët janë:
- proceset inflamatore (rubeola, herpesi, infeksioni i parazitit, etj.),
- fibroza kongjenitale e mëlçisë,
- dështimi metabolik
- shkeljet e mëlçisë (limfoma, leuçemia),
- sëmundjet e frymëmarrjes
- patologjia e sistemit të qarkullimit të gjakut dhe biliare.
Hepatomegalia në fëmijëri nuk është një patologji më vete, por një shenjë e gjendjes së përgjithshme të të gjithë organizmit. Nëse një mjek tregoi një rritje të theksuar të mëlçisë gjatë palpimit, kjo do të thotë se është zhvilluar një fazë e moderuar e patologjisë.
Patologji me zhvillim intrauterine
Hepatomegalia në fetus është një mëlçi që tejkalon madhësinë normale. Meqenëse kjo patologji shkakton një rritje të vëllimit të barkut, është mjaft e lehtë ta zbuloni atë. Në këtë rast, ultratingulli zbulon shenjat ekoskopike të patologjisë.
Arsyet e kësaj shkelje janë faktorët e mëposhtëm:
 infeksion (dhenve, sifilis, rubeolë, etj.),
infeksion (dhenve, sifilis, rubeolë, etj.),- sëmundje të zemrës
- problemet metabolike
- formimi i etiologjive të ndryshme në mëlçi,
- hemoliza.
Ndonjëherë patologjia e shpretkës gjithashtu mund të shkaktojë hepatomegalinë tek një fëmijë gjatë zhvillimit të fetusit. Ju mund t'i zbuloni këto shkelje vetëm në muajt e fundit të shtatzënisë.
Sipas statistikave, në fetus, zmadhimi i mëlçisë është shumë më pak i zakonshëm sesa tek të sapolindurit. Për më tepër, për foshnjat, një rritje në madhësinë e organit në 2 cm konsiderohet normale. Por me një rritje më të madhe, ne tashmë po flasim për praninë e sëmundjeve kongjenitale, të cilat shkaktuan hepatomegalinë.
Shkeljet në gratë shtatzëna
Jo më rrallë, rritja e mëlçisë vërehet drejtpërdrejt në vetë gratë shtatzëna. Arsyet për këtë mund të jenë sëmundjet e zemrës, pengimi i traktit biliare, neoplazmat, devijimet në metabolizmin e lipideve, dëmtimi i zhvillimit të fetusit, etj.
Në këtë rast, nëna ka shenja të tilla si:
 verdhëz,
verdhëz,- të përzier,
- oreks i dobët
- lodhje të rënda,
- rrjetet vaskulare në bark,
- ënjtje e kërthizës.
Patologji të ngjashme shpesh shfaqen në shtatzëninë e vonë për shkak të rritjes së mitrës. Në të njëjtën kohë, mëlçia zhvendoset dhe rritet në madhësi, duke ndërlikuar kështu heqjen e biliare. Në këtë rast, hepatomegalia nuk zhvillohet si rezultat i disa sëmundjeve, përkatësisht gjatë shtatëzanisë.
Fazat e zhvillimit të patologjisë
Jehona e zhvillimit të këtij devijimi bën të mundur përcaktimin e fazës së saj. Në total, zhvillimi i patologjisë përbëhet nga tre faza:
Një fazë e pa ekspresuar ekoskopikisht tregon një rritje të lehtë të mëlçisë - me 1-2 cm Shkelja mund të zbulohet vetëm me ultratinguj, pasi në vetvete nuk shkakton bezdi. Por kjo mund të shkaktojë sëmundje, humbje të oreksit dhe dobësi, si dhe djegie të zemrës dhe rëndim në zgavrën e barkut. Kur një pacient shkon te një mjek, ai i përshkruhet ilaçe dhe dietë.

Kushti kryesor për terapi të suksesshme në këtë fazë është respektimi i ushqimit të duhur dhe refuzimi i zakoneve të këqija.
Faza e moderuar e hepatomegalisë - kjo diagnozë do të thotë që madhësia e mëlçisë është rritur pak mbi normale. Në këtë rast, të njëjtat simptoma shfaqen si me një formë të pashpresuar. Kjo patologji mund të zhvillohet me abuzim me alkoolin dhe kequshqyerjen. Shtë gjithashtu e mundur për të diagnostikuar sëmundjen duke përdorur ultratinguj. Patologjia do të vazhdojë të zhvillohet duke ruajtur të njëjtin mënyrë jetese jo normale.
Faza e shënuar karakterizohet nga një rritje e konsiderueshme në parametrat e mëlçisë. Shumica e zgavrës së barkut do të pushtohet nga ky organ i veçantë. Pasoja e një rritje kaq të madhe është funksionaliteti i dëmtuar i organeve të tjera. Patologjia e kësaj forme diagnostikohet vizualisht. Trajtimi me një fazë të theksuar duhet të përshkruhet menjëherë.
Metodat diagnostikuese
Mund të krijoni zhvillimin e hepatomegalisë me disa metoda. Së pari, mjeku palpon dhe ekzaminon gjendjen e jashtme të pacientit për të vlerësuar tonin e lëkurës dhe mundësinë e shfaqjes së kaviljeve vaskulare që shfaqen në bark. Pastaj, pacienti tashmë ka simptoma të sëmundjes dhe ilaçet që ai merr. Shtë e detyrueshme të zbuloni se sa shpesh ai pi alkool.
Në prani të shenjave parësore, përveç një analize biokimike të gjakut dhe testeve për mpiksjen e tij, është gjithashtu e nevojshme që t’i nënshtrohet një ekzaminimi të plotë për të përcaktuar simptomat ekografike të sëmundjes:
 MRI
MRI- Ultratinguj i barkut
- Rreze-X,
- biopsi.
Trajtimi i çdo faze të hepatomegalisë ka për qëllim eliminimin e shkaqeve të zhvillimit të patologjisë dhe eliminimin e simptomave që e shoqërojnë atë. Pa dështuar, përcaktohet një dietë dhe procedurat parandaluese. Në të njëjtën kohë, aktiviteti fizik është i kufizuar.
Nëse shkaku i patologjisë është hepatiti, atëherë përshkruhet një trajtim i veçantë, pas së cilës duhet të kalojnë të gjitha shkeljet në mëlçi. Por me një devijim në sfondin e cirrozës, mund të arrihet vetëm një ulje e mëlçisë, por jo shërimi i plotë i saj.
Ushqyerja për hepatosplenomegalinë dhe hepatomegalinë e thjeshtë duhet të përfshijë ushqime me sasi minimale të yndyrës dhe një proteinë maksimale. Ilaçet gjithashtu përshkruhen. Në patologji të rënda, diuretikët përshkruhen.
Nëse pacienti është diagnostikuar me cirrozë, duke shkaktuar rritje progresive të mëlçisë, atëherë pacienti është përshkruar një transplant.
Mjekësia popullore
Trajtimi me mjete juridike popullore mund të aplikohet në çdo fazë të sëmundjes. Por mbi të gjitha, është efektive në fazën fillestare.
Këtu janë disa receta të thjeshta popullore:
 Sherebelë dhe motherwort janë të përziera, derdhet 0,5 l ujë të valë. Ju mund të shtoni atyre rrënjët e luleradhiqe dhe çikore. Supë vlon për 30 minuta. mbi nxehtësi të ulët, pastaj të mbuluar për disa orë për të insistuar. Pas filtrimit, është gati për përdorim. Një tretësirë e ngjashme merret para ngrënies.
Sherebelë dhe motherwort janë të përziera, derdhet 0,5 l ujë të valë. Ju mund të shtoni atyre rrënjët e luleradhiqe dhe çikore. Supë vlon për 30 minuta. mbi nxehtësi të ulët, pastaj të mbuluar për disa orë për të insistuar. Pas filtrimit, është gati për përdorim. Një tretësirë e ngjashme merret para ngrënies.- Pas zgjimit dhe gjatë natës përdorni rregullisht ujin me 2 lugë të shtuar. mjaltë dhe lëng limoni.
- Disa herë në ditë, turshi nga lakër lule është e dehur.
- Daydo ditë, kungulli konsumohet - deri në 0.5 kg. Perimet mund të jenë ose të papërpunuara ose të ziera ose të pjekura, por pa përdorimin e vajit.
- Gjysma e panxhareve hahen të papërpunuara ose në një sallatë çdo ditë.
Gjithashtu, me hepatomegalinë, është e dobishme të përdorni manaferrat dëllinjë, vaj ulliri, mollë, lëng luleshtrydhe dhe arra.
Terapia dietike
Rregulli kryesor në trajtimin e një sëmundjeje të tillë është dieta.
Ushqimi duhet të merret pjesërisht në sasi të vogla. Mandatoryshtë e detyrueshme të përjashtohen ushqimet dhe pjatat e kripura, pikante, të skuqura dhe yndyrore, salcice dhe produkte të tymosura, mish yndyror, gjalpë, marinada, ushqim të konservuar, bishtajore dhe qepë. Gjithashtu, nuk mund të hani çokollatë, produkte të miellit dhe ëmbëlsirat.

Pjesa kryesore e ushqimit të pacientit duhet të përbëhet nga enët e ziera dhe të ziera pa përdorimin e vajit dhe erëza. Sasia e perimeve dhe frutave të konsumuara duhet të rritet.
Lista e produkteve të lejuara përfshin gjithashtu fruta të thata, produkte të qumështit, pulë, peshk me pak yndyrë, drithëra, supë, bllokim dhe mjaltë.
Masat parandaluese
Kompleksi parandalues kryesisht përfshin mbajtjen e një stili jetese të shëndetshëm, i cili konsiston në refuzimin e alkoolit dhe cigareve, ushqimin e duhur, ushtrimin e moderuar dhe përdorimin e vitaminave. Mos merrni sasi të mëdha droge, duke shpresuar në këtë mënyrë të kuroni hepatomegalinë. Abuzimi me drogat përkundrazi mund të shkaktojë një rritje edhe më të madhe të mëlçisë.
Cila është mundësia e një kurë?
Trajtimi dhe prognoza për hepatomegalinë varet nga faza e sëmundjes dhe shkaqet e saj. Nëse patologjia e zhvilluar si rezultat i një virusi ose bakterie, atëherë nuk do të jetë e vështirë për ta kuruar atë. Procesi i rikuperimit me helmim toksik të mëlçisë do të jetë pak më i komplikuar. Por nëse pacienti ka hepatozë yndyrore ose cirrozë, atëherë është pothuajse e pamundur t’i kurosh plotësisht.
STABILIN është një pezullim i veçantë që përdoret për rregullimin e proceseve metabolike dhe rivendosjen e rigjenerimit dhe funksioneve të qelizave të mëlçisë ...
- Metastazat e mëlçisë - sa jetojnë me ta?
- Metodat e diagnostikimit dhe trajtimit të hemangjomës kapilare të mëlçisë
- Pse formohet qelb në mëlçi? Shkaqet, simptomat dhe terapia e abscesit
- Sindromi citolitik - çfarë është? Shkaqet, simptomat dhe trajtimi i citolizës
- kryesor
- Sëmundja e mëlçisë
- Sëmundja e mëlçisë yndyrore
- Diabeti dhe sëmundja e mëlçisë yndyrore
Diabeti mellitus dhe sëmundja e mëlçisë yndyrore
Vyalov Sergey Sergeevich
PhD në Shkencat Mjekësore,
Qendra Mjekësore Evropiane
gastroenterolog-hepatolog i Qendrës Mjekësore Evropiane,
Anëtar i Shoqatës Amerikane të Gastroenterologjisë (AGA),
anëtar i Shoqatës Evropiane për Studimin e Mëlçisë (EASL),
Anëtar i Shoqatës Ruse të Gastroenterologjisë (RGA),
Anëtar i Shoqatës Ruse për Studimin e Mëlçisë (ROPIP).
Parimet e diagnostikimit dhe trajtimit
Nëse ka shenja të sëmundjes, duhet të kontaktoni institucionin mjekësor për ekzaminim. Për të konfirmuar hepatozën dhe për të përcaktuar shkallën e zhvillimit të saj, është e nevojshme të përdorni metodat e mëposhtme diagnostikuese:
- Konsultimi i një gastroenterologu (histori mjekësore, palpim),
- Diagnostifikimi i ultrazërit (ultratinguj),
- angiografia,
- Imazhe rezonancë magnetike (MRI),
- Analiza laboratorike e enzimave të mëlçisë.
Pas ekzaminimit të pacientit, hartohet një kurs terapie që synon detoksifikimin, rigjenerimin e organeve, korrigjimin e proceseve metabolike dhe eliminimin e faktorëve të rrezikut. Baza e kursit të trajtimit është një dietë e rreptë, e cila duhet të respektohet për një kohë të gjatë.
Dieta për hepatozën yndyrore
 Një dietë e veçantë është zhvilluar për pacientët me hepatozë yndyrore - një nga 15 dietat terapeutike të Pevzner.
Një dietë e veçantë është zhvilluar për pacientët me hepatozë yndyrore - një nga 15 dietat terapeutike të Pevzner.
Dieta e zhvilluar ju lejon të shmangni mbivlerësimin e trupit me yndyrna, por në të njëjtën kohë të plotësoni të gjitha kërkesat e një personi që udhëheq një mënyrë jetese aktive.
Dieta Nr. 5 gjithashtu ndihmon në uljen e peshës së përgjithshme të trupit - është e mundur të humbni rreth 5 kg peshë në 30 ditë. Ritmi i ngadaltë i humbjes së peshës është më pak stresues dhe ju lejon të kurseni rezultatin për një kohë të gjatë.
Produkte të lejuara (dieta nr. 5 sipas Pevzner):
- Mish i ligët (pa filma, tendona, kërc). Përdorni copë të copëtuar ose të tërë,
- Brendshmeve. Nga kjo kategori mund të gjuhesh vetëm,
- Zog - gjeldeti, mishi i pulës, por me lëkurën dhe yndyrën e hequr më parë,
- Peshku - varietete me pak yndyrë (bas det, cod, pike perch). Në një sasi të kufizuar, ju mund të havjar të zi dhe harengë të njomur,
- Pjekje, bukë e tharë (dje) thekër dhe grurë, pasta të pangrënshme, biskota të thata dhe biskota. Kufizoni këtë kategori ushqimi nëse pacienti është i trashë,
- Vezë pule - 1 copë. në ditë
- Supë: në ujë, supë me perime, qumësht me shtimin e drithërave ose perimeve,
- Produkte të qumështit - gjizë, qumësht, kefir, qumësht të pjekur të fermentuar dhe produkte të tjerë të qumështit të thartë, djathra të butë. Ushqimet yndyrore kufizojnë
- Qull, enët me drithëra - të ziera në ujë deri në puddings të pjekura, me avull ose të pjekura,
- Makaronat mund të jenë premium vetëm në sasi të kufizuara. Për trashje, përjashtoni
- Perime, manaferrat, frutat, zarzavatet. Do gjë përveç domateve, sorre, hudhër, qepë, fasule, rrepka, rrepka, manaferra dhe fruta,
- Smbëlsirat: karamele, reçel, mjaltë, sheqer në një sasi të kufizuar,
- Erëza: fletë gjiri, koriandër,
- Pije: lëngje të freskëta jo acidë, supë rruzullash, çaj të dobët. Kafeja është e pranueshme, por shumë e rrallë.
Bazuar në produktet e lejuara, duhet të krijoni një menu që plotëson kërkesat e mëposhtme:
- Sasia ditore e proteinave të konsumuara është 120 g,
- Shkalla ditore e yndyrës është 80 g,
- Futja ditore e karbohidrateve është deri në 300 g (ndërsa sheqeri nuk duhet të kalojë 60 g),
- Kripë - deri në 6 g
- Uji, pije (duke përjashtuar lëngun në enët) - të paktën 2 litra.
 Përveç dietës, është e nevojshme të braktisni zakonet e këqija, veçanërisht nga pirja e alkoolit.
Përveç dietës, është e nevojshme të braktisni zakonet e këqija, veçanërisht nga pirja e alkoolit.
Rekomandohet të futeni për sporte, sepse pasiviteti fizik dhe alkooli janë një nga faktorët kryesorë që krijojnë kushte të favorshme për zhvillimin e sëmundjes.
Përveç dietës dhe sportit (kjo është baza e trajtimit), ilaçe dhe shtesa dietike përdoren gjithashtu për të ruajtur funksionimin e mëlçisë.
Ilaçet për hepatozë
Përveç dietës, mjeku mund të këshillojë terapi me përdorimin e barnave të tilla:
- Hepatoprotektorët - Essentiale, Essliver, Berlition, Hepaforte, Phosphogliv, Essel Forte, Maksar, FanDetox, Liv 52, Heptral, Heptor, Karsil, Ovesol, Ursofalk, Hofitol, Gepabene, Galstena, Rezalyut Pro. Ky grup i barnave përshpejton metabolizmin e mëlçisë - toksinat eliminohen më shpejt, ndërsa përshkueshmëria e membranës së qelizave të organit është
- Antioksidantë - Retinol, Tocopherol,
- Vitamina B,
- Përgatitjet me selen.
Antioksidantët, seleni dhe vitaminat B mund të konsumohen në formën e një kompleksi vitaminave-minerale.
Disa tipare të agjentëve aktivë hepatoprotektivë, përgatitje të bazuara në to dhe dozen
Hepatoprotektorët bazohen në përbërës të ndryshëm aktivë, por ato funksionojnë në të njëjtën mënyrë. Disa prej tyre janë të kombinuara, domethënë, ata jo vetëm që kanë aftësinë të ruajnë përshkueshmërinë e membranës dhe të largojnë toksinat, por gjithashtu të kenë një efekt antidepresiv, kolerik, rigjenerues, anti-inflamator dhe të rrisin oreksin.
Droga aktive:

- Fosfolipidet janë substanca nga të cilat lindin membranat qelizore të mëlçisë. Mungesa e kësaj substance parandalon restaurimin e trupit. Barnat me bazë fosfolipide janë efektive vetëm me përdorim të zgjatur, mund të përshkruhen për hepatozë, e cila u zhvillua në sfondin e alkoolizmit ose diabetit mellitus. Funksionet e kësaj substance aktive përfshijnë: restaurimin e membranave qelizore, detoksifikimin dhe parandalimin e indeve mbresë. Bazuar në fosfolipidet, prodhohen ilaçet e mëposhtme: Essential Forte N (trajtimi: 2 kapsula / 3 herë në ditë, parandalimi: 1 kapsulë / 3 herë në ditë), Essliver forte (fosfolipide + vitamina, doza fillestare - 2 kapsula / 3 herë në ditë, një muaj më vonë, merrni 1 kapsulë / 3 herë në ditë), Rezalyut Pro (2 kapsula / 3 herë në ditë), Phosphogliv (1-2 kapsula / 3 herë në ditë, ose si injeksion). Ata praktikisht nuk kanë kundërindikacione, shpërndahen pa recetë. Efektet anësore përfshijnë reaksione alergjike, diarre,
- Ornitina - nuk përdoret për të trajtuar patologjitë e mëlçisë të shkaktuara nga abuzimi me alkoolin. Ndalohet marrja gjatë shtatëzanisë, laktacionit, dështimi i rëndë i veshkave. Përgatitjet: Ornitina (doza ditore - 3-6 g, e ndarë në 1-2 doza), Hepa-Merz,
- Acidi Ursodeoksikolik. Rekomandohet për përdorim në hepatozë të komplikuar nga kolestaza: ilaçi ka një efekt kolerik, shpërndan gurë dhe parandalon formimin e të rinjve, dhe ul kolesterolin në gjak. Mos përdorni për dështim hepatike dhe renale, gurë të mëdhenj, formacione me nivele të larta kalciumi, me obstruksion të traktit biliare. Përgatitjet: Ursoliv, Ursosan, Ursodez, Ursofalk, Urdox, Livodex. Dozimi 10-15 mg / 1 kg peshë e trupit, e ndarë në 2-3 doza, zgjat të paktën 6 muaj,
- Ademethionine - ka një efekt detoksifikues në trup dhe vepron si një kundër depresionit. Mund të përdoret për sëmundje të shkaktuara nga abuzimi me alkoolin. Mos përdorni në 1, 2 trimesters të shtatëzanisë dhe me laktacion. Ilaçet: Heptor (1 tabletë / 3-4 herë në ditë), Heptral (2 tableta / 3-4 herë në ditë),
- Ekstrakti i gjembaçit të qumështit - një antioksidant natyral, rikthen qelizat e mëlçisë, rrit oreksin, por trajtimi me hepatozë alkoolike me këtë ilaç do të jetë joefektiv. Përgatitjet: Hepabene (1 kapsulë / 3 herë në ditë), Silimar (2 tableta / 3 herë në ditë), Sibektan (2 tableta / 4 herë në ditë),
- Ekstrakt medicinal haze - një përgatitje barishtore e rekomanduar për hepatozë, spazëm të fshikëzës së tëmthit dhe kanalet. Ndalohet marrja me inflamacion të mëlçisë, traktit biliare, gjatë shtatëzënësisë dhe laktacionit,
- Acidi thioktik - përdoret për hepatozën që u ngrit në sfondin e zhvillimit të diabetit mellitus ose përdorimit të zgjatur të pijeve alkoolike. Ndalohet marrja gjatë shtatëzënësisë, me ushqyerjen me gji, intolerancën e laktozës. Përgatitjet: Berlition (2 tableta / 1 herë në ditë), acid lipoik, Oktolipen (2 tableta / 1 herë në ditë), Thiogamma, Thioctacid 600 T, Thioctacid BV, Tiolept, Espa-Lipon.
Hepatoprotektorët janë ilaçet kryesore për trajtimin e hepatozës që vijnë nga zhvillimi i diabetit ose alkoolizmit.
Terapia e drogës është vetëm një pjesë e vogël e një kursi të gjatë, i cili bazohet në ushqimin dietik.
Doesfarë bën pankreasi në trup?
Pankreasi përbëhet nga 2 pjesë të vendosura njëra brenda tjetrës. Një nga pjesët që ne e dimë më mirë ka një funksion tretës. Sekreton substanca të ndryshme - enzima që tretin kryesisht yndyrnat dhe karbohidratet. Një shkelje e këtij funksioni të pankreasit, e shoqëruar me inflamacionin e tij dhe një rënie në prodhimin e enzimave, quhet pankreatiti. Acuteshtë akut dhe kronik. Sidoqoftë, në kontekstin e diabetit, kjo është me interes të vogël për ne.
Një pjesë tjetër e pankreasit, e vendosur në formën e të ashtuquajturve ishujve të Langerhans, lëshon një numër të madh të substancave rregullatore - hormonet. Disa nga këto hormone janë përgjegjës për rritjen dhe zhvillimin e trupit dhe janë më domethënëse në një moshë të re. Një pjesë tjetër e hormoneve, në të vërtetë, është përgjegjëse për rregullimin e nivelit të glukozës në trup.
Pse kemi nevojë për glukozë?
Glukoza është burimi kryesor i energjisë në trup; të gjitha qelizat, indet dhe organet, përfshirë trurin, ushqehen me të. Meqenëse vlera e glukozës në trup është jashtëzakonisht e lartë, trupi në mënyra të ndryshme ruan sasinë e tij konstante në gjak. Ne mund të përcaktojmë nivelin e glukozës, normalisht përqendrimi i tij në gjak është nga 3.5 në 5.5 mmol / l (kjo diapazon mund të ndryshojë në laboratorë të ndryshëm në varësi të reagentëve që ata përdorin).
Kështu, për funksionimin normal, kryesisht të trurit dhe organeve të tjera në gjak, duhet të ruhet një përqendrim i vazhdueshëm i glukozës. Një ulje në sasinë e saj quhet hipoglicemia dhe mund të çojë në komplikime serioze, deri në gjendje kome hipoglikemike! Një rritje e glukozës quhet hiperglicemi dhe gjithashtu mund të çojë në zhvillimin e diabetit mellitus, në komplikime të rënda nga zemra, truri, enët e gjakut, madje edhe koma hiperglicemike ose hiperosmolare!
Niveli i glukozës (sheqerit) në trup mund të krahasohet me sasinë e benzinës në makinë. Për shembull, kur një shofer vëren një nivel të ulët të benzinës në të cilën po punon motori, ai shkon në një benzinë dhe rikthen karburantin në rezervuar. Në të njëjtën mënyrë, trupi, duke vërejtur një nivel të ulët të glukozës, me ndihmën e trurit na tregon se çfarë duhet të hamë. Shoferi rimbush makinën e tij me po aq karburant sa duhet për të arritur në stacionin tjetër të karburantit ose në destinacionin e tij. Truri gjithashtu jep një sinjal të ngopjes kur shënon nivelin e ushqimit të konsumuar, të mjaftueshëm deri në rostiçeri tjetër.
Si zhvillohet diabeti?
Kjo sëmundje zhvillohet kur i mbushim trupat tanë në tepricë, me sasinë që ai nuk i nevojitet. Por, nëse shoferi derdh shumë karburant në makinë, atëherë ajo derdhet nga rezervuari i gazit, duke krijuar një rrezik zjarri jo vetëm të makinës, por të të gjithë stacionit të karburantit. Përkundrazi, një person, duke mbushur trupin e tij me një tepricë të ushqimit me energji të lartë, krijon një ngarkesë të rritur në mëlçi dhe pankreas. Nëse overeating, kryesisht ushqime me energji të lartë të pasura me karbohidrate dhe yndyrna, ndodh rregullisht, në fund trupi nuk i reziston kësaj ngarkese ... Pastaj zhvillohet pankreatiti, diabeti, sëmundja e mëlçisë yndyrore.
Si lidhet diabeti me mëlçinë?
Rezulton se gjithçka është mjaft e thjeshtë. Qarkullimi ynë i gjakut është rregulluar në atë mënyrë që të gjitha substancat që treten në stomak dhe zorrët të zhyten në zorrët në gjak, i cili më pas hyn pjesërisht në mëlçi. Dhe përveç një ngarkese të lartë në pjesën tretëse të pankreasit, sepse ajo duhet të tretë gjithë këtë vëllim të ushqimit, krijohet një ngarkesë e lartë në mëlçi dhe pjesën rregullatore të pankreasit.
Mëlçia duhet të kalojë nëpër të gjitha yndyrnat nga ushqimi, dhe ato kanë një efekt të dëmshëm në të. Pankreasi diku duhet të "bashkojë" të gjitha karbohidratet dhe glukozën e marrë me ushqim - sepse niveli i tij duhet të jetë i qëndrueshëm. Kështu që trupi i kthen karbohidratet e tepërta në yndyrna dhe përsëri shfaqet efekti i dëmshëm i yndyrnave në mëlçi! Dhe pankreasi është varfëruar, detyrohet të prodhojë gjithnjë e më shumë homonë dhe enzima. Deri në një pikë të caktuar, kur pezmatimi zhvillohet në të. Dhe mëlçia, duke u dëmtuar vazhdimisht, nuk digjet deri në një pikë të caktuar.
Steatoza hepatike dhe steatohepatiti
Të gjitha yndyrat e marra përmbajnë kolesterol, trigliceride dhe lipoproteina të ndryshme. Ato grumbullohen në mëlçi në sasi të mëdha, mund të shkatërrojnë qelizat e mëlçisë dhe të shkaktojnë inflamacion. Nëse yndyra e tepërt nuk mund të neutralizohet plotësisht nga mëlçia, ajo bartet nga qarkullimi i gjakut në organe të tjera. Depozitimi i yndyrnave dhe kolesterolit në enët e gjakut çon në zhvillimin e arteriosklerozës, provokon më tej zhvillimin e sëmundjes koronare të zemrës, sulmet në zemër dhe goditjet. Depozitimi i yndyrnave dhe kolesterolit dëmton pankreasin, duke prishur metabolizmin e glukozës dhe sheqerit në trup, duke kontribuar kështu në zhvillimin e diabetit mellitus.
Yndyrnat e grumbulluara në mëlçi janë të ekspozuara ndaj radikalëve të lirë, dhe fillon peroksidimi i tyre. Si rezultat, formohen forma aktive të ndryshuara të substancave që kanë një efekt shkatërrues edhe më të madh në mëlçi. Ato aktivizojnë qeliza të caktuara të mëlçisë (qelizat yjore) dhe indi normal i mëlçisë fillon të zëvendësohet me ind lidhës. Fibroza e mëlçisë zhvillohet.
Kështu, i gjithë grupi i ndryshimeve që lidhen me metabolizmin e yndyrave në trup dëmton mëlçinë, duke çuar në zhvillimin e:
- steatoza (akumulimi i tepërt i yndyrës në mëlçi),
- steatohepatit (ndryshime inflamatore në mëlçi të një natyre të yndyrshme),
- fibrozë e mëlçisë (formimi i indit lidhës në mëlçi),
- cirroza e mëlçisë (dëmtuar të gjitha funksionet e mëlçisë).
Kur dhe si të dyshoni për këto ndryshime?
Para së gjithash, duhet të filloni të tingëlloni alarmin për ata që janë diagnostikuar tashmë. Kjo mund të jetë një nga diagnozat e mëposhtme: ateroskleroza, dislipidemia, sëmundja koronare e zemrës, pectoris pectoris, infarkt miokardi, atheroskleroza postinfarktike, hipertensioni arterial, hipertensioni, diabeti mellitus, toleranca e dëmtuar e glukozës, rezistenca ndaj insulinës, sindromi metabolik ,.
Nëse keni një nga diagnozat e mësipërme, këshillohuni me një mjek për të kontrolluar dhe monitoruar gjendjen e mëlçisë, si dhe caktimin e trajtimit.
Nëse, si rezultat i ekzaminimit, ju keni zbuluar devijime të një ose disa parametrave laboratorikë në një test gjaku, për shembull, kolesterol të ngritur, trigliceride, lipoproteina, ndryshime në glukozë ose hemoglobinë të glikoziluar, si dhe një rritje të treguesve që karakterizojnë funksionin e mëlçisë - AST, ALT, TSH, fosfataza alkaline , në disa raste, bilirubin.
Nëse niveli i një ose më shumë parametrave është ngritur, konsultohuni edhe me një mjek për të sqaruar gjendjen e shëndetit, për të kryer diagnozë të mëtejshme dhe për të përshkruar trajtim.
Nëse keni një ose më shumë simptoma ose faktorë rreziku për zhvillimin e sëmundjeve, gjithashtu duhet të shihni një mjek për të vlerësuar më saktë rrezikun, të përcaktoni nevojën për një ekzaminim dhe të përshkruani trajtim. Faktorët e rrezikut ose simptomat e sindromës metabolike janë mbipesha, beli i lartë, rritja periodike ose e vazhdueshme e presionit të gjakut, përdorimi i sasive të mëdha të ushqimeve të yndyrshme ose të skuqura, ëmbël, miell, alkool.
Willfarë do të rekomandojë mjeku?
Në çdo rast, në prani të një sëmundjeje ose pranisë së treguesve të rritur në analizat ose praninë e simptomave dhe faktorëve të rrezikut, këshillimi i specialistit është i nevojshëm!
Ju duhet të kontaktoni disa specialistë menjëherë - një terapist, kardiolog, endokrinolog dhe gastroenterolog. Nëse në këtë situatë gjendja e mëlçisë është më e interesuar, mund të kontaktoni një gastroenterolog ose hepatolog.
Mjeku do të përcaktojë ashpërsinë e shkeljeve ose ashpërsinë e sëmundjes, në varësi të kësaj, në rast nevoje reale, do t'ju përshkruaj një ekzaminim dhe do t'ju tregojë se çfarë saktësisht në këtë ekzaminim do të jetë i rëndësishëm për vlerësimin e rreziqeve.
Para, pas ose gjatë ekzaminimit, mjeku mund të përshkruajë trajtim, kjo do të varet nga ashpërsia e simptomave dhe çrregullimeve të zbuluara.
Më shpesh, disa ilaçe përdoren për të trajtuar sëmundjen e mëlçisë yndyrore në kombinim me diabet mellitus, domethënë në prani të një sindromi metabolik: për të korrigjuar gjendjen e mëlçisë, për të ulur kolesterolin, për të rikthyer ndjeshmërinë e trupit ndaj glukozës, për të ulur presionin e gjakut, për të zvogëluar rrezikun e sulmeve në zemër dhe goditje, dhe disa të tjera.
Unsshtë e pasigurt të eksperimentosh në mënyrë të pavarur me një modifikim të trajtimit ose përzgjedhjes së barnave! Konsultohuni me një mjek për trajtim!
Cilat ilaçe përdoren për të rivendosur funksionin e mëlçisë?
Një rol të rëndësishëm në trajtim luhet duke ulur peshën e tepërt, duke rritur aktivitetin fizik, një dietë të veçantë me kolesterol të ulët dhe karbohidrate të shpejta, në varësi të situatës, madje mund të keni nevojë të merrni parasysh "njësi buke".
Për trajtimin e sëmundjeve të mëlçisë, ekziston një grup i tërë ilaçesh që quhen hepatoprotektorë. Jashtë vendit, ky grup ilaçesh quhet citoprotektorë. Këto ilaçe kanë një natyrë dhe strukturë kimike të ndryshme - ka përgatitje bimore, përgatitje me origjinë shtazore, ilaçe sintetike. Sigurisht, pronat e këtyre ilaçeve janë të ndryshme dhe ato përdoren kryesisht për sëmundje të ndryshme të mëlçisë. Në situata të vështira, përdoren disa ilaçe menjëherë.
Për trajtimin e sëmundjes së mëlçisë yndyrore, zakonisht përshkruhen përgatitjet e acidit ursodeoksikolik dhe fosfolipidet thelbësore. Këto ilaçe zvogëlojnë peroksidimin e lipideve, stabilizojnë dhe riparojnë qelizat e mëlçisë. Për shkak të kësaj, efekti dëmtues i yndyrave dhe radikalëve të lirë është zvogëluar, ndryshimet inflamatore në mëlçi, proceset e formimit të indit lidhës gjithashtu zvogëlohen, si rezultat, zhvillimi i fibrozës dhe cirrozës së mëlçisë është ngadalësuar.
Përgatitjet e acidit ursodeoksikolik (Ursosan) kanë një efekt më stabilizues në membranat qelizore, duke parandaluar kështu shkatërrimin e qelizave të mëlçisë dhe zhvillimin e inflamacionit në mëlçi. Ursosan gjithashtu ka një efekt kolerik dhe rrit sekretimin e kolesterolit së bashku me biliare. Kjo është arsyeja pse përdorimi i tij i preferuar në sindromën metabolike. Përveç kësaj, Ursosan stabilizon kanalet biliare të zakonshme në fshikëz e tëmthit dhe pankreasit, duke ushtruar një efekt të dobishëm në këto organe, gjë që është veçanërisht e rëndësishme për pankreatitin.
Sëmundja e mëlçisë yndyrore, e kombinuar me metabolizëm të dëmtuar të sheqerit dhe glukozës, kërkon përdorimin e ilaçeve shtesë në trajtim.
Ky artikull jep informacion të kufizuar mbi metodat dhe metodat për trajtimin e sëmundjeve të mëlçisë. Kujdes kërkon që të shkoni te mjeku për të gjetur regjimin e duhur të trajtimit!

 sëmundjet infektive
sëmundjet infektive dhimbje në hipokondriumin e duhur,
dhimbje në hipokondriumin e duhur, ndjesia e dhimbjes në hipokondriumin e duhur,
ndjesia e dhimbjes në hipokondriumin e duhur, infeksion (dhenve, sifilis, rubeolë, etj.),
infeksion (dhenve, sifilis, rubeolë, etj.), verdhëz,
verdhëz, MRI
MRI Sherebelë dhe motherwort janë të përziera, derdhet 0,5 l ujë të valë. Ju mund të shtoni atyre rrënjët e luleradhiqe dhe çikore. Supë vlon për 30 minuta. mbi nxehtësi të ulët, pastaj të mbuluar për disa orë për të insistuar. Pas filtrimit, është gati për përdorim. Një tretësirë e ngjashme merret para ngrënies.
Sherebelë dhe motherwort janë të përziera, derdhet 0,5 l ujë të valë. Ju mund të shtoni atyre rrënjët e luleradhiqe dhe çikore. Supë vlon për 30 minuta. mbi nxehtësi të ulët, pastaj të mbuluar për disa orë për të insistuar. Pas filtrimit, është gati për përdorim. Një tretësirë e ngjashme merret para ngrënies.