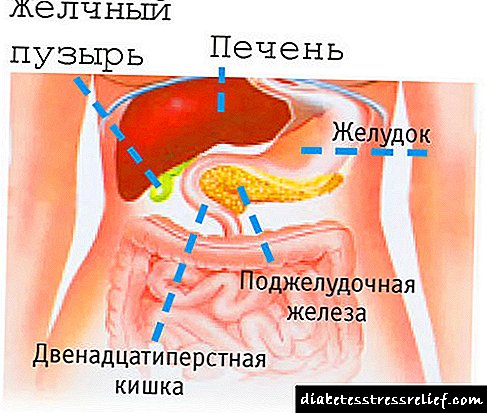
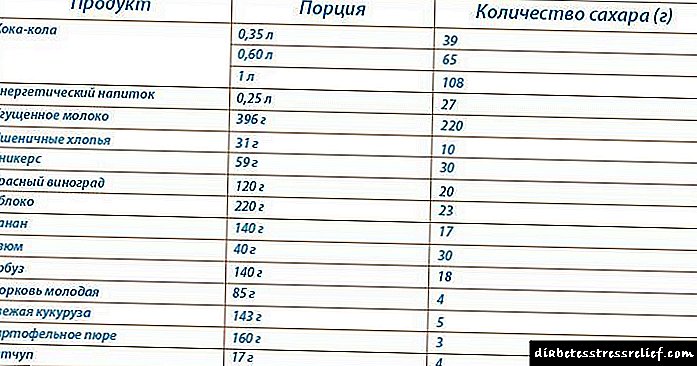
Cilat janë ndërlikimet e diabetit
Komplikimet e vonshme të diabetit janë jospecifike (ndodhin me lloje të ndryshme të diabetit), këto përfshijnë:
1. mikro- dhe makroangiopatia (ateroskleroza e arterieve të mëdha),
Shkaku kryesor i ndërlikimeve të vonshme të diabetit është hiperglicemia, hiperlipidemia dhe hiperkolesterolemia. Ato çojnë në dëmtimin e enëve të gjakut dhe mosfunksionim të organeve dhe indeve të ndryshme nga glikozilimi i proteinave, formimi i sorbitolit dhe aktivizimi i aterosklerozës.
Gjatë glikozilimit të proteinave (proteoglikaneve, kolagjeneve, glikoproteinave) të membranave të bodrumit, shkëmbimi i tyre, korrelacioni dhe organizimi strukturor shqetësohen, membranat e bodrumit bëhen më të trasha dhe zhvillohen angiopatitë.
Makroangiopatitë manifestohen në lezione të enëve të mëdha dhe të mesme të zemrës, trurit, ekstremiteteve të poshtme. Proteinat glikozilizuese të membranave të bodrumit dhe matricës ndërqelizore (kolagjenit dhe elastinës) zvogëlojnë elasticitetin e arterieve. Glikozilimi në ndërthurje me hiperlipideminë e ilaçeve të glikoziluar dhe hiperkolesterolemisë është shkaku i aktivizimit të arteriosklerozës.
Mikroangiopatitë janë rezultat i dëmtimit të kapilarëve dhe enëve të vogla. Manifestohet në formën e nefro-, neuro- dhe retinopatisë.
Nefropatia zhvillohet në rreth një e treta e pacientëve me diabet. Një shenjë e fazave të hershme të nefropatisë është mikroalbuminuria (brenda 30-300 mg / ditë), e cila më pas zhvillohet në sindromën klasike nefrotike, e karakterizuar nga proteinuria e lartë, hipoalbuminemia dhe edemë.
Retinopatia, ndërlikimi më serioz i diabetit dhe shkaku më i zakonshëm i verbërisë, zhvillohet në 60-80% të pacientëve me diabet. Në fazat e hershme, zhvillohet retinopatia bazale, e cila manifestohet në hemorragji të retinës, vazodilim të retinës dhe edemës. Nëse ndryshimet nuk ndikojnë në makula, humbja e shikimit zakonisht nuk ndodh. Në të ardhmen, retinopatia proliferative mund të zhvillohet, e manifestuar në neoplazmat e retinës dhe enëve qelqore. Fragiliteti dhe përshkueshmëria e lartë e anijeve të sapoformuara përcaktojnë hemorragji të shpeshta në retinën ose trupin qelqor. Në vendin e mpiksjes së gjakut, fibroza zhvillohet, gjë që çon në shkëputjen e retinës dhe humbjen e shikimit.
Diabeti mellitus (me pak fjalë - diabeti) karakterizohet nga një kurs i paqëndrueshëm dhe kompleks dhe, pothuajse në të gjitha rastet, herët a vonë çon në zhvillimin e komplikimeve të ndryshme.
Arsyeja kryesore për zhvillimin e ndonjë ndërlikimi të diabetit është një rritje kronike e sasisë së glukozës në gjak. Ekspertët mjekësorë rekomandojnë që të gjithë personat me diabet të kontrollojnë gjithmonë rreptësisht sheqerin në gjak dhe të kryejnë me kohë të gjitha masat e nevojshme parandaluese dhe terapeutike.
Komplikimet akute të diabetit
Komplikimet akute të sëmundjes në fjalë paraqesin rrezikun dhe kërcënimin më të madh për jetën e një diabetiku, pasi janë ato që mund të çojnë në vdekjen e pacientit.
Komplikimet akute përfshijnë:
- Ketoacidosis. Zhvillohet për shkak të akumulimit të produkteve metabolike në gjak. Simptomat kryesore përfshijnë: humbjen e vetëdijes, dëmtimin funksional të sistemeve dhe organeve të ndryshme të brendshme. Ketoacidoza është më e ndjeshme ndaj personave që vuajnë nga diabeti tip 1.
- Hypoglycemia. Mund të zhvillohet për shkak të një rënie të mprehtë të glukozës plazmatike. Simptomat: mungesa e reagimit të duhur të nxënësit ndaj dritës, humbja e vetëdijes, një rritje e mprehtë e sasisë së sheqerit në plazmë sa më shpejt të jetë e mundur, ngërçe, djersitje e tepruar, në disa raste, gjendje gjendje kome. Hipoglikemia mund të zhvillohet te diabetikët, pacientët jo vetëm 1, por edhe 2 lloj diabeti.
- Koma hiposmolare. Shfaqet me një përmbajtje të rritur të glukozës në gjak, si dhe natrium. Zhvillimi i tij shoqërohet me dehidrim të zgjatur të trupit. Simptomat kryesore përfshijnë polidipsia dhe poluria. Zhvillimi i këtij komplikacioni është më i ndjeshëm për njerëzit e moshuar, pacientët.
- Koma laktacidotike. Baza e zhvillimit është akumulimi i tepërt i acidit laktik në gjak. Simptomat kryesore të saj janë marramendja, kërcimi i papritur në presionin e gjakut, dështimi i frymëmarrjes dhe vështirësia në urinim. Kjo ndërlikim në shumicën e rasteve shfaqet te diabetikët e moshës së pjekur (50 vjeç e më të vjetër).
Vlen të përmendet se komplikimet akute të diabetit mellitus tek fëmijët dhe të rriturit janë identike, prandaj është e rëndësishme të monitoroni me kujdes gjendjen e shëndetit dhe simptomat specifike të manifestuara në një diabetik të çdo kategorie moshe. Secila prej ndërlikimeve të mësipërme mund të zhvillohet shumë shpejt, në disa raste në disa orë. Me një përkeqësim të mprehtë të mirëqenies dhe shfaqjen e ndonjë prej shenjave të mësipërme të komplikimeve të diabetit, menjëherë duhet të kërkoni ndihmë të kualifikuar mjekësore.
Komplikimet kronike të diabetit
Komplikimet kronike të diabetit shkaktohen nga një kurs i zgjatur i sëmundjes. Edhe me respektimin e duhur të të gjitha masave të nevojshme mjekësore, diabeti mellitus përkeqëson seriozisht gjendjen shëndetësore të secilit pacient. Meqenëse kjo sëmundje gjatë një periudhe të gjatë mund të ndryshojë përbërjen e gjakut në drejtimin patologjik, mund të pritet shfaqja e komplikimeve të ndryshme kronike që prekin çdo organ të brendshëm dhe sisteme të një personi.
Më shpesh me komplikime kronike vuajnë:
- Anije. Llamba e tyre gjatë diabetit afatgjatë mund të ngushtohet ndjeshëm, dhe muret e tyre bëhen më të hollë dhe më pak të depërtueshëm për të gjitha substancat e dobishme që hyjnë në trup. Kjo mund të provokojë zhvillimin e patologjive të ndryshme serioze të zemrës.
- Veshkat. Me një kurs të gjatë të sëmundjes, në shumicën e rasteve, zhvillohet dështimi i veshkave.
- Lëkurë. DM mund të ndikojë negativisht në lëkurën e një personi. Meqenëse fluksi i gjakut në indet e lëkurës është zvogëluar ndjeshëm me këtë sëmundje, ulcerat trofike mund të shfaqen në të, të cilat shpesh bëhen burimi kryesor i infeksioneve dhe lezioneve të ndryshme.
- Sistemi nervor. Me diabetin, sistemi nervor pëson ndryshime të rëndësishme. Para së gjithash, ndryshime të tilla reflektohen në shfaqjen e sindromës së pandjeshmërisë së gjymtyrëve. Pacienti fillon të përjetojë dobësi të vazhdueshme në gjymtyrët, i shoqëruar nga dhimbje të forta dhe të zgjatura. Në disa nga rastet më komplekse, ndryshimet në sistemin nervor mund të provokojnë zhvillimin e paralizës.
Komplikimet e vonshme të diabetit
Komplikimet e vonshme të diabetit mellitus kanë tendencë të zhvillohen ngadalë gjatë disa viteve të përparimit të sëmundjes. Rreziku i komplikimeve të tilla është se ato gradualisht, por shumë seriozisht përkeqësojnë shëndetin e përgjithshëm të diabetikëve. Ekspertët mjekësorë argumentojnë se edhe me zbatimin kompetent dhe të rregullt të të gjitha masave terapeutike të përcaktuara, është jashtëzakonisht e vështirë të mbrohen nga zhvillimi i komplikimeve të tilla.
Komplikimet e vona përfshijnë:
- Retinopatia. Karakterizohet me dëmtim të retinës, e cila mund të provokojë jo vetëm shkëputjen e saj, por edhe hemorragji në fundus. Kjo sëmundje mund të çojë në një humbje të plotë të funksionit vizual. Retinopatia shpesh gjendet tek diabetikët “me përvojë” që vuajnë nga ndonjë lloj sëmundjeje, megjithatë, ajo më së shpeshti zhvillohet te njerëzit me diabet tip 2.
- Angiopatin. Shtë një shkelje e përshkueshmërisë vaskulare. Mund të provokojë shfaqjen e trombozës dhe aterosklerozës. Angiopatia zhvillohet shumë shpejt, në disa raste në më pak se një vit.Pacientët 1 dhe 2 lloj diabeti mund të preken nga kjo patologji.
- Polineuropatinë. Me këtë sëmundje, një person humbet ndjeshmërinë ndaj dhimbjes dhe nxehtësisë në gjymtyrët e poshtme dhe të sipërme. Simptomat përfshijnë djegien dhe mpirjen në krah dhe këmbë. Kjo patologji mund të ndodhë në çdo diabetik.
- Këmba diabetike. Dëmtimi i këmbëve, në të cilat shfaqen ulcerat dhe absceset në këmbë. Në shumicën e rasteve, kjo patologji çon në ndërhyrje kirurgjikale, përfshirë amputimin e gjymtyrëve të prekur. Meqenëse çdo pacient me diabet mund të zhvillohet, mjekët rekomandojnë që të gjithë, pa përjashtim, t'i kushtojnë vëmendje më të madhe higjienës dhe rehati në këmbë.
Masat terapeutike dhe parandaluese
 Trajtimi i komplikimeve të diabetit konsiston, para së gjithash, në parandalimin e tyre. Diabetikët duhet të ndjekin rregullisht të gjitha recetat themelore mjekësore për të parandaluar zhvillimin e komplikimeve të ndryshme të diabetit dhe për të monitoruar çdo luhatje të sheqerit në gjak. Edhe me zhvillimin e çfarëdo lloj ndërlikimesh, është e rëndësishme që menjëherë të merren masa të përshtatshme për normalizimin e niveleve të glukozës në plazmë, pasi kjo varet jo vetëm nga natyra e rrjedhës së vetë diabetit, por edhe nga pasojat patologjike që ajo shkaktoi.
Trajtimi i komplikimeve të diabetit konsiston, para së gjithash, në parandalimin e tyre. Diabetikët duhet të ndjekin rregullisht të gjitha recetat themelore mjekësore për të parandaluar zhvillimin e komplikimeve të ndryshme të diabetit dhe për të monitoruar çdo luhatje të sheqerit në gjak. Edhe me zhvillimin e çfarëdo lloj ndërlikimesh, është e rëndësishme që menjëherë të merren masa të përshtatshme për normalizimin e niveleve të glukozës në plazmë, pasi kjo varet jo vetëm nga natyra e rrjedhës së vetë diabetit, por edhe nga pasojat patologjike që ajo shkaktoi.
Parandalimi i komplikimeve të diabetit përfshin:
- kontrolli i sheqerit në gjak
- mbikëqyrje të rregullt mjekësore dhe ekzaminim mjekësor,
- pajtueshmërinë me sistemin dietik,
- hartimi i një regjimi të qartë të ditës (është e nevojshme të përcaktoni me saktësi kohën e ngritjes së mëngjesit dhe shkimit në shtrat, kohëzgjatjen e punës, orët e administrimit të injeksioneve të insulinës, etj.),
- aktivitet i moderuar fizik dhe pushim i mire,
- ruajtjen e higjenës dhe pastërtisë personale në shtëpi,
- mbështetja e imunitetit dhe trajtimi në kohë i ftohjeve dhe sëmundjeve infektive.
Sigurisht, çdo ndërlikim i diabetit nuk mund të kurohet me të gjitha masat e mësipërme, pasi që secili rast kërkon përdorimin e ilaçeve të caktuara dhe një numër procedurash dhe terapish speciale. Sidoqoftë, pajtueshmëria me rekomandime të tilla jo vetëm që do të ndihmojë në mbajtjen e një kursi të qëndrueshëm të diabetit, por gjithashtu do të zvogëlojë ndjeshëm rrezikun e shfaqjes së ndonjë ndërlikimi të mundshëm të kësaj sëmundjeje.
Faktori kryesor i përfshirë në zhvillimin e angiopatisë në diabet është hiperglicemia. Kjo shpjegon rëndësinë e trajtimit të duhur të diabetit, gjegjësisht, sigurimin e kompensimit për çrregullimet e metabolizmit të karbohidrateve - normoglikemia dhe aglykosuria. Kjo dëshmohet nga studimet e ardhshme afatgjata të DCCT (për diabetin mellitus tip 1) dhe studimin e UKPDS.
Retinopatia diabetike. Përveç kompensimit të rreptë të diabetit, terapi shtesë kryhet edhe në varësi të fazës së retinopatisë diabetike. Për diagnostikimin me kohë të fazave fillestare të retinopatisë, është i nevojshëm një ekzaminim i rregullt (1 herë në vit) oftalmoskopik, dhe kur shfaqen shenjat e para të retinopatisë, një okulist duhet të ekzaminojë një pacient të tillë çdo gjashtë muaj. Pacientët me retinopati diabetike jo-përhapëse me një rritje të lipideve të gjakut, tregohet se mjekohen me ilaçe për uljen e lipideve dhe antioksidantë, ilaçe heparine me peshë të ulët molekulare (sulodexide, Wessel duet F), dipyridamole.
Mjeti kryesor për të stabilizuar fillimin e retinopatisë, dhe për këtë arsye parandalimin e verbërisë, është koagulimi me lazer, i cili kryhet duke përdorur një lazer argoni, krypton ose rubin në formën e një lokali (në prani të mikroaneurizmave të shumëfishtë, hemoragjive retinale dhe preretinale), fokale (me retinopati jo-proliferative) dhe edemë retinale në polin e saj të pasmë) ose koagulim panretinal (me retinopati proliferative).Me retinopatinë diabetike proliferative të komplikuar nga hemorragjia qelqi dhe prania e indit proliferativ, disa autorë rekomandojnë krokoagulim, i cili mund të përmirësojë ose stabilizojë shikimin e mbetur dhe parandalon zhvillimin e verbërisë së plotë. Hemorragjitë qelqi janë një tregues për vitrektominë.
Nefropatia diabetike.
Së bashku me kontrollin e rreptë të glikemisë në pacientët me diabet mellitus tip 1, çdo vit, duke filluar nga viti 5-të nga fillimi i diabetit, urina duhet të ekzaminohet për mikroalbuminuria, dhe me shenja të retinopatisë diabetike, ekzaminimi kryhet pavarësisht nga kohëzgjatja e diabetit. Në diabetin mellitus tip 2, një test i urinës kryhet çdo gjashtë muaj duke filluar nga momenti i diagnostikimit. Duhet pasur parasysh se me infeksione të traktit urinar, përdorimin e një diete me proteina të lartë, ushtrime të rënda fizike, sëmundje infektive, gjendje të ndryshme stresuese, mund të ketë rezultate "pozitive të rreme" gjatë ekzaminimit të urinës për mikroalbuminuria. Kur ndodh proteinuria, kërkohet monitorim i një rritje të sekretimit të albuminës, si dhe sistematik (një herë në gjashtë muaj, përcaktimi i presionit të gjakut dhe kryerja e një testi Reberg).
Në fazën e mikroalbuminuria, ilaçet nga grupi i enzimës konvertuese të angiotenzinës rekomandohen në doza minimale të captopril (capoten) 12.5 mg 2-3 herë në ditë, enalapril (renitec, enap) 2.5 mg 2 herë në ditë, perindopril (prestarium) 2 mg një herë në ditë, ramipril (tritace) 1.25 mg 1-2 herë në ditë.
Ju mund t'i merrni këto ilaçe në kurse (kohëzgjatja e kursit 2-3 muaj, 2-3 kurse në vit) me mikroalbuminuria minimale (më pak se 100 mg / ditë) ose vazhdimisht (me mikroalbuminuria mbi 100 mg në ditë). Përveç kësaj, një efekt pozitiv është vërejtur kur përdorni sulodexide në mënyrë intramuskulare (1 ml në ditë për 20 ditë) ose oralisht 1-2 kapsula 2 herë në ditë për 6-8 javë.
Në fazën e proteinuritia rekomandohet një dietë me një kufizim të klorurit të natriumit dhe proteinave shtazore deri në 40 g / ditë, dhe me një rritje të presionit të gjakut, administrimin e frenuesve të enzimës konvertuese të angiotenzinës në doza terapeutike që janë 2-2,5 herë më të larta se ato të përdorura për të reduktuar mikroalbuminuria. Për trajtimin e hipertensionit në diabet mellitus, ilaçet e dëshiruar janë frenuesit e enzimës konvertues të angiotenzinës, joefektiviteti i të cilave rekomandon përdorimin e antagonistëve të kalciumit (diltiazem, nifedipinë ose verapamil), p-bllokues selektiv (atenolol, lokren, etj.), Diuretikë loop (furosemide), antivas droga me veprim qendror (klonidina, etj.). Presioni i pranueshëm i gjakut - jo më i lartë se 130/85 mm Hg Shkeljet e metabolizmit të yndyrës kërkojnë përdorimin e ilaçeve për uljen e lipideve.
Në fazën e dështimit të veshkave, pacientët transferohen në terapi me insulinë dhe vazhdojnë trajtimin me frenuesit e enzimës konvertuese të angiotenzinës (ose ilaçeve të tjerë antihipertensivë), në prani të hiperlipidemisë, ilaçeve për uljen e lipideve, enterosorbentët, hemodezën e përshkruar, pacientët vazhdojnë të jenë në dietë me kufizim të proteinave shtazore. Në fazën përfundimtare të nefropatisë diabetike, tregohen trajtime ekstrakorporale (dializë peritoneale, plazmaperezë, hemosorbim, hemodializë, transplantim i veshkave, mundësisht me transplantim të njëkohshëm të pankreasit).
Neuropatia diabetike. Zbulimi në kohë dhe diagnoza e neuropatisë është e mundur me ekzaminime të rregullta të pacientit, të cilat kryhen çdo vit, dhe 3-4 vjet pas fillimit të sëmundjes - çdo gjashtë muaj. Vlerësimi i reflekseve të tendinit (gjurit ose Akilit) dhe përcaktimi i ndjeshmërisë së dridhjeve kryhet duke përdorur një pirun akordimi të diplomuar ose biotensiometër. Së bashku me këtë, përcaktohet prekja dhe temperatura, dhimbja, ndjeshmëria mbrojtëse dhe proprioceptive.Vitet e fundit, përcaktimi i ndjeshmërisë mbrojtëse duke përdorur monofilamente është përdorur gjerësisht. Mungesa e ndjeshmërisë në studimin e monofilamentit 10 g tregon një humbje pothuajse të plotë të ndjeshmërisë mbrojtëse. Shkelja e funksionit të sistemit nervor autonome zbulohet nga një prishje e Valsalva, një avari me frymëmarrje të thellë, etj.
Terapia simptomatike e neuropatisë diabetike konsiston në përdorimin e preparateve të kolinesterazës (proserin, neostigminë) që përmirësojnë përcjelljen e impulseve nervore, analgjezikëve (aspirinë, analgin, baralgin), antikonvulsantë (karbamazepinë, fenitoin, dilantin, klonazepam), antipidin triciklik , frenues të kapsaicinës, aldozës reduktazë (olrestatin, olredase, tolrestat, izodibut, etj.), vazodilatatorë (antagonistët e noradrenalinës, antagonistët e kalciumit, derivatet e prostaglandino , nitratet), agjentët stabilizues të membranës (linjokainë, lidokainën dhe megsilenin e saj analoge oral), vajin e primroses që përmban linolenik (75%) dhe acidin y-linolenik (8-10%), gangliozidet, etj. Për trajtimin e neuropatisë vitet e fundit, agjentët janë përdorur terapi patogjenetike, në veçanti tioctacid, e cila është acidi a-lipoik në formën e kripës së trometamolit. Thioctacid është përshkruar në formën e tabletave me gojë 600 mg ose 600 mg injeksion intravenoz në një zgjidhje izotonike të klorurit të natriumit 1 herë në ditë për 2-4 javë. Për të ruajtur efektin në të ardhmen, këshillohet që të vazhdoni të merrni thioctacide brenda.
I njëjti efekt pozitiv jepet nga përgatitjet e acidit-lipoik (thioctacid, espalipon, etj). Ne kemi përdorur espalipon për 3 javë në mënyrë intravenoze në formën e infuzioneve (600 mg / ditë), dhe pastaj brenda (600 mg / ditë) për 3-6 muaj. Një efekt klinik pothuajse i ngjashëm ushtrohet nga përgatitjet e vitaminës B të tretshme në yndyrë, (benfotiamine) dhe milgamma (një kombinim i vitaminave B6, B | 2 dhe B,). Ne përdorëm ilaçin milgam-ma-100 për trajtimin e 50 pacientëve me diabet mellitus dhe neuropati. Ilaçi ishte përshkruar 1 tabletë 3 herë në ditë për 6 javë. Trajtimi doli të jetë shumë efektiv: intensiteti dhe shpeshtësia e dhimbjes në ekstremet e poshtëm u zvogëlua, ndjeshmëria e dridhjeve u përmirësua, parestezia u ul dhe u zhduk, gjë që kontribuoi në përmirësimin e cilësisë së jetës së pacientëve.
Sindroma diabetike e këmbës. Trajtimi konservativ i formës neuropatike të këmbës diabetike konsiston në terapi lokale (trajtimi i plagëve me zgjidhje antiseptike: 1% dioksidinë, 0,05% klorheksidinë, filma mbrojtës: antisorb, inadinë, hidrokol, sorbalgon, në fazën e granulimit - bronolind, hidrosorb, atrauman etj) Fazat e epitelizimit - biokluzive, hidrofilm), si dhe përdorimi sistematik i antibiotikëve (mandol, ose cefmandol, metronidazole, ciprofloxacin, dalacin, ose clindamycin). Një parakusht duhet të jetë shkarkimi i plotë i gjymtyrëve të prekur (karrige me rrota ose këpucë speciale).
Ne, së bashku me E.I. Sokolov et al., Studiuam efektin e administrimit të njëkohshëm të krizave, fetusit dhe acidit glutamik në hemostazën në pacientët me diabet mellitus. Një efekt i mirë pas një kursi mujor të marrjes së këtyre barnave (çdo tabletë 1 tabletë 3 herë në ditë) zgjati deri në 2 muaj. Për të zvogëluar lipidet e serumit, rekomandohet të përshkruhen frenuesit e kolesterolit (3-hidroksi-3-metil-glutaryl-koenzima A-reduktaza): lovastatin, mevacor dhe analoge të tjera, si dhe një stimulues elektrik autonome të traktit gastrointestinal dhe mukozës - "normalizator elektronik ". Paraqiten antioksidantët (a-tokoferoli, seleniumi, etj.) Dhe frenuesit e sintezës poli (ADP-riboso), të cilave i takon nikotinamidi. Ata, duke normalizuar përbërjen lipide dhe duke eliminuar sasinë e tepërt të radikalëve të lirë të membranave qelizore, përfshirë membranat e qelizave p, përmirësojnë aktivitetin funksional të organeve dhe sistemeve të ndryshme.
Trentali (pentoxifyline) me një dozë prej 1000-1200 mg / ditë me gojë ka një efekt të dobishëm në mikrocirkulacionin dhe rrjedhën e mikroangiopatisë, përfshirë retinopatinë. Droga të tjera përmirësojnë rrjedhën e mikroangiopatisë: Doxium (dobsylate kalciumi), dikinon, tiklopidinë, etj.Siç u tregua, në vitet e fundit, një efekt i mirë në rrjedhën e mikroangiopatisë (nefropatia, retinopatia) u mor duke përdorur sulodoksid, një heparinë me peshë të vogël molekulare nga grupi i glikozaminoglikaneve, piyavit. Frenuesit e enzimës konvertuese të angiotenzinës rekomandohet të përdoren tashmë në fazat shumë të hershme të nefropatisë diabetike. Përgatitjet e këtij grupi (capoten, elanapril, ose ritec, ramipril, or tritace, perindopril, ose prestarium) jo vetëm që eliminojnë hipertensionin qendror, por edhe hipertensionin intrakubular, duke bllokuar formimin e angiotenzinës II, duke siguruar zgjerimin e arteriole glomerulare efferent dhe zvogëlimin e presionit hidrostatik brenda kapilarit glomerular. Koagulimi me lazer, i cili tregohet në fazën proliferative, përdoret gjerësisht për të trajtuar retinopatinë diabetike.
Hulumtimi intensiv është duke u zhvilluar për të krijuar një pankreas artificial të implantueshëm. Sidoqoftë, vështirësitë në krijimin e një aparati të tillë shoqërohen jo vetëm me zhvillimin e një mini-kompjuteri, por edhe me krijimin e një sensori të aftë për të zbuluar përqendrimin e glukozës në lëngun ndërqelizor pa shtrembërim për një kohë të gjatë, d.m.th., në vendin e implantimit të sensorit. Pajisjet e zhvilluara dhe të përdorura aktualisht të tipit të hapur, të ndryshëm nga pajisjet e tipit të mbyllur - biostatori. Në biostator, infuzion i insulinës kryhet në përputhje me vlerat e nivelit të glicemisë, të përcaktuar çdo 30-40 s. Në pajisjet e tipit të hapur (shpërndarës të veshur), regjimi i infuzionit të insulinës vendoset në një mjedis klinik nga një mjek, dhe më vonë, pas trainimit, vetë pacienti ndryshon regjimin në varësi të kohës së vaktit. Përdorimi i pajisjeve të tipit të hapur nga pacientët për 2-3 vjet ka treguar që është më e lehtë për të kompensuar diabetin, veçanërisht me rrjedhën e tij labile, dhe është e mundur të shmangni ndryshime të rëndësishme në nivelin e glukozës në gjak gjatë ditës, gjë që ndihmon në stabilizimin, dhe në disa raste edhe të kundërtën zhvillimi i mikroangiopatisë (retiopatia, nefropatia). Në pajisjet e tipit të hapur, përdoret vetëm insulinë e thjeshtë (ose me veprim të shkurtër). Duke ndryshuar ritmin e infuzionit të tij, është e mundur që të rritet insulinemia saktësisht në periudhën kur vërehet thithja maksimale e glukozës nga trakti gastrointestinal pas ngrënies.
Studime janë duke u zhvilluar për të prodhuar insulinë orale të komplikuar në liposome. Sidoqoftë, është akoma larg përdorimit të këtyre ilaçeve në praktikën klinike. Beenshtë publikuar një mesazh në lidhje me përdorimin e suksesshëm të insulinës në formën e aerosoleve. Në Rusi dhe jashtë saj, transplantimet e qelizave B të pankreasit B kryhen për pacientët me diabet mellitus tip 1. hasshtë treguar se më shumë ose më pak rezultate të kënaqshme u morën kur këto qeliza u transplantuan në mëlçi dhe një pezullim i kulturës B-qelizë u fut në venë e portalit (portal). Një procedurë e tillë mund të zvogëlojë ndjeshëm (me 30%) dozën e insulinës ekzogjene, megjithatë, efekti pozitiv i transplantimit të qelizave B është afatshkurtër (3-4 muaj).
Pavarësisht nga thjeshtësia krahasuese e metodës së transplantimit të qelizave p ose izoleteve (alotransplantimi ose ksenotransplantimi), funksionimi i qelizave B të transplantuar është jetëshkurtër, dhe për këtë arsye, operacionet e përsëritura janë të nevojshme. Në asnjë rast nuk ishte e mundur të arrihej një përmirësim i tillë në metabolizmin e karbohidrateve që nuk do të kërkonte injeksione të insulinës ekzogjene (doza e insulinës mund të zvogëlohej vetëm). Eachdo transplantim i qelizave të ishujve (proteina të huaja) është një lloj imunizimi shtesë që stimulon mekanizmat imun dhe autoimunë të diabetit tip 1. Prandaj, kur vendosni për transplantimin e mundshëm të ishujve ose qelizave p, duhet të identifikohen antigjenet histokompatibiliteti të donatorëve dhe marrësve të ardhshëm.
E rëndësishme është zgjedhja e qelizave donatore që janë identike në qelizat marrëse me gjenet e sistemit HLA.Përveç kësaj, kërkohet një numër minimal i qelizave të transplantuara (të paktën 340,000-360,000), si dhe përdorimi i barnave imunosupresive. Një transplant i pjesshëm ose i plotë i pankreasit shpesh kryhet njëkohësisht me një transplant të veshkave. Janë arritur suksese të konsiderueshme në këtë fushë, por problemi i refuzimit të organeve të transplantuara mbetet serioz. Vendimi i tij i fundit shoqërohet me suksesin e mëtutjeshëm të transplantimit të organeve dhe indeve. Inkurajuese në këtë drejtim është terapia e gjeneve, mundësia e përdorimit të së cilës është vërtetuar nga përparimi i teknologjive gjenetike molekulare.
Manuali i diabetikëve Svetlana Valerevna Dubrovskaya
Parandalimi i komplikimeve të diabeteve
Për të parandaluar shfaqjen e komplikimeve të diabetit, pacienti duhet të përputhet me të gjitha recetat e mjekut, të ndjekë një dietë të rreptë, dhe gjithashtu të kufizojë aktivitetin fizik dhe të monitorojë gjendjen e tij mendore. Në disa raste, mjekët rekomandojnë që pacientët e tyre të kalojnë në mënyrë periodike një kurs të procedurave të fizioterapisë.
Fizioterapia ka një efekt të dobishëm në diabetin mellitus të pakomplikuar, i shoqëruar me angiopati ose neuropati (në mungesë të ketoacidozës). Qëllimi i procedurave të tilla shoqërohet me nevojën për të stimuluar aktivitetin e pankreasit, përmirësimin e qarkullimit të gjakut dhe rritjen e tonit të përgjithshëm të trupit të pacientit.
Rrymat e moduluara sinusoidale (SMT) shkaktojnë një ulje graduale të niveleve të glukozës në gjak, stabilizojnë metabolizmin e lipideve dhe parandalojnë formimin e angiopative me ashpërsi të ndryshme. Kursi i plotë i terapisë zakonisht shkon nga 10 deri në 15 procedura.
Kombinimi i SMT me elektroforezën më së shpeshti përshkruhet për diabetin e tipit II, njëkohësisht me substancën aktive (mannil, adebite, etj.). Në disa raste, mjeku mund të rekomandojë elektroforezë me acid nikotinik, i cili stimulon funksionimin e pankreasit, dhe gjithashtu ndihmon në rritjen e lumenit të enëve të gjakut të vogla dhe të mëdha.
Për elektroforezën e përgjithshme, përdoren përgatitjet e magnezit (të cilat kontribuojnë në një ulje graduale të presionit të gjakut dhe eliminojnë hiperkolesteroleminë), kalium (i cili ka një efekt antikonvulsant dhe përmirëson funksionin e mëlçisë), bakër (për të parandaluar zhvillimin e angiopatisë dhe në të njëjtën kohë nivelet më të ulëta të glukozës në gjak), heparin (si profilaktikë) kundër retinopatisë), proserina me galantaminë (për të përmirësuar funksionimin e muskujve dhe sistemit nervor, për të parandaluar atrofinë e fibrave të muskujve).
Të gjitha ilaçet e mësipërme duhet të përshkruhen nga një specialist, vetë-mjekimi në raste të tilla mund të çojë në zhvillimin e efekteve anësore të rënda. Mjeku gjithashtu përcakton kohëzgjatjen e procedurës individuale dhe tërë rrjedhën e terapisë.
Ultrazërit me frekuencë të lartë (UHF) stimulojnë mëlçinë dhe pankreasin, duke parandaluar disa komplikime të diabetit. Zakonisht, kursi i plotë i trajtimit përfshin 13-15 procedura. Për më tepër, efekti i ultrazërit në trup ka një efekt gradual hipoglikemik dhe parandalon zhvillimin e lipodistrofisë në pjesë të trupit që përdoren për injeksione.
Rrezatimi ultraviolet (UV) përmirëson metabolizmin e trupit, siguron thithjen e plotë të komponimeve të kalciumit dhe fosforit, parandalon shkatërrimin e indeve të eshtrave, ul nivelin e glukozës në gjak dhe stimulon formimin e një pengese natyrale të lëkurës që mbron indet e brendshme nga depërtimi i mikroorganizmave patogjenë.
Oksigjenimi hiperbarik (HBO) është një trajtim i oksigjenit duke përdorur një rritje lokale të presionit. Ky lloj parandalimi i komplikimeve të diabetit parandalon mungesën e oksigjenit, ndihmon për të shmangur përparimin e neuropatisë dhe këmbës diabetike. Në mënyrë tipike, një kurs i plotë i terapisë përfshin 10 deri në 15 trajtime.Klaustrofobia është një kundërindikacion ndaj manipulimeve të tilla (pasi gjatë trajtimit pacienti duhet të jetë në një dhomë presioni, e cila është një hapësirë e mbyllur).
Gjumi elektrik përshkruhet në prani të sëmundjeve të lidhura me diabet - hipertensionit dhe sëmundjes koronare të zemrës.Procedurat mjekësore ndihmojnë për të shmangur zhvillimin e krizave hipertensionale dhe eliminojnë dhimbjen.
Nga libri Ushqyerja Klinike për Diabet nga Alla Viktorovna Nesterova
Trajtimi i komplikimeve të diabetit mellitus Nëse diabeti është i ndërlikuar nga ketoacidoza, pacientit i është përshkruar administrimi i fraksionit i insulinës së thjeshtë, dhe doza duhet të jetë rreptësisht individuale. Terapia dietike është reduktuar në veprimet e mëposhtme: në dietë, përmbajtja e yndyrës është e kufizuar
PARANDALIMI I DIABETE SUGARIT Duke përfunduar këtë kapitull, ne arrijmë në përfundimin zhgënjyes se sëmundjet e pankreasit, nëse nuk merren masa parandaluese urgjente, mund të çojnë në pasoja të pakthyeshme dhe të trishtueshme. Për shembull, diabeti nuk është i pashërueshëm
Parandalimi i diabetit mellitus tek të rriturit Meqenëse shkaqet kryesore që çojnë në diabet jo-varur nga diabeti mellitus tek të rriturit janë mbipesha, hipertensioni, nivele të larta të insulinës në gjak dhe në një masë më të vogël të trashëgueshme
Rreziku i zhvillimit të diabetit tek fëmijët dhe parandalimi i tij Rreziku më i madh i zhvillimit të diabetit është në mesin e fëmijëve të lindur nga nënat me diabet. Një mundësi edhe më e madhe për të zhvilluar diabet ekziston në një fëmijë, të dy prindërit e të cilit janë diabetikë.
Kapitulli 3 Trajtimi i diabetit dhe komplikimet e tij Trajtimi i diabetit konsiston në disa drejtime. Për çdo lloj diabeti, pacienti duhet të marrë ilaçe për uljen e sheqerit. Përveç tyre, përshkruhen injeksione me insulinë, e cila është e detyrueshme për të
Trajtimi i komplikimeve të diabetit Trajtimi i komplikimeve të diabetit kryesisht konsiston në parandalimin e tyre, domethënë kompensim të vazhdueshëm të sëmundjes. Edhe me komplikime që kanë filluar tashmë, normalizimi i niveleve të sheqerit në gjak mund të kthejë procesin.
Parandalimi i Diabeteve Ky libër ka për qëllim pacientët me diabet, por me të vërtetë dua të shpresoj që do të lexohet nga ata që nuk kanë hasur ende një sëmundje të tillë. Pse? Sepse, mbase, rreziku për të marrë një sëmundje serioze në shumë njerëz
Parandalimi i komplikimeve dhe përgatitja për lindjen e fëmijëve Ne kemi thënë tashmë më shumë se një herë se trupi i gruas, pasi ka ndryshuar në mbajtjen e një fëmije, ndryshon ndjeshëm. Gjëndrat mamare bëhen më të mëdha dhe më të rënda, tërhiqni supet përpara, gjë që shkurton muskujt e gjoksit dhe zgjat
RREZIKU I ZHVILLIMIT T D DIBETEVE N IN FILMIJT DHE PARANDALIMIN E TIJ Fëmijët që kanë lindur nga nënat me diabet kanë një rrezik të madh për të zhvilluar diabet. Edhe më e lartë është mundësia e zhvillimit të diabetit në një fëmijë, prindërit e të cilit janë të dy diabetikë. Në fëmijët e lindur
FORMAT E KLIKACIONEVE TE DIABETEVE N IN F CHMIJ ANDT DHE PARANDALIMIN E TYRE Diagnostifikimi i menjëhershëm ose trajtimi jo i duhur çon në komplikime që zhvillohen ose brenda një kohe të shkurtër ose me kalimin e viteve. Lloji i parë është ketoacidoza diabetike (DKA), e dyta -
TRAJTIMI I DIABETEVE DHE KOMPLIKIMET E SAJ Trajtimi i diabetit mellitus paraqitet në disa drejtime. Me çdo lloj diabeti (IDDM dhe NIDDM), pacienti duhet të marrë ilaçe për uljen e sheqerit. Përveç tyre, përshkruhen injeksione me insulinë, e cila është e detyrueshme
TRAJTIMI I KOMPLIKACIONEVE T D DIBETEVE Lufta kundër komplikimeve të diabetit kryesisht konsiston në parandalimin e tyre, domethënë kompensim të vazhdueshëm për diabetin. Edhe me komplikime që kanë filluar tashmë, normalizimi i niveleve të sheqerit në gjak mund të kthejë procesin,
TRAJTIMI DHE PARANDALIMI I DISA KOMPLIKIMEVE TIA DIABETEVE P USRDORIMI HOMEOPATHI Mjetet homeopatike për aterosklerozën Zhvillimi i aterosklerozës mund të lehtësohet ose ngadalësohet në mënyrë të konsiderueshme me ndihmën e mjeteve speciale homeopatike. Kur pranimi duhet të jetë rreptësisht
PARANDALIMI I KOMPLIKIMEVE DIABETIKE Gjimnastika për pankreasit Gjimnastika për aktivizimin e pankreasit mund të kryhet në çdo kohë të ditës. Kohëzgjatja - 5 minuta 1. Pozicioni fillestar: shtrirë në stomakun e tij, çorape dhe thembra së bashku, këmbët
PATHOGENESA E DIABETEVE TU SUGARIT P COMPRFUNDIME
Komplikimet akute përfshijnë gjendje kome, ato kronike përfshijnë mikroangiopatitë, makroangiopatitë (M&P dhe MAP), rezistencën ndaj insulinës, neuropatinë, nefropatinë, imunodefiçencat. Për NIDDM, komat hiperosmolare dhe hiperlaktacidemike janë më karakteristike.
MAP janë më të zakonshme dhe manifestohen nga sëmundje kronike ishemike e zemrës, aksidenti cerebrovaskular dhe artiteroskleroza obliterans e arterieve të gjymtyrëve të poshtme. Në patogjenezën e MAP, zhvillimi i përshpejtuar i arteriosklerozës është me rëndësi kryesore, ndërsa në M&P është hiperglicemia. Mekanizmat e zhvillimit të përshpejtuar të aterosklerozës janë: hiperlipoproteinemia e shumëfishtë, hipertensioni, hiperglicemia, hiperinsulinizmi, sindromi trombofilik.
Patogjeneza e komplikimeve akute të diabetit. Koma ketoacidotike. Ndërsa diabeti zhvillohet, të gjitha mënyrat e përdorimit të tepërt të acetil-CoA janë të bllokuara, me përjashtim të atyre që çojnë në ketosis dhe sintezën e kolesterolit, acidozën metabolike, humbjen e ujit dhe elektroliteve, përqendrimin e gjakut, dështimin e qarkullimit të gjakut, aritmitë, shokun. Acidoza metabolike kompensuese zhvillohet me humbje të natriumit në urinë dhe një dalje kompensuese të qelizave protone, gjë që përkeqëson acidozën. Për shkak të hipoksisë së thellë të sistemit nervor qendror, funksionet e qendrës pneumotaktike zëvendësohen nga qendra e gazit, frymëmarrja Kussmaul, hiperventilimi, hipokapnia, hipobikarbonatemia, e cila thellon acidozën. Për shkak të hipoksisë, laktati i tepërt grumbullohet në indet e trurit, gjë që çon në një rritje të acidozës. Acidoza në koma diabetike si cikël i mbrapshtë shkakton një rritje të rezistencës ndaj insulinës, pasi insulina në një mjedis acid humbet afinitetin për receptorin e saj. Për më tepër, rezistenca ndaj insulinës është shkaktuar nga një nivel i lartë i FFA dhe lëshimi i hormoneve kontrainulare - antagonistë të insulinës (adrenalina, glukokortikoidet, glukagoni, vazopressina). Koma diabetike (ketonemike, acidike) për shkak të efektit toksik të trupave të ketonit dhe hipoksisë së indeve në qelizat e sistemit nervor qendror, dehidratimin, acidozën. Katabolizmi i zgjeruar i proteinave çon në një rritje të përmbajtjes së amoniakut dhe ure, hiperazotemi prodhuese, e cila thellon dehjen e trurit dhe hipoksinë. Hipoksia e neuroneve çon në shqetësime të frymëmarrjes, kolaps vaskular, ulur tonin e muskujve dhe shkelje të GNI.
Acidi laktik dhe koma hiperlaktacidemike. Ato janë mjaft të zakonshme (distrofitë toksike, cirroza e mëlçisë), me dështim të zemrës dhe sëmundje të tjera, dhe shpesh në një formë të rëndë - me dekompensimin e NIDDM, e cila u trajtua me biguanides - bllokuesit e glukoneogjenezës.
Në gjak, niveli i laktatit ngrihet mbi 5 mmol / l, ndërsa norma është deri në 1.5 mmol / l, vlera e pH e gjakut arterial është 7.25 njësi. dhe më pak Acidia laktike është rezultat i hipoksisë dhe punës së tepërt fizike. Frymëmarrja e Kussmaul, hipotensioni, hipotermia, dehidrimi, acidoza, kolapsi i qarkullimit të gjakut dhe mungesa e ketonurisë janë klinikisht karakteristike.
Komë hiperglicemike (hiperosmolare) është më pak i zakonshëm ketoacidotik kryesisht në pacientët më të vjetër se 50 vjet, më shpesh i pafuqishëm. Provokohet nga dehidratimi i trupit (të vjella, diarre, trajtimi me diuretikë, kufizimi i marrjes së lëngjeve). Ketoacidoza mungon, hiperglicemia mund të rritet e shtrirë në kohë në numër të lartë (55 mmol / l ose më shumë). Në patogjenezën, faktorët e mëposhtëm janë të rëndësishëm:
Hiperglicemia 55-200 mmol / l (1000-3600 mg / dl).
· Hipernatremia, hiperkloremia (për shkak të hiperaldosteronizmit në përgjigje të hipovolemisë së dehidrimit),
Hyperazotemia (për shkak të ure) për shkak të kufizimit të diuresës.
· Mungesa e frymëmarrjes Kussmaul, erë acetoni.
Patogjeneza e komplikimeve kronike. Angiopatitë diabetike janë ndërlikimet kryesore të diabetit, paaftësisë dhe vdekjes së pacientëve (Skema 3.1). Koncepti i "angiopatisë" përfshin mikroangiopatitë (dëmtimi i kapilarëve, venulave, arteriolave, veçanërisht membrana e tyre në bodrum) dhe makroangiopatitë (dëmtimi i arterieve të mëdha).
Gjatë diabetit të çdo lloji, angiopatia e kombinuar vërehet me një mbizotërim të llojit IDDM të mikroangiopatisë tek të rinjtë, te njerëzit mbi 40 vjeç dhe lloji IDDM i makroangiopatisë me zhvillim progresiv të arteriosklerozës. Të zakonshme për M&P të të gjitha lokalizimeve janë aneurizmat kapilarë, trashja e mureve të arteriolave, kapilarëve, venulave për shkak të akumulimit të substancave homogjene ose të shtresuar në membranën e bodrumit, përhapja endoteliale në lumen vaskular (deri në shkatërrim të plotë), dhe reagimi i qelizave direkte në indin perivaskular. Kështu, për shembull, IDDM është shkaku kryesor i verbërisë dhe një nga shkaqet kryesore sistemike të dështimit kronik të veshkave.
Patogjeneza e mikroangiopative. Në patogjenezën e angiopative, para së gjithash, ka rëndësi glikozilimi jo-enzimatik i proteinave të ndryshme jashtëqelizore (proteina të membranës bodrum të aparatit glomerular të veshkave, thjerrëzave të syrit, lëngut qelqor të syrit, etj). Së dyti, shndërrimi enzimatik i glukozës në sorbitol dhe më pas në fruktozë brenda qelizave të caktuara. Produktet përfundimtare të glikacionit të pakthyeshëm të thellë kanë efekte patogjene në indin lidhës.
Shkaqet e komplikimeve në diabetin tip 1 dhe tip 2

Sido që të jetë gjendja e përkeqësimit të një personi me diabet, ekziston një arsye për të. Për disa dekada, mjekët flasin për faktorë që shkaktojnë komplikime, por deri më sot ata nuk kanë qenë në gjendje të përcaktojnë plotësisht natyrën e këtyre fenomeneve. Në të njëjtën kohë, dihet një numër rrethanash që favorizojnë shfaqjen e ndryshimeve të padëshiruara fiziologjike. Më të zakonshmet janë renditur më poshtë:
- ushqimi i pahijshëm, duke shkaktuar çrregullime metabolike,
- glukozë të tepërt dhe / ose natrium,
- sheqeri i rritur në gjak,
- akumulimi i acidit laktik në trup.

Llojet e komplikimeve
Diabeti mellitus, si një sëmundje e veçantë endokrine, nuk përbën një kërcënim për shëndetin e njeriut. Kjo sëmundje është e rrezikshme sepse shkakton shumë komplikime serioze që pothuajse asnjëherë nuk kalojnë pa u vënë re. Falë hulumtimit shkencor të teknologjisë së lartë, mjekësia ka marrë shumë informacione të dobishme për secilën nga opsionet e mundshme për përkeqësimin e gjendjes.
Komplikimet akute të diabetit përbëjnë një kërcënim serioz për jetën. Këto përfshijnë procese që zhvillohen shumë shpejt dhe shkaktojnë përkeqësim të gjendjes së pacientit, madje edhe kritike. Në rastin më të mirë, fillimi i përkeqësimit zgjat disa ditë. Komplikimet që zhvillohen brenda disa orëve janë shumë më të zakonshme. Si ata dhe të tjerët në mungesë të kujdesit mjekësor urgjent do të çojnë në mënyrë të pashmangshme në vdekje. Tabela më poshtë përmban informacione të përgjithshme për secilën nga ndërlikimet e mundshme akute të diabeteve:
Një rritje e mprehtë e përqendrimit të produkteve metabolike në gjak. Me rrezik të veçantë janë trupat ketone. Fenomene të tilla vërehen pas sjelljes së operacioneve kirurgjikale, një person që merr dëmtime serioze dhe ushqim jo të duhur.
Humbja e vetëdijes, mosfunksionime të papritura të organeve vitale.
Njerëzit të diagnostikuar me diabet tip 1. Ketoacidoza në diabetin tip 2 është jashtëzakonisht e rrallë.
Ulje ekstreme e sheqerit.Kjo mund të çojë në një mbidozë të farmaceutikëve të fuqishëm, konsumim të tepruar të alkoolit, aktivitet fizik intensiv.
Një ndryshim i mprehtë në nivelin e sheqerit, humbje e vetëdijes, mungesë reagimi e nxënësve të syve ndaj dritës, djersitje e shtuar, konvulsione. Forma ekstreme e këtij ndërlikimi është një gjendje kome e insulinës. Mundësia e zhvillimit të këtij problemi lidhet drejtpërdrejt me faktorin e trashëgimisë.
Një rritje e përqendrimit të glukozës dhe natriumit në gjak. Në të gjitha rastet, ky faktor ndodh në sfondin e dehidrimit të zgjatur.
Etja e pakapshme (polidipsia), urinim i rritur (poluria).
Rritje të nivelit të acidit laktik. Observedshtë vërejtur te njerëzit që vuajnë nga insuficienca renale, kardiovaskulare dhe mëlçisë.
Hutim, një rënie e mprehtë e presionit të gjakut, dështim i frymëmarrjes, mungesë e plotë e urinimit.
Njerëz të moshuar me një diagnozë të diabetit tip 1/2.

Kronike (vonë)
Komplikimet e vonshme të diabetit karakterizohen nga një zhvillim gradual gjatë disa muajve apo edhe viteve. Ata nuk kërcënojnë përkeqësime, por në të njëjtën kohë ata ngadalë përkeqësojnë gjendjen e përgjithshme të shëndetit. Edhe me një trajtim sistematik të planifikuar mirë me ilaçet, mbrojtja e besueshme kundër komplikimeve të diabetit të këtij lloji nuk është gjithmonë e garantuar. Do të mësoni më shumë për secilën prej tyre duke lexuar tabelën më poshtë.
Rrjedhje e proteinave dhe e gjakut në retinë për shkak të kontrollit të dobët të presionit të gjakut dhe përqendrimit të glukozës.
Përkeqësimi i mprehtësisë vizuale deri në fillimin e verbërisë. Formimi i mikroaneurizmave. Zhvillimi i kataraktave dhe / ose glaukoma.
Njerëzit me një diagnozë të diabetit tip 1/2, të themeluar mbi 10 vjet më parë.
Shkatërrimi i anijeve të vogla çon në rrjedhje të proteinave përmes urinës.
Funksioni i dëmtuar i veshkave. Me kalimin e viteve zhvillohet dështimi kronik. Veshkat humbasin aftësinë për të pastruar dhe filtruar gjakun, kështu që substancat toksike fillojnë të grumbullohen.
Njerëzit me diabet të diagnostikuar më shumë se 10 vjet më parë.
Problemet metabolike të shoqëruara me diabetin. Një predispozitë e lartë për këtë ndërlikim vërehet tek të moshuarit.
Disrregullimi i sistemit nervor qendror, që vjen nga dëmtimi i enëve të gjakut të trurit. Encefalopatia shkakton dhimbje koke të rënda, depresion, migrene, çrregullime mendore.
Njerëzit të diagnostikuar me diabet tip 1.
Humbja e mbaresave nervore periferike të shkaktuara nga mungesa e ngopjes me oksigjen dhe përbërësit e tjerë të nevojshëm.
Ulje graduale e ndjeshmërisë së gjymtyrëve ndaj nxehtësisë dhe dhimbjes. Në shumicën e rasteve, kjo ndërlikim zhvillohet në parimin e "dorezave dhe çorapëve" - në të njëjtën kohë fillon në gishta dhe gishtërinj. Në të njëjtën kohë, vërehet ndjesia e djegies dhe mpirja e shpeshtë në gjymtyrët. Polneuropatia shpesh çon në dëmtime në rritje.
Njerëzit të diagnostikuar me diabet mellitus fazën e dytë / të tretë më të vjetër se 50 vjet.
Lëkura, si organi më i madh, pëson një mangësi lëndësh ushqyese që shfaqet si rezultat i shqetësimeve metabolike. Faktori kryesor që kontribuon në zhvillimin e sëmundjeve të lëkurës është metabolizmi i pahijshëm i karbohidrateve.
Dermatoza, ulçera trofike, njollat me luspa (me shfaqjen e njollave të tilla në kokë, fillon rënia e flokëve). Sëmundja shkatërron shtresat e brendshme të lëkurës, duke e bërë sipërfaqen të ashpër dhe të thatë.
Një ndryshim në përbërjen e gjakut, duke çuar në një shkelje të hemostazës dhe dëmtim të mureve të enëve të vogla të gjakut.
Mikroangiopatia në diabet zhvillohet në 90% të rasteve. Në këtë rast, pacientët kanë ënjtje të butë të ekstremiteteve (zakonisht me kohëzgjatje të shkurtër).Në raste të rënda, për shkak të këtij ndërlikimi, gjymtyrët humbasin plotësisht funksionalitetin e tyre, gjë që kërkon amputim urgjent.
Njerëzit me diabet të diagnostikuar më shumë se 10 vjet më parë.
Kjo sindromë ndodh për shkak të zhvillimit të ulcerave trofike në lëkurën e këmbëve.
Ellingnjtje, skuqje, ftohje, ndjesi shpimi gjilpërash, ngërçe. Plagët e ulçerit shfaqen në lëkurën e këmbëve (siç tregohet në foto). Ata nuk shkaktojnë dhimbje, pasi shumica e mbaresave nervore në këtë vend tashmë kanë vdekur. Për shkak të këtij ndërlikimi, këmba mund të bymehet aq keq sa kërkohet shtrimi urgjent në institucionin më të afërt mjekësor.
Të gjithë diabetikët e rritur.

Cilat janë ndërlikimet dhe pasojat e diabetit tek fëmijët dhe adoleshentët?
Komplikimet tek fëmijët manifestohen në një masë më të vogël, nëse vetëm për shkak të një "përvoje" të vogël. Vdekshmëria nën 18 vjeç është afër zeros. Sidoqoftë, nëse një fëmijë diagnostikohet me diabet, kjo do të thotë që procesi i dekompensimit tashmë ka filluar. Mjekët vërejnë një sërë ndërlikimesh karakteristike të diabetit në fëmijëri / adoleshencë:
- mikroalbuminurinë,
- nefropatia diabetike,
- angiopatia (në raste të rralla),
- retinopati.

Komplikimet e diabetit në moshë të re janë të rrezikshme për shkak të fshehtësisë së tyre. Simptomat e vërejtura tek një fëmijë shpesh i atribuohen sëmundjeve të tjera, më karakteristike dhe të zakonshme. Sigurimi i një aksesi të duhur në kohë të kujdesit mjekësor të kualifikuar, është e mundur të arrihet kompensim i plotë për diabetin në një kohë të shkurtër dhe të sigurohet eliminimi i plotë i faktorëve të ankthit.
Kujdesi për këmbët
Në diabet, duhet të kujdeseni me kujdes për këmbët tuaja. Qarkullimi i dobët në këmbë mund të çojë në komplikime serioze. Në rast të shqetësimit të qarkullimit të gjakut, mpirja dhe dhimbja në këmbë shfaqen kur ecni, ose në pushim, ose gjatë gjumit, këmbët janë të ftohta, të kaltër të zbehtë ose të fryrë, shkurtimet në këmbë nuk shërohen mirë.
Për t'u kujdesur për këmbët tuaja, ju duhet :
- lani këmbët çdo ditë duke përdorur ujë të ngrohtë (jo të nxehtë) dhe sapun të butë,
- Fshini këmbët tërësisht, veçanërisht midis gishtërinjëve,
- kontrolloni për çarje, lëkurë të thatë ose prerje në këmbë,
- përdorni krem zbutës për ta mbajtur lëkurën të qetë
- shkurtoni thonjtë e këmbëve vetëm në një vijë të drejtë,
- Vishni këpucë të rehatshme. Sigurohuni që nuk ka rërë ose guraleca në këpucë,
- Vishni çorape të pastra çdo ditë.
- ngjit këmbët
- aplikoni krem në prerje ose midis gishtërinjve,
- përdorni objekte të mprehta për të prerë lëkurën në këmbë,
- përdorni mjete juridike shtëpiake për të hequr misrat,
- duke ecur zbathur
- përdorni fasha ose pads për ngrohje.
Nëse zbulohen gërvishtjet, prerjet, plagët në këmbë, menjëherë duhet të konsultoheni me një mjek!
Kujdesi për sytë
Kujdesi për sytë është një komponent shumë i rëndësishëm i mbikëqyrjes së përgjithshme mjekësore. Njerëzit me diabet kanë një rrezik shumë më të lartë të dëmtimit të syve sesa njerëzit e zakonshëm. Sigurohuni që rregullisht t’i kontrolloni sytë me një optometrist. Në diabet, është e nevojshme të kontrolloni sytë çdo vit, mundësisht një herë në gjashtë muaj. Parandalimi i komplikimeve të diabetit bazohet kryesisht në vetë-monitorim. Nëse doni të jeni të shëndetshëm, sigurohuni që të ndiqni të gjitha rekomandimet mjekësore.
Për të parandaluar komplikimet e sheqerit, duhet të shtohen rregulla të caktuara:
- Vazhdoni terapinë me insulinë në të njëjtat doza, kurrë mos harroni një injeksion të insulinës. Nevoja për insulinë gjatë sëmundjes jo vetëm që vazhdon, por gjithashtu rritet. Në këtë rast, doza e insulinës nuk duhet të zvogëlohet, edhe nëse nevoja për ushqim është zvogëluar, pasi një situatë stresuese (sëmundje) çon në një rritje të sheqerit në gjak.
- Nëse keni diabet tip 2, atëherë vazhdoni të përdorni pilula të diabetit.
- Kontrolloni glukozën në gjak dhe ketonet urinare. Hiperglicemia (më shumë se 13 mmol / l) kërkon një rritje të dozës së insulinës,
- Kontaktoni menjëherë endokrinologun tuaj nëse sëmundja zgjat më shumë se një ditë (të vjella, dhimbje barku, frymëmarrje e shpejtë).
- Ndiqni dietën.
- Kontrolloni rregullisht glukozën në gjak.
- Nëse hiperglicemia tejkalon 13 mmol / l, sigurohuni që të bëni një test urina për praninë e trupave të ketonit.
- Monitoroni kolesterolin në gjak dhe trigliceridet (të paktën 1 herë në 6-8 muaj).
- Heqni qafe zakonet e këqija (pirja e duhanit, alkooli).
- Kujdesuni me kujdes për këmbët, lëkurën, sytë.
Diabeti mellitus. 500 përgjigje për pyetjet më të rëndësishme Pavel Aleksandrovich Fadeev
Kapitulli 9 Komplikimet e vonshme të diabeteve
198 Cilat janë ndërlikimet e vonshme të diabetit?
Komplikimet e vonshme të diabetit janë një patologji që shfaqet si rezultat i veprimit të zgjatur të sheqerit të lartë në gjak në organet dhe indet e trupit.
199 Cila patologji ka të bëjë me komplikimet e vonshme të diabetit?
K komplikime të vonshme diabeti mellitus përfshijnë ndryshime patologjike në anije (angiopatin ) dhe sistemin nervor (nevropati ).
Diabeti prek të vogla (mikroangiopati ) dhe të mëdha (macroangiopathy ) anije.
K mikroangiopati përfshijnë dëmtimin e enëve të vogla të syrit (retinopati ) dhe veshka (nefropati ).
K macroangiopathy Ato përfshijnë: sëmundje koronare të zemrës (angina pectoris, infarkti i miokardit ) dhe që vijnë nga kjo dështimi i zemrës
200 Cili është rreziku i sheqerit në gjak të lartë për sytë?
Një nivel i ngritur vazhdimisht i sheqerit në gjak provokon shfaqjen e sëmundjeve të ndryshme të syrit, duke çuar në dëmtim të shikimit, deri në humbjen e tij. Më e zakonshme (në 90% të rasteve), një ndërlikim i zakonshëm dhe i rrezikshëm është një diabetik retinopati .
201 A duhet të kontrolloj shikimin tim rregullisht nëse nuk ka shenja të sëmundjes së syve?
Po, është e nevojshme. Ndryshimi në vizion mund të mos jetë i dukshëm në fillim, por një ekzaminim mjekësor i kryer duke përdorur mjete speciale do të ndihmojë në regjistrimin e fillimit të sëmundjes, dhe për këtë arsye do të jetë e mundur të ndërmerren veprimet e nevojshme në kohën e duhur.
202 Whatfarë është retinopatia diabetike?
diabetik retinopati Shtë një sëmundje që prek enët e retinës së kokës së syrit.
203 Pse zhvillohet retinopatia diabetike?
Arsyet më të rëndësishme nga të cilat varet shfaqja dhe shkalla e zhvillimit të retinopatisë janë niveli i glukozës në gjak dhe kohëzgjatja e diabetit. Faktorë të tjerë të rëndësishëm përfshijnë moshën, praninë dhe shkallën e hipertensionit, metabolizmin e dëmtuar të lipideve, pirjen e duhanit, sëmundjet e veshkave dhe shtatzëninë.
204 Cilat janë simptomat e retinopatisë diabetike?
diabetik retinopati manifestohet nga një ulje e mprehtësisë vizuale në njërin ose të dy sytë, shfaqja e mizave, njollave, kallzave, shikimit të dyfishtë, etj. Nëse të paktën njëra nga listat simptomat urgjentisht duhet të shihni një mjek!
205 shouldfarë duhet të bëjë një pacient me diabet për të parandaluar zhvillimin e një patologjie të vizionit?
Shtë e nevojshme të bëhen ekzaminime të rregullta të syrit me një specialist, edhe nëse nuk ka simptoma të dëmtimit të shikimit. Studime të tilla për diabetin tip 1 duhet të kryhen 5 vjet pas diagnozës, dhe për diabetin tip 2 menjëherë pas diagnozës (kjo ndodh sepse çdo i treti ka sëmundje të syrit në diabetin tip 2). Në varësi të situatës së identifikuar klinike, rregullsinë e ekzaminimeve të mëtejshme do të përcaktohen nga mjeku, por ato duhet të jenë të paktën 1 herë në 1-2 vjet.
Studimet kanë treguar se parandalimi më efektiv i dëmtimit të shikimit është një kontroll i mirë i sheqerit në gjak.
Kujdes duhet të bëni nëse duhet të merrni ilaçe që mund të rritin nivelet glycemia dhe presioni intraokular.
Trajtimi i kujdesshëm i patologjisë shoqëruese (hipertensioni, metabolizmi lipidik i dëmtuar) gjithashtu ndihmon në uljen e rrezikut të zhvillimit retinopati .
206 Si të shmangim shkëputjen e retinës në retinopatinë diabetike?
Për të mos shkaktuar shkëputje të retinës kur retinopati , Ju duhet të shmangni çdo ushtrim fizik të rëndë, rrotullues (mos u përkulni, por mbledhje!).
207 Si trajtohet dëmtimi i shikimit te pacientët me diabet?
Trajtimi i drejtpërdrejtë i dëmtimit të shikimit është fati i specialistëve dhe varet nga situata specifike klinike. Sidoqoftë, duhet të theksohet se jo, madje edhe më moderni, trajtimi nuk do të jetë mjaft efektiv pa ndikuar në faktorët e rrezikut - pa korrigjimin e sheqerit në gjak, trajtimi i patologjisë bashkekohore (hipertension, normalizim i nivelit lipide gjakut). Një trajtim në kohë i diabetit zvogëlon rrezikun e verbërisë për 90%!
208 Cili është rreziku i sheqerit në gjak të lartë për veshkat?
rritur sheqer në gjak e rrezikshme për veshkat që zhvillojnë diabet nefropati . Kjo është një dëmtim specifik i enëve të veshkave, gjë që ndërlikon rrjedhën e diabetit. Rezultati i këtij ndërlikimi është zhvillimi i dështimit kronik të veshkave.
Për 20 vjet, çdo pacient i dytë me diabet mellitus (tip 1 ose tip 2) zhvillon dëmtim të veshkave në shkallë të ndryshme.
209 Whatfarë është nefropatia diabetike?
diabetik nefropati Shtë një sëmundje e veshkave që vjen nga diabeti mellitus.
210 Whatfarë shkakton dëmtimin e veshkave në diabet?
Dëmtimi i veshkave në diabet është për shkak të arsyeve të mëposhtme:
Sheqer i lartë në gjak. Më keq kontrollohet sheqer në gjak , aq më e lartë është mundësia e zhvillimit të nefropatisë diabetike.
Kohëzgjatja e diabetit. Sa më gjatë të zgjasë sëmundja, aq më e madhe mundësia e zhvillimit të dëmtimit të veshkave.
Shkelja e metabolizmit të lipideve (hiperlipidemia) çon në depozitimin e pllakave aterosklerotike, duke përfshirë në enët renale, gjë që gjithashtu shkel aftësinë e tyre të filtrimit.
Pirja e duhanit. Substancat toksike në tymin e duhanit prishin enët e gjakut të veshkave dhe rrisin sheqerin në gjak.
Predispozicioni gjenetik. Ekziston një predispozicion gjenetik për zhvillimin e nefropatisë diabetike.
211 Si zhvillohet patologjia e veshkave te pacientët me diabet?
Në strukturat vaskulare speciale të veshkës, gjaku filtrohet në mënyrë që të ruhen substanca të dobishme dhe të pastrojnë trupin e toksinave që ekskretohen në urinë. Sheqeri në gjak i ngritur për një kohë të gjatë çon në një ndryshim të përshkueshmërisë vaskulare, dhe substancat e dobishme fillojnë të eliminohen nga trupi. Proteina e albumines fillon të largohet së pari, së pari në sasi të vogla, kështu që ky fenomen quhet mikroalbuminurinë (humbja proteinë varion nga 30 deri në 300 mg / ditë). Kjo është faza fillestare, asimptomatike. nefropati , e cila, me kalimin e kohës, kalon në një formë klinike të theksuar, e cila tashmë manifestohet me humbje të konsiderueshme proteinë . Kjo fazë quhet macroalbuminuria ose proteinuria . Në varësi të sasisë së caktuar proteinë dalloni disa faza proteinuria : i moderuar proteinuria kur lëshoni deri në 1 g proteinë në ditë, shkalla mesatare është nga 1 deri në 3 g proteinë në ditë dhe e rëndë - mbi 3 g proteinë në ditë
Vjen faza tjetër e nefropatisë diabetike - insuficienca renale kronike, e cila karakterizohet nga eliminimi i substancave të dobishme nga trupi dhe vonesa e atyre të dëmshme.
212 Whatfarë është dështimi kronik i veshkave?
Dështimi kronik i veshkave është dëmtim i veshkave ose një ulje e funksionit të tyre për 3 muaj ose më shumë.Dështimi kronik i veshkave zhvillohet gradualisht dhe vazhdon, zakonisht i fshehur. Nuk ka ankesa, ose lodhja shfaqet gjatë ushtrimit fizik, dobësi që shfaqet në mbrëmje, humbje e oreksit dhe gojë e thatë. Simptomat e qarta klinike shfaqen vetëm në fazën e fundit, terminale. Amoniak nga goja, dhimbje koke. Lëkura bëhet e zbehtë, e thatë, e varur. Janë vërejtur shkelje të punës së të gjitha organeve - dëmtimi i zemrës, sistemit nervor, sistemit të frymëmarrjes, traktit gastrointestinal, dhe të tjerëve. Kjo gjendje quhet uremia (urina në gjak).
213 Cilat janë simptomat e nefropatisë diabetike?
Nefropatia diabetike fillon me theksimin proteinë urina (gjatë kësaj periudhe, kursi është asimptomatik). Faza e fundit e këtij procesi është zhvillimi insuficienca renale kronike (toksinat nuk ekskretohen në urinë dhe helmojnë trupin). Ekzistojnë tre faza të insuficiencës renale kronike. E para është i fshehur ose i fshehur . Në këtë fazë nuk ka simptoma. dytë, faza konservative karakterizohet nga lodhja gjatë punës fizike, dobësia që shfaqet në mbrëmje, humbja e oreksit, vjellja, humbja e peshës së trupit, goja e thatë. Simptomat e qarta klinike shfaqen vetëm në të fundit, faza terminale . Amoniak nga goja, dhimbje koke. Lëkura bëhet e zbehtë, e thatë, e varur. Ekziston një përkeqësim në punën e të gjitha organeve: dëmtimi i zemrës, sistemit nervor, sistemit të frymëmarrjes, traktit gastrointestinal, etj. Shumica e produkteve të mbeturinave të trupit që duhet të ekskretohen në urinë mbeten në gjak.
214 Si të parandalojmë zhvillimin e patologjisë së veshkave te njerëzit me diabet?
Sa më parë fillon parandalimi i komplikimeve renale, aq më i lartë është efektiviteti i tij. Ai përbëhet nga përbërësit e mëposhtëm:
Efektet në sheqerin në gjak. Kjo gjykohet nga niveli hemoglobinë glikoziluar , duke u përpjekur ta bëj atë jo më shumë se 6.5-7%. Trajtim i mirë glycemia studimet tregojnë se mund të zvogëlojë dukshëm dukurinë mikro dhe macroalbuminuria (proteinuria ), si dhe incidenca e komplikimeve makrovaskulare te diabeti tip 2. Duke pasur parasysh vështirësinë e arritjes së këtyre vlerave, duhet theksuar se çdo ulje maksimale e glikozilimit hemoglobinë do të përfitojnë. Të paktën 1% ulje në fraksion HbA1c çon në një ulje të konsiderueshme të rrezikut të zhvillimit të nefropatisë diabetike.
kontroll mikroalbuminurinë duhet të fillojë që nga momenti i diagnostikimit të diabetit dhe të kryhet rregullisht në të gjithë pacientët. Kjo duhet të bëhet çdo vit, madje edhe për ata që, në kohën e studimit, përcaktojnë përmbajtjen normale të albuminës në urinë. Nëse zbulohet mikroalbuminurinë ose proteinuria, Frekuenca e ekzaminimeve rregullohet nga mjeku.
Monitorim i ngushtë i presionit të gjakut dhe trajtimi i hipertensionit. Shtë e nevojshme të përpiqemi të sigurohet që presioni i gjakut të mos jetë më shumë se 130/80 mm RT. Art. Korrigjimi kryhet nga ilaçet në grup. Frenuesit e ACE ose sartans .
Edhe nëse tensioni i gjakut është normal (d.m.th jo më shumë se 130/80 mmHg), caktimi i barnave që i përkasin grupit Frenuesit e ACE ose sartans, gjithashtu e domosdoshme, por në doza të vogla me qëllim që të mbrohen veshkat nga efektet e dëmshme të sheqerit në gjak të lartë. Studimet kanë treguar që një rënie e tensionit të sipërm të gjakut prej 10 mm RT. Art., Dhe RT e poshtme 5 mm. Art. zvogëlon incidencën e komplikimeve mikrovaskulare me 35%. Kur trajtohet me këto ilaçe, probabiliteti nefropati ulur me 65%.
Një dietë e plotë, e ekuilibruar me kalori të mjaftueshme, me karbohidratet, proteinat, yndyrnat, fibrat dietike, vitamina dhe minerale. Në rast disponueshmërie proteinuria rekomandohet kufizimi proteinë në ushqim, deri në 0.8 g / kg peshë në ditë. Për shembull, nëse pesha e pacientit arrin 100 kg, atëherë hahet me ushqim proteinë duhet të jetë jo më shumë se 80 g në ditë.
215 Si trajtohet patologjia e veshkave te njerëzit me diabet?
trajtim nefropatia diabetike varet nga faza e zhvillimit të procesit klinik. Por në të gjitha fazat është e nevojshme të kryhen aktivitetet e mëposhtme:
Kompensimi i sheqerit në gjak, duke u përqëndruar në nivelin e glikoziluar hemoglobinë dhe duke u përpjekur ta bëj atë jo më shumë se 6.5-7%,
Ulja e presionit të gjakut në 130/80 mm RT. Art. dhe më pak, dhe kur proteinuria më pak se 125/75 mm RT. Art.,
kërkesë Frenuesit e ACE ose sartans në doza të vogla me presion normal të gjakut ose në doza terapeutike, nëse shfaqet hipertension,
Korrigjimi i metabolizmit të lipideve,
Dieta e kufizuar proteinë dhe kripë
Ulja e konsumit ose refuzimi i alkoolit.
Në fazën e dështimit kronik konservativ të veshkave, përveç kësaj, është e nevojshme:
Me të rritur kreatininës e të vëzhgoni një numër masash paraprake në procesin e kryerjes së terapisë me ilaçe. Në veçanti, doza e metforminës duhet të zvogëlohet. Nëse është e mundur, shmangni caktimin. ilaçe anti-inflamatore jo-steroide (ata rrisin presionin e gjakut dhe përkeqësojnë rrjedhën e dështimit të veshkave) dhe përdorimin e glibenclamide - mund të provokojë shfaqjen e rëndë hipoglicemisë vështirë për tu trajtuar
Terapia korrekte e insulinës,
Kontrolloni nivelin rregullisht hemoglobinë në gjak - çdo 6 muaj.
Në fazën terminale të dështimit kronik të veshkave, përdoren metoda speciale të pastrimit të gjakut (hemodializë, dializë peritoneale) ose transplantim të veshkave.
216 Whatfarë është sindroma diabetike e këmbës?
sindromë këmbë diabetike është një koncept kolektiv që tregon tërësinë e sëmundjeve të këmbës në diabet mellitus. Të gjitha këto sëmundje shoqërohen me dëmtimin e lëkurës, indeve të buta, kockave dhe nyjeve.
217 Cilat janë opsionet për rrjedhën e sindromës diabetike të këmbës?
Në varësi të të cilave mbizotërojnë shkeljet, ekzistojnë disa mundësi për këtë sindromë :
Demtimet nervore (forme neuropatike), te cilat mund te shoqerohen me patologji te aparatit osteoartikular ose pa demtime kockore,
Demtimet vaskulare (forma angiopatike, ose ishemike), si rezultat i te cilave qarkullimi i gjakut ne gjymtyre ulet,
Formë e përzier neuroisemike.
218 Cilat janë simptomat e sindromës diabetike të këmbës?
sindromë këmbë diabetike manifestohet në formën e ulçerave trofike, ndryshimet në lëkurë-nyje dhe proceset purulent-nekrotike. Kjo është për shkak të çrregullimeve neurologjike që vijnë nga diabeti mellitus dhe një rënie në rrjedhën kryesore të gjakut në arteriet e ekstremiteteve të poshtme me ashpërsi të ndryshme. Në 85% të rasteve, komplikacioni zhvillohet në formën e një ulçere peptike.
219 Sa e zakonshme është sindroma diabetike e këmbës?
Ky sindromë ndodh në çdo 8-10 pacient me diabet, dhe çdo sekondë është në rrezik. Me diabet tip 2, kjo sindromë zhvillohet 10 herë më shpesh sesa me diabetin tip 1, dhe mund të ndodhë që nga fillimi i sëmundjes (dhe ndonjëherë kjo është shenja e parë e diabetit, e cila tërheq vëmendjen). Me diabet tip 1, kjo sindromë zhvillohet nga viti 7-10 i semundjes.
220 Whatfarë kontribuon në zhvillimin e këmbës diabetike?
Për formën neuropatike të këmbës diabetike, faktorët e rrezikut janë si më poshtë:
Nuk mjafton kompensim nivelet e sheqerit në gjak.Sa më keq të kontrollohen numrat, aq më e lartë është gjasat për këtë sindromë dhe sa më shpejt ai mund të vijë,
Kohëzgjatja e diabetit. Sa më gjatë të zgjasë sëmundja, aq më e lartë është mundësia e zhvillimit të këtij ndërlikimi,
Age. Me moshën, gjasat e sëmundjes rriten,
Konsumi i tepruar i alkoolit, i cili ka një efekt toksik në qelizat nervore.
Dy faktorët e parë luajnë një rol të madh në shfaqjen e sindromë këmbë diabetike jo vetëm në llojin neuropatik, por edhe në angiopatik.
Përveç kësaj, prania e sëmundjeve të tilla si hipertensioni dhe shkalla e saj luan një rol vendimtar në shfaqjen e një forme angiopatike. ofset shkelje e metabolizmit të lipideve (dislipidemia), ashpërsia e lezioneve aterosklerotike të enëve arteriale, si dhe abuzimi me pirjen e duhanit.
221 Pse zhvillohet sindroma diabetike e këmbës?
sindromë këmba diabetike zhvillohet si rezultat i:
1) lezione të sistemit nervor periferik (neuropatia),
2) lezione të arterieve të ekstremiteteve të poshtme (angiopatia) me përkeqësim të mëvonshëm të rrjedhës së gjakut,
3) bashkimi në sfondin e këtyre proceseve patologjike të infeksionit.
222 Cilat janë shenjat e sindromës diabetike të këmbës?
Në varësi të mbizotërimit të dëmtimit nervor (neuropatisë) ose enëve të gjakut (angiopatisë) në zhvillimin e këtij komplikacioni, panorama klinike ka karakteristikat e veta. Ekzistojnë dy lloje të manifestimeve klinike të neuropatisë:
Një formë pa dhimbje - e shoqëruar nga një rënie në ndjeshmërinë e dhimbjes (është më e zakonshme dhe më e rrezikshme, pasi plagët dhe dëmtimet mund të kalojnë pa u vënë re),
Forma e dhimbjes - manifestohet me simptoma të ndryshme: ndjesi shpimi gjilpërash, djegie, dhimbje, më keq në pushim.
Lëkura me një formë neuropatike është e thatë, në zona me formimin e misrave me presion të tepërt dhe ulcerat pa dhimbje.
Forma angiopatike karakterizohet nga një ngjyrë e zbehtë e lëkurës së këmbës ose me një ngjyrim cianotik. Papritmas ulcerat e dhimbshme formohen në majat e gishtërinjve ose në skajin e thembrave. Gjatë ecjes, vërehen dhimbje në këmbë, në lidhje me të cilat zhvillohet një ecje karakteristike, e quajtur klaudikacion i përhershëm.
Nëse ekziston një lezion i aparatit osteoartikular (osteoartropatia diabetike, ose nyja e Charcot), atëherë vërehet fotografia e mëposhtme klinike: lëkura është e nxehtë, e kuqërremtë, pa shenja dëmtimi, këmba është e fryrë, si rregull, vërehet dhimbja.
223 affectsfarë ndikon në shkallën e zhvillimit të sindromës diabetike të këmbës?
Shkalla e zhvillimit të fazës fillestare sindromë këmbë diabetike varet nga shkalla ofset nivelet e sheqerit në gjak. Kompensimi më i mirë glycemia , aq më pak e mundshme zhvillimi i theksuar klinikisht sindromë këmbë diabetike.
224 Si të parandalojmë zhvillimin e sindromës diabetike të këmbës?
Roli kryesor në parandalimin sindromë këmbët diabetike luajnë monitorim dhe korrigjim të ngushtë të sheqerit në gjak dhe çrregullime të tjera metabolike (p.sh. lipide gjakut). Studime të shumta kanë treguar bindshëm se nëse sheqer në gjak për disa vite nuk tejkalon 9 mmol / l, atëherë edhe nëse ka angiopati dhe (ose) neuropati, gjendja përmirësohet ndjeshëm - simptomat klinike ulen ose zhduken, përmirësimi i plagëve përmirësohet. Një faktor shumë i rëndësishëm që parandalon zhvillimin e këmbës diabetike tek pacientët me diabet mellitus tip 2 është kalimi në prezantim insulinë në mungesë të efektit të marrjes së tabletave. Respektimi i rregullave për kujdesin e këmbës ka një rëndësi të madhe (shiko pyetjet nr. 502-510).
225 shouldfarë duhet të bëhet për të vërejtur fillimin e zhvillimit të këmbës diabetike në kohë?
Për të vërejtur fillimin e zhvillimit të këmbës diabetike në kohë, është e nevojshme të kryhen ekzaminime të rregullta nga një specialist.Shtë parandalimi që luan rolin kryesor në parandalimin e amputimit të gjymtyrëve. Fatkeqësisht, asaj nuk i është kushtuar vëmendja e duhur dhe të paktën gjysma e pacientëve nuk fillojnë trajtimin me kohë. Duhet të theksohet se masat parandaluese të marra menjëherë mund të zvogëlojnë frekuencën e amputimeve në pacientë në 90%. Aktualisht, në çdo 30 sekonda në botë, kryhet amputimi i ekstremiteteve të poshtme për shkak të diabetit, dhe një numër i konsiderueshëm i pacientëve vetëm pas operacionit e dinë që kanë diabet.
Një rol i rëndësishëm, përveç normalizimit të sheqerit në gjak, i përket korrigjimit në kohë dhe adekuat të faktorëve të tjerë të rrezikut, si dhe në trajtimin aktiv të kualifikuar të ulcerozit dhe defekteve të tjera të këmbës.
226 Cili është rreziku kryesor i sindromës diabetike të këmbës?
Komplikimi më serioz i një këmbë diabetike është zhvillimi i gangrenës diabetike.
227 Whatfarë është gangrenë diabetike?
Gangrena diabetike është nekroza e indeve me ngjyrë të zezë ose shumë të errët (zakonisht ekstremet e poshtme) që shfaqet në sfondin e diabetit mellitus.
228 Cilët faktorë provokojnë zhvillimin e gangrenës diabetike?
Fillimi i gangrenës diabetike shkaktohet nga faktorët e mëposhtëm, domethënë: një mikrotraumë e gjymtyrëve jo-shëruese afatgjata, ngrica ose djegia, gozhda e rrënjosur, corpus callosum, sëmundjet e kërpudhave.
229 Në cilat raste duhet të shoh një mjek?
Mjeku duhet të këshillohet në rastet e mëposhtme: inflamacion (madje i lehtë), lëndime, djegie, ngrica, plagë, bruizime, ulçera, suppuracione, calluse, zgjebe, thonj të rrënjosur, zbardhje të lëkurës, shfaqje të dhimbjes ose ndjeshmëri të ulur. Në çdo situatë të dyshimtë dhe çdo ndryshim në gjendjen e mëparshme.
230 Pse është e rëndësishme të kërkoni ndihmë në kohën e duhur?
Nëse shfaqet ulçera, trajtimi i duhur dhe në kohë në 95% të rasteve shmang amputimin e gjymtyrëve.
231 Cili është trajtimi për këmbën diabetike?
Trajtimi përfshin korrigjimin e çrregullimeve metabolike, terapi antimikrobiale lokale dhe të përgjithshme, pushim të plotë dhe shkarkim të këmbës.
Në rast të një përkeqësimi të ndjeshëm të furnizimit me gjak dhe një ngushtim të lumenit të anijeve, operacioni kryhet ose për të zgjeruar anijen ose për të imponuar një urë anësore anësore vaskulare (bypass).
Nga libri Ushqyerja Klinike për Diabet nga Alla Viktorovna Nesterova
Komplikimet akute të diabetit Komplikimet akute të diabetit përfshijnë: - ketoacidozën diabetike, - komën hiposmolare, - hipergliceminë
Komplikimet e vonshme të diabetit Komplikimet e vonshme të diabetit janë sëmundje të pothuajse të gjitha organeve dhe sistemeve të trupit, të shkaktuara nga rritja e shpeshtë dhe e zgjatur e sheqerit në gjak, domethënë hiperglicemia. Sa më i lartë glukoza juaj në gjak, aq më shumë sheqer.
Komplikimet e diabetit mellitus tek fëmijët Me një diagnozë dhe trajtim të parakohshëm që nuk fillohet menjëherë, diabeti mund të zhvillohet mjaft shpejt dhe të zhvillohet në një formë të dekompensuar kur është e vështirë të zgjidhni një trajtim për të normalizuar nivelin e sheqerit
Leksioni Nr. 7. Komplikimet e diabetit. Ketoacidoza Komplikimet akute të diabetit përbëjnë një kërcënim serioz për jetën e pacientëve. Komplikimet akute përfshijnë gjendje kome hiperglicemike dhe hipoglikemike.Më së shpeshti zhvillohet gjendja e hipoglikemisë, dmth.
Leksioni 11. Ndërlikimet e vonshme të diabetit.Komplikimet e vonshme të diabetit përfshijnë angiopatitë diabetike. Angiopatia diabetike është një lezion vaskular i përgjithësuar që përhapet si në enët e vogla ashtu edhe në ato të mesme dhe
Pjesa II Komplikimet e diabetit 136 Cilat janë ndërlikimet e diabetit? Të gjitha ndërlikimet ndahen në akute, të cilat lindin si rezultat i dekompensimit të shpejtë të metabolizmit të karbohidrateve, dhe kronike (ato quhen edhe vonë) - si rezultat i reagimit
Kapitulli 8 Komplikimet akute të diabetit 137 Cilat janë komplikimet akute të diabetit? Komplikimet akute (dekompensimi akut) i diabetit përfshijnë ndryshime në sheqerin në gjak në drejtim të rritjes së tij (të ashtuquajturat koma hiperglicemike - ketoacidotike, etj.
Kapitulli 9 Komplikimet e vonshme të diabetit 198 Cilat janë ndërlikimet e vonë të diabeteve? Komplikimet e vonshme të diabetit mellitus janë një patologji që vjen nga veprimi i zgjatur i sheqerit në gjak të lartë në organet dhe indet e trupit. 199 Whatfarë patologjie
Komplikimet akute të diabetit mellitus Diabeti mellitus është i rrezikshëm jo me sheqer të lartë në gjak, i cili mund të normalizohet me terapi adekuate, por me komplikime vaskulare të tij, të cilat aktualisht janë shkaku kryesor i aftësisë së kufizuar dhe vdekshmërisë në mesin e
Komplikimet e vonshme të diabetit Ndonjëherë ndodh që nëse diabeti është i pa kompensuar për një kohë të gjatë (për shembull, pacienti mund të mos dyshojë as për diabetin e llojit të dytë), mund të shkaktojë komplikime për pothuajse të gjithë organet e brendshme. Komplikimet e vonshme të diabetit,
Komplikimet akute të diabetit mellitus Mungesa e masave në kohë përkeqëson rrjedhën e diabetit mellitus tip I dhe II dhe çon në përkeqësim të gjendjes. Komplikimet akute janë ketoacidoza, gjendjet hipoglikemike, ketoacidotike, hipoglikemia dhe
Komplikimet e vonshme të diabetit Fatkeqësisht, edhe me zbulimin në kohë të niveleve të ngritura të glukozës në gjak dhe trajtimin adekuat, pacientët ndonjëherë zhvillojnë komplikime të vonshme. Në disa raste, ato mund të parandalohen duke i kushtuar vëmendje
KOMPLIKIMET AKUTE T OF DIBETE Diabeti mellitus është i rrezikshëm jo me sheqer të lartë në gjak, i cili mund të normalizohet me terapi adekuate, por me ndërlikimet vaskulare të tij, të cilat aktualisht janë shkaku kryesor i aftësisë së kufizuar dhe vdekshmërisë në mesin e
KOMPLIKACIONET E VETM T D DIABETEVE (VESHJET, SIJET, SHPENZIMET DHE TTH TJERA) DHE MANIFESTIMET E TYRE Komplikimet e vonshme të diabetit janë sëmundje të pothuajse të gjitha organeve dhe sistemeve të trupit, të shkaktuara nga rritje të shpeshta dhe të zgjatura të sheqerit në gjak, domethënë hiperglicemia. Me shume se
Komplikimet e diabetit mellitus tek njerëzit me formimin e mukusit.Në zhvillimin e diabetit, gjaku i ëmbëlsuar rrit formimin e llojeve të ndryshme të tumoreve, nga lipo-adipoza e padëmshme deri tek formimi i polipeve dhe neoplazmave më serioze. Me kalimin e viteve në pacientët me diabet
Diabeti mellitus është një nga sëmundjet më të rrezikshme për sa i përket komplikimeve. Nëse jeni të pakujdesshëm për shëndetin tuaj, mos ndiqni një dietë, sëmundja do të vijë me një probabilitet të lartë. Dhe atëherë mungesa e trajtimit do të shfaqet domosdoshmërisht në përgjithësi kompleks i ndërlikimeve të cilat ndahen në disa grupe:
Pasojat e vona
Komplikimet e mëvonshme zhvillohen gjatë disa viteve të sëmundjes. Rreziku i tyre nuk është në shfaqje akute, por në faktin se ata gradualisht përkeqësohet pacienti Edhe disponueshmëria e një trajtimi kompetent ndonjëherë nuk mund të garantojë mbrojtje kundër këtij lloji të komplikimeve.
Komplikimet e vonshme të diabetit përfshijnë sëmundje :
- - dëmtimi i retinës, i cili më pas çon në hemorragji në fundus, shkëputje të retinës. Gradualisht çon në humbje të plotë të shikimit. Retinopatia më e zakonshme ndodh tek pacientët me diabet tip 2. Për një pacient me një "përvojë" më shumë se 20 vjet, rreziku i retinopatisë afrohet 100%.
- . Në krahasim me komplikimet e tjera të vona, ajo zhvillohet mjaft shpejt, ndonjëherë në më pak se një vit. Ashtë një shkelje e përshkueshmërisë vaskulare, ato bëhen të brishta. Ekziston një tendencë për trombozë dhe aterosklerozë.
- . Humbja e ndjeshmërisë ndaj dhimbjes dhe nxehtësisë në gjymtyrë. Më shpesh, zhvillohet sipas llojit të "dorezave dhe çorapeve", duke filluar të shfaqet njëkohësisht në gjymtyrët e poshtme dhe të sipërme. Simptomat e para janë një ndjenjë mpirje dhe djegie në gjymtyrët, të cilat forcohen në mënyrë të konsiderueshme gjatë natës. Ndjeshmëria e zvogëluar shkakton shumë lëndime.
- . Një ndërlikim në të cilin shfaqen plagë të hapura, abscese purulente, zona nekrotike (të vdekura) në këmbë dhe në ekstremet e poshtme të një pacienti me diabet mellitus. Prandaj, pacientët me diabet duhet t'i kushtojnë vëmendje të veçantë higjenës së këmbëve dhe zgjedhjes së këpucëve të duhura që nuk do të kompresojnë këmbën. Ju gjithashtu duhet të përdorni çorape speciale pa çamçakëz.
Pse ndërlikimet zhvillohen në diabet
Shkaqet e shfaqjes së sëmundjeve të njëkohshme varen nga lloji i sëmundjes. Në diabetin e tipit I, komplikimet zhvillohen kur pacienti nuk administron insulinë në kohën e duhur.
Pacienti thjesht mund të devijojë në mënyrë sistematike nga orari i injektimit, i cili do të çojë në shfaqjen e sëmundjeve shoqëruese.
Mekanizmi për zhvillimin e komplikimeve:
- Sasia e insulinës në gjak zvogëlohet, dhe glukoza rritet.
- Ekziston një ndjenjë e fortë e etjes, poliuria (rritja e vëllimit të urinës).
- Përqendrimi i acideve yndyrore në gjak rritet për shkak të lipolizës masive (prishje të yndyrës).
- Të gjitha proceset anabolike janë ngadalësuar, indet nuk janë më në gjendje të sigurojnë prishjen e trupave të ketonit (acetoni i formuar në mëlçi).
- Ekziston një intoksikim i trupit.
Me diabet mellitus tip II (jo i varur nga insulina), shfaqen probleme për shkak të faktit se pacientët nuk duan të ndjekin një dietë dhe nuk marrin ilaçe për uljen e sheqerit. Korrigjimi i ushqyerjes është i detyrueshëm në trajtimin e hiperglicemisë kronike (një tepricë e sheqerit në gjak) dhe rezistencës ndaj insulinës (ndjeshmëri e zvogëluar e qelizave të varura nga insulina ndaj veprimit të insulinës).
Komplikimet e diabetit tip 2 lindin si më poshtë:
- Niveli i glukozës në gjak gradualisht rritet.
- Për shkak të një tepricë sheqeri, puna e organeve të brendshme fillon të përkeqësohet.
- Hiperglicemia intraqelizore zhvillohet, gjë që çon në neurotoksicitet të glukozës (mosfunksionim të sistemit nervor) dhe sëmundjeve të tjera.
Faktorët që rrisin rrezikun e komplikimeve
Gjendja e pacientit rrallë keqësohet pa asnjë arsye. Faktorët që rrisin rrezikun e komplikimeve të diabetit:
- Predispozicioni gjenetik. Rreziku i zhvillimit të komplikimeve në një pacient rritet 5-6 herë nëse njëri nga prindërit e tij vuante nga diabeti i rëndë.
- Pesha e tepërt. Kjo është veçanërisht e rrezikshme për sëmundjen e tipit 2. Shkelja e rregullt e dietës çon në një rritje të yndyrës në trup. Receptorët specifikë të qelizave nuk mund të ndërveprojnë më aktivisht me insulinë, dhe me kalimin e kohës numri i tyre në inde zvogëlohet.
- Pirja e alkoolit. Njerëzit me të gjitha format e diabetit do të duhet të heqin dorë nga alkooli. shkakton hipoglikeminë, zvogëlon tonin vaskular.
- Mosarritja në dietë. Me diabet tip 2, është e ndaluar të hahet fruta të ëmbla dhe ushqime që përmbajnë karbohidrate të shpejta dhe yndyrna trans (akullore, çokollatë, margarinë, etj.). Me çdo lloj sëmundjeje, nuk mund të hani ushqim të shpejtë. Diabetikët "insulinë" duhet të eliminojnë plotësisht ëmbëlsirat nga dieta. Nëse dieta nuk ndiqet, niveli i sheqerit do të rritet dhe do të bjerë ndjeshëm.
- Mungesa e aktivitetit fizik. Neglizhimi i stërvitjes dhe fizioterapia çon në një ngadalësim të metabolizmit. Produktet e kalbjes janë shumë të gjata në trup dhe e helmojnë atë.
- Sëmundje kronike kardiovaskulare. Me hipertension, sëmundje koronare të zemrës, aterosklerozë, ndjeshmëria e indeve ndaj insulinës zvogëlohet.
- Stresi, stresi i fortë psiko-emocional. Adrenalina, noradrenalina, glukokortikoidet ndikojnë negativisht në funksionin e pankreasit dhe prodhimin e insulinës.
- Shtatzënia. Indet e trupit femëror thithin më pak insulinën e tyre për shkak të prodhimit aktiv të hormoneve.

Kushtet hiperglicemike
Një sasi e madhe e glukozës në gjak mund të vrasë një person me diabet. Kushtet hiperglicemike sugjerojnë shtrimin në spital për trajtim të mëtutjeshëm. Ata vijnë në 3 lloje:
| shtet | Arsyet e zhvillimit | simptomat | Metodat kryesore të trajtimit |
| ketoacidosis |
|
|
|
| Gjendje hiposmolare |
|
|
|
| Koma e acidozës laktike (acidoza laktike) |
|
|
|
Hypoglycemia
Zhvillimi i sëmundjes provokon sheqer të ulët në gjak. Për të normalizuar gjendjen e pacientit, mjekët vendosin droppers me glukozë. Hipoglikemia mund të shkaktojë një mbidozë të insulinës, alkoolit, dietë shumë të rreptë, ushtrime të tepërta. Simptomat e sëmundjes:
- agresioni, një gjendje frike ose ankthi pa shkak,
- djersitje e shtuar, zbehje e lëkurës,
- rritje e rrahjeve të zemrës - nga 100 në 400 rrahje në minutë,
- dridhje të muskujve ose ngërçe
- nauze, të vjella,
- "Vizion i dyfishtë" në sy,
- dhimbje koke, marramendje e rëndë.

Komplikimet kronike të diabetit
Jo të gjitha problemet me çrregullimet metabolike shfaqen menjëherë. Një numër sëmundjesh ndodhin me shqetësime të zgjatura metabolike dhe dehje të njëkohshme. Organet dhe qelizat ndalojnë të bëjnë punën e tyre. Komplikimet e vonshme të diabetit tip I:
- Humbja e shikimit. Në diagnozën fillestare të sëmundjes, 32% e pacientëve gjejnë retinopati (dëmtim të retinës). Nëse nuk mjekohet, diabeti do të zhvillojë me shpejtësi kataraktet, dhe pastaj verbërinë.
- Nefropatia diabetike. Preket sistemi qarkullues i veshkave. Ata nuk mund të filtrojnë plazmën normalisht, dhe proteina shfaqet në urinë. Sëmundja zhvillohet pothuajse asimptomatikisht në fazën terminale.
- Humbja e sistemit të qarkullimit të gjakut të ekstremiteteve të poshtme. Diabeti mellitus i tipit 2 është një nga shkaqet kryesore të amputimit të këmbëve, jo i shoqëruar me lëndime fizike ose aksidente. Gangrene me këtë sëmundje përparon ngadalë. Për një kohë të gjatë, pacienti mund të mos i kushtojë vëmendje fokave të nekrozës derisa të kërkohet amputimi i këmbës ose i gjithë gjymtyrëve.
- Dëmtimi i sistemit nervor qendror (CNS).
- Angiopatin.
Me diabet që nuk varet nga insulina, pacienti mund të zhvillojë ndërlikimet e mëvonshme të mëposhtme:
- Dështimi i veshkave. Në fazën terminale, pacienti ka nevojë për një transplant të veshkave.
- Humbja e sistemit kardiovaskular. Shkaku kryesor i vdekjes për pacientët me diabet tip 2 është goditja në zemër ose sulmi në zemër. Enët e zemrës dhe trurit nën ndikimin e glukozës së tepërt fillojnë të humbasin elasticitetin e tyre, pllakat aterosklerotike shfaqen në sipërfaqen e tyre.
- Probleme me sistemin nervor qendror dhe sistemin nervor periferik.
- Shkelja e furnizimit të gjakut në ekstremitetet e poshtme.
- Problemet me vizionin.

Angiopatin
Sëmundjet shoqërohen me dëmtim të anijeve të mëdha dhe të vogla. Me angiopatinë, qarkullimi i ekstremiteteve të poshtme, puna e veshkave, syve, zemrës, trurit janë të shqetësuar.
Sëmundjet trajtohen me ilaçe për të ulur kolesterolin, për të parandaluar mpiksjen e gjakut, për të përmirësuar metabolizmin në inde.
- urinim i shpeshtë
- zbehje e lekures,
- arrhythmia,
- edemë e lokalizuar,
- ulje në mprehtësi vizuale,
- koordinimi dhe memorja e dëmtuar,
- tension i lartë.
Dëmtimi i sistemit nervor qendror
Me diabetin, furnizimi me gjak i të gjitha organeve është i shqetësuar. Dëmtimi i sistemit nervor qendror shprehet në zhvillimin e encefalopatisë. Pacientët kanë astheni, mosfunksionim vegjetovaskular, neurozë, konvulsione. Ju mund të diagnostikoni sëmundjen duke përdorur MRI dhe elektroencefalografinë.
Për trajtimin e encefalopatisë në diabet mellitus, përcaktohet:
- Droga për të mbajtur një përqendrim normal të glukozës në gjak.
- Ilaçet për të përmirësuar mikroqarkullimin e gjakut, nootropics.
- Ilaçet që ulin tensionin e gjakut.
- Vitamina B, acidi alfa lipoik, vitamina E për funksionimin normal të sistemit nervor qendror.
- Sedativë, qetësues.
Sindroma diabetike e këmbës
Ndryshimet anatomike dhe funksionale ndodhin në sfondin e osteoartropatisë, neuropatisë, angiopatisë. Disrregullimet në këmbën diabetike zhvillohen në pjesët distale të ekstremiteteve të poshtme, d.m.th. në gishta dhe jastëk. Proceset ulcerative nekrotike prekin indet e buta dhe ato kockore. Përafërsisht 90% e manifestimeve të sindromës ndodhin te pacientët me diabet tip 2. Këmba diabetike vjen në tre forma:
- Neuropatike. Zhvillohet në sfondin e lezioneve të shumta diabetike të nervave periferikë (polneuropatia).
- Neuroischemic. Shkaku i kësaj forme të sëmundjes është angiopatia.
- Osteoartropaticheskoy. Formulari ka 3 faza: akute, subakute, kronike. Shkaku i sëmundjes është osteoporoza.

Pasojat e diabetit tek fëmijët
Arsyeja kryesore për shfaqjen e sëmundjes në moshë të re është një predispozicion gjenetik. Nëse një fëmijë shpesh vuan nga sëmundje virale, ka një imunitet të dobët, atëherë ai është gjithashtu në rrezik të zhvillimit të diabetit. Fëmijët kanë këto ndërlikime:
- Probleme të veshkave. Sëmundja zhvillohet për shkak të faktit se glukoza e rritur dëmton elementët filtrues të veshkave. Proteinuria (shfaqja e proteinave në urinë) është simptoma kryesore e nefropatisë. Pacientët me veshkat e sëmura u tregohet një dietë që normalizon presionin e gjakut dhe metabolizmin e lipideve. Për infeksionet e sistemit gjenitourinar, rekomandohen antibiotikë.
- Ulur mprehtësinë vizuale. Me nivele të larta të glukozës, enët e gjakut dhe fibrat nervore të syrit dëmtohen. Në sfondin e këtyre proceseve, vizioni përkeqësohet. Pacienti ankohet për mjegulla, "fluturon" para syve të tij. Trajtimi konsiston në normalizimin e furnizimit me gjak në fundus duke përdorur medikamente, duke ulur nivelin e glukozës.
Trajtimi i komplikimeve të diabetit
Kur hartoni një plan trajtimi, gjendja e pacientit luan një rol të rëndësishëm. Fushat kryesore të trajtimit janë tre:
- Ulje në nivelin e glukozës. Të gjithë pacientët duhet të ndjekin një dietë të ulët karboni. Me sëmundjen tip 1, indikohet terapi me insulinë, dhe me llojin 2, përdorimi i ilaçeve për uljen e sheqerit.
- Kompensimi i proceseve metabolike. Një plan ushqimor individual është hartuar për pacientin, përshkruhen injeksione të vitaminave dhe acideve të dobishme. Kërkohen ushtrime fizioterapie.
- Trajtim. Plani i trajtimit zhvillohet në përputhje me llojin dhe ashpërsinë e sëmundjes shoqëruese. Për shembull, lezionet infektive të gjymtyrëve ose sistemi gjenitourinar trajtohen me antibiotikë.
Diabeti mellitus është një sëmundje e rrezikshme në të cilën proceset metabolike, përfshirë metabolizmin e karbohidrateve, janë ndërprerë. Kjo sëmundje ka një kurs kronik, dhe nuk mund të mjekohet plotësisht, por mund të kompensohet.
Në mënyrë që të mos zhvillohen komplikime të diabetit, është e nevojshme të vizitoni rregullisht një endokrinolog dhe terapist. Shtë e rëndësishme të monitorohet niveli i glukozës, i cili duhet të jetë nga 4 në 6.6 mmol / l.
Dido diabetik duhet të dijë se pasojat e hiperglicemisë kronike shpesh çojnë në paaftësi dhe madje edhe vdekshmëri, pavarësisht nga lloji i sëmundjes. Por cilat komplikime të diabeteve mund të zhvillohen dhe pse shfaqen ato?
Komplikimet diabetike: mekanizëm zhvillimor
Në një person të shëndetshëm, glukoza duhet të depërtojë në qelizat dhjamore dhe muskulore, duke u siguruar atyre energji, por në diabet mbetet në qarkullimin e gjakut. Me një nivel sheqeri vazhdimisht të lartë, i cili është një substancë hiposmolare, muret vaskulare dhe organet që qarkullojnë gjak dëmtohen.
Por këto janë tashmë komplikime të vonshme të diabetit. Me një mungesë të rëndë të insulinës, shfaqen pasoja akute që kërkojnë trajtim të menjëhershëm, pasi ato mund të çojnë në vdekje.
Në diabetin tip 1, trupi është i mangët në insulinë. Nëse mungesa e hormonit nuk kompensohet me terapi me insulinë, pasojat e diabetit do të fillojnë të zhvillohen shumë shpejt, gjë që do të zvogëlojë ndjeshëm jetëgjatësinë e një personi.
Në diabetin tip 2, pankreasi prodhon insulinë, por qelizat e trupit për një arsye ose një tjetër nuk e perceptojnë atë. Në këtë rast, ilaçet për uljen e sheqerit përshkruhen, dhe ilaçe që rrisin rezistencën ndaj insulinës, të cilat do të normalizojnë proceset metabolike për kohëzgjatjen e barit.
Shpesh, komplikimet serioze të diabetit mellitus tip 2 nuk shfaqen ose ato shfaqen shumë më lehtë. Por në shumicën e rasteve, një person mëson vetëm për praninë e diabetit kur sëmundja përparon, dhe pasojat bëhen të pakthyeshme.
Kështu, ndërlikimet e diabetit ndahen në dy grupe:
Parandalimi dhe trajtimi i komplikimeve diabetike
Komplikimet e hershme dhe të vonë trajtohen në mënyra të ndryshme. Pra, për të zvogëluar incidencën e komplikimeve të diabeteve që lindin në fazën fillestare, është e nevojshme të monitorohet rregullisht niveli i glikemisë, dhe në rast të zhvillimit të një gjendje hipoglikemike ose hiperglikemike, të merrni masa të përshtatshme trajtimi në kohë.
Trajtimi bazohet në tre faktorë trajtimi. Para së gjithash, është e nevojshme të kontrollohet niveli i glukozës, i cili duhet të shkojë nga 4.4 deri në 7 mmol / l. Për këtë qëllim, ata marrin ilaçe për uljen e sheqerit ose përdorin terapi me insulinë për diabetin.
Shtë gjithashtu e rëndësishme të kompensohen proceset metabolike që shqetësohen për shkak të mungesës së insulinës. Prandaj, pacientët janë të përshkruar ilaçet alfa-lipoike të acidit dhe ilaçet vaskulare. Dhe në rast të aterogjenitetit të lartë, mjeku përshkruan ilaçe që ulin kolesterolin (fibrat, statinat).