Diabeti gestacional në shtatzëni - një surprizë e pakëndshme

Ne ju ofrojmë të lexoni artikullin me temën: "Diabeti dhe rreziqet e shtatzënisë, komplikimet, trajtimi" me komente nga profesionistë. Nëse doni të bëni një pyetje ose të shkruani komente, lehtë mund ta bëni këtë më poshtë, pas artikullit. Endoprinologu ynë specialist patjetër do t'ju përgjigjet.
| Video (klikoni për të luajtur). |
Diabeti shtatzënë - shenja, a kam nevojë për një dietë të veçantë?
15 artikuj të tjerë me temë: Urgjente te mjeku: simptoma të rrezikshme gjatë shtatëzanisë
Diabeti shtatzënë - shenja, a kam nevojë për një dietë të veçantë?
Nëse sheqeri në gjak rritet gjatë shtatëzanisë, atëherë ata thonë se diabeti gestacional është zhvilluar. Për dallim nga diabeti mellitus i vazhdueshëm, i cili ishte para shtatëzanisë, ai plotësisht zhduket pas lindjes së fëmijëve.
Sheqeri i lartë në gjak mund të shkaktojë probleme për ju dhe fëmijën tuaj. Foshnja mund të rritet shumë e madhe, gjë që do të shkaktojë vështirësi gjatë lindjes. Përveç kësaj, ai shpesh ka mungesë oksigjeni (hipoksi).
| Video (klikoni për të luajtur). |
Për fat të mirë, me një trajtim të duhur dhe në kohë, shumica e nënave në pritje me diabet kanë çdo shans për të lindur një fëmijë të shëndetshëm vetë.
Shtë vërtetuar se ata që kanë pasur sheqer të lartë në gjak gjatë shtatëzanisë, zhvillojnë më shpesh diabet me moshën. Ky rrezik mund të ulet ndjeshëm me kontrollin e peshës, një dietë të shëndetshme dhe aktivitet fizik të rregullt.
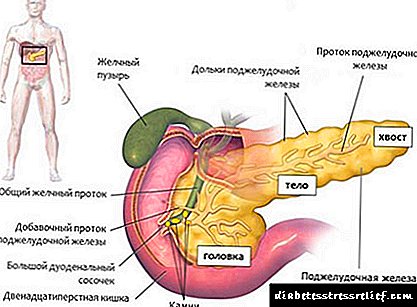
Normalisht, nivelet e sheqerit në gjak kontrollohen nga insulina hormonale, e cila sekreton pankreasin. Nën ndikimin e insulinës, glukoza nga ushqimi kalon në qelizat e trupit tonë, dhe niveli i tij në gjak zvogëlohet.
Në të njëjtën kohë, hormonet e shtatzënisë të sekretuara nga placenta veprojnë të kundërta me insulinën, domethënë rritin nivelin e sheqerit. Ngarkesa në pankreas rritet, dhe në disa raste nuk përballet me detyrën e saj. Si rezultat, nivelet e glukozës në gjak janë më të larta se normale.
Sasia e tepërt e sheqerit në gjak shkel metabolizmin në të dy: të ëmën dhe foshnjën e saj. Fakti është se glukoza depërton në placentën në rrjedhën e gjakut të fetusit dhe rrit ngarkesën mbi të, e cila është ende një pankreas i vogël.
Pankreasi i fetusit duhet të funksionojë me një ngarkesë të dyfishtë dhe të sekretojë më shumë insulinë. Kjo insulinë e tepërt përshpejton ndjeshëm thithjen e glukozës dhe e shndërron në yndyrë, gjë që bën që masa e fetusit të rritet më shpejt se zakonisht.
Një përshpejtim i tillë i metabolizmit në një fëmijë kërkon një sasi të madhe oksigjeni, ndërsa marrja e tij është e kufizuar. Kjo shkakton mungesë të oksigjenit dhe hipoksisë së fetusit.
Diabeti gjestik komplikon nga 3 deri në 10% të shtatëzënive. Veçanërisht me rrezik të lartë janë ato nëna që presin që kanë një ose më shumë nga simptomat e mëposhtme:
- Trashje e lartë
- Diabeti në një shtatëzani të mëparshme,
- Sheqeri në urinë
- Sindromi i vezores polikistike
- Diabeti në familjen e afërt.
Ata që kanë më së paku rrezik të mbeten shtatzënë me diabet janë ata që kombinojnë të gjitha kriteret e mëposhtme:
- Më pak se 25 vjeç
- Pesha normale para shtatzënisë,
- Nuk kishte diabeti tek të afërmit e afërt,
- Kurrë nuk kishte sheqer të lartë në gjak
- Asnjëherë nuk ka pasur komplikime të shtatzënisë.
Shpesh, nëna në pritje mund të mos dyshojë në diabetin gestacional, sepse në raste të buta, nuk manifestohet. Kjo është arsyeja pse është shumë e rëndësishme të bëni një test të sheqerit në gjak në kohë.
Me rritjen më të vogël të sheqerit në gjak, mjeku do të përshkruajë një studim më të hollësishëm, i cili quhet një "test i tolerancës së glukozës" ose "kurba e sheqerit". Thelbi i kësaj analize në matjen e sheqerit nuk është në stomak bosh, por pasi të keni marrë një gotë ujë me glukozë të tretur.
Sheqeri në agjërim normal: 3.3 - 5.5 mmol / L
Para-diabeti (toleranca e dëmtuar e glukozës): agjerimi i sheqerit në gjak më shumë se 5.5, por më pak se 7.1 mmol / L.
Diabeti mellitus: agjerimi i sheqerit në gjak më shumë se 7.1 mmol / l ose më shumë se 11.1 mmol / l pas marrjes së glukozës.
Meqenëse niveli i sheqerit në gjak është i ndryshëm në periudha të ndryshme të ditës, ndonjëherë mund të mos zbulohet gjatë ekzaminimit. Ekziston një provë tjetër për këtë: hemoglobina e glikuar (HbA1c).
Hemoglobina e glikuar (d.m.th. e lidhur me glukozën) nuk pasqyron nivelin e sheqerit në gjak për ditën e tanishme, por për 7-10 ditët e mëparshme. Nëse niveli i sheqerit ngrihet mbi normale të paktën një herë gjatë kësaj kohe, testi HbA1c do ta vërë re këtë. Për këtë arsye, përdoret gjerësisht për të monitoruar cilësinë e kujdesit për diabetin.
Në raste të moderuara deri të rënda të diabetit shtatzënë, mund të shfaqen:
- Etje e fortë
- Urinim i shpeshtë dhe i përhapur
- Uria e rëndë
- Vizion i paqartë.
Meqenëse gratë shtatzëna shpesh kanë etje dhe oreks të shtuar, shfaqja e këtyre simptomave nuk do të thotë diabet. Vetëm testimi i rregullt dhe ekzaminimi i mjekut do të ndihmojnë në parandalimin e tij në kohë.
A kam nevojë për një dietë të veçantë - ushqim për gratë shtatzëna me diabet
Qëllimi kryesor në trajtimin e diabetit shtatzënë është të ruani nivelin normal të sheqerit në gjak në çdo kohë të caktuar: si para ashtu edhe pas ngrënies.
Në të njëjtën kohë, sigurohuni që të paktën 6 herë në ditë në mënyrë që marrja e ushqyesve dhe energjisë të jetë e njëtrajtshme gjatë gjithë ditës, në mënyrë që të shmangni ngritjet e papritura të sheqerit në gjak.
Dieta për diabet shtatzënë duhet të jetë e dizajnuar në atë mënyrë që të jetë e mundur që të përjashtohet plotësisht marrja e karbohidrateve “të thjeshta” me ushqim (sheqer, ëmbëlsirat, bllokimi, etj.), Të kufizohet sasia e karbohidrateve komplekse në 50% të sasisë totale të ushqimit, dhe 50 të mbetur % e ndarë midis proteinave dhe yndyrave.
Numri i kalorive dhe një menu specifike pajtohet më së miri me një dietolog.
Së pari, aktivitetet aktive në natyrë rritin rrjedhën e oksigjenit në gjak, të cilit i mungon fetusi. Kjo përmirëson metabolizmin e saj.
Së dyti, gjatë ushtrimit, sheqeri i tepërt konsumohet dhe niveli i tij në gjak zvogëlohet.
Së treti, trajnimi ndihmon për të shpenzuar kalori të shtyra, për të ndaluar shtimin e peshës dhe madje për ta zvogëluar atë. Kjo lehtëson shumë punën e insulinës, ndërsa një sasi e madhe e yndyrës e vështirëson.
Një dietë e kombinuar me ushtrime të moderuar në të shumtën e rasteve mund t’ju lehtësojë nga simptomat e diabetit.
Në të njëjtën kohë, nuk është e nevojshme të rraskapiteni me stërvitjet ditore ose të blini një kartë klubi në palestër për paratë e fundit.
Shumica e grave me diabet janë mjaft shtatëzanë për të ecur me një ritëm mesatar në ajër të pastër për disa orë 2-3 herë në javë. Konsumimi i kalorive me një shëtitje të tillë është i mjaftueshëm për të ulur sheqerin në gjak në normalitet, por duhet të ndiqni një dietë, veçanërisht nëse nuk po merrni insulinë.
Një alternativë e mirë për të ecur mund të jenë klasa në pishinë dhe gjimnastikë ujore. Ushtrime të tilla janë veçanërisht të rëndësishme për ato nëna që presin që, edhe para shtatzanisë, kishin probleme me mbipeshën, pasi dhjami i tepërt pengon veprimin e insulinës.
Kur përdoret në mënyrë korrekte gjatë shtatëzanisë, insulina është absolutisht e sigurt si për nënën ashtu edhe për fetusin. Asnjë varësi nuk zhvillohet ndaj insulinës, kështu që pas lindjes mund të tërhiqet plotësisht dhe pa dhimbje.
Insulina përdoret në rastet kur dieta dhe aktiviteti fizik nuk japin një rezultat pozitiv, domethënë, sheqeri mbetet i ngritur. Në disa raste, mjeku vendos të përshkruajë insulinë menjëherë nëse sheh që situata e kërkon atë.
Nëse mjeku juaj përshkruan insulinë për ju, mos refuzoni. Shumica e frikës që lidhen me përdorimin e tij nuk janë asgjë tjetër përveç paragjykimeve. Kushti i vetëm për trajtimin e duhur të insulinës është zbatimi i rreptë i të gjitha recetave të mjekut (nuk duhet të humbni dozën dhe kohën e pranimit ose ta ndryshoni vetë), duke përfshirë edhe dorëzimin në kohë të testeve.
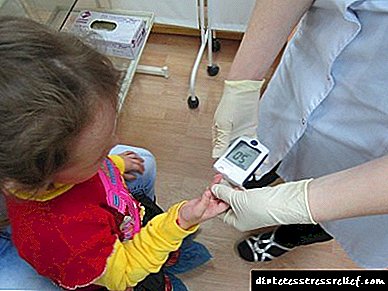
Nëse merrni insulinë, do të duhet të matni sheqerin në gjak disa herë në ditë me një pajisje të veçantë (quhet glukometër). Në fillim, nevoja për një matje kaq të shpeshtë mund të duket shumë e çuditshme, por është e nevojshme për monitorim të kujdesshëm të glicemisë (sheqerit në gjak). Leximet e pajisjes duhet të regjistrohen në një fletore dhe t'i tregohen mjekut tuaj në pritje.
Shumica e grave shtatzëna me diabet mund të lindin natyrshëm. Prania e diabetit në vetvete nuk do të thotë nevoja për prerje cezariane.
Ne po flasim për një seksion cezarian të planifikuar nëse foshnja juaj rritet shumë e madhe për lindje të pavarur. Prandaj, nënat në pritje me diabet janë të përshkruar një ultratinguj më i shpeshtë i fetusit.
Gjatë lindjes, nëna dhe foshnja kanë nevojë për monitorim të kujdesshëm:
- Monitorimi i rregullt i sheqerit në gjak disa herë në ditë. Nëse niveli i glukozës është shumë i lartë, mjeku mund të përshkruaj insulinë në mënyrë intravenoze. Së bashku me të ata mund të përshkruajnë glukozë në një pikatore, mos u shqetësoni nga kjo.
- Monitorim i kujdesshëm i rrahjeve të zemrës së fetusit nga CTG. Në rast të një përkeqësimi të papritur të gjendjes, mjeku mund të kryejë një seksion cezarian urgjent për lindjen e hershme të foshnjës.
Në shumicën e rasteve, sheqeri i ngritur kthehet në normale disa ditë pas lindjes.
Nëse keni pasur diabet gestacional, përgatituni që ajo të shfaqet në shtatzëninë tuaj të rradhës. Përveç kësaj, ju keni një rrezik të rritur të zhvillimit të vazhdueshëm të diabetit mellitus (tip 2) me moshën.
Për fat të mirë, mbajtja e një jetese të shëndetshme mund të zvogëlojë ndjeshëm këtë rrezik, dhe ndonjëherë edhe të parandalojë diabetin. Mësoni gjithçka rreth diabetit. Hani vetëm ushqime të shëndetshme, rrisni aktivitetin tuaj fizik, hiqni qafe peshën e tepërt - dhe diabeti nuk do të jetë i frikshëm!
varg figurash
Planifikimi i diabetit dhe shtatzënisë
Diabeti gjatë shtatëzënësisë
Ekspertët janë mjaft optimistë rreth mundësive të të rinjve me diabet të kenë një familje, fëmijë të shëndetshëm, të shijojnë gjithçka që sjell dashuri dhe seks në jetën e një personi. Diabeti dhe shtatzënia ndikojnë negativisht në mënyrë reciproke. Do shtatëzani bën kërkesa të mëdha në trupin e saj. Trupi i një gruaje me diabet jo gjithmonë e përballon këtë, sepse ajo tashmë ka çrregullime metabolike dhe hormonale. Shpesh, një grua zhvillon komplikime të diabetit gjatë shtatëzanisë, të cilat madje mund të çojnë në paaftësi. Prandaj, është shumë e rëndësishme të mësoni se si të planifikoni një shtatëzani dhe me përgjegjësi t'i qaseni kontrollit të niveleve të sheqerit në gjak para dhe gjatë situatës. Kjo është e domosdoshme për lindjen e një foshnje të shëndetshme dhe për të shmangur komplikimet nëna.
Sa i përket diabetit që shfaqet ose së pari bëhet i dukshëm gjatë shtatëzënësisë, referuar si diabeti gestacional. Zhvillohet për shkak të një sfondi të caktuar hormonal dhe tipareve metabolike të shtatzënisë. Në 95% të rasteve, ky diabet zhduket pas lindjes së fëmijëve. Sidoqoftë, për disa gra, rreth 5 përqind e saj mbetet. Nëse një grua kishte diabet gjatë shtatëzanisë, rreziku për të zhvilluar më pas një formë tjetër të diabetit, që zakonisht është tip 2, rritet për të.
Sipas statistikave, lloji gestacional zhvillohet në rreth 3% të grave shtatzëna, për më tepër, është më i zakonshëm tek gratë më të vjetra se 25 vjet. Prandaj, nëse keni faktorë të tillë rreziku, siç janë: trashëgimia ose mbipesha, planifikimi i një shtatëzënie deri në 25 vjeç zvogëlon rrezikun e zhvillimit të kësaj sëmundje.
Simptomat dhe shenjat e diabetit në gratë shtatzëna, si rregull, janë të buta dhe nuk kërcënojnë jetën e një gruaje. Sidoqoftë, kjo gjendje mund të shkaktojë probleme për fëmijën, përfshirë hipoglikeminë (sheqer të ulët në gjak) dhe sindromën e depresionit të frymëmarrjes. Gjithashtu, gratë me diabet kanë më shumë të ngjarë të vuajnë nga toksikoza, që është kërcënuese për jetën si për nënën ashtu edhe për fëmijën.
Për të kontrolluar glukozën në gjak, disa gra duhet të marrin insulinë gjatë një periudhe kritike, por shumica e njerëzve me diabet tip 2 dhe ushtrime mund të merren me diabet.
Ekzaminimet me ultratinguj ju lejojnë të kontrolloni se si embrioni zhvillohet dhe vlerësoni madhësinë dhe peshën e tij. Ky informacion bën të mundur vendosjen nëse do të lindni në mënyrën e zakonshme ose nëse mund të kërkohet një seksion cezarian.
Vlen të bëhet një elektrokardiogram për të kontrolluar gjendjen e zemrës, teste që kontrollojnë funksionimin e veshkave dhe praninë e ketoneve në urinë. Kryeni teste të rregullta të syrit për të parandaluar zhvillimin e retinopatisë diabetike. Gratë që tashmë kanë retinopati të moderuar ose të rëndë duhet të kontrollohen të paktën një herë në muaj, sepse shtatzënia shpesh përshpejton zhvillimin e kësaj sëmundje.
Teste të posaçme për diabetin gjithashtu mund të përshkruhen, siç janë nivelet e alfa-fetoproteinës, për të identifikuar defektet e mundshme kurrizore.
Në përgjithësi, gratë me diabet konvencional ose shtatzënë kanë nevojë për vëmendje të shtuar nga mjekët, veçanërisht për të kontrolluar sheqerin në gjak dhe komplikimet që lidhen me shtatzëninë.
Komplikime të mundshme shtatzënie në njerëzit me diabet
Në diabetin mellitus, më shpesh sesa tek individët që nuk kanë këtë sëmundje, vërehet një kurs patologjik i shtatzënisë:
- toksikozë e vonë
- para kohe,
- polyhydramnios.
Në faza të ndryshme të diabetit, përfshirë fazën e prediabetes, ka vdekje të shpeshtë të frutave. Në klinikat individuale, ai shkon nga 7.4 në 23.1%. Sidoqoftë, kur vlerësoni rezultatin e shtatëzanisë në pacientët me diabet mellitus, është e nevojshme të merret parasysh gjendja e kompensimit për çrregullimet metabolike gjatë shtatëzanisë. Me kompensimin e arritur para 28 javëve të shtatëzanisë, vdekja e fetusit ishte 4.67%. Frekuenca e vdekjes së fetusit u rrit ndjeshëm nëse kompensimi ishte arritur pas 28 javësh të shtatzënisë dhe arriti në 24.6%. Në grupin e grave shtatzëna që mbërritën me diabet të dekompensuar diellit direkt në repartin e maternitetit, vdekja e fetusit ishte në 31.6%. Me kompensimin e bërë në tremujorin e parë të shtatëzanisë dhe të mbajtur fort në periudhat pasuese, vdekja e fetusit u ul në 3.12%. Vdekja fetale në gratë shtatzëna me diabet të dekompensuar gjatë shtatëzanisë arriti mesatarisht në 12.5%.
Një nga arsyet kryesore për vdekjen më të shpeshtë të fetusit tek gratë me diabet është zhvillimi i ndryshimeve funksionale dhe morfologjike në placentë, të cilat zakonisht lidhen me ndryshimet patologjike në trupin e nënës. Në pacientët me diabet mellitus, një rritje në peshën e placentës është vërejtur shpesh paralelisht me zhvillimin e frutave të mëdha, ka dëshmi të një rritje të nivelit të laktogjenit placental në gjak.
Studimet mikroskopike të elektroneve mund të zbulojnë një trashje të membranës së bodrumit kapilar në placentë. Ndryshimet distrofike dhe degjenerative zhvillohen në të, duke krijuar një kërcënim për jetën e fëmijës. Një shenjë prognostikisht e pafavorshme në lidhje me jetën e fetusit është një rënie në nivelin e laktogjenit placental në gjak dhe një rënie në sekretimin urinar të estrolit.
Fetopatia diabetike është kur glukoza e gjakut kalon nëpër barrierën placental dhe hyn në fetus. Sasia e përgjithshme e lëngjeve në trup është zvogëluar, por pas lindjes, si rezultat i rritjes së prishjes së glikogjenit, lëngu lëviz nga shtrati vaskular drejt hapësirës ndërqelizore, gjë që shpjegon edemën e indit nënlëkuror. Në përgjigje të kësaj, fetusi fillon hiperplazinë e pankreasit. Por meqenëse insulina ka një efekt anabolik, fëmijët zakonisht lindin të mëdhenj, çekuilibri hormonal zhvillohet në lidhje me hiperinsulineminë, ato janë disproporcionale:
- me një brez të madh supesh,
- pjesa e vogël e trurit të kokës,
- puffy.
Ato nuk korrespondojnë me moshën e tyre gestacionale, domethënë mbeten prapa në zhvillim nga 2-3 javë.
Fëmijët nga nënat diabetike kanë një acidozë metabolike më të theksuar gjatë lindjes, krahasuar me fëmijët e shëndetshëm, dhe procesi i adaptimit metabolik zgjat më gjatë. Acidoza e rëndë, si rregull, është e kombinuar me hipoglikeminë që tejkalon hipoglikeminë fiziologjike të të porsalindurve. Me hipoglicemi të rëndë mund të vërehen simptoma të ndryshme neurologjike:
Këto çrregullime zakonisht zhduken pas administrimit të glukozës. Për të parandaluar gjendjen e hipoglikemisë në të posalindurit, nënat e të cilave kanë diabet, këshillohet të injektoni një zgjidhje glukoze përmes gojës së tyre çdo 2 orë. Disordersrregullimet më të zakonshme tek fëmijët e lindur tek gratë me diabet janë çrregullimet e frymëmarrjes. Shpesh zhvillohen membrana hialine të mushkërive, të cilat mund të çojnë në vdekjen e të porsalindurve. Vdekshmëria në ditët e para të jetës tek këta fëmijë është 4-10%. Mund të zvogëlohet ndjeshëm me korrigjimin e çrregullimeve metabolike në të porsalindurit dhe kompensimin e kujdesshëm të diabetit nëna gjatë shtatëzanisë në 1%.
Të porsalindurit nga nënat me diabet janë dukshëm të ndryshme nga fëmijët e shëndetshëm. Mund të kenë keqformime, një mëlçi të zmadhuar dhe pjekuri të pabarabartë të organeve të ndryshme. Përshtatja e tyre zvogëlohet, indi i mushkërive është i pazhvilluar, insulina prodhohet më shumë seç duhet, dhe shfaqet hipoglikemia. Ato shkruhen diku në ditën e 10-të, dhe disa transferohen për infermierje të mëtejshme në spitale të tjera.
Gjatë tre muajve të parë, shumica e grave shtatzëna nuk ndiejnë nevojë për të ndryshuar sasinë e insulinës të përshkruar prej tyre, megjithatë, disa gra përjetojnë hipoglicemi gjatë kësaj periudhe, dhe sasia e insulinës e përshkruar prej tyre duhet të zvogëlohet.
Nën ndikimin e ndryshimeve hormonale gjatë muajve vijues të shtatëzanisë, rezistenca ndaj insulinës mund të vërehet, dhe për këtë arsye, sasia e saj duhet të rritet për të ruajtur nivelin e sheqerit në gjak nga 4 në 6 mmol / L. Në fund të shtatëzanisë, sasia e insulinës së marrë në disa raste mund të rritet me 2-3 herë në krahasim me sasinë para shtatëzanisë. Në fund të fundit, dihet që niveli i sheqerit në gjak mund të ndryshojë në gratë shtatzëna që nuk kanë diabet.
Gjatë shtatëzënësisë, duhet të kontrolloni jo vetëm nivelin e sheqerit në gjak, por edhe përmbajtjen sasiore të ketoneve në urinë. Shfaqja e trupave të ketonit në urinë nënkupton nivelin e tyre të rritur në gjak. Me nivelin e tyre mjaft të lartë, ata mund të kalojnë nëpër placentë dhe të hyjnë në sistemin e qarkullimit të fetusit, duke ndikuar në zhvillimin e trurit të tij, dhe me një numër të madh të ketoneve në gjak, fetusi mund të vdesë. Kjo është një arsye tjetër pse kontrolli i ngushtë i sheqerit në gjak është kaq i rëndësishëm gjatë shtatëzanisë.
Për një besueshmëri më të madhe, ju mund të shkoni në spital, ku gratë janë nën mbikëqyrjen e vazhdueshme të mjekëve dhe, në përputhje me rrethanat, shanset për të mbajtur një shtatëzani dhe të keni një fëmijë të shëndetshëm me diabet janë rritur ndjeshëm. Aktualisht, shumica e gjinekologëve besojnë se trajtojnë dy pacientë në të njëjtën kohë: nënën dhe fëmijën e saj. Mjeku duhet të monitorojë periodikisht jo vetëm gjendjen e shëndetit të gruas shtatzënë, por edhe zhvillimin e fetusit: nëse rritet dhe zhvillohet normalisht, kontrolloni rrahjet e zemrës dhe lëvizjen e fëmijës. Për këtë, përdoren pajisje të posaçme, me të cilat mjekët marrin të dhëna të sakta për natyrën e zhvillimit të fetusit.
Gjatë shtatëzanisë, është jashtëzakonisht e rëndësishme të monitoroni peshën tuaj. Plotësia e tepërt kurrë nuk e ngjyros një grua, por për pacientët me diabet të cilët detyrohen të monitorojnë rreptësisht sheqerin në gjak, është gjithashtu e rrezikshme për shëndetin. Gjatë tre muajve të parë të shtatzënisë, shtimi në peshë mund të shkojë nga 1 deri në 2 kilogram.
Diabeti mellitus dhe shtatzënia: rreziku dhe pasojat
Diabeti mellitus sot është një nga sëmundjet më të frikshme me të cilat është dashur të përballet njerëzimi. Qindra shkencëtarë kanë kryer mijëra studime eksperimentale për të gjetur një kurë për këtë sëmundje. Aktualisht, ka shumë mite për këtë sëmundje. Në këtë artikull do të flasim për mundësinë e mbetjes shtatzënë dhe si të veproni nëse ka ndodhur një shtatëzani.
Diabeti mellitus është një sëmundje e sistemit endokrin, i cili shoqërohet me insuficiencë absolute ose relative të insulinës - hormoni i pankreasit, duke çuar në një rritje të glukozës në gjak - hiperglicemia. E thënë thjesht, gjëndra e mësipërme ose thjesht pushon të sekretojë insulinë, e cila përdor glukozën në hyrje, ose prodhohet insulinë, por indet thjesht refuzojnë ta pranojnë atë. Ekzistojnë disa specie të kësaj sëmundjeje: diabeti mellitus i tipit 1 ose diabeti mellitus i varur nga insulina, diabeti tip 2 dhe diabeti mellitus që nuk varen nga insulina, si dhe diabeti gestational mellitus.
Diabeti mellitus i tipit 1, i quajtur insulinë e varur, zhvillohet si rezultat i shkatërrimit të ishujve të specializuar - ishujve të Langerhans që prodhojnë insulinë, duke rezultuar në zhvillimin e mungesës absolute të insulinës që çon në hiperglicemi dhe kërkon administrimin e hormonit nga jashtë duke përdorur shiringa speciale "insulinë".
Diabeti mellitus i tipit 2, ose jo i varur nga insulina, nuk shoqërohet me ndryshime strukturore në pankreas, domethënë, insulina hormon vazhdon të sintetizohet, por në fazën e bashkëveprimit me indet, ndodh një "mosfunksionim", domethënë indet nuk shohin insulinë dhe për këtë arsye glukoza nuk përdoret. Të gjitha këto ngjarje çojnë në hiperglicemi, e cila kërkon përdorimin e tabletave që zvogëlojnë glukozën.
Tek gratë me diabet, shpesh lind pyetja se si shtatzënia do të vazhdojë në kombinim me sëmundjen e tyre. Menaxhimi i shtatzënisë për nënat në pritje me një diagnozë të diabetit zbret në përgatitjen e kujdesshme të shtatzënisë dhe pajtueshmërinë me të gjitha recetat e mjekut gjatë gjithë tremujorëve të saj: kryerjen e studimeve të kontrollit në kohë, marrjen e ilaçeve që ulin nivelin e glukozës në gjak, dhe respektimin e dietave speciale të ulëta të karbonit. Me diabetin tip 1, kontrolli i detyrueshëm i marrjes së insulinës nga jashtë është i nevojshëm. Dallimi në dozën e tij ndryshon në varësi të tremujorit të shtatzënisë.
Në tremujorin e parë, nevoja për insulinë zvogëlohet, pasi formohet një placentë që sintetizon hormonet steroide dhe është një lloj analoge i pankreasit. Gjithashtu, glukoza është burimi kryesor i energjisë për fetusin, kështu që vlerat e saj në trupin e nënës zvogëlohen. Në tremujorin e dytë, nevoja për insulinë rritet. Tremujori i tretë shënohet nga një tendencë për ulje të kërkesave për insulinë për shkak të hiperinsulinemisë fetale, e cila mund të çojë në hipoglicemi të nënës. Diabeti mellitus i tipit 2 gjatë shtatëzanisë kërkon heqjen e tabletave të ilaçeve për uljen e sheqerit dhe emërimin e terapisë me insulinë. Dietë e ulët me karbohidrate është e nevojshme.
Gjatë gjithë jetës, një grua mund të mos shqetësohet nga çrregullimet e metabolizmit të karbohidrateve, treguesit në analiza mund të jenë brenda kufijve normalë, por kur kalon teste në një klinikë antenatale, mund të zbulohet një sëmundje e tillë si diabeti gestacional mellitus - një gjendje në të cilën një rritje e glukozës në gjak zbulohet për herë të parë gjatë shtatëzanisë dhe kalimi pas lindjes. Ajo zhvillohet për shkak të çekuilibrit hormonal që shoqëron zhvillimin e fetusit në trupin e një gruaje në sfondin e rezistencës ekzistuese latente të insulinës, për shembull, për shkak të mbipeshes.
Shkaqet e diabetit gestacional mund të jenë:
- prania e diabetit tek të afërmit
- infeksione virale që ndikojnë dhe dëmtojnë funksionin e pankreasit,
- gra me vezore polististike,
- gratë që vuajnë nga hipertensioni
- gra mbi 45 vjeç,
- pirja e duhanit nga gratë
- gra që abuzojnë me alkoolin
- gratë që kanë një histori të diabetit gestacional,
- polyhydramnios,
- fruta të mëdha Të gjithë këta faktorë janë në rrezik të zhvillimit të kësaj patologjie.
Rezistenca ndaj insulinës rezulton nga faktorë të tillë si:
- formimi i shtuar në korteksin mbiveshkor të kortizolit hormonal kontra-hormonal,
- sintezën e hormoneve steroide placental: estrogjenet, laktogjenit placental, prolaktinin,
- aktivizimi i enzimës placentale që prish insulinën - insulinë.
Simptomatologjia e kësaj sëmundjeje është jospecifike: deri në javën e 20-të, dhe kjo është saktësisht periudha nga e cila është e mundur diagnostikimi i diabetit gestacional mellitus, gruaja nuk shqetësohet. Pas javës së 20, simptoma kryesore është një rritje e glukozës në gjak, e cila nuk u vërejt më parë. Mund të përcaktohet duke përdorur një test të veçantë që zbulon tolerancën e glukozës. Së pari, gjaku merret nga vena në stomak bosh, atëherë gruaja merr 75 g glukozë të holluar në ujë dhe gjaku merret përsëri nga vena.
Një diagnozë e diabetit gestacional përcaktohet nëse treguesit e parë nuk janë më pak se 7 mmol / L, dhe e dyta jo më pak se 7.8 mmol / L. Përveç hiperglicemisë, simptoma të tilla si ndjenja e etjes, rritja e urinimit, lodhja dhe shtimi i pabarabartë i peshës mund të bashkohen.
Një lloj tjetër i diabetit mellitus, i cili, ndryshe nga diabeti gestacional, ndodh kryesisht në tremujorin e parë të shtatëzanisë dhe korrespondon me kursin dhe mekanizmin standard të zhvillimit të diabetit mellitus të llojit të parë dhe të dytë.
Diabeti gestacional mellitus (GDM): rreziku i një shtatëzënieje “të ëmbël”. Pasojat për fëmijën, dieta, shenjat
Sipas Organizatës Botërore të Shëndetit, ka më shumë se 422 milion njerëz me diabet në botë. Numri i tyre po rritet çdo vit. Gjithnjë e më shumë, sëmundja prek të rinjtë.
Komplikimet e diabetit çojnë në patologji serioze vaskulare, veshkat, retina preken dhe sistemi imunitar vuan. Por kjo sëmundje është e menaxhueshme. Me terapinë e duhur, pasojat serioze vonohen në kohë. Jo një përjashtim dhe diabeti shtatzënëqe u zhvilluan gjate gestacionit. Kjo sëmundje quhet diabeti gestacional.
- A mundet shtatzënia të provokojë diabetin
- Cilat janë llojet e diabetit gjatë shtatëzanisë
- Grupi i rrezikut
- Farë është diabeti gestacional gjatë shtatëzanisë?
- Pasojat për fëmijën
- Cili është rreziku për gratë
- Simptomat dhe shenjat e diabetit gestacional në gratë shtatzëna
- Testet dhe afatet
- trajtim
- Terapia me insulinë: kujt i tregohet dhe si kryhet
- Dieta: ushqime të lejuara dhe të ndaluara, parimet themelore të ushqyerjes për gratë shtatzëna me GDM
- Menyja Shembull për javën
- Mjekësia popullore
- Si të lindni: lindje natyrale ose prerje cezariane?
- Parandalimi i diabetit gestacional në gratë shtatzëna
Shoqata Amerikane e Diabeteve citon prova që 7% e grave shtatzëna zhvillojnë diabet gestacional. Në disa prej tyre, pas lindjes, glukozemia kthehet në normale. Por në 60% pas 10-15 vjetësh, shfaqet diabeti i tipit 2 (T2DM).
Gestacioni vepron si provokator i metabolizmit të glukozës së dëmtuar. Mekanizmi i zhvillimit të diabetit gestacional është më afër T2DM. Një grua shtatzënë zhvillon rezistencë ndaj insulinës nën ndikimin e faktorëve të mëposhtëm:
- sinteza e hormoneve steroide në placentë: estrogjen, progesteron, laktogjen placental,
- një rritje në formimin e kortizolit në korteksin mbiveshkor,
- shkelje e metabolizmit të insulinës dhe një ulje e efekteve të tij në inde,
- sekretim i rritur i insulinës përmes veshkave,
- aktivizimi i insulinës në placentë (një enzimë që prish hormonin).
Gjendja përkeqësohet në ato gra që kanë rezistencë fiziologjike (imunitet) ndaj insulinës, e cila nuk është manifestuar klinikisht. Këta faktorë rrisin nevojën për një hormon, qelizat beta të pankreasit e sintetizojnë atë në një sasi të rritur. Gradualisht, kjo çon në zhdukjen e tyre dhe hipergliceminë e qëndrueshme - një rritje në nivelin e glukozës në gjak.
Lloje të ndryshme të diabetit mund të shoqërojnë shtatzëninë. Klasifikimi i patologjisë sipas kohës së ndodhjes nënkupton dy forma:
- diabeti që ka ekzistuar para shtatëzënësisë (diabeti tip 1 dhe diabeti tip 2) është para gestacional,
- diabeti gestacional (GDM) në gratë shtatzëna.
Në varësi të trajtimit të nevojshëm për GDM, ekzistojnë:
- kompensuar nga dieta
- kompensohet me terapi diete dhe insulinë.
Diabeti mund të jetë në fazën e kompensimit dhe dekompensimit. Ashpërsia e diabetit para gestacional varet nga nevoja për të aplikuar metoda të ndryshme të trajtimit dhe nga ashpërsia e komplikimeve.
Hiperglicemia, e cila u zhvillua gjatë shtatëzënësisë, nuk është gjithmonë diabeti gestacional. Në disa raste, kjo mund të jetë një manifestim i diabetit tip 2.
Kush është në rrezik për zhvillimin e diabetit gjatë shtatëzanisë?
Ndryshimet hormonale që mund të prishin metabolizmin e insulinës dhe glukozës ndodhin në të gjitha gratë shtatzëna. Por jo të gjithë po kalojnë në diabet. Kjo kërkon faktorë predispozues:
- mbipesha ose mbipesha,
- tolerancën ekzistuese të dëmtuar të glukozës,
- episodet e sheqerit rriten para shtatzanise,
- Diabeti tip 2 tek prindërit shtatzënë
- mbi 35 vjeç
- sindromi i vezores policistike,
- historia e dështimeve, lindjeve të lindura,
- lindja në të kaluarën e fëmijëve që peshojnë më shumë se 4 kg, si dhe me keqformime.
Por, cila nga këto arsye ndikon në zhvillimin e patologjisë në një masë më të madhe nuk dihet plotësisht.
GDM konsiderohet patologjia që u zhvillua pas 15-16 javësh të lindjes së një fëmije. Nëse hiperglicemia është diagnostikuar më herët, atëherë ekziston diabeti mukozë latent, i cili ekzistonte para shtatëzanisë. Por incidenca e pikut vërehet në tremujorin e 3-të. Një sinonim për këtë gjendje është diabeti gestacional.
Diabeti i manifestuar gjatë shtatëzanisë ndryshon nga diabeti gestacional në atë që pas një episodi të hiperglicemisë, sheqeri gradualisht rritet dhe nuk ka tendencë të stabilizohet. Kjo formë e sëmundjes me një probabilitet të lartë kalon në diabetin tip 1 ose tip 2 pas lindjes së fëmijës.
Për të përcaktuar taktikat e ardhshme, të gjitha nënat pas lindjes me GDM në periudhën pas lindjes kanë një nivel të glukozës të përcaktuar. Nëse nuk normalizohet, atëherë mund të supozojmë se diabeti tip 1 ose tip 2 është zhvilluar.
Rreziku për fëmijën në zhvillim varet nga shkalla e kompensimit të patologjisë. Pasojat më të rënda vërehen me një formë të pakonkurueshme. Efekti në fetus shprehet në vijim:
Gjithashtu, fëmijët e lindur nga nënat me diabet gestacional kanë një rrezik të rritur nga dëmtimi i lindjes, vdekja perinatale, sëmundjet kardiovaskulare, patologjitë e sistemit të frymëmarrjes, çrregullimet e metabolizmit të kalciumit dhe magnezit dhe komplikime neurologjike.
GDM ose diabeti para-ekzistues rrit mundësinë e toksikozës së vonë (gestosis), ajo manifestohet në forma të ndryshme:
- pikante e grave shtatzëna
- nefropatia 1-3 gradë,
- pre-eklampsia,
- eklampsia.
Dy kushtet e fundit kërkojnë shtrimin në spital në njësinë e kujdesit intensiv, ringjalljen dhe lindjen e hershme.
Disordersrregullimet imune që shoqërojnë diabetin çojnë në infeksione të sistemit gjenitourinar - cystitis, pyelonephritis, si dhe në kandidaturë të përsëritur vulvovaginale. Do infeksion mund të çojë në infeksion të foshnjës në mitër ose gjatë lindjes.
Shenjat kryesore të diabetit gestacional gjatë shtatëzanisë
Simptomat e diabetit gestacional nuk janë të theksuara, sëmundja zhvillohet gradualisht. Disa shenja të një gruaje merren për ndryshime normale të gjendjes gjatë shtatëzanisë:
- lodhje, dobësi,
- etje
- urinim i shpeshtë
- shtim i pamjaftueshëm i peshës me oreks të theksuar.
Shpesh hiperglicemia është një gjetje aksidentale gjatë një testi të detyrueshëm të kontrollimit të glukozës në gjak. Kjo shërben si një tregues për ekzaminim të mëtejshëm të thelluar.
Ministria e Shëndetësisë ka caktuar një kornizë kohore për testimin e detyrueshëm të sheqerit në gjak:
Nëse faktorët e rrezikut janë të pranishëm, një test i tolerancës së glukozës kryhet në javët 26-28. Nëse simptomat e diabetit shfaqen gjatë shtatëzanisë, tregohet testimi i glukozës.
Një analizë e vetme që zbulon hipergliceminë nuk është e mjaftueshme për të bërë një diagnozë. Kontrolli është i nevojshëm pas disa ditësh. Më tej, me hiperglicemi të përsëritur, rekomandohet një këshillim endokrinolog. Mjeku përcakton nevojën dhe kohën e testit të tolerancës së glukozës. Zakonisht kjo është të paktën 1 javë pas hiperglicemisë fikse. Testi gjithashtu përsëritet për të konfirmuar diagnozën.
Rezultatet e mëposhtme të testit thonë për GDM:
- glukozë agjërimi më e madhe se 5.8 mmol / l,
- një orë pas marrjes së glukozës - mbi 10 mmol / l,
- dy orë më vonë, mbi 8 mmol / l.
Për më tepër, sipas indikacioneve, studimet kryhen:
- hemoglobinë glikoziluar,
- testi i urinës për sheqerin,
- kolesterolin dhe profilin e lipideve,
- testi i gjakut biokimik,
- koagulimi,
- hormonet e gjakut: progesteroni, estrogjeni, laktogjeni placental, kortizoli, alfa-fetoproteina,
- analiza e urinës sipas testit Nechiporenko, Zimnitsky, Reberg.
Gratë shtatzëna me diabet para gestacional dhe gestacional kanë një ultratinguj të fetusit nga tremujori i 2-të, dopplerometria e enëve të placentës dhe kordonit të kërthizës, CTG i rregullt.
Kursi i shtatzanisë me diabetin ekzistues varet nga niveli i vetëkontrollit nga gruaja dhe korrigjimi i hiperglicemisë. Ata që kishin diabet para konceptimit duhet të kalojnë nëpër Shkollën e Diabeteve, klasa speciale që i mësojnë ata si të hanë siç duhet, si të kontrollojnë në mënyrë të pavarur nivelin e tyre të glukozës.
Pavarësisht nga lloji i patologjisë, gratë shtatzëna kanë nevojë për vëzhgimin e mëposhtëm:
- një vizitë te gjinekologu çdo 2 javë në fillim të gestacionit, javore - nga gjysma e dytë,
- këshillimet e endokrinologut një herë në 2 javë, me gjendje të dekompensuar - një herë në javë,
- vëzhgimi i terapistit - çdo tremujor, si dhe në zbulimin e patologjisë ekstragjenitale,
- okulist - një herë në çdo tremujor dhe pas lindjes,
- neurolog - dy herë për shtatëzani.
Spitali i detyrueshëm për ekzaminim dhe korrigjim të terapisë për një grua shtatzënë me GDM sigurohet:
- 1 herë - në tremujorin e parë ose në diagnozën e patologjisë,
- 2 herë - në 19-20 javë për të korrigjuar gjendjen, përcaktoni nevojën për të ndryshuar regjimin e trajtimit,
- 3 herë - me diabet tip 1 dhe tip 2 - në 35 javë, GDM - në 36 javë për t'u përgatitur për lindjen dhe për të zgjedhur metodën e lindjes.
Në një spital, shpeshtësia e studimeve, lista e testeve dhe shpeshtësia e studimit përcaktohet individualisht. Monitorimi ditor kërkon një test të urinës për sheqerin, glukozën në gjak dhe kontrollin e presionit të gjakut.
Nevoja për injeksione të insulinës përcaktohet individualisht. Jo çdo rast i GDM kërkon këtë qasje; për disa, një dietë terapeutike është e mjaftueshme.
Indikacionet për fillimin e terapisë me insulinë janë treguesit e mëposhtëm të sheqerit në gjak:
- glukozë agjërimi në gjak me një dietë më të madhe se 5.0 mmol / l,
- një orë pasi të keni ngrënë mbi 7.8 mmol / l,
- 2 orë pas gëlltitjes, glicemia mbi 6.7 mmol / L.
Warning! Gratë shtatzëna dhe qumështore janë të ndaluara të përdorin ndonjë ilaç për uljen e sheqerit, përveç insulinës! Insulins me veprim të gjatë nuk përdoren.
Baza e terapisë është përgatitja e insulinës për veprim të shkurtër dhe ultrashort. Në diabetin tip 1, kryhet një terapi bazë bolus. Për diabetin e tipit 2 dhe GDM, është gjithashtu e mundur të përdoret skema tradicionale, por me disa rregullime individuale që përcakton endokrinologu.
Në gratë shtatzëna me kontroll të dobët të hipoglikemisë, mund të përdoren pompa insuline, të cilat thjeshtojnë administrimin e hormonit.
Dieta për diabetin gestacional gjatë shtatëzanisë
Ushqyerja e një gruaje shtatzënë me GDM duhet të përputhet me parimet e mëposhtme:
- Shpesh dhe pak nga pak. Shtë më mirë të bëni 3 vakte kryesore dhe 2-3 ushqime të vogla.
- Sasia e karbohidrateve komplekse është rreth 40%, proteina - 30-60%, yndyrna deri në 30%.
- Pini të paktën 1.5 litra lëng.
- Rritni sasinë e fibrave - është në gjendje të tërheq glukozën nga zorrët dhe ta heqë atë.
Dieta për diabetin gestacional shtatzënë
Produktet mund të ndahen në tre grupe me kusht, të paraqitur në tabelën 1.
Rozanov, V.V.V.V. Rozanov. Punon. Në 12 vëllime. Vëllimi 2. Judaizmi. Saharna / V.V. Rozanov. - M .: Republika, 2011 .-- 624 f.
Gubergrits A.Ya., Linevsky Yu.V. Ushqimi terapeutik. Kiev, shtëpia botuese "Shkolla e Mesme", 1989.
Udovichenko, O.V. Këmba diabetike / O.V. Udovichenko, N.M. Grekov. - M: Mjekësi Praktike, 2015 .-- 272 f.

Më lër të prezantoj. Unë quhem Elena. Unë kam punuar si endokrinolog për më shumë se 10 vjet. Unë besoj që jam aktualisht një profesionist në fushën time dhe dua të ndihmoj të gjithë vizitorët në sit për të zgjidhur detyra komplekse dhe jo aq. Të gjitha materialet për sitin janë mbledhur dhe përpunuar me kujdes në mënyrë që të transmetojnë sa më shumë të jetë e mundur të gjitha informacionet e nevojshme. Para se të aplikoni atë që përshkruhet në faqen e internetit, një konsultim i detyrueshëm me specialistë është gjithmonë i nevojshëm.
Diabeti gestacional mellitus gjatë shtatëzanisë: pasojat dhe rreziqet
Diabeti gjatë shtatëzanisë mund të ndikojë negativisht në zhvillimin e fetusit. Nëse u ngrit në fazat e hershme shtatzënia, rreziku i abortit rritet, dhe, edhe më keq - shfaqja e keqformimeve kongjenitale në fëmijën. Më shpesh të prekur janë organet më të rëndësishme të thërrmijave - zemra dhe truri.
Diabeti gestacional që filloi në tremujorin e dytë ose të tretë shtatzënia, bëhet shkaku i të ushqyerit dhe rritja e tepërt e fetusit. Kjo çon në hiperinsulinemia: pas lindjes së fëmijës, kur fëmija nuk do të marrë një sasi të tillë të glukozës nga nëna, nivelet e tij të sheqerit në gjak bien në nivele shumë të ulëta.
Nëse kjo sëmundje nuk zbulohet dhe kurohet, mund të çojë në zhvillim fetopatia diabetike - një ndërlikim në fetus, që zhvillohet për shkak të një shkelje të metabolizmit të karbohidrateve në trupin e nënës.
Shenjat e fetopatisë diabetike te një fëmijë:
- madhësi të mëdha (pesha mbi 4 kg),
- shkelja e proporcioneve të trupit (gjymtyrët e hollë, barku i madh),
- ënjtje e indeve, depozitim i tepërt i yndyrës nënlëkurore,
- verdhëz,
- shqetësimi i frymëmarrjes
- hipoglikemia e të porsalindurve, rritja e viskozitetit të gjakut dhe rreziku i mpiksjes së gjakut, nivele të ulëta të kalciumit dhe magnezit në gjakun e një të porsalinduri.
Si paraqitet diabeti gestacional gjatë shtatëzanisë?
Gjatë shtatëzënësisë në trupin e femrës, jo vetëm që ndodh një ngritje hormonale, por një stuhi e tërë hormonale, dhe një nga pasojat e ndryshimeve të tilla është dëmtuar tolerancën e glukozës - dikush më i fortë, dikush më i dobët. Whatfarë do të thotë kjo? Nivelet e sheqerit në gjak janë të larta (mbi kufirin e sipërm të normales), por ende nuk janë të mjaftueshme për të bërë një diagnozë të diabetit mellitus.
Në tremujorin e tretë të shtatëzanisë, diabeti gestacional mund të zhvillohet si rezultat i ndryshimeve të reja hormonale. Mekanizmi i shfaqjes së tij është si vijon: pankreasi i grave shtatzëna prodhon 3 herë më shumë insulinë sesa njerëzit e tjerë - me qëllim që të kompensojë veprimin e hormoneve specifike në nivelin e sheqerit që përmbahet në gjak.
Nëse ajo nuk e përballon këtë funksion me një përqendrim në rritje të hormoneve, atëherë ekziston një gjë e tillë si diabeti gestacional gjatë shtatëzanisë.
Grupi i rrezikut për diabetin gestacional gjatë shtatëzanisë
Ekzistojnë disa faktorë rreziku që rrisin gjasat që një grua të zhvillojë diabetin gestacional gjatë shtatëzanisë. Sidoqoftë, prania e madje të gjithë këtyre faktorëve nuk garanton që diabeti do të ndodhë megjithatë - ashtu si mungesa e këtyre faktorëve negativ nuk garanton mbrojtje 100% ndaj kësaj sëmundje.
- Pesha e tepërt e trupit e vërejtur në një grua para shtatzënisë (veçanërisht nëse pesha e tejkalonte normën me 20% ose më shumë),
- Kombësisë. Rezulton se ekzistojnë disa grupe etnike në të cilat diabeti gestacional vërehet shumë më shpesh se të tjerët. Këto përfshijnë zezakët, hispanikët, amerikanët vendas dhe aziatikët,
- Nivele të larta të sheqerit nga testet e urinës
- Toleranca e dëmtuar e glukozës (siç e përmendëm, nivelet e sheqerit janë mbi normale, por jo mjaftueshëm për të diagnostikuar diabetin),
- Trashëgim. Diabeti është një nga sëmundjet më të rënda të trashëguara, rreziku i tij shtohet nëse dikush nga një familje e ngushtë në linjën tuaj ishte një diabetik,
- Lindja e mëparshme e një fëmije të madh (mbi 4 kg),
- Lindja e mëparshme e një fëmije të porsalindur,
- Tashmë ju jeni diagnostikuar me diabet gestacional gjatë një shtatëzënieje të mëparshme,
- Ujë i lartë, domethënë ujë shumë amniotik.
Diagnoza e diabetit gestacional
Nëse e gjeni veten me disa shenja që kanë të bëjnë me një grup rreziku, informoni mjekun tuaj për këtë - mund t'ju caktohet një ekzaminim shtesë. Nëse nuk gjendet asgjë e keqe, do të kaloni në një analizë tjetër së bashku me të gjitha gratë e tjera. Të gjithë të tjerët kalojnë ekzaminim shqyrtimi për diabetin gestacional midis javës 24 dhe 28 të shtatëzanisë.
Si do të ndodhë kjo? Do t'ju kërkohet të bëni një analizë të quajtur "testi i tolerancës oral të glukozës". Ju do të duhet të pini një lëng të ëmbëlsuar që përmban 50 gr sheqer. Pas 20 minutash do të ketë një fazë më pak të këndshme - marrja e gjakut nga një venë. Fakti është se kjo sheqer thithet shpejt, pas 30-60 minutash, por indikacionet individuale ndryshojnë, dhe kjo është ajo që interesohen për mjekët. Kështu, ata zbulojnë se sa mirë trupi është në gjendje të metabolizojë zgjidhjen e ëmbël dhe përthith glukozën.
Në rast se në formën në kolonën "rezultatet e analizës" ekziston një shifër prej 140 mg / dl (7.7 mmol / l) ose më e lartë, kjo është tashmë niveli i lartë. Do të bëhet një analizë tjetër për ju, por këtë herë - pas disa orësh agjërimi.
Trajtimi për diabetin gestacional
Për diabetikët, thënë sinqerisht, jeta nuk është sheqer - fjalë për fjalë dhe figurative. Por kjo sëmundje mund të kontrollohet nëse e dini se si dhe në mënyrë rigoroze ndiqni udhëzimet mjekësore.
Pra, çfarë do të ndihmojë për të përballuar diabetin histologjik gjatë shtatëzanisë?
- Kontrolli i sheqerit në gjak. Kjo është bërë 4 herë në ditë - me stomak bosh dhe 2 orë pas çdo vakt. Ju gjithashtu mund të keni nevojë për kontrolle shtesë - para ngrënies,
- Urinë. Trupat ketone nuk duhet të shfaqen në të - ato tregojnë se diabeti nuk kontrollohet,
- Pajtueshmëria me një dietë të veçantë që do t'ju tregojë mjeku. Ne do ta shqyrtojmë këtë pyetje më poshtë,
- Aktiviteti i arsyeshëm fizik me këshillën e mjekut,
- Kontrolli i peshës së trupit
- Terapia me insulinë sipas nevojës. Për momentin, gjatë shtatëzënësisë, vetëm insulina lejohet të përdoret si një ilaç antidiabetik, d.m.th.
- Kontrolli i presionit të gjakut.
Dieta për diabetin gestacional
Nëse keni gjetur diabet gestacional, do të duhet të rishqyrtoni dietën tuaj - kjo është një nga kushtet për trajtimin e suksesshëm të kësaj sëmundje. Zakonisht, diabeti rekomandohet të ulë peshën e trupit (kjo ndihmon në rritjen e rezistencës ndaj insulinës), por shtatzënia nuk është koha për të humbur peshë, sepse fetusi duhet të marrë të gjitha ushqyesit që i nevojiten. Pra, ju duhet të zvogëloni përmbajtjen kalorike të ushqimit, pa zvogëluar vlerën ushqyese të tij.
1. Hani ushqime të vogla 3 herë në ditë dhe një tjetër rostiçeri 2-3 herë në të njëjtën kohë. Mos i kaloni vaktet! Mëngjesi duhet të jetë 40-45% karbohidrate, rostiçeri në mbrëmjen e fundit duhet të përmbajë edhe karbohidrate, rreth 15-30 gr.
2. Shmangni të skuqur dhe të yndyrshëmsi dhe ushqime të pasura me karbohidrate lehtësisht të tretshme. Këto përfshijnë, për shembull, ëmbëlsirat, si dhe pasta dhe disa fruta (banane, hurmë, rrush, qershi, fiq). Të gjitha këto produkte thithen shpejt dhe provokojnë një rritje të sheqerit në gjak, ato kanë pak lëndë ushqyese, por shumë kalori. Për më tepër, për të neutralizuar efektin e tyre të lartë të glicemisë, kërkohet shumë insulinë, e cila me diabet është një luks i papranueshëm.
3. Nëse ndjeheni të sëmurë në mëngjes, mbani një krisur ose cookie të kripur të thatë në tryezën tuaj të shtratit dhe hani disa para se të dilni nga shtrati. Nëse jeni duke u trajtuar me insulinë dhe ndjeheni të sëmurë në mëngjes, sigurohuni që të dini se si të merreni me sheqer të ulët në gjak.
4. Mos hani ushqime të menjëhershme. Ata i nënshtrohen përpunimit paraprak industrial me qëllim që të zvogëlojnë kohën e përgatitjes së tyre, por ndikimi i tyre në rritjen e indeksit glicemik është më i madh se ai i analogëve natyrorë. Prandaj, përjashtoni petë të thara në ngrirje, supë «brenda 5 minutave» nga një qese, qull i menjëhershëm dhe patatet me pure të tharë nga dieta.
5. Kushtojini vëmendje ushqimeve të pasura me fibra.: drithëra, oriz, makarona, perime, fruta, bukë me drithëra. Kjo është e vërtetë jo vetëm për gratë me diabet gestacional - çdo grua shtatzënë duhet të hajë 20-35 gram fibra në ditë. Pse fibrat janë kaq të dobishme për diabetikët? Ai stimulon zorrët dhe ngadalëson thithjen e yndyrës së tepërt dhe sheqerit në gjak. Ushqimet e pasura me fibra përmbajnë gjithashtu shumë vitamina dhe minerale thelbësore.
6. Yndyra e ngopur në dietën e përditshme nuk duhet të jetë më shumë se 10%. Në përgjithësi, hani më pak ushqime që përmbajnë yndyrna "të fshehura" dhe "të dukshme". Përjashtoni salcice, salcice, salcice, proshutë, mish të tymosur, mish derri, qengji. Mishrat e kreshmës janë shumë më të preferueshme: gjeldeti, viçi, mishi i pulës dhe peshku. Hiqni të gjithë yndyrën e dukshme nga mishi: yndyrën nga mishi dhe lëkurën nga shpendët. Gatuaj gjithçka në një mënyrë të butë: gatuaj, piqem, avull.
7. Gatimi nuk është yndyrë, dhe në vaj perimesh, por nuk duhet të jetë shumë.
8. Pini të paktën 1.5 litra lëng në ditë (8 gota).
9. Trupi juaj nuk ka nevojë për yndyrna të tillasi margarina, gjalpi, majoneza, salcë kosi, arra, fara, djath krem, salca.
10. Të lodhur nga ndalimet? Ka edhe produkte që mundeni nuk ka kufi - ato përmbajnë pak kalori dhe karbohidrate. Këto janë tranguj, domate, kungull i njomë, kërpudha, rrepka, kungull i njomë, selino, marule, fasule jeshile, lakër. Hani ato në vaktet kryesore ose si snack, është më mirë në formën e sallatave ose të ziera (ziejini në mënyrën e zakonshme ose steamed).
11. Sigurohuni që trupi juaj të pajiset me tërë kompleksin e vitaminave dhe mineraleveKërkohet gjatë shtatëzanisë: Pyesni mjekun tuaj nëse keni nevojë për vitamina dhe minerale shtesë.
Nëse terapia dietike nuk ndihmon, dhe sheqeri në gjak mbetet në një nivel të lartë, ose në një nivel normal të sheqerit në trupat e ketonit të urinës zbulohen vazhdimisht - do të përshkruani terapi me insulinë.
Insulina administrohet vetëm me injeksion, pasi është një proteinë, dhe nëse përpiqeni ta mbyllni atë në tableta, do të shembet plotësisht nën ndikimin e enzimave tona tretëse.
Disinfektuesit i shtohen përgatitjeve të insulinës, kështu që mos e fshini lëkurën me alkool para injektimit - alkooli shkatërron insulinë. Natyrisht, ju duhet të përdorni shiringa të disponueshme dhe të respektoni rregullat e higjenës personale. Të gjitha hollësitë e tjera të terapisë me insulinë do t'ju tregojë mjeku juaj.
Ushtrimi për diabetin gestacional shtatzënë
Mendoni se nuk është e nevojshme? Përkundrazi, ata do të ndihmojnë në ruajtjen e shëndetit të mirë, në ruajtjen e tonit të muskujve dhe në rikuperimin më të shpejtë pas lindjes së fëmijëve. Përveç kësaj, ato përmirësojnë veprimin e insulinës dhe ndihmojnë për të mos marrë peshë të tepërt. E gjithë kjo ndihmon në ruajtjen e niveleve optimale të sheqerit në gjak.
Angazhohen në aktivitete të njohura që ju pëlqejnë dhe kënaqeni: ecje, gjimnastikë, ushtrime uji. Nuk ka tendosje në stomak - do të duhet të harroni tani për "ushtrimet e shtypit" tuaj të preferuar. Mos u përfshini në ato sporte që janë të mbushura me lëndime dhe rënie - hipur në kalë, çiklizëm, patinazhi në akull, ski, etj. Lexoni më shumë rreth ushtrimeve të lehonisë
Të gjitha ngarkesat - për shëndetin! Nëse ndiheni keq, ka dhimbje në pjesën e poshtme të barkut ose në shpinë, ndaloni dhe kapni frymën tuaj.
Nëse i nënshtroheni terapisë me insulinë, është e rëndësishme të dini se hipoglikemia mund të ndodhë gjatë stërvitjes, pasi si aktiviteti fizik ashtu edhe insulina zvogëlojnë sasinë e sheqerit në gjak. Kontrolloni sheqerin në gjak para dhe pas stërvitjes. Nëse keni filluar të praktikoni një orë pas ngrënies, pas klasës mund të hani një sanduiç ose një mollë. Nëse kanë kaluar më shumë se 2 orë nga vakti i fundit, është më mirë të keni një kafshim para stërvitjes. Sigurohuni që të sjellni lëng ose sheqer me vete në rast të hipoglikemisë.
Diabeti gestacional dhe lindja e fëmijëve
Lajmi i mirë: Diabeti gestacional zakonisht zhduket pas lindjes së fëmijëve - ai zhvillohet në diabet në vetëm 20-25% të rasteve. Vërtetë, lindja në vetvete mund të jetë e ndërlikuar për shkak të kësaj diagnoze. Për shembull, për shkak të ushqyerjes së sipërme të përmendur tashmë të fetusit, fëmija mund të lindur shumë i madh.
Shumë, ndoshta, do të donin një “hero”, por madhësia e madhe e fëmijës mund të jetë problem gjatë kontraktimeve dhe lindjes së fëmijëve: në shumicën e këtyre rasteve, kryhet një prerje cezariane, dhe në rast të lindjes natyrisht ekziston rreziku i dëmtimit të shpatullave të fëmijëve.
Me diabet gestacional, fëmijët lindin me nivele të ulta sheqeri në gjak, por kjo është e rregullueshme vetëm duke ushqyer.
Nëse ende nuk ka qumësht, dhe kolostrum nuk është i mjaftueshëm për fëmijën, fëmija ushqehet me përzierje të veçanta për të ngritur nivelin e sheqerit në vlera normale. Për më tepër, stafi mjekësor monitoron vazhdimisht këtë tregues duke matur nivelin e glukozës mjaft shpesh, përpara se të ushqeheni dhe 2 orë pas.
Si rregull, nuk do të nevojiten masa të posaçme për të normalizuar nivelin e sheqerit në gjak të nënës dhe fëmijës: tek fëmija, siç kemi thënë tashmë, sheqeri kthehet në normalitet për shkak të ushqyerjes, dhe në nënën - me lëshimin e placentës, që është "faktori irritues", pasi prodhon hormone.
Herën e parë pasi të keni lindur do të duhet të ndjekin për ushqim dhe matni periodikisht nivelin e sheqerit, por me kalimin e kohës, gjithçka duhet të normalizohet.
Parandalimi i diabetit gestacional
Nuk ka asnjë garanci 100% që nuk do të hasni kurrë në diabetin gestacional - ndodh që gratë, nga shumica e indikatorëve në rrezik, të mos mbesin shtatzënë, dhe anasjelltas, kjo sëmundje ndodh tek gratë që, siç duket, nuk e kishin nuk ka parakushte.
Nëse tashmë keni pasur diabet gestacional gjatë shtatëzanisë tuaj të mëparshme, ka shumë të ngjarë të ktheheni. Sidoqoftë, ju mund të zvogëloni rrezikun e diabetit gestacional gjatë shtatëzanisë duke ruajtur peshën tuaj dhe duke mos fituar shumë në këto 9 muaj.
Ushtrimi gjithashtu do të ndihmojë në mbajtjen e një niveli të sigurt të sheqerit në gjak, me kusht që ato të jenë të rregullta dhe nuk ju shkaktojnë siklet.
Ju gjithashtu keni një rrezik për të zhvilluar një formë të vazhdueshme të diabetit - diabeti tip 2. Do të duhet të jem më i kujdesshëm pas lindjes së fëmijës. Prandaj, ju nuk dëshironi të merrni ilaçe që rrisin rezistencën ndaj insulinës: acidi nikotinik, ilaçet glukokortikoid (këto përfshijnë, për shembull, dexamethasone dhe prednisolone).
Ju lutemi vini re se disa pilula të kontrollit të lindjes mund të rrisin rrezikun tuaj nga diabeti, siç është progestina, por kjo nuk vlen për ilaçet me kombinim me dozë të ulët. Në zgjedhjen e një kontraceptivi pas lindjes, ndiqni rekomandimet e mjekut.
Llojet e patologjisë në gratë shtatzëna
Diabeti prekuracional, domethënë ai që u ngrit edhe para ngjizjes së foshnjës, ka klasifikimin e mëposhtëm:
- një formë e butë e sëmundjes është një lloj i pavarur nga insulina (lloji 2), i cili mbështetet nga një dietë me karb të ulët dhe nuk shoqërohet me patologji vaskulare,
- ashpërsia e moderuar - një sëmundje e varur nga insulina ose jo-insulinë e sëmundjes (lloji 1, 2), të cilat korrigjohen nga trajtimi i ilaçeve, me ose pa ndërlikime fillestare,
- një formë e rëndë e sëmundjes - patologji, e shoqëruar nga hedhje të shpeshta të sheqerit në gjak në anën më të madhe dhe më të vogël, sulme të shpeshta të një gjendje ketoacidotike,
- patologji e çdo lloji, e shoqëruar me komplikime të rënda nga aparati renal, analizuesi vizual, truri, sistemi nervor periferik, zemra dhe enët e gjakut të kalibrave të ndryshëm.
Diabeti mellitus gjithashtu ndahet:
- për të kompensuar (menaxhuar më mirë),
- nënkompensuar (foto e gjallë klinike),
- dekompensuar (patologji të rënda, periudha të shpeshta të hipo- dhe hiperglicemisë).
Diabeti gestinal zakonisht zhvillohet nga java e 20 e shtatëzanisë, më shpesh diagnostikohet me diagnostifikim laboratorik. Gratë e shoqërojnë fillimin e simptomave të sëmundjes (etja, urinimi i tepërt) me pozicionin e tyre “interesant”, pa u dhënë atyre një rëndësi serioze.
Sa sheqer i lartë ndikon në trupin e nënës
Për çdo person, qoftë ajo një grua, një burrë apo një fëmijë, hiperglicemia kronike konsiderohet një gjendje patologjike. Për shkak të faktit se një sasi e madhe e glukozës mbetet në rrjedhën e gjakut, qelizat dhe indet e trupit vuajnë nga mungesa e energjisë. Mekanizmat kompensues janë lëshuar, por, me kalimin e kohës, ato përkeqësojnë gjendjen.
Sheqeri i tepërt ndikon negativisht në zona të caktuara të trupit të gruas (nëse flasim për periudhën e shtatzënisë). Proceset e qarkullimit të gjakut ndryshojnë, pasi qelizat e kuqe të gjakut bëhen më të ngurtë, koagulimi është i dëmtuar. Anijet periferike dhe koronare bëhen më pak elastike, lumenja e tyre ngushtohet për shkak të bllokimit të pllakave aterosklerotike.
Patologjia prek aparatin renal, duke provokuar zhvillimin e pamjaftueshmërisë, si dhe vizionin, duke ulur në mënyrë dramatike nivelin e saj të ashpërsisë. Hiperglicemia shkakton shfaqjen e një velije para syve, hemoragjitë dhe formimin e mikroaneurizmit në retinë. Përparimi i patologjisë madje mund të çojë në verbëri. Në sfondin e diabetit gestacional, ndryshime të tilla serioze nuk ndodhin, por nëse një grua vuan nga një formë gestacionale, kërkohet një korrigjim urgjent i gjendjes.
Shifrat e larta të sheqerit ndikojnë gjithashtu në zemrën e një gruaje. Rreziku i zhvillimit të sëmundjes koronare të zemrës rritet, pasi anijet koronare gjithashtu pësojnë lezione aterosklerotike. Sistemi nervor qendror dhe periferik është i përfshirë në procesin patologjik. Ndjeshmëria e lëkurës së ekstremiteteve të poshtme ndryshon:
- dhimbje në pushim
- mungesë e ndjeshmërisë ndaj dhimbjes
- ndjesi zvarritese
- shkelje e perceptimit të temperaturës,
- mungesë e ndjesisë së perceptimit vibrational ose, anasjelltas, e teprimit të saj.
Përveç kësaj, një gjendje ketoacidotic mund të ndodhë në gratë shtatzëna në një pikë. Ky është një ndërlikim akut i “sëmundjes së ëmbël”, e cila karakterizohet nga një numër mjaft i lartë i glukozës në gjak dhe akumulimi i trupave të ketonit (acetonit) në gjak dhe urinë.
Komplikime të mundshme shtatzënie për shkak të diabetit gestacional
Gratë me një formë gestacionale të sëmundjes vuajnë nga komplikime të ndryshme gjatë mbajtjes së fëmijës dhjetë herë më shpesh sesa pacientët e shëndetshëm. Më shpesh zhvillohet preeklampsia, eklampsia, ënjtja dhe dëmtimi i aparatit renal. Rrit ndjeshëm rrezikun e infektimit të sistemit urinar, lindjes së parakohshme.
Ellingnjtja e trupit është një nga shenjat më të ndritshme të gestosis vonë. Patologjia fillon me faktin se këmbët fryhen, atëherë ka ënjtje të murit të barkut, gjymtyrëve të sipërme, fytyrës dhe pjesëve të tjera të trupit. Një grua mund të mos ketë ankesa, por një specialist me përvojë do të vërejë një rritje patologjike të peshës së trupit tek pacienti.
- ka një gjurmë të rëndësishme gishtash në unaza,
- ka një ndjenjë që këpucët janë bërë të vogla,
- natën një grua zgjohet më shpesh për të shkuar në tualet,
- shtypja me një gisht në zonën e këmbës së poshtme lë një nivel të thellë.
Dëmtimi i veshkave manifestohet si më poshtë:
- numrat e presionit të gjakut rriten
- ndodh ënjtje
- proteina dhe albumi shfaqen në analizën e urinës.
Fotografia klinike mund të jetë e ndritshme ose e pakët, si dhe niveli i proteinave që ekskretohet në urinë. Përparimi i gjendjes patologjike manifestohet me rritjen e ashpërsisë së simptomave. Nëse lind një situatë e ngjashme, specialistët vendosin për një lindje urgjente. Kjo ju lejon të kurseni jetën e foshnjës dhe nënës së tij.
Një ndërlikim tjetër që shpesh shfaqet me diabet është preeklampsia. Mjekët mendojnë për zhvillimin e tij kur shfaqen simptomat e mëposhtme:
- cefalgjia e rëndë,
- një rënie e mprehtë e mprehtësisë vizuale,
- fluturon para syve tuaj
- dhimbje në projeksionin e stomakut,
- periudha të të vjella
- vetëdije e dëmtuar.
Gratë mund të vuajnë:
- nga uji i lartë
- abstruksion i parakohshëm placental,
- atoni i mitrës,
- abort spontan,
- fetale.
Efekti i hiperglicemisë në fetus
Jo vetëm trupi i një gruaje, por edhe foshnja vuan nga hiperglicemia kronike. Fëmijët që lindin nga nënat e sëmura kanë disa herë më shumë të ngjarë të preken nga kushtet patologjike se të gjithë të tjerët. Nëse gruaja shtatzënë kishte një formë para-gestacionale të sëmundjes, fëmija mund të lindë me një anomali kongjenitale ose keqformim. Në sfondin e një lloji të sëmundjes gestacionale, fëmijët lindin me peshë të lartë trupore, e cila është një nga simptomat e fetopatisë fetale.
Hiperglicemia kronike e nënës është gjithashtu e rrezikshme për fëmijën, pasi pankreasi i tij gjatë periudhës së zhvillimit intrauterine është mësuar të prodhojë një sasi të madhe të insulinës. Pas lindjes, trupi i tij vazhdon të funksionojë në të njëjtën mënyrë, gjë që çon në kushte të shpeshta hipoglikemike. Fëmijët karakterizohen nga një numër i lartë i bilirubinës në trup, i cili manifestohet nga verdhëza tek të porsalindurit, dhe një rënie në numrin e të gjitha qelizave të gjakut.
Një ndërlikim tjetër i mundshëm nga trupi i fëmijës është sindromi i shqetësimit të frymëmarrjes. Mushkëritë e foshnjës nuk kanë mjaftueshëm surfaktant - një substancë që ndërhyn në procesin e ngjitjes së alveolave gjatë kryerjes së funksioneve të frymëmarrjes.
Menaxhimi i një gruaje shtatzënë me diabet
Nëse pacienti ka diabet para gestacional gjatë periudhës së gestacionit, protokolli mjekësor për monitorimin e pacientëve të tillë thekson nevojën për tre shtrime në spital.
- Herën e parë që një grua është shtruar në spital menjëherë pasi të kontaktojë një gjinekolog për regjistrimin për shtatëzani. Pacienti ekzaminohet, rregullohet gjendja e proceseve metabolike, zgjidhet një regjim i trajtimit të insulinës.
- Herën e dytë - në 20 javë. Qëllimi i shtrimit në spital është korrigjimi i gjendjes, monitorimi i nënës dhe fëmijës në dinamikë, zbatimi i masave që do të parandalojnë zhvillimin e komplikimeve të ndryshme.
- Hera e tretë është 35-36 javë. Një grua shtatzënë po përgatitet për lindjen e një fëmije.
Ka indikacione urgjente që një grua mund të shkojë në spital. Këto përfshijnë shfaqjen e një panoramë të gjallë klinike të sëmundjes, një gjendje ketoacidotike, numra kritikë të glicemisë (lart e poshtë) dhe zhvillimin e komplikimeve kronike.
Si ndodh lindja e fëmijëve në prani të një sëmundjeje
Periudha e dorëzimit përcaktohet individualisht. Mjekët vlerësojnë ashpërsinë e patologjisë, nivelin e sheqerit në rrjedhën e gjakut, praninë e komplikimeve nga trupi i nënës dhe fëmijës. Sigurohuni që të monitoroni treguesit jetik, vlerësoni pjekurinë e strukturave të trupit të foshnjës. Nëse ndodh përparimi i dëmtimit të aparatit renal ose vizionit, mjekët obstetër-gjinekolog vendosin për lindjen në 37 javë.
Me një shtatzëni normale, pesha e foshnjës prej 3.9 kg është një tregues për lindjen e tij të hershme përmes prerjes cezariane. Nëse gruaja dhe foshnja nuk janë ende gati për lindjen e fëmijëve, dhe pesha e fetusit nuk kalon 3.8 kg, shtatzënia mund të zgjatet pak.
Reparti i maternitetit
Mundësia më e mirë është shfaqja e foshnjës përmes kanalit natyror të lindjes, edhe nëse nëna ka një "sëmundje të ëmbël". Lindja e fëmijëve në diabetin gestacional ndodh me monitorim të vazhdueshëm të glukozës në gjak dhe injeksione periodike të insulinës.
Nëse përgatitet kanali i lindjes i gruas shtatzënë, lindja e fëmijës fillon me një birë të fshikëzës amniotike. Puna efektive konsiderohet një indikacion në mënyrë që procesi i shfaqjes së fëmijës të ndodhë në një mënyrë natyrale. Nëse është e nevojshme, oksitocina e hormonit administrohet. Kjo ju lejon të stimuloni kontraktimet e mitrës.
E rëndësishme! Diabeti në vetvete nuk është një tregues për seksionin cezarian.
Kur nevojitet dorëzimi i shpejtë:
- paraqitje e gabuar e fetusit,
- macrosomia,
- shkelje të frymës dhe rrahjeve të zemrës së fëmijës,
- dekompensimi i sëmundjes themelore.
Cezariane Rutinore për Diabetin
Duke filluar nga ora 12 e mëngjesit, një grua nuk duhet të konsumojë ujë dhe ushqim. 24 orë para operacionit, gruaja shtatzënë anuloi injeksionin e insulinës së zgjatur. Herët në mëngjes, glicemia matet duke përdorur shirita ekspres. E njëjta procedurë përsëritet çdo 60 minuta.
Nëse glukoza në rrjedhën e gjakut tejkalon një prag prej 6.1 mmol / l, gruaja shtatzënë transferohet në një pikim të vazhdueshëm intravenoz të një zgjidhje insuline. Glikemia monitoruese kryhet në dinamikë. Procedura e lindjes kirurgjikale rekomandohet të kryhet herët në mëngjes.
Periudha pas lindjes
Pas lindjes, mjeku anulon injeksionin e insulinës në grua. Gjatë ditëve të para, treguesit e sheqerit në gjak monitorohen domosdoshmërisht në mënyrë që, nëse është e nevojshme, të kryhet korrigjimi i çrregullimeve metabolike. Nëse pacienti kishte diabet gestacional mellitus, ajo automatikisht bëhet anëtare e grupit të rrezikut për zhvillimin e një sëmundje të pavarur nga insulina, që do të thotë se ajo duhet të regjistrohet tek një endokrinolog i kualifikuar.
Pas 1.5 dhe 3 muaj pas lindjes, gruaja duhet të dhurojë përsëri gjak për të vlerësuar shifrat e glicemisë. Nëse rezultati e bën mjekun të dyshojë, përshkruhet një test me ngarkesë sheqeri. Pacienti rekomandohet të ndjekë një dietë, të udhëheqë një mënyrë jetese aktive dhe nëse dëshiron të mbetet përsëri shtatzënë, të kryejë një ekzaminim të plotë të trupit dhe të përgatitet me kujdes për ngjizjen dhe lindjen e një fëmije.
Shtatzënia dhe diabeti
Gjatë tretjes, trakti gastrointestinal shpërbë karbohidratet në sheqerna më të thjeshtë, si niseshte, saharozë ose glukozë. Pastaj glukoza absorbohet në gjak. Atje, insulina, një hormon i prodhuar nga pankreasi, gjen molekula të glukozës dhe i "shtyn" ato në qeliza, në mënyrë që të mund të përdoren si një burim energjie.
Nëse trupi prodhon shumë pak insulinë ose qelizat nuk i përgjigjen asaj siç duhet, sheqeri fillon të grumbullohet në gjak.

Karta e diabetit shtatzënë
zhvillimi i diabetit në gratë shtatzëna kryesore janë ndryshimet hormonale në trup. Gjatë shtatëzënësisë, qelizat bëhen më rezistente ndaj insulinës - dhe nuk janë të gatshëm të "lëshojnë" glukozën brenda, dhe për këtë arsye kërkesa për këtë hormon rritet.
Për shumicën e grave, ky nuk është problem - pankreasi thjesht rrit prodhimin e insulinës. Sidoqoftë, ndodh që pankreasi nuk mund të përballojë lëshimin e më shumë insulinës.
Shumica e grave pas lindjes kanë një vetë-shërim të diabetit gestacional dhe nivelet e glukozës kthehen në normale.
Shkaqet dhe faktorët e rrezikut për diabetin në gratë shtatzëna
Studiuesit nuk pajtohen mjaft ndjeshëm në vlerësimin e shkaqeve të diabetit tek gratë shtatzëna. Për të kuptuar arsyet e këtij çrregullimi, duhet të shikoni me kujdes procesin e metabolizmit të një molekule glukoze në trup.
në diabeti gjatë shtatzanisë trupi i gruas prodhon një sasi të mjaftueshme të insulinës, megjithatë, veprimi i insulinës bllokohet pjesërisht nga hormonet e tjera, sasia e të cilave rritet ndjeshëm gjatë shtatëzanisë (këto përfshijnë, për shembull, progesteronin, prolaktinën, estrogjenin, kortizolin).
Zhvillimi i rezistencës ndaj insulinës ndodh, domethënë, ndjeshmëria e qelizave ndaj veprimit të insulinës zvogëlohet. Qelizat e pankreasit prodhojnë një sasi në rritje të insulinës për të ruajtur nivelin normal të glukozës në gjak, pavarësisht kushteve të pafavorshme.
Si rezultat, si rregull, me rreth 24-28 javë të shtatëzanisë, ato mbingarkojnë dhe humbasin kontrollin e metabolizmit të karbohidrateve. Dhe ndërsa placenta rritet, prodhohen gjithnjë e më shumë hormone, gjë që rrit rezistencën ndaj insulinës. Sheqeri i gjakut rritet mbi standardet aktuale. Kjo gjendje quhet hiperglicemia.
Shkaqet e diabetit shtatzënë komplekse dhe jo e kuptuar plotësisht. Shtë e qartë se në trupin e një gruaje shtatzënë ndodhin ndryshime të shumta funksionale dhe adaptive, të cilat tek disa gra mund të çojnë në shfaqjen e sheqerit në gjak të ngritur (glukozë).
Diabeti shtatzënë mund të ndodhë në çdo grua shtatzënë, por ka të caktuara faktorët e rrezikutqë rrisin rrezikun e zhvillimit të diabetit tek gratë shtatzëna.
Këta faktorë përfshijnë:
- mbi 35 vjeç
- të shumta,
- lindja e parakohshme në të kaluarën për arsye të panjohura
- shfaqja e një fëmije me defekte të lindjes,
- lindja e një fëmije që peshon më shumë se 4 kg në një shtatëzani të mëparshme,
- trashje
- diabeti i tipit 2, ose diabeti i grave shtatzëna në familje,
- diabeti i grave shtatzëna në një shtatëzani të mëparshme,
- hipertension.
Faktorët lehtësues për diabetin shtatzënë
Disa mjekë besojnë se në mesin e një grupi të caktuar të grave shtatzëna mund të refuzoni të diagnostikoni diabetin e shtatzënisë.
Për të qenë në këtë grup, duhet të plotësoni të gjitha kushtet e mëposhtme:
- të jetë nën moshën 25 vjeç,
- kanë peshën e duhur të trupit
- Mos i përkisni asnjë grupi racor ose etnik në rrezik të lartë të diabetit (Spanjollët, Afrikanët, banorët e Amerikës së Vjetër dhe Amerika e Jugut, përfaqësuesit e Azisë Juglindore, Ishujt Paqësorë, pasardhësit e popullatës autoktone të Australisë),
- të mos kenë të afërm të afërt me diabet në familje,
- kurrë nuk keni regjistruar më parë një sheqer në gjak shumë të lartë
- nuk kanë zbuluar komplikime karakteristike të diabetit mellitus të grave shtatzëna në shtatzënitë e mëparshme dhe një fëmijë me peshë lindjeje mbi 4-4.5 kg.
Si ndikon diabeti në shtatëzani
Diabeti i pakontrolluar, pavarësisht nëse ajo u shfaq vetëm pas fillimit të shtatzënisë ose u zbulua më herët, rrit rrezikun e abortit. Fëmijët që marrin shumë glukozë nga trupi i nënës vuajnë nga mbipesha, makrosomia, d.m.th., hipertrofia intrauterine.
Ky çrregullim është se foshnja po rritet shumë e madhe në barkun e nënës. Fëmijët që peshojnë më shumë se 4-4.5 kg janë një nga kriteret për makrosominë. Fëmijët me këtë mungesë kanë një pamje karakteristike - shpesh trupi është në mënyrë disproporcionale më i madh në lidhje me kokën, lëkura është e përflakur, dhe leshi shfaqet gjithashtu në vesh.
Lindja e fëmijës me mjete natyrale nuk rekomandohet nëse një fëmijë ka një makrosomia. Fatkeqësisht, përveç dëmtimeve, një fëmijë me makrosomi i nënshtrohet edhe shfaqjes së encefalopatisë, domethënë dëmtimit të trurit. Encefalopatia çon në prapambetje mendore ose në vdekjen e një fëmije.
Përveç kësaj, fëmija vuan nga hipoglikemia e rëndë (e cila mund të çojë në një gjendje kome diabetike), polycythemia (d.m.th., një nivel shumë të lartë të qelizave të kuqe të gjakut (qelizat e kuqe të gjakut)) dhe hiperbilirubinemia (shumë e lartë një nivel i bilirubinës në gjak).
Makrosomia rrit rrezikun e sëmundjeve të tjera në jetën e ardhshme të fëmijës. Këto janë probleme që shoqërohen me mbipeshë dhe mbipesha, sindromë metabolike, hipertension, tolerancë ndaj glukozës, rezistencë ndaj insulinës.
Diabeti i nënës rrit rrezikun e shfaqjes së fëmijës, si dhe defektet e lindjes, siç janë:
- defektet e zemrës
- anomalitë në veshka
- defektet e sistemit nervor,
- mangësi të traktit gastrointestinal
- mangësi në strukturën e gjymtyrëve.
Diabeti i pakontrolluar ose i diagnostikuar mund të shkaktojë:
- polyhydramnios,
- ënjtje,
- infeksione të traktit urinar
- pyelonephritis,
- helmimi nga shtatzënia.
Si ndikon diabeti në lindje
Nëse një fëmijë zhvillon një makrosomia, e cila mund të zbulohet lehtësisht duke përdorur ultratinguj, atëherë lindja natyrale e fëmijëve bëhet e rrezikshme si për gruan ashtu edhe për fetusin.
Fëmijët e mëdhenj nuk janë në gjendje të kalojnë nëpër kanalin natyror të lindjes. Prandaj, një problem i zakonshëm është kohëzgjatja e punës dhe madje edhe ndalja e tyre. Në nënat me hipertrofi intrauterine, atoni sekondare të mitrës, dëmtim të kanalit të lindjes dhe madje mund të ndodhin këputje.
Komplikimet vlejnë për vetë fetusin, i cili është më i prirur ndaj dëmtimeve natyrore gjatë lindjes së fëmijëve.
- mospërputhja e shpatullave dhe paraliza e lidhur e plexusit brachial ose nervit frenik,
- zhvendosja e shpatullës
- frakturë sternum
- frakturë e eshtrave të shpatullës.
Të gjitha ndërlikimet e shtatzënisë rrisin rrezikun e komplikimeve gjatë lindjes së fëmijëve. Për të parandaluar ndonjë prej tyre, është e nevojshme të mbani mend studimin e përqendrimit të glukozës gjatë shtatëzanisë dhe, në rastin e diabetit, të normalizoni glukozën në nivelin e duhur deri në lindje.
Trajtimi i diabetit gjatë shtatëzanisë ka një ndikim të madh në rrjedhën e shtatzënisë dhe lindjes.
Diagnoza e diabetit në gratë shtatzëna
Gratë shtatzëna testohen sipas skemës ADA. Ajo nuk kërkon që subjekti të mos hante asgjë për një kohë të caktuar. Testimi kryhet pavarësisht nga marrja e ushqimit dhe koha e ditës.
Gjatë vizitës së parë te gjinekologu, çdo grua shtatzënë duhet të ketë një kontroll të glukozës në gjak. Nëse rezultati nuk është normal, atëherë studimi duhet të përsëritet. Një tjetër rezultat devijues jep të drejtën për të diagnostikuar diabetin.
Testi i shqyrtimit konsiston në përdorimin e 50 g glukozë të tretur në 250 ml ujë, dhe pas një ore (60 min.) Matja e përqendrimit të glukozës në gjak.
Testi duhet të bëhet me stomak bosh:
- rezultati është i saktë kur përqendrimi i glukozës: 200 mg% tregon diabetin.
Me rezultatet e sakta për këto teste, studimi tjetër bëhet në 32 javë. Rezultatet jonormale tregojnë mundësinë e diabetit.
Ndodh që mjeku të anashkalojë testin e shqyrtimit dhe menjëherë të përshkruajë një test shtatzënie për glukozën me gojë shtatzënë.
Trajtimi shtatzënë me diabet
Në rastin e diagnostikimit të diabetit në gratë shtatzëna, trajtimi kryhet, qëllimi i të cilit është marrja e përqendrimit të saktë të glukozës në gjakun e nënës.
Trajtimi fillon me një dietë diabetike të kufizuar në sheqerna të thjeshtë. Nëse pas 5-7 ditësh nga dieta nuk merrni barazimin e niveleve të glukozës në gjak, rekomandohet prezantimi i terapisë me insulinë.

Injeksionet në insulinë janë një realitet i pashmangshëm për shumicën e diabetikëve
Leja e fotove: CC BY
Diagnostifikimi dhe trajtimi i hershëm i diabetit shtatzënë mund të parandalojë komplikime të pafavorshme gjatë shtatëzanisë, siç janë:
- pre-eklampsia,
- infeksione gastrointestinale
- seksion cezariane,
- vdekja e fetusit,
- sëmundjet perinatale në një fëmijë.
Trajtimi i diabetit të shtatzënisë bazohet në prezantimin e një diete dhe administrimin e mundshëm të insulinës.
Dieta për gratë shtatzëna me diabet
Dieta diabetike gjatë shtatëzanisë duhet të jetë individuale dhe të përcaktohet nga:
- pesha e trupit
- javë të shtatzënisë
- aktiviteti fizik.
Një grua me diabet duhet të kontaktojë një nutricionist specialist ose diabetolog, i cili do të zgjedhë një program të veçantë ushqyese për të. Sidoqoftë, udhëzimet themelore të dietës janë të njëjta me personat me diabet tip 2.
Këto përfshijnë:
- një vakt në një kohë të caktuar, çdo 2-3 orë (nga 4 deri në 5 vakte gjatë ditës),
- ushqimi nuk duhet të jetë i bollshëm: pjesë të vogla,
- dieta për diabetin e grave shtatzëna duhet të jetë e pasur me fibra, burimi i së cilës është, para së gjithash, produkte drithërash, perime dhe fruta,
- karbohidratet e shpejta që gjenden në ëmbëlsirat, sodat dhe ushqimet e tjera duhet të jenë të kufizuara në dietë,
- konsumi i frutave duhet të zvogëlohet për shkak të përmbajtjes së sheqernave të thjeshtë,
- duhet të shmangeni: produkte të qumështit të tërë, djathë blu, mish yndyror dhe mish të tymosur, zogj të yndyrshëm (rosat, patat), rrushi, gjalpi, salcë kosi, margarina e fortë, ëmbëlsirat, ushqime të shpejta dhe ushqime të tjera yndyrore,
- Ushqimet e ndaluara duhet të zëvendësohen me: bukë me grurë të plotë dhe produkte të tjerë me drithëra të plota, produkte qumështi gjysëm të skremuara (sidomos ushqime të fermentuara), mish me pak yndyrna, shpendë, peshk, ushqime të mira të tymosura, vaj perimesh, margarinë të butë dhe shumë perime,
- dieta e nënës duhet të ketë një përmbajtje të kufizuar kripe deri në 6 gramë në ditë, kështu që duhet të kufizoni konsumin e mishit, salcice, ushqime të konservuara, djathrave të ngurtë, ushqimet e gatshme, salcat, përzierjet e erëzave si vegjetariane dhe të ndaloni shtimin e ushqimit në një pjatë,
- ju duhet të mbani mend raportin e saktë të lëndëve ushqyese në dietë, ku proteina duhet të japë 15-20% energji, karbohidrate me një indeks të ulët glicemik prej 50-55%, dhe yndyrna 30-35%.
Nëse pas një jave trajtimi me dietën diabetike nuk arrin të normalizojë gliceminë, është e nevojshme të filloni trajtimin me insulinë. Qëllimi i trajtimit është të arrihet përputhja optimale e metabolizmit të një gruaje shtatzënë.
Përdorimi i insulinës në shtatëzani
Insulina gjatë shtatzanisë, dozat e saj dhe koha e injektimit, bëhen duke marrë parasysh nivelin e glukozës në gjak, punën e vështirë fizike, karakteristikat e sjelljes së ngrënies dhe kohën e ngrënies. Insulina përdoret si me veprim të shpejtë ashtu edhe me veprim të gjatë.
Në përputhje me rrethanat, vendi i injektimit është zgjedhur gjithashtu. Mjeku përcakton dozën konstante të insulinës në mënyrë që luhatjet në glicemi minimizohen. Shtë shumë e rëndësishme t'i përmbaheni kohës së përcaktuar të injeksioneve, ushqimit, aktivitetit fizik.
Insulina me veprim të shpejtë administrohet 15 minuta para ose menjëherë pas vaktit. Ky urdhër lejon që insulina të funksionojë në mënyrë optimale dhe parandalon kërcime të papritura të mprehta në hipoglikemia. Një rritje e përpjekjes fizike kërkon një rritje të dozës së insulinës. Një dozë e madhe është gjithashtu e nevojshme në rast të zbulimit të ketoneve në urinë ose në gjak. Sëmundjet, përfshirë të vjellat dhe refuzimin e ushqimit, nuk përjashtojnë marrjen e insulinës.
Gratë që përdorin terapi me insulinë gjatë shtatëzanisëMundësia e hipoglikemisë duhet të merret parasysh, edhe nëse ato i përmbahen një kohe specifike injeksioni.
Kjo mund të shkaktohet nga:
- duke anashkaluar ushqimin
- shumë insulinë
- shumë pak karbohidrate në ushqim,
- aktiviteti fizik i rritur,
- ngrohja e lëkurës (në këtë rast, shkalla e përthithjes së insulinës rritet).
Nëse shfaqen simptomat e para, duhet të pini ose hani diçka të ëmbël sa më shpejt të jetë e mundur.