Antitrupat për diabetin: një analizë diagnostike

Diabeti mellitus dhe antitrupat ndaj qelizave beta kanë një lidhje të caktuar, kështu që nëse dyshoni për një sëmundje, mjeku mund t'i përshkruajë këto studime.
Po flasim për autantitrupat që trupi i njeriut krijon kundër insulinës së brendshme. Antitrupat e insulinës janë një studim informues dhe i saktë për diabetin tip 1.
Procedurat diagnostike për varietetet e llojit të sheqerit janë të rëndësishme në bërjen e një prognoze dhe krijimin e një regjimi efektiv të trajtimit.
Zbulimi i një variete diabeti duke përdorur antitrupa
Në patologjinë e tipit 1, prodhohen antitrupa ndaj substancave të pankreasit, gjë që nuk është rasti me sëmundjen e tipit 2. Në diabetin tip 1, insulina luan rolin e autoantigjenit. Substanca është rreptësisht specifike për pankreasin.
Insulina është e ndryshme nga pjesa tjetër e autoantigjenëve që janë me këtë sëmundje. Shenja më specifike e mosfunksionimit të gjëndrave në diabetin tip 1 është një rezultat pozitiv në antitrupat e insulinës.
Me këtë sëmundje në gjak ka organe të tjera që lidhen me beta qelizat, për shembull, antitrupa ndaj glutamate dekarbboxylase. Ka disa veçori:
- 70% e njerëzve kanë tre ose më shumë antitrupa,
- më pak se 10% kanë një specie
- nuk ka antitrupa në 2-4% të pacientëve.
Antitrupat ndaj hormonit në diabet nuk konsiderohen si shkaku i formimit të sëmundjes. Ato tregojnë vetëm shkatërrimin e strukturave të qelizave pankreatike. Antitrupat ndaj insulinës tek fëmijët diabetikë kanë më shumë të ngjarë se në moshën e rritur.
Shpesh në fëmijët me diabet me sëmundjen e llojit të parë, antitrupat ndaj insulinës shfaqen së pari dhe në sasi të mëdha. Kjo veçori është karakteristike për fëmijët nën tre vjeç. Një test i antitrupave konsiderohet tani testi më domethënës për përcaktimin e diabetit të fëmijës tip 1.
Për të marrë sasinë maksimale të informacionit, është e nevojshme të caktohet jo vetëm një studim i tillë, por edhe të studiohet prania e autoantitrupave të tjerë karakteristikë të patologjisë.
Studimi duhet të bëhet nëse një person ka manifestime të hiperglicemisë:
- urina e rritur
- etja e fortë dhe oreksi i lartë,
- humbje e shpejtë e peshës
- ulje në mprehtësi vizuale,
- ulur ndjeshmërinë e këmbëve.
Antitrupat e insulinës
Tregoni sheqerin tuaj ose zgjidhni një gjini për rekomandime Kërkimi Nuk u gjet Kërkimi nuk u gjet Kërkimi nuk u gjet
Një studim mbi antitrupat ndaj insulinës tregon dëmtimin e qelizave beta, gjë që shpjegohet nga një predispozitë trashëgimore. Ekzistojnë antitrupa ndaj insulinës së jashtme dhe të brendshme.
Antitrupat ndaj substancës së jashtme tregojnë një rrezik të alergjisë ndaj insulinës së tillë dhe shfaqjes së rezistencës ndaj insulinës. Një studim përdoret kur gjasat për të përshkruar terapi me insulinë në moshë të re, si dhe në trajtimin e personave me shanse të rritura për të zhvilluar diabet.
Antitrupat e glutamatit të dekarbboxilazës (GAD)
Një studim mbi antitrupat ndaj GAD përdoret për të zbuluar diabetin kur pamja klinike nuk është e theksuar dhe sëmundja është e ngjashme me tipin 2. Nëse antitrupat ndaj GAD përcaktohen tek njerëzit që nuk varen nga insulina, kjo tregon shndërrimin e sëmundjes në një formë të varur nga insulina.
Antitrupat ndaj GAD gjithashtu mund të shfaqen disa vjet para fillimit të sëmundjes. Kjo tregon një proces autoimun që shkatërron beta qelizat e gjëndrës. Përveç diabetit, antitrupa të tillë mund të flasin, para së gjithash, për:
- lupus erythematosus,
- artriti reumatoid.
Sasia maksimale prej 1.0 U / ml njihet si tregues normal. Një vëllim i lartë i antitrupave të tillë mund të tregojë diabetin tip 1, dhe të flasë për rreziqet e zhvillimit të proceseve autoimune.
Shtë një tregues i sekretimit të insulinës suaj. Ai tregon funksionimin e qelizave beta të pankreasit. Studimi ofron informacione edhe me injeksione të jashtme të insulinës dhe me antitrupa ekzistues ndaj insulinës.
Kjo është shumë e rëndësishme në studimin e diabetikëve me llojin e parë të sëmundjes. Një analizë e tillë ofron një mundësi për të vlerësuar korrektësinë e regjimit të terapisë me insulinë. Nëse nuk ka insulinë të mjaftueshme, atëherë C-peptidi do të ulet.
Një studim është i përshkruar në raste të tilla:
- nëse është e nevojshme të ndahen diabeti tip 1 dhe tipi 2,
- për të vlerësuar efektivitetin e terapisë me insulinë,
- nëse dyshoni për insulinë
- për të kontrolluar gjendjen e trupit me patologji të mëlçisë.
Një vëllim i madh i C-peptid mund të jetë me:
- diabeti i varur nga insulina,
- dështimi i veshkave
- përdorimi i hormoneve, siç janë kontraceptivët,
- insulinoma,
- hipertrofia e qelizave.
Vëllimi i zvogëluar i C-peptidit tregon diabetin e varur nga insulina, si dhe:
- hypoglycemia,
- kushte stresuese.
Test i gjakut për insulinë
Ky është një test i rëndësishëm për zbulimin e një lloj diabeti.
Me patologji të llojit të parë, përmbajtja e insulinës në gjak ulet, dhe me patologji të llojit të dytë, vëllimi i insulinës rritet ose mbetet normal.
Ky studim i insulinës së brendshme përdoret gjithashtu për të dyshuar për kushte të caktuara, ne po flasim për:
- acromegaly,
- sindromi metabolik
- insulinoma.
Vëllimi i insulinës në intervalin normal është 15 pmol / L - 180 pmol / L, ose 2-25 mked / L.
Analiza kryhet me stomak bosh. Lejohet të pijë ujë, por herën e fundit që një person duhet të hajë 12 orë para studimit.
Hemoglobina e glikuar
Kjo është një përbërje e një molekule glukoze me një molekulë hemoglobine. Përcaktimi i hemoglobinës së glikuar siguron të dhëna për nivelin mesatar të sheqerit gjatë 2 ose 3 muajve të fundit. Normalisht, hemoglobina e glikuar ka një vlerë prej 4 - 6.0%.
Një vëllim i rritur i hemoglobinës së glikuar tregon një keqfunksionim në metabolizmin e karbohidrateve nëse diabeti zbulohet së pari. Gjithashtu, analiza tregon kompensim jo adekuat dhe strategji të gabuar të trajtimit.
Mjekët këshillojnë diabetikët të bëjnë një studim të tillë rreth katër herë në vit. Rezultatet mund të shtrembërohen në kushte dhe procedura të caktuara, përkatësisht kur:
- gjakderdhje,
- transfuzione gjaku
- mungesa e hekurit.
Fructosamine
Një proteinë e glikuar ose fruktozamina është një përbërës i një molekule glukoze me një molekulë proteine. Jetëgjatësia e komponimeve të tilla është afërsisht tre javë, kështu që fruktozamina tregon vlerën mesatare të sheqerit gjatë javëve të kaluara.
Vlerat e fruktozaminës në sasi normale janë nga 160 në 280 μmol / L. Për fëmijët, leximet do të jenë më të ulëta se për të rriturit. Vëllimi i fruktozaminës tek fëmijët është normalisht 140 deri 150 μmol / L.
Ekzaminimi i urinës për glukozën
Në një person pa patologji, glukoza nuk duhet të jetë e pranishme në urinë. Nëse shfaqet, kjo tregon zhvillimin, ose kompensimin e pamjaftueshëm të diabetit. Me një rritje të sheqerit në gjak dhe mungesë të insulinës, glukoza e tepërt nuk ekskretohet lehtë nga veshkat.
Ky fenomen vërehet me një rritje të "pragut të veshkave", përkatësisht nivelit të sheqerit në gjak, në të cilin fillon të shfaqet në urinë. Shkalla e "pragut renal" është individual, por, më shpesh, është në rangun prej 7.0 mmol - 11.0 mmol / l.
Sheqeri mund të zbulohet në një vëllim të vetëm të urinës ose në një dozë ditore. Në rastin e dytë, kjo është bërë: sasia e urinës derdhet në një enë gjatë ditës, atëherë vëllimi matet, përzihet dhe një pjesë e materialit shkon në një enë të veçantë.
Testi i tolerancës së glukozës
Nëse zbulohet një nivel i rritur i glukozës në gjak, tregohet një test i tolerancës së glukozës. Shtë e nevojshme të matni sheqerin në stomak bosh, atëherë pacienti merr 75 g glukozë të holluar, dhe herën e dytë studimi bëhet (pas një ore dhe dy orë më vonë).
Pas një ore, rezultati normalisht nuk duhet të jetë më i lartë se 8.0 mol / L. Një rritje e glukozës në 11 mmol / l ose më shumë tregon një zhvillim të mundshëm të diabetit dhe nevojën për hulumtime shtesë.
Informacioni përfundimtar
Diabeti i tipit 1 reflektohet në përgjigjet imune kundër indeve të qelizave pankreatike. Aktiviteti i proceseve autoimune është i lidhur drejtpërdrejt me përqendrimin dhe sasinë e antitrupave specifikë. Këto antitrupa shfaqen shumë kohë përpara se të shfaqen simptomat e para të diabetit tip 1.
Me zbulimin e antitrupave, bëhet e mundur të bëhet dallimi midis diabetit tip 1 dhe tipit 2, si dhe të zbulohet diabeti LADA në kohën e duhur). Ju mund të bëni një diagnozë të saktë në një fazë të hershme dhe të prezantoni terapinë e nevojshme për insulinë.
Tek fëmijët dhe të rriturit zbulohen lloje të ndryshme të antitrupave. Për një vlerësim më të besueshëm të rrezikut të diabetit, është e nevojshme të përcaktohen të gjitha llojet e antitrupave.
Kohët e fundit, shkencëtarët kanë zbuluar një autoantigjen të veçantë, ndaj të cilit formohen antitrupa në diabetin tip 1. Shtë një transportues i zinkut nën akronimin ZnT8. Ai transferon atomet e zinkut në qelizat pankreatike, ku ata janë të përfshirë në ruajtjen e një larmie joaktive të insulinës.
Antitrupat ndaj ZnT8, si rregull, kombinohen me varietete të tjera të antitrupave. Me diabeti mellitus tipi i parë i zbuluar, antitrupat ndaj ZnT8 janë të pranishëm në 65-80% të rasteve. Rreth 30% e njerëzve me diabet tip 1 dhe mungesa e katër specieve të tjera autantitrupore kanë ZnT8.
Prania e tyre është një shenjë e fillimit të hershëm të diabetit tip 1 dhe mungesës së theksuar të insulinës së brendshme.
Videoja në këtë artikull do të tregojë në lidhje me parimin e veprimit të insulinës në trup.
Tregoni sheqerin tuaj ose zgjidhni një gjini për rekomandime Kërkimi Nuk u gjet Kërkimi nuk u gjet Kërkimi nuk u gjet
Diagnostikimi parësor i diabetit
Ky është një studim i parametrave biokimikë të gjakut, një rritje në nivelin e së cilës tregon praninë e diabetit mellitus dhe / ose joefektivitetin e trajtimit të tij.
Rezultatet e hulumtimit lëshohen me një koment falas nga një mjek.
sinonimeanglisht
Testimi Fillestar i Diellit Mellitus.
Metoda e hulumtimit
Metoda e imuno-shfaqjes, metoda UV enzimatike (heksokinaza).
njësitë e matjes
Për hemoglobinë të glikuar -%, për glukozë në plazmë - mmol / l (millimol për litër).
Bifarë biomateriali mund të përdoret për hulumtime?
Gjaku venoz, kapilar.
Si të përgatitemi për studim?
- Mos hani 12 orë para se të dhuroni gjak.
- Eliminoni stresin fizik dhe emocional 30 minuta para studimit.
- Mos pini duhan për 30 minuta para analizës.
Pasqyrë e studimit
Diabeti mellitus është një grup sëmundjesh që shoqërohet me prodhimin e pamjaftueshëm të insulinës dhe / ose imunitetin e indeve ndaj veprimit të tij, të cilat shoqërohen me një shkelje të metabolizmit të karbohidrateve dhe një rritje të glukozës në gjak (hiperglicemia).
Më të zakonshmet janë diabeti tip 1 (i varur nga insulina), diabeti tip 2 (insulinë e pavarur), diabeti gestacional (që ndodh gjatë shtatëzënësisë).
Ato ndryshojnë në mekanizmat e zhvillimit të sëmundjes, por kanë të njëjtën karakteristikë biokimike - një rritje të glukozës në gjak.
Burimi kryesor i energjisë në trup është glukoza, një nivel i qëndrueshëm i së cilës mbështetet nga insulina hormonale dhe glukagoni. Hiperglicemia si rezultat i arsyeve të ndryshme (për shembull, pas një konsumimi të bollshëm të ushqimeve me karburant të lartë) çon në stimulimin e qelizave beta të indit ishullor të pankreasit dhe lëshimin e insulinës.
Insulina promovon depërtimin e glukozës së tepërt në qeliza dhe normalizimin e metabolizmit të karbohidrateve. Me sekretim të pamjaftueshëm të insulinës nga pankreasi dhe / ose imuniteti i receptorëve të qelizave ndaj efektit të tij, niveli i glukozës në gjak rritet. Disordersrregullimet e metabolizmit të karbohidrateve mund të ndodhin gradualisht.
Shenjat klinike që mund të dyshohen për diabet mellitus: rritje të urinimit, rritje të prodhimit të urinës, etje, oreks të shtuar, lodhje, shikim të paqartë, shërim të vonuar të plagëve.
Në shumë raste, në periudhën e hershme të sëmundjes, simptomat klinike të shprehura mungojnë për shkak të aftësive kompensuese të trupit dhe alokimit të glukozës së tepërt në urinë. Hiperglicemia mund të shoqërohet me një shkelje të ekuilibrit acid-bazë dhe elektrolit, dehidrim, ketoacidozë, zhvillimin e komës dhe kërkon ringjallje urgjente.
Hiperglicemia kronike çon në dëmtimin e enëve të gjakut, nervave, dëmtimit të shikimit, zhvillimin e dështimit të veshkave, sëmundjeve kardiovaskulare, goditje në tru, sulme në zemër. Diagnostifikimi i hershëm i diabetit dhe trajtimi në kohë dhe adekuat parandalon përparimin e sëmundjes dhe komplikimeve.
Nëse glukoza e gjakut në agjërim tejkalon vlerat e referencës, dyshohet për tolerancën e dëmtuar të glukozës ose diabetin. Niveli i hemoglobinës së glikuar (glikoziluar) (HbA1c) karakterizon nivelin e glukozës në gjak gjatë 2-3 muajve të mëparshëm dhe shoqërohet me rrezikun e komplikimeve.
Sipas rekomandimeve të organizatave shëndetësore të vendeve të ndryshme (American Diabetes Association, Organizata Botërore e Shëndetit), një rritje e glukozës në gjak (5.6-6.9 mmol / l) dhe hemoglobinës së glikuar (5.7-6.4%) tregon një shkelje të tolerancës ( ndjeshmëri) ndaj glukozës, dhe me glukozë të agjëruar në gjak më shumë se 7.0 mmol / L dhe HbA1c? Konfirmohet diagnoza 6.5% e diabetit. Në këtë rast, monitorimi i glukozës dhe hemoglobinës së glikuar duhet të jetë i rregullt. Në përputhje me rezultatet e analizës, korrigjimi i terapisë për uljen e sheqerit që synon arritjen e nivelit të synuar të HbA1c? 6.5% (
Diagnoza e diabetit

Diabeti mellitus - Kjo është një nga sëmundjet më të zakonshme endokrine njerëzore. Karakteristika kryesore klinike e diabetit është një rritje e zgjatur e përqendrimit të glukozës në gjak, si rezultat i dëmtimit të metabolizmit të glukozës në trup.
Proceset metabolike të trupit të njeriut varen plotësisht nga metabolizmi i glukozës. Glukoza është burimi kryesor energjetik i trupit të njeriut, dhe disa organe dhe inde (truri, qelizat e kuqe të gjakut) përdorin glukozën ekskluzivisht si lëndë e parë energjetike.
Produktet e prishjes së glukozës shërbejnë si një material për sintezën e një numri substancash: yndyrna, proteina, komponime organike komplekse (hemoglobinë, kolesterol, etj).
Kështu, një shkelje e metabolizmit të glukozës në diabet mellitus në mënyrë të pashmangshme çon në një shkelje të të gjitha llojeve të metabolizmit (yndyrore, proteina, ujë-kripë, acid-bazë).
Dallojmë dy forma kryesore klinike të diabetit, të cilat kanë ndryshime të konsiderueshme si në aspektin e etiologjisë, patogjenezës dhe zhvillimit klinik, ashtu edhe në aspektin e trajtimit.
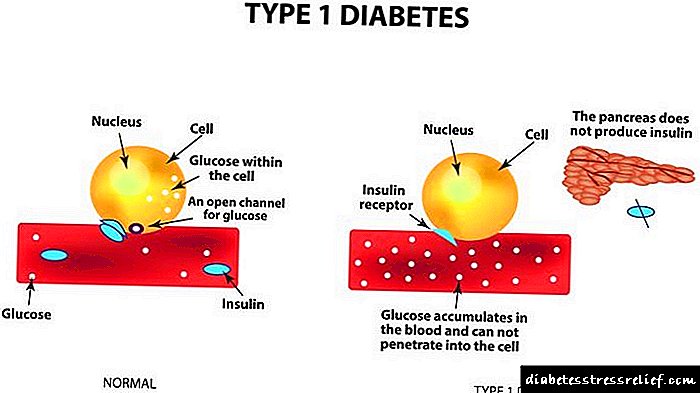
Diabeti tip 1 (varet nga insulina) është karakteristike për pacientët e rinj (shpesh fëmijët dhe adoleshentët) dhe është rezultat i mungesës absolute të insulinës në trup. Mungesa e insulinës ndodh si rezultat i shkatërrimit të qelizave endokrine pankreatike që sintetizojnë këtë hormon.
Shkaqet e vdekjes së qelizave Langerhans (qelizat endokrine të pankreasit) mund të jenë infeksione virale, sëmundje autoimune, situata stresuese. Mungesa e insulinës zhvillohet ndjeshëm dhe manifestohet nga simptomat klasike të diabetit: poliuria (rritja e prodhimit të urinës), polidipsia (etja e pakonkurueshme), humbja e peshës.
Diabeti i tipit 1 trajtohet ekskluzivisht me përgatitjet e insulinës.
Diabeti tip 2 përkundrazi, është karakteristikë për pacientët më të moshuar. Faktorët e zhvillimit të tij janë mbipesha, një stil jetese i ulur, kequshqyerja. Një rol të rëndësishëm në patogjenezën e këtij lloji të sëmundjes luhet nga një predispozitë trashëgimore.Për dallim nga diabeti i tipit 1, në të cilin ka një mangësi absolute të insulinës (shih
më lart), në diabetin tip 2, mungesa e insulinës është relative, domethënë insulina është e pranishme në gjak (shpesh në përqendrime më të larta se fiziologjike), por ndjeshmëria e indeve të trupit ndaj insulinës humbet. Diabeti i tipit 2 karakterizohet nga një zhvillim i zgjatur subklinik (periudha asimptomatike) dhe një rritje e ngadaltë e mëvonshme e simptomave.
Në shumicën e rasteve, diabeti tip 2 shoqërohet me mbipesha. Në trajtimin e këtij lloji të diabetit, përdoren ilaçe që zvogëlojnë rezistencën e indeve të trupit ndaj glukozës dhe zvogëlojnë thithjen e glukozës nga trakti gastrointestinal.
Përgatitjet e insulinës përdoren vetëm si një mjet shtesë në rast të mungesës së vërtetë të insulinës (me rraskapitje të aparatit endokrin të pankreasit).
Të dy llojet e sëmundjes ndodhin me komplikime serioze (shpesh të rrezikshme për jetën).
Metodat për diagnostikimin e diabetit
Diagnoza e diabetit nënkupton vendosjen e një diagnoze të saktë të sëmundjes: përcaktimin e formës së sëmundjes, vlerësimin e gjendjes së përgjithshme të trupit, përcaktimin e komplikimeve shoqëruese.
Diagnoza e diabetit përfshin përcaktimin e një diagnoze të saktë të sëmundjes: përcaktimin e formës së sëmundjes, vlerësimin e gjendjes së përgjithshme të trupit dhe identifikimin e komplikimeve të shoqëruara.
Simptomat kryesore të diabetit janë:
- Polururia (prodhimi i tepërt i urinës) është shpesh shenja e parë e diabetit. Rritja e sasisë së urinës së prodhuar është për shkak të glukozës të tretur në urinë, e cila parandalon thithjen e kundërt të ujit nga urina primare në nivelin e veshkave.
- Polidipsia (etja e rëndë) - është rezultat i humbjes së shtuar të ujit në urinë.
- Humbja e peshës është një simptomë intermitente e diabetit, më karakteristike për diabetin tip 1. Humbja e peshës vërehet edhe me rritjen e ushqimit të pacientit dhe është pasojë e pamundësisë së indeve për të përpunuar glukozën në mungesë të insulinës. Në këtë rast, indet e uritur fillojnë të përpunojnë rezervat e tyre të yndyrnave dhe proteinave.
Simptomat e mësipërme janë më të zakonshme për diabetin tip 1. Në rastin e kësaj sëmundje, simptomat zhvillohen shpejt. Pacienti, si rregull, mund të japë datën e saktë të fillimit të simptomave. Shpesh, simptomat e sëmundjes zhvillohen pas një sëmundjeje virale ose stresit. Mosha e re e pacientit është shumë karakteristike për diabetin tip 1.
Në diabetin tip 2, pacientët më shpesh këshillohen me një mjek në lidhje me fillimin e komplikimeve të sëmundjes. Vetë sëmundja (veçanërisht në fazat fillestare) zhvillohet pothuajse asimptomatikisht.
Sidoqoftë, në disa raste, shënohen simptomat e mëposhtme jo specifike: kruajtje vaginale, sëmundje inflamatore të lëkurës që janë të vështira për t'u trajtuar, tharje të gojës, dobësi të muskujve.
Shkaku më i zakonshëm i kërkimit të vëmendjes mjekësore janë komplikimet e sëmundjes: retinopatia, katarakti, angiopatia (sëmundja koronare e zemrës, aksidenti cerebrovaskular, dëmtimi vaskular në ekstremitetet, dështimi i veshkave, etj.). Siç u përmend më lart, diabeti i tipit 2 është më i zakonshëm tek të rriturit (mbi 45 vjeç) dhe vazhdon në sfondin e mbipeshes.
Gjatë ekzaminimit të një pacienti, mjeku tërheq vëmendjen për gjendjen e lëkurës (inflamacion, kruarje) dhe shtresës nënlëkurore të yndyrës (ulje në rast të diabetit tip 1, dhe një rritje të diabetit tip 2).
Nëse diabeti dyshohet, rekomandohen metoda shtesë të ekzaminimit.
Përcaktimi i përqendrimit të glukozës në gjak. Ky është një nga testet më specifike për diabetin. Përqendrimi normal i glukozës në gjak (glicemia) në stomak bosh varion nga 3.3-5.5 mmol / L.
Një rritje e përqendrimit të glukozës mbi këtë nivel tregon një shkelje të metabolizmit të glukozës. Për të vendosur një diagnozë të diabetit, është e nevojshme të vendosni një rritje të përqendrimit të glukozës në gjak në të paktën dy matje radhazi të kryera në ditë të ndryshme.
Kampionimi i gjakut për analiza kryhet kryesisht në mëngjes. Para marrjes së mostrës së gjakut, duhet të siguroheni që pacienti nuk hëngri asgjë në prag të ekzaminimit.
Shtë gjithashtu e rëndësishme të sigurohet pacienti rehati psikologjike gjatë ekzaminimit në mënyrë që të shmanget një rritje refleksi e glukozës në gjak si përgjigje ndaj një situate stresuese.
Një metodë më e ndjeshme dhe specifike diagnostikuese është testi i tolerancës së glukozës, e cila ju lejon të zbuloni çrregullimet latente (të fshehura) të metabolizmit të glukozës (dëmtimi i tolerancës së indeve ndaj glukozës). Testi kryhet në mëngjes pas 10-14 orësh agjërimi të natës.
Në prag të ekzaminimit, pacienti këshillohet të braktisë ushtrimin e shtuar fizik, alkoolin dhe pirjen e duhanit, si dhe ilaçet që rrisin përqendrimin e glukozës në gjak (adrenalinë, kafeinë, glukokortikoide, kontraceptivë, etj.). Pacientit i jepet një pije që përmban 75 gram glukozë të pastër.
Përcaktimi i përqendrimit të glukozës në gjak kryhet pas 1 ore dhe 2 pas përdorimit të glukozës. Një rezultat normal është një përqendrim i glukozës më pak se 7.8 mmol / L dy orë pas marrjes së glukozës. Nëse përqendrimi i glukozës varion nga 7.8 në 11 mmol / l, atëherë gjendja e subjektit vlerësohet si shkelje e tolerancës së glukozës (prediabetes).
Diagnoza e diabetit përcaktohet nëse përqendrimi i glukozës tejkalon 11 mmol / l dy orë pas fillimit të testit. Si një përcaktim i thjeshtë i përqendrimit të glukozës ashtu edhe një test i tolerancës ndaj glukozës bëjnë të mundur vlerësimin e gjendjes së glicemisë vetëm në kohën e studimit.
Për të vlerësuar nivelin e glikemisë për një periudhë më të gjatë kohore (afërsisht tre muaj), bëhet një analizë për të përcaktuar nivelin e hemoglobinës së glikoziluar (HbA1c). Formimi i kësaj kompleksi varet drejtpërdrejt nga përqendrimi i glukozës në gjak. Përmbajtja normale e kësaj përbërje nuk tejkalon 5.9% (të përmbajtjes totale të hemoglobinës).
Një rritje në përqindjen e HbA1c mbi vlerat normale tregon një rritje afatgjatë të përqendrimit të glukozës në gjak gjatë tre muajve të fundit. Ky test kryhet kryesisht për të kontrolluar cilësinë e trajtimit për pacientët me diabet.
Testi i glukozës në urinë. Normalisht, nuk ka glukozë në urinë. Në diabetin mellitus, një rritje e glicemisë arrin vlera që lejojnë glukozën të kalojë në barrierën renale. Përcaktimi i glukozës në gjak është një metodë shtesë për diagnostikimin e diabetit.
Përcaktimi i acetonit në urinë (acetonuria) - diabeti shpesh komplikohet nga çrregullimet metabolike me zhvillimin e ketoacidozës (akumulimi i acideve organike të produkteve të ndërmjetme të metabolizmit të yndyrës në gjak). Përcaktimi i trupave të ketonit në urinë është një shenjë e ashpërsisë së gjendjes së pacientit me ketoacidozë.
Në disa raste, për të përcaktuar shkakun e diabetit, përcaktohet një pjesë e insulinës dhe produkteve të tij metabolike në gjak. Diabeti i tipit 1 karakterizohet nga një ulje ose mungesë e plotë e një pjese të insulinës falas ose peptidit C në gjak.
Për të diagnostikuar komplikimet e diabetit dhe për të bërë një parashikim të sëmundjes, bëhen ekzaminime shtesë: ekzaminimi i fundusit (retinopatia), elektrokardiogram (sëmundja koronare e zemrës), urografia ekskretuese (nefropatia, dështimi i veshkave).
- Diabeti mellitus. klinikë, Diagnostics, komplikime të vonshme, trajtim: Teksti mësimor.-metodë. përfitimi, M: Medpraktika-M, 2005
- Dedov I.I. Diabeti tek fëmijët dhe adoleshentët, M: GEOTAR-Media, 2007
- Lyabakh N.N. Diabeti mellitus: monitorim, modelim, menaxhim, Rostov n / A, 2004
Glukoza e agjëruar në gjak
Ky është një test standard i gjakut që mat sheqerin tuaj në gjak. Vlerat tek të rriturit dhe fëmijët e shëndetshëm janë 3.33-5.55 mmol / L.
Në vlerat më të mëdha se 5.55, por më pak se 6.1 mmol / L, toleranca e glukozës është e dëmtuar, dhe një gjendje prediabetesh është gjithashtu e mundur. Dhe vlerat mbi 6.1 mmol / l tregojnë diabetin.
Disa laboratorë drejtohen nga standarde dhe norma të tjera, të cilat domosdoshmërisht tregohen në formularin për analiza.
Gjaku mund të dhurohet si nga një gisht, ashtu edhe nga një venë. Në rastin e parë, kërkohet një sasi e vogël gjaku, dhe në të dytën duhet të dhurohet në një vëllim më të madh. Treguesit në të dy rastet mund të ndryshojnë nga njëri-tjetri.
Rregullat për përgatitjen për analizë
Natyrisht, nëse analiza jepet në stomak bosh, atëherë nuk mund të hani mëngjes para se ta kaloni. Por ka rregulla të tjera që duhet të ndiqen në mënyrë që rezultatet të jenë të sakta:
- mos hani më vonë se 8-12 orë para dhurimit të gjakut,
- natën dhe në mëngjes mund të pini vetëm ujë,
- alkooli është i ndaluar për 24 orët e fundit,
- është gjithashtu e ndaluar që në mëngjes të përtypni çamçakëz dhe pastroni dhëmbët me pastë dhëmbësh, në mënyrë që sheqeri i përmbajtur në to të mos depërtojë në gjak.
Devijimet nga norma
Jo vetëm vlerat e ngritura, por edhe ato më të ulëta janë alarmante në rezultatet e këtij provimi. Përveç diabetit, arsye të tjera çojnë në një rritje të përqendrimit të glukozës:
- mosrespektimi i rregullave të trainimit,
- tendosje emocionale ose fizike
- çrregullime në sistemin endokrin dhe pankreasit,
- disa ilaçe janë ilaçe hormonale, kortikosteroide, diuretike.
Një përmbajtje e ulët sheqeri mund të tregojë:
- shkeljet e mëlçisë dhe pankreasit,
- mosfunksionimi i organeve të tretjes - periudha pas operacionit, enteriti, pankreatiti,
- sëmundjet vaskulare
- pasojat e një goditje në tru,
- metabolizëm jo i duhur
- uria.
Sipas rezultateve të këtij testi, diagnoza e diabetit bëhet vetëm më parë, nëse nuk ka shenja të dukshme. Teste të tjera, përfshirë një test të tolerancës së glukozës, janë të nevojshme për ta konfirmuar atë me saktësi.
Niveli i hemoglobinës së glikuar
Një nga testet më të besueshme, pasi vlerëson dinamikën e përqendrimit të glukozës në gjak gjatë 3 muajve të fundit. Shtë pikërisht një kohë e tillë që qelizat e kuqe të gjakut jetojnë mesatarisht, secila prej të cilave është 95% hemoglobinë.
Kjo proteinë, e cila u jep oksigjen indeve, lidhet pjesërisht me glukozën në trup. Numri i lidhjeve të tilla varet drejtpërdrejt nga sasia e glukozës në trup. Hemoglobinë e tillë e lidhur quhet glikozuar ose glikoziluar.
Në gjakun e marrë për analiza kontrollohet raporti i gjithë hemoglobinës në trup dhe përbërjeve të tij me glukozë. Normalisht, numri i komponimeve nuk duhet të kalojë 5.9% të sasisë së përgjithshme të proteinave. Nëse përmbajtja është më e lartë se normale, atëherë kjo tregon se gjatë 3 muajve të fundit, përqendrimi i sheqerit në gjak është rritur.
Devijimet nga norma
Përveç diabetit, hemoglobina e glikuar mund të rrisë vlerën e:
- insuficienca renale kronike
- kolesterol i lartë total
- nivele të larta të bilirubinës.
- humbje akute e gjakut
- anemi e rëndë,
- sëmundje kongjenitale ose të fituara në të cilat nuk ndodh sinteza normale e hemoglobinës,
- anemi hemolitike.
Testet e urinës
Për një diagnozë ndihmëse të diabetit mellitus, urina gjithashtu mund të kontrollohet për praninë e glukozës dhe acetonit. Ato janë më efektive si monitorimi ditor i rrjedhës së sëmundjes. Dhe në diagnozën fillestare ato konsiderohen jo të besueshme, por të thjeshta dhe të përballueshme, kështu që ato shpesh përshkruhen si pjesë e një ekzaminimi të plotë.
Glukoza e urinës mund të zbulohet vetëm me një tepricë të konsiderueshme të normës së sheqerit në gjak - pas 9.9 mmol / L. Urina mblidhet çdo ditë, dhe niveli i glukozës nuk duhet të kalojë 2.8 mmol / L. Kjo devijim ndikohet jo vetëm nga hiperglicemia, por edhe nga mosha e pacientit dhe mënyra e jetesës së tij. Rezultatet e testit duhet të verifikohen me teste të përshtatshme, më informuese të gjakut.
Prania e acetonit në urinë indirekte tregon diabetin. Kjo pasi me këtë diagnozë, metabolizmi shqetësohet. Një nga ndërlikimet e mundshme mund të jetë zhvillimi i ketoacidozës, gjendje në të cilën acidet organike të produkteve të ndërmjetme të metabolizmit të yndyrës grumbullohen në gjak.
Nëse paralelisht me praninë e trupave të ketonit në urinë, vërehet një tepricë e glukozës në gjak, atëherë kjo tregon një mungesë të theksuar të insulinës në trup. Kjo gjendje mund të ndodhë në të dy llojet e diabetit dhe kërkon terapi me ilaçe që përmbajnë insulinë.
Test për antitrupat ndaj qelizave beta të pankreasit (ICA, GAD, IAA, IA-2)
Insulina prodhohet nga qeliza të veçanta beta pankreatike. Në rastin e diabetit tip 1, sistemi imunitar i trupit fillon të shkatërrojë këto qeliza. Rreziku është që simptomat e para klinike të sëmundjes shfaqen vetëm kur më shumë se 80% e qelizave tashmë janë shkatërruar.
Analiza për zbulimin e antitrupave ju lejon të zbuloni fillimin ose predispozimin ndaj sëmundjes 1-8 vjet para fillimit të simptomave të saj. Prandaj, këto teste kanë vlerë të rëndësishme prognostike në identifikimin e gjendjes së prediabetes dhe fillimin e terapisë.
Antitrupat në shumicën e rasteve gjenden tek të afërmit e afërt të pacientëve me diabet. Prandaj, atyre u duhet treguar tregimi i analizave të këtij grupi.
Ekzistojnë 4 lloje të antitrupave:
- te qelizat e ishujve të Langerhans (ICA),
- dekarbboxylaza e acidit glutamik (GAD),
- tek insulina (IAA),
- te tirosina fosfataza (IA-2).
Një test për të përcaktuar këto shënues kryhet me metodën e imunoasayimit të enzimës së gjakut venoz. Për diagnozë të besueshme, rekomandohet të bëni një analizë për të përcaktuar të gjitha llojet e antitrupave menjëherë.
Të gjitha studimet e mësipërme janë thelbësore në diagnozën parësore të diabetit të një lloji ose një tjetër. Një sëmundje e zbuluar në kohë ose predispozimi ndaj saj rrit ndjeshëm rezultatin e favorshëm të terapisë së përshkruar.
Si të përcaktoni llojin e diabetit
Për përcaktimin diferencial të llojit të diabetit mellitus, ekzaminohen autoantitrupat që janë të drejtuara kundër qelizave beta të ishullit.
Trupi i shumicës së diabetikëve tip 1 prodhon antitrupa ndaj elementeve të pankreasit të tyre. Për njerëzit me diabet tip 2, autantitrupat e ngjashëm janë jokarakteristikë.
Në diabetin tip 1, insulina hormonale vepron si një autoantigjen. Insulina është një autoantigjen rreptësisht specifik pankreatik.
Ky hormon ndryshon nga autoantigjenët e tjerë që gjenden në këtë sëmundje (të gjitha llojet e proteinave të ishujve të Langerhans dhe decarboxylase të glutamate).
Prandaj, shënuesi më specifik i patologjisë autoimune të pankreasit në diabetin tip 1 konsiderohet një test pozitiv për antitrupat ndaj insulinës hormonale.
Autoantitrupat ndaj insulinës gjenden në gjakun e gjysmës së diabetikëve.
Në diabetin tip 1, antitrupa të tjerë gjenden gjithashtu në qarkullimin e gjakut që i referohen qelizave beta të pankreasit, për shembull, antitrupat për të glutamate decarboxylase dhe të tjerët.
Në momentin kur bëhet diagnoza:
- 70% e pacientëve kanë tre ose më shumë lloje të antitrupave.
- Një specie vërehet në më pak se 10%.
- Nuk ka autantitrupa specifike në 2-4% të pacientëve.
Sidoqoftë, antitrupat ndaj hormonit në diabet nuk janë shkaku i zhvillimit të sëmundjes. Ato pasqyrojnë vetëm shkatërrimin e strukturës së qelizave pankreatike. Antitrupat ndaj insulinës hormonale tek fëmijët me diabet tip 1 mund të vërehen shumë më shpesh sesa tek të rriturit.
Kushtojini vëmendje! Në mënyrë tipike, në fëmijët me diabet tip 1, antitrupat ndaj insulinës shfaqen së pari dhe me një përqendrim shumë të lartë. Një prirje e ngjashme është e theksuar tek fëmijët nën 3 vjeç.
Duke marrë parasysh këto karakteristika, testi AT konsiderohet sot analiza më e mirë laboratorike për të vendosur një diagnozë të diabetit tip 1 tek fëmijët.
Për të marrë informacionin më të plotë në diagnostikimin e diabetit, jo vetëm që është e rekomanduar një test i antitrupave, por edhe prania e autoantitrupave të tjerë karakteristikë të diabetit.
Nëse një fëmijë pa hiperglicemi ka një shënues të dëmtimit autoimun të qelizave të ishullit Langerhans, kjo nuk do të thotë që diabeti mellitus është i pranishëm tek fëmijët e tipit 1. Ndërsa diabeti përparon, niveli i autoantitrupave zvogëlohet dhe mund të bëhet plotësisht i padukshëm.
Rreziku i transmetimit të diabetit tip 1 nga trashëgimia
Përkundër faktit se antitrupat ndaj hormonit njihen si shënuesi më karakteristik i diabetit tip 1, ka raste kur këto antitrupa u zbuluan në diabetin tip 2.
E rëndësishme! Diabeti tip 1 trashëgohet kryesisht. Shumica e njerëzve me diabet janë bartës të formave të caktuara të të njëjtit gjen HLA-DR4 dhe HLA-DR3. Nëse një person ka të afërm me diabet tip 1, rreziku që ai të sëmuret rritet me 15 herë. Raporti i rrezikut është 1:20.
Zakonisht, patologjitë imunologjike në formën e një shënuesi të dëmtimit autoimun të qelizave të ishujve të Langerhans zbulohen shumë kohë përpara se të shfaqet diabeti tip 1. Kjo është për shkak të faktit se struktura e plotë e simptomave të diabetit kërkon shkatërrimin e strukturës së 80-90% të qelizave beta.
Prandaj, një test për autoantitrupat mund të përdoret për të identifikuar rrezikun e zhvillimit të ardhshëm të diabetit tip 1 në njerëzit që kanë një histori trashëgimore trashëgimore të kësaj sëmundje. Prania e një shënuesi të lezioneve autoimune të qelizave të ishujve Largenhans në këta pacientë tregon një rrezik të rritur 20% të zhvillimit të diabetit në 10 vitet e ardhshme të jetës së tyre.
Nëse në gjak gjenden 2 ose më shumë antitrupa insulinë karakteristikë të diabetit tip 1, probabiliteti i shfaqjes së sëmundjes në 10 vitet e ardhshme në këta pacientë rritet me 90%.
Përkundër faktit se një studim mbi autoantitrupat nuk rekomandohet si ekzaminim për diabetin e tipit 1 (kjo vlen edhe për parametrat e tjerë laboratorikë), kjo analizë mund të jetë e dobishme në ekzaminimin e fëmijëve me një trashëgimi të ngarkuar për sa i përket diabetit tip 1.
Në kombinim me një test të tolerancës së glukozës, do t'ju lejojë të diagnostikoni diabetin e tipit 1 përpara se të shfaqen shenja klinike të theksuara, përfshirë ketoacidozën diabetike. Shkelet edhe norma e C-peptidit në kohën e diagnostikimit. Ky fakt pasqyron norma të mira të funksionimit të qelizave beta të mbetura.
Vlen të përmendet se rreziku i zhvillimit të një sëmundjeje tek një person me një test pozitiv për antitrupa ndaj insulinës dhe mungesa e një historie të keqe trashëgimore në lidhje me diabetin tip 1 nuk është e ndryshme nga rreziku i kësaj sëmundjeje në popullatë.
Trupi i shumicës së pacientëve që marrin injeksione në insulinë (insulinë rekombinante, ekzogjene), pas një kohe fillon të prodhojë antitrupa ndaj hormonit.
Rezultatet e studimeve te këta pacientë do të jenë pozitive. Për më tepër, ato nuk varen nga fakti nëse prodhimi i antitrupave në insulinë është endogjen apo jo.
Për këtë arsye, analiza nuk është e përshtatshme për diagnozën diferenciale të diabetit tip 1 tek ata persona që kanë përdorur tashmë përgatitje për insulinë. Një situatë e ngjashme ndodh kur diabeti dyshohet te një person i cili u diagnostikua me diabet tip 2 gabimisht, dhe ai u trajtua me insulinë ekzogjene për të korrigjuar hipergliceminë.
Sëmundjet e shoqëruara
Shumica e pacientëve me diabet tip 1 kanë një ose më shumë sëmundje autoimune. Më shpesh është e mundur të identifikohen:
- çrregullime autoimune tiroide (sëmundja Graves, tiroiditi i Hashimoto),
- Sëmundja e Addison (pamjaftueshmëria parësore e veshkave),
- semundja celiake (enteropatia celiake) dhe anemia perkuloze.
Prandaj, kur zbulohet një shënues i një patologjie autoimune të qelizave beta dhe konfirmohet diabeti tip 1, duhet të përshkruhen teste shtesë. Ato janë të nevojshme për të përjashtuar këto sëmundje.
Pse kërkohet hulumtim
- Për të përjashtuar diabetin e tipit 1 dhe tipit 2 te një pacient.
- Për të parashikuar zhvillimin e sëmundjes në ata pacientë që kanë një histori të ngarkuar trashëgimore, veçanërisht tek fëmijët.
Kur të caktoni analizat
Analiza përcaktohet kur pacienti zbulon simptomat klinike të hiperglicemisë:
- Rritja e vëllimit të urinës.
- Etje.
- Humbje e pashpjegueshme e peshës.
- Rritja e oreksit.
- Ulur ndjeshmërinë e ekstremiteteve të poshtme.
- Rënia e shikimit.
- Ulçera trofike në këmbë.
- Plagë të gjata shëruese.
Cilat janë rezultatet
Norma: 0 - 10 njësi / ml.
- diabeti tip 1
- Sëmundja e Hirat (sindroma e insulinës AT),
- sindroma polimokrine autoimune,
- prania e antitrupave ndaj preparateve ekzogjene dhe rekombinante të insulinës.
- normë
- prania e simptomave të hiperglicemisë tregon një probabilitet të lartë të diabetit tip 2.
Masat diagnostikuese
Për të bërë një diagnozë të saktë dhe për të përshkruar terapi të përshtatshme, mjeku duhet të dijë tiparet e kësaj sëmundjeje. Metodat diagnostikuese për diabetin përfshijnë:
- histori mjekësore
- histori mjekësore
- metodat e hulumtimit laboratorik,
- ekzaminimi i jashtëm i një personi të sëmurë.
Para së gjithash, një studim i pacientit përdoret si një diagnozë e sëmundjes. Në këtë situatë, vëmendja tërhiqet për tiparet e rrjedhës së sëmundjes. Dihet që diabeti është një sëmundje kronike, mund të zgjasë me vite dhe dekada.
Për më tepër, nëse të afërmit kishin ose kanë diabet, ky person ka një rrezik të rritur për t'u sëmurë. Kur diagnostikoni diabetin, ankesat e pacientit kanë një rëndësi të madhe. Me akumulimin e glukozës në gjak, puna e veshkave ndryshon, si rezultat i së cilës vëllimi i urinës së lëshuar në ditë rritet ndjeshëm.
Kjo gjendje quhet poliuri. Shpesh ka sekretim të shpeshtë të urinës.
Kriteri i dytë i rëndësishëm diagnostik është etja. Duket në sfondin e dehidrimit relativ të trupit. Kriteret diagnostikuese për diabetin përfshijnë humbjen e peshës. Arsyeja kryesore për të humbur peshë është një shkelje e metabolizmit të karbohidrateve. Glukoza është një burim thelbësor i energjisë.
Kur hiqet nga trupi, prishja e proteinave dhe yndyrave rritet, gjë që çon në humbje peshe. Një shenjë tjetër është një ndjenjë e vazhdueshme e urisë. Diagnoza e hershme e diabetit është shumë e rëndësishme, sepse shpesh diabeti me trajtim të parakohshëm çon në komplikime serioze. Ato ndihmojnë për të bërë diagnozën e saktë dhe shenjat e tjera.
Pacientët mund të ankohen për kruajtje të lëkurës, dobësi, ulje të shikimit, gojë të thatë.
Metodat e hulumtimit laboratorik
Si të diagnostikoni sëmundjen duke përdorur metoda laboratorike? Diagnoza përfundimtare bëhet në bazë të testeve të gjakut dhe urinës për trupat e glukozës dhe ketonit. Diagnostifikimi laboratorik i diabetit është metoda më e vlefshme.
Në një person të shëndetshëm, përqendrimi i sheqerit në rrjedhën e gjakut të agjërimit është 3.3-5.5 mmol / L. Në rast se përqendrimi i glukozës në gjakun kapilar tejkalon 6.1 mmol / L në stomak bosh, kjo tregon praninë e diabetit.
Në mënyrë që të flasim me saktësi të lartë në lidhje me praninë e diabetit mellitus, është e nevojshme të kryhet një test glukozë disa herë me një interval të caktuar.
Gjaku merret në mëngjes. Menjëherë para procedurës, pacienti nuk duhet të hajë ushqim. Analiza jepet në stomak bosh. Kur kryhet një kampionim gjaku, një person duhet të jetë në pushim, përndryshe hiperglicemia refleksi mund të ndodhë si përgjigje ndaj stresit. Një vlerë e rëndësishme në diagnozën është testi i tolerancës së glukozës.
Me ndihmën e tij, është e mundur të përcaktohet një shkelje e ndjeshmërisë së indeve ndaj glukozës. Procedura kryhet me stomak bosh. Pacientit i ofrohet të pijë një zgjidhje glukoze. Menjëherë para kësaj, vlerësohet përqendrimi fillestar i sheqerit. Pas 1 dhe 2 orësh, kryhet një studim i dytë. Normalisht, pas 2 orësh përqendrimi i sheqerit duhet të jetë më pak se 7.8 mmol / L.
Me një përqendrim sheqeri më shumë se 11 mmol / l, mund të thuhet me saktësi se ekziston diabeti. Shpesh ekziston një gjendje kufitare e quajtur prediabet.
Në këtë rast, niveli i sheqerit është në rangun nga 7.8 në 11 mmol / L. Këto analiza janë metoda të shprehura diagnostikuese.
Për të vlerësuar nivelin e sheqerit për një periudhë më të gjatë, vlerësohet një tregues i tillë si hemoglobina glikoziluar.
Metoda të tjera diagnostikuese
Kjo procedurë është e nevojshme për të përcaktuar sheqerin mesatar të gjakut gjatë disa muajve. Normalisht, është më pak se 5.9%. Kriteret për diagnostikimin e diabetit janë të shumta.
Nuk kanë rëndësi të vogël niveli i sheqerit në urinë, prania e acetonit në të. Kriteri i fundit nuk është specifik për diabetin, ai vërehet në sëmundje të tjera.
Nëse rezultatet e testit janë të dyshimta, atëherë një studim shtesë i përqendrimit të insulinës. Në një person të shëndetshëm, është 15-180 mmol / L.
Diagnoza e diabetit shpesh përfshin përcaktimin e nivelit të C-peptidit. Kjo e fundit formohet në indet e pankreasit nga proinsulin. Me një rënie në prodhimin e P-peptideve, shfaqet mungesa e insulinës. Normalisht, niveli i tij është nga 0,5 në 2 μg / l.
Për diagnozën diferenciale të diabetit tip 1 nga e dyta, ekzaminohet prania e antitrupave specifikë ndaj qelizave beta të pankreasit. Për më tepër, përcaktohen leptina, antitrupa ndaj insulinës hormonale. Kështu që, diagnoza e kësaj sëmundje bazohet në rezultatet e një studimi laboratorik.
Kriteri kryesor është një rritje e sheqerit në rrjedhën e gjakut. Një studim i plotë ju lejon të zgjidhni dozën optimale të insulinës.