Rezeksioni pankreatoduodenal
Sëmundjet e pankreasit shpesh shtrojnë pyetjen për mjekun dhe pacientin - cilat taktika të trajtimit për të zgjedhur - kirurgji ose terapi konservatore.
Kirurgjia është një trajtim rrënjësor që përdoret në rastet kur terapia me ilaçe është e pakuptimtë dhe nuk jep rezultate pozitive.
Indikacionet kryesore për trajtimin kirurgjikal janë:
- kanceri i kokës së pankreasit,
- pankreatiti kronik, me kusht që të ketë një sindromë dhimbjeje që nuk mund të ndalet me përdorimin e analgjezikëve,
- cista të shumta të kokës së pankreasit,
- lezione të kësaj pjese të organit në kombinim me stenozën e duodenit ose kanalit përmes të cilit del biliare,
- komplikime ose stenozë pas operacionit pankreatojejunostomia.
Inflamacioni kronik i kokës konsiderohet indikacioni kryesor për operacionin. Meqenëse përveç pranisë së dhimbjes dhe komplikimeve të ndryshme, inflamacioni mund të shoqërohet me një proces onkologjik ose madje të fshehë një tumor. Kjo sëmundje, në etiologjinë e së cilës roli kryesor luhet nga induksioni i alkoolit.
Për shkak të efekteve patologjike të etanolit, ekziston një zhvillim i një fokusi inflamator kronik në indet e gjëndrës, një shkelje e funksioneve të tij endokrine dhe ekzokrine. Mekanizmat molekularë dhe patobiokimikë që çojnë në inflamacion fokal dhe fibrozë pankreatike janë kryesisht të panjohura.
Një tipar i zakonshëm i figurës histologjike është infiltrimi i leukociteve, ndryshimet në kanalin pankreatik dhe degët anësore, nekroza fokale dhe fibroza e mëtejshme e organeve.
Reseksioni gastropancreatoduodenal në pacientët me pankreatitit kronik alkoolik, tek të cilët procesi inflamator i zhvilluar në kokën e pankreasit, çon në një ndryshim në rrjedhën natyrale të sëmundjes:
- Ndryshimet në intensitetin e dhimbjes.
- Ulja e shpeshtësisë së episodeve akute
- Zhdukja e nevojës për shtrimin në spital të mëtejshëm.
- Ulje e vdekshmërisë.
- Përmirësimi i cilësisë së jetës.
Dhimbja në pjesën e sipërme të barkut është simptoma klinike kryesore që shoqërohet me një rritje të presionit në kanalet dhe indet e pankreasit. Ndryshimet patomorfologjike në nervat shqisor, një rritje në diametrin e nervit dhe infiltrimit perineural nga qelizat inflamatore konsiderohen shkaqet kryesore të sindromës së dhimbjes.
Karakteristikat e funksionimit të Whipple
Një nëngrup i pacientëve me pankreatitit kronik përbëhet kryesisht nga burra nën 40 vjeç. Këta pacientë zakonisht kanë dhimbje të forta abdominale që janë rezistente ndaj trajtimit analgjezik dhe shpesh shoqërohet me komplikime lokale.
Ky grup pacientësh është një kandidat për trajtim kirurgjikal, sepse përveç ndryshimeve kronike në pankreas, ata shpesh kanë lezione të tjera të këtij organi dhe atyre afër, për shembull, një duodenal, stomak ose traktit biliare.
 Kirurgjia Whipple ose rezeksioni pacreatoduodenal është një operacion i madh kirurgjikal që kryhet më së shpeshti për të hequr tumoret malinje ose prekanceroze të kokës së pankreasit ose të njërës prej strukturave përreth.
Kirurgjia Whipple ose rezeksioni pacreatoduodenal është një operacion i madh kirurgjikal që kryhet më së shpeshti për të hequr tumoret malinje ose prekanceroze të kokës së pankreasit ose të njërës prej strukturave përreth.
Metoda përdoret gjithashtu për të trajtuar dëmtimet e pankreasit ose duodenit, ose si një metodë simptomatike e trajtimit të dhimbjes në pankreatitit kronik.
Teknika më e zakonshme për pankreatoduodenectomy konsiston në heqjen e strukturave të tilla:
- segmenti distal (antrum) i stomakut,
- pjesët e para dhe të dyta të duodenit,
- kokat e pankreasit
- kanal biliare i zakonshëm
- fshikëz e tëmthit
- nyjet limfatike dhe enët e gjakut.
Rindërtimi konsiston në bashkimin e pjesës së mbetur të pankreasit në jejunum, bashkëngjitjes së kanalit biliare të përbashkët në jejunum (koledochojejunostomy) në mënyrë që lëngjet tretëse dhe biliare të rrjedhin në traktin gastrointestinal në përputhje me rrethanat. Dhe fiksimi i stomakut në jejunum (gastrojejunostomy) për të rivendosur kalimin e ushqimit.
Kompleksiteti i ndërhyrjeve kirurgjikale në pankreas është prania e funksionit enzimatik të këtij organi. Kështu, operacione të tilla kërkojnë një teknikë të sofistikuar të performancës në mënyrë që të parandalojnë kur pankreasi fillon të tretet vetë. Vlen gjithashtu të përmendet se indi i gjëndrës është shumë delikate dhe kërkon një qëndrim të kujdesshëm, është e vështirë t'i qepni ato. Prandaj, operacione të tilla shpesh shoqërohen me shfaqjen e fistulave dhe gjakderdhjes. Pengesat shtesë janë:
Strukturat e organeve janë të vendosura në këtë seksion të zgavrës së barkut:
- cava vene superiore dhe inferior.
- aorta abdominale.
- arteriet e sipërme mesenterike.
- venë.
Përveç kësaj, kanal biliare i zakonshëm dhe veshkat janë të vendosura këtu.
Diagnoza para operacionit
Leja për një operacion jepet bazuar në rezultatet e një diagnoze të plotë. Llojet e hulumtimit do të kërkohen:
- Testi i gjakut për shënuesit e tumorit,
- X-ray për të përjashtuar metastazat e mushkërive,
- Skanimi CT i zgavrës së barkut dhe hapësirës retroperitoneale,
- Kolangiopankreatografia retrograde endoskopike,
- endosonography,
- Kontrolli me kontrast me rreze x të enëve të gjakut.
Teknika e funksionimit
Në fakt, mekanizmi për heqjen fragmentare të gjëndrës ishte rekomanduar nga novatori në fushën e kirurgjisë së Allen Oldfizer Whipple të shekullit të 20-të. Pritja e shkencëtarit të famshëm ndihmoi për të hequr qafe zonat e infektuara me metastaza, duke lënë një organ, por fshikëza e tëmthit, pjesa fillestare e zorrëve të vogla dhe një pjesë e stomakut u hoq. Sot, ka mënyra, që ndoshta përfshijnë ruajtjen e organeve ose fragmenteve. Rezervimi i ruajtjes pirorike - operacioni me ruajtjen e stomakut pirorik. Teknikat e rezeksionit pankreatoduodenal përfaqësohen gjerësisht sot, me më shumë se 100 modifikime. Sidoqoftë, fazat e detyrueshme të operacionit shënohen:
- Largimi i një lobi jo të shëndetshëm të gjëndrës dhe organeve ngjitur.
- Restaurimi i kanalit ushqyes, kanalet e gjëndrave tretëse.
Faza e parë
Pas hapjes me një seksion kryq në fazën e parë, është e nevojshme të sigurohet qasje në pankreasit duke tërhequr stomakun lart. Pastaj, duodenumi mobilizohet sipas Kocher. Peritoneumi parietal shpërndahet përgjatë buzës anësore të djathtë të zorrëve dhe duodeni lëshohet nga zgavra e sipërme e barkut me shkëputje të indeve të buta pa përdorur instrumente të mprehta (metodë e thyer e thyer).
Koledoku sekretohet me një shtupë sondash nga mesi në anën literal, një gisht futet në vrimën që lidh qesen e gjëndrës me zgavrën peritoneale pas kanalit, duke krijuar presion mbrapa. Anija gastro-duodenale kryqëzohet midis kapësave kirurgjikale dhe lidhet me një fije të veçantë. Në të njëjtën mënyrë, arteria e duhur e stomakut kryqëzohet dhe fashat afër vendit të shkarkimit të tij.
Atëherë ekspozohet trungu venoz, i cili mbledh gjakun nga organe të palëkundura, duke devijuar kanalin biliare të përbashkët në anën, dhe vendoset mundësia e kryerjes së ndërhyrjes kirurgjikale në mënyrë të plotë.
Më vonë, fshikëza e tëmthit hiqet dhe kanali që lidh fshikëz e tëmthit me kanalin hepatik lidhet. Seksioni i kanalit, i vendosur sipër duodenit, quhet supraduodenal, kryqëzohet nga lart me një pirg vaskular, dhe nga fundi me një pirg.
Trungu i largët i kanalit është fashë me një fije natyrore të përthithur. Pulpa aplikohet pingul dhe në nivelin e nivelit këndor në seksionin e zmadhuar të traktit tretës. Duke përdorur një aparat kirurgjikal për qepjen e pulpës paralele dhe të largët, muri i stomakut është i qepur. Në intervalin midis staplerit dhe pulpës, organi kryqëzohet nga një elektrokauter. Seksioni i largët i stomakut dhe pjesa fillestare e zorrëve të vogla zhvendosen në të djathtë, seksioni midis kokës dhe trupit të pankreasit është i ekspozuar, dhe organi kryqëzohet në këtë pikë.
Zorrë e vogël pranë muskulit që pezullon duodenin kryqëzon midis pajisjes lineare për indet që lidhen mekanikisht dhe kapësen. Trungu i afërt është fashë. Seksioni më i afërt i zorrës së trashë tërthore kryqëzon midis kapëses dhe është fashë në mënyrë që furnizimi i gjakut në organ të ruhet. Degët e vogla lidhëse të arteries mesenterike dhe venë portalit lidhen dhe kryqëzohen. Pajisja dërgohet për studim morfologjik të materialit operacional.
Faza e dytë
Duke përdorur një pirg elastik, trungu distal i zorrëve të vogla mbahet në hapësirën e çarë-si në zgavrën e barkut, e vendosur prapa stomakut dhe omentum i vogël nën enët. Një tub mjekësor 20 cm futet në kanalin Wirsung. Pastaj futet nga gjëndra në lumen e zorrëve. Zorrët përmbysen nga shtresa mukoze në pjesën e jashtme nga 3 cm; ajo është e qepur në skajin e skajit të gjëndrës me një suturë poliglykol. Pastaj zorrët straightens, pankreasi fsheh me fundin e saj, rreshti tjetër i qepjeve është aplikuar, duke kapur kapsulën e gjëndrës dhe buzë të zorrëve.
Një koledochojejunoanastomosis formohet në vendin e feta e kanalit biliare të zakonshëm. Jejunum lidhet me vrimën në stomak në një distancë prej 45 cm nga prerja. Lidhja ndodh në të gjithë hapësirën e trungut të stomakut me një qepje me dy rreshta.
Enterotomia kryhet përballë trungut të stomakut. Imposedshtë vendosur një qepje e Mikulich, e cila është një shtresë e brendshme e lidhjes së organeve të uritur. Fijet e përfshira në formimin e rreshtit të kundërt të qepjeve transferohen në murin e përparmë dhe qepjet bëhen para, duke përfunduar kështu restaurimin e mesazhit midis traktit tretës të zgjeruar dhe zorrëve.
Rezeksioni përfundon me futjen e një tubi nazogastrik. Sutura të përthithshme bazuar në acid poliglickolik, lak i zorrëve të vogla është qepur në dritaren e mesentery të zorrës së trashë tërthore.
Riaftësim
Periudha pas operacionit karakterizohet nga një rehabilitim i rëndë. Pas operacionit, pacienti transferohet në kujdes intensiv, ku personi do të duhet të kalojë të paktën një javë. Në ditët e para, pikuesit ruajnë nivele normale të sheqerit në gjak tek pacienti. Sistemi do t'i sigurojë trupit ilaçet dhe vitaminat e nevojshme për shërim. Më vonë, pacienti transferohet në repart, ku është e mundur që gradualisht të ngrihet. Dhe në varësi të gjendjes, mendoni për shkarkimin e ardhshëm nëse nuk ka komplikime në formën e një abscesi ose infeksione.
Jeta e pacientit nuk do të jetë më e njëjtë. Mjeku do t'ju tregojë në detaje në lidhje me dietën dhe mënyrën e jetesës së pranueshme. Komplikimet pas operacionit janë të garantuara. Pacienti do të ndiqet nga nauze, të vjella, diabeti dhe hemorroide janë të mundshme.
Shpesh, rehabilitimi pas rezeksionit pankreatoduodenal është i dhimbshëm. Shpesh, dhimbja pas ndërhyrjes është aq e fortë sa që përshkruhen analgjezikë.
Pacienti duhet të ekzaminohet nga një onkolog për vitin e parë çdo tre muaj. Pastaj një inspektim i planifikuar kryhet çdo gjashtë muaj. Një plan trajtimi vijues hartohet në bazë të ekzaminimeve onkologjike.
Të ushqyerit pas një operacioni kaq kompleks duhet të jetë i saktë. Dy javët e para, dieta është e ashpër, me një monitorim të vazhdueshëm të përmbajtjes kalorike të ushqimit. Në fillim, ushqimi gatuhet ekskluzivisht me avull, pastaj ata bëjnë një tranzicion të qetë në produktet e ziera.
Më pas, rekomandohet të përjashtohen ushqime plotësisht të yndyrshme, ushqime pikante dhe të tharta, të skuqura. Kripa duhet të jetë e kufizuar - jo më shumë se 10 gram në ditë, duke pasur parasysh përmbajtjen e saj në produkte gjysëm të gatshme. Kafe, pije të gazuara janë të ndaluara.
Hani duhet të jetë i pjesshëm dhe i shpeshtë. Ushqimi i menjëhershëm provokon prodhimin e lëngut nga stomaku, i cili mund të çojë në vetë tretje dhe inflamacion. Ushqimi që hani duhet të jetë i ngrohtë.
Një kusht i domosdoshëm është marrja e enzimave shtesë, duke zëvendësuar disavantazhin.
Pasojat e mosrespektimit të dietës mund të ndikojnë seriozisht në shëndetin e njeriut, është e nevojshme të merren parasysh rekomandimet e mjekut që merr pjesë.
Komplikime
Metoda ka ekzistuar për 80 vjet dhe është përmirësuar nga kirurgët, operacioni i Whipple është një ndërhyrje jashtëzakonisht e rëndë, rreziku i komplikimeve pasi është i shkëlqyeshëm.
Pankreatiti akut i pankreasit i pjesës së mbetur të organit bëhet një manifestim i shpeshtë pas reseksionit. Një rezultat i pakëndshëm mund të jetë një shkelje e thithjes dhe tretjes së ushqimit. Refluksi i acidit të lëngut të stomakut, ulçera e stomakut - sëmundje që zhvillohen në sfondin e operacionit.
Gjëndrat e shërimit jo të duhur mund të shkaktojnë rrjedhje të lëngut të pankreasit, duke shkaktuar humbje të oreksit dhe shqetësime gastrointestinale.
Për disa pacientë, rezeksioni pankreatoduodenal është mundësia e vetme për të mbijetuar dhe për të jetuar një jetë thuajse të plotë. Një qasje moderne, dhe më e rëndësishmja, në kohë u lejon pacientëve të zgjedhur të jetojnë në një moshë shumë të vjetër.
Rezeksioni pankreatoduodenal: fazat e operacionit, rehabilitimi

Rezeksioni pankreatoduodenal është një metodë radikale e trajtimit, që përfshin ndërhyrje kirurgjikale, më shpesh me neoplazëm malinje të pankreasit.
Gjatë operacionit, koka e organit, pjesë e seksionit të zgjeruar të uritur të traktit tretës, fshikëzës së tëmthit dhe seksionit fillestar të zorrëve të vogla hiqet.
Funksionimi i Whipple është një procedurë shumë e ndërlikuar, rezultati shpesh varet nga profesionalizmi i kirurgut dhe pajisja e klinikës. Ndonjëherë operacioni është mënyra e vetme, nëse nuk ruhet, për të zgjatur jetën e pacientit.
Një tregues i padyshimtë për reseksionin është kanceri i kokës së gjëndrave tretëse dhe endokrine. Onkologjia e duodenit, një tumori i kanalit biliare, adenokarcinoma, pankreatiti pseudotumor, formacionet e komplikuara të pankreasit janë patologji në të cilat ndërhyrja kirurgjikale duke përdorur metodën Whipple do të jetë efektive.
Trajtimi tregohet për pacientët, tumoret kanceroze të të cilëve ndodhen brenda pankreasit dhe nuk janë përhapur në organet e afërta: mëlçinë ose mushkëritë. Para metodës radikale të trajtimit, mjeku duhet të kryejë procedurat e nevojshme për të identifikuar tumorin.
Kanceri i pankreasit
Rezeksioni pankreatoduodenal - rezultate të larta në Klinikën Assuta | Assuta
| Assuta
Kanceri i pankreasit - një nga llojet më të zakonshëm të onkologjisë, ka një prognozë mjaft të dobët.
Në kohën e diagnozës, shpesh rezulton se tashmë ekzistojnë fokale sekondare të tumorit që kanë prekur organet e tjera.
Kjo ndodh sepse ky lloj kanceri shpesh rritet shumë kohë përpara se të shkaktojë simptoma. Pacientë të tillë nuk i nënshtrohen operacionit për të hequr tumorin parësor.
Teknikat minimale invazive të përdorura nga Klinika Assuta lejojnë trajtimin me trauma të vogla të indeve gjatë operacionit. Humbja e gjakut minimizohet, dhe pacientët shërohen shpejt. Ju shërbehen nga kirurgë ekspertë kryesorë, emrat e të cilëve janë të njohur në të gjithë botën. Ne ofrojmë:
- Niveli i lartë i rehatisë.
- Pricesmime të arsyeshme për shërbimet.
- Pajisjet inovative në njësitë operative, njësitë e kujdesit intensiv, kutitë e rehabilitimit.
Lexoni rishikimet e pacientëve në lidhje me trajtimin në Assuta, ejani tek ne, na rekomandoni tek të afërmit dhe njerëzit e afërt.
Kirurgjia rekomandohet si masë potenciale terapeutike nëse tumori lokalizohet qartë brenda pankreasit. Ky lloj trajtimi diskutohet me mjekun tuaj për të marrë parasysh sa është i zbatueshëm.
Lloji i operacionit përcaktohet bazuar në vendndodhjen e neoplazmës.
Kur tumori ndodhet në kokën e pankreasit ose në hapjen e kanalit pankreatik, kryhet operacioni i Whipple, nëse një proces malinje prek trupin ose bishtin e gjëndrës, kryhet një procedurë kirurgjikale e njohur si reseksioni i pankreasit distal (pacreatectomy).
Klinika Assuta kryen një numër të madh të këtyre llojeve të operacioneve. Ekipet kirurgjikale gjithashtu përfshijnë gastroenterolog shumë profesionistë, gjenetistë, infermierë dhe të tjerë për të siguruar kujdesin më të mirë dhe më të plotë mjekësor për pacientët.
Operacioni i Whipple (një emër tjetër për reseksionin pankreatoduodenal) u përshkrua për herë të parë në 1930 nga Allan Whipple. Në vitet '60, vdekshmëria pasi ishte shumë e lartë.
Sot është një procedurë kirurgjikale absolutisht e sigurt. Në qendrat izraelite të kujdesit mjekësor shumë të specializuar, ku kryhen një numër i madh i këtyre procedurave, shkalla e vdekshmërisë është më pak se 4%. Sipas studimeve, arritja e rezultateve të mira përcaktohet drejtpërdrejt nga përvoja e një institucioni mjekësor dhe direkt nga përvoja e një kirurgu.
Cili është funksionimi i Whipple?
Në procesin e këtij operacioni, hiqet koka e pankreasit, një pjesë e kanalit biliare, fshikëz e tëmthit dhe duoden.
Në disa raste, një pjesë e stomakut (pylorus) resektohet. Pas kësaj, segmenti i mbetur i gjëndrës, kanal biliare është i lidhur me zorrët. Procedura mesatarisht zgjat rreth gjashtë orë.
Pas kësaj, shumica e pacientëve qëndrojnë në klinikë për një deri në dy javë.
Kirurgji Laparoskopike Whipple
Mund të përdoret një qasje minimale invazive ose laparoskopike, dhe faktorët e vendndodhjes së tumorit ndikojnë në zgjedhjen e tij. Ky lloj operacioni rekomandohet për kancer ampullar.
Një procedurë laparoskopike kryhet përmes prerjeve të vogla në zgavrën e barkut. Operacioni kryhet duke përdorur pajisje të posaçme mjekësore. Kirurgjia konvencionale kërkon një zgavër, një prerje të gjatë, hapjen e zgavrës së barkut.
Përmes një qasje minimale pushtuese, humbja e gjakut dhe rreziku i infeksionit zvogëlohen.
Onkologët në Assut do të përcaktojnë nëse pacienti është kandidat për kirurgji laparoskopike. Ato ofrojnë opsionet më të mira bazuar në nevojat individuale të secilit pacient.
Konsultohuni me një mjek klinike
Kur kryhet operacioni i Whipple?
Indikacionet për reseksionin pankreatoduodenal:
- Kanceri i pankreasit të kokës.
- Kanceri i duodenit.
- Kolangiokarcinoma (një tumor nga qelizat e kanalet biliare ose kanalet biliare të mëlçisë).
- Ampula kancerogjene (zona ku biliare dhe kanalit pankreatik hyjnë në duoden).
Ndonjëherë kjo lloj operacioni adresohet për çrregullime të një natyre beninje - pankreatiti kronik, tumore beninje të gjëndrës.
Vetëm 20% e pacientëve kanë mundësinë e këtij operacioni. Këta janë kryesisht pacientë në të cilët procesi i tumorit është i vendosur në kokën e pankreasit dhe nuk është përhapur në ndonjë enë të madhe të gjakut aty pranë, mëlçi, mushkëri, etj. Një diagnozë e plotë kryhet para se të përcaktohen kandidatët e mundshëm.
Disa pacientë kanë një shans për të bërë një operacion laparoskopik, i cili siguron humbje të gjakut, një qëndrim të shkurtër në spital, shërim më të shpejtë dhe më pak komplikime.
Për afërsisht 40% të pacientëve, operacioni nuk mund të konsiderohet si opsion, pasi ka metastaza. Në raste të rralla, përdoret për një tumor lokalisht të përparuar që ka depërtuar në zonat ngjitur - venë mesenterike ose arteriet, ose kur neoplazma është përhapur në të gjithë trupin ose bishtin e pankreasit.
Cilat janë rezultatet e rezeksionit pankreatoduodenal?
Gjatë 15 viteve të kaluara në Assuta janë arritur rezultate të shkëlqyera pas këtij operacioni, shkalla e vdekshmërisë është më pak se 5%. Studimet nga shkencëtarët amerikanë tregojnë se rezultati i operacionit varet drejtpërdrejt nga përvoja e spitalit dhe kirurgut që kryen operacionin.
Në klinikat ku kryhet një vëllim i madh i këtyre procedurave, shkalla e vdekshmërisë është më pak se pesë përqind.
Literatura kirurgjike përmend këto shifra: në spitalet që rrallë kryejnë këtë lloj ndërhyrje kirurgjikale, vërehet një nivel shumë më i lartë i ndërlikimeve, shkalla e vdekshmërisë arrin 15-20%.
A do të përmirësojë rezeksionin pankreatoduodenal mbijetesa?
Shkalla e përgjithshme e mbijetesës për adenokarcinomën pankreatike pas këtij operacioni është rreth 20% gjatë pesë viteve. Nëse nuk ka metastazë në nyjet limfatike, niveli i mbijetesës arrin në 40%. Në pacientët me këtë diagnozë të cilët po mjekohen me kimioterapi, mbijetesa është më pak se 5%.
A kërkohet trajtim i mëtutjeshëm pas reseksionit pankreatoduodenal?
Pas këtij operacioni, rekomandohet kimioterapi dhe radioterapi. Studimet e shkencëtarëve nga Universiteti Johns Hopkins tregojnë se terapia me agjentë citostatikë dhe rrezatim pas operacionit për adenokarcinoma të pankreasit rrit mbijetesën me 10%.
Trajtimi i mëtutjeshëm nuk rekomandohet për pacientët me neoplazma beninje dhe tumore neuroendokrine.
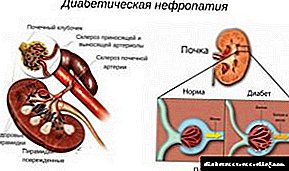
Cila është mundësia e diabetit pas operacionit të Whipple?
Në procesin e kësaj ndërhyrje kirurgjikale, koka e pankreasit hiqet - pjesë e organit. Indet e gjëndrave prodhojnë insulinën e nevojshme për të kontrolluar sheqerin në gjak. Reseksioni i gjëndrës çon në një ulje të sintezës së insulinës, ekziston rreziku i zhvillimit të diabetit.
Siç tregon përvoja, në pacientët me nivele anormale të glukozës para operacionit, ekziston një probabilitet i lartë i zhvillimit të kësaj sëmundje. Pacientët me sheqer normal dhe mungesë të pankreatitit kronik kanë një rrezik të ulët të diabetit.
A do të ndryshojë jeta pas operacionit?
Një ndryshim i vogël në stilin e jetës pas operacionit të Whipple, brenda kufijve të pranueshëm. Shumica e pacientëve kthehen në aktivitete normale.
Në procesin e një prej studimeve të shkencëtarëve amerikanë, u bë një vlerësim i cilësisë së jetës.
Njerëzit që iu nënshtruan këtij operacioni u përgjigjën në pyetje në lidhje me aftësitë fizike, problemet psikologjike, çështjet sociale, funksionalitetin dhe paaftësinë.
Ky studim u krye gjithashtu midis një grupi njerëzish të shëndetshëm dhe një grupi njerëzish që iu nënshtruan heqjes laparoskopike të fshikëzës së tëmthit. Numri maksimal i mundshëm i pikëve ishte 100%. Rezultatet e mëposhtme u morën.
| aftësitë fizike | probleme psikologjike | çështje sociale | |
| Njerëzit pas operacionit Whipple | 79% | 79% | 81% |
| Njerëz të shëndetshëm | 86% | 83% | 83% |
| Njerëzit pas heqjes së fshikëzës së tëmthit | 83% | 82% | 84% |
Kështu, këto rezultate tregojnë një ndryshim të vogël në stilin e jetës.
Cilat komplikime ka të ngjarë të ndodhin menjëherë pas operacionit?
Ky lloj operacioni është një operacion kompleks me një rrezik të lartë komplikimesh nëse kirurgu që e kryen atë ka përvojë të kufizuar. Nëse mjeku ka përvojë të gjerë në kryerjen e kësaj ndërhyrjeje kirurgjikale, shkalla e komplikimeve është shumë e ulët.
- Fistula e pankreasit. Pas heqjes së tumorit, gjëndra është e lidhur me zorrët. Pankreasi është një organ shumë i butë, dhe në disa raste, qepja nuk shërohet mirë. Nëse kjo ndodh, vërehet një rrjedhje e lëngut të pankreasit. Zakonisht, kirurgu vendos një kateter kullimi në zgavrën e barkut gjatë operacionit, dhe çdo rrjedhje eliminohet me të. Pothuajse në të gjithë pacientët që zhvillojnë këtë efekt anësor, ai kalon vetë. Në raste shumë të rralla, kërkohet kirurgji e përsëritur.
- Gastroparesis (paraliza e stomakut). Në 5-6 ditët e para pas operacionit, pikatore instalohen derisa të rikthehet funksioni i zorrëve. Pas rifillimit të funksioneve të tij, mjeku do të transferojë pacientin nga ushqimi intravenoz në një dietë normale.
- Në 25% të pacientëve, paraliza e stomakut vërehet pas operacionit, kjo gjendje mund të zgjasë nga 4 deri në 6 javë, derisa të ketë përfunduar procesi i përshtatjes me ndryshimet, dhe organi fillon të funksionojë normalisht. Mund të ketë probleme ushqyese. Ndoshta, do të ketë nevojë për ushqim enteral, duke përdorur një tub që ishte vendosur nga kirurgu gjatë operacionit në zorrë. Në shumicën e pacientëve, funksioni i stomakut rikthehet katër deri në gjashtë javë pas operacionit.
Cilat janë ndërlikimet e mundshme afatgjata pas reseksionit pankreatoduodenal?
- Malabsorption. Pankreasi prodhon enzimat e nevojshme për procesin e tretjes. Kur një pjesë e një organi hiqet, sinteza e këtyre enzimeve mund të ulet. Pacientët ankohen për diarre kur hanë ushqime shumë të yndyrshme. Trajtimi afatgjatë me ilaçe që përmbajnë enzima, si rregull, lehtëson gjendjen.
- Ndryshimet në dietë. Pas këtij operacioni, klinika Assuta zakonisht rekomandon ngrënien e vakteve të vogla, rostiçeri mes vakteve, e cila do të sigurojë thithjen më të mirë dhe minimizimin e ndjenjës së mbushjes së stomakut.
- Humbje peshe. Në mënyrë tipike, pacientët humbasin 5 deri në 10% të peshës trupore pas operacionit në krahasim me peshën e trupit para sëmundjes. Si rregull, gjendja normalizohet shpejt, shumica e pacientëve pasi humbasin një sasi të vogël të peshës janë në gjendje të mbajnë peshën normale.
Operacioni i Whipple në Izrael - teknologji e përparuar për kancerin e pankreasit

Kirurgjia është një nga mënyrat kryesore për të trajtuar këtë sëmundje. Lloji i operacionit përcaktohet në bazë të madhësisë dhe madhësisë së tumorit, pranisë së fokave sekondare në trup, mundësinë e heqjes së plotë të formimit malinje.
Studimet tregojnë se trajtimi i kancerit të pankreasit është më i suksesshëm dhe mbart më pak rrezik nëse zhvillohet në një qendër të madhe onkologjike dhe kryhet nën drejtimin e mjekëve me përvojë të gjerë.
Nëse keni nevojë për kujdes mjekësor shumë profesional, kompania jonë, MS "Tlv.H Hospital", mund të ofrojë organizimin e trajtimit në Izrael. Ky shërbim përfshin përzgjedhjen e mjekëve që specializohen në klinika, planifikojnë dhe koordinojnë tërë procesin e diagnostikimit dhe trajtimit, prenotimin e një shtëpie, shoqërimin në të gjitha fazat, përkthimin e dokumenteve, transferimin, nëse dëshironi, një program pushimi, etj.
MS "Tlv.H Hospital" ka përvojë në fushën e turizmit mjekësor në Izrael - më shumë se 10 vjet, është anëtar i Shoqatës Izraelite të Kompanive të Turizmit Mjekësor.
Trajtimet kirurgjikale për onkologjinë pankreatike janë shumë komplekse. Kirurgu duhet të ketë një shkathtësi të lartë dhe përvojë të gjerë për të arritur një rezultat me cilësi të lartë.
Klinikat izraelite mund të ofrojnë shërbime të profesionistëve të kualifikuar dhe me përvojë. Shansi më i lartë për trajtim të suksesshëm sigurohet me heqjen 100% të tumorit.
Kërkon gjithashtu disponueshmërinë e pajisjeve moderne mjekësore - përdorimin e mikroskopëve të fuqishëm.
Operacioni për kancer pankreatik ka në thelb dy qëllime - heqjen e tumoreve malinje në mënyrë të plotë ose uljen e dhimbjes dhe manifestimet e tjera të sëmundjes.
Vetëm në afro 10% të rasteve, tumori lokalizohet brenda pankreasit kur diagnostikohet kanceri.
Edhe duke përdorur aftësi të përparuara diagnostikuese, mjekët nuk mund të përcaktojnë gjithmonë saktësisht fazën e sëmundjes pa iu drejtuar operacionit. Bazuar në testet e vizualizimit, ndodh që ekspertët të vijnë në përfundimin se tumori është i operueshëm. Sidoqoftë, gjatë operacionit, rezulton se malinjiteti është jo funksional, se ka foci sekondare.
Nëse rezultatet e diagnozës së kancerit të pankreasit tregojnë se tumori nuk mund të rivendoset, mund të kryhet operacioni paliativ. Ata kanë për qëllim lehtësimin e dhimbjes, zvogëlimin e shenjave të sëmundjes.
Llojet e mëposhtme të operacioneve për kancer pankreatik kryhen në klinikat izraelite. Metoda të tjera të terapisë mund të përdoren gjithashtu para ose pas operacionit.
Operacioni i Whipple (heqje pankreatoduodenal) në Izrael
Operacioni i Whipple kryhet më shpesh me këtë sëmundje. Përdoret për të hequr një tumor malinj në kokën e pankreasit ose në hapjen e kanalit pankreatik. Gjatë procedurës kirurgjikale, bëhet një prerje:
- kokat e pankreasit me një seksion fillestar të zorrëve të vogla (duodenum),
- fshikëz e tëmthit
- segmenti i kanalit biliare të zakonshëm,
- pylorus (pylorus),
- nyjet limfatike afër kokës së pankreasit.
Në disa raste, një operacion i modifikuar Whipple mund të kryhet, nuk ndikon në funksionimin normal të stomakut.
Krahasimi me pankreatektominë e përgjithshme
Koncepti themelor i pankreatoduodenektomisë është se koka e pankreasit dhe duodenit ka të njëjtin furnizim gjaku arterial (arteria gastroduodenal).
Kjo arterie kalon në kokën e pankreasit, në mënyrë që të dy organet duhet të hiqen kur bllokimi i rrjedhës totale të gjakut. Nëse hiqet vetëm koka e pankreasit, kjo do të rrezikonte rrjedhën e gjakut në duoden, i cili do të çonte në nekrozë të indeve të tij.
Studimet klinike nuk kanë qenë në gjendje të demonstrojnë mbijetesë të rëndësishme me pankreatektominë e përgjithshme, kryesisht për shkak se pacientët që i nënshtrohen kësaj operacioni zakonisht zhvillojnë një formë veçanërisht të rëndë të diabetit.
Ndonjëherë, për shkak të dobësisë së trupit ose menaxhimit jo të duhur të pacientit në periudhën pas operacionit, është e mundur shfaqja dhe përhapja e infeksionit në zgavrën e barkut, e cila mund të kërkojë ndërhyrje të përsëritur, si rezultat i së cilës hiqet pjesa e mbetur e pankreasit, si dhe pjesa ngjitur e shpretkës.
Kjo është bërë për të parandaluar përhapjen e infeksionit, por, për fat të keq, çon në dëmtim shtesë të pacientit.
Pankreatoduodenektomia që kursen pylorus
Vitet e fundit, rileksioni pankorododuodenal i ruajtjes së pilorit (i njohur gjithashtu si procedura Traverse-Longmire) është bërë e njohur, veçanërisht në mesin e kirurgëve evropianë.
Avantazhi kryesor i kësaj metode është se pylori dhe, rrjedhimisht, zbrazja normale e stomakut ruhet.
Sidoqoftë, disa dyshime mbeten nëse ky është një operacion adekuat nga pikëpamja onkologjike.
Një pikë tjetër e diskutueshme është nëse pacientët duhet të bëjnë limfadenektominë retroperitoneale.
Në krahasim me procedurën standarde Whipple, pylorus, një metodë ruajtëse e pankreatoduodenektomisë, shoqërohet me një kohë më të shkurtër të ndërhyrjes kirurgjikale, më pak faza të operacionit dhe uljen e humbjes intraoperatore të gjakut, e cila kërkon më pak transfuzion të gjakut. Në përputhje me rrethanat, ka më pak rreziqe për të zhvilluar një reagim ndaj transfuzionit të gjakut. Komplikimet pas operacionit, vdekshmëria në spital dhe mbijetesa nuk ndryshojnë midis dy metodave.
Pankreatoduodenectomy me çdo standard konsiderohet procedura kryesore kirurgjikale.
Shumë studime kanë treguar që spitalet ku kryhet më shpesh ky operacion kanë rezultate më të mira. Por mos harroni për komplikimet dhe pasojat e një operacioni të tillë, i cili mund të vërehet nga të gjitha organet që i nënshtrohen një operacioni.
Kur kryeni operacion në kokën e pankreasit:
- diabeti mellitus
- abscesi pas operacionit.
Nga ana e stomakut, ekziston një probabilitet i lartë i komplikimeve të tilla si mungesa e vitaminës B12 dhe zhvillimi i anemisë megaloblastike.
Nga duodenumi, mund të ndodhin komplikimet e mëposhtme:
- Dysbacteriosis.
- Obstruksioni i zorrëve për shkak të stenozës anastomotike.
- Zhdukja (cachexia).
Nga trakti biliare, shfaqja e komplikimeve të tilla është e mundur:
- kolangiti,
- pankreatiti biliare,
- cirroza biliare.
Për më tepër, absceset e mëlçisë mund të zhvillohen.
Prognoza për pacientët pas operacionit
Në varësi të të gjitha recetave të mjekut gjatë periudhës së rehabilitimit, pacienti mund të zvogëlojë rrezikun e komplikimeve në minimum.
Mandatoryshtë e detyrueshme të merrni përgatitje enzimë, antibakteriale, është gjithashtu e rëndësishme të ndiqni një dietë për të ruajtur patentën e segmentit gastrointestinal.
Nëse është e nevojshme, pacientët me kancer gjithashtu duhet t'i nënshtrohen kimioterapisë ose rrezatimit.
Në periudhën e hershme pas operacionit, është e rëndësishme të mbani mend për kushtet e rrezikshme për jetën:
- Zhvillimi i shokut është një rënie e presionit të gjakut.
- Infeksioni - ethe dhe ethe, leukocitoza,
- Dështimi i anastomozës - zhvillimi i simptomave të peritonitit,
- Dëmtimi i enëve të pankreasit, dështimi i ligaturave - nivele të rritura të amilazës në gjak dhe urinë.
- Zhvillimi i pankreatitit pas operacionit, nëse operacioni nuk është kryer në lidhje me inflamacionin e pankreasit, pengimi i kanalit pankreatik zhvillohet për shkak të ënjtjes së organit.
Pacientët me kancer të kokës së pankreasit u jepet mundësia të zgjasin jetën e tyre. Nëse operacioni kryhet në një fazë të hershme, atëherë mjekët presin falje të plotë, në fazat e mëvonshme, manifestimi i metastazave është i mundur, por kjo jo rrallë dhe jo rrallë shkakton një rezultat fatal.
Për pacientët me pankreatit kronik, rezultati i operacionit mund të rezultojë i ndryshëm - me një rezultat të favorshëm, këta pacientë humbasin ndjesitë e tyre luftarake dhe problemet me funksionimin e sistemit të tretjes, me një grup rrethanash më pak të suksesshëm, klinika e pankreatitit mund të mbetet, pavarësisht nga funksioni i kompensuar i organeve.
Të gjithë pacientët pas operacionit pankreatik regjistrohen dhe ekzaminohen çdo gjashtë muaj. Shtë e rëndësishme të monitorohet gjendja e të gjitha strukturave, pasi që komplikime të vonshme si stenoza e anastomozave, zhvillimi i diabetit për shkak të fibrozës së pankreasit, dhe gjithashtu proceset onkologjike janë të mundshme.
Rreth rikuperimit të përshpejtuar pas rezeksionit të pankreatoduodenal është përshkruar në video në këtë artikull.

Vendimi për të kryer rezeksionin pankreatoduodenal merret në bazë të rezultateve të një ekzaminimi klinik të pacientit dhe metodave të hulumtimit vizual për të vendosur fazën e kancerit.
Operacioni është i ndërlikuar nga qasja e kufizuar në pankreas, e cila është e vendosur në murin e pasëm të zgavrës së barkut pranë organeve vitale. Vetëm një pjesë e vogël e pacientëve janë të operueshëm.
Mundësia klasike për reseksionin pankreatoduodenal është Operacioni i Whipple, e cila prodhohet në të njëjtën kohë, duke hequr nyjet limfatike rezonare, tërë duodenin dhe pjesën e tretë distale të stomakut. Në 1978
ky operacion u modifikua për të ruajtur funksionin e pylorus dhe antrum (reseksioni pankoropankreatik pankreatoduodenal).
Për shkak të kësaj, manifestimet klinike të sindromës post-gastroresection dhe incidenca e ulcerave janë ulur, dhe tretja gjithashtu është përmirësuar. Mbijetesa nuk ndryshon nga ajo pas një operacioni klasik.
Për të rivendosur kalimin e biliare, gypi biliare i zakonshëm anastomozë me jejunum. Kanali i pjesës së mbetur të pankreasit gjithashtu anastomohet me jejunum. Patenta e zorrëve rikthehet nga duodenoejunostomia.
Sigurohuni që të bëni një studim të seksioneve të ngrira të skajeve të organeve të rivendosura.
Prognoza përcaktohet nga madhësia e tumorit, zbulohet histologjikisht nga pushtimi i enëve të gjakut dhe gjendja e nyjeve limfatike. Fotografia më e rëndësishme histologjike në studimin e nyjeve limfatike.
Nëse nuk ka metastaza në to, shkalla e mbijetesës pesë-vjeçare është 40-50%, dhe në rast të zbulimit të tyre - 8%.
Prognoza gjithashtu varet nga shenjat histologjike të pushtimit vaskular (në rast të zbulimit të tyre, jetëgjatësia është mesatarisht 11 muaj, në mungesë të tyre - 39 muaj).
Rezeksioni pankreatoduodenal është gjithashtu metoda e zgjedhjes për kancerin e ampulës. Në disa raste, pacientë të tillë prodhojnë një jashtëqitje lokale të tumorit (ampulektomi).
Në pacientët jo funksionalë, ndonjëherë është e mundur të arrihet recension ose zvogëlim i madhësisë së kancerit të ampulës me anë të fotokimoterapisë endoskopike.
Kjo metodë konsiston në rrezatimin endoskopik të një tumori të sensibilizuar nga administrimi intravenoz i hematoporfirinës me dritë të kuqe (gjatësia e valës 630 nm).
Ndërhyrjet paliative
Ndërhyrjet paliative përfshijnë vendosjen e anastomozave anashkaluese dhe endoprostetikës transhepatike endoskopike ose perkutane (stenting).
Kur të vjellat shfaqen në sfondin e verdhëzës për shkak të bllokimit të duodenit, kryhet koledochojejunostomia dhe gastroenterostomia.
Në rast të bllokimit të kanalit biliare të izoluar, disa autorë rekomandojnë që gastroenteroanastomosis të aplikohet në mënyrë profilaktike gjatë aplikimit të anastomozës biliodigestive.
Sidoqoftë, shumica e kirurgëve e zgjidhin këtë çështje bazuar në madhësinë e tumorit dhe patentës së duodenit gjatë një rishikimi intraoperativ.
Zgjedhja midis trajtimit kirurgjikal dhe jo-kirurgjikal varet nga gjendja e pacientit dhe përvoja e kirurgut.
Stentimi endoskopik Isshtë i suksesshëm në 95% të rasteve (60% nga përpjekja e parë), ndërsa vdekshmëria brenda 30 ditëve pas ndërhyrjes është më e ulët sesa kur aplikoni një anastomozë biliodigestive. Nëse procedura endoskopike është e pasuksesshme, mund të kryhet stentim transdermal ose i kombinuar perkutan dhe endoskopik.
rezultatet stentimi perkutan, vdekshmëria, shkalla e komplikimeve janë të ngjashme me rezultatet e operacioneve paliative, ndërsa jetëgjatësia mesatare e pacientëve pas këtyre ndërhyrjeve është përkatësisht 19 dhe 15 javë. Komplikimet e stentimit përfshijnë gjakderdhjen dhe rrjedhjen e biliare. Endoprostetika endoskopike shoqërohet më rrallë me komplikime dhe vdekje të pacientëve sesa perkutane.
Në 20-30% të pacientëve brenda 3 muajve pas instalimit, stentet plastike duhet të zëvendësohen për shkak të bllokimit të mpiksjes së biliare. Përhapja e stenteve të rrjetës metalike futet si endoskopikisht ashtu edhe perkutane.
Këto stent mbeten të kalueshme më gjatë se ato plastike (mesatarisht 273 dhe 126 ditë respektivisht).
Por, duke pasur parasysh koston e lartë të stenteve të tilla, ato instalohen kryesisht në ata pacientë me kancer periampikular të pasigurtë, të cilët, gjatë zëvendësimit të stentit plastik për shkak të bllokimit, tregojnë një rritje të ngadaltë të tumorit dhe sugjerojnë një jetëgjatësi relativisht të gjatë.
Stentimi i kanaleve biliare pa hapur zgavrën e barkut tregohet veçanërisht për pacientët e moshuar nga grupe me rrezik të lartë, të cilët kanë zbuluar një tumor të madh pankreatik të madh, të paqëndrueshëm ose metastaza të gjera. Në pacientët e rinj me një tumor të paqëndrueshëm, të cilët kanë një jetëgjatësi më të gjatë, mund të drejtoheni në aplikimin e anastomozës biliodigestive.
Sipas qasjeve moderne për trajtimin e kancerit të kokës së pankreasit, pacienti nuk duhet të vdesë me verdhëz të pazgjidhur ose të vuajë nga kruajtje të padurueshme.
Trajtime ndihmëse
Rezultatet e kimioterapisë para operacionit dhe radioterapisë janë zhgënjyese. Në disa raste, përmirësimi mund të arrihet duke përdorur rreze X të kombinuar dhe kimioterapi pas rezeksionit radikal. Me tumore të pasigurta, asnjë regjim rrezatimi ose kimioterapie nuk dha rezultate pozitive.
Bllokada e plexusit celiac (perkutan nën kontrollin e rrezeve X ose intraoperative) mund të zvogëlojë dhimbjen për disa muaj, por në më shumë se gjysmën e rasteve ato rishfaqen.
Si kryhet rezeksioni pankreatoduodenal?
Ky është një operacion shumë serioz, i cili kryhet nën anestezi të përgjithshme. Zgjat nga gjashtë deri në dymbëdhjetë orë. Kirurgu bën një prerje në zgavrën e barkut, ekzaminon organet për të hequr tumorin pa dëmtuar strukturat vitale.
Nëse është e mundur, mjeku rivendos kancerin me një copë ind të shëndetshëm (i ashtuquajturi buzë kirurgjikale). Indet e hequra dërgohen në laborator, ku patologu i ekzaminon ato, përcakton fazën e sëmundjes, praninë e qelizave kancerogjene në rajonin kirurgjikal.
Bazuar në rezultatet e raportit të patologut, mjeku do të vendosë se cili trajtim është i nevojshëm më tej.
Gjatë operacionit të Whipple, kirurgu heq kokën e pankreasit, fshikëzën e tëmthit, seksionin fillestar të zorrëve të vogla (duodenum), pilorin, segmentin e kanalit biliare të zakonshëm dhe nyjet limfatike përreth.
Pas rezeksionit të këtyre organeve, ai lidh stomakun me jejunum - krijon një gastroeteroanastomosis. Segmenti i mbetur i kanalit biliare të zakonshëm gjithashtu bashkohet me jejunum në mënyrë që lëngjet biliare dhe pankreasit të hyjnë në të.
Ata do të ndihmojnë për të neutralizuar acidin e stomakut, dhe për të zvogëluar rrezikun e ulçerave në këtë zonë.
Funksionimi i Whipple (rezeksioni pankreatoduodenal), indikacionet, kursi i funksionimit, rehabilitimi

Kirurgjia në Whipple ose reseksioni pankreatoduodenal është ndërhyrja që kryhet më së shpeshti për kancerin e pankreasit. Ai përfshin heqjen e kokës së organit, si dhe një pjesë të stomakut, fshikëzës së tëmthit dhe duodenit. Operacioni është kompleks, rehabilitimi është gjithashtu i vështirë dhe i gjatë. Por ndonjëherë kjo është mundësia e vetme për të shpëtuar pacientin, ose të paktën të zgjasë jetën e tij.
Operacioni i Modifikuar i Whipple
Për dallim nga rezeksioni standard pankreatoduodenal, piro, pylorus, ruhet në procesin e modifikuar. Ky lloj operacioni nuk ndikon në stomak; ai vazhdon të funksionojë normalisht. Pas një operacioni të modifikuar, nuk ka probleme ushqyese, si pas një operacioni standard.
Rekeksioni i modifikuar i pankreatoduodenal rekomandohet:
- Nëse një tumor malinj në kokën e pankreasit nuk është i madh dhe i rëndë.
- Kur tumori nuk është rritur në pjesën fillestare të zorrëve të vogla.
- Nuk ka qeliza kanceroze në nyjet limfatike rreth pylorusit.
Shkaqet e kancerit të pankreasit
Ky lloj kanceri quhet "vrasësi i heshtur", sepse në fazat e para ai nuk manifestohet, por në mënyrë aktive metastazon në nyjet limfatike, mushkëritë, mëlçinë dhe madje edhe strukturat e kockave. Kur sëmundja zbulohet, kimioterapia është shumë vonë, dhe vetëm operacioni mund të ju kursejë.
Edhe pse është e vështirë ta quajmë atë një shpëtim, sepse vetëm 5-10% e pacientëve që arritën të bëjnë operacionin e Whipple para se të shpërndaheshin metastazat në organet më të afërta kanë një shans të shërohen plotësisht.
Shkaqet e sakta të kancerit të pankreasit nuk janë identifikuar. Por u zbulua se sëmundja zhvillohet në një sfond të imunitetit të zvogëluar. Ekzistojnë gjithashtu disa faktorë rreziku që kontribuojnë në zhvillimin e onkologjisë:
- Pankreatiti i zgjatur. Kur qelizat e pankreasit janë vazhdimisht të përflakur, ato lehtë mund të fillojnë të mutohen.
- Diabeti mellitus. Kanceri mund të zhvillohet për shkak të mungesës së insulinës.
- Pirja e duhanit. Pankreasi, si zemra, është gjithashtu i prirur ndaj ishemisë. Dhe kur anijet bllokohen me rrëshirë, mund të zhvillohet onkologji.
- trashje. Mosbalancimi i hormoneve seksuale të shkaktuara nga një rritje në peshën e trupit çon në një shkelje të funksioneve të pankreasit, inflamacion të tij dhe zhvillimin e qelizave tumore.
- Ushqimi jo i duhur. Një sasi e madhe kafeje, sallam, sode dhe mish të pjekur në skarë gjithashtu provokojnë probleme me pankreasin, deri në zhvillimin e kancerit.
Gjithashtu, disa faktorë të pavarur nga njeriu ndikojnë në rrezikun e marrjes së kancerit të pankreasit. Pra, u zbulua se më shpesh burrat, njerëzit mbi 60 vjeç dhe ata që kishin të afërm patologjik kancerogjen (edhe nëse ishte një onkologji e organeve të tjera) vuajnë nga kjo.
Të gjithë personat që gjejnë në shtëpi tre ose më shumë faktorë këshillohen të bëjnë një ultratinguj profilaktik të hapësirës retroperitoneale një herë në vit. Një studim tjetër që mund të zbulojë kancerin e pankreasit në një fazë të hershme është MRI abdominale.
Indikacionet dhe kundërindikimet për kirurgjinë Whipple
Rezeksioni pankreatoduodenal tregohet jo vetëm për kancerin e pankreasit, por edhe për një absces të kokës së tij. Operacioni gjithashtu do të jetë efektiv në rast të onkologjisë duodenale, kolangiokarcinomës, adenokanceromës, pankreatitit pseudotumar dhe tumoreve të komplikuara beninje të pankreasit.
Nga rruga! Rezervimi nga teknika e Whipple konsiderohet si një nga më të efektshmet për patologji të tilla, përkundër faktit se pacienti është "riparuar" plotësisht traktin tretës. Por kjo është akoma më mirë sesa pankreatoduodenektomia totale.
Kirurgjia e Whipple gjithashtu ka kundërindikacione. Ajo nuk kryhet tek një pacient i moshuar, në prani të patologjive serioze kardiovaskulare dhe në rast të dështimit të veshkave, sepse ndërhyrja kirurgjikale në këto raste është pothuajse një rezultat fatal 100%.
Si të bëhet rezeksioni pankreatoduodenal
Metoda për reseksion (heqje e pjesshme) e pankreasit u propozua nga kirurgu amerikan Allen Whipple në fillim të shekullit të 20-të. Teknika lejonte ruajtjen e organit, por eliminimin e të gjitha zonave të prekura nga metastazat dhe arritjen në nyjet limfatike.
Në versionin klasik, operacioni i Whipple përfshin heqjen e kokës së pankreasit, fshikëzës së tëmthit dhe duodenit plotësisht, si dhe dy të tretat e stomakut. Por sot, nëse është e mundur, aplikoni ndryshime me ruajtjen e pjesshme të disa organeve.
Nga rruga! Operacioni Allen Whipple nuk ka asnjë lidhje me sëmundjen me të njëjtin emër. Sëmundja e Whipple është një infeksion i rrallë i zorrëve i shkaktuar nga një bakter i veçantë që hyn në të. Patologjia është emëruar për mjekun George Whipple, i cili propozoi një etiologji bakteriale.
Përgatitja për kirurgji
sepse është kancer, atëherë nuk mund të vonosh këtu. Pas zbulimit të tumorit dhe konfirmimit të tij me teste për shënuesit e tumorit, pacienti është vendosur pothuajse menjëherë në një spital dhe ata fillojnë të përgatiten për operacionin e Whipple.
Dhe ky është një studim i gjakut, urinës dhe feces, biopsi, ultratinguj dhe një dietë e veçantë.
Një person duhet të kuptojë se suksesi i një ndërhyrje në të ardhmen dhe gjendja e tij e mëtejshme varet nga shumë detaje, prandaj duhet t'i përmbahet recetave mjekësore pa diskutim.
Përparimi i operacionit
Rezeksioni pankreatoduodenal i Whipple mund të kryhet në dy mënyra: klasike (përmes një prerje në zgavrën e barkut) ose laparoskopik (instrumente manipuluese përmes punksioneve në bark).
Teknika e parë mund të jetë e lirë dhe të kryhet në një kuotë. Dhe për laparoskopinë, zakonisht duhet të paguani, sepse ky është një nivel tjetër i operacionit.
Kirurgjia klasike Whipple dhe laparoskopia ndryshojnë vetëm në mënyrën se si arrijnë organet e brendshme. Përndryshe, gjithçka është pothuajse e njëjtë. Dhe të dy teknikat e rezeksionit pankreatoduodenal përfshijnë dy hapa.
Së pari, ju duhet të hiqni pjesën patologjike të pankreasit dhe organet afër. Për ta bërë këtë, stomaku është ngritur dhe duodenumi është ngacmuar. Pastaj kirurgu lëviz në qendër të të gjithë sistemit të organeve, duke arritur në fshikëz e tëmthit. Para heqjes së ndonjë organi, seksionet e tij ekstreme tërhiqen nga ligaturat për të parandaluar gjakderdhjen dhe lëngjet sekretore.
Pas heqjes së organeve ose pjesëve të organeve të prekura nga metastazat, mjekët duhet të paktën disi të rivendosin integritetin e traktit tretës. Për këtë, pjesa e mbetur e pankreasit është e lidhur me zorrën e vogël, dhe tubi biliare gjithashtu është sjellë në të.
Faza e dytë e funksionimit të Whipple karakterizohet gjithashtu nga imponimi i disa tubave kullues, të cilët për herë të parë do të largojnë lëngjet nga zonat e ekspozuara.
Periudha e rikuperimit pas rezeksionit
Pas operacionit të Whipple, pason një rehabilitim i gjatë, gjatë të cilit pacienti do të duhet të mësojë të jetojë me një sistem të shkurtuar të tretjes. Por së pari, e pret një periudhë e vështirë pas operacionit, e cila fillon me ringjallje. Do të zgjasë rreth një javë, sepse tre tuba kullimi që dalin nga barku, dhe shumë qepje kërkojnë kujdes të veçantë.
Ditët e para pas operacionit pankreatik duke përdorur teknikën Whipple, pacienti vazhdimisht do të marrë droppers që janë krijuar për të kontrolluar nivelin normal të sheqerit në gjak dhe furnizimin me të ilaçe të tjera dhe vitamina. Pasi të zhvendoseni në repart, ngadalë mund të ngriheni. Nëse nuk ka komplikime të tilla si një abscesi, infeksione ose mospërputhje në qepjet e brendshme, shkarkimi planifikohet pas disa ditësh.
Mjeku do t'ju tregojë për tiparet e regjimit ditor dhe dietës. Ai gjithashtu mund të këshillohet për komplikime të mundshme, dhe ka shumë prej tyre pas reseksionit nga Whipple. Kjo është tromboflebiti, dhe diabeti, dhe hemorroide, dhe problemet gastrointestinale.
Nauze, të vjella dhe zorrët e mërzitshme do të shoqërojnë pacientin për një kohë të gjatë, dhe ndoshta pjesën tjetër të jetës së tyre. Edhe pse shumica e njerëzve janë mësuar të hanë në mënyrë që organet tretëse të mbetjeve dhe zorrët të përgjigjen normalisht.
Ne mund të flasim për parashikimet pas operacionit të Whipple vetëm duke parë pacientin dhe analizat e tij. Casedo rast është individual, dhe nëse patologjia është vërejtur në një fazë të hershme, atëherë një person ka çdo shans për një shërim të plotë dhe një jetë të gjatë.
Por këtu faktorë të tjerë duhet të konvergojnë: një moshë relativisht e re, shëndet i mirë dhe mungesa e sëmundjeve shoqëruese. Fatkeqësisht, në shumicën e rasteve, si operacioni ashtu edhe rehabilitimi janë të dhimbshëm, dhe shumë nuk jetojnë 2-3 vjet pas tij.
Rezeksioni pankreatoduodenal: trajtimi dhe komplikimet

Sot, kanceri i pankreasit është një lloj i zakonshëm i kancerit. Në shumicën e rasteve, prognoza ka pasoja mjaft të këqija. Gjatë ekzaminimit, mjekët zbulojnë praninë e metastazave sekondare që prekin indet e shëndetshme të organeve të tjera.
Disavantazhi kryesor i kësaj sëmundje është se nuk ka simptoma të sëmundjes. Në të njëjtën kohë, qelizat e kancerit fillojnë të rriten me forcë të madhe. Nëse zbulohet një numër i madh i metastazave, pacientët nuk i nënshtrohen manipulimeve kirurgjikale.
Teknologjia e rezeksionit pankreatoduodenal
Kujt mund të rekomandohet rezeksioni pankreatoduodenal? Ndërhyrja kirurgjikale tregohet vetëm për ata pacientë në të cilët tumoret kancerogjenë kanë një lokalizim të qartë brenda pankreasit. Një operacion i tillë vepron si një proces trajtimi.
Para operacionit, mjeku që merr pjesë bën një diagnozë të plotë të organit të prekur. Falë një ekzaminimi me ultratinguj dhe shumë analizave, fotografia e sëmundjes tregon llojin e ndërhyrjes kirurgjikale.
Nëse kanceri ndodhet në kokën e pankreasit ose në zonën e hapjes së kanalit pankreatik, atëherë mjekët kryejnë operacionin e Whipple. Në prani të një procesi malinje në zonën e trupit ose bishtit të pankreasit, kirurgët kryejnë pankreatektominë.
Operacioni (rezeksioni pankreatoduodenal ose operacioni i Whipple) u krye për herë të parë në fillim të vitit 1930 nga mjeku Alan Whipple. Në fund të viteve 60, vdekshmëria nga një ndërhyrje e tillë kishte statistika mjaft të larta.
Deri më sot, rezeksioni pankreatoduodenal konsiderohet plotësisht i sigurt. Shkalla e vdekshmërisë ra në 5%. Rezultati përfundimtar i ndërhyrjes varet drejtpërdrejt nga përvoja profesionale e kirurgut.
Cili është procesi
Le të shqyrtojmë më në detaje se si kryhet rezeksioni pankreatoduodenal. Hapat e operacionit përshkruhen më poshtë.
Në procesin e kryerjes së këtij lloji të operacionit, pacienti hiqet nga koka e pankreasit. Në raste të rënda të sëmundjes, kryhet heqja e pjesshme e kanalit biliare dhe duodenit.
Nëse një tumor malinj është lokalizuar në stomak, atëherë bëhet heqja e pjesshme e tij.
Pas rezeksionit pankreatoduodenal, mjekët lidhin segmentet e mbetura të pankreasit. Tubi biliare është i lidhur drejtpërdrejt me zorrët. Koha për një operacion të tillë është rreth 8 orë. Pas operacionit, pacienti është në trajtim ambulator, i cili zgjat rreth 3 javë.
Laparoskopia Whipple
Kjo metodë e trajtimit kryhet bazuar në vendndodhjen e neoplazmës malinje. Laparoskopia Whipple mund të zvogëlojë ndjeshëm periudhën e rehabilitimit të pacientit. Ky lloj operacioni kryhet te pacientët me kancer ampullar.
Kirurgjia laparoskopike kryhet përmes prerjeve të vogla në rajonin e barkut. Bëhet nga kirurgë me përvojë që përdorin pajisje të posaçme mjekësore. Në një operacion tipik Whipple, kryhen prerje barku me dimensione mbresëlënëse.
Gjatë operacionit laparoskopik, kirurgët shënojnë humbjen më të vogël të gjakut gjatë procedurave kirurgjikale. Ata gjithashtu vërejnë një rrezik minimal për të paraqitur infeksione të ndryshme.
Kur është e nevojshme operacioni i Whipple?
Ekzistojnë një numër treguesish në të cilët operacioni është në gjendje të korrigjojë plotësisht gjendjen e pacientit. Këto përfshijnë:
- Kanceri i kokës së pankreasit (kryhet heqje pankreatoduodenale e pankreasit).
- Neoplazma malinje në zonën e duodenit.
- Kolangiokarcinomes. Në këtë rast, tumori ndikon në qelizat e shëndetshme të kanaleve biliare të mëlçisë.
- Kanceri i ampulës. Këtu, një neoplazmë malinje është e vendosur në zonën e kanalit pankreatik, i cili heq biliare në duoden.
Kirurgjia e këtij lloji përdoret gjithashtu për çrregullime të tumoreve beninje. Këto përfshijnë një sëmundje të tillë si pankreatiti kronik.
Përafërsisht 30% e pacientëve i nënshtrohen këtij lloji të trajtimit. Ata diagnostikohen me lokalizim të tumorit brenda pankreasit. Për shkak të mungesës së simptomave të sakta, në shumicën e rasteve, pacientët i nënshtrohen një procesi të metastazës së organeve të tjera. Për të kryer një operacion me këtë kurs të sëmundjes nuk ka kuptim.
Rezeksioni pankreatoduodenal fillon me një diagnozë të saktë të organeve të prekura. Dorëzimi i testeve të përshtatshme do të tregojë një pamje të rrjedhës së sëmundjes.
Madhësia e vogël e tumorit të kancerit lejon operacionin laparoskopik. Si rezultat, kirurgët arrijnë të heqin plotësisht zonën e prekur, duke mos dëmtuar organet e tjera të zgavrës së barkut.
Përmbledhje e trajtimit
Shumica e pacientëve shtrojnë të njëjtën pyetje: cilat janë pasojat e rezeksionit pankreatoduodenal? Gjatë 10 viteve të fundit, shkalla e vdekshmërisë së pacientëve është ulur në 4%. Fakti është se një rezultat pozitiv arrihet me përvojën e gjerë të kirurgut që kryen operacionin.
Me adenokarcinomën pankreatike Whipple, afërsisht 50% e pacientëve mbijetojnë. Me mungesën e plotë të tumoreve në sistemin limfatik, masa të tilla rrisin mbijetesën e pacientëve disa herë.
Në përfundim të operacionit, pacienti është i përshkruar një kurs radio dhe kimioterapie. Kjo është e nevojshme për të shkatërruar përhapjen e qelizave të kancerit në organet e tjera.
Trajtimi i mëtutjeshëm pas operacionit është kundërindikuar në pacientët me një tumor beninj, si dhe me ndryshime neuroendokrine.
Rezeksioni pankreatoduodenal: teknikë kirurgjie
Gjatë procesit kirurgjikal, shumica e organit që është përgjegjës për lëshimin e insulinës hiqet. Nga ana tjetër, ndihmon në kontrollin e nivelit të sheqerit në sistemin e qarkullimit të gjakut. Rezeksioni i pjesshëm ul ndjeshëm prodhimin e insulinës. Si rezultat, në shumicën e pacientëve, rreziku i zhvillimit të një sëmundjeje siç është diabeti është rritur ndjeshëm.
Pacientët me sheqer të lartë në gjak janë më të ndjeshëm ndaj këtij lloji të sëmundjes. Një nivel normal i glukozës në një pacient pa pankreatit kronik zvogëlon në mënyrë dramatike zhvillimin e diabetit.
Në përfundim të procesit të rehabilitimit, mjeku pjesëmarrës rekomandon një dietë. Shtë e nevojshme të përjashtohen ushqime shumë të yndyrshme dhe të kripura nga dieta. Shpesh pas këtij lloj ndërhyrjeje, shumë pacientë kishin intolerancë ndaj ushqimeve me sheqer. Në këtë rast, përdorimi i tij është kundërindikuar.
Pas rezeksionit pankreatoduodenal
Pas operacionit, pacienti mbetet në spital për shtatë deri në dhjetë ditë. Anestetikët përshkruhen në mënyrë intravenoze. Mund të përdoret anestezi epidural ose analgjezia e kontrolluar nga pacienti.
Establishedshtë vendosur gjithashtu një pikëzues përmes së cilës ushqimi dhe lëngu intravenoz hyjnë në trup derisa pacienti të jetë në gjendje të hajë dhe pijë vetë. Një kateter do të vendoset për të devijuar urinën nga trupi. Disa ditë më vonë ato do të fshihen. Procesi i rimëkëmbjes zgjat rreth një muaj.
Do të duhen afërsisht tre muaj derisa sistemi tretës të restaurohet plotësisht.
Pas heqjes së pjesshme të pankreasit, pjesa tjetër nuk mund të prodhojë insulinë të mjaftueshme për të kontrolluar sheqerin në gjak.
Injeksionet në insulinë janë përshkruar derisa organi të shërohet nga operacioni dhe të fillojë sintetizimin e insulinës përsëri.
Mund të jetë e nevojshme të merrni enzima tretëse për të ndihmuar trupin të prishet dhe të thithë yndyrnat dhe proteinat.
Rekomandime të veçanta për fëmijët
Kirurgjia e Whipple shpesh përdoret për të trajtuar tumoret e pankreasit tek fëmijët (për shembull, adenokarcinomat). Trajnimi mund të përfshijë uljen e ankthit, forcimin e bashkëpunimit, duke ndihmuar fëmijën tuaj të zhvillojë aftësi për vetë-kontroll dhe varet nga mosha e fëmijës. Mjekët dhe prindërit ndihmojnë në përgatitjen e tij, duke i shpjeguar atij se çfarë do të ndodhë.
Porositni një telefonatë falas
Pankreatektomia distale
Ky operacion kryhet kur kanceri ndodhet në trupin dhe bishtin e gjëndrës.
Në procesin e ndërhyrjes kirurgjikale, kirurgu heq bishtin e gjëndrës ose bishtit, segmentin e trupit dhe nyjet limfatike më të afërt.
Nëse procesi patologjik prek shpretkën ose enët e gjakut që furnizojnë atë me gjak, shpretka hiqet. Koka e pankreasit bashkohet me pjesën fillestare të zorrëve të vogla.
Pankreatektomia totale
Pankreatektomia totale kryhet rrallë. Mjekët e konsiderojnë këtë mundësi nëse operacioni është përhapur në të gjithë gjëndrën, ose kur nuk mund të lidhet në mënyrë të sigurt me zorrën e vogël.
Në procesin e pankreatektomisë totale, kirurgu heq plotësisht pankreasin, pjesën fillestare të zorrëve të vogla, pylorus, një segment të kanalit të përbashkët biliare, fshikëzës së tëmthit, nganjëherë shpretkën dhe nyjet limfatike ngjitur.
Pas kësaj, mjeku lidh stomakun me jejunum, duke krijuar një gastroenteroanastomosis. Segmenti i mbetur i kanalit biliare të zakonshëm gjithashtu lidhet me jejunum.
Ndërsa pankreasi hiqet, pacientët zhvillojnë diabet, dhe ekziston nevoja për insulinë. Diabeti shpesh është i vështirë për tu kontrolluar.
Pankreasi gjithashtu prodhon enzima që ndihmojnë në tretjen e ushqimit. Pas rezeksionit të saj, ekziston nevoja për të marrë enzima për pjesën tjetër të jetës tuaj.
Kirurgji paliative
Ata i drejtohen asaj për të lehtësuar simptomat në kancerin pankreasik të përparuar lokalisht, metastatik ose përsëritës. Neoplazmat në zonën e kokës së gjëndrës shpesh bllokojnë kanalin biliare të zakonshëm ose pjesën fillestare të zorrëve të vogla. Kirurgjia paliative kryhet për të hequr bllokimin.
Instalimi i stentit
Vendosja e stentit është metoda më e përdorur për të eleminuar bllokimin e shkaktuar nga një tumor. Një stent është një tub i hollë, i zbrazët, i bërë zakonisht prej metali. Vendoset në kanalin biliare, duke e mbajtur kanalin të hapur, duke ushtruar presion në muret nga brenda. Pas kësaj, biliare derdhet në zorrët e vogla.
Një stent zakonisht instalohet gjatë kolangiopankreatografisë retrograde endoskopike (ERCP). Ndonjëherë mjekët preferojnë të ashtuquajturën metodë perkutane, kur bëhet një prerje përmes lëkurës për të vendosur një stent në kanalin biliare. Pas kësaj procedure, biliare derdhet në çantë, e cila ndodhet jashtë trupit.
Një stent duhet të zëvendësohet çdo 3-4 muaj ose më shpesh. Llojet e reja të stenteve janë më të gjera dhe kanë potencial të madh. Ato janë përdorur për të provuar ta mbajnë kanalin e hapur.
Kirurgjia e anashkalimit kirurgjikal
Instalimi i një stent endoskopik mund të zëvendësohet me një procedurë anashkalimi, i cili zvogëlon bllokimin e shkaktuar nga neoplazma pankreatike në disa raste. Në varësi të vendit të bllokimit, përdoren operacione të ndryshme të anashkalimit.
- Koledokoejunostomia përfshin hyrjen e kanalit biliare të zakonshëm në jejunum. Kjo procedurë e anashkalimit mund të kryhet në mënyrë laparoskopike.
- Hepaticojejunostomia është një operacion gjatë të cilit tubi i përbashkët hepatik është i lidhur me jejunum.
Kirurgjia e anashkalimit të stomakut ose gastroenteroanastomosis është një lloj operacioni anashkalimi kur stomaku lidhet drejtpërdrejt me jejunum. Ndonjëherë ky operacion përdoret për të shmangur një ndërhyrje të dytë kirurgjikale nëse ekziston rreziku që duodenumi të bllokohet kur sëmundja përparon.
Efektet anësore të mundshme pas reseksionit pankreatoduodenal (dhe operacioneve të tjera për kancerin pankreatik)
Operacioni i Whipple mbart një rrezik mjaft të lartë të komplikimeve. Rreth 30-50% e njerëzve që i janë nënshtruar këtij operacioni kanë pasoja të padëshirueshme. Shtë e rëndësishme që të tregoni mjekun tuaj nëse ndodh ndonjë nga efektet anësore të mëposhtme.
- Dhimbja shpesh shfaqet pas operacionit për shkak të dëmtimit të indeve. Për kontrollin e tij, analgjezikët përdoren për disa ditë. Do të duhet pak kohë përpara se dhimbja të largohet, në varësi të procesit të shërimit dhe nivelit të pragut të dhimbjes.
- Rreziku i infeksionit. Kullimet mund të vendosen në plagë për të larguar lëngun e tepërt dhe për të shpejtuar procesin e shërimit. Mjekët përshkruajnë antibiotikë për të parandaluar ose trajtuar infeksionin. Ky është një efekt i përkohshëm i padëshirueshëm që mund të shfaqet pas çdo lloj ndërhyrje kirurgjikale.
- Gjakderdhja mund të jetë për shkak të problemeve me koagulimin e gjakut, për shembull, ose si rezultat i një ene gjaku të paizoluar gjatë operacionit. Një sasi e vogël gjaku mund të mblidhet për të kulluar kullimin, i cili konsiderohet normë.
- Rrjedhje e anastamozës. Ndonjëherë ka një rrjedhje të biliare, acid të stomakut, ose lëng pankreasit nga organet e sapo kombinuara pas heqjes së indit të prekur. Mjeku mund të përshkruajë okreotide (sandostatin) për të zvogëluar numrin e lëngjeve të pankreasit, i cili do të sigurojë një proces më të shpejtë shërimi për anastomozën.
- Boshllëku i vonuar i stomakut është një gjendje në të cilën ushqimi qëndron në stomak më gjatë se zakonisht. Kjo ndodh kur vërehet paralizë e pjesshme e organeve si rezultat i dëmtimit nervor gjatë operacionit. Boshllëku i vonuar i stomakut mund të shkaktojë nauze, të vjella. Pas 4-12 javësh, simptoma zhduket. Ushqimi i tubit mund të aplikohet për të siguruar ushqimin e nevojshëm. Më shpesh, kjo simptomë shfaqet pas një operacioni të modifikuar Whipple sesa pas një standardi.
- Sindroma e hedhjes është një grup simptomash që zhvillohen kur ushqimi lëviz shumë shpejt nga stomaku në zorrët e vogla. Mund të shkaktohet edhe nga zbrazja e shpejtë e stomakut. Më shpesh vërehet pas operacionit standard të Whipple, pas operacionit në pilor dhe duoden. Shenjat e sindromës së hedhjes përfshijnë djersitje, ngërçe, bloating dhe diarre. Mjekët në një klinikë izraelite do t'i ofrojnë pacientit mënyra për të menaxhuar këtë gjendje - ndryshime në dietë, ilaçe ose kirurgji.
- Problemet dietike mund të shfaqen pas rezeksionit pankreatoduodenal, kur ka mungesë të enzimave tretëse në pankreas, lëng ose biliare. Kjo çon në oreks të dobët, zvogëlimin e përthithjes së yndyrës (trupi nuk merr mjaftueshëm vitamina të tretshme në yndyrë - A, D, E dhe K), diarre, bloating dhe dispepsi. Mjekët në Izrael do të këshillojnë se si të mirëmbani një dietë të shëndetshme pas operacionit. Shtë e mundur që pacienti do të duhet të marrë enzima ndihmon tretjen e ushqimit. Do të rekomandohet gjithashtu një vakt më privat, përdorimi i ushqimeve me pak yndyrë, ilaçet kundër nauzës dhe shtojcat e vitaminave. Nëse shfaqen probleme serioze, ju mund të keni nevojë për ushqim me sondë në mënyrë që trupi të marrë mjaftueshëm lëndë ushqyese.
Në spitalet izraelite, programet e trajtimit të personalizuara zhvillohen për pacientin, kur jo vetëm sëmundja, por edhe vetë personi është në ballë. Kujdesi i jashtëzakonshëm mjekësor u ofrohet pacientëve dhe familjeve të tyre.
Një ekip specialistësh punon me pacientin - gastroenterolog, onkolog, radioterapist, patolog, radiolog, mjekë të kujdesit paliativ, infermierë, etj.
Discussionshtë mbajtur një diskutim i rregullt i trajtimit dhe rezultateve të tij, konsiderohen të gjitha qasjet në dispozicion të terapisë, e cila siguron një kombinim të metodave të trajtimit që janë më të përshtatshme për këtë rast të veçantë.
Ofrohen metodat më të avancuara të terapisë, të cilat mbështesin cilësinë e jetës gjatë trajtimit.