Pankreatiti dhe ascitet
Pankreatiti është një sëmundje inflamatore e pankreasit, në të cilën enzimat e sekretuara prej tij aktivizohen në gjëndër vetë, në vend se të hidhen në duoden. Sëmundja mund të manifestohet në çdo moshë si një patologji e pavarur, dhe në sfondin e sëmundjeve të tjera të traktit gastrointestinal.
Pankreatiti zakonisht ndahet sipas natyrës së lezionit, pranisë së infeksionit, shenjave morfologjike, si dhe rrjedhës së sëmundjes.Për sa i përket rrjedhës së sëmundjes, fotografia e saj klinike dallon:
- Pankreatiti akut, në të cilin patologjia zhvillohet me shpejtësi, ka një simptomatologji të theksuar.
- Pankreatiti akut i përsëritur, në të cilin simptomat shprehen, por shfaqen periodikisht.
- Pankreatiti kronik, në të cilin simptomat nuk janë të theksuara, por janë të përhershme, rëndohen nga faktorë të ndryshëm. Pankreatiti kronik vazhdon në dy faza: përkeqësim dhe falje.
Nga ana tjetër, pankreatiti akut ndodh në disa faza:
- enzimatik: 3-5 ditë,
- reaktive: 6-14 ditë,
- faza e sekuestrimit: duke filluar nga dita e 21-të,
- rezultati: 6 muaj ose më shumë.
Pankreatiti kronik ndahet në dy lloje në lidhje me shkakun e shfaqjes:
- Pankreatiti primar: shfaqet si një sëmundje e pavarur.
- Pankreatiti sekondar: shfaqet në sfondin e patologjive të tjera gastrointestinale, për shembull, sëmundjen e tëmthit, ulcerat duodenale.
Shkaqet e sëmundjes Shkaqet kryesore të pankreatititit akut janë konsumi i alkoolit dhe pirja e duhanit, rrjedhja e dëmtuar e biliare për shkak të lezioneve të traktit biliare, prania e kolelithiasis dhe një dietë e pabalancuar. Por gjithashtu patologjia mund të provokojë lëndime ose operacione në pankreas dhe përdorimin e ilaçeve të caktuara pa u konsultuar me një mjek.
Simptomat Simptomat e pankreatitit akut varen nga natyra e kursit të tij.Për shembull, në pankreatitit akut, një person mund të ankohet për dhimbje në pjesën e sipërme të barkut të një karakteri shpërthim, djegie, nauze, të vjella, jashtëqitje të lirshme me grimca të ushqimit të pangjyrë, dobësi të përgjithshme, dridhje në trup, ethe deri në 38 gradë. Në pankreatitin kronik simptomat janë më pak të theksuara dhe janë të përhershme. Sëmundja mund të identifikohet nga prania e dhimbjeve monotone të herpes zoster, të rënduara pas ngrënies së ushqimeve të yndyrshme, nga nauze dhe vjellje të rralla, jashtëqitje të dëmtuar dhe humbje peshe.
Diagnoza Për të diagnostikuar sëmundjen, do t'ju duhet një konsultë urgjente konsulte e një gastroenterolog ose kirurgu. Tjetra, këta mjekë do t'ju drejtojnë në masat e nevojshme diagnostikuese, të cilat mund të përfshijnë:
- analiza biokimike dhe e përgjithshme e gjakut,
- Ultratinguj i zgavrës së barkut,
- CT ose MRI
- kolangiopankreatografia retrograde endoskopike (ERCP): ekzaminimi i kanaleve biliare dhe pankreasit.
Trajtimi Vetë-mjekimi i pankreatitit në shtëpi jo vetëm që mund të dëmtojë seriozisht shëndetin, por gjithashtu të çojë në vdekje. Kjo është arsyeja pse, nëse zbuloni simptoma karakteristike, duhet të kontaktoni një gastroenterolog për të përshkruar terapinë e nevojshme.Më së pari, agjërimi është i përshkruar për të lehtësuar ngarkesën nga gjëndra dhe akulli aplikohet në pjesën e sipërme të barkut për të zvogëluar dhimbjen.
- lehtësues të dhimbjeve antispazmatike,
- ilaçe për uljen e enzimës pankreatike
- antioksidantë dhe vitamina.
Kirurgjia është e përshkruar për vdekjen e gjëndrës (nekrozë pankreatike) ose joefektivitetin e trajtimit konservator.
Komplikimet Pankreatiti Akut mund të përkeqësohet nga nekroza e pankreasit, formimi i një kisti të rremë të pankreasit, abscesi pankreatik, ascitet pankreatogjenike dhe ndërlikimeve pulmonare.Në pankreatitin kronik mund të ndodhë insuficienca endokrine pankreatike, gjë që çon në zhvillimin e diabetit mellitus.
Nëse nuk doni të përballeni me pankreatitin, duhet të hiqni dorë nga alkooli dhe pirja e duhanit, të hani në mënyrë racionale dhe të ekuilibruar, dhe të konsultoheni me një mjek në kohë nëse dyshoni për sëmundjen e tëmthit, patologjinë e traktit biliare.
Pse lëngu grumbullohet në zgavrën e barkut?

Për shumë vite, duke luftuar pa sukses me gastritin dhe ulçerat?
Shefi i Institutit: “Do të mahniteni se sa e lehtë është kurimi i gastritit dhe ulçerave thjesht duke i marrë çdo ditë.
Simptomat karakteristike të ascites janë një rritje e presionit intra-abdominal, një rritje e barkut nga lëngu i akumuluar.
Për trajtimin e gastritit dhe ulcerave, lexuesit tanë përdorin me sukses aajin Monastik. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Ascitet (akumulimi jonormal i lëngut) prish funksionimin e mushkërive dhe organeve të traktit gastrointestinal.
Arsyet e akumulimit të lëngjeve mund të jenë të ndryshme: ascitet mund të shfaqen për shkak të disa çrregullimeve të trupit, patologjisë së organeve. Shkaku më i zakonshëm i ascites mund të jetë cirroza.
Diagnoza e ascites ndodh duke përdorur ultratinguj dhe ekzaminimin e mjekut. Pas diagnozës, trajtimi kërkon shumë kohë. Ju duhet të shpëtoni një person nga ascitet dhe nga sëmundja që e shkaktoi atë në të njëjtën kohë.
Kohëzgjatja e kursit, ashpërsia e sëmundjes, prognoza e mëtutjeshme varet nga shëndeti i njeriut, shkaku i sëmundjes. Ascitet mund të shfaqen papritmas ose gradualisht gjatë disa muajve.
Simptomat e ascites fillojnë të shfaqen nëse më shumë se një litër lëng është grumbulluar në bark.
Simptomat e akumulimit jonormal të lëngjeve:
- gulçim
- rritja e peshës dhe vëllimit të barkut,
- ënjtje e këmbëve
- belching,
- siklet gjatë lakimit
- shpërthimi i barkut, dhimbja,
- urth
- edemë scrotal (tek burrat).
Zakonisht, në fillim, një person i kushton vëmendje simptomave të tilla si zgjatja e kërthizës, zmadhimi i pjesës së barkut - në një pozicion në këmbë, barku varet, duket si një top, dhe kur një person shtrihet, barku "ndahet".
Tek gratë, shenjat e shtrirjes së bardhë mund të jenë një simptomë - kjo është një nga shenjat e ascites.
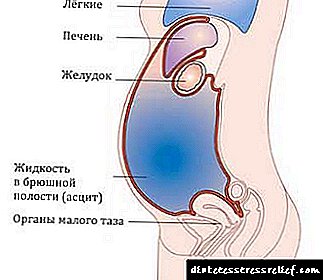
Disa simptoma shoqërohen me sëmundje shtesë, shkaku kryesor i ascites.
Për shembull, nëse lëngu i tepërt shkaktohet nga presioni në enët e mëlçisë, atëherë venat shprehen në bark (pjesën e përparme, anësore).
Nëse problemet janë në enët nën mëlçi, atëherë shenjat karakteristike të sëmundjes janë të vjella, verdhëza, vjellja.
Ascitet tuberkulare karakterizohen nga të gjitha sa më sipër, si dhe dhimbje koke, lodhje e shtuar, dobësi dhe një rrahje e shpejtë e zemrës.
Problemet me daljen në enët limfatike kontribuojnë në një rritje të shpejtë të barkut. Nëse ka mungesë të proteinave, atëherë shenjat e ascites janë ënjtje e ekstremiteteve, gulçim.
Nëse sëmundja shoqërohet me probleme në enët limfatike, atëherë është përshkruar një ultratinguj i venave, enët e zonës së problemit. Nëse dyshohet onkologjia, kryhet gjithashtu një skanim me ultratinguj.
Ascitet kronike të pankreasit
Ekududimi në zgavrën peritoneale me OP shfaqet shpesh, megjithatë, ascitet pankreatike është një fenomen patologjik mjaft i rrallë. Në disa raste, zhvillimi i një procesi të difuzionit në zgavrën e barkut nuk përfundon në mënyrë të favorshme; efuzioni reaktiv pasi OP është stabilizuar me një tendencë për të ngadalësuar akumulimin. Shkaku i tij, siç u përmend më lart, mund të jetë kompresimi dhe tromboza në sistemin e venave portal. Kjo më së shpeshti vërehet me OP ose me një sulm të rëndë të CP në një pacient me cirrozë të mëlçisë - efuzion pankreatik në sfondin e dekompensimit të cirrozës dhe dukurive në rritje të hipertensionit portal realizohet në ascitet reale.
Më shpesh, ascitet pankreatike ndodh gradualisht në pacientët me cista pankreatike që kullojnë në zgavrën e barkut të lirë. Faktorët e mëposhtëm kontribuojnë në zhvillimin e asciteve pankreatike: një bllok të nyjeve limfatike retroperitoneale (parapankreatitit) me hipertension në kanalin limfatik torakal, mungesë të rëndë të proteinave dhe energjisë si kwashiorkor.
Dallohen dy variante të rrjedhës klinike të ascites pankreatike. Në opsionin e parë, pas shfaqjes së krizës akute të dhimbjes, lëngu grumbullohet me shpejtësi në zgavrën e barkut, e cila është shkaktuar nga zhvillimi i nekrozës pankreatike fokale me kapjen e një pjese të sistemit të kanalit pankreatik me formimin e mëvonshëm të pseudocistëve që komunikojnë me zgavrën e barkut. Opsioni i dytë karakterizohet nga një akumulim gradual i lëngjeve në sfondin e një kursi nënklinik të CP, i cili vërehet më shpesh gjatë shkatërrimit të një zone të vogël të kistit pankreatik kronik.
Diagnostifikimi nuk është i vështirë. Ascitet përcaktohen fizikisht, konfirmohen nga studime shtesë (ultratinguj, metoda me rreze x). Ascitet shoqërohet shpesh me efuzion pleural dhe perikard, veçanërisht në pacientët me gjenezë të kombinuar të ascitëve (hipertensioni portal, kwashiorkor, hipertensioni i kanalit limfatik torakal).
Diagnostifikimi përfundimisht verifikohet nga laparocenteza. Vëllimi i lëngjeve në zgavrën e barkut është shpesh i rëndësishëm dhe mund të arrijë në 10-15 litra. Lëngu i marrë gjatë laparocentezës ka një ngjyrë të verdhë të lehtë, përmbajtja e proteinave nuk është më shumë se 30 g / l, me ekzaminim citologjik, mbizotërojnë limfocitet. Më rrallë, ascitet janë karakter natyral. Aktiviteti i enzimave pankreatike në lëng ascitik është rritur.
Laparocenteza me evakuim maksimal të lëngut intraperitoneal ka një efekt të përkohshëm, efuzioni në zgavrën e barkut përsëri shpejt grumbullohet. Laparocenteza nuk duhet të përsëritet, pasi ky është vetëm një trajtim simptomatik, megjithëse përkohësisht përmirëson cilësinë e jetës së pacientit. Laparocenteza e përsëritur përkeqëson pamjaftueshmërinë trofologjike dhe mund të provokojë simptoma të kwashiorkor për shkak të humbjes masive të proteinave me lëng ascitik.
Me ascitet pankreatike rekomandohet farmakoterapia me oktreotid (sandostatin) në doza normale për 2-3 javë, pastaj kryhet operacioni.
Meqenëse ascitet pankreatike shkaktohen kryesisht nga cistat pankreatike, trajtimi kirurgjikal mund të konsiderohet masa e vetme adekuate, dhe ndërhyrja më e sigurt është kullimi i brendshëm i cisteve. Si një trajtim shtesë, duhet të përdoren medikamente që synojnë trajtimin e cirrozës alkoolike, mbështetje ushqyese dhe korrigjimin e hipoproteinemisë, si dhe diuretikët (spironolactone).
Pleuria pankreatogjene
Eksuzioni pleural në pankreatit shpesh shoqëron ascitet pankreatike dhe ndodh më shpesh në prani të një kisti pankreatik afër ngjitur me diafragmën, veçanërisht kur është suppurating, si dhe me formimin e një fistula pankreatike që hapet në zgavrën pleural. Perforimi i një kisti acarues në zgavrën pleural çon në zhvillimin e pleuritit purulent.
Diagnostifikimi i pleuritit është i vështirë vetëm me një ekudat të lehtë, kur një ekzaminim fizik jo gjithmonë zbulon simptoma të pleuritizmit patognomonik. Diagnoza përfundimisht vendoset duke përdorur ekzaminimin me rreze x të organeve të gjoksit. Një vlerë e rëndësishme diagnostike është shpimi pleural, i cili lejon të sqarohet natyra e rrjedhjes dhe të përcaktohet taktikat e trajtimit të mëtutjeshëm. Përveç kësaj, me një efuzion masiv, veçanërisht purulent, një birë e zgavrës pleural mund të përdoret gjithashtu për qëllime terapeutike (evakuimi i eksudatit, eliminimi i atelektazës së kompresimit, futja e antibiotikëve në zgavrën pleural, etj.).
Natyra pankreatogjene e efuzionit konfirmohet nga përcaktimi i aktivitetit të enzimave pankreatike në të. Nëse komunikimi cistik-pleural dyshohet pas birrës, bëhet një studim kontrasti (pleurografia me kontrast të tretshëm në ujë) për të identifikuar një mesazh të tillë ose fistula të brendshme pankreatike.
Nëse vërtetohet se shkaku i efuzionit pleural është cista e pankreasit, ndërhyrja kirurgjikale në vetë cist është e nevojshme (kullimi i brendshëm ose i jashtëm, cistektomia, reseksioni pankreatik i krahut të majtë, etj.). Si një trajtim konservativ, oktreotidi (sandostatina) përdoret në një dozë prej 200 μg nënlëkurë 3 herë në ditë për disa javë, gjë që zvogëlon ndjeshëm prodhimin e përmbajtjes së kistit.
Venat varikoze të ezofagut dhe stomakut
Venat me variçe jo-hepatogjene të ezofagut dhe stomakut lindin kur vena e portalit dhe degët e saj ngjeshen nga një kokë pankreatike e zgjeruar ose kist pankreatik, ose për shkak të trombozës së tyre. Më e rrezikshmja është gjakderdhja e përhapur nga venat me variçe, simptomat kryesore të të cilave janë të vjella ose të vjella nga lloji “kafe”, melena, anemi akute postemorragjike, hipovolemia deri në tronditje hemorragjike.
Trajtimi konservativ i këtij ndërlikimi konsiston në terapi adekuate-infuzion-transfuzion, administrimin e etamsylate dhe doza të mëdha të acidit askorbik. Për të arritur hemostazën lokale, është e efektshme të përdorni sondën Blackmore, e cila kompreson venat me variçe të rrjedhshme të ezofagut dhe kardisë për disa orë (deri në një ditë). Nëse në këtë mënyrë nuk është e mundur të ndaloni gjakderdhjen e stomakut në mënyrë të qëndrueshme, drejtohuni ndërhyrjes kirurgjikale.
Përdoret një operacion minimalisht traumatik - gastrotomia dhe ndezja brenda venave të gjakderdhjes në kryqëzimin gastroesophageal me lidhjen paraprake të arteries së majtë të stomakut dhe splenic. Me venat me variçe të shkaktuara nga kompresimi i venës së portalit ose degëve të saj nga kisti pankreatik, kullimi ose heqja e kistit çon jo vetëm për të ndaluar gjakderdhjen, por edhe në zhdukjen e venave me variçe.
Mallory - Sindromi Weiss
Sindroma Mallory-Weiss zbulohet klinikisht në më pak se 3% të pacientëve, kur procesi inflamator ose shkatërrues në pankreasit manifestohet me të vjella të shpeshta ose të padallueshme. Baza morfologjike e sindromës përbëhet nga thyerje të mukozës dhe shtresës submukozale të murit të stomakut në zonën e tranzicionit gastrointestinal, kryesisht nga ana e lakimit më të vogël. Që të ndodhin pushimet, nevojitet një sfond strukturor karakteristik në formën e një ndryshimi dystrofik në shtresën submukozale me enë varikoze, infiltrimi perivaskular dhe mikronekrozë në pjesën kardiake të stomakut. Rëndësia e formave nënklinike të hipertensionit portal nuk përjashtohet.
Të njëjtët faktorë që kontribuojnë në sulmin e pankreatitit, marrjen e alkoolit dhe overeating, provokojnë zhvillimin e sindromës Mallory-Weiss. Në patogjenezë, rëndësia kryesore u jepet dislokimeve të funksionit të mbylljes së pulpës kardiale dhe pirorike, kundër së cilës një efekt provokues ka një rritje të papritur të presionit intragastrik gjatë të vjellave. Me rëndësi të veçantë është prolapsimi i mukozës së stomakut në lumen e ezofagut, si dhe prania e një hernie rrëshqitëse të vogël të hapjes ezofageale të diafragmës.
Manifestimet klinike të sindromës Mallory-Weiss përbëhen nga shenja klasike të gjakderdhjes në stomak dhe simptoma të humbjes së gjakut. Duhet të kihet parasysh se tek të rinjtë me pankreatit edematoz, pavarësisht gjakderdhjes, presioni i lartë i gjakut mund të vazhdojë për një kohë të gjatë, duke mos korresponduar me sasinë e humbjes së gjakut.
Diagnoza e sindromës Mallory-Weiss bazohet në të dhënat e urgjencës EGDS, e cila lejon jo vetëm të përcaktohet shkaku i gjakderdhjes dhe të përcaktohet thellësia e hendekut, por të kryhet hemostaza lokale. Gjatë kryerjes së endoskopisë, është i nevojshëm një ekzaminim i plotë i ezofagut, stomakut dhe duodenit, pasi që në pacientët me OP dhe përkeqësim të CP, erozioni akut dhe ulcerat shpesh mund të zbulohen.
Trajtimi për sindromën Mallory-Weiss përfshin futjen e ilaçeve antietetike: metoklopramide (cerucal) në mënyrë intramuskulare ose domperidone (motilium) sublingualisht në një dozë ditore prej 40 mg. Paralelisht, kryhet terapi hemostatike dhe infuzion-transfuzion. Trajtimi kirurgjik kirurgjik konsiston në futjen e një sete Blackmore (për 12 orë) si bazë e terapisë hemostatike. Në kushtet moderne, një diatermik endoskopik (bipolar) ose koagulim lazer i thyerjeve të mukozës konsiderohet një metodë alternative. Emërimi i detyrueshëm i PPI (omeprazole, lansoprazole, rabeprazole), të cilat parandalojnë proteolizën e trombit të formuar në lumen e stomakut për shkak të frenimit të theksuar të aktivitetit të pepsinës,
Lezione erozive dhe ulcerative të traktit gastrointestinal
Faktorët e rrezikut për zhvillimin e erozionit akut dhe ulcerat në pacientët me pankreatitit:
• pleqëri,
• dështimi i mëlçisë me encefalopati,
• dështimi i frymëmarrjes me hipoksemi të rëndë,
• hipovolemia dhe paqëndrueshmëria hemodinamike e shoqëruar,
• sindroma hepatorenale,
• peritoniti pankreatitogjen, proceset purulent-septike në pankreas dhe fibra parapankreatike,
• ndërhyrje traumatike për pankreatitin nekrotik ose sëmundje tjetër pankreatike.
Lezione akute erozive dhe ulcerative të zonës ezofagogastroduodenale mund të zbulohen me anë të ekzaminimit sistematik endoskopik në 2/3 e pacientëve me OP. Më shpesh, erozioni dhe ulcerat lokalizohen në pjesën e poshtme dhe në trupin e stomakut, më rrallë në duoden. Ulcera akute shpesh është e shumëfishtë.
Në zhvillimin e komplikimeve hemorragjike, faktori kohë ka rëndësi - gjakderdhja vërehet nga 3 deri në 20 ditë pas zhvillimit të shkatërrimit të pankreasit.
Patogjeneza e ulçerave akute, përparimi i ndryshimeve të hershme ulcerative nekrotike në mukozën dhe shfaqja e gjakderdhjes akute, si rezultat i këtyre, përfshijnë si vijon: shqetësimi i mikrocirkulacionit në zona të ndryshme të traktit digjestiv, stimulim i tepërt i sekretimit të stomakut me një ulje të aftësisë alkalizuese të sekretimit pankreatik, zbaticë duodenogastrike.
Efekti i kombinuar i ishemisë, acideve biliare dhe lisolecithinës, hipersekretimi i acidit klorhidrik dhe rritja e aktivitetit të pepsinës natyrisht zhvendos ekuilibrin mukozal të mëparshëm ekzistues drejt faktorëve të agresionit. Disordersrregullimet lokale të hemostazës shpesh kombinohen me një mangësi të faktorëve të koagulimit për shkak të dëmtimit të funksionit sintetik të mëlçisë në pacientët me CP dhe CP alkoolike të komplikuar nga hipertensioni portal portal subhepatik, sindromi hepatoprivial dhe dështimi i mëlçisë.
Në shumicën e pacientëve me pankreatitit, lezione akute erozive dhe ulcerative janë asimptomatike, ato rrallë manifestohen me një klinikë të gjakderdhjes masive, të vjella nga "baza kafeje" dhe shoku hemorragjik, ato më shpesh manifestohen nga melena, e cila shpesh ndodh vetëm një ditë pas gjakderdhjes. Vendi kryesor në diagnozë i përket ekzaminimit endoskopik, megjithëse gjakderdhja mund të dyshohet në pacientët me sonda nasointastinale nasogastrike ose me lumen të dyfishtë për ushqimin enteral.
Trajtimi është kompleks, përfshin lokal (me ndihmën e endoskopisë) dhe terapinë sistematike hemostatike, përdorimin e bllokuesve të sekretimit të stomakut, citoprotektorët dhe antioksidantët, e ndjekur nga futja e ilaçeve që përmirësojnë mikrocirkulimin dhe riparimin.
Gabimet e shpeshta në spitalet kirurgjikale janë anulimi i plotë i terapisë pas ndalimit të gjakderdhjes, përdorimi i atropinës, pirenzepinës, ranitidinës në doza standarde ose antacidet si bllokues, i cili nuk është absolutisht racional në "epokën" e IDU-ve. Barnat e zgjedhjes në këtë situatë janë omeprazoli dhe lansoprazoli për administrim parenteral. Me gjakderdhje intensive, përdorimi i oktreotidit, një analog sintetik i somatostatinës, është efektiv.
Trajtimi kirurgjik i ulcerave akute tregohet për gjakderdhje të zgjatur ose të përsëritur, pavarësisht hemostazës sistemike, lokale ose endoskopike në dispozicion të këtij institucioni.
Fistula e pankreasit
Fistula e pankreasit është një nga problemet e studiuara dobët të pankreatologjisë. Kjo është kryesisht për shkak të rrallësisë relative të këtij komplikacioni (megjithëse kohët e fundit është vërejtur një rritje në numrin e pacientëve me fistula pankreatike). Fistula e pankreasit shoqërohet gjithmonë me sistemin e kanalit të pankreasit, mund të lokalizohet në kokën, trupin ose bishtin e pankreasit.
Fistulat e pankreasit ndahen në:
• traumatike, post-nekrotike dhe postoperative,
• i plotë (terminal) dhe i paplotë (anësor),
• e jashtme (e hapur për lëkurë ose ka një kalim të formuar në plagën e murit të barkut ose zgavrën purulente ngjitur) dhe të brendshme (e hapur për zgavrën e kistit pankreatik, organet fqinje ose zgavrat e tjera - për shembull, pleural).
Për diagnostikimin e fistulës së pankreasit të jashtëm, është e nevojshme të përcaktohen enzimat pankreatike në shkarkimin fistuls dhe fistulografinë.
Në trajtimin e fistulës së pankreasit, kombinimi më racional i metodave konservatore dhe kirurgjikale. Fistulat jo të plota dhe jo të komplikuara trajtohen në mënyrë konservatore, sipas programit standard të terapisë me CP me sanitare shtesë të rrjedhës fistulare dhe kaviteteve, eleminimin e maceracionit rreth rrjedhës fistulare. Trajtimi konservativ i fistulave pankreatike është bërë shumë më i suksesshëm kohët e fundit në lidhje me futjen e oktreotidit (sandostatin) në pankreatologji. Kur përdorni këtë ilaç, vërehet një ulje në sasinë e shkarkimit nga kalimi i rrëmbyeshëm për 10 herë ose më shumë, gjë që ju lejon të kompensoni shqetësimet e elektrolitëve me ujë, të sanitoni në mënyrë adekuate pasazhin fistuls dhe të eleminoni makerimin e lëkurës. Ekzistojnë dëshmi që oktreotidi në një dozë ditore prej 100-300 μg ndihmon në mbylljen e fistulës në më shumë se 70% të pacientëve brenda 6 ditësh.
Ekzistenca e zgjatur e fistulave pankreatike çon në komplikime të ndryshme: malabsorbim për shkak të humbjes ekzogjene të enzimave, insufiçiencës trofologjike për shkak të malabsorption dhe humbjes së zgjatur të proteinave, lëngjeve dhe elementëve gjurmë me shkarkimin nga kursi fistuloz, komplikime purulente (suppurimi i fistulës, absceset e buzës omental), ndërprerja lezione të ndryshme të lëkurës përreth pasazhit fistuls (dermatit ulcerativ, ekzemë), gjakderdhje arrosive.
Për të përcaktuar indikacionet për trajtimin kirurgjik, veçanërisht gjatë terapisë konservatore të zgjatur (4-6 javë) dhe joefektive, është e nevojshme të kryhet fistulografi, në të cilën është e mundur të identifikohet lidhja e kursit fistuls me GLP, prania e strijave, formacioneve cistike. Një rritje në kohëzgjatjen e terapisë konservatore në pacientët me fistula të pankreasit keqëson rezultatet e menjëhershme të ndërhyrjes kirurgjikale. Me fistula të jashtme të pankreasit të plotë ose përfundimtar që janë rezistent ndaj farmakoterapisë, një alternative për ndërhyrjen kirurgjikale mund të jetë terapia e okluzionit - "mbushja" e fistulës dhe pjesëve të sistemit të kanalit pankreatik me materiale polimerike.
Sindroma gelatopriviale, insuficenca tepatocelulare dhe encefalopati hepatike
Sindroma xhelopopiviale është një ndërlikim i sëmundjeve akute, të rënda të pankreasit. Shkaqet e sindromës hepatopriviale:
• dëmtim i drejtpërdrejtë i mëlçisë me goditje pankreatike, hemorragjike ose traumatike, e kombinuar me një dëmtim të pankreasit (i ashtuquajturi mëlçi i shokut),
• pankreatiti i rëndë shkatërrues, që ndodh me endotoksemi ekstreme me trajtim jo adekuat (të ashtuquajturat insuficiencë pankreatike-hepatike),
• dehje mikrobike në rast të një infeksioni shumë invaziv ose të përgjithësuar në fazën e komplikimeve purulente të OP (i ashtuquajturi dështimi infektiv i mëlçisë infektive, ose mëlçisë septike),
• tromboza e venave portal,
• ndërhyrje kirurgjikale në pankreas (emergjente ose e planifikuar) me trauma të konsiderueshme dhe pamjaftueshmëri të mbrojtjes anestetike, veçanërisht në sfondin e shkeljeve të rëndësishme të mëlçisë para operacionit,
• Kolestaza ekstreme dhe e zgjatur, veçanërisht në sfondin e dëmtimit të mëlçisë hipoksike dhe toksike për shkak të operacionit, OP, simptomave të tërheqjes, një mbidozë të barnave hepatotoksike, etj.
Ashpërsia e sindromës hepatopriviale karakterizohet nga ndryshime të ndryshme në thellësi në funksionin sintetizues të proteinave të mëlçisë, kryesisht, ndryshime në përmbajtjen e proteinave të hirrës (albumin, transferimin, kolinterazën serum), shfaqjen e shënuesve të citolizës dhe kolestazës.
Trajtim kompleks - etiotropik, patogjenetik dhe simptomatik. Qasjet etiologjike janë të ndryshme dhe kanë për qëllim korrigjimin e shkakut të menjëhershëm të sindromës. Përdorimi i hepatoprotektorëve (heptral, ursofalk, forte esenciale), antioksidantë (acidi askorbik, oligogai-Se, unitiol, etj.), Glukokortikoideve (prednizoloni, metilprednizoloni), terapia detoksifikuese dhe mbështetja ushqyese janë të justifikuara patogjenetikisht. Detoksifikimi përfshin jo vetëm terapi infuzive, por edhe metoda hemokorrecionale ekstrakorporale (plazmafereza, hemosorbimi). Administrimi oral i enterosorbentëve (enterosgel, polifan) është gjithashtu i efektshëm, dhe laktuloza (dufalac) është shumë e efektshme.
Pamjaftueshmëria hepatocelulare është një shkallë ekstreme e sindromës hepatopriviale që mund të shoqërojë format e rënda të OP, kolestazës së zgjatur kundër sfondit të bllokut të pjesës intrapancreatic të kanalit biliare të zakonshëm, CP të varur nga biliare me një bllok të zgjatur të llogaritjes së tubit biliare të zakonshëm. Zhvillimi i insuficiencës hepatopelulare tek pacientët me pankreatitit është rrallë i plotë, pasi me hepatitin viral ose ilaç të plotë, ai vazhdon shpesh sipas një lloji të zgjatur, gjë që vjen për shkak të një efekti të caktuar hepatostabilizues të disa komponentëve të kujdesit intensiv.
Manifestimi kryesor klinik i insuficiencës hepatocelulare është encefalopatia hepatike. Termi encefalopati hepatike kuptohet se nënkupton tërë kompleksin e çrregullimeve cerebrale që zhvillohen si rezultat i dëmtimit akut ose kronik të mëlçisë. Disordersrregullimet neurologjike dhe mendore potencialisht të kthyeshme ndryshojnë në intensitet dhe mund të vërehen në kombinime të ndryshme, gjë që bën të mundur dallimin fazat (ashpërsia) e encefalopatisë hepatike.
Trajtimi i encefalopatisë hepatike mbetet një detyrë e vështirë, pasi eleminimi i faktorit etiologjik të sëmundjes është larg nga gjithmonë e mundur, dhe qasjet terapeutike të përdorura aktualisht janë shumëkomponente dhe jo të standardizuara. Shumica e gastroenterologëve rekomandojnë përdorimin e ushqimit me proteina të ulët, përdorimin e laksativëve dhe metodave të ndryshme të pastrimit mekanik të zorrëve, përdorimin e antibiotikëve për qëllim të dekontaminimit të zorrëve, metabolitëve të ndërmjetëm të ciklit të ure, metabolizmat e aminoacideve të degëzuara, antagonistët e receptorëve të benzodiazepinës dhe ilaçeve të tjera.
Për të zvogëluar formimin e amoniakut në zorrë, përdoret laktuloza (duphalac) - një disakaride sintetike që zbërthehet në zorrë në acide laktike dhe acetike, ul pH në lumen e zorrëve, frenon aktivitetin e baktereve të amoniakut dhe zvogëlon thithjen e amoniakut. Doza e barit zgjidhet individualisht (nga 30 në 120 ml në ditë). Nëse nuk është e mundur të përdorni ilaçin, ajo përshkruhet në një klizmë (300 ml shurup për 700 ml ujë 2 herë në ditë).
Rëndësia mbizotëruese e hiperammonemisë në patogjenezën e encefalopatisë hepatike është baza për emërimin e barnave që forcojnë neutralizimin e amoniakut në mëlçi. Më e zakonshme është L-ornitina-L-aspartati.
Debutimi i insuficiencës hepatocelulare me sindromën hemorragjike është i mundur - ekzistojnë gjakderdhje nga hunda dhe mitra, hemorragji në vendet e injeksionit dhe kanosjes së venave, hemorragji nënlëkurore në këmbë, në vendet e ekspozuara ndaj presionit, gjasat për gjakderdhje gastrointestinale rriten.
Kriteret laboratorike për insuficencën hepatocelulare në rast të kolestazës fillestare karakterizohen me hiperbilirubinemi, dhe ekziston një “ndryshim i liderit” - proporcioni i bilirubinës së pakonkuruar rritet. Me dëmtim të mëlçisë shoku, sindromi hepatorenal pas operacionit me rezultat në encefalopati, hiperbilirubinemia mund të jetë e moderuar. Hiperkolesterolemia zhduket, përqendrimi i kolesterolit të përgjithshëm në serumin e gjakut i afrohet kufirit të poshtëm të normës (3.5 mmol / L), përmbajtja e përbërësit të kolesterolit të pasterifikuar është ulur veçanërisht. Sasia absolute e albuminës zvogëlohet ndjeshëm (deri në 20 g / l), megjithë uljen e katabolizmit të stresit, ndryshime të paqarta në nivelin e ure dhe mbështetje të mjaftueshme plastike duke përdorur ushqimin artificial.
Hipalbuminemia përfundimtare shpesh kombinohet me hiperazotemi. Një pjesë e konsiderueshme e skorjeve azotike janë polipeptidet e azotit që nuk thithen nga mëlçia. Aktiviteti i pseudokolinesterazës serum dhe përqendrimi i ceruloplazminës, transferohet në mënyrë të ndjeshme e transferimit, gjë që tregon çrregullime të thella të funksionit sintetizues të proteinave të mëlçisë. Një formë e zgjatur e insuficiencës hepatocelulare karakterizohet nga zhvillimi i sindromës së edemës, duke përfshirë ascitet, një rol të rëndësishëm në zhvillimin e të cilit luhet jo vetëm nga hipoproteinemia progresive dhe një rritje e presionit venoz portal, por edhe një rënie në çaktivizimin e mëlçisë nga aldosteroni.
Ndryshime domethënëse në koagulogram janë karakteristikë e insuficiencës hepatocelulare: një ulje progresive e indeksit të protrombinës (deri në 60% dhe më e ulët), proconvertina (nën 40%), një ulje e moderuar e përqendrimit të fibrinogjenit, përkundër pranisë në disa pacientë të një procesi aktiv purulent-inflamator, i cili zakonisht kontribuon në hiperkoagulimin. Në të njëjtën kohë, aktiviteti i fibrinolizës dhe proteolizës rritet.
Sindromi i laboratorit citolitik në pacientë të tillë karakterizohet nga shenja të një rritje të pafavorshme të aspartillaminotransferazës dhe normalizim të rremë të koeficientit të de Ritis. Aktiviteti i lartë i γ-glutamil transpeptidazës mbetet, por në rastet më të rënda zvogëlohet. Duke marrë parasysh një ulje të konsiderueshme të aktivitetit të faktorëve mbrojtës antioksidues natyral, madje edhe një rritje e moderuar e peroksidimit të lipideve (e përcaktuar nga përqendrimi i konjugateve malondialdehyde dhe diene) ka një efekt negativ në trupin e pacientit me sindromën hepatopriviale dhe mund të shkaktojë një rritje të insuficencës hepatocelulare.
Trajtimi i suksesshëm i insuficiencës hepatocelulare është i mundur vetëm në fazën e precoma. Transfuzioni i zëvendësimit, i cili ju lejon të mirëmbani furnizimin me energji dhe nivelin e procoagulantëve (plazma amtare me doza të mëdha të vikasol), nuk jep një efekt të qëndrueshëm. Kur përdorni substrate energjetike (glukozë), duhet të mbahet mend për një ulje të tolerancës ndaj insulinës ekzogjene me mundësinë e një gjendje hipoglikmike.
Rimbushja e infuzionit të mungesës së albuminës me përdorimin e saluretikëve (me veshkat pak të dëmtuara) mund të zvogëlojë ashpërsinë e sindromës edematoze-ascitike. Për të shtypur rritjen e tepërt të baktereve, tregohet gëlltitja e antibiotikëve jo resorbable si kanamicina (deri në 4 g / ditë), tobramicina, polimksina, etj.
Ata përdorin antioksidantë të drejtpërdrejtë (vitaminë E deri në 600-800 mg / ditë në mënyrë intramuskulare, dibunol brenda), si dhe ilaçe që stabilizojnë sistemet e mbrojtjes antioksiduese endogjene (5 ml unitiol 2-3 herë në ditë). Përdorimi i hepatoprotektorëve (heptral, fortesë thelbësore, etj.) Mund të jetë joefektive duke ruajtur faktorët patologjikë që çuan në insuficencë hepatocelulare.
Një ulje në ashpërsinë e hiperbilirubinemisë me një rritje të përqendrimit të procoagulantëve dhe një ulje në aktivitetin e fibrinolitikut në gjak, një normalizim të qëndrueshëm të përmbajtjes së albuminave të serumit, ceruloplazminës (dhe më vonë aktivitetin e kolinterterazës në serum), një ulje në shprehjen e produkteve të peroksidimit të lipideve në gjak me një shërim të vazhdueshëm të vetëdijes së durimit të ndërgjegjësimit të vetëdijes së durimit të durueshmërisë së vetëdijes së durimit.
Pse lind patologjia?
Shkaqet e grumbullimit të lëngjeve:
- onkologji (formimi malinje),
- cirroza e mëlçisë (që gjendet në 75% të njerëzve)
- dështimi i zemrës
- sëmundje të ndryshme të veshkave
- tuberculosis,
- presion i rritur në mëlçi,
- sëmundjet gjinekologjike (te gratë),
- pankreatitin.
Një nga rastet më të vështira është prania e onkologjisë. Një pacienti që ka një prognozë zhgënjyese dhe simptoma të rënduara mund të përshkruhet kirurgji.
Të porsalindurit gjithashtu mund të vuajnë nga ascitet. Zakonisht shkaktohet nga çrregullime të zhvillimit në aparatin tretës te një fëmijë, edemë të ndryshme kongjenitale.
Sigurisht, në këtë rast, shkaqet kryesore të patologjisë janë sëmundje të ndryshme ose zakone të këqija të nënës që mbante fëmijën.
Lëngu i tepërt mund të shkaktojë mungesë të proteinave në ushqimin e foshnjës. Ndonjëherë prognoza e ascites për të sapolindurit është zhgënjyese
Për të kuptuar saktësisht pse lëngu i tepërt filloi të grumbullohet në trup, duhet të vizitoni një specialist dhe t'i nënshtroheni diagnostikimit të pajisjeve.
Mekanizmi i grumbullimit të lëngjeve dhe diagnostifikimi
Zhvillimi i sëmundjes tek secili person ndodh në mënyra të ndryshme. Le të shohim trupin e njeriut për të kuptuar më mirë si ndodh kjo.
Brenda është membrana seroze (membrana) që mbulon organet. Mbulon disa plotësisht, disa mezi prek. Përveç organeve mbështjellëse, membrana prodhon lëng.
Gjatë ditës, ajo sekretohet dhe absorbohet, duke lejuar që organet të punojnë normalisht dhe të mos ngjiten së bashku. Nëse një person vuan nga lëngu i tepërt, atëherë funksioni i prodhimit të tij shkelet.
Procesi i kundërt zhvillohet, duke krijuar një mjedis të favorshëm për toksinat. Në lidhje me këtë, shfaqen edhe simptoma karakteristike.
Nëse një person është i sëmurë me cirrozë të mëlçisë, atëherë lëngu grumbullohet në një mënyrë tjetër.
Ekzistojnë katër mënyra të formimit të ascites:
- Me cirrozë të mëlçisë, presioni rritet, si rezultat i të cilit ka një akumulim të lëngjeve në bark, dmth.
- Trupi përpiqet të zvogëlojë ngarkesën e venave me kullimin limfatik. Formohet hipertensioni limfatik (trupi nuk mund të përballojë ngarkesën), lëngu rrjedh nga enët në zgavrën e barkut. Për një kohë, ajo thith në lëng, pastaj pushon së tejkaluari me të,
- Me cirrozë të mëlçisë, numri i qelizave të mëlçisë zvogëlohet, prodhohen më pak proteina, lëngu largohet nga enët, peritoneumi i lirë pushon të jetë i tillë,
- Njëkohësisht me akumulimin e lëngjeve në zgavrën e barkut, ndodh një rrjedhje e lëngut nga gjaku. Pastaj pason një ulje në sasinë e urinës së lëshuar, presioni i gjakut rritet.
Pas pikës së katërt, akumulimi i lëngjeve është më i shpejtë dhe përkeqësohet. Komplikime të mëtejshme për shkak të onkologjisë (nëse ka) janë të mundshme.
Nëse një person vuan nga dështimi i zemrës, atëherë presioni në mëlçi kërce, si rezultat i së cilës lëngu avullon nga enët e tij.
Procesi inflamator i peritoneumit provokon një prodhim të madh të lëngjeve, të cilat nuk mund të përballojnë, si rezultat i së cilës depërton në peritoneum.
Mjekët zakonisht përdorin ultratinguj, i cili ndihmon në diagnostikimin e ascites. Së bashku me këtë, një mëlçi ekzaminohet për cirrozë.
Edhe ultrazërit bëhen për të kuptuar gjendjen e zemrës, venat e pacientit, vendin e grumbullimit të lëngjeve.
Ju mund të bëni një ekzaminim pa ultratinguj - për të bërë një palpim të barkut të pacientit. Nëse ndjehen dridhje të lëngjeve, atëherë ascitet diagnostikohen.
Teknologjitë moderne dhe ultrazërit ju lejojnë të konsideroni një lëng me një vëllim prej më shumë se gjysmë litri.
Aplikoni hepatoskintigrafi (një analog i ultrazërit) për të vendosur gjendjen e mëlçisë, shkallën e cirrozës.
Shkalla e cirrozës, zhvillimi i saj përcaktohet nga një koagulometër - një pajisje që ndihmon për të përcaktuar koagulimin e gjakut.
Mjekët ndonjëherë bëjnë teste të gjakut venoz për α-fetoproteinë, e cila mund të zbulojë kancerin e mëlçisë që shkakton lëng të tepërt.
Një rreze X e organeve gjithashtu ndihmon në diagnostikimin. Për shembull, një rreze X e mushkërive do të ndihmojë në identifikimin e shkallës së tuberkulozit, praninë e lëngjeve, shkakun e akumulimit të lëngjeve.
Ekziston angiografia - një studim i enëve të gjakut (një analog i ultrazërit), i cili ndihmon për të identifikuar shkaqet e ascites (ascites me origjinë vaskulare).
Një analizë biopsie e peritoneumit dhe mëlçisë është e mundur. Ndonjëherë mjekët bëjnë një provë fluide, pasi të bëjnë hulumtime. Pacienti mund të përshkruhet një analizë e ure, natrium, kreatininës, kaliumit.
Metodat për trajtimin e sëmundjes
Tani ka disa mënyra për të trajtuar ascitet. Kjo sëmundje shoqërohet më shpesh me shkelje të traktit gastrointestinal, mëlçisë.
Për trajtimin e gastritit dhe ulcerave, lexuesit tanë përdorin me sukses aajin Monastik. Duke parë popullaritetin e këtij produkti, vendosëm ta ofrojmë atë në vëmendjen tuaj.
Duke pasur parasysh këtë fakt, mjekët më shpesh përshkruajnë një dietë pa ushqime të rënda, ushqime të dëmshme, alkool dhe kripë.
Rekomandohen supat me pak yndyrë, supat dietike të gatuara në mish pule, viçi. Qull duhet të zëvendësohet me arra.
Pacientët me ascitë duhet të ndjekin rreptësisht një dietë, përndryshe ekziston rreziku i komplikimeve ose relapsit të sëmundjes.
Ju nuk mund të hani rrepkë, hudhër, qepë, rrepka, qerre, lakër, rrepë, lloje të ndryshme të agrumeve. Vetëm qumështi i dobët dhe produktet e qumështit të dobët duhet të hahen.

Ju nuk mund të hani të skuqura, të kripura, pikante. Mish të ndryshëm të duhanit, salcice, mishi nuk rekomandohen. Confmbëlsirat nga brumi, çdo pjekje është gjithashtu e pamundur.
Sidoqoftë, dieta për këtë sëmundje nuk nënkupton një ulje të konsiderueshme të shumëllojshmërisë së dietës njerëzore. Pacienti duhet të konsumojë pije të ngrohta.
Nëntëdhjetë përqind e enëve duhet të zihet në avull. Buka mund të thahet. Rekomandohen supat e mishit me pure. Mund të gatuani qull pa miletë.
Vezët mund të konsumohen si një omëletë, një ose dy herë në javë. Për ëmbëlsirë, ju mund të hani pelte, marshmallows.
Qëllimi kryesor i një trajtimi të tillë është arritja e humbjes së peshës së pacientit. Pas një jave, një person duhet të humbasë të paktën dy kilogramë.
Nëse kjo nuk ndodh, atëherë ai dërgohet në spital, rekomandohen diuretikët. Pacienti shpesh teston për elektrolite në gjak.
Pasi të kalojë një kurs të tillë trajtimi, parashikimi i një gjendjeje për një person që vuan nga ascites mund të përmirësohet.
Operacioni përshkruhet në raste veçanërisht të rënda, nëse trajtimi me dieta dhe ilaçe nuk ndihmon. Si rregull, me një vendim të tillë, prognoza e ascites është zhgënjyese.
Ka të ngjarë që një pacient i tillë të ketë një nga fazat e onkologjisë. Simptomat e ascites dhe metodat e hulumtimit harduerik do të ndihmojnë për të përcaktuar këtë në më shumë detaje.
Tani ekzistojnë operacionet e mëposhtme për trajtimin e ascites:
- instalimi i një shunt peritoneovenous,
- paracenza, shpimi i murit abdominal (transudati nxirret pas punksionit),
- transplantimi i mëlçisë.
Operacioni më i zakonshëm për të eleminuar ascitet është një birë e murit të barkut, në të cilin lëngu i lirë thjesht derdhet.
Llojet e tjera të ndërhyrjes kërkojnë kushte të veçanta - anestezi, monitorim të afërt. Për shembull, një transplantim i mëlçisë bëhet me shkallë të ndryshme të onkologjisë.

Nëse pacientit i ishte përshkruar paracenteza, bëhet anestezi lokale - zona e kërthizës. Pas kësaj, kryhet një prerje prej një centimetri në gjatësi, fillon pompimi i lëngut të tepërt.
Ky operacion përfshin një pozicion ulur të pacientit.
Duhet të theksohet se operacioni ka disa kundërindikacione. Ekziston një rrezik nga koma hepatike, gjakderdhja e brendshme.
Pacientët me sëmundje infektive, ky lloj operacioni është kundërindikuar. Paracenteza ndonjëherë shkakton komplikime - emfizemë, hemorragji në zgavrën e barkut dhe mosfunksionim të organeve.
Ndonjëherë operacioni kryhet duke përdorur ultratinguj. Pas operacionit, lëngu i akumuluar mund të rrjedhë jashtë trupit të pacientit për një kohë të gjatë, gjë që ndihmon për të hequr qafe sëmundjen.
Ata që duan të heqin qafe ascitet mund të përdorin metoda alternative të ilaçeve që lehtësojnë simptomat e sëmundjes.
Mjekësia alternative është menduar për ata që kanë simptoma relativisht "të butë" të akumulimit të lëngjeve, një prognozë premtuese dhe pa dyshim për shkallë të ndryshme të onkologjisë.
Kungulli ndihmon në funksionimin e mëlçisë. Për trajtimin e ascites (akumulimi i lëngut), ju mund të bëni drithëra kungulli, kunguj të pjekur.
Tinktura e majdanozit shpesh përdoret si diuretik. Dy lugë majdanozi ngjyhet në një gotë me ujë të nxehtë.
Kapaciteti duhet të mbyllet, duhet të insistohet për dy orë. Ju duhet të pini njëqind mililitra infuzion pesë herë në ditë.

Majdanozi mund të ngjyhet në qumësht. Ju duhet të merrni një rrënjë majdanozi, zhytni në një litër qumësht të nxehtë, vendosni në një banjë me ujë. Këmbëngulni gjysmë ore. Pija duhet të jetë në sasinë e mësipërme.
Mjekët shpesh përshkruajnë diuretikë. Një ilaç i ngjashëm mund të përgatitet në shtëpi. Për shembull, ju mund të bëni një zierje të pods fasule.
Podet duhet të copëtohen - keni nevojë për dy lugë pluhur të tillë. Tjetra, duhet të vloni pluhurin në ujë (dy litra) për pesëmbëdhjetë minuta.
Për të kapërcyer ascitet, duhet të pini tre herë njëqind mililitra në ditë.
1 Arsyet e zhvillimit të patologjisë
Me ascitet, një akumulim i lëngjeve ndodh në zgavrën e barkut, i cili nuk ka një rrjedhje. Në shumicën e rasteve, mjekët e shoqërojnë këtë patologji me një shkelje të ekuilibrit të ujit-kripë dhe edemës. Shtë e vështirë të supozohet se një person ka ascites. Një person vazhdon të jetojë si zakonisht derisa të shfaqen simptomat e para serioze, derisa patologjia të fillojë të ndikojë negativisht në mirëqenien e pacientit.

Ascitet onkologjike mund të ndodhin në sfondin e shumë sëmundjeve serioze, kur një ose një organ tjetër nuk është në gjendje të përballojë barrën që i është ngarkuar. Akumulimi i lëngjeve në peritoneum shfaqet me kancer të mëlçisë, zemrës dhe veshkave. Këto organe janë të përfshirë në shpërndarjen e lëngjeve në të gjithë trupin. Nëse problemet janë nga sistemi kardiovaskular, atëherë ato shkaktohen nga defektet e valvulave, miokarditi.
Dështimi i veshkave i shkaktuar nga hipoplazia, tuberkulozi, kanceri, dehja e përgjithshme e trupit gjithashtu shkakton akumulimin e lëngjeve në zgavrën e barkut. Hepatiti dhe cirroza provokojnë zhvillimin e patologjisë.
Shkaku i patologjisë mund të jetë onkologjia. Kur qelizat e kancerit shumohen, ato ndikojnë në funksionimin e shumë organeve dhe sistemeve, veçanërisht nëse tumoret sekondarë u shfaqën në këto organe për shkak të qelizave kancerogjene që hynë në organ me gjak. Organi pushon së punuari në mënyrën e tij të zakonshme, dhe si rezultat - akumulimin e lëngut në sasi të mëdha.

2 Karakteristikë
Ascitet kanë karakteristika të veçanta karakteristike vetëm për të. Për shembull, nëse një person është i vendosur në shpinë, atëherë stomaku fillon të ulet në anët. Kjo për faktin se lëngu shpërndahet. Një simptomë tjetër është një buton barku. Nëse ju vini dorën në stomak, tingulli për shkak të lëngut të grumbulluar do të jetë i shurdhër. Sëmundja mund të shoqërohet me presion të lartë të gjakut dhe probleme me frymëmarrjen. Në gjendje të lënë pas dore mund të ndodhë prolapsi i rektumit.
Trajtimi i ascites varet nga shkaku i formimit të tij. Për të hequr lëngun e grumbulluar, pacienti i nënshtrohet laparocentezës, qëllimi i së cilës është të pompojë lëngun pas shpimit të barkut.
Me faza të përparuara të kancerit, ascitet manifestohet domosdoshmërisht nga zgjatja e mureve të barkut. Venat që kalojnë në këtë zonë janë holluar shumë. Lëngu gjithashtu mund të grumbullohet në rajonin pleural. Me kancer, mundësia e zhvillimit të ascites, sipas mjekëve, është 10%.
Por jo çdo kancer mund të shoqërohet me ascites. Zhvillimi i patologjisë është i mundshëm nëse pacienti:
- kanceri kolorektal
- kanceri i stomakut ose zorrës së trashë
- tumore malinje të gjëndrave gjitare ose vezoreve.

3 Jetëgjatësia
Me dëmtimin e pankreasit, shanset për zhvillimin e ascites janë pak më pak. Ato janë më të larta në kancerin e vezoreve, deri në 50%. Vdekja me këtë patologji nuk ndodh nga kanceri, përkatësisht nga ascitet. Happensfarë ndodh kur lëngu grumbullohet në zgavrën e barkut?
Presioni intra-abdominal ngrihet, për shkak të të cilit diafragma zhvendoset. Ajo lëviz në zgavrën e gjoksit. Shtë e natyrshme që procesi i frymëmarrjes dhe puna e zemrës të shqetësohen.
Në gjendje të shëndetshme, lëngu është gjithmonë i pranishëm në zgavrën e barkut. Vëllimet e tij janë të vogla, prania është e nevojshme. Parandalon lidhjen e organeve të brendshme dhe parandalon që ata të fërkojnë njëri-tjetrin.
Vëllimi i lëngjeve në zgavrën e barkut rregullohet vazhdimisht. Teprica është zhytur. Me onkologji, ky proces plotësisht pushon së funksionuari. Ndoshta zhvillimi i ngjarjeve në dy drejtime. Në rastin e parë, prodhohet shumë lëng, në të dytin nuk mund të përthithet plotësisht. Si rezultat, ndodh asciti. E gjithë hapësira e lirë është e zënë nga lëngu. Një gjendje konsiderohet e rëndë kur vëllimi i lëngut të spërkatur është 25 litra.
Qelizat e kancerit janë në gjendje të depërtojnë në peritoneum, duke prishur funksionin e tij të thithjes, sasia e lëngut rritet.

Ascitet nuk ndodhin në 1 moment. Akumulimi ndodh gradualisht - nga disa javë në disa muaj, kështu që faza fillestare vazhdon pa u vënë re. Presioni në gjoks rritet. Becomesshtë e vështirë për pacientin të kryejë veprime të thjeshta.
Kursi i sëmundjes ndikohet shumë nga fokusi kryesor - kanceri. Sa më e rëndë të jetë gjendja, aq më e vërtetë është fillimi i fazës terminale. Fillimisht, ascitet nuk ndikojnë në gjendjen e pacientit, atëherë, pasi lëngu grumbullohet, shfaqen simptoma që janë shumë të ngjashme me apendiksit.
Nëse ndërhyni me kohë dhe filloni trajtimin, rezultati mund të jetë i favorshëm. Për ta bërë këtë, hiqni lëngun e tepërt dhe ndiqni një dietë. Shumë herë, jeta e pacientit varet plotësisht nga rrjedha e sëmundjes themelore, mosha dhe gjendja e trupit.
Shumë faktorë ndikojnë në jetëgjatësinë me akumulimin e lëngjeve: nëse trajtimi u krye, sa efektive ishte, si zhvillohet tumori malinje. Nëse gjendja e pacientit është jashtëzakonisht e rëndë, dhe kanceri është në një fazë të përparuar me metastaza, dhe ascitet vazhdon të zhvillohet me shpejtësi, simptomat e sëmundjes rriten, dhe trajtimi nuk jep rezultate pozitive. Në këtë rast, pacientët mund të jetojnë nga disa javë në disa muaj.
Nëse gjendja është e butë ose e moderuar, dhe trajtimi është efektiv, atëherë pacientët e tillë mund të jetojnë sa duhet. Në këtë rast, mund të shpresojmë se terapia e suksesshme do të çojë në arritjen e faljes së plotë ose të pjesshme të kancerit dhe ascites. Por është e nevojshme të ndiqni të gjitha rekomandimet e një specialisti, të jeni vazhdimisht nën vëzhgim dhe të raportoni ndryshimet më të vogla në trup tek mjeku që merr pjesë.
Karakteristikat e dietës për pacientët me pankreatit dhe gastrit
- Mëngjesi - qull gjysmë i lëngshëm në ujë ose qumësht (oriz, bollgur, hikërror, bollgur nga ana tjetër), mish i zier me pak yndyrë, çaj i dobët, cookie-t pa ftohur.
- Dreka ose dreka - omëletë nga dy vezë pa yolks, lëng frutash të holluar.
- Dreka - supë me perime, viçi stroganoff nga mishi i gatuar para, bukë e bardhë e thatë, perime dhe fruta të pjekura, patate të ziera, komposto.
- Rostiçeri - gjizë, supë me trëndafil të egër.
- Darka - peshk i zier ose i pjekur, perime pure, çaj me qumësht.
- Para se të shkoni në shtrat, kërkohet qumësht ose kefir.
Përdorimi i qumështit ose produkteve të qumështit të fermentuar në receta duhet të koordinohet me llojin e gastritit të vendosur - me aciditet të ulët, e gjithë qumështi zëvendësohet me ujë ose kefir. Sasia e sheqerit, duke pasur parasysh përmbajtjen natyrale në fruta dhe perime, nuk duhet të kalojë 40 g në ditë dhe 15 g në të njëjtën kohë.

Rekomandime për dietën
Nëse ndiqni disa rregulla të thjeshta të të ngrënit, një stomak i shëndetshëm është në gjendje të tretet, pa dëmtuar veten, pjesën më të madhe të asaj që njerëzit e sëmurë duhet të heqin dorë. Për të parandaluar zhvillimin e sëmundjeve kronike të traktit gastrointestinal, një kulturë ushqimore nuk është më pak e rëndësishme sesa cilësia e ushqimit të konsumuar, dhe për ata tashmë të sëmurë nga gastriti dhe pankreatiti, respektimi i tij është absolutisht i nevojshëm. Parimet kryesore:
1. Shmangni overeating. Sasi të tepërt të ushqimit shtrihen dhe irritojnë muret e stomakut, duke krijuar kushte për inflamacion dhe ulçera, përveç kësaj, mund të ndodhin djegie të zemrës, ngecje dhe kalbje të ushqimit, duke kontribuar në prishjen e pankreasit.
2. Ushqimi duhet të jetë i shpeshtë dhe i rregullt. Gjatë periudhës së acarimit, është e nevojshme të hani 6 herë në ditë, pas një jave - 5, për sëmundje kronike - të paktën 4 herë. Kalimi i ushqimit të ngurtë nga stomaku në zorrë është 3-6 orë, menyja për çdo ditë është përpiluar në mënyrë që 3-4 orë pas një vakt të ketë një meze të lehtë.
3. Mëngjesi duhet të jetë sa më shpejt që të jetë e mundur, dhe një darkë e lehtë - jo më vonë se 3 orë para gjumit. Kur një person fle dhe është në një pozitë horizontale, tretja në stomak praktikisht ndalet, dhe prishja mund të fillojë.
4. Kur pankreatiti është veçanërisht i rëndësishëm për përtypjen e ushqimit. Kjo do të parandalojë acarimin mekanik, do të shpejtojë tretjen, do të zvogëlojë ngarkesën në pankreas. Mbushja e një hamburgeri të madh çdo ditë në pushimin prej pesë minutash është mënyra më e mirë për të arritur në spital sa më shpejt që 25-30 vjet.
5. Ju duhet të shmangni stresin gjatë vakteve, të akordoni në vakte. Vëzhgimi i një diete për gastrit kronik me aciditet të ulët dhe pankreatitit, është veçanërisht e rëndësishme të shpërqendroheni nga të gjitha çështjet dhe të përqendroheni në shijen dhe aromën e enëve - kjo do të ndihmojë në stimulimin e sistemit të tretjes.
6. isshtë e nevojshme të heqësh qafe zakonet e këqija - alkooli me pankreatit mund të vrasë fjalë për fjalë, dhe pirja e duhanit shkakton acarim të vazhdueshëm të membranave dhe dëmtim toksik të organeve.
Kur planifikoni një menu diete për pankreatitin dhe gastritin, mbani në mend se do të duhet ta ndiqni atë për pjesën tjetër të jetës tuaj. Një dietë e zgjedhur, e larmishme dhe e ekuilibruar si duhet mund të lehtësojë ndjeshëm rrjedhën e sëmundjes dhe të sigurojë një jetëgjatësi të plotë, por çdo hap përtej tij është një rrezik i përkeqësimit të papritur dhe madje edhe i vdekjes, veçanërisht në pleqëri.
Informacion i përgjithshëm
Ascitet ose venat abdominale mund të shoqërojnë rrjedhën e një game të gjerë sëmundjesh në gastroenterologji, gjinekologji, onkologji, urologji, kardiologji, endokrinologji, reumatologji dhe limfologji. Akumulimi i lëngut peritoneal në ascites shoqërohet me një rritje të presionit intra-abdominal, duke e shtyrë kube të diafragmës në zgavrën e gjoksit. Në të njëjtën kohë, ekskursioni respirator i mushkërive është dukshëm i kufizuar, aktiviteti kardiak, qarkullimi i gjakut dhe funksionimi i organeve të barkut janë të shqetësuar. Ascitet masive mund të shoqërohen me humbje të konsiderueshme të proteinave dhe anomalitë e elektrolitit. Kështu, me ascitet, dështimi i frymëmarrjes dhe i zemrës, shqetësime të rënda metabolike mund të zhvillohen, gjë që përkeqëson prognozën e sëmundjes themelore.

Shkaqet e ascites
Ascitet tek të sapolindurit shpesh gjenden në sëmundjen hemolitike të fetusit, tek fëmijët e vegjël - me kequshqyerje, enteropati eksudative, sindromë kongjenitale nefrotike. Zhvillimi i ascitëve mund të shoqërojë lezione të ndryshme të peritoneumit: peritonit, jo-specifik difuz, tuberkuloz, etiologji kërpudhore, parazitare, mesothelioma peritoneale, pseudomyxoma, karcinozë peritoneale për shkak të kancerit të stomakut, zorrëve të mëdha, gjirit, vezoreve, endometriumit.
Ascitet mund të shërbejnë si një manifestim i polyserositis (perikarditi i njëkohshëm, pleurit dhe pika e zgavrës së barkut), e cila paraqitet me reumatizëm, eritematozën sistemike të lupusit, artritin reumatoid, ureminë, si dhe sindromën Meigs (përfshin fibromën ovarian, ascitet dhe hidrotoraksin).
Shkaqet e zakonshme të ascites janë sëmundjet që ndodhin me hipertensionin portal - një rritje e presionit në sistemin portal të mëlçisë (vena e portalit dhe degët e saj). Hipertensioni portal dhe ascitet mund të zhvillohen për shkak të cirrozës, sarcoidozës, hepatozës, hepatitit alkolik, trombozës së venave hepatike të shkaktuar nga kanceri i mëlçisë, hiperneproma, sëmundjet e gjakut, tromboflebiti i zakonshëm, etj., Stenoza (tromboza) e portalit ose vena e ulët, staza venoze me dështim të ventrikulit të djathtë.
Mangësia e proteinave, sëmundja e veshkave (sindroma nefrotike, glomerulonefriti kronik), dështimi i zemrës, myxedema, sëmundjet e traktit gastrointestinal (pankreatiti, sëmundja e Crohn, diarreja kronike), limfostaza e shoqëruar me kompresimin e kanalit limfatik torakal, limfangjektazinë dhe pengimin e traktit limfatik janë predispozojnë të zhvillimit .
Normalisht, mbulesa seroze e zgavrës së barkut - peritoneumi prodhon një sasi të parëndësishme të lëngjeve të nevojshme për lëvizjen e lirë të sytheve të zorrëve dhe parandalimin e ngjitjes së organeve. Ky eksudat thithet përsëri nga i njëjti peritoneum. Me një numër sëmundjesh, funksionet sekretore, resorptive dhe barriera të peritoneumit janë shkelur, gjë që çon në shfaqjen e ascites.
Kështu, patogjeneza e ascites mund të bazohet në një kompleks kompleks të inflamacioneve, hemodinamike, hidrotazike, elektrolitit me ujë, çrregullimeve metabolike, si rezultat i të cilave lëngu ndërqelizor është djersitje dhe grumbullohet në zgavrën e barkut.
Simptomat e ascites
Në varësi të arsyeve, patologjia mund të zhvillohet papritmas ose gradualisht, duke u rritur gjatë disa muajve. Në mënyrë tipike, pacienti i kushton vëmendje ndryshimit të madhësisë së rrobave dhe pamundësisë për të fiksuar rripin, shtimin e peshës. Manifestimet klinike të ascites karakterizohen nga ndjenja e plotësisë në bark, rëndim, dhimbje barku, fryrje, fryrja e zemrës dhe belkimi, nauze.
Ndërsa sasia e lëngut rritet, stomaku rritet në vëllim, zgjatet kërthiza. Në të njëjtën kohë, në pozicionin në këmbë, barku duket i lodhur, dhe në pozicionin e shpinë ai rrafshohet, duke u fryrë në departamentet anësore ("stomak bretkocë"). Me një vëllim të madh të difuzionit peritoneal, shfaqet gulçim, ënjtja në këmbë, lëvizjet, veçanërisht kthesat dhe pjerrësitë e trupit, janë të vështira. Një rritje e konsiderueshme e presionit intra-abdominal në ascites mund të çojë në zhvillimin e hernies së kërthizës ose femurit, varikocelës, hemorroideve dhe prolapsit të rektumit.
Ascitet në peritonitin tuberkuloz shkaktohen nga infeksioni sekondar i peritonit për shkak të tuberkulozit gjenital ose tuberkulozit të zorrëve. Për ascitet e etiologjisë tuberkulare, humbja e peshës, ethe dhe intoksikimi i përgjithshëm janë gjithashtu karakteristikë. Në zgavrën e barkut, përveç lëngut ascitik, përcaktohen nyjet limfatike të zgjeruara përgjatë mesenterisë së zorrëve. Eksudati i përftuar me ascitet tuberkulare ka një densitet> 1016, një përmbajtje proteine prej 40-60 g / l, një reagim pozitiv Rivalt, dhe precipitimi i përbërë nga limfocitet, eritrocitet, qelizat endoteliale përmban mykobakterium tuberkuloz.
Ascitet që shoqërojnë karcinozën peritoneale vazhdojnë me nyje limfatike të zgjeruara të shumta që palpohen përmes murit andominal të barkut. Ankesat kryesore me këtë formë të ascites përcaktohen nga vendndodhja e tumorit parësor. Efuzioni peritoneal është pothuajse gjithmonë hemorragjik në natyrë, nganjëherë qelizat atipike gjenden në sediment.
Me sindromën Meigs, fibromat ovariane (ndonjëherë tumoret malinje të vezoreve), ascitet dhe hidrotoraksi zbulohen te pacientët. Karakterizohet nga dhimbje barku, gulçim i rëndë. Dështimi i zemrës së ventrikulit të djathtë që ndodh me ascitet manifestohet me akrocyanozë, ënjtje të këmbëve dhe këmbëve, hepatomegali, dhembje në hipokondriumin e duhur, hidrotoraks. Në dështimin e veshkave, ascitet kombinohen me ënjtje difuze të lëkurës dhe indit nënlëkuror - anasarca.
Ascitet, duke u zhvilluar në sfondin e trombozës së venave portale, janë të vazhdueshme, të shoqëruara me dhimbje të forta, splenomegali dhe hepatomegali të vogël. Për shkak të zhvillimit të qarkullimit kolateral, shpesh ndodh gjakderdhje masive nga hemorroide ose venat me variçe të ezofagut. Anemia, leukopenia, trombocitopeni zbulohen në gjakun periferik.
Ascitet që shoqërojnë hipertensionin portal intrahepatik vazhdojnë me distrofi muskulare, hepatomegali të moderuar. Në të njëjtën kohë, zgjerimi i rrjetit venoz në formën e një "kokë kandil deti" është qartë i dukshëm në lëkurën e barkut. Në hipertensionin portal posthepatik, ascitet e vazhdueshme kombinohen me verdhëz, të shprehura nga hepatomegalia, nauze dhe të vjella.
Ascitet në mungesë të proteinave janë zakonisht të vogla, vërehen edemë periferike dhe dalje pleural. Poliseroziti në sëmundjet reumatike manifestohet nga simptoma specifike të lëkurës, ascitet, prania e lëngjeve në zgavrën e perikardit dhe pleurit, glomerulopatia, artralgjia. Me kullimin limfatik të dëmtuar (ascitet chilous), barku rritet me shpejtësi në madhësi. Lëngu ascitik ka një ngjyrë të qumështit, një qëndrueshmëri të pastës dhe në një studim laboratorik, yndyrat dhe lipoidet zbulohen në të. Sasia e lëngut në zgavrën peritoneale me ascites mund të arrijë në 5-10, dhe nganjëherë 20 litra.
Diagnostics
Gjatë ekzaminimit, gastroenterologu përjashton shkaqet e tjera të mundshme të rritjes së vëllimit të barkut - mbipesha, kist ovarian, shtatzënia, tumoret e zgavrës së barkut, etj. Për të diagnostikuar ascitet dhe shkaqet e saj, perkusionin dhe palpimin e barkut, ultrazërit e barkut, ultrazërit e enëve venoze dhe limfatike, MSCT zgavra e barkut, skintigrafia e mëlçisë, laparoskopia diagnostikuese, ekzaminimi i lëngjeve të ascites.

Perplasja e barkut me ascitet karakterizohet nga dendësia e tingullit, një zhvendosje në kufirin e shurdhër me ndryshime në pozicionin e trupit. Vendosja e pëllëmbës tuaj në anën e barkut ju lejon të ndjeni dridhjet (një simptomë e luhatjeve) kur shtypni gishtat në murin e kundërt të barkut. Radiografia e sondazhit në zgavrën e barkut ju lejon të identifikoni ascitet me një vëllim të lëngut të lirë prej më shumë se 0.5 litra.
Nga testet laboratorike për ascitet, ekzaminohet një koagulogram, mostra biokimike të mëlçisë, nivele të IgA, IgM, IgG, urinalizë. Në pacientët me hipertension portal, endoskopia tregohet të zbulojë venat me variçe të ezofagut ose stomakut. Me një fluoroskopi të gjoksit, lëngu mund të zbulohet në zgavrat e pleurit, qëndrimi i lartë i pjesës së poshtme të diafragmës, kufizimi i ekskursionit respirator të mushkërive.
Gjatë një ultratinguj të organeve të barkut me ascites, madhësitë, gjendja e indeve të mëlçisë dhe shpretkës studiohen, proceset e tumorit dhe lezionet e peritoneumit janë të përjashtuara. Dopplerografia ju lejon të vlerësoni rrjedhën e gjakut në enët e sistemit portal. Hepatoskintigrafia kryhet për të përcaktuar funksionin absorbues-ekskretues të mëlçisë, madhësinë dhe strukturën e tij dhe për të vlerësuar ashpërsinë e ndryshimeve cirotike. Për të vlerësuar gjendjen e shtratit splenoportal, kryhet angiografia selektive - portografia (splenoportografia).
Të gjithë pacientët me ascitet të zbuluar për herë të parë i nënshtrohen laparocentezës diagnostikuese për të mbledhur dhe studiuar natyrën e lëngut ascitik: përcaktimin e densitetit, përbërjen qelizore, sasinë e proteinave dhe kulturën bakteriologjike. Në raste të vështira të diferencueshme të ascites, tregohet laparoskopia diagnostikuese ose laparotomia me biopsi peritoneale të synuar.
Trajtimi i ascites
Trajtimi patogjenetik kërkon eliminimin e shkakut të akumulimit të lëngjeve, d.m.th., patologjisë parësore. Për të zvogëluar manifestimet e ascites, përcaktohet një dietë pa kripë, kufizimi i marrjes së lëngjeve, diuretikëve (spironolactone, furosemide nën mbulesën e preparateve të kaliumit), çrregullimet e metabolizmit të ujit-elektrolitit korrigjohen dhe hipertensioni portal zvogëlohet me ndihmën e antagonistëve të receptorit të angiotenzinës II dhe frenuesit ACE. Në të njëjtën kohë, tregohet përdorimi i hepatoprotektorëve, administrimi intravenoz i përgatitjeve proteinike (plazma amtare, zgjidhja e albumines).
Kur ascitet janë rezistente ndaj terapisë në vazhdim të ilaçeve, ato drejtohen në paracentezën abdominale (laparocentesis) - heqjen e birrës të lëngjeve nga zgavra e barkut. Për një birë, rekomandohet të evakuoni jo më shumë se 4-6 litra lëng ascitik për shkak të rrezikut të shembjes. Punksionet e shpeshta të përsëritura krijojnë kushte për pezmatimin e peritoneumit, formimin e ngjitjeve dhe rrisin mundësinë e komplikimeve të seancave pasuese të laparocentezës. Prandaj, me ascitet masive për një evakuim të gjatë të lëngjeve, është instaluar një kateter peritoneal i përhershëm.
Ndërhyrjet që sigurojnë kushte për rrugët e rrjedhjes direkte të lëngut peritoneal përfshijnë një shunt peritoneovenoz dhe deperitonizim të pjesshëm të mureve të zgavrës së barkut. Ndërhyrjet indirekte për ascitet përfshijnë operacione që zvogëlojnë presionin në sistemin portal. Këto përfshijnë ndërhyrje me aplikimin e anastomozave të ndryshme portokavale (operacioni i anashkalimit portokaval, operacioni transjugular intrahepatik portosistemik i bajpasit, zvogëlimi i rrjedhës së gjakut splenik), anastomoza limfofoze. Në disa raste, me ascitet refraktare, kryhet një splenektomia. Me ascitet rezistente, transplantimi i mëlçisë mund të tregohet.
Parashikimi dhe Parandalimi
Prania e ascites ndërlikon ndjeshëm rrjedhën e sëmundjes themelore dhe përkeqëson parashikimin e saj. Komplikimet e ascites mund të jenë peritoniiti bakterial spontan, encefalopatia hepatike, sindroma hepatorenale, gjakderdhja. Faktorët negativë prognostikë te pacientët me ascitet përfshijnë moshën mbi 60 vjeç, hipotension (nën 80 mm Hg), dështim të veshkave, karcinoma hepatocelulare, diabet mellitus, cirrozë, dështim të qelizave të mëlçisë, etj. Sipas specialistëve në fushën e gastroenterologjisë klinike, dyvjeçare mbijetesa e ascites është rreth 50%.
Farë është ascitet në pankreatitin kronik
Në përgjithësi, me ascitet, eksudati kalon nëpër kanalet në zgavrën retroperitoneale dhe grumbullohet në të në sasi të vogla. Në këtë rast, zakonisht zgjidhet mjaft shpejt pasi kalon inflamacioni i pankreasit, dhe është me një rrezik të madh.
 Me një kurs të zgjatur të sëmundjes, lëngu grumbullohet dhe mbetet në zgavër për një kohë të gjatë. Kjo mund të shkaktojë nekrozë indesh dhe të çojë në një shkelje të integritetit të kanaleve.
Me një kurs të zgjatur të sëmundjes, lëngu grumbullohet dhe mbetet në zgavër për një kohë të gjatë. Kjo mund të shkaktojë nekrozë indesh dhe të çojë në një shkelje të integritetit të kanaleve.
Lëngu mblidhet vazhdimisht, por procesi shpesh përfundon me formimin e gëlbazës ose pseudocistëve.
Nëse te njerëzit që vuajnë nga ascitet pankreatogjene, një nivel i rritur i amilazës vërehet në gjak, thyerjet e kanalit janë të rralla dhe mund të zbulohen vetëm me ndërhyrje kirurgjikale.
Sa për pankreatitin e ngadaltë, me të, përqendrimi i amylazës zvogëlohet ndjeshëm, lëngu grumbullohet dhe hiqet duke përsëritur punksionin e zgavrës së barkut.
Prognoza pas saj në shumicën e rasteve është e mirë, dhe në të ardhmen ascitet nuk shfaqen.
Arsyet kryesore pse shfaqen ascitet pankreatike
Shkaqet më të zakonshme të ascites pankreatike janë:
- Prania e një kist pankreatik,
- Bllokimi i nyjeve limfatike të vendosura në zgavrën retroperitoneale,
- Hipertensioni i kanaleve limfatike të kraharorit,
- Mungesa e proteinave.
 Duhet thënë se patogjeneza e plotë e ascites ende nuk është kuptuar plotësisht. Sa i përket rrjedhës klinike të sëmundjes, ajo mund të ndahet në dy lloje. Në mishërimin e parë, rhinestoni ndihet dhimbje e fortë, lëngu hyn shpejt në zgavrën e barkut dhe grumbullohet në të. Nekroza e pankreasit zhvillohet, duke prekur një pjesë të kanaleve të pankreasit, formohet një pseudo-kist që shtrihet në hapësirën retroperitoneale.
Duhet thënë se patogjeneza e plotë e ascites ende nuk është kuptuar plotësisht. Sa i përket rrjedhës klinike të sëmundjes, ajo mund të ndahet në dy lloje. Në mishërimin e parë, rhinestoni ndihet dhimbje e fortë, lëngu hyn shpejt në zgavrën e barkut dhe grumbullohet në të. Nekroza e pankreasit zhvillohet, duke prekur një pjesë të kanaleve të pankreasit, formohet një pseudo-kist që shtrihet në hapësirën retroperitoneale.
Me llojin e dytë, klinika nuk është aq e theksuar. Lëngu mblidhet gradualisht dhe formohet kundër një sfondi të proceseve shkatërruese që ndodhin në një zonë të vogël të kistit. Sëmundja zbulohet gjatë ekzaminimit me rreze x dhe pas laparocentezës.
Vëllimi i eksudatit që hyn në zgavrën e barkut me ascites mund të arrijë në dhjetë litra. Laparocenteza në këtë rast ndihmon në largimin e lëngut, por nuk ka efekt të qëndrueshëm. Pas një kohe të shkurtër, ajo grumbullohet përsëri, dhe secila laparocentezë pasuese çon në një humbje të konsiderueshme të proteinave. Prandaj, mjekët japin përparësi ndërhyrjes kirurgjikale që ndodh pas dy javësh terapi farmakologjike. Trajtimi i ascites përfshin një dietë të ulët kripe, të pasura me proteina.
Mjekët përshkruajnë diuretikë, antibiotikë, ilaçe që zvogëlojnë presionin në venën e portalit (nëse është ngritur).
Komplikimet e ascites dhe parandalimi i saj
Komplikimet e ascites janë të ndryshme. Mund të shkaktojë zhvillimin e peritonitit, dështimit të frymëmarrjes, prishjen e organeve të brendshme dhe patologjive të tjera të shkaktuara nga një rritje e vëllimit të lëngut në peritoneum dhe kompresimit të diafragmës, mëlçisë, stomakut. Me laparocentezën e shpeshtë, ngjitjet shpesh shfaqen që ndërhyjnë në funksionimin e plotë të sistemit të qarkullimit të gjakut.

E gjithë kjo është shkaku i një trajtimi të kryer me kohë ose jo të duhur. Ascites ka nevojë për masa urgjente mjekësore, përndryshe ajo do të përparojë dhe të çojë në pasoja të padëshirueshme. Prandaj, në dyshimin e parë për një sëmundje, menjëherë duhet të kërkoni ndihmë nga specialistët.
Për të përjashtuar sëmundjen, është e rëndësishme që të bëni rregullisht një ekzaminim parandalues dhe të vazhdoni me kohë me trajtimin e inflamacionit të pankreasit. Shtë e nevojshme të përjashtoni ushqimet e skuqura, të kripura, të yndyrshme nga dieta, të kufizoni konsumin e kafesë, pije me gaz të sheqerit, çaj të fortë. Ju duhet të braktisni plotësisht zakonet e këqija, të kaloni sa më shumë kohë të jetë e mundur në ajër të pastër dhe të përpiqeni të mos jeni nervozë për asnjë arsye. Me pankreatitin dhe ascitet, aktiviteti i tepërt fizik është kundërindikuar, kështu që ata të përfshirë në sport do të duhet të jenë të kënaqur me ushtrime të lehta.
Whatfarë është ascitet përshkruhet në video në këtë artikull.